Гипертоническая болезнь остается наиболее распространенным (более 20% населения) сердечно–сосудистым заболеванием. Данные Фремингемского исследования показали прямую зависимость артериальной гипертензии (АГ) и риска развития инсульта, ишемической болезни сердца и сердечной недостаточности. Эффективная антигипертензивная терапия уменьшает риск развития перечисленных заболеваний. По данным мета–анализа многочисленных исследований показано, что снижение систолического АД (САД) на 12–13 мм рт. ст. приводит к достоверному уменьшению риска сердечно–сосудистых осложнений на 21–37% [1].
Широкое распространение АГ и ее роль в развитии сердечно–сосудистых осложнений определяет актуальность проведения своевременной и адекватной антигипертензивной терапии.
Довольно часто пациенты, имеющие повышенное артериальное давление (АД), чувствуют себя хорошо, и многие люди всерьез полагают, что лечение АГ необходимо проводить только при плохом самочувствии. Однако, как показали эпидемиологические исследования, 70% лиц, перенесших мозговые инсульты, страдали мягкой формой АГ. Неблагоприятными прогностическими факторами при АГ являются мужской пол, начало заболевания в молодом возрасте, артериальная гипертония у родственников, сопутствующие метаболические изменения.
Немедикаментозная профилактика АГ
Важную роль играет просвещение больного и обучение самоконтролю АД в домашних условиях. В настоящее время общедоступны памятки, брошюры, посвященные проблеме повышенного АД. Однако немало больных пребывает в заблуждении, полагая что гипертоническую болезнь можно излечить; что при снижении АД можно прекратить лечение; если нет симптомов, то нет болезни; любое изменение самочувствия вызвано изменением АД, поэтому нужно либо принять таблетку, либо пропустить прием...
При лечении АГ необходимо давать больным содержательные рекомендации по изменению образа жизни, питания. Немедикаментозное лечение включает: снижение избыточной массы тела, ограничение потребления алкоголя (не более 30 мл этанола в сутки) и поваренной соли (не более 6 г натрия хлорида), увеличение физической активности (30–45 мин ежедневно), прекращение или ограничение курения, аутотренинг и использование седативных препаратов для коррекции эмоциональной сферы и нормализации сна, снижение потребления продуктов, содержащих жиры и холестерин. Выполнение таких рекомендаций позволяет контролировать АД с использованием меньших доз антигипертензивных препаратов.
Медикаментозное лечение
Актуальной проблемой кардиологии остается поиск индивидуального подхода к лечению АГ. Лечение АГ связано с длительным применением лекарственных препаратов. В этой связи сформулированы требования к идеальному антигипертензивному средству, как к препарату, способному при длительном применении эффективно снижать АД, улучшая (не ухудшая) перфузию органов, не изменяя гуморальные реакции и электролитный обмен в организме. При этом медикаментозное лечение должно оказывать положительный субъективный эффект, улучшая качество жизни конкретного пациента. Несомненным преимуществом обладают препараты длительного действия, поскольку в этом случае больной лучше соблюдает режим приема лекарства.
В настоящее время в арсенале врача имеются следующие группы антигипертензивных препаратов:
1. b–адреноблокаторы
2. Диуретики
3. Антагонисты кальция
4. Ингибиторы АПФ
5. Антагонисты рецепторов ангиотензина II
6. a–адреноблокаторы
7. Центральные симпатолитики.
Каждая из этих групп имеет свои преимущества и особенности применения в клинике внутренних болезней. Существенных различий по антигипертензивному эффекту между группами нет. Есть отличия по частоте и характеру побочных эффектов, а также в доказанности или отсутствии данных, подтверждающих влияние на выживаемость и заболеваемость больных АГ. Препараты всех этих групп можно использовать для начальной и поддерживающей антигипертензивной терапии, однако на выбор препарата влияет множество факторов как клинического, так и социально–экономического характера. В настоящее время по рекомендациям ВОЗ/МОГ предпочтение отдается комбинированной терапии [2,3].
b–адреноблокаторы
Благодаря широкому фармакодинамическому спектру b–адреноблокаторы (БАБ) успешно применяют в клинике с 60–х годов, и они являются препаратами первого ряда в лечении АГ. Появление новых представителей этого класса препаратов позволяет расширить область их применения, в частности, при сердечной недостаточности. Доказано положительное влияние БАБ на продолжительность жизни у больных АГ. БАБ остаются одними из основных средств фармакотерапии у молодых людей с гиперкинетическим типом кровообращения. Современные БАБ обладают преимуществом благодаря длительности и кардиоселективности действия [4].
БАБ различаются между собой в зависимости от селективности действия: b1–адреноселективные (метопролол, атенолол, бетаксолол) и неселективные (пропранолол, соталол, тимолол, пиндолол, окспренолол), а также по наличию или отсутствию внутренней симпатомиметической активности.
Различия БАБ по растворимости – липофильные, гидрофильные, смешанные – определяют особенности фармакокинетики. Так, липофильные (метопролол, пропранолол, окспренолол, бетаксолол, тимолол, карведилол) БАБ следует назначать больным с нарушением функции печени в уменьшенных дозах, так как эти препараты метаболизируются печенью. Липофильные БАБ проникают через гематоэнцефалический барьер, что обусловливает появление таких побочных реакций, как сонливость, вялость, заторможенность. Гидрофильные (атенонол, надолол, ацебутолол) выводятся почками, в связи с чем их следует с осторожностью назначать больным с почечной недостаточностью. Препараты данной группы в минимальной степени проникают через гематоэнцефалический барьер и имеют меньше побочных реакций со стороны ЦНС. Гидро– и липофильными свойствами обладают бисопролол, целипролол, пиндолол.
Кроме того, БАБ различаются по продолжительности действия, что позволяет ряд препаратов пролонгированного действия использовать при долгосрочной терапии АГ, а препараты короткого действия (пропранолол, окспренолол) – для купирования гипертонических кризов.
Такие специфические эффекты БАБ, как уменьшение автоматизма предсердий и желудочков и снижение атриовентрикулярной проводимости, ограничивают их использование у больных с синусовой брадикардией, с синдромом слабости синусового узла, с нарушением атриовентрикулярной проводимости и требуют ЭКГ-контроля.
Вследствие блокады b2–адренорецепторов возможно появление таких побочных реакций, как бронхоспазм и неблагоприятные метаболические эффекты (повышение уровня триглицеридов и снижение липопротеидов высокой плотности, уменьшение толерантности к глюкозе, увеличение инсулинрезистентности, повышение уровня мочевой кислоты). У больных с хроническими обструктивными болезнями легких (ХОБЛ) и метаболическим синдромом целесообразно использовать кардиоселективные БАБ (метопролол, атенолол, бисопролол, бетаксолол, небиволол, карведилол) в минимально эффективных дозах или в составе комбинированной терапии [4,5].
Диуретики
Фармакокинетические особенности петлевых диуретиков (фуросемид, урегит, буметамид) сделали их незаменимыми в ургентных ситуациях, в частности, при лечении гипертонических кризов (табл. 1). Использование петлевых диуретиков при АГ носит кратковременный характер, поскольку длительное применение сопровождается нарушениями электролитного и метаболического баланса.
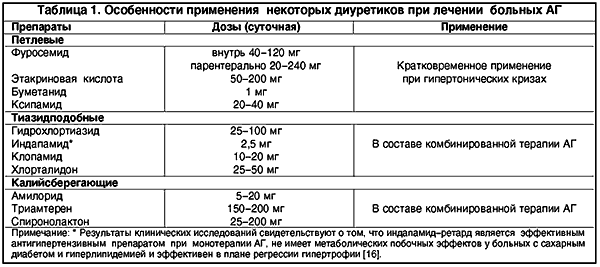
Малые дозы гидрохлортиазида и тиазидподобных диуретиков не влияют на углеводный, липидный и пуриновый обмен. Кроме того, уменьшение экскреции кальция на фоне длительного применения этих препаратов является положительным моментом в лечении женщин, страдающих АГ в постменопаузе. Результаты клинических исследований свидетельствуют о том, что индапамид–ретард не имеет метаболических побочных эффектов у больных с сахарным диабетом, гиперлипидемией и эффективен в плане регрессии гипертрофии.
Калийсберегающие диуретики (триамтерен, амилорид, спиронолактон) не имеют самостоятельного значения при лечении АГ, используются только в составе комбинированной терапии. Необходимо осторожное применение этих препаратов в сочетании с ингибиторами АПФ из–за опасности развития гиперкалиемии. Необходимо помнить, что использование в пожилом возрасте спиронолактона может вызывать развитие гинекомастии.
Диуретики гораздо дешевле других лекарств, и это достаточно серьезный аргумент в их пользу.
Антагонисты кальция
Антагонисты кальция (АК) представлены лекарственными средствами с различными гемодинамическими эффектами – верапамилом и дилтиаземом, вызывающими ритмзамедляющие эффекты, и дигидропиридиновыми производными, стимулирующими симпатоадреналовую систему (табл. 3). В настоящее время широко используются препараты замедленного (SR) и непрерывного (GITS) действия. Пролонгированные формы позволяют уменьшить число побочных эффектов: пролонгированные АК из группы дигидропиридинов (фелодипин, амлодипин, лаципил) не вызывают достоверного увеличения ЧСС.

АК, по данным мета–анализа многочисленных исследований, снижают заболеваемость и смертность у больных изолированной систолической АГ и обладают преимуществом у пациентов, страдающих сахарным диабетом [5,6]. В исследовании НОТ было показано выраженное положительное влияние снижения АД при применении АК – фелодипина у больных сахарным диабетом [3]. При диабетической нефропатии АК (верапамил и дилтиазем) оказывают достоверное антипротеинурическое действие.
Ингибиторы АПФ
Широкое применение ингибиторов АПФ (иАПФ) обусловлено особенностями их действия и функциями ренин–ангиотензин–альдостероновой системы (РААС). Локальный ангиотензин II играет важную роль в развитии структурных изменений при таких патологических процессах, как гипертрофия и ремоделирование миокарда, ишемическая болезнь сердца и атеросклероз [7].
Начальный эффект иАПФ обусловлен их влиянием на РААС системного кровотока, что проявляется подавлением активности АПФ, снижением образования ангиотензина II и приводит к вазодилатации, снижению выработки альдостерона, натрийурезу и некоторому увеличению калия в плазме [7,8]. Подобно традиционным периферическим вазодилататорам, иАПФ не активируют симпатическую нервную систему и не вызывают рефлекторной тахикардии.
Гипертрофию левого желудочка (ГЛЖ), выявляемую у 30–60% больных АГ, уже давно принято считать следствием артериальной гипертонии. ГЛЖ является независимым, или, по крайней мере, дополнительным фактором риска развития осложнений у больных АГ. По результатам исследований Danhloff B. и соавт. иАПФ являются наиболее эффективными препаратами, уменьшающими степень гипертрофии миокарда ЛЖ на 13–25% [7,8].
Положительные свойства иАПФ не исчерпываются их кардиопротективным действием. По экспериментальным и клиническим данным иАПФ могут увеличивать почечный кровоток с одновременным снижением внутриклубочкового давления, что предотвращает или задерживает развитие гломерулосклероза.
По данным исследований ABCD и FACET показано, что для монотерапии АГ у больных сахарным диабетом 2 типа иАПФ более предпочтительны, чем антагонисты кальция длительного действия [9].
Возможные различия между ингибиторами АПФ обусловлены их фармакокинетическими и фармакодинамическими особенностями.
К иАПФ, содержащим сульфгидрильную группу, относится первый иАПФ – каптоприл (табл. 4). Эналаприл, моэксиприл, трандолаприл, спираприл и др. препараты, относящиеся к иАПФ II поколения, содержат карбоксильную группу, и, как правило, имеют активные метаболиты, что обеспечивает их длительное действие. Фозиноприл (фосфоросодержащий препарат, имеющий активный метаболит фозиноприлат) является иАПФ III поколения. Активным метаболитом спираприла (Квадроприла) является спираприлат. Спираприл и спираприлат выводятся преимущественно с желчью. Печеночный путь элиминации спираприлата делает применение спираприла безопасным у больных с хронической почечной недостаточностью.

Результаты многочисленных исследований показали, что комбинация иАПФ с диуретиком (гипотиазид или хлорталидон) позволяет увеличить эффективность антигипертензивной терапии, особенно у больных умеренной и выраженной АГ, без ухудшения ее переносимости. При этом возможно снижение суточных доз обоих препаратов. В комбинации с антагонистами кальция иАПФ также показывают хорошую эффективность и переносимость.
При лечении женщин с АГ в менопаузе иАПФ являются наиболее подходящими средствами, поскольку препараты данной группы обладают наиболее схожим с эстрогенами влиянием на РААС. Несмотря на то, что активность РААС убывает с возрастом, ингибиторы АПФ эффективны и у пожилых пациентов, страдающих АГ.
Долгосрочная терапия иАПФ хорошо переносится больными. Побочные эффекты иАПФ можно условно разделить на две группы. В первую группу входят реакции, обусловленные механизмом действия иАПФ: кашель, ангионевротический отек, гипотензия первой дозы, почечная недостаточность. Ко второй относятся результаты воздействия химических составляющих (например, сульфгидрильной группы у каптоприла): снижение вкусовых ощушений, сыпь, протеинурия, нейтропения.
По результатам многочисленных исследований частота появления сухого кашля, развитие которого связывают с уменьшением деградации брадикинина, варьирует от 0,5 до 30% . Разные иАПФ могут в различной степени вызывать кашель у одних и тех же больных. Os I. и соавт. (1994) отметили, что кашель в три раза чаще беспокоил женщин и чаще отмечался у некурящих [11,12].
Описаны случаи повышения креатинина сыворотки крови на фоне иАПФ. При повышении креатинина более чем на 40% необходимо отменить иАПФ и провести исследования для исключения патологии почек.
Антагонисты рецепторов ангиотензина II
Новые перспективы открываются в связи с использованием в клинической практике группы антигипертензивных препаратов, действие которых основано на торможении активности РААС на уровне ангиотензиновых рецепторов 1 типа (АТ1–рецепторы) для ангиотензина II (AII).
Антагонисты рецепторов AII дают альтернативный путь влияния на РААС посредством взаимодействия с рецепторами. Они не влияют на метаболизм брадикинина и других пептидов, что проявляется хорошей переносимостью терапии и, в частности, достоверно редкими случаями появления кашля. В клинической практике для лечения артериальной гипертензии и сердечной недостаточности используются блокаторы АТ1–рецепторов.
Роль рецепторов АТ2 до конца не установлена. Несмотря на то, что было обнаружено наличие АТ2–рецепторов в тканях плода, незрелом мозге, ранах кожи и атрезированных фолликулах яичников и предположительно они играют роль в процессах роста и созревания, физиологические функции этих рецепторов остаются неясными. В частности, неизвестна роль АТ2–рецепторов в регуляции артериального давления. Недавние исследования, выполненные на культурах клеток, показывают, что активация AII рецепторов АТ2 ингибирует рост клеток эндотелия и гладкомышечных клеток сосудистой стенки.
Первым антагонистом АТ1, эффективным при приеме внутрь, является лозартан, который был синтезирован в 1988 г. В середине 90–х годов завершены клинические испытания других блокаторов ангиотензиновых рецепторов. В настоящее время практически все «сартаны» зарегистрированы в нашей стране (табл. 5).

Антагонисты рецепторов АII различаются по наличию или отсутствию активных метаболитов. Во–первых, некоторые антагонисты рецепторов АII сами по себе обладают фармакологической активностью (валсартан, ирбесартан, телмисартан, эпросартан). Во–вторых, другие препараты (кандесартан, цилексетил) становятся активными лишь после ряда метаболических превращений в печени. Наконец, у таких активных препаратов, как лозартан и тазосартан, есть активные метаболиты, которые обладают более сильным и продолжительным действием.
По способности связываться с рецепторами АII блокаторы АТ1–рецепторов разделяются на конкурентные и неконкурентные. По экспериментальным данным показано, что ирбесартан, валсартан, кандесартан и активный метаболит лозартана (ЕХР3174) действуют, как неконкурентные антагонисты. Эпросартан, лозартан являются конкурентными блокаторами АТ1–рецепторов. Это значит, что при повышении уровня ангиотензина II в организме (например, в ответ на уменьшение ОЦК) эти препараты теряют связь с рецепторами АТ1.
Как оказалось по результатам экспериментальных исследований, у эпросартана (Теветена) имеется дополнительный механизм вазодилатирующего действия, нехарактерный для других антагонистов АII в терапевтических дозах: он блокирует пресинаптические АТ1–рецепторы в симпатической нервной системе [13]. Благодаря этому эпросартан тормозит высвобождение норадреналина из окончаний симпатических нервных волокон и тем самым уменьшает стимуляцию адренорецепторов гладкой мускулатуры сосудов.
Гиперурикемия – частый симптом, который отмечается у больных АГ. Диуретики иногда вызывают вторичную гиперурикемию и подагру. Лозартан увеличивает экскрецию мочевой кислоты и снижает уровень гиперурикемии. Эти свойства лозартана связаны с одним из его неактивных метаболитов.
В настоящее время продолжается клиническое изучение значимости структурнобусловленных различий между препаратами данной группы, а также долгосрочных эффектов терапии антагонистами рецепторов АII у больных АГ и сердечной недостаточностью.
Антагонисты рецепторов АII показаны больным АГ, у которых эффективное применение иАПФ ограничивается плохой переносимостью. Однако высокая стоимость лечения этими препаратами не позволяет широко использовать их в клинической практике.
a–адреноблокаторы
По механизму действия препараты данной группы относятся к периферическим вазодилататорам смешанного действия. В клинической практике для лечения больных АГ в настоящее время используют селективные постсинаптические блокаторы a1–адренергических рецепторов (празозин, доксазозин), оказывающие гипотензивное действие за счет снижения ОПСС. В отличие от неселективных a–адреноблокаторов (пирроксан) при длительной терапии селективными a–адреноблокаторами не развивается толерантность, а тахикардия отмечается в редких случаях. Доксазозин отличается от празозина пролонгированным действием. По данным клинических исследований показано благоприятное действие доксазозина на липидный спектр у больных АГ.
Доксазозин в дозах 1–4 мг однократно в сутки показал хорошие результаты при лечении пациентов, страдающих АГ в сочетании с такими заболеваничми, как бронхиальная астма, сахарный диабет, гипертрофия левого желудочка, подагра, доброкачественная гиперплазия предстательной железы, а также пожилых пациентов.
Центральные симпатолитики
В настоящее время эти препараты применяются достаточно редко. Центральные симпатолитики вызывают гипотензивный эффект, главным образом за счет понижения активности симпатической нервной системы.
Первое поколение центральных симпатолитиков – это резерпин, метилдофа. Эффективность этих препаратов была подтверждена в процессе многолетнего применения. Метилдофа применяется во время беременности, где его безопасность надежно доказана. Однако его необходимо принимать несколько раз в день, и он вызывает у многих больных седативный эффект, иногда отеки.
Ко второму поколению относятся клонидин, гуанфацин, являющиеся агонистами a2–адренорецепторов центрального действия. Препараты центрального действия часто оказывают седативное действие и вызывают сухость во рту из-за воздействия на a2–рецепторы. Для этих препаратов характерен синдром отмены.
Третье поколение симпатолитиков центрального действия представлено моксонидином. Он является высокоселективным агонистом имидазолиновых рецепторов, что вызывает подавление симпатической активности и последующее снижение периферического сопротивления в артериолах практически без изменения объема сердечного выброса и легочной гемодинамики [14,15]. Моксонидин обладает слабым сродством к a2–адренорецепторам, стимуляция которых обусловливает седативный эффект и появление сухости в рту. По результатам клинических исследований не было отмечено случаев привыкания и синдрома отмены. В настоящее время продолжается клиническое изучение экспериментальных данных по благоприятным эффектам моксонидина на регрессию гипертрофии миокарда и функцию почек. Показана эффективность и переносимость комбинированной терапии моксонидина с гидрохлортиазидом. Моксонидин может усиливать действие седативных и снотворных препаратов.
Комбинированная терапия
Традиционная терапия артериальной гипертензии ранее подразумевала ступенчатый подход. При неэффективности монотерапии дозу препарата либо увеличивали, либо переходили к следующей ступени – комбинации с другим гипотензивным препаратом. На современном этапе отказались от упрощенной ступенчатой схемы лечения, и рекомендуется индивидуальный подход к лечению больных с АГ. Снизился порог АД, требующий медикаментозного лечения, поскольку показано, что наименьшее количество осложнений наблюдается у больных с уровнем ДАД 83 мм рт. ст., достигнутым в процессе лечения [2,8]. Как правило, 50–70% пациентов для достижения целевого давления нуждаются в комбинированной терапии. В исследовании НОТ было показано, что для достижения целевого уровня АД применение терапевтических комбинаций препаратов потребовалось у 70% больных АГ [3]. Комбинированная терапия позволяет обеспечивать эффективный контроль АД на фоне хорошей переносимости без увеличения доз препаратов. Сочетание препаратов с различным механизмом действия также может уменьшить изменения в органах–мишенях.
Наиболее рациональные комбинации антигипертензивных препаратов, рекомендованные ВОЗ/МОГ:
• БАБ + диуретик
• иАПФ + диуретик
• антагонисты рецепторов АII + диуретик
• БАБ + АК (дигидропиридиновые производные)
• БАБ +иАПФ
• АК + иАПФ
• a–адреноблокаторы + БАБ.
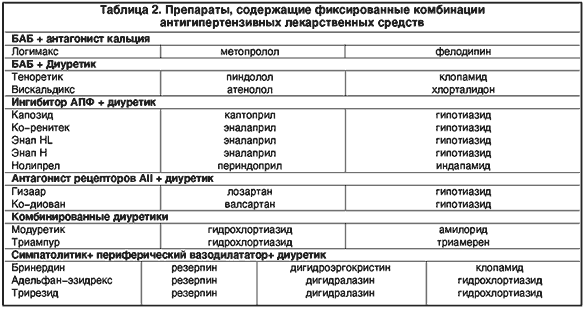
Хорошая переносимость медикаментозного лечения ГБ – необходимое условие ее эффективности и длительного сотрудничества пациента с лечащим врачом. Применение фиксированных комбинаций препаратов в небольших дозах имеет преимущество и получает все большее распространение. Современная тенденция рациональной фармакотерапии АГ состоит в применении фиксированных комбинаций (два препарата в очень малых дозах), как препаратов первой линии вместо монотерапии одним гипотензивным препаратом.
Заключение
Сегодня фармакотерапия имеет много возможностей как для монотерапии, так и для комбинированной антигипертензивной терапии. Современная тенденция фармакотерапии связана с разработкой фиксированных норм комбинации препаратов в малых дозах. Вместе с тем идет разработка диагностики и лечения метаболических нарушений, которые выявляются на ранних этапах или предшествуют повышению АД. В настоящее время показано, что такие группы лекарственных средств, как иАПФ, антагонисты кальция, селективные агонисты имидазолиновых рецепторов, имеют преимущества у больных с метаболическим синдромом в качестве средств лечения и профилактики развития сердечно–сосудистых осложнений.
Список литературы Вы можете найти на сайте http://www.rmj.ru
Эпросартан –
Теветен (торговое название)
(Solvay Pharma)
1. Kannel W.B., Dawler T.R., Mac Gee D.L. Perspectives on systolic hypertension: the Framingham Study // Circulation . –1985. –Vol.61. –P.1179–1182.
2. Guidelines Subcommitee. 1999 World Health Organization – International Society of Hypertension guidelines for the management of hypertension. J.Hypertens. 1999; 17: 151–183.
3. Hansson L., Zanchetti A., Carrutyers S G Effects of intensive blood pressure lowering and low–dose aspirin in patients with hypertension. Principal results of the hypertensive Optimal Treatment (HOT) randomized trial. Lancet 1998. 351:1755–1762.
4. Ольбинская Л.И. Артериальные гипертензии. Москва, «Медицина» 1998, 320.
5. Благосклонная Я.В., Шляхто Е.В., Красильникова Е.И. Метаболический сердечно–сосудистый синдром. Русский медицинский журнал 2001, т.9, №2, стр.71–75.
6. SHEP Co–operative research group prevention of stroke by antihypertensive drug treatment in older persons with isolated systolic hypertension// JAMA. –1991. –Vol.265. –P.3255–3264.
7. Dahlof B., Pennert K., Hansson L.. Reversal of left ventricular hypertrophy in hypertensive patients. A meta–analysis of 109 treatment studies// Am.J.Hypertens. –1992. –Vol.5. –P.95–110.
8. Tazek F.T., Antinios G. A., MacGregor A. Angiotensin converting enzyme inhibitors in hypertension: potential problems// J. Hypertens. –1995. –Vol.13(Suppl.3). –S11–S16.
9. Mosterd A.,D’Agostino R.B., Silbershatz H, et al Тrends in the prelevance of hypertension, antihypertensive therapy, and left ventricular hypertrophy from 1950 to 1989. N.Engl. J. Med. 1999. 340: 1221–1227.
10. Zannad F., Matziger A., Larche J. Through/peak ratios of once daily angiotensin converting enzyme inhibitors and calcium antagonists//Am.J.Hypertens. –1996. –Vol.9. –N.7. –P.633–643.
11. Simon S.R., Black H.R., Moser M. et al. Cough and ACE inhibitors// Arch. Intern. Medicine. –1992. –Vol.152. –P.1698–1700.
12. Os I., Bratland B., Dahlof B. et al Female preponderance for lisinopril–induced cough in hypertension// Am.J.Hypertens. –1994. –Vol.7. –N.11. –P.1012–1015.
13. Blum R.A., Kazierad D.J., Tenero D.M. A Review of eprosartan pharmacokinetic and pharmacodynamic drug interaction studies Pharmacopherapy 1999; 19: 79S–85S.
14. Ольбинская Л.И. Агонисты имидазолиновых рецепторов в практике лечения гипертонической болезни Тер. архив. 1998, №2, стр. 86–88
15. Prichard BNC, Owens CWI, Graham BR. Pharmacology and clinical use of moxonidine, a new centrally acting sympatolytic antihypertensive agent/ J.Hum Hypertensive 1997; 29: 525–530.
16. Gosse P., Sheridan D.J., Dubourg O. Diuretics vs angiotensin converting enzyme inhibitors in the regression of left hypertrophy in hypertensive patients: the LIVE study. J.Hypertens. 1999; 17 (suppl3): S73.












