Данные большинства как одномоментных, так и проспективных исследований, проведенных на популяциях с различными географическими, культурными и социально-экономическими характеристиками, показали прямую связь артериального давления с возрастом.
Длительное повышение артериального давления может привести к поражению органов-мишеней и развитию ряда осложнений: инсульту, энцефалопатии, гипертрофии левого желудочка, сердечной, почечной недостаточности и других. Повышение артериального давления ускоряет течение атеросклеротического процесса, повышает риск развития стенокардии, инфаркта миокарда и внезапной остановки сердца.
В то же время адекватные терапевтические мероприятия способны снизить сердечно-сосудистую заболеваемость и смертность, улучшить течение и прогноз артериальной гипертонии. Это обусловливает важность проведения и своевременного начала антигипертензивной терапии.
К сожалению, на практике врач не всегда может и умеет дифференцировать изменения, связанные с естественными процессами старения или приобретенными заболеваниями сердечно-сосудистой системы.
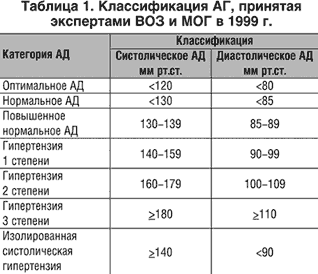
ВОЗ/МОАГ, 1999 рекомендуют выделять пограничную изолированную систолическую гипертонию (ИСГ) - систолическое АД 140-149 мм рт.ст. и диастолическое АД меньше 90 мм рт. ст. (табл. 1).
1. Лекарственные:
- кортикостероиды
- кортикостероиды- гормонозамещающая терапия эстрогенами
- нестероидные противовоспалительные препараты
- алкоголь
- эрготамин
- антигистаминные препараты.
2. Почечные:
- стеноз почечных артерий
- пиелонефрит
- гломерулонефрит
- обструктивная нефропатия
- анальгетическая нефропатия
- поликистоз почек
- болезни соединительной ткани.
3. Эндокринные:
- синдром Кона
- синдром Кушинга
- феохромоцитома
- акромегалия
- гиперпаратиреоидизм.
4. Неврологические:
- повышенное внутричерепное давление.
5. Другие:
- коарктация аорты
- псевдогипертензия.
К органам-мишеням, поражающимся в первую очередь при АГ, относятся: головной мозг, сердце и почки, а также страдает углеводный и липидный метаболизм.
К возможным маркерам поражения органов-мишеней при АГ следует отнести следующие:
1) утолщение стенки каротидной артерии,
2) гипертрофию левого желудочка сердца,
3) микроальбуминурию,
4) повышение креатинина сыворотки,
5) ремоделирование артерий,
6) нарушение функция эндотелия,
7) повышение чувствительности к инсулину.
Особенности проявления АГ в пожилом возрасте:
1) высокая распространенность АГ, особенно изолированной систолической,
2) давность заболевания,
3) скудность субъективных симптомов,
4) выраженная функциональная недостаточность мозга, сердца, почек,
5) высокий процент осложнений (инсульт, инфаркт, сердечная недостаточность),
6) гипокинетический тип гемодинамики,
7) увеличение общего периферического сопротивления,
8) частое выявление гипертонии «белого халата»,
9) возможность псевдогипертонии,
10) высокая частота ортостатических реакций,
11) меньшая частота симптоматических гипертоний (кроме реноваскулярной атеросклеротического происхождения),
12) высокое пульсовое АД,
13) высокая солечувствительность АД,
14) высокая частота метаболических нарушений (дислипидемия, сахарный диабет, подагра),
15) частый прием НПВП, сопровождающийся повышением АД.
Диагностика. Существуют различные методические подходы к диагностике АГ у пациентов пожилого и старческого возраста, в том числе и ИСГ: описано 5-кратное измерение АД во время каждого их двух осмотров, другие исследователи производили 6 измерений АД с интервалами 25 мин. при посещении. Поскольку вариабельность АД с возрастом увеличивается, для установления диагноза ИСГ АД следует измерять несколько раз при неоднократных обследованиях. Если систолическое АД превышает 160 мм рт.ст. при диастолическом АД ниже 90 мм рт.ст., ставится диагноз ИСГ.
Метод суточного мониторирования АД (СМАД) по сравнению с традиционным способом его измерения обладает целым рядом возможностей и преимуществ, среди которых можно выделить следующие:
1. Возможность применения метода амбулаторно, в обычных для больного условиях работы и домашней обстановки.
2. Анализ АД в течение суток, не только в период бодрствования, но и ночью во время сна.
3. Определение индивидуальных суточных ритмов АД и частоты сердечных сокращений, а также использование этих данных для: а) уточнения диагноза АГ, хронической конституциональной артериальной гипотонии, ортостатической гипотонии, б) выявления реакции «белого халата».
4. Возможность применения на основе полученных данных принципа хронотерапии для дифференцированного выбора антигипертензивного средства, кратности и времени его приема, распределения доз лекарств.
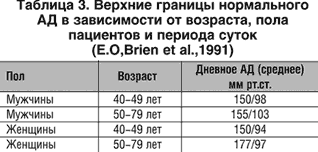
В таблицах 2 и 3 представлены результаты СМАД у мужчин и женщин разных возрастов, полученные в разное время суток.

а) с учетом фармакокинетики/фармакодинамики препарата и времени максимального подъема (пиков) АД в индивидуальном суточном профиле больного,
а) с учетом фармакокинетики/фармакодинамики препарата и времени максимального подъема (пиков) АД в индивидуальном суточном профиле больного,б) с учетом периодов нормотонии и гипотонии, когда гипотензивное действие препаратов нежелательно,
в) с учетом хроночувствительности пациента к препарату.
Особенности суточного мониторирования АД у пожилых:
- высокая частота изолированной систолической гипертонии
- высокая вариабельность АД
- высокие показатели «нагрузки давлением» (индекс времени, индекс площади)
- преобладание больных с недостаточным снижением АД в ночные часы и больных с «ночной» гипертонией
- большая величина и скорость утреннего подъема АД.
Общие принципы лечения
Конечной целью лечения пожилых больных ИСГ является предотвращение осложнений (часто фатальных), возникающих при повышении систолического АД и, следовательно, продление жизни, а также улучшение ее качества, что достигается главным образом предупреждением осложнений систолической гипертонии, поддержанием удовлетворительного физического, умственного и психоэмоционального состояния больных.
Изменение образа жизни - первый шаг в борьбе с высоким давлением. В чем чаще всего заблуждаются люди с повышенным АД? Высокое давление недооценивается в силу отсутствия болезненных ощущений. Пациенты перестают регулярно приходить к врачу и принимать выписанное лекарство. Быстро забываются полезные советы врача, высок процент рецидивов курения, употребления спиртных напитков, переедания.
1. «Курение не в моде, если в моде здоровье».
2. «Расслабление!»
3. «Лишний вес мешает работе сердца».
4. «Движение сохраняет форму и является наилучшим тренером кровообращения».
5. «Избегайте стрессовых ситуаций».
6. «Не соль, а приправы».
7. «Спиртные напитки таят в себе опасность».
8. « Не допускайте сердцебиения из-за чашечки кофе».
При выборе медикаментозного лечения врач должен учитывать два основных фактора - возраст больного и гемодинамические механизмы, лежащие в основе АГ у пожилых людей.
Лечение АГ должно проводиться по нескольким направлениям:
1) гиполипидемическая терапия,
2) антиагрегантная терапия,
3) собственно гипотензивная терапия.
Особенности медикаментозного лечения больных с АГ включают в себя следующие положения:
1 - только постепенное снижение давления, но не более чем на 30%, так как превышение этого уровня может усугубить мозговую и почечную недостаточность,
2 - предотвращение ортостатических нарушений, контроль за лечением посредством измерения АД, в том числе и стоя, ортостатическая гипотония (развивающаяся чаще после приема пищи) - нежелательное осложнение, следствием ее может быть резкая слабость, возможны падения с переломами костей;
3 - низкая начальная доза антигипертензивных средств, осторожность при повышении доз;
4 - контроль функции почек, электролитного и углеводного обмена;
5 - простая терапевтическая модель;
6 - обязательное сочетание с немедикаментозными методами;
7 - индивидуальный подбор с учетом полиморбидности.
Необходимость быстрого снижения АД существует лишь в тех случаях, когда наблюдается экстренное состояние при артериальной гипертонии:
1) симптомы сердечной астмы,
2) нестабильная стенокардия,
3) гипертоническая энцефалопатия,
4) ситуации, когда значительно повышенное давление несет риск развития тяжелых поражений органов-мишеней.
В настоящее время для начальной монотерапии АГ используются следующие группы лекарственных препаратов:
1 - тиазидные и тиазидоподобные диуретики,
2 - антагонисты кальция,
3 - b-адреноблокаторы,
4 - ингибиторы ангиотензинпревращающего фермента (АПФ),
5 - блокаторы АТ1-рецепторов,
6 - b1-адреноблокаторы,
7 - препараты центрального действия.
Ортостатическая гипотония (ОГ) является одним из основных этиологических факторов синкопальных состояний в гериатрии, причем даже у тех пациентов, у которых отсутствуют другие признаки дисфункции автономной нервной системы. ОГ встречается у 15-20% пожилых людей, при этом ее распространенность увеличивается с возрастом, наличием сердечно-сосудистых заболеваний, а также с повышением базального уровня АД.
Довольно частое развитие артериальной гипотонии у пожилых обусловлено по крайней мере двумя основными механизмами:
1. С возрастом прогрессивно снижается ответ барорецепторных механизмов, регулирующих системное АД. Снижение барорецепторной реакции обусловлено повышением ригидности артерии, что приводит к уменьшению напряжения барорецепторов во время колебания АД.
2. Уменьшение адренергической чувствительности в изменяющемся с возрастом сердце может привести к снижению опосредованного (с помощью барорефлекса) ускорения сердечной деятельности на фоне гипотензивной стимуляции.
При лечении антигипертензивными препаратами и другими лекарствами, потенциально обладающими способностью снижать АД, могут отмечаться побочные эффекты, связанные с чрезмерным снижением АД:
- головокружение, головная боль,
- ортостатическая гипотония, синкопе,
- утомляемость, слабость, усталость, необъяснимые другими причинами,
- тахикардия, сердцебиение, аритмии,
- стенокардия, инфаркт миокарда, инсульт,
- почечная недостаточность, олигурия,
- ухудшение остроты зрения,
- нарушение координации, шум в ушах,
- депрессия, тревога, малые психиатрические жалобы,
- склонность к суицидам.
Гипертонические кризы
Гипертонический криз - клинический синдром, характеризующийся внезапно возникающим ухудшением состояния больного, которое проявляется рядом нервно-сосудистых, гормонально-гуморальных нарушений на фоне повышения АД.
В соответствии с классификацией, применяемой в США и европейских странах, а также принятой ВОЗ, гипертонические кризы подразделяются на «критическую» и «стойкую» гипертонию (табл. 4).

Патогенетическими факторами, способствующими развитию гипертонического криза, являются:
1) генетическая предрасположенность к вазоспазмам,
2) недостаточность функционирования a- и b- рецепторов,
3) высокое содержание циркулирующего в крови ангиотензина II и норадреналина,
4) недостаточность кининогена, кининов или простациклинов,
5) повреждение эндотелия сосудов и снижение «выделения» вазодилатирующих веществ.
Нарушение регуляции кровообращения обусловлено как экзогенными, так и эндогенными факторами. Среди экзогенных следует отметить психоэмоциональные стрессы, метеорологическое влияние, увеличение потребления соли и воды, избыточную инсоляцию, интеркуррентные заболевания, курение. К эндогенным факторам относят вторичный альдостеронизм, избыточное образование ренина вследствие снижения почечного кровотока (особенно пульсового давления), острую ишемию мозга и сердца, рефлекторное влияние со стороны внутренних органов (аденома предстательной железы, нефроптоз, холецистит, панкреатит), медикаментозное влияние (внезапная отмена гипотензивных препаратов), атеросклероз экстракраниальных артерий с «повреждением» барорецепторного аппарата, усиление агрегации тромбоцитов и повышение содержания серотонина в ЦНС, синдром апноэ во сне.
Развитию гипертонического криза у пожилых больных способствуют:
– острые нервно-психические перенапряжения,
– нарушения диеты,
– изменения метеорологических факторов,
– алкогольные эксцессы,
– самопроизвольная отмена гипотензивных средств, назначенных врачом,
– нерациональная фармакотерапия.
Таким образом, к диагностическим критериям гипертонического криза у пожилых можно отнести:
- «относительно внезапное» начало,
- индивидуально высокий подъем АД,
- наличие кардиальных, церебральных и (реже) вегетативных симптомов.
Факторами риска развития осложнений гипертонического криза являются:
- возраст 60 лет и старше
- сопутствующая ИБС
- перенесенный ранее инфаркт миокарда
- инсульт
- почечная недостаточность
- стенозы мозговых и почечных артерий
- устойчивость к терапии.
Сложности лечения гипертонических кризов у пожилых больных обусловлены возрастными, физиологическими и патологическими особенностями стареющего организма:
- снижением адаптационных возможностей организма,
- повышением чувствительности к лекарственным препаратам,
- наличием полиморбидности.
Правила по тактике ведения гипертонических кризов у пожилых:
1) врач должен избегать назначения препаратов, которые вызывают тахикардию и усиление работы сердца;
2) гипотензивные средства должны обеспечивать органосохранность (не ухудшать перфузию миокарда, головного мозга и др. органов);
3) плавное снижение АД (в течение 2-4 часов на 25%);
4) стабилизация АД.
Существуют различные подходы к лечению (купированию) гипертонических кризов. Выбор препаратов для лечения гипертонических кризов и способ их введения зависят от наличия и степени поражения органов-мишеней. Для купирования гипертонических кризов у больных с поражением органов-мишеней внутривенно вводят препараты, представленные в таблице 5, из которых магнезия сульфат особенно показан при гипертонической энцефалопатии.
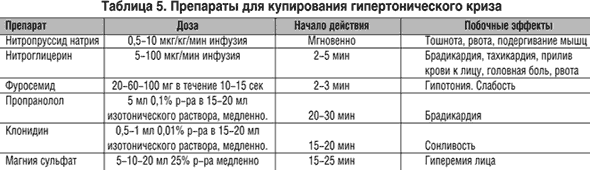
Лечение гипертонических кризов у больных с неповрежденными органами-мишенями или с минимальной степенью их повреждения:
1. Нифедипин - простая форма (ни в коем случае не пролонгированная) 10 мг под язык или разжевать, начало действия - через 15-20 мин, продолжительность действия нифедипина, принятого под язык - 4-5 часов. В это время можно начать лечение средствами, обладающими более длительным действием.
2. Каптоприл 25-50 мг под язык или разжевать, действие начинается через 15 мин и продолжается 4-6 часов.
3. Нитроглицерин 0,5 мг (начало действия - через 3-5 мин).
4. Клонидин 0,1-0,2 мг (начало действия - через 30-60 мин) на первый прием, далее - по 0,1 мг/ч до снижения АД не менее чем на 20 мм рт.ст., АД измеряют каждые 15 мин в течение первого часа, каждые 30 мин в течение второго часа и далее каждый час. Через 6 часов можно дополнительно добавить диуретик.
5. Пропранолол 20 мг (начало действия - через 30-60 мин).
Наиболее предпочтительные сочетания препаратов для лечения АГ у пожилых людей:
1. Комбинация тиазидного диуретика с БАБ, блокатором АПФ или c a-блокатором,
2. Комбинация БАБ с антагонистом кальция uлu a-блокатором,
3. Комбинация блокатора АПФ с антагонистом кальция.
Задачей комбинированной терапии является такой подбор препаратов в относительно низкой дозировке, который позволит нейтрализовать противорегуляторные механизмы, вызываемые другим препаратом, с тем чтобы повысить эффективность и переносимость комбинации.
Антагонисты кальция
Антигипертензивная эффективность антагонистов кальция не изменяется или несколько увеличивается с возрастом. Антагонисты кальция улучшают эластические свойства аорты и ее крупных ветвей, поэтому у пожилых лиц антагонисты кальция снижают систолическое АД в большей степени, чем диастолическое АД.
При лечении ИСГ антагонисты кальция показаны, учитывая низкую активность ренина у пожилых пациентов, наличие таких сопутствующих заболеваний, как ИБС, сахарный диабет, бронхиальная астма, заболевания периферических сосудов и подагра. Антагонисты кальция улучшают гемодинамику и предотвращают развитие нарушений мозгового кровообращения, благодаря способности вызывать дилатацию терминальных отделов сосудистого русла в зоне стенозированного сосуда и влиять на степень стеноза, устраняя или ослабляя функциональный компонент обструкции.
Рекомендуемые пожилым дозы антагонистов кальция представлены в таблице 6.

b-блокаторы достаточно хорошо переносятся пожилыми пациентами (естественно, при условии тщательного исключения противопоказаний к их назначению - дисфункции синусового узла, атриовентрикулярной блокады, хронических обструктивных заболеваний легких). Дозировка препаратов представлена в таблице 7.
-блокаторы достаточно хорошо переносятся пожилыми пациентами (естественно, при условии тщательного исключения противопоказаний к их назначению - дисфункции синусового узла, атриовентрикулярной блокады, хронических обструктивных заболеваний легких). Дозировка препаратов представлена в таблице 7.

Ингибиторы АПФ эффективны при лечении АГ у больных пожилого и старческого возраста, в том числе и при низкой активности ренина плазмы.
Ингибиторы АПФ эффективны при лечении АГ у больных пожилого и старческого возраста, в том числе и при низкой активности ренина плазмы.Для больных пожилого и старческого возраста рекомендуются иАПФ в следующих суточных дозах (табл. 8).

Антагонисты АТ1-рецепторов
Действие антагонистов АТ1-рецепторов основано на торможении активности ренин-ангиотензин-альдостероновой системы на уровне ангиотензиновых рецепторов 1 типа (АТ1-рецепторы) для ангиотензина II.
Антагонисты рецепторов AII дают альтернативный путь влияния на ренин-ангиотензин-альдостероновую систему посредством взаимодействия с рецепторами. Они не влияют на метаболизм брадикинина и других пептидов, что проявляется хорошей переносимостью терапии и, в частности, достоверно редкими случаями появления кашля. В клинической практике для лечения артериальной гипертензии и сердечной недостаточности используются блокаторы АТ1-рецепторов. Первым антагонистом АТ1, эффективным при приеме внутрь, является лозартан, который был синтезирован в 1988 г. В середине 90-х годов завершены клинические испытания других блокаторов ангиотензиновых рецепторов. Наибольший интерес среди этой группы препаратов представляет эпросартан (Теветен).
Как оказалось по результатам экспериментальных исследований, у Теветена имеется дополнительный механизм вазодилатирующего действия, нехарактерный для других препаратов в терапевтических дозах: он блокирует пресинаптические АТ1-рецепторы в симпатической нервной системе. Благодаря этому он тормозит высвобождение норадреналина из окончаний симпатических нервных волокон и тем самым уменьшает стимуляцию адренорецепторов гладкой мускулатуры сосудов, что обусловливает его дополнительную эффективность при АГ.
Рекомендуемые пожилым точные дозы антагонистов АТ1-рецепторов приведены в таблице 9.

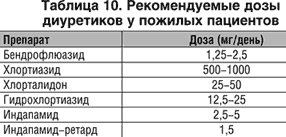
Для большинства пожилых больных, страдающих АГ, средством выбора являются диуретики, учитывая их доказанную эффективность и хорошую переносимость. Фактически во всех крупных исследованиях диуретики применяли в низких дозах (12,5-25 мг гидрохлортиазида однократно утром ежедневно или через день), что позволяет свести к минимуму их неблагоприятное влияние на обмен веществ (табл. 10).
Для большинства пожилых больных, страдающих АГ, средством выбора являются диуретики, учитывая их доказанную эффективность и хорошую переносимость. Фактически во всех крупных исследованиях диуретики применяли в низких дозах (12,5-25 мг гидрохлортиазида однократно утром ежедневно или через день), что позволяет свести к минимуму их неблагоприятное влияние на обмен веществ (табл. 10).
При лечении диуретиками рекомендуется ограничить потребление натрия с пищей до 2-2,5 мг в сутки и увеличить потребление овощей и фруктов, богатых калием.
a-адреноблокаторы
Благодаря своим свойствам, a1-адреноблокаторы в некоторых ситуациях более предпочтительны для длительной терапии АГ у пожилых пациентов по сравнению с другими антигипертензивными препаратами, а именно: у больных с сопутствующей доброкачественной гиперплазией предстательной железы, нарушениями эрекции, сахарным диабетом, атерогенной дислипидемией, хроническими обструктивными заболеваниями легких и облитерирующим атеросклерозом сосудов нижних конечностей. Дозировка препаратов представлена в таблице 11.

Антигипертензивные препараты центрального действия можно разделить на две группы:
Антигипертензивные препараты центрального действия можно разделить на две группы:- агонисты a2-адренорецепторов (a-метилдопа, клонидин и др.),
- агонисты I1- имидазолиновых рецепторов (моксонидин (физиотенз), рилменидин - табл. 12).

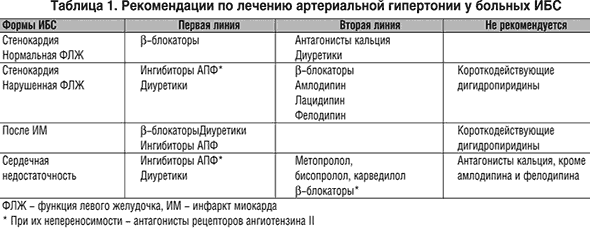
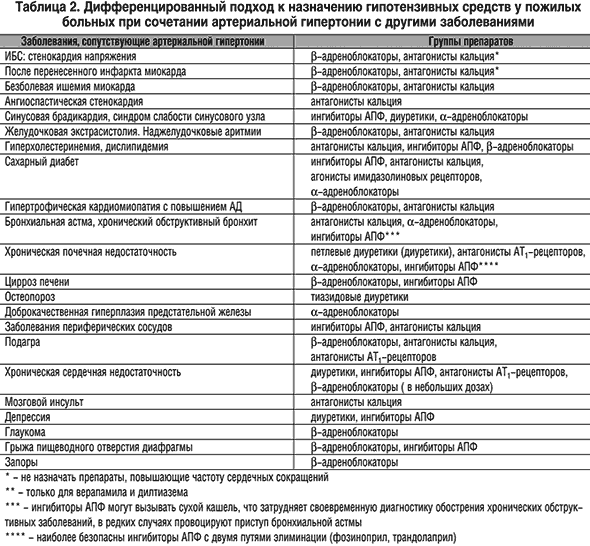
Дополнение к статье Л.Б. Лазебника и И.А. Комиссаренко: Рекомендации по лечению артериальной гипертонии у больных ИБС
(Г.Г. Арабидзе и соавт.)