–Ю—Б–љ–Њ–≤–љ—Л–Љ–Є —Ж–µ–ї—П–Љ–Є –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е –Ш–С–° —П–≤–ї—П—О—В—Б—П: —Г–ї—Г—З—И–µ–љ–Є–µ –њ—А–Њ–≥–љ–Њ–Ј–∞ –Ј–∞ —Б—З–µ—В –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –Є —Б–Љ–µ—А—В–Є –Є —Б–≤–µ–і–µ–љ–Є–µ –і–Њ –Љ–Є–љ–Є–Љ—Г–Љ–∞ –Є–ї–Є –њ–Њ–ї–љ–Њ–µ —Г—Б—В—А–∞–љ–µ–љ–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ [1,2,3]. –°–µ–≥–Њ–і–љ—П —В–∞–Ї–ґ–µ —Б—В–∞–≤—П—В—Б—П —Ж–µ–ї–Є —В–Њ—А–Љ–Њ–ґ–µ–љ–Є—П –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ –Є —Г–≤–µ–ї–Є—З–µ–љ–Є—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ—Л—Е.
–Ь–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ (—Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П) –Њ—Б—В–∞–µ—В—Б—П –Њ—Б–љ–Њ–≤–љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ –≤ –і–Њ—Б—В–Є–ґ–µ–љ–Є–Є —Н—В–Є—Е —Ж–µ–ї–µ–є –Є —Б —Г—Б–њ–µ—Е–Њ–Љ –Љ–Њ–ґ–µ—В –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М—Б—П —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –±–Њ–ї—М–љ—Л—Е —Б–Њ —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л (–С–Р–С) —П–≤–ї—П—О—В—Б—П —Б–∞–Љ—Л–Љ–Є –њ–Њ–њ—Г–ї—П—А–љ—Л–Љ–Є –Є —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ–Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –≤ –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Є–Є. –С–Р–С –Ј–∞–љ–Є–Љ–∞—О—В –Њ–і–љ–Њ –Є–Ј –≥–ї–∞–≤–љ—Л—Е –Љ–µ—Б—В –≤ –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е —Б–Њ —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–є –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–Њ–Љ –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –∞—А—В–µ—А–Є–є. –Ю–љ–Є –Њ–±–ї–∞–і–∞—О—В –∞–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ—Л–Љ –Є –∞–љ—В–Є–Є—И–µ–Љ–Є—З–µ—Б–Ї–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –Є —Б–њ–Њ—Б–Њ–±–љ—Л —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Г–ї—Г—З—И–Є—В—М –њ—А–Њ–≥–љ–Њ–Ј –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ—Л—Е –Ш–С–° —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Є –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Г –±–Њ–ї—М–љ—Л—Е, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Д–∞—А–Ї—В –Љ–Є–Њ–Ї–∞—А–і–∞.
–С–Р–С –Њ–±–ї–∞–і–∞—О—В –≤—Л—Б–Њ–Ї–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –Ї —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–Љ —А–µ—Ж–µ–њ—В–Њ—А–∞–Љ –љ–∞ –Ї–ї–µ—В–Њ—З–љ—Л—Е –Љ–µ–Љ–±—А–∞–љ–∞—Е (–±–ї–Њ–Ї–Є—А—Г—О—В –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–µ –Є–љ–Њ—В—А–Њ–њ–љ—Л–є –Є —Е—А–Њ–љ–Њ—В—А–Њ–њ–љ—Л–є —Н—Д—Д–µ–Ї—В—Л –Ї–∞—В–µ—Е–Њ–ї–∞–Љ–Є–љ–Њ–≤). –°—Г—Й–µ—Б—В–≤—Г—О—В —А–∞–Ј–љ—Л–µ —В–Є–њ—Л b–—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, –Њ–љ–Є –љ–µ–Њ–і–љ–Њ—А–Њ–і–љ—Л, –љ–Њ –±–Њ–ї–µ–µ –Є–Ј–≤–µ—Б—В–љ—Л –Є–Ј –љ–Є—Е b1– –Є b2–—А–µ—Ж–µ–њ—В–Њ—А—Л. –Я—А–µ–њ–∞—А–∞—В—Л, –і–µ–є—Б—В–≤—Г—О—Й–Є–µ –љ–∞ b1– –Є b2–—А–µ—Ж–µ–њ—В–Њ—А—Л, –Њ—В–љ–Њ—Б—П—В—Б—П –Ї –љ–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–Љ –С–Р–С. –°–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ –С–Р–С (–њ—А–µ–њ–∞—А–∞—В—Л, –Ї–Њ—В–Њ—А—Л–µ –і–µ–є—Б—В–≤—Г—О—В –±–Њ–ї–µ–µ –Є–Ј–±–Є—А–∞—В–µ–ї—М–љ–Њ –љ–∞ b1–—А–µ—Ж–µ–њ—В–Њ—А—Л) –≤ –Љ–µ–љ—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –≤—Л–Ј—Л–≤–∞—О—В –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л —Б–Њ —Б—В–Њ—А–Њ–љ—Л –Њ—А–≥–∞–љ–Њ–≤, –≤ –Ї–Њ—В–Њ—А—Л—Е —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ—Л b2–—А–µ—Ж–µ–њ—В–Њ—А—Л. b1––∞–і—А–µ–љ–µ—А–≥–Є—З–µ—Б–Ї–Є–µ —А–µ—Ж–µ–њ—В–Њ—А—Л —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ—Л –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –≤ —Б–µ—А–і–µ—З–љ–Њ–є –Љ—Л—И—Ж–µ, b2––∞–і—А–µ–љ–µ—А–≥–Є—З–µ—Б–Ї–Є–µ —А–µ—Ж–µ–њ—В–Њ—А—Л –ї–Њ–Ї–∞–ї–Є–Ј—Г—О—В—Б—П –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤ —Б–Њ—Б—Г–і–∞—Е –Є –ї–µ–≥–Ї–Є—Е. –•–Њ—В—П –С–Р–С –љ–µ —Б–њ–Њ—Б–Њ–±–љ—Л —Г—Б—В—А–∞–љ–Є—В—М –њ—А–Є—З–Є–љ—Г –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞, –Њ–љ–Є –Њ–Ї–∞–Ј—Л–≤–∞—О—В –Ј–∞—Й–Є—В–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –љ–∞ b––∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А—Л —Б–µ—А–і—Ж–∞ –Њ—В –Є—Е —Б–≤–µ—А—Е—Б—В–Є–Љ—Г–ї—П—Ж–Є–Є –љ–Њ—А–∞–і—А–µ–љ–∞–ї–Є–љ–Њ–Љ [4].
–Т –Њ—В—Б—Г—В—Б—В–≤–Є–µ –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є –С–Р–С –њ—А–µ–і–њ–Њ—З—В–Є—В–µ–ї—М–љ–µ–є –љ–∞–Ј–љ–∞—З–∞—В—М –≤ –Ї–∞—З–µ—Б—В–≤–µ –љ–∞—З–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є. –Т –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Н—В–Є –њ—А–µ–њ–∞—А–∞—В—Л —А–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В—Б—П –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П, –љ–µ—Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є, –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є, –љ–∞—А—Г—И–µ–љ–Є–є —Б–µ—А–і–µ—З–љ–Њ–≥–Њ —А–Є—В–Љ–∞, –≤ –Њ—Б—В—А–Њ–Љ –њ–µ—А–Є–Њ–і–µ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, –∞ —В–∞–Ї–ґ–µ —Г –±–Њ–ї—М–љ—Л—Е, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ [5,6,7].
–£ –±–Њ–ї—М–љ—Л—Е —Б–Њ —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–∞–њ—А—П–ґ–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –С–Р–С –љ–µ —Г—Б—В—Г–њ–∞–µ—В —В–∞–Ї–Њ–≤–Њ–є –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –љ–Є—В—А–∞—В–Њ–≤ –Є –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П. –Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –С–Р–С —Б—В–∞–ї–Є –њ—А–Є–Љ–µ–љ—П—В—М —В–∞–Ї–ґ–µ –і–ї—П –ї–µ—З–µ–љ–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є [8,9], —Е–Њ—В—П —А–∞–љ–µ–µ —Б—З–Є—В–∞–ї–Њ—Б—М, —З—В–Њ –Њ–љ–Є –њ—А–Є –љ–µ–є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ—Л.
–Ю—Б–љ–Њ–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ –С–Р–С —П–≤–ї—П–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –Љ–Є–Њ–Ї–∞—А–і–∞ –≤ –Ї–Є—Б–ї–Њ—А–Њ–і–µ –њ—А–Є —Б–Њ—Е—А–∞–љ—П—О—Й–µ–Љ—Б—П –≤ —Г—Б–ї–Њ–≤–Є—П—Е –Ш–С–° –љ–µ–і–Њ—Б—В–∞—В–Ї–µ –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–µ–љ–Є—П –Љ–Є–Њ–Ї–∞—А–і–∞. –£–Љ–µ–љ—М—И–µ–љ–Є–µ —А–∞–±–Њ—В–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –Ј–∞ —Б—З–µ—В —Б–љ–Є–ґ–µ–љ–Є—П —З–∞—Б—В–Њ—В—Л —Б–µ—А–і–µ—З–љ—Л—Е —Б–Њ–Ї—А–∞—Й–µ–љ–Є–є (–І–°–°) –Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П (–Р–Ф) –њ—А–Є–≤–Њ–і–Є—В –Ї –Љ–µ–љ—М—И–µ–є –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –≤ –Ї–Є—Б–ї–Њ—А–Њ–і–µ, —З—В–Њ –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ –≤ —Г—Б–ї–Њ–≤–Є—П—Е —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –њ—Б–Є—Е–Є—З–µ—Б–Ї–Њ–≥–Њ –љ–∞–њ—А—П–ґ–µ–љ–Є—П. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –С–Р–С —Г–Љ–µ–љ—М—И–∞—О—В –І–°–° –Є –Р–Ф –≤–Њ –≤—А–µ–Љ—П –љ–∞–≥—А—Г–Ј–Ї–Є, —Б–љ–Є–ґ–∞—О—В –і–≤–Њ–є–љ–Њ–µ –њ—А–Њ–Є–Ј–≤–µ–і–µ–љ–Є–µ, –њ–Њ–≤—Л—И–∞—П —В–µ–Љ —Б–∞–Љ—Л–Љ –њ–Њ—А–Њ–≥ –Є—И–µ–Љ–Є–Є –Є –њ–Њ–Ј–≤–Њ–ї—П—П –Ј–∞–і–µ—А–ґ–∞—В—М –Є–ї–Є –њ—А–µ–і–Њ—В–≤—А–∞—В–Є—В—М –∞–љ–≥–Є–љ–Њ–Ј–љ—Л–є –њ—А–Є—Б—В—Г–њ. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –С–Р–С —Г–Љ–µ–љ—М—И–∞—О—В –њ–Њ—Б–ї–µ–љ–∞–≥—А—Г–Ј–Ї—Г –Є —Б–Њ–Ї—А–∞—В–Є–Љ–Њ—Б—В—М –Љ–Є–Њ–Ї–∞—А–і–∞, —З—В–Њ –≤–µ–і–µ—В –Ї —Б–љ–Є–ґ–µ–љ–Є—О –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –Љ–Є–Њ–Ї–∞—А–і–∞ –≤ –Ї–Є—Б–ї–Њ—А–Њ–і–µ. –С–Р–С –њ–Њ–≤—Л—И–∞—О—В –і–Њ—Б—В–∞–≤–Ї—Г –Ї–Є—Б–ї–Њ—А–Њ–і–∞ –Ї –Љ–Є–Њ–Ї–∞—А–і—Г –±–ї–∞–≥–Њ–і–∞—А—П —Б–љ–Є–ґ–µ–љ–Є—О –І–°–° –Є —Г–≤–µ–ї–Є—З–µ–љ–Є—О –≤—А–µ–Љ–µ–љ–Є –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–є –њ–µ—А—Д—Г–Ј–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ [10]. –Ч–∞ —Б—З–µ—В –Љ–µ–Љ–±—А–∞–љ–Њ—Б—В–∞–±–Є–ї–Є–Ј–Є—А—Г—О—Й–µ–≥–Њ, —Е–Є–љ–Є–і–Є–љ–Њ–њ–Њ–і–Њ–±–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –Љ–љ–Њ–≥–Є–µ –С–Р–С –Њ–±–ї–∞–і–∞—О—В –∞–љ—В–Є–∞—А–Є—В–Љ–Є—З–µ—Б–Ї–Є–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –љ–∞–і–ґ–µ–ї—Г–і–Њ—З–Ї–Њ–≤—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є —А–Є—В–Љ–∞ –Є —Н–њ–Є–Ј–Њ–і–Њ–≤ –ґ–µ–ї—Г–і–Њ—З–Ї–Њ–≤–Њ–є —Н–Ї—Б—В—А–∞—Б–Є—Б—В–Њ–ї–Є–Є. –£–Љ–µ–љ—М—И–µ–љ–Є–µ —Б–µ—А–і–µ—З–љ–Њ–≥–Њ –≤—Л–±—А–Њ—Б–∞ –Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —А–µ–љ–Є–љ–∞, —Б–љ–Є–ґ–µ–љ–Є–µ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Њ–њ—А–Њ—В–Є–≤–ї–µ–љ–Є—П – –Њ—Б–љ–Њ–≤–∞ –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –С–Р–С.
–Я–µ—А–≤—Л–є –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є–є –≤–Њ–њ—А–Њ—Б, –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–Є–є –њ—А–Є –≤—Л–±–Њ—А–µ –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е –Ш–С–°: –Ї–∞–Ї–Њ–є –Є–Ј –С–Р–С —Б–ї–µ–і—Г–µ—В –њ—А–µ–і–њ–Њ—З–µ—Б—В—М?
–С–Р–С —А–∞–Ј–ї–Є—З–∞—О—В—Б—П –њ–Њ —В–∞–Ї–Є–Љ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ, –Ї–∞–Ї –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ—Б—В—М, —Б–Є–Љ–њ–∞—В–Њ–Љ–Є–Љ–µ—В–Є—З–µ—Б–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М (–°–Ь–Р), –Љ–µ–Љ–±—А–∞–љ–Њ—Б—В–∞–±–Є–ї–Є–Ј–Є—А—Г—О—Й–Є–є —Н—Д—Д–µ–Ї—В (—Е–Є–љ–Є–і–Є–љ–Њ–њ–Њ–і–Њ–±–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ) –Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М —Н—Д—Д–µ–Ї—В–∞ [3].
–°—А–µ–і–Є –С–Р–С –≤—Л–і–µ–ї—П—О—В –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ – –±–ї–Њ–Ї–Є—А—Г—О—Й–Є–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ b1––∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А—Л (–±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї, –∞—В–µ–љ–Њ–ї–Њ–ї, –±–µ—В–∞–Ї—Б–Њ–ї–Њ–ї, –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї). –≠—В–Є –њ—А–µ–њ–∞—А–∞—В—Л –≤ –Љ–µ–љ—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –Є –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Љ–∞–ї—Л—Е –і–Њ–Ј –Њ–Ї–∞–Ј—Л–≤–∞—О—В –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –љ–∞ –і—А—Г–≥–Є–µ –Њ—А–≥–∞–љ—Л (–≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –±—А–Њ–љ—Е–Є), —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Г–Љ–µ–љ—М—И–Є—В—М —З–∞—Б—В–Њ—В—Г –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –±—А–Њ–љ—Е–Њ—Б–њ–∞–Ј–Љ–Њ–≤. –Я–Њ–љ—П—В–Є–µ –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –С–Р–С –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —Г—Б–ї–Њ–≤–љ–Њ, –Њ–љ–Њ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Љ–∞–ї—Л—Е –і–Њ–Ј.
–Т–љ—Г—В—А–µ–љ–љ—П—П (—Б–Њ–±—Б—В–≤–µ–љ–љ–∞—П) —Б–Є–Љ–њ–∞—В–Њ–Љ–Є–Љ–µ—В–Є—З–µ—Б–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –С–Р–С, —В.–µ. –≤–Љ–µ—Б—В–Њ –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Є—З–µ—Б–Ї–Њ–є —Н—В–Є –њ—А–µ–њ–∞—А–∞—В—Л –Њ–±–ї–∞–і–∞—О—В —З–∞—Б—В–Є—З–љ–Њ–є –∞–≥–Њ–љ–Є—Б—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О, –Ј–∞ —Б—З–µ—В —З–µ–≥–Њ –љ–µ–Ї–Њ—В–Њ—А—Л–µ —Н—Д—Д–µ–Ї—В—Л –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Є—Е –С–Р–С –Њ—Б–ї–∞–±–µ–≤–∞—О—В. –Ъ —Н—В–Њ–є –≥—А—Г–њ–њ–µ –С–Р–С –Њ—В–љ–Њ—Б—П—В—Б—П –∞—Ж–µ–±—Г—В–∞–ї–Њ–ї, –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї, –Њ–Ї—Б–њ—А–µ–љ–Њ–ї–Њ–ї, –њ–Є–љ–і–Њ–ї–Њ–ї, –њ–µ–љ—В–∞–±—Г—В–Њ–ї.
–Т —В–∞–±–ї–Є—Ж–µ 1 –њ—А–Є–≤–Њ–і—П—В—Б—П –Њ—Б–љ–Њ–≤–љ—Л–µ –С–Р–С, –Є—Е —Б—Г—В–Њ—З–љ—Л–µ –і–Њ–Ј—Л, –њ–µ—А–Є–Њ–і –њ–Њ–ї—Г–≤—Л–≤–µ–і–µ–љ–Є—П –Є –Ї—А–∞—В–љ–Њ—Б—В—М –њ—А–Є–µ–Љ–∞.

–£—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –С–Р–С —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Д–∞—А–Ї—В –Љ–Є–Њ–Ї–∞—А–і–∞, –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ –љ–∞ 25% —Г–Љ–µ–љ—М—И–∞–µ—В —А–Є—Б–Ї –њ–Њ–≤—В–Њ—А–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Є –≤–љ–µ–Ј–∞–њ–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є —Б–Љ–µ—А—В–Є [12]. –£ –±–Њ–ї—М–љ—Л—Е, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Д–∞—А–Ї—В –Љ–Є–Њ–Ї–∞—А–і–∞, –ї—Г—З—И–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –ї–Є–њ–Њ—Д–Є–ї—М–љ—Л–µ (—А–∞—Б—В–≤–Њ—А–Є–Љ—Л–µ –≤ –ґ–Є—А–∞—Е) –С–Р–С: –±–µ—В–∞–Ї—Б–Њ–ї–Њ–ї, –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї, –њ—А–Њ–њ—А–∞–љ–Њ–ї–Њ–ї, —В–Є–Љ–Њ–ї–Њ–ї. –£ –±–Њ–ї—М–љ—Л—Е —Б —В—П–ґ–µ–ї—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –њ–Њ—З–µ–Ї —В–∞–Ї–ґ–µ –ї—Г—З—И–µ –љ–∞–Ј–љ–∞—З–∞—В—М –ї–Є–њ–Є—Д–Є–ї—М–љ—Л–µ –С–Р–С, –Ї–Њ—В–Њ—А—Л–µ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Є—А—Г—О—В—Б—П –≤ –њ–µ—З–µ–љ–Є. –†–∞—Б—Б–Љ–Њ—В—А–Є–Љ –Њ—Б–љ–Њ–≤–љ—Л–µ –С–Р–С, –њ—А–Є–Љ–µ–љ—П—О—Й–Є–µ—Б—П —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є.
–Э–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л –±–µ–Ј —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ–є —Б–Є–Љ–њ–∞—В–Њ–Љ–Є–Љ–µ—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є
–Я—А–Њ–њ—А–∞–љ–Њ–ї–Њ–ї. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –љ–∞–Ј–љ–∞—З–∞—О—В —Б–љ–∞—З–∞–ї–∞ –њ—А–Њ–±–љ—Г—О –і–Њ–Ј—Г –њ–Њ 20 –Љ–≥ 3–4 —А–∞–Ј–∞ –≤ –і–µ–љ—М. –Я—А–Є —Е–Њ—А–Њ—И–µ–є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –і–Њ–Ј—Г —Г–≤–µ–ї–Є—З–Є–≤–∞—О—В –і–Њ 40 –Љ–≥ 3–4 —А–∞–Ј–∞ –≤ –і–µ–љ—М. –Ф–∞–ї–µ–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —З–µ—А–µ–Ј –Ї–∞–ґ–і—Л–µ 3–7 –і–љ–µ–є —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б—Г—В–Њ—З–љ–Њ–є –і–Њ–Ј—Л –і–Њ 80 –Љ–≥ 3 —А–∞–Ј–∞ –Є–ї–Є 120 –Љ–≥ 2 —А–∞–Ј–∞. –І–∞—Й–µ –≤—Б–µ–≥–Њ —Б—А–µ–і–љ—П—П —Б—Г—В–Њ—З–љ–∞—П –і–Њ–Ј–∞ –љ–µ –њ—А–µ–≤—Л—И–∞–µ—В 180– 240 –Љ–≥.
–Ъ–∞–њ—Б—Г–ї—Л –њ—А–Њ–њ—А–∞–љ–Њ–ї–Њ–ї–∞ –њ—А–Њ–ї–Њ–љ–≥–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –Њ–±—Л—З–љ–Њ –љ–∞–Ј–љ–∞—З–∞—О—В –≤ –і–Њ–Ј–µ 40–80 –Љ–≥ –Њ–і–Є–љ —А–∞–Ј –≤ —Б—Г—В–Ї–Є —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –і–Њ–Ј—Л –і–Њ 160 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є. –Я–Њ–і–і–µ—А–ґ–Є–≤–∞—О—Й–∞—П –і–Њ–Ј–∞ 80–160 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є.
–Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —Б–њ–µ–Ї—В—А–∞–ї—М–љ–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ —З–∞—Б—В–Њ—В—Л —Б–µ—А–і–µ—З–љ—Л—Е —Б–Њ–Ї—А–∞—Й–µ–љ–Є–є –≤ –Ї–ї–Є–љ–Є–Ї–µ –Є–Ј—Г—З–∞–µ—В—Б—П —Б–Њ—Б—В–Њ—П–љ–Є–µ —Е—А–Њ–љ–Њ—В—А–Њ–њ–љ–Њ–є —А–µ–≥—Г–ї—П—Ж–Є–Є —Б–µ—А–і—Ж–∞. –Э–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–Њ–њ—А–∞–љ–Њ–ї–Њ–ї–∞ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ –Љ–Њ—Й–љ–Њ—Б—В–Є –љ–Є–Ј–Ї–Њ—З–∞—Б—В–Њ—В–љ–Њ–є –њ–Њ–ї–Њ—Б—Л —Б–њ–µ–Ї—В—А–∞, –Њ—В—А–∞–ґ–∞—О—Й–µ–є –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є —А–µ–≥—Г–ї—П—Ж–Є–Є –Є –≤–Њ–Ј—А–∞—Б—В–∞–љ–Є–µ –Љ–Њ—Й–љ–Њ—Б—В–Є –≤—Л—Б–Њ–Ї–Њ—З–∞—Б—В–Њ—В–љ–Њ–є –њ–Њ–ї–Њ—Б—Л —Б–њ–µ–Ї—В—А–∞, –Њ—В—А–∞–ґ–∞—О—Й–µ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –њ–∞—А–∞—Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є —А–µ–≥—Г–ї—П—Ж–Є–Є. –Х—Б–ї–Є –њ–Њ –і–∞–љ–љ—Л–Љ —Б–њ–µ–Ї—В—А–∞–ї—М–љ–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ —З–∞—Б—В–Њ—В—Л —Б–µ—А–і–µ—З–љ—Л—Е —Б–Њ–Ї—А–∞—Й–µ–љ–Є–є –њ—А–µ–Њ–±–ї–∞–і–∞–µ—В –љ–Є–Ј–Ї–Њ—З–∞—Б—В–Њ—В–љ—Л–є –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В, —В.–µ. –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ—Л —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Є–µ –≤–ї–Є—П–љ–Є—П –љ–∞ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Г—О —Б–Є—Б—В–µ–Љ—Г, —В–Њ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –≤ –ї–µ—З–µ–љ–Є–Є –С–Р–С [13].
–Ґ–Є–Љ–Њ–ї–Њ–ї. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –љ–∞–Ј–љ–∞—З–∞—О—В —Б–љ–∞—З–∞–ї–∞ –њ–Њ 5 –Љ–≥ (10 –Љ–≥) 2 —А–∞–Ј–∞ –≤ –і–µ–љ—М, –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞—О—В —Б—Г—В–Њ—З–љ—Г—О –і–Њ–Ј—Г –і–Њ 45 –Љ–≥ –≤ 2–3 –њ—А–Є–µ–Љ–∞. –Ш–љ–Њ–≥–і–∞ –љ–∞–Ј–љ–∞—З–∞—О—В –і–Њ–Ј—Г 20 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є.
–Э–∞–і–Њ–ї–Њ–ї. –Ю–±—Л—З–љ–Њ –љ–∞—З–Є–љ–∞—О—В —Б –њ—А–Њ–±–љ–Њ–є –і–Њ–Ј—Л 20 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є, –Ј–∞—В–µ–Љ –љ–∞–Ј–љ–∞—З–∞—О—В 40 –Љ–≥; —З–µ—А–µ–Ј 3–7 –і–љ—П –і–Њ–Ј—Г –Љ–Њ–ґ–љ–Њ —Г–≤–µ–ї–Є—З–Є—В—М –љ–∞ 40 –Љ–≥/—Б—Г—В. –Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —Б—Г—В–Њ—З–љ–∞—П –і–Њ–Ј–∞ 60–240 –Љ–≥ (–µ–µ –Љ–Њ–ґ–љ–Њ —А–∞–Ј–і–µ–ї–Є—В—М –љ–∞ 1–2 –њ—А–Є–µ–Љ–∞).
–°–Њ—В–∞–ї–Њ–ї. –Ы–µ—З–µ–љ–Є–µ –љ–∞—З–Є–љ–∞—О—В —Б 5 –Љ–≥ 2–3 —А–∞–Ј–∞ –≤ –і–µ–љ—М, —З–µ—А–µ–Ј 2–3 –і–љ—П —А–∞–Ј–Њ–≤—Г—О –і–Њ–Ј—Г –Љ–Њ–ґ–љ–Њ —Г–≤–µ–ї–Є—З–Є—В—М –љ–∞ 5 –Љ–≥, –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —Б—Г—В–Њ—З–љ–∞—П –і–Њ–Ј–∞ 45 –Љ–≥. –Я—А–µ–њ–∞—А–∞—В –±–Њ–ї—М—И–µ –Є–Ј–≤–µ—Б—В–µ–љ, –Ї–∞–Ї –∞–љ—В–Є–∞—А–Є—В–Љ–Є—З–µ—Б–Ї–Њ–µ —Б—А–µ–і—Б—В–≤–Њ III –Ї–ї–∞—Б—Б–∞, –≤ –Њ—В–ї–Є—З–Є–µ –Њ—В –і—А—Г–≥–Є—Е –С–Р–С, –Њ—В–љ–Њ—Б—П—Й–Є—Е—Б—П –Ї–Њ II –Ї–ї–∞—Б—Б—Г –∞–љ—В–Є–∞—А–Є—В–Љ–Є—З–µ—Б–Ї–Є—Е —Б—А–µ–і—Б—В–≤. –°–Њ—В–∞–ї–Њ–ї —Б—А–µ–і–Є –С–Р–С —П–≤–ї—П–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ –і–ї—П –ї–µ—З–µ–љ–Є—П —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є –Є —Б–µ—А—М–µ–Ј–љ—Л–Љ–Є –ґ–µ–ї—Г–і–Њ—З–Ї–Њ–≤—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є —А–Є—В–Љ–∞ —Б–µ—А–і—Ж–∞, —В–∞—Е–Є–∞—А–Є—В–Љ–Є—П–Љ–Є. –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –њ–Њ—Б—В–Є–љ—Д–∞—А–Ї—В–љ—Л–Љ –±–Њ–ї—М–љ—Л–Љ —В—А–µ–±—Г–µ—В –Ї–Њ–љ—В—А–Њ–ї—П –Ј–∞ –Є–љ—В–µ—А–≤–∞–ї–Њ–Љ QT —Н–ї–µ–Ї—В—А–Њ–Ї–∞—А–і–Є–Њ–≥—А–∞–Љ–Љ—Л –Є–Ј––Ј–∞ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ–≥–Њ –∞—А–Є—В–Љ–Њ–≥–µ–љ–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ [3].
–Э–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л —Б —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ–є —Б–Є–Љ–њ–∞—В–Њ–Љ–Є–Љ–µ—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О
–Ю–Ї—Б–њ—А–µ–љ–Њ–ї–Њ–ї. –Т—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –≤ —В–∞–±–ї–µ—В–Ї–∞—Е –Њ–±—Л—З–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –њ–Њ 20 –Љ–≥ –Є —В–∞–±–ї–µ—В–Ї–∞—Е –њ—А–Њ–ї–Њ–љ–≥–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –њ–Њ 80 –Љ–≥. –С–Њ–ї—М–љ—Л–Љ —Б–Њ —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –љ–∞–Ј–љ–∞—З–∞—О—В –Њ–±—Л—З–љ—Л–µ —В–∞–±–ї–µ—В–Ї–Є –≤–љ—Г—В—А—М –њ–Њ 20 –Љ–≥ 3 —А–∞–Ј–∞ –≤ –і–µ–љ—М; –і–Њ–Ј—Г –Љ–Њ–ґ–љ–Њ –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ —Г–≤–µ–ї–Є—З–Є—В—М –і–Њ 80 –Љ–≥ 2 —А–∞–Ј–∞ –≤ –і–µ–љ—М, –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —Б—Г—В–Њ—З–љ–∞—П –і–Њ–Ј–∞ 80–480 –Љ–≥.
–Я–Є–љ–і–Њ–ї–Њ–ї. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –љ–∞–Ј–љ–∞—З–∞—О—В –њ–Њ 5 –Љ–≥ 3 —А–∞–Ј–∞ –≤ –і–µ–љ—М, —З–µ—А–µ–Ј –љ–µ–і–µ–ї—О –і–Њ–Ј—Г —Г–≤–µ–ї–Є—З–Є–≤–∞—О—В –і–Њ 10 –Љ–≥ 3 —А–∞–Ј–∞ –≤ –і–µ–љ—М, –∞ –Ј–∞—В–µ–Љ 15 –Љ–≥ 2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є. –Т –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –њ—А–µ–њ–∞—А–∞—В –≤—Б–µ –ґ–µ —З–∞—Й–µ –њ—А–Є–Љ–µ–љ—П—О—В –њ—А–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є.
–Я–µ–љ–±—Г—В–∞–ї–Њ–ї. –Я—А–Є –Ш–С–° –љ–∞–Ј–љ–∞—З–∞—О—В —Б 20 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є, –Ј–∞—В–µ–Љ —А–∞–Ј–Њ–≤—Г—О —Б—Г—В–Њ—З–љ—Г—О –і–Њ–Ј—Г —Г–≤–µ–ї–Є—З–Є–≤–∞—О—В –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ –і–Њ 40 –Є 80 –Љ–≥/—Б—Г—В.
–Ъ–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л –±–µ–Ј —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ–є —Б–Є–Љ–њ–∞—В–Њ–Љ–Є–Љ–µ—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є
–Р—В–µ–љ–Њ–ї–Њ–ї. –Э–∞—З–∞–ї–Њ –і–µ–є—Б—В–≤–Є—П —З–µ—А–µ–Ј 1 —З –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –≤–љ—Г—В—А—М, –њ–Є–Ї –і–µ–є—Б—В–≤–Є—П —З–µ—А–µ–Ј 2–4 —З, –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –і–µ–є—Б—В–≤–Є—П 24 —З. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞—З–∞–ї—М–љ–∞—П –і–Њ–Ј–∞ 50 –Љ–≥/—Б—Г—В, —З–µ—А–µ–Ј 1 –љ–µ–і–µ–ї—О –Љ–Њ–ґ–љ–Њ —Г–≤–µ–ї–Є—З–Є—В—М –і–Њ–Ј—Г –і–Њ 100 –Љ–≥/—Б—Г—В, –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —Б—Г—В–Њ—З–љ–∞—П –і–Њ–Ј–∞ 200 –Љ–≥ (–Њ–±—Л—З–љ–Њ –≤ 2 –њ—А–Є–µ–Љ–∞).
–Ь–µ—В–Њ–њ—А–Њ–ї–Њ–ї. –Ы–Є–њ–Њ—Д–Є–ї—М–љ–Њ—Б—В—М, –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ—Б—В—М, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –°–Ь–Р –Є –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є—Е —Б–≤–Њ–є—Б—В–≤ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В —Н—В–Њ—В –њ—А–µ–њ–∞—А–∞—В. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –љ–∞–Ј–љ–∞—З–∞—О—В –≤ —В–∞–±–ї–µ—В–Ї–∞—Е –њ–Њ 50–100 –Љ–≥ 2–3 —А–∞–Ј–∞ –≤ –і–µ–љ—М. –£ –Њ–±—Л—З–љ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —Д–Њ—А–Љ—Л –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–∞ –њ–µ—А–Є–Њ–і –њ–Њ–ї—Г–≤—Л–≤–µ–і–µ–љ–Є—П –Ї–Њ–ї–µ–±–ї–µ—В—Б—П –Њ—В 3 –і–Њ 7 —З. –°—А–µ–і–љ—П—П –і–Њ–Ј–∞ 200 –Љ–≥/—Б—Г—В. –Ф–Њ–Ј—Г —Г–≤–µ–ї–Є—З–Є–≤–∞—О—В –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ —Б –Є–љ—В–µ—А–≤–∞–ї–Њ–Љ –≤ 1 –љ–µ–і–µ–ї—О. –Я—А–µ–њ–∞—А–∞—В –≤—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –Є –≤ —В–∞–±–ї–µ—В–Ї–∞—Е –њ—А–Њ–ї–Њ–љ–≥–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П. –Ь–µ—В–Њ–њ—А–Њ–ї–Њ–ї –Ю–†–Ю–° –≤—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –≤ —В–∞–±–ї–µ—В–Ї–∞—Е –њ–Њ 190 –Є 285 –Љ–≥ —Б –љ–Њ–≤–Њ–є –њ–Њ–ї—Г–њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ–є —Б–Є—Б—В–µ–Љ–Њ–є –і–ї—П –Њ—З–µ–љ—М –Љ–µ–і–ї–µ–љ–љ–Њ–≥–Њ –Њ—Б–Љ–Њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ –≤—Л—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є—П –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –≤–µ—Й–µ—Б—В–≤–∞ –Є–Ј –Љ–Є–Ї—А–Њ–Ї–∞–њ—Б—Г–ї —Б –њ–Њ—Б—В–Њ—П–љ–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В—М—О, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–є –њ–Њ–і–і–µ—А–ґ–Є–≤–∞–µ—В—Б—П —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ—Л–є —Г—А–Њ–≤–µ–љ—М –µ–≥–Њ –≤ –Ї—А–Њ–≤–Є (–±–µ–Ј –њ–Є–Ї–Њ–≤ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є) –≤ —В–µ—З–µ–љ–Є–µ 24 —З. –Ь–µ—В–Њ–њ—А–Њ–ї–Њ–ї –Ю–†–Ю–° –љ–∞–Ј–љ–∞—З–∞—О—В –Њ–і–Є–љ —А–∞–Ј –≤ —Б—Г—В–Ї–Є, —Б–љ–∞—З–∞–ї–∞ –≤ —В–µ—З–µ–љ–Є–µ 10–14 –і–љ–µ–є –њ–Њ 190 –Љ–≥, –∞ –Ј–∞—В–µ–Љ –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ–Њ 285 –Љ–≥. –Э–∞—Е–Њ–і–Є—В –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Є –љ–Њ–≤–∞—П –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–∞—П —Д–Њ—А–Љ–∞ –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–∞ —Б –њ—А–Њ–ї–Њ–љ–≥–Є—А–Њ–≤–∞–љ–љ—Л–Љ –Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞–љ–љ—Л–Љ –≤—Л—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є–µ–Љ –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –≤–µ—Й–µ—Б—В–≤–∞ – –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї CR/ZOR (CR– controlled release, ZOR– zero order kinetics) [14,15].
–С–Р–С –њ—А–Њ–і–ї–µ–љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –Њ—В–≤–µ—З–∞—О—В –Њ—Б–љ–Њ–≤–љ—Л–Љ —В—А–µ–±–Њ–≤–∞–љ–Є—П–Љ, –њ—А–µ–і—К—П–≤–ї—П–µ–Љ—Л–Љ –Ї –њ—А–µ–њ–∞—А–∞—В–∞–Љ, –Є—Б–њ–Њ–ї—М–Ј—Г—О—Й–Є–Љ—Б—П –і–ї—П –і–ї–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Ш–С–°: –Њ–і–љ–Њ—А–∞–Ј–Њ–≤—Л–є –њ—А–Є–µ–Љ, –±—Л—Б—В—А–Њ–µ –љ–∞—Б—В—Г–њ–ї–µ–љ–Є–µ —Н—Д—Д–µ–Ї—В–∞, —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ —В–µ—З–µ–љ–Є–µ 24 —З, –Њ—В—Б—Г—В—Б—В–≤–Є–µ —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –Ї –њ—А–µ–њ–∞—А–∞—В—Г. –Ы–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —Д–Њ—А–Љ—Л –С–Р–С –њ—А–Њ–і–ї–µ–љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П —Г–і–Њ–±–љ—Л –≤ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є, –љ–Њ –Њ–љ–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –і–Њ—А–Њ–ґ–µ —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Д–Њ—А–Љ –Є –љ–µ –≤—Б–µ–≥–і–∞ –њ—А–µ–≤–Њ—Б—Е–Њ–і—П—В –Є—Е –њ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є.
–С–µ—В–∞–Ї—Б–Њ–ї–Њ–ї. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–Ј–љ–∞—З–∞—О—В –њ–Њ 10–20 –Љ–≥ –Њ–і–Є–љ —А–∞–Ј –≤ —Б—Г—В–Ї–Є. –£ –±–Њ–ї—М–љ—Л—Е —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –∞–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–µ–њ–∞—А–∞—В–∞ —З–µ—А–µ–Ј 3 —З –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –≤ –і–Њ–Ј–µ 20 –Љ–≥ —А–∞–≤–µ–љ —В–∞–Ї–Њ–≤–Њ–Љ—Г –њ—А–Є –њ—А–Є–µ–Љ–µ 100 –Љ–≥ –∞—В–µ–љ–Њ–ї–Њ–ї–∞ –Є –Ј–∞—В–µ–Љ —Б–Њ—Е—А–∞–љ—П–µ—В—Б—П –≤ —В–µ—З–µ–љ–Є–µ —Б—Г—В–Њ–Ї.
–С–Є—Б–Њ–њ—А–Њ–ї–Њ–ї. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–Ј–љ–∞—З–∞ –µ—В—Б—П –≤ –і–Њ–Ј–µ 5–20 –Љ–≥ –Њ–і–Є–љ —А–∞–Ј –≤ —Б—Г—В–Ї–Є. –Я—А–µ–њ–∞—А–∞—В –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –њ—А–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є (—З–∞—Б—В–Њ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –і–Є—Г—А–µ—В–Є–Ї–∞–Љ–Є –≤ –љ–Є–Ј–Ї–Њ–є –і–Њ–Ј–µ).
–Ъ–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л —Б —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ–є —Б–Є–Љ–њ–∞—В–Њ–Љ–Є–Љ–µ—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О
–Р—Ж–µ–±—Г—В–Њ–ї–Њ–ї. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –љ–∞–Ј–љ–∞—З–∞—О—В —Б 400 –Љ–≥ –Њ–і–Є–љ —А–∞–Ј —Г—В—А–Њ–Љ –Є–ї–Є –њ–Њ 200 –Љ–≥ 2 —А–∞–Ј–∞ –≤ –і–µ–љ—М, –Ј–∞—В–µ–Љ –і–Њ–Ј—Г –Љ–Њ–ґ–љ–Њ —Г–≤–µ–ї–Є—З–Є—В—М –і–Њ 300 –Љ–≥ 2 —А–∞–Ј–∞, –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П –і–Њ–Ј–∞ – 1200 –Љ–≥/—Б—Г—В. –Т –Њ—В–ї–Є—З–Є–µ –Њ—В –Љ–љ–Њ–≥–Є—Е –С–Р–С –њ—А–µ–њ–∞—А–∞—В –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –∞—В–µ—А–Њ–≥–µ–љ–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –љ–∞ –ї–Є–њ–Є–і–љ—Л–є —Б–њ–µ–Ї—В—А –њ–ї–∞–Ј–Љ—Л –Ї—А–Њ–≤–Є (–љ–∞ –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–Њ–≤).
–Ъ–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л —Б –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–Љ–Є –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є
–¶–µ–ї–Є–њ—А–Њ–ї–Њ–ї. –Я–Њ–Ї–∞–Ј–∞–љ –њ—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П, –±–µ–Ј–±–Њ–ї–µ–≤—Л—Е —Н–њ–Є–Ј–Њ–і–∞—Е –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞, –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞—З–Є–љ–∞—О—В —Б –њ—А–Є–µ–Љ–∞ 200 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є, –Ј–∞—В–µ–Љ –і–Њ–Ј—Г –Љ–Њ–ґ–љ–Њ —Г–≤–µ–ї–Є—З–Є—В—М –і–Њ 400 –Љ–≥. –Я—А–µ–њ–∞—А–∞—В –љ–µ –≤–ї–Є—П–µ—В –љ–∞ —Г–≥–ї–µ–≤–Њ–і–љ—Л–є –Њ–±–Љ–µ–љ, —Б–њ–Њ—Б–Њ–±–µ–љ —Г–≤–µ–ї–Є—З–Є–≤–∞—В—М —Г—А–Њ–≤–µ–љ—М –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –≤—Л—Б–Њ–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є –Є —Б–љ–Є–ґ–∞—В—М (–≤ –Њ—В–ї–Є—З–Є–µ –Њ—В –і—А—Г–≥–Є—Е –С–Р–С) —Г—А–Њ–≤–µ–љ—М —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–Њ–≤.
–С–µ–≤–∞–љ—В–Њ–ї–Њ–ї. –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –љ–∞–Ј–љ–∞—З–∞—О—В –њ–Њ 150 –Љ–≥ –ї–Є–±–Њ –њ–Њ 200 –Љ–≥ 2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є. –Р–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –Љ–Њ–ґ–µ—В –њ—А–Њ–і–Њ–ї–ґ–∞—В—М—Б—П –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ —А–∞–Ј–Њ–≤–Њ–є –і–Њ–Ј—Л –≤ —В–µ—З–µ–љ–Є–µ 12 —З.
–Э–Њ–≤—Л–µ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л —А–∞–Ј–ї–Є—З–љ–Њ–≥–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞ –і–µ–є—Б—В–≤–Є—П
–Э–µ–±–Є–≤–Њ–ї–Њ–ї. –Я—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є b–—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є –С–Р–С –њ—А–Њ–ї–Њ–љ–≥–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –±–µ–Ј –°–Ь–Р. –Т –Њ—Б–љ–Њ–≤–љ–Њ–Љ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –њ—А–Є –Љ—П–≥–Ї–Њ–є –Є —Г–Љ–µ—А–µ–љ–љ–Њ–є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є –≤ –і–Њ–Ј–µ 5 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є (—Н—В–∞ –і–Њ–Ј–∞ —Н–Ї–≤–Є–≤–∞–ї–µ–љ—В–љ–∞ 100 –Љ–≥ –∞—В–µ–љ–Њ–ї–Њ–ї–∞). –С–ї–∞–≥–Њ–і–∞—А—П –Ї–Њ—А–Њ–љ–∞—А–Њ–≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–µ–Љ—Г –і–µ–є—Б—В–≤–Є—О, –Ї–Њ—В–Њ—А–Њ–µ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П –Ј–∞ —Б—З–µ—В —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є –њ—А–Њ–і—Г–Ї—Ж–Є–Є NO –≤ —Н–љ–і–Њ—В–µ–ї–Є–Є —Б–Њ—Б—Г–і–Њ–≤, –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –Ї–∞—А–і–Є–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–Є –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ –Є –∞–љ—В–Є—Д–Є–±—А–Є–ї–ї—П—В–Њ—А–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ. –Я–Њ–Ї–∞–Ј–∞–љ–∞ –≤—Л—Б–Њ–Ї–∞—П –њ—А–Њ—В–Є–≤–Њ–Є—И–µ–Љ–Є—З–µ—Б–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –љ–µ–±–Є–≤–Њ–ї–Њ–ї–∞ –≤ –і–Њ–Ј–µ 5–10 –Љ–≥/—Б—Г—В –≤ –њ–Њ–Ї–Њ–µ –Є –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ [16,17], –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ –µ–≥–Њ –і–µ–є—Б—В–≤–Є–µ —Г –±–Њ–ї—М–љ—Л—Е —Б —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О. –Я—А–µ–њ–∞—А–∞—В –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –љ–∞ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ –≥–ї—О–Ї–Њ–Ј—Л –Є –ї–Є–њ–Є–і–Њ–≤ –њ–ї–∞–Ј–Љ—Л –Ї—А–Њ–≤–Є (—Б–љ–Є–ґ–∞–µ—В —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–Њ–≤), –Њ–±–ї–∞–і–∞–µ—В —Е–Њ—А–Њ—И–µ–є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М—О.
b– –Є a––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л
–Ъ–∞—А–≤–µ–і–Є–ї–Њ–ї. –Ш–Ј –љ–Њ–≤—Л—Е –С–Р–С –Ј–∞—Б–ї—Г–ґ–Є–≤–∞–µ—В –≤–љ–Є–Љ–∞–љ–Є—П –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї, –Њ–±–ї–∞–і–∞—О—Й–Є–є b– –Є a1––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–Є—А—Г—О—Й–Є–Љ–Є, –∞ —В–∞–Ї–ґ–µ –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ—Л–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є. –С–ї–∞–≥–Њ–і–∞—А—П –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –і–Є–ї–∞—В–∞—Ж–Є–Є –Њ–љ —Б–љ–Є–ґ–∞–µ—В –њ–Њ—Б–ї–µ–љ–∞–≥—А—Г–Ј–Ї—Г –љ–∞ —Б–µ—А–і—Ж–µ –Є —В–Њ—А–Љ–Њ–Ј–Є—В –љ–µ–є—А–Њ–≥—Г–Љ–Њ—А–∞–ї—М–љ—Г—О –≤–∞–Ј–Њ–Ї–Њ–љ—Б—В—А–Є–Ї—В–Њ—А–љ—Г—О –∞–Ї—В–Є–≤–∞—Ж–Є—О —Б–Њ—Б—Г–і–Њ–≤ –Є —Б–µ—А–і—Ж–∞. –Я—А–µ–њ–∞—А–∞—В –Њ–±–ї–∞–і–∞–µ—В –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –∞–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ—Л–Љ, –∞–љ—В–Є–Є—И–µ–Љ–Є—З–µ—Б–Ї–Є–Љ [18] –Є –њ—А–Њ–ї–Њ–љ–≥–Є—А–Њ–≤–∞–љ–љ—Л–Љ –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ, –њ–Њ—Н—В–Њ–Љ—Г —Б —Г—Б–њ–µ—Е–Њ–Љ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –њ—А–Є —Б–Њ—З–µ—В–∞–љ–Є–Є –Ш–С–° –Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є. –Ш–Ј –С–Р–С —Б –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є —Г –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Њ –Ї–∞—А–і–Є–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є. –Я—А–µ–њ–∞—А–∞—В –±–µ–Ј–Њ–њ–∞—Б–µ–љ —Г –±–Њ–ї—М–љ—Л—Е —Б —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–µ–є –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞ (–њ—А–Є —Д—А–∞–Ї—Ж–Є–Є –≤—Л–±—А–Њ—Б–∞ –Љ–µ–љ–µ–µ 40%). –Я—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –ї–µ—З–µ–љ–Є–µ –љ–∞—З–Є–љ–∞—О—В —Б –і–Њ–Ј—Л 12,5 –Љ–≥ 1 —А–∞–Ј –≤ –і–µ–љ—М –≤ –њ–µ—А–≤—Л–µ 2 –і–љ—П, –Ј–∞—В–µ–Љ –ї–µ—З–µ–љ–Є–µ –њ—А–Њ–≤–Њ–і—П—В –≤ –і–Њ–Ј–µ 25 –Љ–≥ 2 —А–∞–Ј–∞ –≤ –і–µ–љ—М —Б –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–Љ –µ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –і–Њ 50 –Љ–≥ 2 —А–∞–Ј–∞ –≤ –і–µ–љ—М. –С—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –∞–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ—Л–µ —Б–≤–Њ–є—Б—В–≤–∞ —Н—В–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –љ–Є—З–µ–Љ –љ–µ –Њ—В–ї–Є—З–∞—О—В—Б—П –Њ—В —И–Є—А–Њ–Ї–Њ –Є–Ј–≤–µ—Б—В–љ–Њ–≥–Њ –∞—В–µ–љ–Њ–ї–Њ–ї–∞ [11,19]. –Ъ–∞—А–≤–µ–і–Є–ї–Њ–ї –і–∞–µ—В –њ–Њ–±–Њ—З–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л, —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—Ж–Є–µ–є (–≥–Њ–ї–Њ–≤–Њ–Ї—А—Г–ґ–µ–љ–Є–µ, —Б–ї–∞–±–Њ—Б—В—М, –≥–Є–њ–Њ—В–Њ–љ–Є—П). –Ъ–∞—А–≤–µ–і–Є–ї–Њ–ї –Є–Љ–µ–µ—В –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Г –љ–Є—Е –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є.
–Ы–∞–±–µ—В–∞–ї–Њ–ї. –Э–∞—А—П–і—Г —Б —В–µ–Љ, —З—В–Њ –Њ–љ —П–≤–ї—П–µ—В—Б—П b– –Є a––±–ї–Њ–Ї–∞—В–Њ—А–Њ–Љ, –ї–∞–±–µ—В–∞–ї–Њ–ї –Њ–±–ї–∞–і–∞–µ—В –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ. –Я–Њ—Н—В–Њ–Љ—Г –њ—А–µ–њ–∞—А–∞—В –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П —Г –±–Њ–ї—М–љ—Л—Е —Б–Њ —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–∞–њ—А—П–ґ–µ–љ–Є—П, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Г –љ–Є—Е –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є, –Є –і–ї—П –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–Є –≥–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Ї—А–Є–Ј–∞. –С–ї–∞–≥–Њ–і–∞—А—П a––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–Є—А—Г—О—Й–µ–Љ—Г –і–µ–є—Б—В–≤–Є—О –ї–∞–±–µ—В–∞–ї–Њ–ї —Г–Љ–µ–љ—М—И–∞–µ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ —Б–њ–∞–Ј–Љ–∞, –∞ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞–і–∞ –њ–Њ–і–∞–≤–ї—П–µ—В –∞—А–Є—В–Љ–Є–Є, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В —А–∞–Ј–≤–Є–≤–∞—В—М—Б—П –≤—В–Њ—А–Є—З–љ–Њ –њ—А–Є –≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—Ж–Є–Є –Є–Ј––Ј–∞ —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є a––∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ [3]. –Ф–Њ–Ј–∞ –њ—А–µ–њ–∞—А–∞—В–∞ 100 –Љ–≥ 2 —А–∞–Ј–∞ –≤ –і–µ–љ—М, —З–µ—А–µ–Ј 2–3 –і–љ—П –і–Њ–Ј—Г –Љ–Њ–ґ–љ–Њ —Г–≤–µ–ї–Є—З–Є—В—М –і–Њ 200–400 –Љ–≥ 2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є.
–Я–Њ–і–±–Њ—А –і–Њ–Ј—Л b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤
–Т—Б–µ –С–Р–С –≤ –∞–і–µ–Ї–≤–∞—В–љ—Л—Е –і–Њ–Ј–∞—Е, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–µ —А–∞–Ј–ї–Є—З–Є—П –≤ –Є—Е –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є—Е —Н—Д—Д–µ–Ї—В–∞—Е, –њ–Њ––≤–Є–і–Є–Љ–Њ–Љ—Г, –Њ–і–Є–љ–∞–Ї–Њ–≤–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є (–њ—А–Є —Г—Б–ї–Њ–≤–Є–Є, —З—В–Њ –њ—А–µ–њ–∞—А–∞—В—Л –Њ–Ї–∞–Ј—Л–≤–∞—О—В –Њ—В—З–µ—В–ї–Є–≤–Њ–µ b––±–ї–Њ–Ї–Є—А—Г—О—Й–µ–µ –і–µ–є—Б—В–≤–Є–µ). –Ф–Њ–Ј—Л –С–Р–С –њ–Њ–і–±–Є—А–∞—О—В—Б—П –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ —Б —Г—З–µ—В–Њ–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞. –£ –±–Њ–ї—М–љ—Л—Е —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –њ—А–Є–љ—П—В–Њ –њ–Њ–і–±–Є—А–∞—В—М –і–Њ–Ј—Г –њ–Њ —Г—А–Њ–≤–љ—О –І–°–°, –і–Њ–≤–Њ–і—П –µ–µ –і–Њ 55–60 —Г–і–∞—А–Њ–≤ –≤ –Љ–Є–љ—Г—В—Г. –£ –±–Њ–ї—М–љ—Л—Е —Б –±–Њ–ї–µ–µ —В—П–ґ–µ–ї–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –І–°–° –Љ–Њ–ґ–µ—В –±—Л—В—М —Г–Љ–µ–љ—М—И–µ–љ–∞ (–љ–Є–ґ–µ 50 –≤ –Љ–Є–љ—Г—В—Г) –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –±—А–∞–і–Є–Ї–∞—А–і–Є–µ–є –Є –љ–∞—А—Г—И–µ–љ–Є–µ–Љ –∞—В—А–Є–Њ–≤–µ–љ—В—А–Є–Ї—Г–ї—П—А–љ–Њ–є –њ—А–Њ–≤–Њ–і–Є–Љ–Њ—Б—В–Є [8,10]. –Ц–µ–ї–∞—В–µ–ї—М–љ–Њ, —З—В–Њ–±—Л —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –Р–Ф –≤ –љ–∞—З–∞–ї–µ –ї–µ—З–µ–љ–Є—П –±—Л–ї–Њ –љ–µ –љ–Є–ґ–µ 100 –Љ–Љ —А—В.—Б—В. –Т –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —А–∞–±–Њ—В–µ –≤—А–∞—З–Є –Є–Ј–ї–Є—И–љ–µ –Њ–њ–∞—Б–∞—О—В—Б—П —Г—А–µ–ґ–µ–љ–Є—П –њ—Г–ї—М—Б–∞ –њ—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –С–Р–С –Є –њ—А–Є –њ–µ—А–≤–Њ–є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –њ—Л—В–∞—О—В—Б—П –Њ—В–Ї–∞–Ј–∞—В—М—Б—П –Њ—В –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є—П. –Ш–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–∞—П –і–Њ–Ј–∞, –≤—Л–Ј—Л–≤–∞—О—Й–∞—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Г—О –±–ї–Њ–Ї–∞–і—Г b–—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, —Г —А–∞–Ј–љ—Л—Е –±–Њ–ї—М–љ—Л—Е –≤–∞—А—М–Є—А—Г–µ—В, –Њ–і–љ–∞–Ї–Њ –Є–љ–і–Є–Ї–∞—В–Њ—А–Њ–Љ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –і–Њ–ї–ґ–љ–∞ —Б–ї—Г–ґ–Є—В—М –Є–Љ–µ–љ–љ–Њ –І–°–°. –°–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –Њ—Ж–µ–љ–Є—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В, –њ–Њ–і–Њ–±—А–∞—В—М –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–є –С–Р–С, –µ–≥–Њ –і–Њ–Ј–Є—А–Њ–≤–Ї—Г –Љ–Њ–ґ–љ–Њ –њ–Њ —З–∞—Б—В–Њ—В–µ –њ—Г–ї—М—Б–∞ —Г –±–Њ–ї—М–љ–Њ–≥–Њ –≤ –њ–Њ–Ї–Њ–µ –њ–Њ—Б–ї–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П.
–£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–Њ —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–∞–њ—А—П–ґ–µ–љ–Є—П –С–Р–С –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—О—В –Њ—В–≤–µ—В –І–°–° –љ–∞ —Д–Є–Ј–Є—З–µ—Б–Ї—Г—О –љ–∞–≥—А—Г–Ј–Ї—Г, –њ—А–Є —Н—В–Њ–Љ –Є–і–µ–∞–ї—М–љ–Њ–є –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П —З–∞—Б—В–Њ—В–∞ —Б–µ—А–і–µ—З–љ–Њ–≥–Њ —А–Є—В–Љ–∞, —А–∞–≤–љ–∞—П 75% –Њ—В —В–Њ–є –І–°–°, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–є –≤–Њ–Ј–љ–Є–Ї–∞—О—В –љ–∞—З–∞–ї—М–љ—Л–µ –њ—А–Є–Ј–љ–∞–Ї–Є –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ (—Н—В–Є –њ—А–Є–Ј–љ–∞–Ї–Є –Љ–Њ–ґ–љ–Њ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞—В—М –њ—А–Є –≤–µ–ї–Њ—Н—А–≥–Њ–Љ–µ—В—А–Є–Є). –Я—А–Є –њ–Њ—Б—В–Є–љ—Д–∞—А–Ї—В–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –Є —Г –±–Њ–ї—М–љ—Л—Е –њ–Њ—Б–ї–µ —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П –і–Њ–ї–ґ–љ–∞ –Њ—Ж–µ–љ–Є–≤–∞—В—М—Б—П —Б —Г—З–µ—В–Њ–Љ –Ї–∞–Ї –±–Њ–ї–µ–≤—Л—Е, —В–∞–Ї –Є –±–µ–Ј–±–Њ–ї–µ–≤—Л—Е —Н–њ–Є–Ј–Њ–і–Њ–≤ –Є—И–µ–Љ–Є–Є —Б –њ–Њ–Љ–Њ—Й—М—О —Е–Њ–ї—В–µ—А–Њ–≤—Б–Ї–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є—П –≠–Ъ–У. –Т –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е –і–ї—П –Њ–±—К–µ–Ї—В–Є–≤–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є –С–Р–С —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –љ–∞–≥—А—Г–Ј–Њ—З–љ—Л–µ —В–µ—Б—В—Л, —Е–Њ–ї—В–µ—А–Њ–≤—Б–Ї–Њ–µ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є–µ –≠–Ъ–У, —Б—В—А–µ—Б—Б–—Н—Е–Њ–Ї–∞—А–і–Є–Њ–≥—А–∞—Д–Є—О, —Б—Ж–Є–љ—В–Є–≥—А–∞—Д–Є—О –Љ–Є–Њ–Ї–∞—А–і–∞. –Я—А–Є —Г—Б–ї–Њ–≤–Є–Є –њ—А–∞–≤–Є–ї—М–љ–Њ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л–Љ –Ш–С–° b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ (—Б —Г—З–µ—В–Њ–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є) —А–Є—Б–Ї –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –љ–µ —Б—В–Њ–ї—М –≤–µ–ї–Є–Ї.
–Я—А–Є –≤—Л–±–Њ—А–µ –С–Р–С –і–ї—П –і–ї–Є—В–µ–ї—М–љ–Њ–є –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Є–љ–Є–Љ–∞—В—М –≤–Њ –≤–љ–Є–Љ–∞–љ–Є–µ: –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —Д–∞—А–Љ–∞–Ї–Њ–і–Є–љ–∞–Љ–Є–Ї–Є –Є —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–Є –њ—А–µ–њ–∞—А–∞—В–∞ (b1-—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ—Б—В—М, –≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—Ж–Є—П, –њ–Є–Ї –Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –і–µ–є—Б—В–≤–Є—П, –њ—Г—В—М —Н–ї–Є–Љ–Є–љ–∞—Ж–Є–Є –њ—А–µ–њ–∞—А–∞—В–∞, –њ—А–Є—Б—Г—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Г –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ —Б–≤–Њ–є—Б—В–≤–∞ –Є –і—А.); –≤–Њ–Ј—А–∞—Б—В –±–Њ–ї—М–љ–Њ–≥–Њ, —Б–Њ—Б—В–Њ—П–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Є –њ–µ—З–µ–љ–Є –Є –њ–Њ—З–µ–Ї, –љ–∞–ї–Є—З–Є–µ –Є–ї–Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Є–ї–Є –љ–∞—А—Г—И–µ–љ–Є–є (—В–∞–±–ї. 2); –њ–Њ–ї—М–Ј—Г, –і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М –Є —Б—В–Њ–Є–Љ–Њ—Б—В—М –і–∞–љ–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ [5].

–Ф–Њ –љ–∞—Б—В–Њ—П—Й–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –≤ –†–Њ—Б—Б–Є–Є –Љ–љ–Њ–≥–Є–µ –≤—А–∞—З–Є –Є–Ј –С–Р–С –њ—А–µ–і–њ–Њ—З–Є—В–∞—О—В –њ—А–Њ–њ—А–∞–љ–Њ–ї–Њ–ї, —Е–Њ—В—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –і—А—Г–≥–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–∞—В–µ–љ–Њ–ї–Њ–ї, –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї –Є –і—А.) –љ–µ—Б–Њ–Љ–љ–µ–љ–љ–Њ –≤—Л—И–µ. –Ю—Б–љ–Њ–≤–љ—Л–Љ–Є –Њ—И–Є–±–Ї–∞–Љ–Є –њ—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –С–Р–С —П–≤–ї—П—О—В—Б—П: –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Љ–∞–ї—Л—Е –і–Њ–Ј –њ—А–µ–њ–∞—А–∞—В–Њ–≤; –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Є—Е —А–µ–ґ–µ, —З–µ–Љ –љ—Г–ґ–љ–Њ –њ–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є (–Є–Ј––Ј–∞ –Њ–њ–∞—Б–µ–љ–Є—П —А–Є—Б–Ї–∞ –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –≤ —Б–≤—П–Ј–Є —Б —Г—Е—Г–і—И–µ–љ–Є–µ–Љ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞ –Є —А–∞–Ј–≤–Є—В–Є–µ–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ —Г –њ–Њ–ґ–Є–ї—Л—Е –±–Њ–ї—М–љ—Л—Е); –Њ—В–Љ–µ–љ–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—А–Є –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–Є –І–°–° –≤ –њ–Њ–Ї–Њ–µ –Љ–µ–љ–µ–µ 60 —Г–і–∞—А–Њ–≤ –≤ –Љ–Є–љ. –°–ї–µ–і—Г–µ—В –µ—Й–µ —А–∞–Ј –њ–Њ–і—З–µ—А–Ї–љ—Г—В—М, —З—В–Њ —Г –±–Њ–ї—М–љ—Л—Е –Ш–С–° —В–∞—Е–Є–Ї–∞—А–і–Є—П (–∞ –љ–µ –±—А–∞–і–Є–Ї–∞—А–і–Є—П) —П–≤–ї—П–µ—В—Б—П –Љ–Њ—Й–љ—Л–Љ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ –Њ–±—Й–µ–є –Ї–∞—А–і–Є–∞–ї—М–љ–Њ–є –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є [10].
–Ь–Њ–љ–Њ—В–µ—А–∞–њ–Є—П –±–Њ–ї—М–љ—Л—Е —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –С–Р–С –Ј–∞–≤–Є—Б–Є—В –Є –Њ—В –Є—Б—Е–Њ–і–љ–Њ–≥–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –Ї–ї–∞—Б—Б–∞, —Б–Њ–њ—Г—В—Б—В–≤—Г—О—И–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –Э–∞–њ—А–Є–Љ–µ—А, –њ—А–Є IV –§–Ъ —З–∞—Й–µ –≤—Б–µ–≥–Њ –њ—А–Є–±–µ–≥–∞—О—В –Ї –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –≤–Ї–ї—О—З–∞—О—Й–µ–є –і–≤–∞ –Є–ї–Є —В—А–Є –њ—А–µ–њ–∞—А–∞—В–∞ –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е –≥—А—Г–њ–њ –∞–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ—Л—Е —Б—А–µ–і—Б—В–≤. –Х—Б–ї–Є —В–µ—А–∞–њ–Є—П –С–Р–С –љ–µ –і–∞–µ—В –і–Њ—Б—В–∞—В–Њ—З–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞, –Ї –љ–Є–Љ –і–Њ–±–∞–≤–ї—П—О—В –∞–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П –Є–ї–Є –љ–Є—В—А–∞—В—Л. –Ъ–Њ–Љ–±–Є–љ–∞—Ж–Є—П –С–Р–С —Б –љ–Є—В—А–∞—В–∞–Љ–Є –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–∞, —В–∞–Ї –Ї–∞–Ї –С–Р–С —Г—Б—В—А–∞–љ—П—О—В —А–µ—Д–ї–µ–Ї—В–Њ—А–љ—Г—О —В–∞—Е–Є–Ї–∞—А–і–Є—О, –Ї–Њ—В–Њ—А–∞—П –Љ–Њ–ґ–µ—В —А–∞–Ј–≤–Є—В—М—Б—П –њ—А–Є –ї–µ—З–µ–љ–Є–Є –љ–Є—В—А–∞—В–∞–Љ–Є, –∞ –љ–Є—В—А–∞—В—Л –њ—А–µ–і—Г–њ—А–µ–ґ–і–∞—О—В –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞ –Є –Ї–Њ–љ–µ—З–љ–Њ–≥–Њ –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П –њ—А–Є —Б–љ–Є–ґ–µ–љ–Є–Є –І–°–°. –Ч–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –І–°–° –Љ–Њ–ґ–µ—В –њ–Њ–≤–ї–µ—З—М –Ј–∞ —Б–Њ–±–Њ–є –њ–Њ–≤—Л—И–µ–љ–Є–µ –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –љ–∞–њ—А—П–ґ–µ–љ–Є—П —Б—В–µ–љ–Њ–Ї –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞, —З—В–Њ –≤ —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М –Љ–Њ–ґ–µ—В –њ—А–Є–≤–µ—Б—В–Є –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –Љ–Є–Њ–Ї–∞—А–і–Њ–Љ –Ї–Є—Б–ї–Њ—А–Њ–і–∞. –≠—В–Є –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ–Њ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л –С–Р–С —Г—Б—В—А–∞–љ—П—О—В—Б—П —Б –њ–Њ–Љ–Њ—Й—М—О —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –љ–Є—В—А–∞—В–Њ–≤.
–Я—А–Є –љ–∞–ї–Є—З–Є–Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Ї –С–Р–С –Є–ї–Є –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–Є –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –Є—Е –њ—А–Є–µ–Љ–Њ–Љ, –ї–µ—З–µ–љ–Є–µ —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є —Б–ї–µ–і—Г–µ—В –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М —Б –њ–Њ–Љ–Њ—Й—М—О –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є–ї–Є –љ–Є—В—А–∞—В–Њ–≤. –†–∞–Ј–ї–Є—З–љ—Л–µ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є –С–Р–С, –љ–Є—В—А–∞—В–Њ–≤ –Є –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –њ–Њ–ї–µ–Ј–љ—Л –≤ —В–µ—Е —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є—П –С–Р–С –≤ –∞–і–µ–Ї–≤–∞—В–љ—Л—Е –і–Њ–Ј–∞—Е –љ–µ —П–≤–ї—П–µ—В—Б—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є. –Ю–њ—А–∞–≤–і–∞–љ–∞ —В–∞–Ї–ґ–µ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є—П –С–Р–С —Б –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–∞–Љ–Є –Ї–∞–ї—М—Ж–Є—П (–Љ–µ–і–ї–µ–љ–љ–Њ––Њ—Б–≤–Њ–±–Њ–ґ–і–∞—О—Й–Є–Љ–Є—Б—П –Є–ї–Є –і–ї–Є—В–µ–ї—М–љ–Њ––і–µ–є—Б—В–≤—Г—О—Й–Є–Љ–Є –і–Є–≥–Є–і—А–Њ–њ–Є—А–Є–і–Є–љ–∞–Љ–Є –љ–Њ–≤–Њ–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П, –љ–∞–њ—А–Є–Љ–µ—А, —Д–µ–ї–Њ–і–Є–њ–Є–љ–Њ–Љ).
–С–µ–Ј–±–Њ–ї–µ–≤–∞—П –Є—И–µ–Љ–Є—П –Љ–Є–Њ–Ї–∞—А–і–∞
–С–Р–С –Њ–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞–Є–±–Њ–ї–µ–µ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –љ–∞ —Н–њ–Є–Ј–Њ–і—Л –±–µ–Ј–±–Њ–ї–µ–≤–Њ–є –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞, –Њ–љ–Є —Г–Љ–µ–љ—М—И–∞—О—В (–±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 70%) —Б—Г–Љ–Љ–∞—А–љ—Г—О —З–∞—Б—В–Њ—В—Г –≤—Б–µ—Е —Н–њ–Є–Ј–Њ–і–Њ–≤ –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ (–Ї–∞–Ї –±–Њ–ї–µ–≤—Л—Е, —В–∞–Ї –Є –±–µ–Ј–±–Њ–ї–µ–≤—Л—Е) –≤ —В–µ—З–µ–љ–Є–µ —Б—Г—В–Њ–Ї, —В.–µ. —Г–Љ–µ–љ—М—И–∞—О—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ, —Б—Г–Љ–Љ–∞—А–љ—Г—О –≤–µ–ї–Є—З–Є–љ—Г –і–µ–њ—А–µ—Б—Б–Є–Є —Б–µ–≥–Љ–µ–љ—В–∞ ST, –µ–µ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –њ–Њ –і–∞–љ–љ—Л–Љ —Б—Г—В–Њ—З–љ–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є—П –≠–Ъ–У. –£–Ї–∞–Ј–∞–љ–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Ї–∞—Б–∞—О—В—Б—П –Ї–∞–Ї –±–Њ–ї—М–љ—Л—Е —Б –њ–Њ—Б—В–Є–љ—Д–∞—А–Ї—В–љ–Њ–є —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є, —В–∞–Ї –Є –±–Њ–ї—М–љ—Л—Е —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є, –≤–Њ–Ј–Њ–±–љ–Њ–≤–Є–≤—И–µ–є—Б—П –њ–Њ—Б–ї–µ —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞. –С—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —Г –±–Њ–ї—М–љ—Л—Е —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Ш–С–° —Г–Љ–µ–љ—М—И–µ–љ–Є–µ —Н–њ–Є–Ј–Њ–і–Њ–≤ –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ –≤ —В–µ—З–µ–љ–Є–µ —Б—Г—В–Њ–Ї (–Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є –С–Р–С —Б –∞—Ж–µ—В–Є–ї—Б–∞–ї–Є—Ж–Є–ї–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В–Њ–є –Є —Б—В–∞—В–Є–љ–∞–Љ–Є) –∞—Б—Б–Њ—Ж–Є–Є—А—Г–µ—В—Б—П —Б —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л—Е –Є—Б—Е–Њ–і–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [7,9]. –Э–∞–њ—А–Є–Љ–µ—А, –њ—А–Є –ї–µ—З–µ–љ–Є–Є –±–µ–Ј–±–Њ–ї–µ–≤–Њ–є –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–Њ–Љ, –њ–Њ–Љ–Є–Љ–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Г–ї—Г—З—И–µ–љ–Є—П —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Њ—В–Љ–µ—З–∞–ї–∞—Б—М —В–∞–Ї–ґ–µ –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞, —З—В–Њ –≤—Л—А–∞–ґ–∞–ї–Њ—Б—М –≤ —Г–≤–µ–ї–Є—З–µ–љ–Є–Є —Д—А–∞–Ї—Ж–Є–Є –≤—Л–±—А–Њ—Б–∞ –≤ –Њ—В–≤–µ—В –љ–∞ —Д–Є–Ј–Є—З–µ—Б–Ї—Г—О –љ–∞–≥—А—Г–Ј–Ї—Г –Є –≤ —Г—Б—В—А–∞–љ–µ–љ–Є–Є –µ–µ —А–µ–Ј–Ї–Њ–≥–Њ –њ–∞–і–µ–љ–Є—П –≤ –њ–Њ—Б—В–љ–∞–≥—А—Г–Ј–Њ—З–љ—Л–є –њ–µ—А–Є–Њ–і. (Bech J. et al., Am J Cardiol 1996;78:871–875).
–Ь–љ–Њ–≥–Є–µ –±–Њ–ї—М–љ—Л–µ –Ш–С–° —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є –Є–Љ–µ—О—В –±–µ–Ј–±–Њ–ї–µ–≤—Г—О –Є—И–µ–Љ–Є—О –Љ–Є–Њ–Ї–∞—А–і–∞, –∞ —А–µ—В–∞—А–і–љ—Л–µ —Д–Њ—А–Љ—Л –С–Р–С —Г–Љ–µ–љ—М—И–∞—О—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Н–њ–Є–Ј–Њ–і–Њ–≤ –Є –Њ–±—Й—Г—О –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –±–µ–Ј–±–Њ–ї–µ–≤–Њ–є –Є—И–µ–Љ–Є–Є (–≤–∞–ґ–љ–Њ –њ—А–Є —Н—В–Њ–Љ –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ –±–µ—Б—Б–Є–Љ–њ—В–Њ–Љ–љ–Њ–є –Є—И–µ–Љ–Є–Є –Є–Љ–µ–љ–љ–Њ –≤ —Г—В—А–µ–љ–љ–Є–µ —З–∞—Б—Л). –С–Р–С —Г —Н—В–Є—Е –±–Њ–ї—М–љ—Л—Е –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л (—Б–љ–Є–ґ–∞—О—В —А–Є—Б–Ї —Д–∞—В–∞–ї—М–љ—Л—Е –Є –љ–µ—Д–∞—В–∞–ї—М–љ—Л—Е –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е —Б–Њ–±—Л—В–Є–є), —З–µ–Љ –∞–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П –њ—А–Њ–і–ї–µ–љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П.
–Э–µ —Б–ї–µ–і—Г–µ—В –љ–∞–Ј–љ–∞—З–∞—В—М –С–Р–С –і–ї—П –ї–µ—З–µ–љ–Є—П –≤–∞–Ј–Њ—Б–њ–∞—Б—В–Є—З–µ—Б–Ї–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є, –љ–µ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–µ–є—Б—П –Ї–Њ—А–Њ–љ–∞—А–љ—Л–Љ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–Њ–Љ, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Њ–љ–Є —Б–њ–Њ—Б–Њ–±–љ—Л —Г–≤–µ–ї–Є—З–Є—В—М «–≥–Њ—В–Њ–≤–љ–Њ—Б—В—М» –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –∞—А—В–µ—А–Є–є –Ї –∞–љ–≥–Є–Њ—Б–њ–∞–Ј–Љ—Г –Ј–∞ —Б—З–µ—В –љ–µ–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ–Њ–є –∞–Ї—В–Є–≤–∞—Ж–Є–Є b–—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤.
–Т —В–∞–±–ї–Є—Ж–µ 2 –њ—А–Є–≤–Њ–і—П—В—Б—П —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –і–ї—П –≤—Л–±–Њ—А–∞ –С–Р–С –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–є –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є –±–Њ–ї—М–љ—Л—Е –Ш–С–° –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –љ–∞–ї–Є—З–Є—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є.
–Т —В–∞–±–ї–Є—Ж–µ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ b1––±–ї–Њ–Ї–∞—В–Њ—А—Л –Є–Љ–µ—О—В –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ –њ—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –≤ —Б–ї—Г—З–∞—П—Е –±—А–Њ–љ—Е–Њ—Б–њ–∞–Ј–Љ–∞, –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –≤–∞–Ј–Њ–Ї–Њ–љ—Б—В—А–Є–Ї—Ж–Є–Є, –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є–Є, –њ—А–Є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—И–µ–є —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–µ–є —В–µ—А–∞–њ–Є–Є.
–Т–љ–µ–Ј–∞–њ–љ–Њ–µ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–µ –њ—А–Є–µ–Љ–∞ –±–Њ–ї—М—И–Є—Е –і–Њ–Ј –С–Р–С –Љ–Њ–ґ–µ—В —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—В—М—Б—П —Г—Е—Г–і—И–µ–љ–Є–µ–Љ —В–µ—З–µ–љ–Є—П –Ш–С–° (—Г—Б–Є–ї–µ–љ–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞): —Г—З–∞—Й–µ–љ–Є–µ –њ—А–Є—Б—В—Г–њ–Њ–≤ —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є, –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –љ–∞ –≠–Ъ–У, –Є–љ–Њ–≥–і–∞ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –Є–љ—Д–∞—А–Ї—В –Љ–Є–Њ–Ї–∞—А–і–∞. –°–Є–љ–і—А–Њ–Љ –Њ—В–Љ–µ–љ—Л –љ–µ –≤—Б–µ–≥–і–∞ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В —В–Њ–ї—М–Ї–Њ –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –С–Р–С –Є –≤ –±–Њ–ї—М—И–Є—Е –і–Њ–Ј–∞—Е, –Є–љ–Њ–≥–і–∞ –Њ–љ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ—А–Є –Љ–∞–ї—Л—Е –і–Њ–Ј–∞—Е –≤ –њ–µ—А–Є–Њ–і –Њ—З–µ–љ—М –Ї–Њ—А–Њ—В–Ї–Њ–≥–Њ —Б—А–Њ–Ї–∞ –њ—А–Є —А–µ–Ј–Ї–Њ–Љ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–Є –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞.
–Т —Б–≤—П–Ј–Є —Б –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М—О –њ–Њ—П–≤–ї–µ–љ–Є—П —Б–Є–љ–і—А–Њ–Љ–∞ –Њ—В–Љ–µ–љ—Л –њ—А–µ–Ї—А–∞—Й–∞—В—М –њ—А–Є–µ–Љ –С–Р–С —Б–ї–µ–і—Г–µ—В —Б –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–Љ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ –і–Њ–Ј—Л (—Б–љ–Є–ґ–µ–љ–Є–µ –і–Њ–Ј—Л –С–Р–С –≤ —В–µ—З–µ–љ–Є–µ 10–14 –і–љ–µ–є —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–є –µ–≥–Њ –њ–Њ–ї–љ–Њ–є –Њ—В–Љ–µ–љ–Њ–є). –Ю—В–Љ–µ–љ–∞ —В–µ—А–∞–њ–Є–Є –С–Р–С –±–Њ–ї–µ–µ –±–µ–Ј–Њ–њ–∞—Б–љ–∞, –µ—Б–ї–Є –Њ–љ–∞ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ —Г—А–Њ–≤–љ—П —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є, —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є –±–Њ–ї—М–љ–Њ–≥–Њ.
–Т–ї–Є—П–љ–Є–µ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –љ–∞ –њ—А–Њ–≥–љ–Њ–Ј –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ—Л—Е –Ш–С–°
–Э–∞ –њ—А–Њ–≥–љ–Њ–Ј –±–Њ–ї—М–љ—Л—Е –Ш–С–° –≤–ї–Є—П—О—В: —В—П–ґ–µ—Б—В—М –Є—И–µ–Љ–Є–Є, –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞—О—Й–∞—П —Б—В–µ–њ–µ–љ—М —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є (—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–є –Ї–ї–∞—Б—Б –±–Њ–ї—М–љ–Њ–≥–Њ, –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М —Д–Є–Ј–Є—З–µ—Б–Ї–Є—Е –љ–∞–≥—А—Г–Ј–Њ–Ї, –љ–∞–ї–Є—З–Є–µ –±–µ–Ј–±–Њ–ї–µ–≤–Њ–є –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞); —В—П–ґ–µ—Б—В—М –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞ (–њ–Њ –і–∞–љ–љ—Л–Љ —Н—Е–Њ–Ї–∞—А–і–Є–Њ–≥—А–∞—Д–Є–Є –Є –≤–µ–љ—В—А–Є–Ї—Г–ї–Њ–≥—А–∞—Д–Є–Є); –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ [20]. –С–Њ–ї—М—И–Њ–µ —З–Є—Б–ї–Њ –і—А—Г–≥–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, –≤–Ї–ї—О—З–∞—П –Њ—Б–љ–Њ–≤–љ—Л–µ —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞, –Љ–Њ–≥—Г—В –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Њ–≤–∞—В—М —Б –љ–Є–Љ–Є. –Р–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ–∞—П –Є –∞–љ—В–Є–Є—И–µ–Љ–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –С–Р–С, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ–∞—П –љ–∞ –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є–µ –њ—А–Є—Б—В—Г–њ–Њ–≤ —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –Є –±–µ–Ј–±–Њ–ї–µ–≤–Њ–є –Є–љ–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞, —И–Є—А–Њ–Ї–Њ –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П –њ—А–Є –≤—В–Њ—А–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –Ш–С–°.
–Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ —Б—Г–і–Є—В—М –Њ –≤–ї–Є—П–љ–Є–Є –С–Р–С –љ–∞ –њ—А–Њ–≥–љ–Њ–Ј –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є (–±–µ–Ј –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞) –љ–µ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–Љ, —В–∞–Ї –Ї–∞–Ї –Є—Е —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є–Ј—Г—З–∞–ї–∞—Б—М —В–Њ–ї—М–Ї–Њ –≤ –љ–µ–±–Њ–ї—М—И–Є—Е –Є –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –љ–µ–њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е. –Ю–і–љ–∞–Ї–Њ –Є –≤ —Н—В–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е —Г –Њ–і–љ–Њ–є —В—А–µ—В–Є –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –С–Р–С –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, –Є–Љ–µ–ї–∞—Б—М —Б—В–µ–љ–Њ–Ї–∞—А–і–Є—П. –Т –Њ–±—К–µ–і–Є–љ–µ–љ–љ–Њ–Љ –њ—А–Њ–µ–Ї—В–µ –њ–Њ –Є–Ј—Г—З–µ–љ–Є—О b––±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ —Б–Њ–Њ–±—Й–∞–ї–Њ—Б—М –Њ –≤—Л—Б–Њ–Ї–Њ–Љ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–Љ —Б–љ–Є–ґ–µ–љ–Є–Є —Б–Љ–µ—А—В–љ–Њ—Б—В–Є —Г —Н—В–Њ–є –њ–Њ–і–≥—А—Г–њ–њ—Л –±–Њ–ї—М–љ—Л—Е [21]. –Ь–Њ–ґ–љ–Њ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М, —З—В–Њ –С–Р–С –Є–Љ–µ—О—В –њ–Њ—В–µ–љ—Ж–Є–∞–ї –њ–Њ –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—О –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–є —Б–Љ–µ—А—В–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–љ–µ–Ј–∞–њ–љ–Њ–є, –Є –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—О —А–∞–Ј–≤–Є—В–Є—П –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –і–∞–ґ–µ –≤ —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ —Г –±–Њ–ї—М–љ—Л—Е –њ—А–µ–ґ–і–µ –љ–µ –±—Л–ї–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –С–Р–С –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –±—Л–ї–Є –њ–Њ–ї—Г—З–µ–љ—Л —В–Њ–ї—М–Ї–Њ —Г –±–Њ–ї—М–љ—Л—Е –Ш–С–° —Б –њ–µ—А–µ–љ–µ—Б–µ–љ–љ—Л–Љ –Є–љ—Д–∞—А–Ї—В–Њ–Љ –Љ–Є–Њ–Ї–∞—А–і–∞. –Т –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –С–Р–С —А–µ–≥–Є—Б—В—А–Є—А—Г–µ—В—Б—П –і–∞–ґ–µ –≤ –њ–Њ–і–≥—А—Г–њ–њ–∞—Е –±–Њ–ї—М–љ—Л—Е —Б –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ—Л–Љ–Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ–Є –Ї –Є—Е –љ–∞–Ј–љ–∞—З–µ–љ–Є—О, –∞ —В–∞–Ї–ґ–µ —Г –±–Њ–ї—М–љ—Л—Е —Б –љ–µ—В—А–∞–љ—Б–Љ—Г—А–∞–ї—М–љ—Л–Љ –Є–љ—Д–∞—А–Ї—В–Њ–Љ –Љ–Є–Њ–Ї–∞—А–і–∞.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Б—В–∞–ї–Њ –Њ—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –њ—А–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –њ–Њ—Б–ї–µ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –Є –њ—А–Є –љ–∞–ї–Є—З–Є–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є —Б–ї–µ–і—Г–µ—В –љ–∞—З–Є–љ–∞—В—М –ї–µ—З–µ–љ–Є–µ —Б –С–Р–С – —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е, –±–µ–Ј–Њ–њ–∞—Б–љ—Л—Е, –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –љ–µ–і–Њ—А–Њ–≥–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—Й–Є—Е –Ј–љ–∞—З–Є–Љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є.
–Т 80–—Е –≥–Њ–і–∞—Е –њ–Њ—Б–ї–µ –Ј–∞–≤–µ—А—И–µ–љ–Є—П –њ–µ—А–≤—Л—Е –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б–њ—Л—В–∞–љ–Є–є —Б —В–Є–Љ–Њ–ї–Њ–ї–Њ–Љ, –њ—А–Њ–њ—А–∞–љ–Њ–ї–Њ–ї–Њ–Љ –Є –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–Њ–Љ –±—Л–ї–∞ –њ–Њ–Ї–∞–Ј–∞–љ–∞ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –С–Р–С –љ–µ —В–Њ–ї—М–Ї–Њ —Г–ї—Г—З—И–∞—В—М —Б–∞–Љ–Њ—З—Г–≤—Б—В–≤–Є–µ, –љ–Њ –Є —Б–љ–Є–ґ–∞—В—М –љ–∞ 20–40% —Б–Љ–µ—А—В–љ–Њ—Б—В—М –±–Њ–ї—М–љ—Л—Е, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Д–∞—А–Ї—В –Љ–Є–Њ–Ї–∞—А–і–∞. –Т–∞–ґ–љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤ —Н—В–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤–Ї–ї—О—З–∞–ї–Є—Б—М –±–Њ–ї—М–љ—Л–µ, –љ–µ –Є–Љ–µ—О—Й–Є–µ –Ї–∞–Ї–Є—Е––ї–Є–±–Њ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ–є –і–ї—П –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –С–Р–С, –њ–Њ—Н—В–Њ–Љ—Г –њ–Њ–ї—Г—З–µ–љ–љ—Л–µ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –Ї –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –С–Р–С –Ї–∞—Б–∞—О—В—Б—П –±–Њ–ї—М–љ—Л—Е, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Д–∞—А–Ї—В –Љ–Є–Њ–Ї–∞—А–і–∞, –љ–Њ –љ–µ –Є–Љ–µ—О—Й–Є—Е —Б–µ—А—М–µ–Ј–љ—Л—Е —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—О—Й–Є—Е –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —Г–±–µ–і–Є—В–µ–ї—М–љ—Л–µ –і–∞–љ–љ—Л–µ –Њ –њ–Њ–ї—М–Ј–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –С–Р–С –≤ —Н—В–Њ–є –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е, –Ї –Љ–Њ–Љ–µ–љ—В—Г –≤—Л–њ–Є—Б–Ї–Є –Є–Ј —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞ –Љ–µ–љ–µ–µ 50% –±–Њ–ї—М–љ—Л—Е, –љ–µ –Є–Љ–µ—О—Й–Є—Е –Ї –љ–Є–Љ –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є, –њ–Њ–ї—Г—З–∞–ї–Є —В–∞–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ [22].
C—Г–Љ–Љ–∞—А–љ—Л–µ –і–∞–љ–љ—Л–µ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е —Б —Г—З–∞—Б—В–Є–µ–Љ –±–Њ–ї–µ–µ —З–µ–Љ 20000 –±–Њ–ї—М–љ—Л—Е, –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –С–Р–С –≤–Њ –≤—А–µ–Љ—П –Њ—Б—В—А–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –Є –њ–Њ—Б–ї–µ –љ–µ–≥–Њ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —Б–љ–Є–ґ–µ–љ–Є—О —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –љ–∞ 20%, —З–∞—Б—В–Њ—В—Л –≤–љ–µ–Ј–∞–њ–љ–Њ–є —Б–Љ–µ—А—В–Є – –љ–∞ 30%, –њ–Њ–≤—В–Њ—А–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ – –љ–∞ 25% [12]. –†–µ–Ј—Г–ї—М—В–∞—В—Л –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –±—Л–ї–Є –њ–Њ–і—А–Њ–±–љ–Њ –Њ—Б–≤–µ—Й–µ–љ—Л –≤ –њ—А–µ–і—Л–і—Г—Й–Є—Е –Њ–±–Ј–Њ—А–∞—Е [23,24.]
–°–љ–∞—З–∞–ї–∞ –њ–Њ–ї–∞–≥–∞–ї–Є, —З—В–Њ –њ—А–µ–њ–∞—А–∞—В—Л, –Ї–Њ—В–Њ—А—Л–µ –Њ–±–ї–∞–і–∞—О—В –Т–°–Р –Є —Б–ї–∞–±–µ–µ —Г—А–µ–ґ–∞—О—В –І–°–°, –≤ –љ–∞–Є–Љ–µ–љ—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –≤–ї–Є—П—О—В –љ–∞ —Б–Љ–µ—А—В–љ–Њ—Б—В—М, –Є –љ–∞–Њ–±–Њ—А–Њ—В – –њ—А–µ–њ–∞—А–∞—В—Л, –Њ—В—З–µ—В–ї–Є–≤–Њ –≤–ї–Є—П—О—Й–Є–µ –љ–∞ –І–°–° (–њ—А–Њ–њ—А–∞–љ–Њ–ї–Њ–ї, –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї) –Є –Њ–Ї–∞–Ј—Л–≤–∞—О—Й–Є–µ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ b––±–ї–Њ–Ї–Є—А—Г—О—Й–µ–µ –і–µ–є—Б—В–≤–Є–µ, –≤ –љ–∞–Є–±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –≤–ї–Є—П—О—В –љ–∞ —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –±–Њ–ї—М–љ—Л—Е.
–Т —В–∞–±–ї–Є—Ж–µ 3 –њ–Њ–Ї–∞–Ј–∞–љ–∞ –Ї–∞—А–і–Є–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –С–Р–С –њ–Њ—Б–ї–µ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –Є—Е —Б–≤–Њ–є—Б—В–≤.
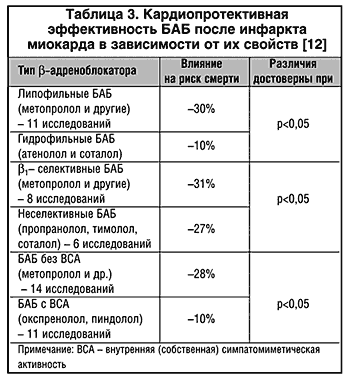
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –С–Р–С –ґ–µ–ї–∞—В–µ–ї—М–љ–Њ –љ–∞–Ј–љ–∞—З–∞—В—М –љ–µ –Љ–µ–љ–µ–µ —З–µ–Љ –≤ —В–µ—З–µ–љ–Є–µ 1 –≥–Њ–і–∞, –∞ –≤ —Б–ї—Г—З–∞–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П –ї–µ—З–µ–љ–Є—П –Њ—В–Љ–µ–љ—П—В—М –Є—Е —Б–ї–µ–і—Г–µ—В –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ (–≤ —В–µ—З–µ–љ–Є–µ –і–≤—Г—Е –љ–µ–і–µ–ї—М –Є –±–Њ–ї–µ–µ) –≤–Њ –Є–Ј–±–µ–ґ–∞–љ–Є–µ —А–∞–Ј–≤–Є—В–Є—П —Б–Є–љ–і—А–Њ–Љ–∞ –Њ—В–Љ–µ–љ—Л.
–Я—А–Є –Њ—Ж–µ–љ–Ї–µ –≤–ї–Є—П–љ–Є—П –С–Р–С –љ–∞ –њ—А–Њ–≥–љ–Њ–Ј –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ—Л—Е –Ш–С–° –≤—А–∞—З –і–Њ–ї–ґ–µ–љ –±—Л—В—М —Г–≤–µ—А–µ–љ, —З—В–Њ –њ—А–µ–і–њ–Є—Б–∞–љ–љ—Л–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ –і–µ–є—Б—В–≤–Є—В–µ–ї—М–љ–Њ –њ—А–Є–љ–Є–Љ–∞—О—В—Б—П –±–Њ–ї—М–љ—Л–Љ, –њ—А–Є—З–µ–Љ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є—Е –і–Њ–Ј–∞—Е –Є –њ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ–Љ–Њ–є —Б—Е–µ–Љ–µ –ї–µ—З–µ–љ–Є—П. –Ф–ї—П —Н—В–Њ–≥–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Л –љ–∞–і–ї–µ–ґ–∞—Й–Є–є —А–µ–≥—Г–ї—П—А–љ—Л–є –Ї–Њ–љ—В—А–∞–Ї—В –≤—А–∞—З–∞ —Б –±–Њ–ї—М–љ—Л–Љ, –Є–љ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –±–Њ–ї—М–љ–Њ–≥–Њ –Њ —Е–∞—А–∞–Ї—В–µ—А–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –њ–Њ–ї—М–Ј–µ –љ–∞–Ј–љ–∞—З–∞–µ–Љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–ї—П —Г–ї—Г—З—И–µ–љ–Є—П –њ—А–Њ–≥–љ–Њ–Ј–∞ [3].
–Я–Њ–±–Њ—З–љ—Л–µ —А–µ–∞–Ї—Ж–Є–Є
–≠—В–Є —А–µ–∞–Ї—Ж–Є–Є –Њ–±—Л—З–љ–Њ —Б–≤—П–Ј–∞–љ—Л —Б –њ—А–Є–љ–Є–Љ–∞–µ–Љ–Њ–є –і–Њ–Ј–Њ–є –њ—А–µ–њ–∞—А–∞—В–∞. –Ъ –љ–Є–Љ –Њ—В–љ–Њ—Б—П—В—Б—П: –≤—Л—А–∞–ґ–µ–љ–љ–∞—П —Б–Є–љ—Г—Б–Њ–≤–∞—П –±—А–∞–і–Є–Ї–∞—А–і–Є—П (–Љ–µ–љ–µ–µ 50 —Г–і–∞—А–Њ–≤ –≤ 1 –Љ–Є–љ), –∞—В—А–Є–Њ–≤–µ–љ—В—А–Є–Ї—Г–ї—П—А–љ–∞—П –±–ї–Њ–Ї–∞–і–∞ II–III —Б—В–µ–њ–µ–љ–Є, –±—А–Њ–љ—Е–Њ—Б–њ–∞–Ј–Љ, –Њ–±—И–∞—П –Є –Љ—Л—И–µ—З–љ–∞—П —Б–ї–∞–±–Њ—Б—В—М, –≥–Њ–ї–Њ–≤–љ–∞—П –±–Њ–ї—М, –≥–Њ–ї–Њ–≤–Њ–Ї—А—Г–ґ–µ–љ–Є–µ, —Б–µ–Ї—Б—Г–∞–ї—М–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П (–Є–Љ–њ–Њ—В–µ–љ—Ж–Є—П), –љ–Њ—З–љ—Л–µ –Ї–Њ—И–Љ–∞—А—Л, –±–µ—Б—Б–Њ–љ–љ–Є—Ж–∞, –і–µ–њ—А–µ—Б—Б–Є—П, –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—П, –Ї—А–∞–њ–Є–≤–љ–Є—Ж–∞. –Ю–≥—А–∞–љ–Є—З–µ–љ–Є—П–Љ–Є –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –С–Р–С —П–≤–ї—П—О—В—Б—П: –њ–Њ–ґ–Є–ї–Њ–є –≤–Њ–Ј—А–∞—Б—В, —Б–µ—А–і–µ—З–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –Є —Б–љ–Є–ґ–µ–љ–Є–µ —Д—А–∞–Ї—Ж–Є–Є –≤—Л–±—А–Њ—Б–∞, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–µ –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –ї–µ–≥–Ї–Є—Е –Є –±—А–Њ–љ—Е–Є–∞–ї—М–љ–∞—П –∞—Б—В–Љ–∞, —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В. –С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Б—В—А–∞–і–∞—О—Й–Є—Е –і–Є–∞–±–µ—В–Њ–Љ, —Е–Њ—А–Њ—И–Њ –њ–µ—А–µ–љ–Њ—Б—П—В –С–Р–С, —Е–Њ—В—П —Б–ї–µ–і—Г–µ—В —Б–Њ–±–ї—О–і–∞—В—М –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Г—О –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ—Б—В—М, –љ–∞–Ј–љ–∞—З–∞—П –С–Р–С –љ–∞ —Д–Њ–љ–µ –Є–љ—Б—Г–ї–Є–љ–Ј–∞–≤–Є—Б–Є–Љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –С–Р–С —Г–Љ–µ–љ—М—И–∞—В—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –њ—А–Є—Б—В—Г–њ–Њ–≤ —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є, –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Г–≥—А–Њ–ґ–∞—О—Й–Є—Е –ґ–Є–Ј–љ–Є –ґ–µ–ї—Г–і–Њ—З–Ї–Њ–≤—Л—Е –∞—А–Є—В–Љ–Є–є, –њ–Њ–≤—Л—И–∞—В—М –≤—Л–ґ–Є–≤–∞–µ–Љ–Њ—Б—В—М –±–Њ–ї—М–љ—Л—Е –њ–Њ—Б–ї–µ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, —Г–Љ–µ–љ—М—И–∞—В—М —З–∞—Б—В–Њ—В—Г –њ–Њ–≤—В–Њ—А–љ—Л—Е –Є–љ—Д–∞—А–Ї—В–Њ–≤ –Љ–Є–Њ–Ї–∞—А–і–∞ –і–µ–ї–∞—О—В –Є—Е –љ–µ–Ј–∞–Љ–µ–љ–Є–Љ—Л–Љ–Є –≤ –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е –Ш–С–°. –•–Њ—В—П –±–µ–Ј—Г—Б–ї–Њ–≤–љ–Њ –і–Њ–Ї–∞–Ј–∞–љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –С–Р–С –њ—А–Є –≤—В–Њ—А–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ —Г –±–Њ–ї—М–љ—Л—Е –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, –Њ–і–љ–∞–Ї–Њ –і–Њ —Б–Є—Е –њ–Њ—А –≤ –†–Њ—Б—Б–Є–Є –Љ–љ–Њ–≥–Є–µ –±–Њ–ї—М–љ—Л–µ, –Ї–Њ—В–Њ—А—Л–Љ –Њ–љ–Є –Љ–Њ–≥–ї–Є –±—Л –±—Л—В—М –љ–∞–Ј–љ–∞—З–µ–љ—Л, –љ–µ –њ–Њ–ї—Г—З–∞—О—В –ї–µ—З–µ–љ–Є—П —Н—В–Є–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є. –Я—А–Є –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ–Љ –њ–Њ–і—Е–Њ–і–µ –Ї –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –С–Р–С, –≤—Л–±–Њ—А–µ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–є, –љ–∞–Є–±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є, –±–µ–Ј–Њ–њ–∞—Б–љ–Њ–є –Є –і–Њ—Б—В—Г–њ–љ–Њ–є —Б—Е–µ–Љ—Л –ї–µ—З–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П, –љ–µ—Б–Њ–Љ–љ–µ–љ–љ–Њ, –њ–Њ–≤—Л—Б–Є—В—Б—П.
–Я–Њ—П–≤–ї–µ–љ–Є–µ –љ–Њ–≤—Л—Е, –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –Є –±–µ–Ј–Њ–њ–∞—Б–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ—А–Њ–≤–µ–і–µ–љ–Є–µ —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –і–Њ–Ї–∞–Ј—Л–≤–∞—О—В –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –С–Р–С —Г –њ–Њ–ґ–Є–ї—Л—Е –±–Њ–ї—М–љ—Л—Е, —Г –±–Њ–ї—М–љ—Л—Е –Ш–С–° –±–µ–Ј –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, –њ—А–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ. –С–Њ–ї–µ–µ –∞–і–µ–Ї–≤–∞—В–љ–Њ–µ –Є –љ–∞—Б—В–Њ–є—З–Є–≤–Њ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –С–Р–С, –њ—А–∞–≤–Є–ї—М–љ—Л–є –њ–Њ–і–±–Њ—А –Є –Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞–љ–Є–µ –і–Њ–Ј, –і–ї–Є—В–µ–ї—М–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –њ–Њ–Ј–≤–Њ–ї—П—В —Н—В–Є–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ –Ј–∞–љ—П—В—М –і–Њ–ї–ґ–љ–Њ–µ –Љ–µ—Б—В–Њ –≤ –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е –Ш–С–°.
–Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –љ–µ–њ—А–µ—А—Л–≤–љ–∞—П —Н–≤–Њ–ї—О—Ж–Є—П b––±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –Є —Б–Њ–≤–µ—А—И–µ–љ—Б—В–≤–Њ–≤–∞–љ–Є–µ –Є—Е —Б–≤–Њ–є—Б—В–≤. –Э–∞–њ—А–Є–Љ–µ—А, –≤—Л—Б–Њ–Ї–∞—П –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є —Б–≤–Њ–є—Б—В–≤–Њ –Є–љ–і—Г—Ж–Є—А–Њ–≤–∞—В—М —Б–Є–љ—В–µ–Ј NO –≤ —Н–љ–і–Њ—В–µ–ї–Є–Є —Б–Њ—Б—Г–і–Њ–≤ (—В.–µ. –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є–µ —Б–≤–Њ–є—Б—В–≤–∞), —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –љ–∞–њ—А—П–Љ—Г—О –Њ–Ї–∞–Ј—Л–≤–∞—В—М –∞–љ–≥–Є–Њ– –Є —Ж–Є—В–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–µ, –∞–љ—В–Є–∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ—В–Є—З–µ—Б–Ї–Њ–µ –Є –љ–µ—Д—А–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –њ–Њ–Ј–≤–Њ–ї—П—О—В –Є–Ј–±–µ–ґ–∞—В—М —В–Є–њ–Є—З–љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ —Г –±–Њ–ї—М–љ—Л—Е —Б —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є.
1. –Ы–µ—З–µ–љ–Є–µ —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є. –†–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–є –Ї–Њ–Љ–Є—Б—Б–Є–Є –Х–≤—А–Њ–њ–µ–є—Б–Ї–Њ–≥–Њ –Ю–±—Й–µ—Б—В–≤–∞ –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Њ–≤. –†—Г—Б—Б–Ї–Є–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї 1998; вДЦ 1; —Б—В—А. 3–28.
2. –І–∞–Ј–Њ–≤ –Х.–Ш. –Я—А–Њ–±–ї–µ–Љ–∞ –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ—М—О —Б–µ—А–і—Ж–∞. –Ґ–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–є –∞—А—Е–Є–≤ 2000: вДЦ 9: —Б—В—А. 5–9.
3. –Ь–µ—В–µ–ї–Є—Ж–∞ –Т.–Ш. –°–њ—А–∞–≤–Њ—З–љ–Є–Ї –њ–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є–Є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤. – 2 –Є–Ј–і, – –Ь.: –Ш–Ј–і––≤–Њ –С–Ш–Э–Ю–Ь – –°–Я–±: –Э–µ–≤—Б–Ї–Є–є –і–Є–∞–ї–µ–Ї—В, 2002. – 926 —Б.
4. Goldstein S. Beta– blocking drugs and coronary heart disease. Cardiovasc Drugs Ther 1997; 71: 219–225.
5. –°–Є–і–Њ—А–µ–љ–Ї–Њ –С.–Р., –Я—А–µ–Њ–±—А–∞–ґ–µ–љ—Б–Ї–Є–є –Ф.–Т. –С–µ—В–∞ – –∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л, –Ь–Њ—Б–Ї–≤–∞, –Р–Ю–Ч–Ґ «–Ш–љ—Д–Њ—А–Љ–∞—В–Є–Ї», 1996, – 99 —Б.
6. b––±–ї–Њ–Ї–∞—В–Њ—А—Л: —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–љ–µ –∞—Б–њ–µ–Ї—В—Л –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –≤ –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Є–Є (–Љ–∞—В–µ—А–Є–∞–ї—Л –Ї–Њ–љ—Д–µ—А–µ–љ—Ж–Є–Є –њ–Њ–і —А–µ–і. –С.–Р. –°–Є–і–Њ—А–µ–љ–Ї–Њ). –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П 1998; вДЦ 2: —Б—В—А. 84–96.
7. ACC/AHA/ACP–ASIM guidelines for the management of patients with chronic stable angina (Gibbons R.J, Chatteerjee K, Daley J, et al.) J Am Coll Cardiol 1999; 33:2092–2197.
8. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П: –Ї—А–∞—В–Ї–Њ–µ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ. –Я–Њ–і —А–µ–і. –∞–Ї–∞–і. –†–Р–Ь–Э –Ѓ.–Я. –Э–Є–Ї–Є—В–Є–љ–∞. – –Э–Њ–≤–Њ—Б–Є–±–Є—А—Б–Ї, 2001, –160 —Б—В—А.
9. O’Rourke R.A. Optimal medical management of patients with chronic ischemic heart disease. Curr Probl Cardiol 2001; vol. 6, No 3 : 191–238
10. –°–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ b––±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ (–Љ–∞—В–µ—А–Є–∞–ї—Л –љ–∞—Г—З. —Б–Є–Љ–њ–Њ–Ј–Є—Г–Љ–∞), –Ю–≥–∞–љ–Њ–≤ –†.–У., –Р–ї–Љ–∞–Ј–Њ–≤ –Т.–Р., –Ъ–Њ–±–∞–ї–∞–≤–∞ –Ц.–Ф., –Ь–∞—А—Ж–µ–≤–Є—З –°.–Ѓ., –°–Є–і–Њ—А–µ–љ–Ї–Њ –С.–Р. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П 2001; вДЦ3: —Б—В—А. 90–102.
11. –Ь–∞—А—Ж–µ–≤–Є—З –°.–Ѓ. –С–µ—В–∞––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л: —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О. –Ґ–µ—А –∞—А—Е–Є–≤ 2002; вДЦ 1: —Б—В—А. 67–70
12. Yusuf S., Peto R., Lewis J. et al. Beta– blockade during and after myocardial infarction: an overview of the randomized trials. Prog. Cardiovasc. Dis. 1985; 25: 335–371.
13. –І–∞–Ј–Њ–≤ –Х.–Ш. –Ш—И–µ–Љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М —Б–µ—А–і—Ж–∞ –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –њ–Њ–≤—Л—И–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –µ–µ –ї–µ—З–µ–љ–Є—П. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ –≤ –†–Њ—Б—Б–Є–Є 2001; вДЦ 1; —Б—В—А. 2–4.
14. –Ч–∞—В–µ–є—Й–Є–Ї–Њ–≤ –Ф.–Р. –Ь–µ—В–Њ–њ—А–Њ–ї–Њ–ї. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –≤ –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Є–Є. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П 1997; вДЦ 5: —Б—В—А. 92–95.
15. –Я–Њ–і–Ј–Њ–ї–Ї–Њ–≤ –Т.–Ш., –°–∞–Љ–Њ–є–ї–µ–љ–Ї–Њ –Т.–Т., –Ю—Б–∞–і—З–Є–є –Ъ.–Ъ., –°—В—А–Є–ґ–∞–Ї–Њ–≤ –Ы.–Р. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–∞ CR/ZOK –≤ –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ. –Ґ–µ—А. –∞—А—Е–Є–≤ 2000; вДЦ 9: —Б—В—А. 1–4.
16. –Ь–∞–Ї–Њ–ї–Ї–Є–љ –Т.–Ш., –°—Г–ї–Є–Љ–Њ–≤ –Т.–Р., –У–∞–≤—А–Є–ї–Њ–≤ –Ѓ.–Т. –Є –і—А. –Ю—Ж–µ–љ–љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є—П b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–∞ —В—А–µ—В—М–µ–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П –љ–µ–±–Є–≤–Њ–ї–Њ–ї–∞ —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–∞–њ—А—П–ґ–µ–љ–Є—П. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П 2002; вДЦ 2, —Б—В—А.24–27.
17. –Э–µ–±–Є–≤–Њ–ї–Њ–ї – —Б—Г–њ–µ—А—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А –Є –Є–љ–і—Г–Ї—В–Њ—А —Б–Є–љ—В–µ–Ј–∞ NO –≤ —Н–љ–і–Њ—В–µ–ї–Є–Є —Б–Њ—Б—Г–і–Њ–≤ (–Љ–∞—В–µ—А–Є–∞–ї—Л –Ї—А—Г–≥–ї–Њ–≥–Њ —Б—В–Њ–ї–∞ –њ–Њ–і —А–µ–і. –С.–Р. –°–Є–і–Њ—А–µ–љ–Ї–Њ –Є –Ф.–Т. –Я—А–µ–Њ–±—А–∞–ґ–µ–љ—Б–Ї–Њ–≥–Њ). –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П 2001; вДЦ 7: —Б—В—А. 96–103.
18. –У–∞–±—А—Г—Б–µ–љ–Ї–Њ –°.–Р., –Э–∞—Г–Љ–Њ–≤ –Т.–У., –С–µ–ї–µ–љ–Ї–Њ–≤ –Ѓ.–Э. –Ю–њ—Л—В –Ї—Г—А—Б–Њ–≤–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞ —Г –±–Њ–ї—М–љ—Л—Е –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ—М—О —Б–µ—А–і—Ж–∞ —Б–Њ —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П 2000; вДЦ 10: —Б. 13–17.
19. –Ь–∞—А—Ж–µ–≤–Є—З –°.–Ѓ., –Ъ–Њ–љ—П—Е–Є–љ–∞ –Ш.–Я., –Р–ї–Є–Љ–Њ–≤–∞ –Х.–Т. –Є –і—А. –°—А–∞–≤–љ–µ–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞ –Є –∞—В–µ–љ–Њ–ї–Њ–ї–∞ —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–∞–њ—А—П–ґ–µ–љ–Є—П. –Ґ–µ—А. –∞—А—Е. 2001; вДЦ 1: —Б—В—А. 38–41.
20. –Ы—Г–њ–∞–љ–Њ–≤ –Т.–Я. –Я—А–Њ–≥–љ–Њ–Ј –±–Њ–ї—М–љ—Л—Е –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–є (–Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є) –±–Њ–ї–µ–Ј–љ—М—О —Б–µ—А–і—Ж–∞. –†–Њ—Б—Б–Є–є—Б–Ї–Є–є –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї 1997; вДЦ 2: —Б—В—А. 12–17.
21. The Beta–Blocker Pooling Project Research Group. The Beta–Blocker Pooling Project (BBPP): subgroup findings from randomized trials in postinfarction patients. Eur Heart J 1988; 9: 8–16.
22. Freemantle N., Cleland J., Young P. et al. b–Blokade after myocardial infarction: systematic review and meta regression analysis. Br Med J 1999; 318; 1730–1737.
23. –Р–≥–µ–µ–≤ –§. –Ґ. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ b––±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –њ–Њ—Б–ї–µ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞. –†—Г—Б—Б–Ї–Є–є –Љ–µ–і –ґ—Г—А–љ–∞–ї 1999, —В–Њ–Љ 7, вДЦ 15: —Б—В—А. 733–736.
24. –Р—А–Њ–љ–Њ–≤ –Ф.–Ь. –†–Њ–ї—М b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –≤ –ї–µ—З–µ–љ–Є–Є —Б—В–∞–±–Є–ї—М–љ–Њ–є












