Среди обращающихся к терапевтам и госпитализирующихся в терапевтические отделения больных особую группу составляют пациенты с разнообразными, нередко множественными жалобами, у которых при тщательных повторных обследованиях не удается обнаружить объективные изменения со стороны внутренних органов. В результате возникают диагностические, дифференциально–диагностические и, конечно, терапевтические проблемы. С особенной остротой это ощущают на себе врачи амбулаторно–поликлинической службы и прежде всего интернисты, к которым в первую очередь обращаются подобные «трудные» больные. Особенности клинической симптоматики, состояние психо–эмоциональной сферы больных и их поведенческие реакции наряду с негативными данными объективного обследования позволяют подозревать у данной категории пациентов психогенный характер имеющихся расстройств.
Наиболее часто поводом для обращения к терапевту являются именно те симптомы, которые имитируют разнообразную патологию внутренних органов и обозначаются в современных классификациях, как соматоформные расстройства (СФР). Под СФР следует понимать состояния, в клинической картине которых на первый план выступают «соматические» или псевдосоматические жалобы, а собственно психические нарушения скрываются за «соматическими» проявлениями и «не замечаются» ни больными, ни врачами. Существенной особенностью этих состояний является именно «вытекаемость» соматических симптомов из нарушений психики, в то время как сама психическая природа этих расстройств остается нераспознанной.
Понятие соматоформное расстройство введено в МКБ–10, причем СФР объединяются в одну группу с невротическими и стрессовыми расстройствами, исходя из общей «психогенной» этиологии. Общим признаком СФР, согласно этим классификациям, является «повторяющееся возникновение физических симптомов наряду с постоянными требованиями больных повторных медицинских обследований вопреки отрицательным результатам и заверениям врачей об отсутствии физической основы».
С клинических позиций СФР могут быть представлены в виде болевых (алгических) синдромов (кардиалгии, абдоминалгии, миалгии), различных сенестопатий (неприятные, дискомфортные ощущения) и вегетативных дисфункций. Среди последних в практике интерниста наибольшее значение имеют вегетативно–дисфункциональные расстройства сердечно–сосудистой, дыхательной, желудочно–кишечной, мочеполовой сфер. Общими признаками невротических соматоформных расстройств являются следующие:
– повторяющиеся множественные клинически значимые соматические жалобы в драматизированном изложении;
– появление жалоб в возрасте до 30 лет;
– поиск помощи у врачей разных специальностей;
– стремление к обследованиям, в том числе и инвазивным;
– длительность не менее 2–х лет;
– невозможность объяснить жалобы каким–либо имеющимся заболеванием;
– неверие в медицину;
– социальная или семейная дезадаптация.
Наряду с проявлениями вегетативой дисфункции различной степени выраженности общим признаком всех невротических соматоформных расстройств является наличие у больных симптомов тревоги (тревожно–фобические и другие тревожные расстройства). Многие из этих тревожных расстройств (агорофобии, социофобии, специфические фобии) и сопровождающие их вегетативные проявления оказываются ситуационно обусловлены, в связи с чем пациенты стараются избегать соответствующих ситуаций. Нередко симптомы тревоги сочетаются с проявлениями депрессии (смешанные тревожно–депрессивные расстройства).
Соматическая симптоматика может быть чрезвычайно разнообразной в виде множественных жалоб или моносимптома. Ниже приводятся основные проявления при соматоформных расстройствах со стороны различных органов и систем:
- кардиальные: кардиалгии, нарушения ритма;
- сосудистые: зябкость пальцев рук, синдром Рейно, головокружения;
- пульмональные: гипервентиляционный синдром;
- гастроэнтерологические: синдром неязвенной диспепсии, синдром раздраженной кишки;
- ревматологические: первичная фибромиалгия;
- урогенитальные: дизурии, синдром раздраженного мочевого пузыря, сексуальные расстройства;
- прочие (головные боли, слабость, субфебрилитет, нейтропения).
Сердечно–сосудистая симптоматика
Наиболее частые трудности при СФР возникают в трактовке сердечно–сосудистой симптоматики, что нашло свое отражение в столь распространенных до настоящего времени в нашей стране диагностических терминах «вегето–сосудистая дистония», «нейроциркуляторная дистония». Эти термины подчеркивали, с одной стороны, ведущую патогенетическую роль нарушений вегетативной нервной системы, а с другой – отражали приоритетность сердечно–сосудистой симптоматики в клинической картине. Диагноз «вегето–сосудистая дистония» практически поглотил и как бы игнорировал все другие вегетативные дисфункции, которые недооценивались, выявлялись не всегда, а, следовательно, и не корригировались. Возможно, это обусловлено тем, что проблема сердечной патологии, в частности, ее подтверждение приобретало наиболее важное прогностическое значение, а ее отрицание обусловливало отсутствие адекватной терапии (например, в случаях атипично протекающей ИБС) и было чревато серьезными последствиями.
Основными соматоформными проявлениями со стороны сердечно–сосудистой системы являются кардиалгический синдром и нарушения ритма (чаще экстрасистолии), а также «сосудистые дисфункции» в виде синдрома Рейно, головокружений и др. Нет необходимости в очередной раз подробно останавливаться на особенностях симптоматики и дифференциально–диагностических критериях, поскольку этому вопросу посвящено большое число публикаций. Следует лишь подчеркнуть, что основные диагностические трудности по–прежнему остаются при дифференциальной диагностике и исключении «органических» заболеваний сердечно–сосудистой системы (ИБС, миокардиты, пороки сердца, васкулиты). Со времени первого описания Da Costa функциональных нарушений сердца диагноз функциональных нарушений долгое время ставился на основании особенностей клинической картины и отсутствии соответствующих изменений ЭКГ, подтверждающих диагноз ИБС. Клиническая симптоматика, не будучи специфичной, продолжает оставаться ведущей в разграничении двух групп заболеваний. В диагностике психогенных кардиалгий можно пользоваться следующими критериями классификации DSM–IV: преобладание множественных и пролонгированных болей; отсутствие органической причины боли; несоответствие жалоб больного имеющейся органической патологии.
Однако клиническая практика требует использования всего современного диагностического арсенала, включающего как неинвазивные (нагрузочные пробы, ЭХО–кардиография, стресс– ЭхоКГ, сцинтиграфия миокарда), так и инвазивные методы (коронарография) для исключения ИБС.
Кардиалгический синдром формируется обычно на фоне эмоциональных и аффективных нарушений в виде тревожно–ипохондрических и фобических проявлений. Наличие тревожных, панических проявлений у больных с кардиалгией, установление особенностей личности больного может быть одним их критериев диагностики психогенного генеза имеющихся у больных симптомов. Нарушения ипохондрического характера порой усиливаются до состояния выраженной тревоги, паники, возникновения страха смерти, являющихся составными частями так называемых вегетативных кризов (панических атак).
Панические расстройства
Наиболее выраженным и ярким проявлением вегетативной дисфункции, вызывающим психо–социальную дезадаптацию у больного и лечебно–диагностические проблемы для врача, являются панические расстройства (ПР) в виде так называемых панических атак. Для пациента эти ситуации представляют наибольшие проблемы с точки зрения переносимости симптомов, неизбежно возникающего чувства страха и тревоги, ожидания повторных приступов и наступающей в связи с этим психо–социальной дезадаптацией. Не меньшие сложности испытывает и врач перед больным с подобной симптоматикой, как правило, с выраженной эмоциональной окраской, особенно при недостаточном знакомстве с этими расстройствами и неумением дать адекватную клиническую и прогностическую оценку этим проявлениям. Уместно указать, что проблема панических расстройств активно разрабатывается и освещается в литературе главным образом невропатологами и психиатрами. Исследования невропатологов касались преимущественно «вегетативной», а психиатров – «фобической» составляющей. Симптомокомплекс ПР описывался психиатрами, как пароксизмальноподобные расстройства с тревогой, вегетативными нарушениями и фобиями и оценивался в рамках невротической или «неврозоподобной» симптоматики.
В то же время интернисты значительно хуже знакомы с этой проблемой или имеют отрывочную и в известной степени устаревшую информацию. ПР часто расцениваются ими, как «вегето–диэнцефальные кризы», «нейроциркуляторная дистония». Между тем именно к терапевтам обращаются эти пациенты на разных этапах медицинского обслуживания (скорая помощь, поликлиника, стационар).
При расспросе больных обращает внимание, что различные жалобы на боли, нарушения ритма сердца, нехватку воздуха и т.д. излагаются образно, драматизировано, с яркой эмоциональной окраской. В связи с тем, что эти больные активно ищут врачебную помощь и привержены к различным исследованиям, они имеют «богатый опыт» общения с врачами разных специальностей, подвергаются многочисленным, нередко повторным обследованиям, им назначаются различные лекарственные препараты. Таким образом, больные становятся зависимыми от перманентных диагностических исследований и часто меняющихся врачебных назначений. Создается ситуация, которую можно характеризовать следующим образом: много жалоб, много врачей–специалистов, много диагнозов, много лекарств.
Испытывая неприятные ощущения, чувство страха, а главное, убежденные в серьезности своего заболевания и тяжести состояния, больные часто прибегают к вызовам «скорой помощи». Во многих случаях больные госпитализируются и не без оснований, поскольку не всегда просто однозначно трактовать клиническую симптоматику и решить вопрос о диагнозе, а следовательно, и о соответствующей терапии. В стационаре трудности диагностики и лечения сохраняются. Несмотря на то, что в большинстве случаев уже при первичном осмотре у врача может сложиться впечатление о так называемых функциональных нарушениях, оно должно найти подтверждение. Для этого прежде всего необходимо исключение таких заболеваний, как ИБС, заболеваний желудочно–кишечного тракта, других органов и систем, имеющих определенный морфологический субстрат («органические заболевания»). Диагностические и лечебные трудности усугубляются еще и тем, что наличие «функциональных» нарушений не исключает органической патологии.
У 50–65% больных с ПР встречается пролапс митрального клапана (ПМК), в то время как среди населения в целом ПМК регистрируется лишь в 5%. Наличие аускультативной симптоматики (добавочный среднесистолический шум) у этих пациентов не исключает невротическую природу симптомокомплекса, но требует дополнительного исследования, включая ФКГ, ЭКГ, ЭхоКГ. Целесообразно и исследование уровня тиреоидных гормонов, поскольку тиреотоксикоз нередко сочетается с ПМК. Почти половина больных ПР в анамнезе злоупотребляли алкоголем. Высказывается предположение, что алкоголизм в данном случае – это вторичное проявление тревожных расстройств, то есть больные используют алкоголь в качестве «противотревожного» средства.
У 56–65% больных ПР сопутствует реккурентная депрессия, причем в большинстве случаев панические приступы выступают как манифест депрессии, реже – возникают на фоне уже развившейся депрессии.
Часто проводимые таким больным многочисленные обследования, в сочетании с неэффективностью лечения укрепляет их убежденность в серьезности своего состояния, порождает негативное отношение к отдельным врачам–специалистам и неверие в медицину в целом. Если учесть, что с больными недостаточно проводится или вообще игнорируется психотерапия, не разъясняется сущность симптомов, сохраняющихся или часто рецидивирующих, то вполне объяснимым становится развитие у больного ипохондрического состояния, поиски многочисленных врачей–специалистов, социальная дезадаптация (рис. 1).

Рис. 1. Развитие <событий> при панических атаках
Респираторная симптоматикаНаиболее частым и клинически значимым проявлением вегетативной дисфункции со стороны бронхолегочной системы является так называемый гипервентиляционный синдром, характеризующийся нарушением паттерна дыхания в виде неадекватной метаболизму вентиляции, сопровождающейся различной клинической симптоматикой. Основным патогенетическим механизмом проявлений гипервентиляционного синдрома является альвеолярная и артериальная гипокапния, которая сама по себе не обязательно вызывает симптомы, а проявляется при индивидуальной чувствительности и нарушенной адаптации к хронической гипокапнии.
Наиболее частым и клинически значимым проявлением вегетативной дисфункции со стороны бронхолегочной системы является так называемый , характеризующийся нарушением паттерна дыхания в виде неадекватной метаболизму вентиляции, сопровождающейся различной клинической симптоматикой. Основным патогенетическим механизмом проявлений гипервентиляционного синдрома является альвеолярная и артериальная гипокапния, которая сама по себе не обязательно вызывает симптомы, а проявляется при индивидуальной чувствительности и нарушенной адаптации к хронической гипокапнии.Ключом к диагностике ГВ являются жалобы больного, которые нередко ставят в тупик врача, недостаточно осведомленного о подобных нарушениях.
Основным клиническим проявлением ГВ является дыхательный дискомфорт в виде чувства неудовлетворенности вдохом, которое больные описывают, как одышку, нехватку воздуха и даже удушье. Эти ощущения обычно усиливаются в душных помещениях, от тесной одежды. Плохая переносимость душных помещений свойственна таким пациентам. Характерны частые вздохи и зевота, отмечаемые самими больными или их окружающими. Постоянное желание делать глубокие вдохи приводит к развитию гипокапнии, что сопровождается головокружением, внезапно наступающей слабостью, обморочными состояниями, иногда судорогами. Подобная симптоматика может быть невольно воспроизведена во время аускультации больных, особенно если врач недооценивает и не принимает во внимание вероятность наличия у больного ГВ. В то же время при клиническом обследовании больного врачи используют простую провокационную пробу с гипервентиляцией, предлагая больному сделать несколько быстрых и глубоких вдохов, после которых пациенты отмечают появление вышеуказанной симптоматики. Обычно у больных подозревают заболевание легких (бронхиальную астму, хронический бронхит) или сердечно–сосудистую патологию, что влечет за собой проведение неоправданных и неинформативных обследований. Назначаемое при этом лекарственное лечение (нитраты, бронхолитики и др.), как правило, оказывается неэффективным.
Часто дыхательные нарушения сопровождаются кардиальными симптомами (кардиалгии, нарушения ритма), чувством тревоги и страха, другими проявлениями вегетативной дисфункции, что усугубляет убежденность больного в наличии тяжелого заболевания, резко усиливая тревожно–фобические симптомы (рис. 2).
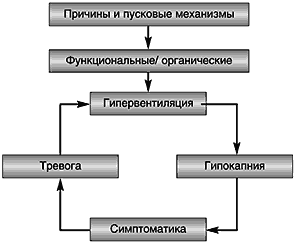
Рис. 2. Порочный круг при гипервентиляционном синдроме
Гастроэнтерологическая симптоматикаАбдоминалгии психогенной природы являются наиболее частым проявлением СФР со стороны желудочно–кишечного тракта. Одним из серьезных аргументов в пользу психогенной природы абдоминальных болей является связь между состоянием психической сферы, жизненными событиями с динамикой течения и манифестацией абдоминальной симптоматики. Пациенты, как правило, в течение длительного периода (месяцы, годы) нацелены на поиск органического субстрата своего заболевания, а возможность появления болей в связи с социо–психологическими факторами чаще всего представляется им маловероятной. Характерной чертой абдоминальных болей психогенной природы является наличие других сопутствующих перманентных или пароксизмальных проявлений вегетативной дисфункции. Нередко абдоминалгии являются одним из проявлений вегетативного криза, причем боли в животе могут быть первым симптомом или возникают на высоте криза, нередко сопровождаясь усиленной перистальтикой кишечника.
Абдоминалгии психогенной природы являются наиболее частым проявлением СФР со стороны желудочно–кишечного тракта. Одним из серьезных аргументов в пользу психогенной природы абдоминальных болей является связь между состоянием психической сферы, жизненными событиями с динамикой течения и манифестацией абдоминальной симптоматики. Пациенты, как правило, в течение длительного периода (месяцы, годы) нацелены на поиск органического субстрата своего заболевания, а возможность появления болей в связи с социо–психологическими факторами чаще всего представляется им маловероятной. Характерной чертой абдоминальных болей психогенной природы является наличие других сопутствующих перманентных или пароксизмальных проявлений вегетативной дисфункции. Нередко абдоминалгии являются одним из проявлений вегетативного криза, причем боли в животе могут быть первым симптомом или возникают на высоте криза, нередко сопровождаясь усиленной перистальтикой кишечника.В некоторых ситуациях диффузный характер, интенсивность и локализация болей, сочетание их с другой симптоматикой (тошнота, рвота, понос, головные мигренозные боли, побеление и похолодание конечностей) позволяют квалифицировать абдоминалгии, как абдоминальную мигрень с длительностью от получаса до нескольких часов или даже нескольких суток.
В гастроэнтерологической практике основные проявления СФР наблюдаются при синдроме неязвенной диспепсии (СНД) и синдроме раздраженного кишечника (СРК).
Интернисты хорошо знакомы с пациентами, предъявляющими различные жалобы на боли, диспептические явления (тошнота, отрыжка, чувство переполнения в желудке и др.), изжогу, заставляющие подозревать наличие язвенной болезни, хронического гастрита или опухолевого поражения желудка, однако не подтверждаемые эндоскопическими исследованиями. Назначаемые в этих ситуациях медикаменты (спазмолитики, антациды, Н2–блокаторы) обычно малоэффективны. Не решает диагностических и терапевтических проблем направление этих больных на консультации к специалистам – гастроэнтерологам.
СНД проявляется, как боль в животе, дискомфорт или тошнота, возникающие периодически, сохраняющиеся не менее месяца, не связанные с физической нагрузкой и не исчезающие в течение 5 мин отдыха. Боли при диспепсии обычно сочетаются с ощущением тяжести, давления и переполнения после еды в эпигастральной области, сопровождаются отрыжкой воздухом или пищей, неприятным металлическим вкусом во рту и иногда снижением аппетита. Пациентов, как правило, беспокоят также урчание, чувство переливания и усиление перистальтики кишечника. Чаще у больных развивается понос, реже – запор. Характерно, что подобные расстройства, несмотря на то, что они беспокоят больных, причиняя им многочисленные страдания, вызывая астенические и вегетативные дисфункции, существенно не влияют в целом на социальную активность пациентов.
В то же время при тщательном клиническом обследовании больного выявляются признаки тревожных и депрессивных расстройств, а также другие проявления вегетативной дисфункции (кардиалгии, экстрасистолии, гипервентиляционный синдром и др.). На основании преобладающей симптоматики выделяют несколько вариантов СНД:
– язвенноподобный,
– рефлюксоподобный,
– диспептический.
Язвенноподобный вариант в наибольшей степени напоминает язвенную болезнь и характеризуется болями в эпигастрии, связанными с приемом пищи, нередко ночными, плохим ответом на антацидные препараты.
Рефлюксоподобный вариант протекает с частыми изжогами, болями в эпигастрии и за грудиной, что требует исключения гастроэзофагальной рефлюксной болезни.
Диспептический вариант проявляется тошнотой, отрыжкой, вздутием живота, плохой переносимостью некоторых видов пищи, функциональными расстройствами со стороны кишечника.
Диагноз неязвенной диспепсии является диагнозом исключения и базируется не столько на клинической симптоматике, сколько на отсутствии рентгенологических и эндоскопических данных за язвенный и опухолевый процесс в пищеводе и желудке. Особой настороженности и тщательного исследования требуют пациенты с другими клинико–лабораторными признаками, не укладывающимися в рамки синдрома неязвенной диспепсии (похудание, лихорадка, анемия и др.).
Другим гастроэнтерлогическим проявлением СФР с вегетативной дисфункцией является СРК, проявляющийся главным образом в виде запоров, поносов и болевого синдрома. Прежним наиболее распространенным диагнозом был хронический колит (спастический колит), «подтверждаемый» данными рентгенологического исследования в виде спастического состояния толстого кишечника при рентгеноконтрастном исследовании. СРК характеризуется болями в животе, сочетающимися с расстройствами функции кишечника (понос, запор) без нарушения аппетита и снижения массы тела, продолжительностью расстройств не менее 3 мес. при отсутствии органических изменений ЖКТ, которые могли бы объяснить имеющиеся расстройства. Болевой синдром характеризуется многообразием проявлений: от диффузных тупых болей до острых, спазматических; от постоянных до пароксизмов болей в животе. Длительность болевых эпизодов – от нескольких минут до нескольких часов. Изменение психической сферы в виде тревожных и депрессивных расстройств встречается более чем у половины больных с СРК. Критериями СРК, принятым в Риме (1999 г.), являются следующие:
1. Стул реже 3 раз в неделю
2. Стул чаще 3 раз в сутки
3. Твердая консистенция кала («овечий»)
4. Жидкий или кашицеобразный кал
5. Напряжение при акте дефекации
6. Императивные позывы на дефекацию
7. Ощущение неполного опорожнения кишечника
8. Выделение слизи при дефекации
9. Ощущение вздутия и переполнения в животе.
(1,3,5 – СРК с преобладанием запоров,
2,4,6 – СРК с преобладанием диареи).
Необходимо предостеречь врача от широкого и необоснованного использования термина «синдром раздраженной кишки» в связи с опасностью невыявления различных «органических» заболеваний кишечника, в частности, неспецифического язвенного колита, дивертикулеза, опухолей. Особое внимание следует обращать на симптомы, не укладывающиеся в рамки данного синдрома и требующие тщательного исследования пациента. Это относится прежде всего к таким признакам, как появление симптомов в пожилом возрасте, необъяснимая лихорадка, похудание, наличие свежей крови в кале, стеаторрея и полифекалия, изменения лабораторных показателей (анемия, увеличение СОЭ).
Лечение
Лечение больных СФР с наличием вегетативных дисфункций должно начинаться с рациональной психотерапии, ориентированной на осознание больным связи своих жалоб с психогенными факторами и на возможность их коррекции. Больному необходимо разъяснить в доступной форме сущность возникающих у него симптомов, их благоприятный прогноз, несмотря на тяжесть восприятия и переносимости, важность сотрудничества с врачом и готовность к исполнению всех врачебных назначений. Наиболее доступным и эффективным способом лечения данной категории пациентов является медикаментозная терапия, которая обязательно должна сочетаться с немедикаментозными методами.
Лечение больных, в том числе и медикаментозное, следует проводить преимущественно амбулаторно с учетом неблагоприятного воздействия госпитализации (госпитальная ятрогения). Лечение должно осуществляться интернистом или врачом общей практики по рекомендациям психиатра. С этой целью необходимо сотрудничество и конструктивное взаимодействие интерниста и психиатра, совместное обсуждение ими каждой конкретной ситуации, принятие решения о выборе лекарственного препарата с учетом преобладающего синдрома (тревожно–фобического, депрессивного, вегетативной дисфункции). Лечащий врач обязан не только оценивать эффективность назначенного препарата, при необходимости изменять при показаниях дозировку или заменять его, но и тщательно контролировать переносимость, своевременно выявлять побочные эффекты.
Исторически в лечении невротических расстройств, главным образом легкой степени тяжести, препаратом выбора являлись валериана и пустырник.
Очевидные преимущества валерианы удалось сохранить и даже усилить в препарате Персен, содержащем в своем составе экстракт валерианы (50 мг), экстракт мяты перечной (25 мг) и экстракт мелиссы (25 мг). Наряду с таблетированной формой имеется препарат в капсулах (Персен Форте), содержащий 125 мг экстракта валерианы. Все содержащиеся в препарате активные вещества усиливают и дополняют друг друга. Персен имеет очевидные преимущества перед таблетированным препаратом валерианы с точки зрения удобства приема для больного. Ведь эквивалентное количество валерианы составляет 24 таблетки, что негативно влияет на комплаентность больных.
Персен снижает уровень тревоги (личностной и реактивной), уменьшает частоту и выраженность вегетативных проявлений, нормализует сон. В проведенных исследованиях Персен достоверно превосходит эффект плацебо в отношении влияния на тревожные расстройства, вегетативные дисфункции. Существенно, что препарат не влияет на концентрацию внимания, не снижает работоспособности пациентов и не вызывает других побочных эффектов. Клинически значимого взаимодействия Персена с другими медикаментами не отмечено. Персен может сочетаться с любыми психотропными препаратами, в том числе и с антидепрессантами.
Клинические исследования эффективности Персена позволяют считать целесообразным использование препарата в следующих ситуациях:
- невротические расстройства, сопровождающихся тревогой, астенией, вегетативными дисфункциями, нарушением сна,
- наличие противопоказаний для назначения бензодиазепинов (молодой возраст, нарушения функций печени и почек, апноэ и др.),
- в случаях отмены бензодиазепинов,
- наличие острых стрессорных расстройств.
Дальнейшая фармакотерапия СФР требует воздействия на патогенетические звенья, имеющиеся симптомы–мишени (тревога, депрессия, сенестопатии, вегетативная дисфункция и др.). С учетом этого лекарственная терапия включает назначение препаратов различных классов (противотревожные, седативные, антидепрессанты, сосудистые, метаболические, вегетотропные и др.):
– вегетотропные препараты (b–блокаторы, a–блокаторы, беллоид);
– сосудистые средства (винпроцетин, пенгоксифиллин);
– метаболические препараты (пирацетам, церебролизин);
– малые нейролептики (сульпирид, тиоридазин и др.);
– классические бензодиазепины (диазепам, феназепам, тофизепам);
– высокопотенциальные бензодиазепины (алпрозалам);
– трициклические антидепрессанты (амитриптилин);
– ингибиторы обратного захвата серотонина (тианептин).
Часто назначаемыми препаратами для купирования тревожных расстройств являются бензодиазепины. Различают классические бензодиазепины (диазепам, фенозепам, мезапам) и высокопотенциальные бензодиазепины (алпрозалам). Обладая выраженным противотревожным и седативным действием, бензодиазепины применяются с целью профилактики панической атаки, при нарушениях сна. На фоне уменьшения тревожно–фобических симптомов отмечается ослабление различных проявлений вегетативной дисфункции (кардиалгии, нарушения ритма, гипервентиляционный синдром и др.). Препараты следует назначать в минимальных дозах с последующим постепенным ее снижением и при необходимости отменой препарата. Бензодиазепины в большинстве случаев не рекомендуется применять свыше 1–2 месяцев, хотя риск развития зависимости пациентов от данной группы препаратов, по–видимому, не очень высок. Бензодиазепиновые препараты могут назначаться в сочетании с антидепрессантами больным с тревожно–депрессивными расстройствами.
При депрессивных нарушениях показано назначение антидепрессантов, среди которых используют трициклические (амитриптилин) и ингибиторы обратного захвата серотонина (флуоксетин, пароксетин). Трициклические антидепрессанты могут вызывать выраженные побочные эффекты (сухость во рту, запоры, задержка мочеиспускания). Эффективным и безопасным антидепресантом, наиболее часто применяемым врачами общей практики, в том числе интернистами, является тианептин. Препарат обладает антидепрессивными, противотревожными и транквилизирующими свойствами. Антидепрессанты оказывают наиболее выраженный эффект в лечении различных соматических проявлений у больных невротическими расстройствами (неязвенная диспепсия, синдром раздраженного кишечника, фибромиалгии и др.).
Пациентам с фиксацией на своих ощущениях, ипохондрических расстройствах рекомендуют мягкие нейролептики (сульпирид, тиоридазин). Коррекция вегетативной дисфункции проводится с помощью b–блокаторов (атенолол, метопролол), a–блокаторов. b–блокаторы особенно показаны в комплексном лечении больных с наклонностью к артериальной гипертонии, тахикардии, экстрасистолии, при наличии гипервентиляционного синдрома. В последнем случае эффект от назначения b–блокаторов может во многом прояснить нередко возникающие трудности дифференциальной диагностики с бронхиальной астмой.
Таким образом современный арсенал медикаментозных средств различных классов и групп расширяет возможности комплексного адекватного лечения больных невротическими расстройствами с различными вегетативными дисфункциями при своевременной и правильной диагностике этих состояний.












