–Я–Њ—П–≤–ї–µ–љ–Є–µ –љ–Њ–≤—Л—Е —В–µ—Е–љ–Њ–ї–Њ–≥–Є–є, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є—Е –Љ–∞–ї–Њ—В—А–∞–≤–Љ–∞—В–Є—З–љ—Л–Љ —Б–њ–Њ—Б–Њ–±–Њ–Љ –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞—В—М –њ—А–Њ—Е–Њ–і–Є–Љ–Њ—Б—В—М –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –∞—А—В–µ—А–Є–є, –Њ–Ї–∞–Ј—Л–≤–∞–µ—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ –≤—Л–±–Њ—А –ї–µ—З–µ–±–љ–Њ–є —В–∞–Ї—В–Є–Ї–Є, —З—В–Њ —В—А–µ–±—Г–µ—В —А–µ–≥—Г–ї—П—А–љ–Њ–є –њ–µ—А–µ–Њ—Ж–µ–љ–Ї–Є —Б—Г—Й–µ—Б—В–≤—Г—О—Й–Є—Е –Њ—Д–Є—Ж–Є–∞–ї—М–љ—Л—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є.
–Ш–Љ–µ–љ–љ–Њ –±–ї–∞–≥–Њ–і–∞—А—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ—Г –њ—А–Њ–≥—А–µ—Б—Б—Г —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–∞ —А–µ—И–∞—О—Й–∞—П —А–Њ–ї—М –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є—П –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞, –Ї –Ї–Њ—В–Њ—А—Л–Љ –Њ—В–љ–Њ—Б—П—В—Б—П –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ—В–Є—З–µ—Б–Ї–Њ–µ —Б—Г–ґ–µ–љ–Є–µ –Є —В—А–Њ–Љ–±–Њ–Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ –≤ –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –∞—А—В–µ—А–Є—П—Е, –≤ –њ–∞—В–Њ–≥–µ–љ–µ–Ј–µ –Ш–С–°. –Я—А–Є —Н—В–Њ–Љ —З–∞—Б—В–Њ –Є–≥–љ–Њ—А–Є—А—Г—О—В—Б—П —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –њ–µ—А–µ–Љ–µ–љ–љ—Л–µ (—А–µ–Њ–ї–Њ–≥–Є—П –Ї—А–Њ–≤–Є, —Б–њ–∞–Ј–Љ), —Б–њ–Њ—Б–Њ–±–љ—Л–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤–ї–Є—П—В—М –љ–∞ —В–µ—З–µ–љ–Є–µ —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є. –Ъ–Њ–љ–µ—З–љ–Њ, —Г—Б—В—А–∞–љ–µ–љ–Є–µ –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ —Б—Г–ґ–µ–љ–Є—П –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –∞—А—В–µ—А–Є–є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–Љ–µ–љ—М—И–∞–µ—В –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї—Г—О —А–Њ–ї—М —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤. –Ю–і–љ–∞–Ї–Њ –≤—Л–њ–Њ–ї–љ–µ–љ–Є–µ —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–Є –љ–µ –≤—Б–µ–≥–і–∞ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –љ–µ—А–µ–і–Ї–Њ —Г—Б—В—А–∞–љ–Є—В—М –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ –≤–ї–Є—П—О—Й–Є–µ –љ–∞ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ –Љ–Є–Њ–Ї–∞—А–і–∞ –Є –µ–≥–Њ —Н–љ–µ—А–≥–Њ–Њ–±–µ—Б–њ–µ—З–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ —Д–∞–Ї—В–Њ—А—Л –њ—А–Њ—Й–µ –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –і–µ—И–µ–≤–ї–µ, –∞ –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–µ–љ–Є–µ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –њ–Њ—В—А–µ–±–љ–Њ—Б—В–µ–є –Љ–Є–Њ–Ї–∞—А–і–∞ –љ–µ –Љ–Њ–ґ–µ—В –±—Л—В—М –і–Њ—Б—В–Є–≥–љ—Г—В–Њ –Ј–∞ —Б—З–µ—В —Г–≤–µ–ї–Є—З–µ–љ–Є—П –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞. –Я–Њ—Н—В–Њ–Љ—Г –≤—Л–±–Њ—А –Љ–µ—В–Њ–і–∞ –ї–µ—З–µ–љ–Є—П –Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В—Б—П –љ–∞ —Б–Њ–њ–Њ—Б—В–∞–≤–ї–µ–љ–Є–Є —Г—Б–ї–Њ–≤–Є–є –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П, —В—П–ґ–µ—Б—В–Є —В–µ—З–µ–љ–Є—П, –Њ–±—И–Є—А–љ–Њ—Б—В–Є –Ј–Њ–љ—Л –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ –Є —Б–Њ—Б—В–Њ—П–љ–Є—П –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –∞—А—В–µ—А–Є–є. –Т–∞–ґ–љ–Њ –Њ–њ—А–µ–і–µ–ї–Є—В—М —Г—А–Њ–≤–µ–љ—М –Њ–≥—А–∞–љ–Є—З–µ–љ–Є—П –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞, —В—А–µ–±—Г—О—Й–Є–є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞.
–Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ–Љ–Њ–є —Д–Њ—А–Љ–Њ–є –Ш–С–° —П–≤–ї—П–µ—В—Б—П —Б—В–∞–±–Є–ї—М–љ–∞—П —Б—В–µ–љ–Њ–Ї–∞—А–і–Є—П. –°—В–∞–±–Є–ї—М–љ–∞—П —Б—В–µ–љ–Њ–Ї–∞—А–і–Є—П вАФ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–Є–є—Б—П –і–Є—Б–Ї–Њ–Љ—Д–Њ—А—В–Њ–Љ –≤ –≥—А—Г–і–Є, –Ї–Њ—В–Њ—А—Л–є –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–Љ –љ–∞–њ—А—П–ґ–µ–љ–Є–Є –Є–ї–Є —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–Љ —Б—В—А–µ—Б—Б–µ. –Я—А–Є—Б—В—Г–њ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –њ—А–Є –Њ–і–љ–Њ–Љ –Є —В–Њ–Љ –ґ–µ —Г—А–Њ–≤–љ–µ –љ–∞–≥—А—Г–Ј–Ї–Є –Є –њ—А–Њ—Е–Њ–і–Є—В –≤ —В–µ—З–µ–љ–Є–µ 1вАУ5 –Љ–Є–љ –њ–Њ—Б–ї–µ –µ–µ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П.
–°—З–Є—В–∞–µ—В—Б—П, —З—В–Њ –њ–∞—Ж–Є–µ–љ—В—Л —Б–Њ —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –Є–Љ–µ—О—В –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ —Е–Њ—А–Њ—И–Є–є –њ—А–Њ–≥–љ–Њ–Ј. –Я–Њ –і–∞–љ–љ—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б–њ—Л—В–∞–љ–Є–є –∞–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ–Њ–є –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –Є/–Є–ї–Є —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–Є, —З–∞—Б—В–Њ—В–∞ –µ–ґ–µ–≥–Њ–і–љ–Њ–є —Б–Љ–µ—А—В–љ–Њ—Б—В–Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В 1,2вАУ2,4% –≤ –≥–Њ–і [1вАУ6] —Б –µ–ґ–µ–≥–Њ–і–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ —Б–µ—А–і–µ—З–љ–Њ–є —Б–Љ–µ—А—В–Є 0,6вАУ1,4% –Є –љ–µ—Д–∞—В–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –Љ–µ–ґ–і—Г 0,6% –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є
–Ю–і–љ–∞–Ї–Њ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–є –њ—А–Њ–≥–љ–Њ–Ј –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –Љ–Њ–ґ–µ—В –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –≤–∞—А—М–Є—А–Њ–≤–∞—В—М –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –µ–≥–Њ –Њ—Б–љ–Њ–≤–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е, —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –Є –∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Є—Е —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї. –≠—В–Њ –Є–ї–ї—О—Б—В—А–Є—А—Г–µ—В—Б—П –і–∞–љ–љ—Л–Љ–Є —А–µ–≥–Є—Б—В—А–∞ REACH (Reduction of Atherothrombosis for Continued Health) [7]: —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ —Б –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ–Љ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –∞—А—В–µ—А–Є–є, –њ–Њ—Б—В–Є–љ—Д–∞—А–Ї—В–љ—Л–Љ –Ї–∞—А–і–Є–Њ—Б–Ї–ї–µ—А–Њ–Ј–Њ–Љ, —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ –µ–ґ–µ–≥–Њ–і–љ–∞—П —Б–Љ–µ—А—В–љ–Њ—Б—В—М —Б–Њ—Б—В–∞–≤–Є–ї–∞ 3,8%, —В–Њ–≥–і–∞ –Ї–∞–Ї —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–Є–Ј–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ вАФ 0,63%.

–Я—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–∞—П –Њ—Ж–µ–љ–Ї–∞ вАФ –≤–∞–ґ–љ–∞—П —З–∞—Б—В—М –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –њ—А–Є —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є. –° –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –±–Њ–ї–µ–µ —Б–µ—А—М–µ–Ј–љ—Л–Љ–Є —Д–Њ—А–Љ–∞–Љ–Є –±–Њ–ї–µ–Ј–љ–Є, —Г –Ї–Њ—В–Њ—А—Л—Е —А–µ–Ј—Г–ї—М—В–∞—В –Љ–Њ–ґ–µ—В –±—Л—В—М —Г–ї—Г—З—И–µ–љ –њ—А–Є –±–Њ–ї–µ–µ –∞–≥—А–µ—Б—Б–Є–≤–љ–Њ–Љ –≤–µ–і–µ–љ–Є–Є, –≤–Ї–ї—О—З–∞—П —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є—О. –° –і—А—Г–≥–Њ–є, —В–∞–Ї–ґ–µ –≤–∞–ґ–љ–Њ –≤—Л—П–≤–ї—П—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ–µ–љ–µ–µ —В—П–ґ–µ–ї–Њ–є —Д–Њ—А–Љ–Њ–є –±–Њ–ї–µ–Ј–љ–Є –Є —Е–Њ—А–Њ—И–Є–Љ –њ—А–Њ–≥–љ–Њ–Ј–Њ–Љ, —В–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ –Є–Ј–±–µ–≥–∞—П –љ–µ–љ—Г–ґ–љ—Л—Е –∞–≥—А–µ—Б—Б–Є–≤–љ—Л—Е —В–µ—Б—В–Њ–≤ –Є –њ—А–Њ—Ж–µ–і—Г—А—Л —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–Є.
–Я—А–Њ–≥–љ–Њ–Ј –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –љ–µ—Б–Ї–Њ–ї—М–Ї–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є:
- –Ї–Њ—А–Њ–љ–∞—А–љ—Л–Љ —А–µ–Ј–µ—А–≤–Њ–Љ,
—В. –µ. –≤–µ–ї–Є—З–Є–љ–Њ–є —А–∞–±–Њ—В—Л, –Ї–Њ—В–Њ—А–∞—П –Љ–Њ–ґ–µ—В –±—Л—В—М –≤—Л–њ–Њ–ї–љ–µ–љ–∞ –і–Њ –њ–Њ—П–≤–ї–µ–љ–Є—П –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞, –∞ —В–∞–Ї–ґ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М—О –Є—И–µ–Љ–Є–Є –Є –µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М—О; - —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞, –Ї–Њ—В–Њ—А—Л–µ —Г—Б–Ї–Њ—А—П—О—В –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ –Є —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –љ–µ—Б—В–∞–±–Є–ї—М–љ—Л—Е –±–ї—П—И–µ–Ї, –Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ—Л—Е –Ј–∞ —А–∞–Ј–≤–Є—В–Є–µ –љ–µ—Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –Є –Њ—Б—В—А—Л–µ –Ї–Њ—А–Њ–љ–∞—А–љ—Л–µ —Н–Ї—Б—Ж–µ—Б—Б—Л, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–µ –≤–љ–µ–Ј–∞–њ–љ—Л–Љ —А–∞–Ј—А—Л–≤–Њ–Љ –∞—В–µ—А–Њ–Љ–∞—В–Њ–Ј–љ–Њ–є –±–ї—П—И–Ї–Є –Є –љ–µ —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б —Б–µ—А—М–µ–Ј–љ–Њ—Б—В—М—О —А–∞–љ–µ–µ —Б—Г—Й–µ—Б—В–≤–Њ–≤–∞–≤—И–µ–≥–Њ —Б—В–µ–љ–Њ–Ј–∞.
–°–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ –Х–Ю–Ъ –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є 2013 –≥., –Ї–∞–Ї —В–Њ–ї—М–Ї–Њ –і–Є–∞–≥–љ–Њ–Ј —Б—В–∞–±–Є–ї—М–љ–Њ–є –Ш–С–° –њ–Њ—Б—В–∞–≤–ї–µ–љ –Є –Њ–њ—В–Є–Љ–∞–ї—М–љ–∞—П –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–∞—П —В–µ—А–∞–њ–Є—П –љ–∞–Ј–љ–∞—З–µ–љ–∞, –≤—Л–њ–Њ–ї–љ—П–µ—В—Б—П —Б—В—А–∞—В–Є—Д–Є–Ї–∞—Ж–Є—П —А–Є—Б–Ї–∞ –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е —Н–Ї—Б—Ж–µ—Б—Б–Њ–≤, –Њ–±—Л—З–љ–Њ –љ–∞ –Њ—Б–љ–Њ–≤–µ –і–Њ—Б—В—Г–њ–љ—Л—Е –љ–µ–Є–љ–≤–∞–Ј–Є–≤–љ—Л—Е —В–µ—Б—В–Њ–≤, —З—В–Њ–±—Л –≤—Л–±—А–∞—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –њ–Њ–ї—Г—З–Є—В—М –≤—Л–≥–Њ–і—Г –Њ—В —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–Є. –Т –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б–µ—А—М–µ–Ј–љ–Њ—Б—В–Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ —А–∞–љ–љ—П—П –Ї–Њ—А–Њ–љ–∞—А–љ–∞—П –∞–љ–≥–Є–Њ–≥—А–∞—Д–Є—П –Љ–Њ–ґ–µ—В –±—Л—В—М –≤—Л–њ–Њ–ї–љ–µ–љ–∞ —Б —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–Љ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ–Љ –Ј–љ–∞—З–µ–љ–Є—П —Б—В–µ–љ–Њ–Ј–Њ–≤ –Є –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–є —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–µ–є, –Љ–Є–љ—Г—П –љ–µ–Є–љ–≤–∞–Ј–Є–≤–љ–Њ–µ —В–µ—Б—В–Є—А–Њ–≤–∞–љ–Є–µ. –†–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є—П –њ—А–Є–љ–Њ—Б–Є—В —П–≤–љ—Г—О –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї—Г—О –≤—Л–≥–Њ–і—Г —В–Њ–ї—М–Ї–Њ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ –Є –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В —Г–ї—Г—З—И–µ–љ–Є–µ –њ—А–Њ–≥–љ–Њ–Ј–∞ —Г —В–µ—Е, —Г –Ї–Њ–≥–Њ –Њ–љ –Є —В–∞–Ї –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є.
–†–∞–љ–µ–µ, –≤ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е –Х–Ю–Ъ [8], –≥–Њ–і–Њ–≤–Њ–є —А–Є—Б–Ї —Б–µ—А–і–µ—З–љ–Њ–є —Б–Љ–µ—А—В–Є –±–Њ–ї–µ–µ 2% —Б—З–Є—В–∞–ї—Б—П –њ–Њ—А–Њ–≥–Њ–Љ, –Ј–∞ –Ї–Њ—В–Њ—А—Л–Љ –±—Л–ї–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –≤—Л–њ–Њ–ї–љ–µ–љ–Є–µ —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–Є. –Т —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е 2013 –≥. [9] –њ—А–Њ–Є–Ј–≤–µ–і–µ–љ–∞ –њ–µ—А–µ–Њ—Ж–µ–љ–Ї–∞ —В—П–ґ–µ—Б—В–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ —Г–ї—Г—З—И–∞–µ—В –њ—А–Њ–≥–љ–Њ–Ј –≤ –±–Њ–ї—М—И–µ–є –Љ–µ—А–µ, —З–µ–Љ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–µ, –Є –њ–∞—Ж–Є–µ–љ—В–∞–Љ–Є –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ –њ—А–µ–і–ї–Њ–ґ–µ–љ–Њ —Б—З–Є—В–∞—В—М –ї–Є—Ж, –Є–Љ–µ—О—Й–Є—Е –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М —Б–µ—А–і–µ—З–љ–Њ–є —Б–Љ–µ—А—В–Є >3% –≤ –≥–Њ–і.

–Ф–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –Ї–∞–Ї –Є—И–µ–Љ–Є—П, —В–∞–Ї –Є –∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Є –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–∞–љ–љ—Л–µ –Є–љ–і–µ–Ї—Б—Л –њ—А–Є–≤–Њ–і—П—В –Ї —Б—Е–Њ–ґ–Є–Љ –Ј–∞–Ї–ї—О—З–µ–љ–Є—П–Љ –њ—А–Є –Є–і–µ–љ—В–Є—Д–Є–Ї–∞—Ж–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Є–Љ–µ—О—Й–Є—Е –≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї —Н–Ї—Б—Ж–µ—Б—Б–Њ–≤ —В–Њ–ї—М–Ї–Њ –њ—А–Є –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є, —Г –Ї–Њ—В–Њ—А—Л—Е —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–Є—А—Г—О—Й–Є–µ –њ—А–Њ—Ж–µ–і—Г—А—Л –њ—А–Є–≤–Њ–і—П—В –Ї —Г–ї—Г—З—И–µ–љ–Є—О –њ—А–Њ–≥–љ–Њ–Ј–∞.
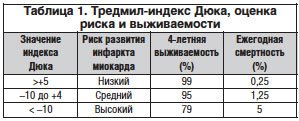
–Ф–ї—П –љ–µ–Є–љ–≤–∞–Ј–Є–≤–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є –њ—А–Њ–≥–љ–Њ–Ј–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≤–µ—А–Њ—П—В–љ–Њ–є –Є–ї–Є —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ–Њ–є –Ш–С–° –Є–Љ–µ–µ—В—Б—П –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –њ–Њ–і—Е–Њ–і–Њ–≤, –љ–∞–Є–±–Њ–ї–µ–µ —И–Є—А–Њ–Ї–Њ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ –Є–Ј –Ї–Њ—В–Њ—А—Л—Е –њ–Њ–ї—Г—З–Є–ї –њ–Њ–і—Б—З–µ—В –±–∞–ї–ї–Њ–≤, –њ—А–µ–і–ї–Њ–ґ–µ–љ–љ—Л–є
–Ю—А–Є–µ–љ—В–Є—А–Њ–≤–Њ—З–љ–∞—П –Њ—Ж–µ–љ–Ї–∞ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –Є –ї–µ—В–∞–ї—М–љ–Њ–≥–Њ –Є—Б—Е–Њ–і–∞ –њ–Њ
- –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б –љ–Є–Ј–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–µ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ
—Б—В—А–µ—Б—Б-–≤–Є–Ј—Г–∞–ї–Є–Ј–Є—А—Г—О—Й–Є—Е –Љ–µ—В–Њ–і–Є–Ї –Є –Ї–Њ—А–Њ–љ–∞—А–Њ–≥—А–∞—Д–Є–Є —Б—З–Є—В–∞–µ—В—Б—П –љ–µ—Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ—Л–Љ, –Є–Љ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ; - –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ –њ–Њ–Ї–∞–Ј–∞–љ–∞ —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є—П;
- –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б–Њ —Б—А–µ–і–љ–Є–Љ —А–Є—Б–Ї–Њ–Љ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ
—Б—В—А–µ—Б—Б-–≤–Є–Ј—Г–∞–ї–Є–Ј–Є—А—Г—О—Й–Є—Е –Љ–µ—В–Њ–і–Є–Ї (—В–∞–±–ї. 2), –њ—А–Є —Н—В–Њ–Љ –љ–Њ—А–Љ–∞–ї—М–љ–∞—П –Є–ї–Є –±–ї–Є–Ј–Ї–∞—П –Ї –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –њ–µ—А—Д—Г–Ј–Є—П –Љ–Є–Њ–Ї–∞—А–і–∞ –њ—А–Є –љ–∞–≥—А—Г–Ј–Ї–µ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ–Є —А–∞–Ј–Љ–µ—А–∞–Љ–Є —Б–µ—А–і—Ж–∞ —Б—З–Є—В–∞–µ—В—Б—П –њ—А–Є–Ј–љ–∞–Ї–Њ–Љ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–≥–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞ –Є —Н—В–Є–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ, –∞ –њ—А–Є –љ–∞–ї–Є—З–Є–Є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞ вАФ —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є—П [10, 11].
–¶–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В—М —В–∞–Ї–Њ–≥–Њ –њ–Њ–і—Е–Њ–і–∞ –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г—О—В –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–µ –љ–Є–ґ–µ –≤—Л–њ–Є—Б–Ї–Є –Є–Ј –Є—Б—В–Њ—А–Є–є –±–Њ–ї–µ–Ј–љ–Є –і–≤—Г—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–Њ —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –љ–∞–њ—А—П–ґ–µ–љ–Є—П.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Б–ї—Г—З–∞–є 1
–С–Њ–ї—М–љ–Њ–є –У., 47 –ї–µ—В, –њ–Њ—Б—В—Г–њ–Є–ї —Б –ґ–∞–ї–Њ–±–∞–Љ–Є –љ–∞ –і–∞–≤—П—Й–Є–µ –Њ—Й—Г—Й–µ–љ–Є—П –≤ –Њ–±–ї–∞—Б—В–Є –≥—А—Г–і–Є–љ—Л –Є –ї–µ–≤–Њ–є –њ–Њ–ї–Њ–≤–Є–љ–µ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ.
–°—З–Є—В–∞–µ—В —Б–µ–±—П –±–Њ–ї—М–љ—Л–Љ —Б –Њ—Б–µ–љ–Є 2013 –≥., –Ї–Њ–≥–і–∞ –≤–њ–µ—А–≤—Л–µ –Њ—В–Љ–µ—В–Є–ї –њ–Њ—П–≤–ї–µ–љ–Є–µ –њ—А–Є —Е–Њ–і—М–±–µ –≤ —Г—Б–Ї–Њ—А–µ–љ–љ–Њ–Љ —В–µ–Љ–њ–µ —З—Г–≤—Б—В–≤–∞ —Б–і–∞–≤–ї–µ–љ–Є—П –≤ –њ—А–µ–Ї–∞—А–і–Є–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є –Є —Б—А–µ–і–љ–µ–є —В—А–µ—В–Є –≥—А—Г–і–Є–љ—Л. –Я—А–Є —Г–Љ–µ–љ—М—И–µ–љ–Є–Є —В–µ–Љ–њ–∞ —Е–Њ–і—М–±—Л –љ–µ–њ—А–Є—П—В–љ—Л–µ –Њ—Й—Г—Й–µ–љ–Є—П –Є—Б—З–µ–Ј–∞–ї–Є –≤ —В–µ—З–µ–љ–Є–µ 2вАУ3 –Љ–Є–љ. –Т —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–Є—Е 2 –Љ–µ—Б. —Н—В–Є –Њ—Й—Г—Й–µ–љ–Є—П –≤–Њ–Ј–љ–Є–Ї–∞—О—В –њ—А–Є –њ—А–Њ—Е–Њ–ґ–і–µ–љ–Є–Є 600вАУ800 –Љ –Њ–±—Л—З–љ—Л–Љ —И–∞–≥–Њ–Љ —Б–Њ —Б–Ї–Њ—А–Њ—Б—В—М—О –њ—А–Є–Љ–µ—А–љ–Њ 4 –Ї–Љ –≤ —З–∞—Б –Є–ї–Є –њ—А–Є –њ–Њ–і—К–µ–Љ–µ –њ–Њ –ї–µ—Б—В–љ–Є—Ж–µ –±–µ–Ј –Њ—Б—В–∞–љ–Њ–≤–Њ–Ї –љ–∞
–Ю–±—К–µ–Ї—В–Є–≤–љ—Л–є —Б—В–∞—В—Г—Б: –Ї–Њ–ґ–љ—Л–µ –њ–Њ–Ї—А–Њ–≤—Л –Є —Б–ї–Є–Ј–Є—Б—В—Л–µ –Њ–±–Њ–ї–Њ—З–Ї–Є –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Њ–Ї—А–∞—Б–Ї–Є –Є –≤–ї–∞–ґ–љ–Њ—Б—В–Є. –І–∞—Б—В–Њ—В–∞ –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –і–≤–Є–ґ–µ–љ–Є–є вАФ 16 —Г–і./–Љ–Є–љ. –Я—Г–ї—М—Б вАФ 70 —Г–і./–Љ–Є–љ. –Р–Ф вАФ 130/80 –Љ–Љ —А—В. —Б—В. –Ґ–Њ–љ—Л —Б–µ—А–і—Ж–∞ —П—Б–љ—Л–µ, —А–Є—В–Љ–Є—З–љ—Л–µ, —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ —В–Њ–љ–Њ–≤ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–µ, —И—Г–Љ—Л –љ–µ –≤—Л—Б–ї—Г—И–Є–≤–∞—О—В—Б—П.
–Я—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є
–Ш–љ–і–µ–Ї—Б Duke = вАФ 4 (—Б—А–µ–і–љ–Є–є —А–Є—Б–Ї).

–Я—А–Є –Ї–Њ—А–Њ–љ–∞—А–Њ–≥—А–∞—Д–Є–Є –≤—Л—П–≤–ї–µ–љ —Б—В–µ–љ–Њ–Ј 70% –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є —В—А–µ—В–Є –њ–µ—А–µ–і–љ–µ–є –Љ–µ–ґ–ґ–µ–ї—Г–і–Њ—З–Ї–Њ–≤–Њ–є –≤–µ—В–≤–Є (–Я–Ь–Ц–Т) –ї–µ–≤–Њ–є –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–є –∞—А—В–µ—А–Є–Є (–Ы–Ъ–Р) (—А–Є—Б. 2).
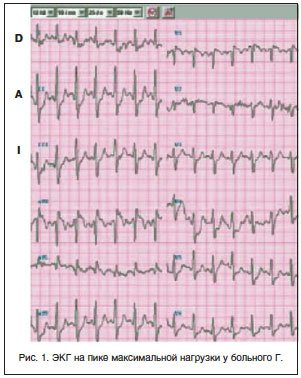
–Т—Л—П–≤–ї–µ–љ–Є–µ —Б—В–µ–љ–Њ–Ј–Є—А–Њ–≤–∞–љ–Є—П —В–Њ–ї—М–Ї–Њ –Њ–і–љ–Њ–є –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–є –Љ–∞–≥–Є—Б—В—А–∞–ї–Є, —Е–Њ—В—П –Є —В–∞–Ї–Њ–є –Ї—А—Г–њ–љ–Њ–є, –Ї–∞–Ї –Я–Ь–Ц–Т –Ы–Ъ–Р, –∞ —В–∞–Ї–ґ–µ —В–Њ, —З—В–Њ –±–Њ–ї—М–љ–Њ–є –љ–µ –њ–Њ–ї—Г—З–∞–ї –∞–і–µ–Ї–≤–∞—В–љ–Њ–є –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –њ—А–Є–Ј–љ–∞–Ї–Є –Є—И–µ–Љ–Є–Є –Є –∞–љ–≥–Є–љ–Њ–Ј–љ—Л–є –њ—А–Є—Б—В—Г–њ —А–∞–Ј–≤–Є–ї–Є—Б—М —В–Њ–ї—М–Ї–Њ –њ—А–Є —Г–≤–µ–ї–Є—З–µ–љ–Є–Є –І–°–° –±–Њ–ї–µ–µ 140 —Г–і./–Љ–Є–љ, –њ–Њ—Б–ї—Г–ґ–Є–ї–Њ –Њ—Б–љ–Њ–≤–∞–љ–Є–µ–Љ –і–ї—П –≤—Л–±–Њ—А–∞ –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–≥–Њ –Љ–µ—В–Њ–і–∞ –ї–µ—З–µ–љ–Є—П.
–С–Њ–ї—М–љ–Њ–Љ—Г –љ–∞—З–∞—В–∞ –∞–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–Њ–Љ 10 –Љ–≥/—Б—Г—В. –Э–∞ —Д–Њ–љ–µ –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —В–µ—А–∞–њ–Є–Є –І–°–° –≤ —Б–Њ—Б—В–Њ—П–љ–Є–Є –њ–Њ–Ї–Њ—П —Б–љ–Є–Ј–Є–ї–∞—Б—М –і–Њ 54 —Г–і./–Љ–Є–љ, –Р–Ф вАФ 120/80 –Љ–Љ —А—В. —Б—В.
–Я–Њ–≤—В–Њ—А–љ–Њ –≤—Л–њ–Њ–ї–љ–µ–љ–∞ –љ–∞–≥—А—Г–Ј–Њ—З–љ–∞—П –њ—А–Њ–±–∞: –њ—А–Є –і–Њ—Б—В–Є–ґ–µ–љ–Є–Є –љ–∞–≥—А—Г–Ј–Ї–Є, —А–∞–≤–љ–Њ–є –≤—Л–њ–Њ–ї–љ–µ–љ–љ–Њ–є –њ—А–Є –њ–µ—А–≤–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –І–°–° –Њ–Ї–∞–Ј–∞–ї–∞—Б—М –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –љ–Є–ґ–µ (108 —Г–і./–Љ–Є–љ), –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –љ–µ –≤–Њ–Ј–љ–Є–Ї–ї–Њ, –Ј–љ–∞—З–Є–Љ–Њ–є –і–µ–њ—А–µ—Б—Б–Є–Є —Б–µ–≥–Љ–µ–љ—В–∞ ST –≤—Л—П–≤–ї–µ–љ–Њ –љ–µ –±—Л–ї–Њ (—А–Є—Б. 3).
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Б–ї—Г—З–∞–є 2
–С–Њ–ї—М–љ–Њ–є –Ц., 44 –ї–µ—В, –њ—А–Є –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є–Є –≤ –Њ—В–і–µ–ї–µ–љ–Є–µ –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Є–Є –¶–Ъ–С вДЦ 1
–Э–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј –Њ—В—П–≥–Њ—Й–µ–љ: –Њ—В–µ—Ж —Г–Љ–µ—А –Њ—В –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 49 –ї–µ—В, –Љ–∞—В—М —В–∞–Ї–ґ–µ —Г–Љ–µ—А–ї–∞ –Њ—В –Њ—Б—В—А–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 50 –ї–µ—В.
–° 2011 –≥. —Б—В–∞–ї –Њ—В–Љ–µ—З–∞—В—М –њ–Њ–≤—Л—И–µ–љ–Є–µ –Р–Ф –і–Њ 190 –Є 110 –Љ–Љ —А—В. —Б—В. –Э–∞ —Д–Њ–љ–µ —В–µ—А–∞–њ–Є–Є –ї–Є–Ј–Є–љ–Њ–њ—А–Є–ї–Њ–Љ –Є –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–Њ–Љ —Ж–Є—Д—А—Л –Р–Ф —Б—В–∞–±–Є–ї–Є–Ј–Є—А–Њ–≤–∞–ї–Є—Б—М –љ–∞ —Г—А–Њ–≤–љ–µ 150вАУ160 –Є 85вАУ90 –Љ–Љ —А—В. —Б—В. –Т –љ–∞—З–∞–ї–µ 2013 –≥. –Њ—В–Љ–µ—В–Є–ї –њ–Њ—П–≤–ї–µ–љ–Є–µ —З—Г–≤—Б—В–≤–∞ –ґ–ґ–µ–љ–Є—П –Ј–∞ –≥—А—Г–і–Є–љ–Њ–є –њ—А–Є –љ–∞–≥—А—Г–Ј–Ї–∞—Е –≤—Л—Б–Њ–Ї–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є. –Я—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є —Б—Г—В–Њ—З–љ–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є—П –≠–Ъ–У –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ—Л –ґ–µ–ї—Г–і–Њ—З–Ї–Њ–≤—Л–µ —Н–Ї—Б—В—А–∞—Б–Є—Б—В–Њ–ї—Л 5410 –≤ —Б—Г—В–Ї–Є, —Н–њ–Є–Ј–Њ–і–Њ–≤ –і–µ–њ—А–µ—Б—Б–Є–Є —Б–µ–≥–Љ–µ–љ—В–∞ ST –≤—Л—П–≤–ї–µ–љ–Њ –љ–µ –±—Л–ї–Њ.
–Ъ–Њ–ґ–љ—Л–µ –њ–Њ–Ї—А–Њ–≤—Л –Є —Б–ї–Є–Ј–Є—Б—В—Л–µ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Њ–Ї—А–∞—Б–Ї–Є. –Я–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –Њ—В–µ–Ї–Њ–≤ –љ–µ—В. –І–∞—Б—В–Њ—В–∞ –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –і–≤–Є–ґ–µ–љ–Є–є вАФ 17 —Г–і./–Љ–Є–љ. –Т–µ–Ј–Є–Ї—Г–ї—П—А–љ–Њ–µ –і—Л—Е–∞–љ–Є–µ –љ–∞–і –≤—Б–µ–є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—М—О –ї–µ–≥–Ї–Є—Е.
–Ґ–Њ–љ—Л —Б–µ—А–і—Ж–∞ –њ—А–Є–≥–ї—Г—И–µ–љ—Л, —А–Є—В–Љ–Є—З–љ—Л–µ. –Р–Ї—Ж–µ–љ—В II —В–Њ–љ–∞ –≤–Њ
–≠–Ъ–У: –љ–Њ—А–Љ–∞–ї—М–љ–Њ–µ —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–Є–µ —Н–ї–µ–Ї—В—А–Є—З–µ—Б–Ї–Њ–є –Њ—Б–Є —Б–µ—А–і—Ж–∞, —А–Є—В–Љ —Б–Є–љ—Г—Б–Њ–≤—Л–є, –І–°–° вАФ 58 —Г–і./–Љ–Є–љ, –Ј–∞–Љ–µ–і–ї–µ–љ–Є–µ
–°—Г—В–Њ—З–љ–Њ–µ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є–µ –≠–Ъ–У: —Б–Є–љ—Г—Б–Њ–≤—Л–є —А–Є—В–Љ, —Б—А–µ–і–љ—П—П –І–°–° вАФ 58 —Г–і./–Љ–Є–љ, –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П –І–°–° –і–љ–µ–Љ вАФ 79 —Г–і./–Љ–Є–љ, –љ–Њ—З—М—О вАФ 52 —Г–і./–Љ–Є–љ. –Ь–Є–љ–Є–Љ–∞–ї—М–љ–∞—П –І–°–° –і–љ–µ–Љ вАФ 42, –љ–Њ—З—М—О вАФ 42 —Г–і./–Љ–Є–љ. –Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–µ —Г–і–ї–Є–љ–µ–љ–Є–µ –Є–љ—В–µ—А–≤–∞–ї–∞
–Ъ–Њ—А–Њ–љ–∞—А–Њ–≥—А–∞—Д–Є—П: —Б—В–µ–љ–Њ–Ј 70% –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є —З–∞—Б—В–Є –Я–Ь–Ц–Т –Ы–Ъ–Р, —Б—В–µ–љ–Њ–Ј –±–Њ–ї–µ–µ 70% –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є —В—А–µ—В–Є –њ—А–∞–≤–Њ–є –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–є –∞—А—В–µ—А–Є–Є (–Я–Ъ–Р). –Ґ–Є–њ –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–µ–љ–Є—П вАФ –њ—А–∞–≤—Л–є (—А–Є—Б. 5).
–Я—А–Њ–≤–µ–і–µ–љ—Л –і–Є–ї–∞—В–∞—Ж–Є—П –Є —Б—В–µ–љ—В–Є—А–Њ–≤–∞–љ–Є–µ —Б—Г–ґ–µ–љ–љ—Л—Е —Г—З–∞—Б—В–Ї–Њ–≤ –Я–Ь–Ц–Т –Ы–Ъ–Р –Є –Я–Ъ–Р —Б —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ—Л–Љ –∞–љ–≥–Є–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ (—А–Є—Б. 6).
–Т –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ —Б–∞–Љ–Њ—З—Г–≤—Б—В–≤–Є–µ —Е–Њ—А–Њ—И–µ–µ, –њ—А–Є—Б—В—Г–њ–Њ–≤ —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ –љ–µ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В.
–Т –і–∞–љ–љ–Њ–Љ —Б–ї—Г—З–∞–µ –Њ–±—А–∞—Й–∞–µ—В –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ –љ–µ—Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–µ –њ—А–µ–і—К—П–≤–ї—П–µ–Љ—Л—Е –ґ–∞–ї–Њ–±, –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Ї–Њ—В–Њ—А—Л—Е —В—П–ґ–µ—Б—В—М —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –Љ–Њ–ґ–љ–Њ –±—Л–ї–Њ –Ї–≤–∞–ї–Є—Д–Є—Ж–Є—А–Њ–≤–∞—В—М –Ї–∞–Ї
–°–Ї–ї–Њ–љ–љ–Њ—Б—В—М –Ї –±—А–∞–і–Є–Ї–∞—А–і–Є–Є –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ 2,5 –Љ–≥ –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–∞, –љ–∞–ї–Є—З–Є–µ
–Я—А–Є–≤–µ–і–µ–љ–љ—Л–µ –њ—А–Є–Љ–µ—А—Л –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г—О—В, —З—В–Њ –њ—А–Є —Д–∞–Ї—В–Є—З–µ—Б–Ї–Є —Б—Е–Њ–ґ–µ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –љ–∞–≥—А—Г–Ј–Њ—З–љ–Њ–є –њ—А–Њ–±—Л –њ–Њ–Ј–≤–Њ–ї—П–µ—В –±–Њ–ї–µ–µ —В–Њ—З–љ–Њ –Њ—Ж–µ–љ–Є—В—М –≤–µ–ї–Є—З–Є–љ—Г –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ —А–µ–Ј–µ—А–≤–∞, —В–Є–њ –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Њ–є —А–µ–∞–Ї—Ж–Є–Є, –≤–µ–і—Г—Й–µ–є –Ї —А–∞–Ј–≤–Є—В–Є—О –Є—И–µ–Љ–Є–Є, —З—В–Њ –њ–Њ–Љ–Њ–≥–∞–µ—В –≤—Л–±—А–∞—В—М –≥—А—Г–њ–њ—Г –∞–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ –њ—А–Њ–≥–љ–Њ–Ј–Є—А–Њ–≤–∞—В—М –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ –∞–љ—В–Є–∞–љ–≥–Є–љ–∞–ї—М–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞.
–Т—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –ґ–µ –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–µ–є –њ—А–Є –њ—А–Є—Б—В—Г–њ–µ –Є—И–µ–Љ–Є–Є, –µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М (–њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є —Г—В–Њ—З–љ—П–µ—В—Б—П —Б –њ–Њ–Љ–Њ—Й—М—О
–Ґ–∞–Ї–Њ–µ —А–∞–Ј–і–µ–ї–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ —А–Є—Б–Ї—Г –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –Є–љ—Ж–Є–і–µ–љ—В–Њ–≤ –Є —Б–Љ–µ—А—В–Є —Б–ї—Г–ґ–Є—В –Њ—Б–љ–Њ–≤–Њ–є –і–ї—П –≤—Л–±–Њ—А–∞ –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–≥–Њ –Є–ї–Є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Љ–µ—В–Њ–і–Њ–≤ –ї–µ—З–µ–љ–Є—П.
–Т–Њ –≤—Б–µ—Е —Б–ї—Г—З–∞—П—Е –Ї–∞–Ї –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–∞—П —В–µ—А–∞–њ–Є—П, —В–∞–Ї –Є —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є—П –і–Њ–ї–ґ–љ—Л –і–Њ–њ–Њ–ї–љ—П—В—М—Б—П –ї–µ—З–µ–љ–Є–µ–Љ, —Б–љ–Є–ґ–∞—О—Й–Є–Љ —А–Є—Б–Ї –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ –Є —А–∞–Ј–≤–Є—В–Є—П –∞—В–µ—А–Њ—В—А–Њ–Љ–±–Њ–Ј–∞. –° —Н—В–Њ–є —Ж–µ–ї—М—О –љ–∞–Ј–љ–∞—З–∞—О—В –≥–Є–њ–Њ–ї–Є–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Є–µ —Б—А–µ–і—Б—В–≤–∞, –≥–ї–∞–≤–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ —Б—В–∞—В–Є–љ—Л (—Ж–µ–ї—М: —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є –Љ–µ–љ–µ–µ 1,8 –Љ–Љ–Њ–ї—М/–ї), –∞–љ—В–Є—В—А–Њ–Љ–±–Њ—Ж–Є—В–∞—А–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –њ—А–Є –љ–∞–ї–Є—З–Є–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є –Є–ї–Є —Б–љ–Є–ґ–µ–љ–љ–Њ–є —Б–Њ–Ї—А–∞—В–Є—В–µ–ї—М–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞ вАФ –Є–љ–≥–Є–±–Є—В–Њ—А—Л –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–њ—А–µ–≤—А–∞—Й–∞—О—Й–µ–≥–Њ —Д–µ—А–Љ–µ–љ—В–∞.
–Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–µ–љ–Є–µ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –њ–Њ—В—А–µ–±–љ–Њ—Б—В–µ–є –Љ–Є–Њ–Ї–∞—А–і–∞ –љ–µ –Љ–Њ–ґ–µ—В –±—Л—В—М –і–Њ—Б—В–Є–≥–љ—Г—В–Њ –Ј–∞ —Б—З–µ—В —Г–≤–µ–ї–Є—З–µ–љ–Є—П –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞, –∞ —Б–∞–Љ–Њ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–Њ –Є–Љ–µ–µ—В –≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є.
–Ґ–∞–Ї–Њ–µ —А–∞–Ј–і–µ–ї–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ —А–Є—Б–Ї—Г –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –Є–љ—Ж–Є–і–µ–љ—В–Њ–≤ –Є —Б–Љ–µ—А—В–Є —Б–ї—Г–ґ–Є—В –Њ—Б–љ–Њ–≤–Њ–є –і–ї—П –≤—Л–±–Њ—А–∞ –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–≥–Њ –Є–ї–Є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Љ–µ—В–Њ–і–Њ–≤ –ї–µ—З–µ–љ–Є—П. –С–Њ–ї—М–љ—Л–µ –Ш–С–° –і–Њ–ї–ґ–љ—Л –Њ–±—Б–ї–µ–і–Њ–≤–∞—В—М—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ –њ–Њ —Г–Ј–Ї–Њ—Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ, –Њ–±—П–Ј–∞—В–µ–ї–µ–љ –њ–Њ–ї–љ–Њ—Ж–µ–љ–љ—Л–є —Б–±–Њ—А –∞–љ–∞–Љ–љ–µ–Ј–∞ –Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–Љ–Є –Њ–±—Й–µ–њ—А–Є–љ—П—В—Л–Љ–Є –њ—А–∞–≤–Є–ї–∞–Љ–Є. –Т—Л—П–≤–ї–µ–љ–Є–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Љ–Њ–ґ–µ—В –Њ–Ї–∞–Ј–∞—В—М —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ —В–∞–Ї—В–Є–Ї—Г –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ —Б–Њ —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –Є —А–µ–Ј—Г–ї—М—В–∞—В—Л –ї–µ—З–µ–љ–Є—П.












