
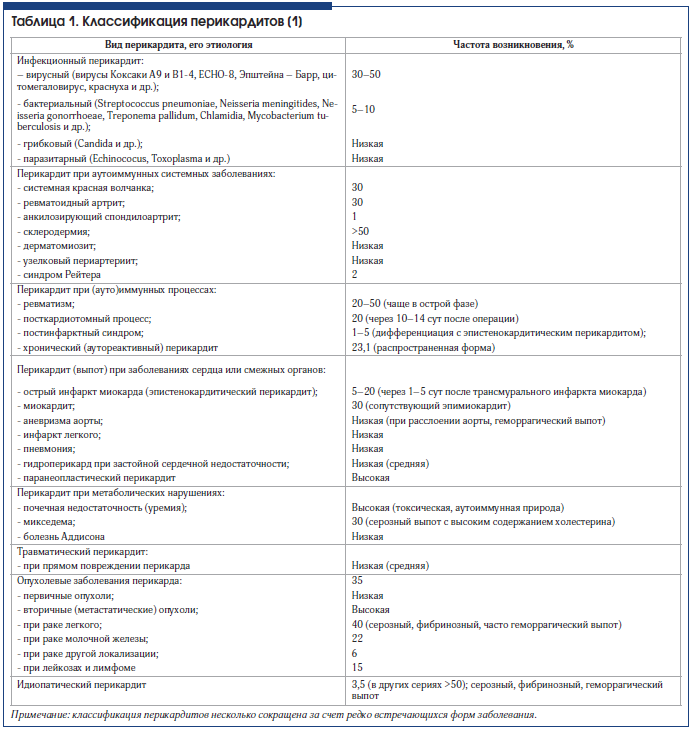
По данным различных авторов, перикардиты выявляются у 4–6% умерших от всех заболеваний. Крупный отечественный специалист по болезням перикарда А.А. Герке (1950) при анализе 37 161 протокола вскрытия умерших от разных причин обнаружил острый перикардит в 1,6% случаев. В последние годы отмечается определенный рост числа перикардитов, что, по-видимому, обусловлено увеличением числа вирусных и системных заболеваний соединительной ткани, появлением относительно новых этиологических факторов (радиационные поражения, посткардиотомный синдром и др.) [1, 4, 8 ]. В таблице 1 представлены классификация и частота встречаемости перикардитов различной этиологии. Один из видных специалистов по проблеме заболеваний перикарда D.H. Spodick (2003) [6] справедливо считает:
1) перикардит может быть проявлением или осложнением многих заболеваний;
2) постановка диагноза перикардита требует дифференциации с широким кругом заболеваний и осложнений;
3) инструментальные, лабораторные и этиологические критерии перикардита постоянно обновляются, что требует их использования в повседневной клинической практике.
Клинические проявления
Острые перикардиты делятся на сухие, фибринозные и экссудативные. В начальном периоде могут наблюдаться повышение температуры тела, общая слабость, миалгия, однако бывают безлихорадочные формы. Симптоматика характеризуется болью в грудной клетке – за грудиной, в левой прекардиальной области с возможной иррадиацией в трапециевидную мышцу. Боли могут иметь плевральный характер, увеличиваясь при глубоком дыхании, или напоминать стенокардитические, иррадиируя в левые руку, лопатку. Может отмечаться одышка в покое и при изменении положения тела. При наличии плеврального выпота – притупление перкуторного звука, ослабленное дыхание. При аускультации может определяться (не всегда!) шум трения перикарда (1-, 2- и 3-фазный), отмечается учащение синусового ритма.
Основные клинические симптомы экссудативного перикардита: бледность кожи, цианоз губ, акроцианоз; сидячее положение больного с наклоненным туловищем; пульсирующие, набухшие яремные вены, положительный венный пульс; сердечный и верхушечный толчки снижены и не определяются при большом выпоте; исчезновение пульсации в эпигастральной области; при значительном выпоте отмечается расширение границ относительной и абсолютной тупости сердца («ложная кардиомегалия»); по мере накопления экссудата исчезает шум трения перикарда, громкость тонов уменьшается, они становятся слабыми; могут развиваться явления различной выраженности правожелудочковой недостаточности: гепатомегалия, набухшие, пульсирующие яремные вены, отеки и др.
Инструментальная и лабораторная диагностика
При электрокардиографии (ЭКГ) выявляются снижение амплитуды зубцов, их электрическая альтернация. ЭКГ нередко характеризуется определенной стадийностью [7]:
Стадия I: вогнутый подъем сегмента ST в передних и задних отведениях, отклонения сегмента PR противоположны полярности зубца Р.
Стадия II: сегмент ST возвращается к изолинии, отклонение интервала PR сохраняется; зубцы Т постепенно сглаживаются, начинается их инверсия.
Стадия III: выраженная инверсия зубцов Т.
Стадия IV: восстановление основных изменений зубцов и интервалов ЭКГ, отмечаемых до развития перикардита.
Описанная выше стадийность ЭКГ отмечается далеко не во всех случаях острого перикардита. Так, если ЭКГ регистрируется в III стадии, ее данные не позволяют отличить перикардит от диффузного поражения миокарда, перегрузки обоих желудочков или миокардита. ЭКГ при I стадии перикардита мало отличается от таковой при синдроме ранней реполяризации. Следует помнить, что абстрактное толкование ЭКГ в отрыве от клинико-анамнестических, инструментально-лабораторных данных может быть ошибочным.
При ЭхоКГ (в М-режиме) определяется различной степени выраженности выпот в полости перикарда. При небольшом выпоте в перикарде выявляется относительно свободное от эхо-сигнала пространство между задней частью перикарда и задней частью эпикарда ЛЖ. При большом объеме выпота это пространство располагается между передней частью перикарда правого желудочка и париетальной частью перикарда непосредственно под передней грудной стенкой. Для более точного установления наличия выпота в перикарде информативней 2-мерная ЭхоКГ – она позволяет объективно локализовать процесс и количественно оценить объем жидкости в перикарде. ЭхоКГ является существенным и доступным методом диагностики экссудативного перикардита. Выраженное количество перикардиального выпота характеризуется величиной диастолического разрыва эхо-сигналов между листками перикарда от 9±3 до 20 мм.
При анализе крови имеют значение ускорение СОЭ, увеличение числа лейкоцитов, повышение уровня С-реактивного белка и лактатдегидрогеназы (маркеры воспаления). Важным является определение уровня тропонина и МВ-фракции КФК (маркеры повреждения миокарда). Сердечный тропонин I был выявлен у 49% из 69 больных с острым перикардитом и подъемом сегмента ST [10]. Уровень МВ-фракции КФК был повышен у 8 из 14 больных [4].
При рентгенологическом исследовании органов грудной клетки о наличии экссудативного перикардита свидетельствуют изменение размера и формы сердечной тени, сглаженность контуров, «треугольная тень», ослабление пульсации всех камер сердца. Шаровидная форма тени указывает на более свежий и увеличивающийся в объеме выпот. При посттуберкулезном перикардите могут определяться сердце небольших размеров, кальцификаты в перикарде.
Применение КТ и МРТ увеличивает информативность при оценке выпота перикарда, состояния перикарда и эпикарда [19].
Лечение
Для терапии острых перикардитов применяются нестероидные противовоспалительные средства (НПВС). Предпочтение, по-видимому, следует отдать ибупрофену, т. к. он редко оказывает побочное действие, благоприятно воздействует на коронарный кровоток, имеет широкий диапазон терапевтических доз [7]. Начальная доза ибупрофена – от 300 до 800 мг каждые 6–8 ч. Лечение следует продолжать в течение нескольких дней или недель до возможного исчезновения перикардиального выпота. При наличии ИБС возможно применение вместо ибупрофена аспирина и диклофенака. Пациентам пожилого возраста не следует назначать индометацин ввиду того, что он снижает коронарный кровоток, отмечается высокая частота осложнений на фоне его приема. Необходимо учитывать негативное воздействие НПВС на слизистую оболочку желудочно-кишечного тракта, в связи с чем показано применение препаратов, защищающих слизистую оболочку, – ингибиторов Н+/К+-АТФазы, которые препятствуют возникновению язвенных поражений, обусловленных применением НПВС.
Эффективность применения НПВС оценивается через 1–2 нед. после начала терапии. Вывод о возможной эффективности определенного НПВС и его замене на другой из этой же группы необходимо делать не ранее чем через 2 нед. с начала терапии [20]. После полного исчезновения признаков перикардита использование НПВС продолжают еще в течение 1 нед., затем уменьшают дозу в течение 2–3 дней до полной отмены препарата. Применение колхицина по 0,5 мг 2 р./сут в дополнение к НПВС или в качестве монотерапии эффективно также для лечения острого перикардита и профилактики его рецидивов. Препарат достаточно хорошо переносится и имеет меньше побочных действий, чем НПВС, считается препаратом первого ряда при непереносимости НПВС.
Применение кортикостероидных препаратов (КСП) показано в основном при перикардите, развившемся на фоне заболеваний соединительной ткани, аутоиммунных процессов (постинфарктный синдром и др.) и уремии. Для сокращения применения преднизолона ибупрофен или колхицин следует начать использовать как можно раньше.
Ряд исследователей [6, 9] предлагают применение определенных диагностических алгоритмов.
Первый этап – проведение основных лабораторных анализов, рентгенологического исследования грудной клетки и допплер-ЭхоКГ. При отсутствии признаков перикардита в течение 1 нед. определяют уровень анти-ДНК антител и ревматоидного фактора в крови, проводят 3–кратное микробиологическое исследование для выявления Mycobacterium tuberculosis. Наличие плеврального выпота служит показанием к проведению торакоцентеза.
На втором этапе выполняется перикардиоцентез. При наличии лабораторных методик для выявления Mycobacterium tuberculosis возможно применение полимеразной цепной реакции (ПЦР).
На третьем этапе проводятся дренаж полости перикарда и биопсия эпикарда/перикарда с морфологическим исследованием, окрашиванием для выявления Mycobacterium tuberculosis. Биопсия показана при неэффективности перикардиоцентеза, рецидивировании тампонады сердца, продолжительности заболевания более 3–4 нед. с неустановленным диагнозом.
При тампонаде сердца перикардиоцентез применяется по витальным показаниям. Выполнение его также показано для эвакуации выпота большого объема (при ЭхоКГ во время диастолы размер эхонегативного пространства >20 мм) или с диагностической целью. Основными противопоказаниями для его проведения являются расслоение аорты, а также применение антикоагулянтов, тромбоцитопения.
Хронический перикардит
Различают следующие формы хронического (>3 мес.) перикардита: экссудативный (обусловленный воспалительным процессом или скоплением жидкости в полости перикарда при декомпенсации кровообращения), адгезивный и констриктивный [7]. Симптомы зависят от степени сдавления сердца и выраженности воспаления перикарда – боли в грудной клетке, сердцебиения, общая слабость.
Принципы диагностики хронического перикардита в основном соответствуют таковым при остром перикардите. Обнаружение этиологических факторов перикардита (туберкулез, аутоиммунные и системные заболевания) позволяет проводить специфическую терапию. При частых обострениях следует рассматривать возможность проведения баллонной перикардиотомии или перикардэктомии.
Рецидивирующий перикардит
Выделяют 2 типа рецидивирующего перикардита: интермиттирующий (с бессимптомными периодами без использования терапии) и непрерывный (прекращение противовоспалительной терапии приводит к рецидивированию). При данном варианте относительно редко обнаруживаются массивный перикардиальный выпот, выраженная тампонада сердца или констрикция.
К проявлениям иммунопатологического процесса относят:
1. Латентный период продолжительностью до нескольких месяцев.
2. Выявление антикардиальных антител.
3. Позитивная реакция на использование КСП, сходство рецидивирующего перикардита с сопутствующими аутоиммунными заболеваниями (системной красной волчанкой, постперикардиотомным и постинфарктным синдромом, сывороточной болезнью и др.).
При неэффективности НПВС и КСП целесообразно использование колхицина. Начальная доза колхицина – 2 мг/сут, через 1–2 дня ее следует снизить до 1 мг/сут. Применение КСП особенно показано при тяжелом состоянии пациентов, частых рецидивах. Используется преднизолон по 1–1,5 мг/кг/сут на протяжении не менее 1 мес. При недостаточной эффективности такой терапии возможно дополнительное назначение азатиоприна (75–100 мг/сут).
Снижение дозы КСП проводится на протяжении 3 мес. При рецидиве перикардита следует вернуться к последней дозе и продолжить ее применение в течение 2–3 нед. Перед перикардэктомией, которая выполняется только при частых рецидивах, больной не должен принимать КСП в течение нескольких недель.
Одним из тяжелых осложнений является тампонада сердца (табл. 2) [11, 12].

Констриктивный перикардит
Констриктивный перикардит чаще всего является последствием хронического воспаления перикарда, приводящим к нарушению наполнения желудочков сердца и снижению их функции.
Единственным методом лечения при стойкой констрикции перикарда является перикардэктомия. Показания к операции определяются клинико-инструментальными данными – результатами ЭхоКГ, КТ/МРТ и катетеризации сердца.
Часто констриктивный перикардит имеет туберкулезную этиологию. Противотуберкулезная терапия в фазе выпота может предотвратить развитие констрикции.
Экссудативно-констриктивный перикардит
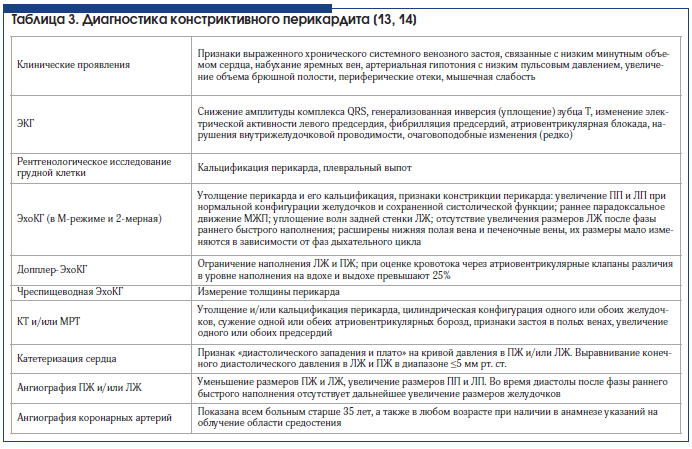
Экссудативно-констриктивный перикардит бывает идиопатическим, может возникать в результате проведения лучевой терапии, химиотерапии или воздействия всевозможных инфекционных возбудителей. Важный признак экссудативно-констриктивного перикардита – сохранение повышенного давления в правом предсердии после снижения давления в полости перикарда до нормального уровня за счет удаления перикардиального выпота. В таблице 3 приведены методы исследования и результаты, подтверждающие констриктивный перикардит. Отмечается переход тампонады сердца в его констрикцию после значительного снижения давления в полости перикарда за счет удаления перикардиальной жидкости [15]. Эффективная диагностика этой формы перикардита возможна, когда она основывается на точных гемодинамических данных, получаемых при одновременном выполнении перикардиоцентеза и катетеризации сердца.
Радикальным методом лечения этой формы перикардита является перикардэктомия. При рецидивирующем течении (повторный перикардит) показаны длительный прием НПВС, использование кортикостероидов.
При установлении этиологии перикардита проводится соответствующая терапия: при бактериальном (Staphylococcus aureus) перикардите назначается ванкомицин 15 мг/кг в/в до максимального уровня 25–40 мкг/мл и минимального 5–10 мкг/мл; при наличии чувствительности – нафциллин (200 мг/кг/сут в/в, дозу разделяют на 6 инъекций); длительность лечения – не менее 14–21 сут.
И при вирусной, и при грибковой этиологии применяется амфотерицин В, 0,3–0,7 мг/кг/сут в/в в течение 4–6 ч, общая доза – 1 г, с 5-фторцитозином (до 100–150 мг/кг/сут в 3–4 приема) или без него.
Mycobacterium tuberculosis: комбинированная терапия изониазидом 300 мг/сут, рифампицином 600 мг/сут и кортикостероидами (преднизолон 1 мг/кг/сут).
Вопросы диагностики и терапии инфекционных (вирусных) и туберкулезных перикардитов более подробно освещены в соответствующей литературе.
Постинфарктный перикардит
Рассматривают 2 формы постинфарктного перикардита – раннюю (эпистенокардитический перикардит) и позднюю (синдром Дресслера) [16–18].
Эпистенокардитический перикардит (частота – 5–20%) вызывается экссудацией в полость перикарда, чаще возникает после распространенного, трансмурального инфаркта миокарда (ИМ) (нами наблюдались случаи возникновения синдрома после мелкоочагового, субэндокардиального ИМ). Этот вариант синдрома требует дифференциации с острым идиопатическим перикардитом. Такой перикардит дифференцируется от острого идиопатического перикардита в основном по времени его возникновения – в течение 10–20 дней после ИМ. Диагностическое значение при перикардите имеет связь боли с движениями. Боли при ИМ и постинфарктном синдроме обычно не зависят от положения больного в постели, при перикардите же усиливаются при движениях, поворотах туловища, перемене положения в постели.
При остром перикардите общая слабость, повышение температуры тела и другие проявления вирусоподобного заболевания появляются до развития болевого синдрома. Шум трения перикарда при ИМ чаще бывает кратковременным, слабым, при перикардите он более отчетлив, держится обычно не менее 1–2 нед.
Повторные ЭхоКГ при ИМ позволяют в ряде случаев обнаружить новые зоны дискинезии (акинезии) в миокарде, при синдроме Дресслера – свободную жидкость в полости перикарда.
Синдром Дресслера (симптомы перикардита, плеврита и пневмонии) развивается в период от 1 нед. до нескольких месяцев после начала ИМ, чаще – трансмурального инфаркта. Частота развития позднего (отсроченного) постинфарктного синдрома составляет от 0,5 до 5,0% [21].
Изменения ЭКГ, свойственные перикардиту, «прикрываются» изменениями, обусловленными ИМ. Отсутствие динамики или восстановления ранее инвертированных зубцов позволяет предположить наличие перикардита, связанного с ИМ.
В постинфарктном периоде появление перикардиального выпота чаще всего обусловлено развитием гемоперикарда (размер эхонегативного пространства >10 мм), в этом случае велика угроза тампонады сердца или разрыва стенки ЛЖ. В подобных наблюдениях по витальным показаниям необходимо экстренное хирургическое вмешательство. Показано применение ибупрофена, способствующего увеличению коронарного кровотока; аспирина до 650 мг каждые 4 ч в течение 2–5 сут.
Патогенетически постинфарктный синдром связывают обычно с сенсибилизацией организма продуктами белкового распада из очага некроза, рассматривая его как проявление гиперергической аутоиммунной реакции. При этом наблюдаются исчезновение или резкое снижение титров циркулирующих противокардиальных антител, эозинофилия, гипергаммаглобулинемия и др. [17, 18].
Терапия включает применение НПВС, кортикостероидов с постепенным уменьшением дозы (отменяют в течение 2–4 нед.). Возможны рецидивы, а также переход в констриктивный перикардит.
Дифференцированный подход к диагностике и терапии различных вариантов перикардитов имеет большое научно-практическое значение.












