Атеросклероз в настоящее время признан одной из важнейших медицинских проблем. Результаты многочисленных экспериментальных, патоморфологических и клинических исследований убедительно продемонстрировали, что в основе прогрессирования атеросклероза и возникновения его наиболее грозных осложнений лежит общий анатомический субстрат в виде поврежденной атеросклеротической бляшки с разрывами ее поверхности и формированием внутрисосудистого тромбоза (атеротромбоз) [1–3]. Большинство разрывов бляшек не дают симптомов, но приводят к прогрессированию стенозов, а образующийся тромб при определенных условиях может быстро изменить просвет артерии вплоть до полной ее окклюзии и стать причиной острой коронарной недостаточности, ишемического инсульта, нарушения мезентериального кровообращения или критической ишемии конечности.
Различные клинические проявления атеротромбоза являются лидирующими причинами смертности населения в экономически развитых странах. По данным ВОЗ [4], в 2000 году доля смертей от сердечно–сосудистых и цереброваскулярных заболеваний составила 52% в структуре общей смертности, превосходя онкологическую патологию (24%) и инфекционные заболевания (19%).
Тесная взаимосвязь процессов атерогенеза и тромбообразования делает патогенетически оправданным проведение долговременной антитромботической терапии с целью вторичной профилактики сердечно–сосудистых осложнений. Известно, что тромбоциты первыми реагируют на разрыв атеросклеротической бляшки и составляют основу для формирования артериального тромба. Таким образом, ведущая роль в профилактике осложнений атеросклероза принадлежит препаратам, ингибирующим функцию тромбоцитов.
На сегодняшний день единственным дезагрегантом, чья клиническая эффективность доказана многочисленными клиническими исследованиями, является ацетилсалициловая кислота (АСК). По данным мета–анализа 287 исследований, включивших 212000 пациентов высокого риска сердечно–сосудистых осложнений, проведенного группой экспертов Antithrombotic Trialists’ Collaboration, 2002 г. [5], длительный прием АСК (75–325 мг в сутки) снижает суммарную частоту инфаркта миокарда, инсульта и сердечно–сосудистой смерти на 23%. В соответствии с рекомендациями Американской ассоциации сердца, 2002 г. [6] назначение АСК, при отсутствии противопоказаний, целесообразно всем больным ИБС. Общепризнана также необходимость терапии АСК у больных с периферическим сосудистым поражением, церебральным атеросклерозом и сахарным диабетом [5].
Необходимо отметить, что АСК не решает все проблемы антитромботической терапии. Известно, что несмотря на терапию АСК около трети больных с атеросклеротическим поражением артерий нижних конечностей (АПАНК) в течение четырех лет переносят различные тромботические осложнения, половина из которых являются фатальными [7]. Частота сердечно–сосудистых осложнений у больных, перенесших ИМ и получающих АСК, достигает 10% в год [8], и до 17% пациентов умирает или переносит ИМ в течение года после эпизода нестабильной стенокардии [9].
Возможным объяснением недостаточного эффекта АСК является то, что препарат блокирует только один путь активации тромбоцитов (связанный с ингибированием циклооксигеназы и образованием тромбоксана А2). Кроме того, у 5–60% лиц с различными клиническими проявлениями атеротромбоза отмечается т.н. резистентность к АСК, когда прием препарата не вызывает значимого уменьшения агрегационных ответов тромбоцитов in vitro [10].
Показано, что наличие резистентности к АСК обладает прогностической значимостью в отношении риска развития сердечно–сосудистых осложнений у пациентов после перенесенного инсульта [11] и у больных с документированным коронарным атеросклерозом [12], а также способствует увеличению частоты реокклюзий после эндоваскулярных вмешательств на периферических артериях у больных АПАНК [13].
В 2002 г. был опубликован фрагмент исследования HOPE [14], целью которого было изучение взаимосвязи между частотой ИМ, инсульта и сердечно–сосудистой смерти и наличием резистентности к АСК у 976 больных с высоким риском развития сердечно–сосудистых осложнений. Степень функциональной активности тромбоцитов определяли по уровню экскреции с мочой 11–дегидротромбоксана В2 – стабильного метаболита тромбоксана А2, образующегося в тромбоцитах в процессе их агрегации. Исследование показало, что вероятность развития конечных точек возрастала почти в два раза по мере увеличения концентрации 11–дегидротромбоксана В2 в моче. Таким образом, недостаточное подавление генерации тромбоксана А2 на фоне приема АСК было прогностически неблагоприятным.
Вышеперечисленные факты указывают на целесообразность усиления терапии АСК у больных с различными проявлениями атеротромбоза.
Ингибиторы IIb/IIIa рецепторов тромбоцитов являются наиболее сильными из всех известных на сегодняшний день антитромбоцитарных препаратов, поскольку они блокируют конечный этап агрегации тромбоцитов, связанный с образованием мостиков между активированными IIb/IIIa рецепторами и адгезивными белками (фибриноген, фибронектин, фактор Виллебранда). Применение ингибиторов IIb/IIIa рецепторов в дополнение к терапии АСК и гепарином снижает частоту неблагоприятных исходов у больных в «острых» клинических ситуациях (острый коронарный синдром, эндоваскулярные вмешательства на коронарных артериях) [15].
Длительное (на протяжении месяцев) блокирование IIb/IIIa рецепторов тромбоцитов теоретически может представляться весьма заманчивым направлением антиагрегантной терапии. Однако надежды, связанные с появлением пероральных представителей ингибиторов IIb/IIIa рецепторов тромбоцитов, не оправдались, так как исследования, посвященные их изучению (EXCITE, OPUS, SYMPHONY и др.), были досрочно завершены из–за большого числа серьезных геморрагических осложнений и увеличения смертности [15].
Среди других антиагрегантов наибольший интерес, начиная с конца 80–х годов, вызывают тиенопиридины, механизм действия которых в отличие от АСК связан с блокадой АДФ–индуцированной активации IIb/IIIa рецепторов тромбоцитов. Первым представителем этой группы является тиклопидин. В исследовании STIMS, 1990 г. [16], тиклопидин в сравнении с плацебо снижал суммарную частоту инфаркта миокарда, инсульта и сердечно–сосудистой смерти у больных АПАНК на 20%. По данным исследования СATS, 1989 г. [17], тиклопидин имел преимущество перед плацебо в отношении профилактики сердечно–сосудистых осложнений у больных после инсульта. Показано также, что назначение тиклопидина больным после транзиторных церебральных ишемических атак снижало риск повторных инсультов и смерти в большей степени, чем АСК (исследование TASS, 1989) [18]. В открытом рандомизированном исследовании STAI, 1990 г. [19], было показано, что добавление тиклопидина к стандартной антиангинальной терапии (без АСК и гепарина) у больных нестабильной стенокардией позволяет достоверно снизить частоту развития фатального и нефатального ИМ на 46% через 6 месяцев наблюдения. Необходимо отметить, что влияние тиклопидина на упомянутые конечные точки начинало проявляться только через 2 недели лечения, что согласуется с экспериментальными данными, согласно которым максимальный эффект тиклопидина на АДФ–индуцированную агрегацию тромбоцитов достигается не ранее 8–11 дня терапии [20]. Помимо медленного начала действия, недостатком тиклопидина является его плохая переносимость из–за диареи, аллергических реакций и нарушений кроветворения (лейко– и нейтропения) [21]. Серьезным осложнением терапии тиклопидином является тромбоцитопеническая пурпура, частота развития которой около 1/1600–5000 больных [22–25].
Клопидогрел также является производным тиенопиридина и может быть даже более эффективным, чем тиклопидин. Объединенный анализ результатов 10 исследований (CLASSICS, TOPPS и др.), включивших 14000 пациентов, которым проводились КБА, показал, что прием клопидогрела и АСК в сравнении с комбинацией тиклопидина с АСК снижает риск развития сердечно–сосудистых осложнений в два раза [26]. По частоте побочных эффектов клопидогрел также выгодно отличается от тиклопидина. Так, в исследовании ClASSICS, 2000 г. [27], осложнения, включающие случаи кровотечений, нейтропении, тромбоцитопении, наблюдались у 9,12% среди принимавших тиклопидин против 4,56% получавших клопидогрел. В этом же исследовании впервые продемонстрирована безопасность однократной нагрузочной дозы клопидогрела 300 мг, назначавшейся для более быстрого ингибирования функции тромбоцитов. Частота развития всех нежелательных явлений, включая геморрагические осложнения, составила 2,9% против 6,3% при приеме 300 мг и 75 мг клопидогрела, соответственно.
Одно из наиболее опасных осложнений терапии тиенопиридинами – тромбоцитопеническая пурпура, встречается значительно реже при приеме клопидогрела, чем на фоне лечения тиклопидином. На сегодняшний день в доступной литературе [28] имеются сообщения лишь об 11 случаях тромбоцитопенической пурпуры, развившейся при приеме клопидогрела. Тромбоцитопеническая пурпура возникала у большинства больных в первые две недели лечения, имела тенденцию к рецидивированию, сопровождалась гемолитической анемией и в одном случае привела к летальному исходу.
В исследовании CAPRIE, 1996 г. [8] было проведено сравнение эффективности клопидогрела и АСК в отношении профилактики тромботических осложнений у наиболее тяжелых больных атеросклерозом – с АПАНК или недавно перенесенными ИМ либо инсультом. Исследование показало, что длительная терапия клопидогрелом снижает суммарную частоту развития сердечно–сосудистой смерти, ИМ и инсульта на 8,7%, р=0,043. Преимущества клопидогрела перед АСК были особенно очевидны среди пациентов, у которых риск развития тромботических осложнений традиционно считается наиболее высоким. Так, снижение относительного риска всех сердечно–сосудистых событий составило 23,8% у больных с АПАНК [8], 31,2% у больных, перенесших операцию коронарного шунтирования [29], 21% у больных с сахарным диабетом [30]. Группы клопидогрела и АСК не различались по частоте геморрагических осложнений, нейтропении и тромбоцитопении, однако случаев сыпи и диареи было в два раза больше при приеме клопидогрела.
Таким образом, клопидогрел является новым высокоэффективным и относительно безопасным дезагрегантом для профилактики тромботических эпизодов и сердечно–сосудистой смерти у больных с атеросклерозом.
Учитывая воздействие клопидогрела и АСК на различные пути активации тромбоцитов (клопидогрел блокирует АДФ путь, активность АСК специфична к циклооксигеназному пути, см. рисунок 1), перспективным представляется их сочетанное применение с целью усиления антитромботического эффекта.
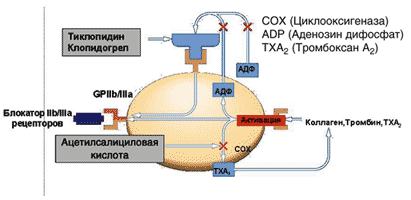
Рис. 1. Механизмы действия антитромбоцитарных препаратов
В исследовании CURE, 2001 г. (12562 больных с острым коронарным синдромом без подъема сегмента ST) [31] было показано, что назначение комбинации клопидогрела с АСК в течение 3–12 мес. (в среднем – 9 мес.) позволяет снизить кумулятивный риск развития сердечно–сосудистой смерти, инфаркта миокарда и инсульта на 20% по сравнению с монотерапией АСК. Различия в группах по частоте исходов начали проявляться уже через 2 часа от начала лечения, что связано с использованием однократной нагрузочной дозы клопидогрела в 300 мг, т.к. известно, что в обычной дозе (75 мг/сутки) оптимальный антитромбоцитарный эффект клопидогрела достигается только через несколько дней.Количество серьезных геморрагических осложнений в группе комбинированной антитромбоцитарной терапии было больше, чем при монотерапии АСК, соответственно 3,7 и 2,7%, p<0,05, однако статистически достоверной разницы по числу угрожающих жизни геморрагий не отмечено – 2,1 и 1,8%. Риск кровотечений зависел от дозы АСК в комбинации с клопидогрелом и был выше при приеме > 200 мг, чем при < 100 мг в сутки (соответственно 3,9 и 1,9%) [32].
Изучение исходов в подгруппе пациентов, которым была проведена коронарная баллонная ангиопластика (под–исследование PCI–CURE, n=2658), также подтвердило безусловные преимущества комбинированной антитромбоцитарной терапии [33]. Ангиопластика выполнялась в среднем через 10 дней от включения в исследование. Все больные получали клопидогрел в течение 4–х недель после ангиопластики, а затем возвращались к терапии в соответствии с рандомизацией. Суммарная частота сердечно–сосудистой смерти, ИМ и потребности в срочной ангиопластике за 30 дней наблюдения составила 4,5% в группе комбинированной терапии в сравнении с 6,4% в группе АСК, что соответствовало снижению относительного риска на 30%, p=0,03. Снижение относительного риска смерти и ИМ за 12 месяцев наблюдения в группе комбинированной терапии составило 25%, p=0,047.
На основании полученных данных Американской ассоциацией сердца в 2002 г. [34] был сделан вывод о целесообразности использования комбинации АСК + клопидогрел всем больным с острым коронарным синдромом (ОКС) без подъема ST: как тем, у которых планируется ангиопластика, так и без проведения вмешательств на коронарных артериях. Рекомендуемая длительность назначения клопидогрела составляет от 1 до 9 месяцев.
В ноябре 2002 года были опубликованы результаты исследования CREDO [35], одной из целей которого было изучение эффективности длительного (в течение 1 года) лечения клопидогрелом 75 мг/сутки в сравнении с плацебо на фоне стандартной терапии, включающей АСК, у больных, подвергнутых КБА. Всего в исследование было включено 2116 пациентов с коронарным атеросклерозом, подходящим для выполнения КБА. Различные проявления ОКС были у 69% больных, в 33% случаев ангиопластика выполнялась в плановом порядке. В группе комбинированного лечения предусматривалось назначение клопидогрела за 3–24 часа до КБА в нагрузочной дозе 300 мг. Больные в обеих группах получали клопидогрел и АСК в течение 28 дней после КБА, а затем возвращались к терапии в соответствии с рандомизацией.
У пациентов, продолжавших принимать АСК и клопидогрел, суммарный риск развития ИМ, инсульта и сердечно–сосудистой смерти был ниже на 26,9% через 12 месяцев наблюдения, р=0,02. При этом достоверного увеличения числа больших геморрагий не было (8,8% в группе комбинированного лечения в сравнении с 6,7 % в группе АСК, p=0,07). Было подсчитано, что на 1000 пролеченных больных за 12 месяцев наблюдения назначение клопидогрела предотвращает развитие 30 сердечно–сосудистых событий. Снижение риска сердечно–сосудистых осложнений при комбинации АСК с клопидогрелом наблюдалось независимо от наличия или отсутствия ОКС и назначения блокаторов IIb/IIIa рецепторов тромбоцитов.
Еще одним важным выводом исследования является необходимость добавления клопидогрела к АСК до выполнения КБА. Предварительное назначение клопидогрела снижало риск развития ИМ, смерти и потребности в срочной реваскуляризации на 18,5% за 28 дней наблюдения. Эффект клопидогрела зависел от времени назначения нагрузочной дозы. Прием клопидогрела менее, чем за 6 часов до КБА не оказывал влияния на частоту развития неблагоприятных исходов в течение первых 28 дней, в то время как более раннее назначение препарата снижало их риск на 38,6% (р=0,05).
Резюмируя исследования, посвященные клиническому использованию клопидогела, можно утверждать, что терапия клопидогрелом в комбинации с АСК снижает риск развития сердечно–сосудистых осложнений у больных, подвергаемых КБА, а также улучшает исходы больных с ОКС без подъемов ST независимо от выполнения вмешательств на коронарных артериях. При этом клопидогрел следует назначать на протяжении 9–12 месяцев, а возможно и дольше. Опыт использования клопидогрела у других категорий больных атеросклерозом ограничивается к настоящему времени лишь единственным рандомизированным исследованием (CAPRIE). Учитывая недостаточную оценку эффективности при длительном приеме, назначение клопидогрела у стабильных больных атеросклерозом может рассматриваться, как альтернатива АСК при непереносимости последней [6] либо при наличии дополнительных факторов риска (АПАНК, сопутствующий сахарный диабет, перенесенное коронарное шунтирование). Принимая решение о назначении клопидогрела, особенно в комбинации с АСК, необходимо иметь в виду увеличение возможного риска геморрагических осложнений. Кроме того, терапия клопидогрелом предполагает контроль уровня лейкоцитов и тромбоцитов в периферической крови, особенно в первые две недели лечения.
В настоящее время эффективность и безопасность комбинированной антиагрегантной терапии, включающей клопидогрел и низкие дозы АСК, изучается в рандомизированных исследованиях у больных с различными проявлениями атеротромбоза, недостаточностью кровообращения и мерцательной аритмией. Таким образом, можно предполагать, что показания к приему клопидогрела в ближайшем будущем могут быть расширены.
Крайне интересным представляется исследование CHARISMA, продолжающееся в настоящее время. Цель исследования – установить, может ли комбинация клопидогрела и АСК быть более эффективной, чем прием одной только АСК, в предотвращении развития новых сердечно–сосудистых событий у пациентов, имеющих высокий риск атеротромботических осложнений. В исследование включаются стабильные пациенты с симптомами атеросклеротического поражения различных сосудистых бассейнов (ИБС, ишемическая болезнь мозга, перемежающаяся хромота), а также пациенты, имеющие сердечно–сосудистые факторы риска (сахарный диабет, диабетическая нефропатия, бессимптомный атеросклероз сонных артерий и артерий нижних конечностей и др.). CHARISMA является крупнейшим проектом, объединяющим 800 исследовательских центров в 32 странах. Набор больных (n=15200) планируется завершить в 2003 году. Предполагаемая продолжительность лечения – 42 месяца. Результаты исследования CHARISMA помогут более четко определить место клопидогрела в предотвращении осложнений атеросклероза.
Еще одной группой антитромботических препаратов, длительное применение которых может обсуждаться у больных атеросклерозом, являются непрямые антикоагулянты (НАКГ). Эти лекарства используются в кардиологической практике в течение более 40 лет. Наиболее широко применяются производные кумарина – варфарин и аценокумарол, что связано с началом и длительностью их действия, а также с предсказуемостью эффектов препаратов [36,37].
Непрямые антикоагулянты снижают синтез в печени четырех витамин К–зависимых факторов свертывания крови: протромбина (II), IX, X и VII, что в конечном итоге приводит к уменьшению образования тромбина. Теоретической предпосылкой использования непрямых антикоагулянтов при атеротромбозе являются результаты исследования Northwick Park Heart Study [38], установившего взаимосвязь между коагуляционной активностью VII фактора и развитием коронарных осложнений. Кроме того, доказано влияние непрямых антикоагулянтов на другой предиктор тромботических осложнений – Д–Димер, содержание которого в крови отражает степень внутрисосудистого фибринообразования и нарастает с увеличением протяженности атеросклеротического процесса [39–42].
Исследование Thrombosis Prevention Trial, 1998 г. [43], продемонстрировало эффективность комбинации малых доз варфарина (МНО 1.47) с АСК при первичной профилактике ИБС. В это исследование было отобрано 5499 мужчин в возрасте от 45 до 69 лет, с высоким риском развития сердечно–сосудистых осложнений, но не имеющих на момент включения клинических признаков коронарной и церебральной сосудистой патологии. В зависимости от проводимого лечения было сформировано 4 группы больных: получавших монотерапию варфарином (МНО 1.47) или АСК (75 мг/сут), комбинацию варфарина с АСК, либо плацебо. Частота развития всех случаев ИБС составила 10,2% в группе варфарина, 10,3% в группе АСК, 8,7% в группе комбинированной терапии, 13,3% в группе плацебо. Таким образом, сочетание варфарин + АСК оказалось наиболее эффективным и уменьшало частоту всех случаев ИБС на 34% в сравнении с плацебо, р=0,006. В то же время эта комбинация достоверно увеличивала риск геморрагических и фатальных инсультов, а также разрывов артериальных аневризм.
В 1999 году Anand и Yusuf [44] опубликовали результаты мета–анализа 31 исследования, посвященного изучению эффективности непрямых антикоагулянтов у больных с различными проявлениями ИБС. Было показано, что прием высоких доз варфарина (МНО 2.8–4.8) в отсутствие терапии АСК достоверно снижал риск развития смерти на 22%, ИМ – на 42%, других тромботических осложнений, включая инсульт – на 63%. Однако частота геморрагических осложнений возрастала при этом в 6 раз. При умеренной степени антикоагуляции (оптимальный терапевтический уровень МНО, находящийся в диапазоне 2–3) снижение в сравнении с контролем риска развития смерти, ИМ и инсульта составило соответственно 18%, 52% и 53%, но частота геморрагий увеличивалась в 7,7 раз. Монотерапия варфарином (МНО і 2.0) не имела преимуществ перед АСК в отношении профилактики сердечно–сосудистых осложнений, однако повышала риск развития тяжелых кровотечений в 2,4 раза. Комбинация варфарина (МНО і 2.0) с АСК снижала суммарную частоту развития ИМ, инсульта и смерти на 56% в сравнении с монотерапией АСК и увеличивала риск больших геморрагий практически в два раза. Добавление варфарина в малых дозах (МНО < 2.0) к АСК не оказывало влияния на частоту сердечно–сосудистых эпизодов.
В 2002 г. были опубликованы результаты исследования WARIS II (45), целью которого было сравнительное изучение АСК (160 мг), варфарина (МНО 2.8–4.2) и комбинации АСК 75 мг + варфарин (МНО 2.0–2.5) у больных, перенесших ОКС (n=3630). Исследование было открытым, рандомизация больных проводилась при выписке из стационара, срок наблюдения составил 4 года. Средний уровень МНО за период наблюдения в группе монотерапии варфарином составил – 2,8, в группе АСК + варфарин – 2,2. Суммарная частота смерти, ИМ и инсульта за 4 года наблюдения составила в группе АСК 20%, в группе варфарина 16,7%, а в группе АСК + варфарин 15%. Снижение относительного риска событий в группе варфарина по сравнению с группой АСК составило 19%, р=0,028, а в группе комбинированной терапии по сравнению с группой монотерапии АСК – 29%, р=0,0005. Таким образом, наилучшие результаты в отношении влияния на частоту конечных точек были достигнуты в группе больных, получавших АСК в дозе 75 мг в сутки в комбинации с варфарином при среднем МНО=2.2. Необходимо отметить, что потребность в реваскуляризации миокарда, а также смертность в сравниваемыех группах были практически одинаковыми. Частота серьезных геморрагий в группах АСК, варфарин, АСК + варфарин составила соответственно 0,15/0,58/0,52% в год, что было меньше, чем в исследовании CURE при использовании клопидогрела.
Подобные доказательства большей эффективности и относительной безопасности варфарина либо комбинации варфарина с АСК перед монотерапией АСК у больных, перенесших ОКС, были продемонстрированы в недавних исследованиях ASPECT–2 [46], APRICOT–2 [47] и OASIS–2 [48].
Несмотря на результаты вышеперечисленных исследований, в настоящее время все же нет достаточных оснований рекомендовать варфарин для рутинного применения у больных ИБС, в том числе после перенесенного ИМ или эпизода нестабильной стенокардии. Это объясняется недостаточной выясненностью соотношения риска и пользы при длительном приеме, необходимостью в постоянном амбулаторном наблюдении за больным из–за потенциальной опасности кровотечений, а также потребностью в регулярном (не реже одного раза в три недели) контроле МНО. Еще одной проблемой, ограничивающей широкое применение НАКГ в нашей стране, является то, что в большинстве лабораторий контроль за терапией НАКГ осуществляется с помощью протромбинового индекса, что заведомо снижает безопасность терапии НАКГ.
Использование варфарина оправдано у больных ИБС с сопутствующей мерцательной аритмией, внутрисердечным тромбозом, тромбозом вен нижних конечностей, а также при наличии некоторых наследственных тромбофилий (мутация гена протромбина, Лейденовская мутация и др.). По мнению экспертов ACC/AHA, 2002 г [6], варфарин в низких дозах может использоваться в первичной профилактике ИБС, однако польза и эффективность этого вмешательства пока доказана недостаточно. Возможно, варфарин будет более эффективен, чем антиагреганты в профилактике тромботических осложнений у больных сердечной недостаточностью, получающих ингибиторы АПФ [49,50]. Ответ на этот вопрос даст исследование WATCH .
В последние годы созданы новые препараты, ингибирующие каскад коагуляции на разных этапах: ингибиторы комплекса VII а/тканевой фактор, пентасахариды– синтетические аналоги пентозной последовательности гепарина, а также прямой пероральный ингибитор тромбина – ксимелагатран. Эффективность пентасахаридов и ксимелагатрана в настоящее время изучается у больных с острым коронарным синдромом.
1. Fuster V., Fallon J.T., Badimon J.J., Nemerson Y. The unstable atherosclerotic plaque: clinical significance and therapeutic intervention. Thrombosis and Hemostasis 1997; 78 (1): 247–255.
2. Davies M.J., Bland J.M., Hangartner J. R. W., Angelini A., Thomas A. C. Factors influencing the presence or absence of acute coronary artery thrombi in sudden ischaemic death. Europ. Heart J. 1989; 10: 203–208.
3. Falk E. Plaque rupture with severe pre–existing stenosis precipitating coronary thrombosis. Br. Heart J. 1985; 50: 127–134.
4. The World Health Report 2001. Geneva: WHO; 2001.
5. Collaborative meta–analysis of randomized trials of antiplatelet therapy for prevention of death, myocardial infarction, and stroke in high risk patients. BMJ 2002; 324: 71–86.
6. ACC/AHA 2002 Guideline Update for the Management of Patients With Chronic Stable Angina.
7. Komarov A, Panchenko E, Dobrovolsky A. et al. D–dimer and platelet aggregability are related to thrombotic events in patients with peripheral arterial occlusive disease. Eur Heart J. 2002 Aug; 23(16):1309–16.
8. CAPRIE Steering Committee. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events. Lancet 1996; 348: 1329–39.
9. Van Domburg RT, Miltenburg–van Zijl AJ, Veerhoek RJ, Simoons ML. Unstable angina: good long–term outcome after a complicated early course. J Am Coll Cardiol 1998; 31:1534–9.
10. J. W. Eikelboom. Aspirin Resistance: A New Independent Predictor of Vascular Events? J Am Coll Cardiol 2003; 41 (6): 966–8.
11. Grotemeyer KH, Scharafinski HW, Husstedt IW. Two–year follow–up of aspirin responder and aspirin non responder. A pilotstudy including 180 post–stroke patients. Thromb Res 1993;71:397–403.
12. Gum PA, Kottke–Marchant K, Welsh PA, White J, Topol EJ. A prospective, blinded determination of the natural history of aspirin resistance among stable patients with cardiovascular disease. J Am Coll Cardiol 2003;41:961–5.
13. Mueller MR, Salat A, Stangl P, et al. Variable platelet response to low–dose ASA and the risk of limb deterioration in patients submitted to peripheral arterial angioplasty. Thromb Haemost 1997;78:1003–7.
14. Eikelboom JW, Hirsh J, Weitz JI, et al. Aspirin resistance and the risk of myocardial infarction, stroke, or cardiovascular death in patients at high risk of cardiovascular outcomes. Circulation 2002;105:1650–5.
15. Bhatt D.L., Topol E.J. Current role of platelet glycoprotein IIb/IIIa inhibitors in acute coronary syndromes. JAMA 2000; 284 (32): 1549–58.
16. Janzon L, Bergqvist D, Boberg J. Prevention of myocardial infarction and stroke in patients with intermittent claudication; effects of ticlopidine. Results from STIMS, the Swedish Ticlopidine Multicentre Study. J Intern Med 1990 Dec;228(6):659.
17. Gent M, Blakely JA, Easton JD et al. with writers for the Canadian American Ticlopidine Study (CATS). The Canadian American Ticlopidine Study (CATS) in thromboembolic stroke. Lancet 1989; June 3 1(8649): 1250–20.
18. Hass WK, Easton JD, Adams HP Jr. A randomized trial comparing ticlopidine hydrochloride with aspirin for the prevention of stroke in high–risk patients. Ticlopidine Aspirin Stroke Study Group. N Engl J Med. 1989 Aug 24;321(8):501–7.
19. Antiplatelet treatment with ticlopidine in unstable angina. A controlled multicenter trial. Circulation 1990; 82: 17–26.
20. Teitelbaum Ph. Pharmacodynamics and pharmacokinetics of ticlopidine. In: Ticlopidine, Platelets and Vascular disease. Ed. W.K. Haas and J.D. Easton. 1993 Springer–Verlag New York Inc., pp. 27–40.
21. Moloney BA. An analysis of the side effects of ticlopidine. In: Ticlopidine, Platelets and Vascular disease. Ed. W.K. Haas and J.D. Easton. 1993 Springer–Verlag New York Inc., pp. 99–116.
22. Bennett CL, Weinberg PD, Rozenberg–BD et al. Thrombotic thrombocytopenic purpura associated with ticlopidine: a review of 60 cases. Ann Intern Med 1998;128:541–4.
23. Steinhubl SR,Tan WA,Foody JM,Topol EJ. Incidence and clinical course of thrombotic thrombocytopenic purpura due to ticlopidine following coronary stenting. JAMA 1999;281:806–10.
24. Bennett CL, Kiss JE, Weinberg PD, et al. Thrombotic thrombocytopenic purpura after stenting and ticlopidine. Lancet 1998;352:1036–7.
25. Bennett CL,Davidson CJ, Raisch DW. et al. Thrombotic thrombocytopenic purpura associated with ticlopidine in the setting of coronary artery stents and stroke prevention. Arch Intern Med 1999;159:2524–8.
26. Bhatt DL. Bertrand ME, Berger PB, et al. Meta–analysis of randomized and registry comparisons of ticlopidine with clopidogrel after stenting. J Am Coll Cardiol 2002; 39: 9–14.
27. Bertrand ME, Rupprecht HJ, Urban P, et al. Double–blind study of the safety of clopidogrel with and without a loading dose in combination with aspirin compared with ticlopidine in combination with aspirin after coronary stenting : the clopidogrel aspirin stent international cooperative study (CLASSICS). Circulation. 2000 Aug 8;102(6):624–9.
28. Bennett CL, Connors JM, Carwile JM, et al. Thrombotic thrombocytopenic purpura associated with clopidogrel. N Engl J Med 2000;342:1773–7.
29. Bhatt DL, Chew DP, Hirsch AT, et al. Superiority of Clopidogrel versus Aspirin in patients with prior cardiac surgery. Circulation 2001; 103 (3): 363–8.
30. Bhatt DL, Marso SP, Hirsch AT, Ringleb PA, Hacke W, Topol EJ. Amplified benefit of clopidogrel versus aspirin in patients with diabetes mellitus. Am J Cardiol. 2002 Sep 15;90(6):625–8.
31. Effect of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST elevation. The CURE trial investigators. N. Engl. J. Med. 2001; 345: 494–502.
32. Peters RJG, Zao F, Lewis BS. Aspirin dose and bleeding events in the CURE study. Eur Heart J 2002, Vol 4 (Suppl): 510.
33. S.Mehta, S Yusuf, R Peters et al. Effects of pretreatment witn clopidogrel and aspirin followed by long–term therapy in patients undergoing percutaneous coronary intervention: the PCI–CURE study. Lancet 2001;358:527–33.
34. ACC/AHA 2002 Guideline Update for the Management of Patients With Unstable Angina/Non–ST–Segment Elevation Myocardial Infarction.
35. Steinhubl SR, Berger PB, Mann JT III, et al for the CREDO Investigators. Early and sustained dual oral antiplatelet therapy following percutaneous coronary intervention: a randomized controlled trial. JAMA. 2002;288:2411–2420.
36. Breckenridge AM. Oral anticoagulant drugs: pharmacokinetic aspects. Semin Hematol 1978;15:19–26.
37. O’Reilly RA. Vitamin K and oral anticoagulant drugs. Annu Rev Med 1976;27:245–61.
38. Meade T.W., Brozovic M., Chakrabarty R.R. et al. Hemostatic function and ischaemic heart disease: principal results of the Northwick Park Heart Study. Lancet 1986; 2: 533–37.
39. Ridker PM, Hennekens CH, Cerskus A, Stampfer MJ. Plasma concentration of cross–linked fibrin degradation product (D–Dimer) and the risk of future myocardial infarction among apparently healthy men. Circulation 1994; 90: 2236–40.
40. Fowkes FGR, Love GDO, Housley E, et al. Cross–linked fibrin degradation products, progression of peripheral arterial disease, and risk of coronary heart disease. Lancet 1993; 342: 84–6.
41. Lassila R, Peltonen S, Lepantalo M, Saarinen O, Kauhanen P, Manninen V. Severity of peripheral atherosclerosis is associated with fibrinogen and degradation of cross–linked fibrin. Arterioscler Thromb 1993; 13: 1738 – 42.
42. Panchenko E, Dobrovolsky A, Davletov K. D–Dimer and fibrinolysis in patients with various degrees of atherosclerosis Eur Heart J 1995; 16: 38–42.
43. Thrombosis prevention trial: randomised trial of low–intensity oral anticoagulation with warfarin and low–dose aspirin in the primary prevention of ischemic heart disease in men at increased risk. The Medical Research Council’s General Practice Research Framework. Lancet 1998; 351: 233–41.
44. Anand SS, Yusuf S. Oral anticoagulant therapy in patients with coronary artery disease: a meta–analysis. JAMA 1999; 282(21):2058–67.
45. M. Hurlen, M. Abdelnoor, P. Smith, et al. Warfarin, aspirin or both after myocardial infarction. N Engl J Med 2002; 347: 969–74.
46. Van Es R.F., Jonker J.J.C., Verheugt F.W.A. et. al. Aspirin and coumadin after acute coronary syndromes (the ASPECT–2 study): a randomised controlled trial. Lancet 2002; 360: 109–113.
47. Brouwer MA, van den Bergh PJ, Aengevaeren WR, et al. Aspirin plus coumarin versus aspirin alone in the prevention of reocclusion after fibrinolysis for acute myocardial infarction: results of the Antithrombotics in the Prevention of Reocclusion In Coronary Thrombolysis (APRICOT)–2 Trial. Circulation. 2002;106(6):659–65.
48. The Organization to Assess Strategies for Ischemic Syndromes (OASIS) investigators. Effects of long–term, moderate–intensity oral anticoagulation in addition to aspirin in unstable angina. J Am Coll Cardiol 2001;37:475–84.
49. Al–Khadra AS, Salem DN, Rand WM, et al. Antiplatelet Agents and Survival: A Cohort Analysis From the Studies of Left Ventricular Dysfunction (SOLVD) Trial. Am Coll Cardiol. 1998 Mar 15;31(2):419–25.
50. Al–Khadra AS, Salem DN, Rand WM, et al. Warfarin anticoagulation and survival: a cohort analysis from the Studies of Left Ventricular Dysfunction. J Am Coll Cardiol. 1998 Mar 15;31(4):749–53.












