Современные подходы к лечению хронической сердечной недостаточности – что изменилось?
Лечение больных с хронической сердечной недостаточностью (ХСН) по-прежнему представляет собой весьма непростую задачу, что связано, с одной стороны, с многообразием форм и клинических проявлений заболевания, а с другой, – с полиэтиологичностью ХСН. Большое количество патологических состояний, которые приводят к развитию ХСН, накладывают существенный отпечаток на симптоматику болезни и создают ряд проблем в лечении заболевания.
До принятия действующих Европейских [1] и Российских [2] рекомендаций по диагностике и лечению ХСН к основным средствам для лечения ХСН относились 8 групп лекарственных препаратов: ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы ангиотензиновых рецепторов (БРА), сердечные гликозиды, диуретики, β-адреноблокаторы (БАБ), блокаторы минералокортикоидных рецепторов или спиронолактоны, активатор if-каналов ивабрадин и омега-3 полиненасыщенные жирные кислоты. Подобное многообразие рекомендуемых классов лекарств ставило перед практикующим врачом сложную задачу – какие из них выбрать для лечения конкретного пациента? Положение существенно изменилось с опубликованием указанных современных рекомендаций по лечению ХСН, где во всех случаях при отсутствии противопоказаний следует назначить больному лишь 3 группы лекарственных средств: иАПФ, БАБ и блокаторы минералокортикоидных рецепторов. Именно препараты этих классов способны в наибольшей степени повлиять не только на симптоматику ХСН и качество жизни пациентов, но и увеличить продолжительность жизни, т. е. прогноз заболевания (уровень доказательности IA). И лишь при невозможности или трудности назначения любого из иАПФ вследствие возникновения нежелательных эффектов следует обратиться к БРА, и только к 3 из 8 зарегистрированных в РФ: лозартану, валсартану и кандесартану (уровень доказательности IIA).
Подобным образом дело обстоит и с БАБ, когда урежающий пульс препарат ивабрадин может быть назначен лишь при наличии противопоказаний к БАБ и только у больных со сниженной фракцией выброса (ФВ) левого желудочка при ЧСС более 70 уд./мин [3]. Аналогичным образом и спиронолактоны могут быть применены лишь при невозможности назначения блокаторов минералокортикоидных рецепторов.
Благодаря исследованиям последних лет показана значимая роль БАБ в лечении ХСН. Установлено, что они не только являются базисными препаратами в лечении ХСН, но и занимают первое место по способности влиять на прогноз заболевания [4]. В связи с этим умение врача использовать БАБ при ХСН с наибольшей эффективностью и безопасностью приобрело еще большее значение в современных условиях.
Обоснование применения БАБ у больных с ХСН
Активному внедрению БАБ в схемы лечения ХСН предшествовали исследования двух последних десятилетий XX в., когда целесообразность подобной терапии ставилась под большое сомнение. С одной стороны, экспериментальными и клиническими исследованиями была выявлена важнейшая роль симпатической нервной системы (СНС) в развитии и прогрессировании ХСН [5]. В частности, было установлено, что гиперактивация данной системы приводит к развитию гипертрофии левого желудочка, ишемии миокарда, появлению аритмий сердца, сопровождается некрозом кардиомиоцитов и гибернацией оставшегося миокарда, возникновением участков фиброза сердечной мышцы. В результате возникает ремоделирование левого желудочка, усугубляются проявления ХСН. Безусловно, непродолжительное время повышение активности СНС способствует улучшению насосной функции сердца путем повышения сократимости миокарда и увеличения ЧСС. Включение данных механизмов на ранних стадиях ХСН является проявлением компенсаторных процессов. Однако в конечном итоге всякая адаптация ведет к возникновению дезадаптивных явлений [6].
С другой стороны, при изучении патофизиологии ХСН были установлены взаимосвязи между СНС и ренин-ангиотензин-альдостероновой системой (РААС). Оказалось, что взаимная активация этих двух систем приводит к замыканию своеобразного порочного круга, подстегивающего неуклонное прогрессирование ХСН [5].
Существенным препятствием для использования БАБ при ХСН была предполагаемая вероятность снижения сократительной способности миокарда из-за возможного отрицательного инотропного действия БАБ. Серия проведенных экспериментальных и клинических работ подтвердила, что в начальной стадии использования БАБ действительно незначительно снижают сердечный выброс. Однако вызванное БАБ уменьшение сократимости и ЧСС снижает также энергетические потребности миокарда и экономит кислород. Это позволяет снизить процессы гибернации миокарда и улучшить его диастолическое расслабление. В итоге улучшается сократительная способность миокарда и повышается сердечный выброс. Таким образом объясняется парадоксальный на первый взгляд рост ФВ у больных с ХСН при использовании БАБ. В связи с этим применение БАБ в лечении ХСН получило название «миокардиальной разгрузки» [5]. Подобные закономерности изменения сократимости миокарда под воздействием БАБ наложили существенный отпечаток на методологию их применения в клинических условиях, что будет подробно изложено ниже.
К настоящему времени завершено более 30 плацебо-контролируемых исследований, включивших свыше 20 тыс. больных с ХСН, которые показали способность БАБ снижать смертность у данной категории пациентов. В таблице 1 представлены наиболее значимые из них, изменившие концепцию лечения больных с ХСН.
В исследовании MERIT-HF [7] доза препарата титровалась постепенно, начиная с 12,5 мг 1 р./сут (целевая доза – 200 мг 1 р./сут.). 96% больных получали блокаторы РААС (из них 89% – иАПФ), 90% – диуретики, 2/3 пациентов – гликозиды. Таким образом, в исследовании оценивался дополнительный эффект метопролола ЗОК к максимально рекомендованной терапии декомпенсации. При этом кривые расходились после 3 мес. лечения. БАБ на 41% снижали также риск внезапной смерти, что объясняется антиаритмическим и антифибрилляторным действием метопролола. Улучшение прогноза было отмечено как у больных с ишемической болезнью сердца, так и с дилатационной кардиомиопатией, а также у больных с сочетанием ХСН и сахарного диабета (СД) 2-го типа.
В протоколе COPERNICUS [8] больные с критической ХСН и ФВ менее 25% в качестве БАБ принимали карведилол. Препарат высокодостоверно снижал риск смерти больных на 35%. Причем кривые выживаемости расходились уже после 4 мес. терапии.
Основным исследованием, подтвердившим высокую эффективность бисопролола в лечении больных с ХСН 3–4 функционального класса (ФК), стал протокол CIBIS-II [9], который включил более 2600 больных, наблюдавшихся в среднем 1,3 года. Применение бисопролола ассоциировалось с достоверным снижением общей смертности на 34%, что соответствовало достижению первичной конечной точки исследования. При этом существенно снизилась не только смертность больных из-за прогрессирования ХСН, но и вся сердечно-сосудистая смертность. Особенно важным обстоятельством оказалось влияние бисопролола на внезапную смертность, которая связана с развитием опасных для жизни желудочковых нарушений ритма сердца. При этом достоверно уменьшился риск любой госпитализации, а количество госпитализаций из-за обострения ХСН в группе лечения бисопрололом снизилось на 36%. Логическим продолжением данных событий стало и достоверное снижение риска комбинированной конечной точки «смертность плюс госпитализации из-за обострения ХСН» на 21%.
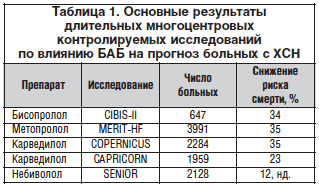
Исследование SENIORS [10] c β1-высокоселективным БАБ небивололом, обладающим свойством влиять на синтез оксида азота в эндотелии сосудов, продемонстрировало достоверное снижение суммы смертей и сердечно-сосудистых госпитализаций на 14%, а также незначительное снижение общей смертности на 12%. Однако исследование SENIORS имело существенные отличия от предыдущих проектов с БАБ. Пациенты с ХСН в этом исследовании были гораздо старше и более 1/3 из них имели ФВ левого желудочка более 35%. Вследствие этого был проведен дополнительный анализ «более молодых» пациентов в возрасте 70–75 лет. Данный анализ продемонстрировал снижение первичной конечной точки на 27%, общей смертности – на 38%, что полностью соответствовало результатам применения остальных БАБ при ХСН.
Таким образом, в 4 крупных исследованиях, отвечающих принципам доказательной медицины, указанные БАБ показали практически одинаковое снижение риска смерти больных с ХСН, а также частоты внезапной смерти и риска госпитализаций. В то же время другие БАБ, включая атенолол и метопролола тартрат, не показали способности улучшать прогноз больных с ХСН, в связи с чем их применение у указанной категории пациентов является нецелесообразным.
Тактика назначения БАБ у больных с ХСН
Существуют две тактики назначения БАБ при ХСН: традиционная и альтернативная.
Традиционная тактика применяется у больных с выраженной или застойной ХСН, т. е. при IIБ стадии и 3–4 ФК болезни. Важно помнить, что БАБ не относятся к числу средств «скорой помощи» и не могут выводить больных из состояния декомпенсации и гипергидратации. В большинстве случаев лечение декомпенсированной ХСН начинается с назначения иАПФ и диуретиков. Чем ниже цифры АД, тем меньшие дозы иАПФ назначаются, с последующим медленным титрованием дозы препарата до целевых значений или максимально переносимых. Доза диуретика подбирается таким образом, чтобы снижение веса пациента за сутки не превысило 0,8–1 кг или превышение количества выделенной жидкости над выпитой составило 800–1000 мл. В стадию компенсации доза диуретиков (в большинстве случаев это торасемид) должна быть подобрана таким образом, чтобы вес больного оставался стабильным. И лишь после того, как больной будет выведен из состояния декомпенсации ХСН, назначаются БАБ. Подобная тактика получила название «сверху», т. е. БАБ назначаются лишь после того, как подобраны соответствующие дозировки иАПФ и мочегонных средств.
Лечение БАБ при ХСН должно начинаться осторожно, с 1/8 терапевтической дозы. Дозы увеличиваются медленно, не чаще 1 раза в 2 нед., а при чрезмерном снижении АД – 1 раз в мес., до достижения оптимальной дозы. У каждого пациента своя оптимальная доза БАБ, которая определяется снижением ЧСС менее 70 уд./мин. На каждые 5 ударов снижения ЧСС достигается 18% снижение риска смерти больных с ХСН [11].
Приводим примеры титрования доз:
• для бисопролола стартовой дозой является 1,25 мг 1 р./сут, как правило, утром. В этом плане очень удобной является таблетка Бидоп Кор (бисопролола) 2,5 мг, которая имеет риску, и таким образом пациент легко получает дозу 1,25 мг. Доза бисопролола 1,25 мг назначается в течение 2 нед., затем до 4-й нед. больному назначается доза 2,5 мг, до 6-й нед. – 3,75 мг, до 8-й нед. – 5 мг, до 10-й нед. – 7,5 мг и к 12-й нед. – 10 мг. При снижении АД менее 85 мм рт. ст. периоды титрования могут быть увеличены с 2 до 4 нед. В этом случае целевая доза 10 мг бисопролола будет достигнута лишь через полгода после начала терапии БАБ больных с ХСН. Во многих случаях достижение целевой дозы является невозможным ввиду развития брадикардии и гипотонии. Поэтому следует помнить, что не доза БАБ и не исходная ЧСС определяют эффективность назначения БАБ при ХСН, а снижение ЧСС менее 70 уд./мин;
• для метопролола сукцината (ЗОК) аналогичным с бисопрололом образом шаги титрования составляют: 12,5 – 25 – 50 – 75 – 100 – 200 мг 1 р./сут;
• для карведилола: 3,125 мг х 2 р./сут, затем 6,25 мг х 2 р./сут, 12,5 мг х 2 р./сут, 18,75 мг х 2 р./сут, 25 мг х 2 р./сут;
• для небиволола: 1,25 – 2,5 – 5 – 7,5 – 10 мг 1 р./сут.
Альтернативная методика назначения БАБ при ХСН заключается в том, что препаратом первого выбора является БАБ, а затем к нему присоединяется иАПФ. Выяснению эффективности данного порядка назначения основных средств для лечения ХСН было посвящено исследование CIBIS-III. Его целью было доказать, что стартовая монотерапия БАБ бисопрололом с последующим переводом больных на комбинацию бисопролола и эналаприла не уступает традиционному обратному порядку терапии как в предотвращении суммы смертей, так и госпитализаций. Результаты исследования подтвердили гипотезу о том, что первичное назначение терапии бисопрололом или эналаприлом с последующим переводом на комбинированное лечение не влияет на первичную конечную точку. Таким образом, исследование CIBIS-III подтвердило гипотезу о свободном выборе начала лечения пациентов с ХСН иАПФ или БАБ.
И все же – какой препарат предпочесть в качестве первого выбора? Современные рекомендации свидетельствуют о том, что в большинстве случаев при декомпенсации ХСН и выраженных застойных явлениях полезнее вначале применить иАПФ с возможно более быстрым добавлением БАБ. В редких клинических ситуациях, когда преобладают выраженная тахикардия и нарушения сердечного ритма при невысоком АД и одновременное назначение иАПФ и БАБ затруднено, можно начинать лечение с β1-селективного БАБ бисопролола с последующим присоединением иАПФ. Наиболее оправдан такой порядок лечения при исходно низкой ФВ менее 28% [2]. И в этих случаях следует начинать терапию с препарата Бидоп Кор 1,25 мг (бисопролола).
Что делать, если в процессе лечения обостряется симптоматика ХСН и/или развивается гипотония?
Как уже было сказано выше, в первые 2–3 нед. начала лечения БАБ вследствие снижения сократительной способности миокарда может произойти обострение ХСН, что требует контроля. В этих случаях рекомендуется: а) некоторое увеличение дозы диуретиков; б) увеличение, если возможно, дозы иАПФ; в) назначение малых доз сердечных гликозидов; г) снижение дозы БАБ с более медленным ее титрованием в последующем. Следует избегать полной отмены БАБ, т. к. это может привести к ухудшению течения ХСН. Поэтому она должна производиться лишь при возникновении обстоятельств, указывающих на невозможность продолжения лечения. После стабилизации состояния лечение БАБ должно быть возобновлено, начиная с меньших доз. В исследовании B-CONVINCE было доказано, что отмена БАБ в случаях обострения ХСН не приводит к улучшению прогноза [12].
Через 2–3 нед. применения БАБ при ХСН вследствие уменьшения ЧСС и увеличения длительности диастолы энергетический потенциал сердечной мышцы улучшается, и происходит постепенное повышение ФВ в среднем на 7% при лечении БАБ в течение 6 мес. При этом благодаря улучшению сократительной способности миокарда нередко повышается АД, и исчезает гипотония, препятствующая применению оптимальных доз иАПФ и БАБ.
Таким образом, отрицательный инотропный эффект БАБ при ХСН – умеренно выраженный и непродолжительный. При длительном применении БАБ происходит стабилизация гемодинамики, а после 3-го мес. терапии сердечный выброс увеличивается [13].
Проблема выбора БАБ при ХСН
Как было указано выше, все 4 БАБ (карведилол, небиволол, метопролола сукцинат и бисопролол) могут быть с почти одинаковой эффективностью использованы для лечения больных с ХСН. Однако в большинстве случаев пациенты с данной патологией имеют выраженную коморбидность, т. е. страдают значительным количеством других болезней, из которых чаще всего встречаются СД, бронхолегочные и цереброваскулярные заболевания. Это обстоятельство накладывает существенный отпечаток на выбор конкретного БАБ в той или иной клинической ситуации.
Как известно, карведилол представляет собой соединение в одной молекуле неселективного β-блокатора и α-блокатора. В связи с этим данный БАБ считается препаратом выбора у больных СД, с метаболическим синдромом, ожирением. Его негативное влияние на углеводный и липидный обмен является минимальным или вообще отсутствует, что обусловлено наличием в препарате α-блокатора. Однако карведилол следует принимать 2 р./сут, что снижает приверженность к приему лекарства. Кроме того, приведенная выше схема титрации карведилола при ХСН является наиболее сложной по сравнению с другими БАБ, разрешенными при данной патологии. Нельзя не отметить и тот факт, что карведилол из всех 4 БАБ, применяемых при ХСН, в наибольшей степени снижает эректильную функцию.
Другой БАБ с вазодилатирующими свойствами небиволол является самым высокоселективным β1-адреноблокатором. Его использование в наибольшей степени показано у больных с сочетанием ХСН и хронической обструктивной болезни легких (ХОБЛ), что наблюдается приблизительно в 1/3 всех случаев [11], а также у больных с обструктивными заболеваниями артерий нижних конечностей. Другим позитивным моментом его применения является отсутствие влияния на эректильную функцию. В то же время небиволол показал в наибольшей степени свою эффективность у больных с ХСН с сохраненной ФВ левого желудочка, что также несколько ограничивает его применение при данной патологии.
Кардиоселективный β1-адреноблокатор метопролола сукцинат (форма ЗОК) является самым липофильным из всех применяемых в настоящее время БАБ. Данное свойство обеспечивает его глубокое проникновение в ткани и наиболее полную блокаду адренорецепторов. Однако в клинических условиях данное «теоретическое» преимущество метопролола сукцината почти не проявляется. Кроме того, будучи высоколипофильным, метопролол проникает через гематоэнцефалический барьер и может вызывать нарушение сна, депрессию, усиление когнитивных нарушений, что особенно нежелательно у людей пожилого возраста. Бисопролол является амфифильным БАБ, т. е. наполовину гидрофильным и наполовину липофильным. Данное свойство бисопролола обеспечивает ему 50% выведение через почки и 50% – через желудочно-кишечный тракт. С учетом возможности развития у больных с ХСН нефроангиосклероза и «мускатной» печени данный БАБ является наиболее щадящим у данной категории пациентов. Кроме того, бисопролол в наименьшей степени проникает через гематоэнцефалический барьер и в связи с этим почти не оказывает возможного негативного воздействия на ЦНС. Все вышеперечисленные свойства бисопролола обеспечивают ему наиболее частое использование в повседневной клинической практике. Кроме того, наличие таблетированной формы Бидоп Кор (бисопролол 2,5 мг) является преимуществом в использовании, особенно в начале лечения.
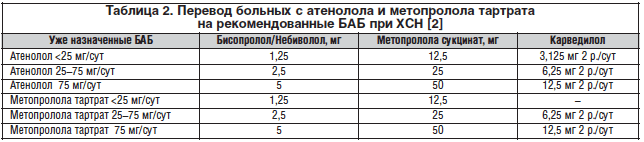
Перевод больных с неразрешенных БАБ при ХСН на рекомендованные
Часть пациентов с ХСН в реальной практике уже может находиться на лечении нерекомендованными БАБ (чаще всего атенололом или метопролола тартратом короткого действия). Перевод на рекомендованные БАБ следует осуществлять в соответствии с эквивалентными дозами БАБ, представленными в таблице 2.
Критерии эффективности применения БАБ при ХСН [13]:
1. Повышение АД при хронической блокаде β-рецепторов – наиболее важный показатель грамотного лечения и правильного выбора доз БАБ. Гипотензия – не противопоказание к применению БАБ у больных с ХСН. Медленно титруя дозу препарата, начиная со стартовой, важно не допустить коллапса в первые дни лечения, а затем при длительной терапии добиться постепенного увеличения сердечного выброса и повышения АД.
2. Динамика ЧСС является критерием достаточности БАБ. Не исходная ЧСС, а степень ее снижения при лечении БАБ (должна быть не менее 15% от исходной) должна служить ориентиром при подборе оптимальной дозы препарата.
Особенности применения БАБ при острой декомпенсации ХСН
Нередко в клинической практике декомпенсация ХСН происходит на фоне длительного приема БАБ, что чаще всего обусловлено присоединением какого-либо интеркуррентного заболевания, внесердечным воздействием либо недостаточным эффектом диуретической терапии. Так, по данным недавно опубликованного регистра ОРАКУЛ-РФ, посвященного синдрому острой декомпенсации сердечной недостаточности, БАБ принимали 73,1% пациентов [14]. В этих условиях полная отмена приема БАБ, связанная чаще всего с развитием гипотонии, является весьма нежелательной. Более рациональной тактикой представляется уменьшение на некоторое время дозы БАБ. Необходим еще более строгий контроль за тем, какой из БАБ принимает больной, т. к. при данной патологии, как это неоднократно упоминалось выше, разрешены к применению только 4 БАБ. Кроме того, должен быть пересмотрен весь перечень препаратов, принимаемых больным. В частности, нередко в подобной ситуации больные принимают нитраты (по данным регистра ОРАКУЛ-РФ, в 29,9% случаев) или дигидропиридиновые антагонисты кальция, которые создают дополнительную гипотонию и тахикардию. Данные препараты не входят в базисную терапию ХСН и должны быть, по возможности, отменены.
При отсутствии условий для приема БАБ, по данным исследования SHIFT [3], где все врачи должны были предпринять попытку лечения БАБ, а около 10% из 6558 больных не смогли переносить лечение БАБ, следует прибегнуть к использованию блокатора if-каналов ивабрадина. Данный препарат снижает ЧСС без других гемодинамических эффектов. Результаты исследования SHIFT показали, что риск сердечно-сосудистой смерти или госпитализации в связи с обострением ХСН снижался на 29% при отсутствии серьезных побочных реакций. Однако использование ивабрадина возможно только при синусовом ритме и ЧСС более 70 уд./мин. При достижении компенсации ХСН и исчезновении гипотонии должна быть предпринята попытка восстановления лечения БАБ в изолированном виде или в комбинации с ивабрадином [15].
Противопоказания к назначению БАБ при ХСН:
1. Симптомная брадикардия <50 уд./мин.
2. Симптомная гипотония САД <85 мм рт. ст.
3. Бронхиальная астма и тяжелая степень ХОБЛ.
4. Тяжелый облитерирующий эндартериит и атеросклероз нижних конечностей.
5. Атриовентрикулярная блокада II и более степени.
Следует отметить, что каждое из перечисленных противопоказаний является относительным, а не абсолютным. Так, бессимптомная брадикардия и гипотония не входят в данный перечень. При бронхообструктивных заболеваниях и облитеративных поражениях артерий нижних конечностей могут быть применены небиволол и бисопролол под контролем самочувствия, функции внешнего дыхания и объективных показателей сосудистого кровотока нижних конечностей. Атриовентрикулярные блокады любой степени при установке электрокардиостимулятора также не являются противопоказанием к назначению БАБ.
Заключение
Таким образом, в настоящее время БАБ наряду с иАПФ являются главными средствами лечения ХСН со сниженной систолической функцией сердца. По способности снижать риск заболеваемости и смертности декомпенсированных больных БАБ даже превосходят иАПФ [2]. Непростая тактика применения БАБ при ХСН должна быть в максимально полном объеме использована в реальной клинической практике.












