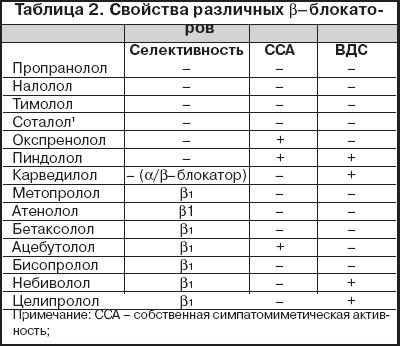
Основными показаниями к назначению ? –блокаторов являются: артериальная гипертония (АГ), стенокардия, нарушения ритма сердца. Кроме того, в последние годы доказаны клиническая эффективность и важное прогностическое значение терапии ?–блокаторами больных с хронической сердечной недостаточностью (ХСН). Вызываемые ?–блокаторами урежение ЧСС и снижение силы сокращений миокарда (табл. 1) значительно уменьшают потребность миокарда в кислороде и являются важнейшими механизмами противоишемического действия ?–блокаторов. Поскольку поступление крови в коронарные артерии происходит в фазу диастолы, урежение ЧСС и удлинение диастолы также приводят к улучшению перфузии миокарда. Уменьшение сократимости миокарда и ЧСС, а также торможение центральных адренергических влияний (для препаратов, проникающих через гематоэнцефалический барьер) и антирениновое действие вызывают снижение систолического, а затем и диастолического АД. Уменьшение автоматизма предсердий и желудочков и снижение атрио–вентрикулярной проводимости позволяют применять ?–блокаторы в качестве антиаритмических средств. При лечении ?–блокаторами могут возникать спазм бронхов и нарушения углеводного обмена вследствие блокады ?2–адренорецепторов. Важнейшей характеристикой ? –блокаторов является степень их кардиоселективности [1]. Селективные ?–блокаторы в большей степени избирательно действуют на ?1–рецепторы. Кардиоселективность к ?1–рецепторам позволяет избежать ряда существенных побочных эффектов: бронхоспастических реакций, развития гипогликемии у больных с сопутствующим инсулинзависимым сахарным диабетом (СД). Эти препараты в меньшей степени способствуют повышению тонуса периферических артерий, тогда как при применении неселективных ?–блокаторов облегчается вазоконстрикторный эффект адреналина, опосредуемыйчерез ?–адренорецепторы, так как в этих условиях заблокированы вазодилатирующие эффекты катехоламинов, опосредуемые через ?2–адренорецепторы. Различные ?–блокаторы обладают разной степенью кардиоселективности. Степень кардиоселективности (влияние на ?2/?1–рецепторы) равна у атенолола – 1:35, у метопролола – 1:20, у бисопролола – 1:75. Небиволол, по данным Вundkirchen A. и соавт. (2003), превосходит бисопролол по кардиоселективности в 3,5 раза. Хотя по данным Maack C. и соавт. (2002) небиволол значительно уступает бисопрололу при оценке селективности на модели кардиомиоцитов человека. Для сравнения: у неселективного пропранолола индекс кардиоселективности равен 1,8:1 (Wellstein и соавт., 1986, 1987). Кардиоселективность ?–блокаторов снижается или полностью исчезает при назначении высоких доз препаратов. Кардиоселективные ?–блокаторы имеют преимущества при назначении больным с бронхообструктивными заболеваниями и заболеваниями периферических сосудов. Так, благодаря высокой кардиоселективности назначение бисопролола больным хроническим обструктивным бронхитом и бронхиальной астмой не сопровождалось увеличением сопротивления дыхательных путей. В то же время в группах получавших атенолол и метопролол наблюдалось достоверное снижение пиковой объемной скорости выдоха. У больных СД через 2 часа после приема бисопролола не наблюдалось изменения уровня глюкозы крови, тогда как после приема метопролола и атенолола уровень глюкозы достоверно снижался [2]. Некоторые препараты из группы ?–блокаторов, помимо блокады ?–адренорецепторов, могут одновременно оказывать на них и слабое стимулирующее воздействие. Это свойство определяется, как наличие собственной симпатомиметической активности (ССА). ?–блокаторы с ССА (табл. 2) в меньшей степени уменьшают ЧСС в покое и во время сна, а также сердечный выброс. После 2 месяцев терапии бисопрололом отмечалось урежение ЧСС в покое на 24%, а при терапии ацебутололом – на 13%, бисопролол оказывал также более выраженное гипотензивное действие. В то же время оба препарата в равной степени уменьшали прирост АД во время физической нагрузки, влияние бисопролола на ЧСС во время нагрузки было несколько более выраженным [3]. Следует отметить, что протективное действие ? –блокаторов при ИБС и ХСН доказано только для препаратов без ССА . Однако эти препараты могут применяться в лечении больных АГ, имеющих склонность к брадикардии в покое. Некоторые ?–блокаторы обладают свойствами вазодилататоров (табл. 2). Механизмы вазодилатирующего действия ?–блокаторов различны. Так, лабеталол и карведилол проявляют наряду с ?–блокирующим действием и ?–адреноблокирующию активность. Соотношение блокирующего действия на ?/?–адренорецепторы составляет: для лабеталола – 1:3, для карведилола – 1:23. Кроме того, карведилол обладает прямым (гидралазиноподобным) действием на сосуды. Целипролол и деливалол оказывают вазодилатирующее действие благодаря наличию ?2–агонистической активности. ?–блокаторы подразделяются также на липофильные (жирорастворимые) и гидрофильные (водорастворимые). Липофильные ?–блокаторы быстро всасываются в кишечнике, характеризуются высокой биодоступностью, имеют два пути элиминации (метаболизм в печени и почечная экскреция). Липофильными ?–блокаторами являются: пропранолол, метопролол, бисопролол, тимолол, карведилол. Их назначение предпочтительно у больных с нарушением функции почек. Гидрофильные (водорастворимые) ?–блокаторы после приема внутрь всасываются медленнее, выводятся в основном почками. К водорастворимым ?–блокаторам относятся: атенолол, надолол, соталол.
В-блокаторы в лечении больных АГ
Гипотензивное действие ?–блокаторов опосредуется различными механизмами: под их влиянием уменьшается сердечный выброс (на 15–20%) и снижается уровень ренина (на 60%). Блокада периферических ?2–адренорецепторов может привести к повышению периферического сосудистого сопротивления. Однако через несколько недель лечения тонус сосудов возвращается к исходному уровню или даже снижается. Снижение тонуса сосудов является результатом обратных ауторегуляторных реакций. Уменьшение периферического сопротивления сосудов имеет важное значение в поддержании гипотензивного эффекта ?–адреноблокаторов. ?–блокаторы наряду с диуретиками стали первыми препаратами, при лечении которыми было доказано, что гипотензивная терапия уменьшает риск развития сердечно–сосудистых осложнений у больных АГ. В настоящее время ? –блокаторы по–прежнему являются одним из основных классов гипотензивных препаратов первого ряда . В связи с созданием препаратов длительного действия появилась возможность их однократного приема в сутки, что значительно повышает приверженностьбольных к лечению. Такими препаратами, в частности, являются бисопролол и небиволол. У больных АГ 1–2 степени (с уровнем диастолического АД 95–110 мм рт.ст.) лечение как бисопрололом в дозе 5 мг, так и небивололом 5 мг приводило к значимому снижению уровня диастолического АД: на 16,0±6,8 и на 15,7±6,4 мм рт.ст., соответственно. Нормализация уровня диастолического АД (<90 мм рт.ст.) при лечении данными препаратами наблюдалась практически в равной степени – у 89,6% пациентов, принимавших бисопролол и у 92% пациентов, принимавших небиволол [4]. На фоне терапии ? –блокаторами наблюдается обратное развитие гипертрофии миокарда левого желудочка . Влияние различных ?–блокаторов на динамику массы миокарда может быть различным: в исследовании Weiss и соавт. (1994) бисопролол в большей степени, чем атенолол, способствовал регрессии гипертрофии левого желудочка [5]. В течение длительного времени избегали назначения ?–блокаторов в качестве гипотензивных препаратов у больных СД, так как у больных с инсулинзависимым СД ?–блокаторы могут провоцировать возникновение эпизодов гипогликемии и маскировать ее клинические проявления, а у больных СД 2 типа при длительном приеме ?–блокаторов может наблюдаться повышение уровня глюкозы крови, что объясняется повышением резистентности тканей к инсулину вследствие увеличения периферического сосудистого сопротивления. Однако в настоящее время установлено, что наличие сахарного диабета 2 типа и метаболического синдрома Х не является противопоказанием к назначению ? –блокаторов . Напротив, в крупномасштабном исследовании по профилактике сердечно–сосудистых осложнений у больных СД ( UKPDS ) установлено, что назначение атенолола и каптоприла в качестве гипотензивных препаратов было одинаково эффективным в отношении снижения риска сердечно–сосудистых осложнений, а определяющим фактором была адекватность контроля уровня АД. Известно также, что для пациентов с ожирением характерно повышение активности симпатической нервной системы в сердце (M.S. Rumantir, 1999), что является одним из объяснений повышенного риска внезапной смерти у этой категории больных. Следовательно, не исключено, что несмотряна наличие отрицательных метаболических эффектов, ?–блокаторы, способствуя снижению симпатического тонуса, в итоге могут оказывать положительное влияние на прогноз у пациентов с избыточной массой тела, в том числе и у больных с СД 2 типа и метаболическим синдромом Х [6].
Применение в-блокаторов у больных ИБС
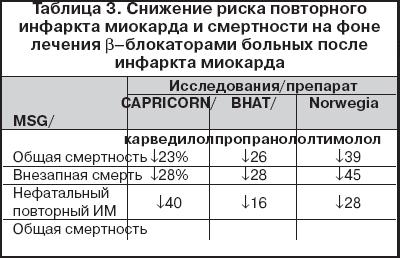
Антиишемическое действие ?–блокаторов опосредуется снижением потребности миокарда в кислороде (за счет урежения ЧСС и уменьшения силы сердечных сокращений) и улучшением перфузии миокарда в фазу диастолы. На фоне терапии ?–блокатором бисопрололом частота приступов стенокардии уменьшалась на 89%, у 56% больных приступы стенокардии на фоне лечения прекратились [7]. Бисопролол также существенно уменьшал количество и продолжительность эпизодов безболевой ишемии. При длительном наблюдении число случаев инфаркта миокарда и внезапной смерти в группе больных, принимавших бисопролол, было в 1,5 раза меньше, чем у больных, принимавших ретардную форму нифедипина [8]. В нескольких крупных исследованиях показано, что терапия ?–блокаторами, начатая в раннем постинфарктном периоде, достоверно снижает риск внезапной смерти и повторного ИМ (табл. 3). Влияние ?–блокаторов на риск внезапной смерти оценивалось более чем в 50 рандомизированных исследованиях, включавших более 55 тысяч пациентов. Установлено, что снижение относительного риска внезапной смерти на фоне терапии ?–блокаторами составляет от 30 до 50%, т.е. больше, чем для любого другого класса препаратов. Таким образом, польза применения ?–блокаторов убедительно доказана при следующих состояниях: – стенокардия у лиц с инфарктом миокарда (ИМ) и без ИМ в анамнезе; – стенокардия при сопутствующей АГ; – ИБС при сопутствующей сердечной недостаточности; – безболевая ишемия миокарда; – ишемия миокарда при сопутствующих нарушениях ритма. Терапия ?–блокаторами должна быть рекомендована всем больным с диагнозом ИБС при отсутствии прямых противопоказаний.
В-блокаторы при хронической сердечной недостаточности
Основополагающим моментом в развитии хронической сердечной недостаточности является снижение сердечного выброса, что, в свою очередь, приводит к активации ряда нейрогуморальных механизмов и изменениям гемодинамики, направленным на поддержание минутного объема сердца: происходит активация ренин–ангиотензиновой и симпато–адреналовой систем, увеличивается ЧСС и периферическое сосудистое сопротивление, происходит задержка жидкости в организме. Однако эти компенсаторные по своей природе процессы в дальнейшем оказывают неблагоприятное влияние на течение заболевания и, в конечном итоге, способствуют прогрессированию миокардиальной дисфункции, развитию патологической гипертрофии, ремоделированию сердца с расширением его полостей, гибели кардиомиоцитов. Поэтому залогом успешного лечения больных с ХСН является назначение препаратов, подавляющих нейрогуморальные реакции. Такими препаратами являются ингибиторы АПФ, ?–блокаторы и спиронолактон. В течение последних лет было выполнено несколько крупных клинических исследований, доказавших эффективность применения ?–блокаторов при ХСН: MERIT–HF – с применением метопролола–CR, СIBIS и CIBIS II – c применением бисопролола, USCP и COPERNICUS , в которых продемонстрирована эффективность карведилола, а также BEST , в котором изучались эффекты буциндолола при сердечной недостаточности. В исследования включали пациентов со II–IV функциональными классами сердечной недостаточности и фракцией выброса левого желудочка менее 40%. Было показано, что терапия ?–блокаторами при ХСН приводит к достоверному снижению смертности, уменьшению частоты госпитализаций. По результатам объединенного анализа исследований CIBIS и CIBIS II снижение относительного риска общей смертности на фоне терапии бисопрололом составило 29%. По данным исследования CIBIS II, среди больных, принимавших бисопролол частота внезапной смерти была на 44% меньше, чем в группе плацебо, общее число госпитализаций – на 20%, госпитализаций из–за нарастания явлений сердечной недостаточности – на 36%. Частота побочных явлений при лечении бисопрололом составила 15% и была примерно равна таковой в группе плацебо [9]. Блокируя симпато–адреналовую и ренин–ангиотензиновую системы, ?–блокаторы предупреждают развитие процессов ремоделирования миокарда, уменьшают гипоксию, предотвращают гибель кардиомиоцитов путем некроза и апоптоза, уменьшаются застойные явления. На фоне лечения ?–блокаторами восстанавливается чувствительность рецепторов к внешним стимулам, что также способствует восстановлению сократительной функции левого желудочка. Фракция выброса левого желудочка после 1 года лечения бисопрололом составила 36,2±9% против 25,0±7% в группе плацебо [10]. Условия начала терапии ?–блокаторами при ХСН: – лечение начинать после стабилизации состояния; – стабильная доза ингибиторов АПФ и мочегонных; – систолическое АД не менее 90 мм рт.ст.; – стартовые дозы ?–блокаторов: бисопролол – 1,25 мг; метопролол 6,25–12,5 мг; карведилол 3,125 мг в сутки; – постепенное увеличение дозы через 1–2 недели при условии стабильной гемодинамики. В настоящее время ?–блокаторы рекомендуется назначать больным ХСН на фоне подобранной терапии ингибиторами АПФ. Однако уже проводится исследование, в котором сравниваются два режима лечения: в первом случае на первом этапе будут назначаться ингибиторы АПФ, а затем добавляться ?–блокаторы, как это принято сейчас; во втором случае – лечение будет начинаться с ?–блокаторов, а ингибиторы АПФ будут присоединяться через 6 месяцев лечения [11].
Литература
1. Метелица В.И.. Справочник по клинической фармакологии сердеч-
но–сосудистых лекарственных средств. 2–е изд., 2002, М.: БИНОМ –
СПб.: Невский Диалект. Стр134–162.
2. Кукес В.Г.,. Остроумова О.Д, Мамаев В.И. и соавт. Эффективность и
безопасность различных (–блокаторов у пациентов с изолированной
систолической гипертонией и сопутствующими сахарным диабетом и
обструктивными болезнями легких. Тер. архив 2003; 75 (8): 43 –47.
3. Buvier J.M., Rabot D., Herrero G. Effect of bisoprolol and acebutolol on
resting blood pressure and on exercise blood pressure profile in hypertensive
patients: a comparative, singl–blind study. J. Cardiovasc. Pharmacol.
1990; 16 Suppl 5: S179–83.
4. Czuriga I., Riecansky I., Bodnar J. et al. Comparition of the new cardioselective beta–blocker nebivolol with bisoprolol in hypertension: the Nebivolol, Bisoprolol Multicenter Study (NEBIS). Cardiovasc. Drug Ther. 2003; 17(3): 257–263.
5. Weiss R.J., Rauscher A., Shaw D. Effect of bisoprolol and atenolol on left
ventricular mass in patients with essential hypertension. Am. J. Ther. 1994;
1(1): 81–85.
6. Rumantir M.S., Vaz M., Esler M.D.. Neural mechanisms in human obesity–
related hypertension. J. Hypertens. 1999; 1125–1133.
7. Terol I., Plaza L., Rodrigo F. Bisoprolol in the treatment of chronic stable
angina pectoris. J. Cardiovasc. Pharmacol. 1990; 16 Suppl 5: S208 – S212.
8. Von Armin T. Prognostic significance of transient ischemic episodes:
response to treatment shows improved prognosis. Results of the Total
Ischemic Burden Bisoprolol Study (TIBBs) follow–up. J. Am. Coll. Cardiol.
1996; 28(1): 20–24.
9. CIBIS–II Investigators and Committees. The Cardiac Insuffiency Bisoprolol
Study II (CIBIS–II): a randomized trial. Lancet 1999; 353: 9–13.
10. Dubach P., Myers J., Bonetti P. et al. Effects of bisoprolol fumarate on left
ventricular size, function, and exercise capacity in patients with heart failure:
analysis with magnetic resonance myocardial tagging. Am. Heart J. 2002;
143(4): 676–683.
11. Willenheimer R., Erdmann E., Follath F. et al. Comparition of treatment
initiation with bisoprolol vs. enalapril in chronic heart failure patients: rationale
and design of CIBIS–III. Eur Heart Fail. 2004; 6(4): 493–500.