Введение
Прободная пилородуоденальная язва остается одной из важнейших проблем неотложной хирургии [1]. Подтверждая современные приоритеты органосохраняющих вмешательств, ушивание перфоративного отверстия при прободной пилородуоденальной язве наиболее часто применяется в хирургической практике [2−4]. Наличие же множества способов устранения перфорации является свидетельством того, что данная проблема еще далека от окончательного разрешения [5−7]. Это создает предпосылки для поиска новых технических решений в хирургии осложненной язвенной болезни.Цель исследования: накопление опыта применения и оценка результатов лечения больных прободной пилородуоденальной язвой с ушиванием перфоративного отверстия двухуровневым непрерывным швом.
Материал и методы
Исследуемую группу составили 159 пациентов с прободной пилородуоденальной язвой, оперированных с 2009 по 2016 г. С дуоденальной локализацией было 128 (80,5%) человек, с желудочной – 31 (19,5%).
Критерии включения в исследование: локализация прободной язвы на передней стенке пилорического, корпорального и базального сегментов; длительность заболевания до 24 ч, согласие пациента на включение в исследование.
Критерии исключения из исследования: длительность заболевания более 24 ч; стеноз с формированием псевдодивертикулов двенадцатиперстной кишки; локализация язвы в апикальном и постбульбарном сегментах; каллезная язва; декомпенсированные болезни сердца, легких, печени, почек.
Мужчин было 135 (84,9%), женщин – 24 (15,1%), возраст пациентов от 15 до 78 лет, в среднем 34,6+1,2 года. В течение 1 ч после перфорации поступили 26 (16,7%) больных, в сроки от 1 до 6 ч – 83 (53,2%). 97 (62,2%) пациентов заболели в весенне-осенний период, при этом максимальное количество перфораций (у 38 человек, 24,4%) зарегистрировано в апреле − мае. Сопутствующая патология отмечена у 47 (30,1%) пациентов. Все пациенты оперированы открытым способом через верхнесрединную лапаротомию.
79 пациентам ушивание перфорации произведено непрерывным двухуровневым швом без захвата слизистой (патент РФ на изобретение № 2372856 от 20.11.2009), они составили основную группу. Последовательность наложения стежков при реализации способа изображена на рисунках 1 и 2.
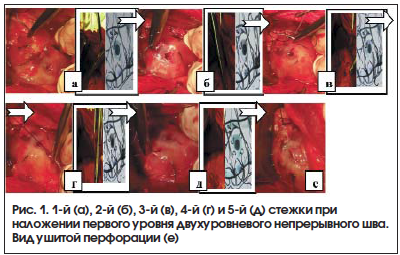

Группа сравнения представлена 80 пациентами, которым ушивание перфоративного отверстия производилось классическим двухрядным швом. Выбор методики операции конкретному пациенту производился путем использования функции генератора случайных чисел. Лечение в ближайшем послеоперационном периоде выполнялось всем пациентам однотипно и включало антисекреторную и эрадикационную фармакотерапию [8].
При сравнительном анализе групп оценивали: 1) продолжительность операции; 2) послеоперационные осложнения; 3) длительность стационарного лечения; 4) эндоскопическую картину области язвенного дефекта на 9−10–е сутки послеоперационного периода.
Наблюдение отдаленных результатов проводилось в амбулаторно-поликлинических условиях в сроки от 3-х месяцев до 6 лет после операции, обследовано 93 (59,6%) пациента, в т. ч. 49 (62%) пациентов основной группы и 44 (55%) пациента группы сравнения. Статистический анализ данных исследования проведен с помощью прикладных компьютерных программ Microsoft Office Excel и Statistica 6,0 на операционной платформе Windows XP. Оценка характера распределения производилась по тестам на нормальность. Исследуемые показатели имели нормальное распределение, приведены в их среднем значении со стандартным отклонением: М±σ. Для установления статистической достоверности различий в показателях основной и группы сравнения применялись: параметрический критерий Стьюдента (t), для непараметрического анализа – критерий однородности хи-квадрат (χ2). Достоверно значимым считалось различие показателей при значении коэффициента р<0,05.
Результаты
Средняя длительность операции в основной группе составила 42,4+15 мин, в группе сравнения − 49,7+14 мин (М±σ; p=0,064). Послеоперационных осложнений и смертельных исходов не наблюдалось.При фиброгастродуоденоскопии (ФГДС) на 10-е сутки после операции отмечены значимые различия в скорости рубцевания язвенного дефекта. Так, стадия красного рубца в основной группе выявлена у 52% (41) пациентов, а в группе сравнения у 27,5% (38) (χ2=3,86; p=0,0001). Форма рубца в сравниваемых группах также имела значимые различия: у подавляющего числа − 83,5% (66) − пациентов основной группы формирующийся рубец имел линейную форму, в то время как в группе сравнения − в 77,5% (62) наблюдений рубец имел звездчатую форму (χ2=47,23; p=0,001).
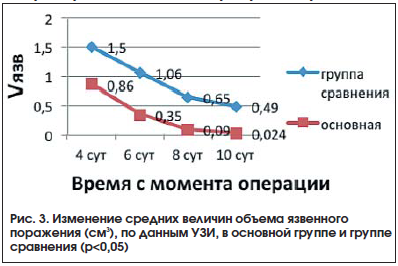
Результаты УЗИ-мониторинга подтвердили наличие ускоренных темпов рубцевания язвенного дефекта в основной группе (рис. 3) и выявили значительно более выраженные объемы общего воспаления в группе сравнения [9].
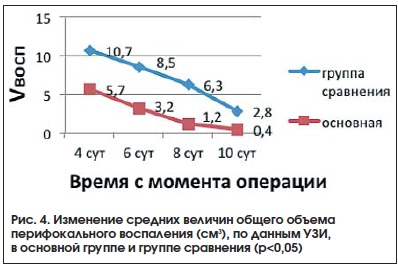
Чрескожное трансабдоминальное УЗИ, проводимое на 4, 6, 8, 10-е сутки после операции, позволяет получить изображение поперечного и продольного сечения проблемной зоны. Изучая различия изображений деструктивно-язвенного поражения стенки двенадцатиперстной кишки (гиперэхогенное) и области периульценарного воспаления (гипоэхогенное, с исчезновением слоистости стенки), удается наблюдать динамику ремоделирования пилородуоденальной зоны (патент РФ на изобретение № 2474385 от 10.02.2013). Интегральная количественная оценка воспалительного процесса (определяется по индексу трофических нарушений, равному процентному соотношению объема деструктивно измененных тканей к общему объему воспаления стенки кишки после операции) позволила выявить в группе сравнения 12 (15%) пациентов с повышенным риском угрозы несостоятельности швов и своевременно произвести коррекцию лечебной программы. Стабильный регресс перифокального воспаления (рис. 4), связанный с меньшим влиянием на архитектонику интрамуральных сосудов, в основной группе способствовал благоприятному течению воспалительно-репаративных процессов в области ушивания.
Отличные и хорошие отдаленные результаты получены у 38 (77,6%) пациентов основной группы и у 27 (66,5%) группы сравнения.
Неудовлетворительными результаты признаны у 4-х (11%) пациентов группы сравнения (χ2=5,9). У одного из них через 6 мес. возник декомпенсированный стеноз, и он повторно оперирован по поводу рецидивирующей прободной язвы.
Рецидив язвы выявлен у 16 (32,7%) пациентов основной группы и у 23 (52,3%) − группы сравнения (χ2=2,03).
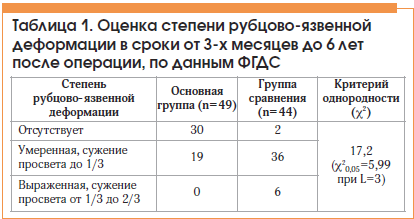
Оценка степени рубцово-язвенной деформации в отдаленном периоде выявлялась с помощью ФГДС, при этом у подавляющего большинства пациентов основной группы рубцовые деформации отсутствовали (табл. 1).
Обсуждение
Надежность ушитых перфораций пилородуоденальной зоны и выраженность послеоперационной рубцовой деформации во многом зависит от условий, в которых происходит заживление стенки органа. Положительные результаты сравнительного исследования обусловлены следующими особенностями двухуровневого непрерывного шва: 1) прецизионное сопоставление слоев стенок ушиваемого органа за счет особенностей проведения нити ведет к послойному заживлению раны; 2) минимизация компрессии интрамуральных сосудов при наложении шва и нарушения процессов микроциркуляции; 3) исключение контакта шовного материала с просветом кишки и инфицирования внутренних слоев стенки.В результате при использовании предложенного способа улучшились условия заживления раны за счет равномерного распределения давления по всей нити при каждом стежке, отсутствия узлов между уровнями, более интимного прилежания серозных оболочек в области ушивания (что исключает формирование микроабсцессов) и снижения вероятности локальной ишемии и прорезывания лигатуры.
Практические рекомендации
Показания к использованию двухуровневого непрерывного шва: прободная язва передней стенки пилородуоденального сегмента ЖКТ (пилорический, базальный и корпоральный уровни); диаметр перфоративного отверстия до 2,0 см при перифокальном воспалении до 1,0 см в диаметре и диаметр перфоративного отверстия до 1,0 см при перифокальном воспалении до 2,5 см в диаметре; наличие достенотической рубцово-язвенной деформации двенадцатиперстной кишки.Противопоказания к использованию двухуровневого непрерывного шва: локализация язвы на задней и боковых стенках, в апикальном и постбульбарном отделах двенадцатиперстной кишки; стеноз с формированием псевдодивертикулов двенадцатиперстной кишки и престенотической перфорацией; каллезная язва, а также наличие «зеркальной» язвы на задней стенке с угрозой кровотечения, выявленной при эндоскопическом исследовании.












