Целью настоящего исследования явилось изучение этиологии и характера современной травмы челюстно-лицевой области.
Для изучения эпидемиологической ситуации в отделении челюстно-лицевой хирургии Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского в период с 2013 по 2015 г. проведен анализ пациентов, находившихся на стационарном лечении.
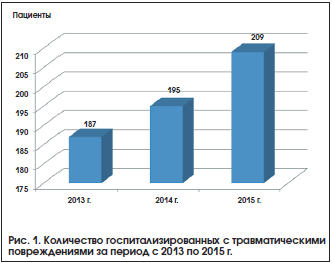
За исследуемый период из 3202 больных, госпитализированных в стационар, у 591 (18,5%) человека имели место острые травматические повреждения (рис. 1).
Пациенты с острыми травматическими повреждениями челюстно-лицевой области включали: 91 (15,4%) ребенка в возрасте до 16 лет, средний возраст – 11,8±4,9 года; 358 (60,6%) мужчин, средний возраст – 31,6±9,8 года; 142 (24%) женщины, средний возраст – 34,7±9,8 года.
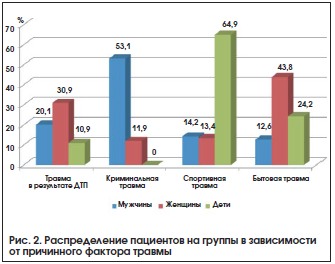
Рассмотрена взаимосвязь причины травмы, пола и возраста пациентов. Пациенты были объединены в 4 группы в зависимости от причинного фактора возникновения травмы: вследствие дорожно-транспортного происшествия, криминального события, спортивных занятий и бытовой деятельности (рис. 2). Выявлено, что мужчины наиболее часто подвергаются криминальному травматизму (р=0,01, 2), у детей, главным образом, имеют место спортивные травмы (р=0,006, 2), у женщин преобладают бытовые травмы (р=0,09, 2).
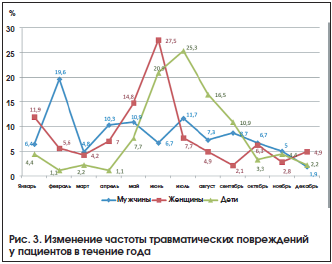
Наблюдаются сезонные колебания частоты травматических повреждений в течение года. Исследуя взаимосвязь времени получения травмы, пола и возраста пациентов, было установлено, что женщины и дети чаще получают травмы в летний период, в то время как мужчины – в зимний (рис. 3). Однако данная зависимость статистически недостоверна (р>0,05, 2).
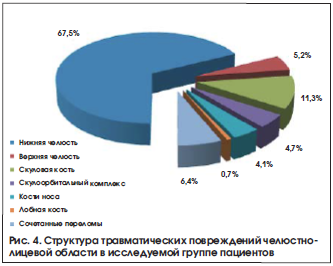
В структуре травматологической патологии число пациентов с переломами нижней челюсти составило 399 (67,5%) человек, верхней челюсти – 31 (5,2%), скуловой кости и скуловой дуги – 67 (11,3%), стенок глазницы – 28 (4,7%), костей носа – 24 (4,1%), лобной кости – 4 (0,7%), с сочетанными переломами – 38 (6,4%) (рис. 4).
Диагноз травматического повреждения челюстно-лицевой области устанавливался на основании анамнеза, объективного осмотра и результатов инструментальных методов обследования.
Пациентам с острыми травматическими повреждениями челюстно-лицевой области выполнялись необходимые диагностические исследования [17]:
• рентгенография челюстей в прямой и боковой проекциях;
• ортопантомография;
• рентгенография черепа;
• рентгенография скуловых костей;
• рентгенография костей носа;
• спиральная компьютерная томография черепа с пространственной реконструкцией изображения в формате 3D.
Анатомическая близость и функциональная связь всех элементов лица в большинстве случаев обусловливали активное привлечение к диагностике и лечению смежных специалистов соответственно характеру травмы: невролога, нейрохирурга, офтальмолога, оториноларинголога.
Лечение пациентов с острыми травматическими повреждениями челюстно-лицевой области было направлено на восстановление анатомической и функциональной целостности поврежденных структур.
Важными условиями успешного лечения служили:
• репозиция костных отломков;
• иммобилизация костных отломков на период их консолидации.
Особенности строения челюстно-лицевой области (большой объем клетчатки, хорошо развитое кровоснабжение) определяют общие характеристики травм. Острые травматические повреждения челюстно-лицевой области сопровождаются обширными и быстро нарастающими коллатеральными отеками, кровоизлияниями в ткани. Учитывая это, наряду с выполнением необходимых мероприятий по репозиции и иммобилизации костных отломков, в целях профилактики и лечения осложнений, вызванных воспалительными процессами, проводилась антибактериальная и противовоспалительная терапия.
Всем пациентам с переломом нижней челюсти в экстренном порядке выполнялась лечебная иммобилизация костных отломков методом межчелюстного шинирования либо бикортикальными винтами. При проведении остеосинтеза нижней челюсти предпочтение отдавалось использованию титановых пластин, которые обеспечивают высокую стабильность фиксации. Кроме этого в клинике применяются также спица Киршнера, титановая сетка, титановая проволока. Остеосинтез осуществлялся как внутри-, так и внеротовым доступом в зависимости от клинической ситуации.
Больным с переломом альвеолярного отростка нижней или верхней челюсти в экстренном порядке проводилась иммобилизация шиной-каппой или гладкой шиной-скобой. В случае неудовлетворительной репозиции костных отломков проводился остеосинтез титановыми мини-пластинами.
Пациентам с переломом верхней челюсти в экстренном порядке выполнялась иммобилизация костных отломков посредством межчелюстного шинирования или бикортикальными винтами. В максимально ранние сроки после госпитализации при неправильном положении костных отломков выполнялся остеосинтез титановыми мини-пластинами, титановой сеткой.
Пациентам с линейным переломом скуловой кости со смещением отломков выполнялась закрытая репозиция скуловой кости элеватором или крючком Лимберга. У пациентов с оскольчатым переломом скуловой кости или с давностью травмы свыше 2-х недель проводились открытая репозиция костных отломков и остеосинтез спицей Киршнера, титановыми мини-пластинами или титановой сеткой.
Тактика лечения перелома стенки глазницы определялась клинической картиной и наличием смещения костных отломков. У пациентов со смещением костных отломков, но без клинических симптомов (диплопия, экзофтальм, энофтальм, гипофтальм, ограничение объема активных и пассивных движений глаза) проводилось динамическое наблюдение до момента спадения отека мягких тканей на фоне проводимой антибактериальной и противовоспалительной терапии. В случае появления клинических симптомов пациентам выполнялось оперативное вмешательство. Хирургическое лечение выполнялось также у пациентов со смещением костных отломков и одновременным проявлением клинических симптомов, а также у пациентов с ущемлением мягких тканей в линии перелома. Оперативное лечение у пациентов с переломом стенки глазницы было направлено на реконструкцию стенок глазницы имплантатами, аллопластическими материалами, аутотрансплантатами.
Пациентам с переломом костей носа выполнялась либо закрытая репозиция костей носа (ручная и элеваторами), либо открытая репозиция костных отломков титановыми мини-пластинами.
Пациентам с переломом лобной кости выполнен остеосинтез последней посредством титановых мини-пластин и титановой сетки.
В комплексном лечении острых травматических повреждений челюстно-лицевой области в зависимости от тяжести травмы, характера и локализации перелома пациентам назначается противовоспалительная, антибактериальная, гипосенсибилизирующая, остеостимулирующая терапия. Важное значение имеет применение гипербарической оксигенации, лечебной физкультуры, физиотерапии, функциональных методов ведения больного. Перспективным является применение L-лизина эсцината. Эффективность препарата объясняется его противоотечным действием, связанным со снижением проницаемости сосудистой стенки и улучшением венозного оттока. L-лизина эсцинат обладает стабилизирующим действием на мембраны клеток, снижает активность лизосомальных ферментов, принимающих непосредственное участие в воспалительном процессе. Кроме того, препарат блокирует эффекты фосфолипазы А2, гистамина и серотонина, которые являются ключевыми веществами в развитии воспалительной реакции, связанной с повреждением мембран клеток различными факторами при ишемии, инфекции и травме. Комплексный эффект препарата L-лизина эсцината апробирован в нейрохирургической, неврологической, травматологической практике, ангиологии и флебологии [5].
Таким образом, количество травматологических больных в структуре челюстно-лицевых заболеваний составляет 18,5%. Чаще всего травматические повреждения встречаются в наиболее трудоспособном возрасте: средний возраст мужчин – 31,6±9,8 года, женщин – 34,7±9,8 года. Наибольшее количество травм – 67,5% – приходится на переломы нижней челюсти. Лечение данных пациентов должно быть комплексным, направленным на восстановление анатомической и функциональной целостности поврежденных структур, а также, учитывая особенности строения челюстно-лицевой области, должно включать мероприятия по профилактике и лечению осложнений воспалительного характера.












