–У–µ–Љ–Њ—А—А–Њ–є (–У) – –њ–Њ–≤—Б–µ–Љ–µ—Б—В–љ–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ, –Ї–Њ—В–Њ—А–Њ–µ –њ—А–Є–љ–Њ—Б–Є—В –Љ–љ–Њ–ґ–µ—Б—В–≤–Њ —В–µ–ї–µ—Б–љ—Л—Е –Є –і—Г—И–µ–≤–љ—Л—Е —Б—В—А–∞–і–∞–љ–Є–є, –ї–Є—И–∞–µ—В —В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –Є –њ—А–Є–≤–Њ–і–Є—В –Ї —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–Љ –Љ–∞—В–µ—А–Є–∞–ї—М–љ—Л–Љ —В—А–∞—В–∞–Љ, —Б–љ–Є–ґ–∞–µ—В –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є. –Ґ–∞–Ї–∞—П —Б–Є—В—Г–∞—Ж–Є—П –Ї–∞–ґ–µ—В—Б—П —Б–Њ–≤–µ—А—И–µ–љ–љ–Њ –љ–µ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–є –љ–Є –Њ–±—К–µ–Љ—Г –љ–∞—Г—З–љ—Л—Е –Ј–љ–∞–љ–Є–є –Њ–± —Н—В–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–Є, –љ–Є —Г—А–Њ–≤–љ—О —А–∞–Ј–≤–Є—В–Є—П —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л.
–Ф–µ–є—Б—В–≤–Є—В–µ–ї—М–љ–Њ, –њ–Њ—З–µ–Љ—Г —Б–µ–≥–Њ–і–љ—П, –Ј–љ–∞—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤—Б–µ –Њ–± –∞–љ–∞—В–Њ–Љ–Є–Є, —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є–Є –Є —Д—Г–љ–Ї—Ж–Є–Є –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Б–њ–ї–µ—В–µ–љ–Є–є, –Є–Ј—Г—З–Є–≤ —Н—В–Є–Њ–њ–∞—В–Њ–≥–µ–љ–µ–Ј –У, –Љ–µ–і–Є—Ж–Є–љ–∞ –љ–µ —Г–Љ–µ–µ—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ, –љ–µ–Є–љ–≤–∞–Ј–Є–≤–љ–Њ –Є —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є –љ–µ–Њ–±—А–µ–Љ–µ–љ–Є—В–µ–ї—М–љ–Њ –Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞—В—М —Н—В–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ? –°—А–µ–і–Є –Љ–љ–Њ–ґ–µ—Б—В–≤–∞ –њ—А–Є–≤–Њ–і—П—Й–Є—Е –Ї —Н—В–Њ–Љ—Г –њ—А–Њ—Д–µ—Б—Б–Є–Њ–љ–∞–ї—М–љ—Л—Е, —Б–Њ—Ж–Є–∞–ї—М–љ—Л—Е –Є –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–Є—З–Є–љ –љ–∞–Є–±–Њ–ї–µ–µ –≤–∞–ґ–љ—Л–Љ–Є –љ–∞–Љ –Ї–∞–ґ—Г—В—Б—П –і–≤–µ, –Ї–∞—Б–∞—О—Й–Є–µ—Б—П –ї–µ—З–µ–љ–Є—П –Њ—Б—В—А–Њ–≥–Њ –≥–µ–Љ–Њ—А—А–Њ—П (–Ю–У). –Т–Њ––њ–µ—А–≤—Л—Е, –њ–∞—Ж–Є–µ–љ—В—Л —Б –љ–µ–Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–Љ –Ю–У –љ–∞ –љ–∞—З–∞–ї—М–љ—Л—Е —Б—В–∞–і–Є—П—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —А–µ–і–Ї–Њ –Њ–±—А–∞—Й–∞—О—В—Б—П –Ј–∞ –њ—А–Њ—Д–µ—Б—Б–Є–Њ–љ–∞–ї—М–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й—М—О. –Ф—Г–Љ–∞–µ—В—Б—П, —З—В–Њ –±–Њ–ї—М–љ—Л–µ –і–µ–ї–∞–ї–Є –±—Л —Н—В–Њ —З–∞—Й–µ, –µ—Б–ї–Є –±—Л –ї–µ—З–µ–љ–Є–µ –Ю–У –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї–Є –љ–µ —В–Њ–ї—М–Ї–Њ —Е–Є—А—Г—А–≥–Є –Є –њ—А–Њ–Ї—В–Њ–ї–Њ–≥–Є, –љ–Њ –Є —Б–µ–Љ–µ–є–љ—Л–µ –≤—А–∞—З–Є –Є —В–µ—А–∞–њ–µ–≤—В—Л. –Т–Њ––≤—В–Њ—А—Л—Е, –ї–µ—З–µ–љ–Є–µ –Ю–У –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –љ–µ –љ–Њ—Б–Є—В –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –Є —Б–Є—Б—В–µ–Љ–љ–Њ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞, –Ј–∞–Ї–∞–љ—З–Є–≤–∞—П—Б—М, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ —Б –Њ–±–Њ—Б—В—А–µ–љ–Є–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–µ–µ–Љ—Б—В–≤–µ–љ–љ–Њ—Б—В–Є –Љ–µ–ґ–і—Г —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–µ–є –Њ—Б—В—А–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –Є –њ—А–Њ—В–Є–≤–Њ—А–µ—Ж–Є–і–Є–≤–љ—Л–Љ –ї–µ—З–µ–љ–Є–µ–Љ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –Ю–У –љ–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В.
–Ч–∞–і–∞—З–µ–є –љ–∞—Б—В–Њ—П—Й–µ–є –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є —П–≤–ї—П–µ—В—Б—П –Њ–±–Ј–Њ—А –Љ–µ—В–Њ–і–Њ–≤ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Њ–±–Њ—Б—В—А–µ–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Б–Њ–Ј–і–∞–љ–Є–µ –∞–ї–≥–Њ—А–Є—В–Љ–∞ –≤—Л–±–Њ—А–∞ –њ—А–Њ–≥—А–∞–Љ–Љ—Л –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Ю–У.
–≠—В–Є–Њ–ї–Њ–≥–Є—П –Є –њ–∞—В–Њ–≥–µ–љ–µ–Ј –Њ—Б—В—А–Њ–≥–Њ –≥–µ–Љ–Њ—А—А–Њ—П
–Т —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ–є –µ–≤—А–Њ–њ–µ–є—Б–Ї–Њ–є –Љ–µ–і–Є—Ж–Є–љ–µ –Ї–∞–≤–µ—А–љ–Њ–Ј–љ—Л–µ —Б–њ–ї–µ—В–µ–љ–Є—П, –Њ–Ї—А—Г–ґ–∞—О—Й–Є–µ –∞–љ–∞–ї—М–љ—Л–є –Ї–∞–љ–∞–ї, –±—Л–ї–Є –Њ–±–љ–∞—А—Г–ґ–µ–љ—Л –Є –Є–Ј—Г—З–µ–љ—Л —В–Њ–ї—М–Ї–Њ –≤ 18 –≤–µ–Ї–µ, –Ї–Њ–≥–і–∞ –±—Л–ї–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ —Н—В–Є —Б–Њ—Б—Г–і–Є—Б—В—Л–µ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П —Б–Њ–і–µ—А–ґ–∞—В –Є –≤–µ–љ—Л, –Є –∞—А—В–µ—А–Є–Є. –Ю–Ї–∞–Ј–∞–ї–Њ—Б—М, —З—В–Њ —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —А–Њ–ї—М—О –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Б–њ–ї–µ—В–µ–љ–Є–є —П–≤–ї—П–µ—В—Б—П —А–µ–≥—Г–ї—П—Ж–Є—П –Ї—А–Њ–≤–µ–љ–∞–њ–Њ–ї–љ–µ–љ–Є—П –≤ –Њ–±–ї–∞—Б—В–Є –∞–љ–∞–ї—М–љ–Њ–≥–Њ –Ї–∞–љ–∞–ї–∞, —З—В–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –і–ї—П –љ–Њ—А–Љ–∞–ї—М–љ–Њ–≥–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є: —Г–і–µ—А–ґ–∞–љ–Є—П –Ї–∞–ї–Њ–≤—Л—Е –Љ–∞—Б—Б –Є –і–µ—Д–µ–Ї–∞—Ж–Є–Є, –Њ–±–µ—Б–њ–µ—З–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –Є–Љ–Љ—Г–љ–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞ –Љ–µ–ґ–і—Г –≤–љ—Г—В—А–µ–љ–љ–µ–є —Б—А–µ–і–Њ–є –Њ—А–≥–∞–љ–Є–Ј–Љ–∞ –Є –Њ–Ї—А—Г–ґ–∞—О—Й–Є–Љ –Љ–Є—А–Њ–Љ. –Ю–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤ (–і—А—Г–≥–Є–Љ–Є —Б–ї–Њ–≤–∞–Љ–Є – –≥–µ–Љ–Њ—А—А–Њ—П) –Є–Ј —Б–Њ—Б—Г–і–Њ–≤ —Б–њ–ї–µ—В–µ–љ–Є–є –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –≤—Б–ї–µ–і—Б—В–≤–Є–µ –Є—Е –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П, —В—А–Њ–Љ–±–Њ–Ј–∞ –Є —Б–Ї–ї–µ—А–Њ–Ј–Є—А–Њ–≤–∞–љ–Є—П, –Ї–Њ—В–Њ—А—Л–µ —А–∞–Ј–≤–Є–≤–∞—О—В—Б—П –њ–Њ–і –≤–ї–Є—П–љ–Є–µ–Љ —А—П–і–∞ –њ—А–Є—З–Є–љ. –Ъ –Є—Е —З–Є—Б–ї—Г —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ –Њ—В–љ–Њ—Б—П—В —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –Ј–∞–њ–Њ—А —Б —А–µ–≥—Г–ї—П—А–љ—Л–Љ –љ–∞—В—Г–ґ–Є–≤–∞–љ–Є–µ–Љ –њ—А–Є –і–µ—Д–µ–Ї–∞—Ж–Є–Є, –Љ–∞–ї–Њ–њ–Њ–і–≤–Є–ґ–љ—Л–є –Є –Њ—Б–Њ–±–µ–љ–љ–Њ «—Б–Є–і—П—З–Є–є» –Њ–±—А–∞–Ј –ґ–Є–Ј–љ–Є, –Њ–ґ–Є—А–µ–љ–Є–µ, –∞ —В–∞–Ї–ґ–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М. –Ф—А—Г–≥–Є–Љ–Є —Б–ї–Њ–≤–∞–Љ–Є, –њ–Њ—П–≤–ї–µ–љ–Є–µ –У –Љ–Њ–ґ–µ—В –њ—А–Њ–Є–Ј–Њ–є—В–Є –њ—А–Є –њ–µ—А–Љ–∞–љ–µ–љ—В–љ–Њ–Љ, –∞ –Є–љ–Њ–≥–і–∞ – –≤–љ–µ–Ј–∞–њ–љ–Њ–Љ, –љ–Њ –Њ—З–µ–љ—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ–Љ –њ–Њ–≤—Л—И–µ–љ–Є–Є –≤–љ—Г—В—А–Є–±—А—О—И–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, –љ–∞—А—Г—И–∞—О—Й–µ–Љ –Њ—В—В–Њ–Ї –≤–µ–љ–Њ–Ј–љ–Њ–є –Ї—А–Њ–≤–Є –Є–Ј –∞–љ–Њ—А–µ–Ї—В–∞–ї—М–љ–Њ–є –Ј–Њ–љ—Л.
–Я—А–Є –љ–∞—А—Г–ґ–љ–Њ–Љ –Є –≤–љ—Г—В—А–µ–љ–љ–µ–Љ –У –≤–ї–Є—П–љ–Є–µ –Є–Ј–≤–µ—Б—В–љ—Л—Е —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –љ–µ–Њ–і–Є–љ–∞–Ї–Њ–≤–Њ, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є—П –≤–µ–љ–Њ–Ј–љ–Њ–≥–Њ –Є –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—В—В–Њ–Ї–∞ –Є–Ј –∞–љ–Њ—А–µ–Ї—В–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є —В–∞–Ї–ґ–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —А–∞–Ј–ї–Є—З–∞–µ—В—Б—П. –Т–µ–љ–Њ–Ј–љ—Л–є –Њ—В—В–Њ–Ї –Њ—В –≤–љ—Г—В—А–µ–љ–љ–Є—Е –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Б–њ–ї–µ—В–µ–љ–Є–є –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П —З–µ—А–µ–Ј –њ–Њ—А—В–∞–ї—М–љ—Г—О —Б–Є—Б—В–µ–Љ—Г. –Ю—В—В–Њ–Ї –Є–Ј –љ–∞—А—Г–ґ–љ—Л—Е —Б–њ–ї–µ—В–µ–љ–Є–є –Є –Ј–Њ–љ, —А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є—Е—Б—П –љ–Є–ґ–µ –Ј—Г–±—З–∞—В–Њ–є –ї–Є–љ–Є–Є, –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –≤ —Б–Є—Б—В–µ–Љ—Г –љ–Є–ґ–љ–µ–є –њ–Њ–ї–Њ–є –≤–µ–љ—Л. –Т–µ–љ–Њ–Ј–љ–∞—П –Ї—А–Њ–≤—М –Є–Ј –∞–љ–Њ—А–µ–Ї—В–∞–ї—М–љ–Њ–≥–Њ —Б–Њ–µ–і–Є–љ–µ–љ–Є—П –Љ–Њ–ґ–µ—В –њ–Њ—Б—В—Г–њ–∞—В—М –Ї–∞–Ї –≤ –њ–Њ—А—В–∞–ї—М–љ—Г—О, —В–∞–Ї –Є –≤ –Ї–∞–≤–∞–ї—М–љ—Г—О —Б–Є—Б—В–µ–Љ—Г. –Ґ–Њ–Ї –ї–Є–Љ—Д—Л –Њ—В –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є –љ–∞–њ—А–∞–≤–ї—П–µ—В—Б—П –Ї –љ–Є–ґ–љ–Є–Љ –±—А—Л–ґ–µ–µ—З–љ—Л–Љ –Є –њ–∞—А–∞–∞–Њ—А—В–∞–ї—М–љ—Л–Љ —Г–Ј–ї–∞–Љ, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є–µ —Б–Њ—Б—Г–і—Л –Њ—В –∞–љ–∞–ї—М–љ–Њ–≥–Њ –Ї–∞–љ–∞–ї–∞ –њ–Њ–і—Е–Њ–і—П—В –Ї –≤–љ—Г—В—А–µ–љ–љ–Є–Љ –њ–Њ–і–≤–Ј–і–Њ—И–љ—Л–Љ –Є –њ–∞—Е–Њ–≤—Л–Љ —Г–Ј–ї–∞–Љ, –Ї –Ј–∞–і–љ–µ–є —Б—В–µ–љ–Ї–µ –≤–ї–∞–≥–∞–ї–Є—Й–∞. –≠—В–Є –∞–љ–∞—В–Њ–Љ–Њ–—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —А–∞–Ј–ї–Є—З–Є—П –Њ–њ—А–µ–і–µ–ї—П—О—В –њ—А–Є –≤–љ—Г—В—А–µ–љ–љ–µ–Љ –Є –љ–∞—А—Г–ґ–љ–Њ–Љ –У —А–∞–Ј–ї–Є—З–љ—Л–µ –њ—Г—В–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–Є, —В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ–і—Г–Ї—В–Њ–≤ –Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –≤–µ—Й–µ—Б—В–≤, –∞ —В–∞–Ї–ґ–µ –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞—О—В –Њ—В–ї–Є—З–Є—П –≤ –њ—А–Њ–≥–љ–Њ–Ј–µ –Є –Є—Б—Е–Њ–і–∞—Е –Ю–У.
–°—А–µ–і–Є –њ—А–Є—З–Є–љ –≤–љ—Г—В—А–µ–љ–љ–µ–≥–Њ –У –Њ—Б–Њ–±–Њ–µ –Љ–µ—Б—В–Њ –Ј–∞–љ–Є–Љ–∞–µ—В —Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –њ–Њ—А—В–∞–ї—М–љ–∞—П –≥–Є–њ–µ—А—В–Њ–љ–Є—П, –∞ —В–∞–Ї–ґ–µ —А–∞–Ј–ї–Є—З–љ–Њ–≥–Њ –≥–µ–љ–µ–Ј–∞ —Б—Г–±–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –њ—А–Њ—В–µ–Ї–∞—О—Й–Є–µ –љ–∞—А—Г—И–µ–љ–Є—П –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞ –≤ —Б–Є—Б—В–µ–Љ–µ –≤–Њ—А–Њ—В–љ–Њ–є –≤–µ–љ—Л (–≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –њ—А–Є —А–µ–≥—Г–ї—П—А–љ–Њ–Љ –њ–µ—А–µ–µ–і–∞–љ–Є–Є, —Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є–Є –∞–ї–Ї–Њ–≥–Њ–ї—П, –њ—А–Є–µ–Љ–µ –∞–љ–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е —Б—В–µ—А–Њ–Є–і–Њ–≤, –Ї–Њ–љ—В—А–∞—Ж–µ–њ—В–Є–≤–Њ–≤ –Є –і—А—Г–≥–Є—Е —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є—П—Е). –†–∞–Ј–≤–Є—В–Є—О –љ–∞—А—Г–ґ–љ–Њ–≥–Њ –У, –љ–µ—Б–Њ–Љ–љ–µ–љ–љ–Њ, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–µ —В—А–∞–≤–Љ—Л –Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –∞–љ–Њ—А–µ–Ї—В–∞–ї—М–љ–Њ–є –Ј–Њ–љ—Л –Є –Њ—А–≥–∞–љ–Њ–≤ –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞, —В–∞–Ї–Є–µ –Ї–∞–Ї –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–є —Б–∞–ї—М–њ–Є–љ–≥–Њ–Њ—Д–Њ—А–Є—В, –њ—А–Њ—Б—В–∞—В–Є—В –Є–ї–Є —Ж–Є—Б—В–Є—В, –њ—А–Є–≤–Њ–і—П—Й–Є–µ –Ї –љ–∞—А—Г—И–µ–љ–Є—О –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є–Ї–Є –Є –ї–Є–Љ—Д–Њ–≥–µ–љ–љ–Њ–Љ—Г —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є—О –Є–љ—Д–µ–Ї—Ж–Є–Є –≤ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л–µ —Б–њ–ї–µ—В–µ–љ–Є—П. –Э–µ–Љ–∞–ї–Њ–≤–∞–ґ–љ—Г—О —А–Њ–ї—М –≤ —А–∞–Ј–≤–Є—В–Є–Є –У –Є–≥—А–∞–µ—В –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–∞—П –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –Ї —Н—В–Њ–Љ—Г –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—О [1,2]. –Т–њ—А–Њ—З–µ–Љ, –њ–Њ –Љ–љ–µ–љ–Є—О –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є, —Н—В–Є–Њ–ї–Њ–≥–Є—П –У –µ—Й–µ –љ–µ –Є–Ј—Г—З–µ–љ–∞ –≤ –њ–Њ–ї–љ–Њ–є –Љ–µ—А–µ, –Є —Б—А–µ–і–Є —Д–∞–Ї—В–Њ—А–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ —В–µ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є –Љ–Њ–≥—Г—В –±—Л—В—М —Б–≤—П–Ј–∞–љ—Л —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –У, –љ–∞–Є–±–Њ–ї—М—И–µ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П –Ј–∞—Б–ї—Г–ґ–Є–≤–∞–µ—В –Є–Ј—Г—З–µ–љ–Є–µ –Є–Љ–µ–љ–љ–Њ –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л—Е, —Б–Њ—Ж–Є–∞–ї—М–љ—Л—Е –Є –Ї—Г–ї—М—В—Г—А–∞–ї—М–љ—Л—Е –∞—Б–њ–µ–Ї—В–Њ–≤ –њ—А–Њ–±–ї–µ–Љ—Л.
–†–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—П –њ–∞—В–Њ–≥–µ–љ–µ–Ј –У –љ–∞ –Ї–ї–µ—В–Њ—З–љ–Њ–Љ —Г—А–Њ–≤–љ–µ, –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є —Б—Е–Њ–і—П—В—Б—П –≤–Њ –Љ–љ–µ–љ–Є–Є, —З—В–Њ –≤ –Њ—Б–љ–Њ–≤–µ –ї—О–±–Њ–є –Є–Ј —Д–Њ—А–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –ї–µ–ґ–Є—В –≥–Є–њ–Њ–Ї—Б–Є—П —Н–љ–і–Њ—В–µ–ї–Є—П, –≤—Л—Б—В–Є–ї–∞—О—Й–µ–≥–Њ –≤–љ—Г—В—А–µ–љ–љ—О—О –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—М –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е –≤–µ–љ, –Ї–Њ—В–Њ—А–∞—П —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –≤—Б–ї–µ–і—Б—В–≤–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –Ј–∞—Б—В–Њ—П –Ї—А–Њ–≤–Є –≤ —Б–Њ—Б—Г–і–∞—Е —Б–њ–ї–µ—В–µ–љ–Є–є [3,4]. –Я–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ –Є –∞–Ї—В–Є–≤–∞—Ж–Є—П —Н–љ–і–Њ—В–µ–ї–Є—П –њ—А–Є –≥–Є–њ–Њ–Ї—Б–Є–Є –Ј–∞–њ—Г—Б–Ї–∞–µ—В –Ї–∞—Б–Ї–∞–і –Ї–ї–µ—В–Њ—З–љ—Л—Е –Є –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є, –њ—А–Є–≤–Њ–і—П—Й–Є—Е –Ї –≤–Њ—Б–њ–∞–ї–µ–љ–Є—О –≤–µ–љ–Њ–Ј–љ–Њ–є —Б—В–µ–љ–Ї–Є –Є —В—А–Њ–Љ–±–Њ–Ј—Г –≤–µ–љ—Л, —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –µ–µ —Б–Ї–ї–µ—А–Њ–Ј–Є—А–Њ–≤–∞–љ–Є–µ–Љ –Є –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ–Љ —Г–Ј–ї–Њ–≤ –≤ –Љ–µ—Б—В–∞—Е –љ–∞–Є–±–Њ–ї—М—И–µ–≥–Њ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П. –Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –≤ —А–∞–Љ–Ї–∞—Е —Н—В–Њ–є –Ї–Њ–љ—Ж–µ–њ—Ж–Є–Є –µ–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ —А–∞–і–Є–Ї–∞–ї—М–љ—Л–Љ —Б—А–µ–і—Б—В–≤–Њ–Љ –±–Њ—А—М–±—Л —Б –У —П–≤–ї—П–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –±–Њ—А—М–±–∞ —Б –Ј–∞—Б—В–Њ–µ–Љ –≤–µ–љ–Њ–Ј–љ–Њ–є –Ї—А–Њ–≤–Є –≤ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Б–њ–ї–µ—В–µ–љ–Є—П—Е. –Ю–і–љ–∞–Ї–Њ, –Ї–∞–Ї –±—Л–ї–Њ –і–Њ–Ї–∞–Ј–∞–љ–Њ –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–µ–≥–Њ –і–µ—Б—П—В–Є–ї–µ—В–Є—П, –≤ —А–∞—Б—Б–Љ–Њ—В—А–µ–љ–љ–Њ–є –≤—Л—И–µ —Ж–µ–њ–Њ—З–Ї–µ —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є –љ–∞ –Ј–∞—Б—В–Њ–є –Ї—А–Њ–≤–Є –Є–Љ–µ–µ—В—Б—П –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –Ї–ї—О—З–µ–≤—Л—Е —В–Њ—З–µ–Ї, —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ –Ї–Њ—В–Њ—А—Л–µ —В–∞–Ї–ґ–µ —Б–њ–Њ—Б–Њ–±–љ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ —Г–Љ–µ–љ—М—И–∞—В—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –Љ–µ—Б—В–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –љ–∞ —Б–∞–Љ—Л—Е —А–∞–љ–љ–Є—Е —Н—В–∞–њ–∞—Е –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –≤–µ–љ–Њ–Ј–љ–Њ–є —Б—В–µ–љ–Ї–Є. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –Є–Љ–µ–љ–љ–Њ –љ–∞ —Н—В–Є –Ј–≤–µ–љ—М—П —А–∞–Ј–≤–Є—В–Є—П –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –≤ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Б–Њ—Б—Г–і–∞—Е –Њ–Ї–∞–Ј—Л–≤–∞—О—В —В–∞–Ї –љ–∞–Ј—Л–≤–∞–µ–Љ—Л–µ —Д–ї–µ–±–Њ—В—А–Њ–њ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞. –Ъ –Є—Е —З–Є—Б–ї—Г –њ—А–Є–љ–∞–і–ї–µ–ґ–∞—В —В–∞–Ї–Є–µ –њ—А–Є—А–Њ–і–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞, –Ї–∞–Ї —Н—Б—Ж–Є–љ, –і–Є–Њ—Б–Љ–Є–љ –Є —А—Г—В–Є–љ. –Т —З–∞—Б—В–љ–Њ—Б—В–Є, —Н—Б—Ж–Є–љ, –њ–Њ–ї—Г—З–∞–µ–Љ—Л–є –Є–Ј —Б–µ–Љ—П–љ –Ї–Њ–љ—Б–Ї–Њ–≥–Њ –Ї–∞—И—В–∞–љ–∞ (Aesculus hippocastanum L.), —Б–њ–Њ—Б–Њ–±–µ–љ –Ј–љ–∞—З–Є–Љ–Њ –њ–Њ–≤—Л—И–∞—В—М —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В—М —Н–љ–і–Њ—В–µ–ї–Є—П –≤–µ–љ –Ї –≥–Є–њ–Њ–Ї—Б–Є–Є [5]. –Т–Њ–Ј–і–µ–є—Б—В–≤—Г—П –љ–∞ –Ї–ї–µ—В–Ї–Є —Н–љ–і–Њ—В–µ–ї–Є—П –љ–∞ –Љ–Њ–ї–µ–Ї—Г–ї—П—А–љ–Њ–Љ —Г—А–Њ–≤–љ–µ, —Н—Б—Ж–Є–љ –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞–µ—В –њ–Њ—П–≤–ї–µ–љ–Є–µ –і–≤—Г—Е –≥–ї–∞–≤–љ—Л—Е –њ—Г—Б–Ї–Њ–≤—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –Њ—Б—В—А–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –≤–µ–љ–Њ–Ј–љ–Њ–є —Б—В–µ–љ–Ї–Є: –њ–∞–і–µ–љ–Є—П —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –Р–Ґ–§ –Є –∞–Ї—В–Є–≤–Є–Ј–∞—Ж–Є—О —Д–Њ—Б—Д–Њ–ї–Є–њ–∞–Ј—Л –Р2, –Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ–є –Ј–∞ —Б–Є–љ—В–µ–Ј –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П. –С–ї–Њ–Ї–Є—А—Г—П —А–∞–Ј–≤–Є—В–Є–µ –Њ—Б—В—А–Њ–≥–Њ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П —Н–љ–і–Њ—В–µ–ї–Є—П, —Н—Б—Ж–Є–љ, —В–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–µ–њ—П—В—Б—В–≤—Г–µ—В –і–µ–≥—А–∞–і–∞—Ж–Є–Є –Љ—Г–Ї–Њ–њ–Њ–ї–Є—Б–∞—Е–∞—А–Є–і–Њ–≤ –Є –њ–Њ–і–і–µ—А–ґ–Є–≤–∞–µ—В —В–Њ–љ—Г—Б –Љ—Л—И–µ—З–љ—Л—Е —Н–ї–µ–Љ–µ–љ—В–Њ–≤ –≤–µ–љ–Њ–Ј–љ–Њ–є —Б—В–µ–љ–Ї–Є, –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞–µ—В –∞–і–≥–µ–Ј–Є—О –љ–µ–є—В—А–Њ—Д–Є–ї–Њ–≤ –Є —В—А–Њ–Љ–±–Њ—Ж–Є—В–Њ–≤ –Ї –Є–љ—В–Є–Љ–µ —Б–Њ—Б—Г–і–Њ–≤ [3,5].
–Ш–Ј—Г—З–µ–љ–Є–µ –≤ –њ–Њ—Б–ї–µ–і–љ–µ–Љ –і–µ—Б—П—В–Є–ї–µ—В–Є–Є 20 –≤–µ–Ї–∞ —В–Њ–љ–Ї–Є—Е –Љ–Њ–ї–µ–Ї—Г–ї—П—А–љ—Л—Е –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –У –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ —Б –љ–∞—Г—З–љ–Њ–є —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П –Њ–±—К—П—Б–љ–Є—В—М –Є–Ј–≤–µ—Б—В–љ–Њ–µ —Б –∞–љ—В–Є—З–љ—Л—Е –≤—А–µ–Љ–µ–љ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–µ, –њ—А–Њ—В–Є–≤–Њ–Њ—В–µ—З–љ–Њ–µ –Є –≤–µ–љ–Њ—В–Њ–љ–Є–Ј–Є—А—Г—О—Й–µ–µ –і–µ–є—Б—В–≤–Є–µ –њ—А–Є—А–Њ–і–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Н—Б—Ж–Є–љ–∞ –Є –±–Є–Њ—Д–ї–∞–≤–Њ–љ–Њ–Є–і–Њ–≤ –њ—А–Є —Н—В–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–Є. –Т–Њ –≤—Б–µ–Љ –Љ–Є—А–µ —Н—В–Є –љ–∞—Г—З–љ—Л–µ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Б—В–Є–Љ—Г–ї–Є—А–Њ–≤–∞–ї–Є —В–∞–Ї–ґ–µ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –Њ–≥—А–Њ–Љ–љ–Њ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –љ–∞—Ж–µ–ї–µ–љ–љ—Л—Е –љ–∞ –Є–Ј—Г—З–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є–Є, —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Д–ї–µ–±–Њ—В—А–Њ–њ–љ—Л—Е —Б—А–µ–і—Б—В–≤ –њ—А–Є –У –Є –≤–∞—А–Є–Ї–Њ–Ј–љ–Њ–є –±–Њ–ї–µ–Ј–љ–Є –≤–µ–љ –љ–Є–ґ–љ–Є—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є. –Ш—В–Њ–≥–Є –Љ–љ–Њ–ґ–µ—Б—В–≤–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ—А–µ–і–њ—А–Є–љ—П—В—Л—Е –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —В—А–µ–±–Њ–≤–∞–љ–Є—П–Љ–Є –Љ–µ–і–Є—Ж–Є–љ—Л, –Њ—Б–љ–Њ–≤–∞–љ–љ–Њ–є –љ–∞ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М—Б—В–≤–∞—Е, –њ–Њ–Ј–≤–Њ–ї—П—О—В —Г—В–≤–µ—А–ґ–і–∞—В—М, —З—В–Њ —Б–Є—Б—В–µ–Љ–љ–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Д–ї–µ–±–Њ—В—А–Њ–њ–љ—Л—Е —Б—А–µ–і—Б—В–≤ —П–≤–ї—П–µ—В—Б—П –≤–∞–ґ–љ–µ–є—И–µ–є —З–∞—Б—В—М—О –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —Н—В–Є–Њ–њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–є –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–Њ—А–Љ –У.
–Я—А–Є –Њ—Б—В—А–Њ–Љ –У —Б–Є—Б—В–µ–Љ–љ–∞—П —Д–ї–µ–±–Њ—В—А–Њ–њ–љ–∞—П —В–µ—А–∞–њ–Є—П –њ–Њ–Ј–≤–Њ–ї—П–µ—В:
- —Г–ї—Г—З—И–Є—В—М –Є—Б—Е–Њ–і—Л –Ю–У
- —Б–љ–Є–Ј–Є—В—М —З–∞—Б—В–Њ—В—Г –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Є –њ–Њ—В—А–µ–±–љ–Њ—Б—В—М –≤ —Н–Ї—Б—В—А–µ–љ–љ–Њ–Љ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–Љ –ї–µ—З–µ–љ–Є–Є –Ю–У
- —Б–Њ–Ї—А–∞—В–Є—В—М –њ–Њ—В—А–µ–±–љ–Њ—Б—В—М –≤ –њ–ї–∞–љ–Њ–≤–Њ–Љ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–Љ –ї–µ—З–µ–љ–Є–Є –У
- —Б–љ–Є–Ј–Є—В—М –Љ–∞—В–µ—А–Є–∞–ї—М–љ—Л–µ –Є –≤—А–µ–Љ–µ–љ–љ—Л–µ –њ–Њ—В–µ—А–Є, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–µ –Ю–У
- —Г–Љ–µ–љ—М—И–Є—В—М –њ—Б–Є—Е–Є—З–µ—Б–Ї–Є–µ –Є —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –њ–Њ—В–µ—А–Є –Є –њ–Њ–≤—Л—Б–Є—В—М –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Б—В—А–∞–і–∞—О—Й–Є—Е –У.
–° –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П –≤–∞–ґ–љ–µ–є—И–Є–Љ —А–µ–Ј—Г–ї—М—В–∞—В–Њ–Љ —Н—В–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —П–≤–Є–ї–Њ—Б—М —Б–Њ–Ј–і–∞–љ–Є–µ —А–µ–ґ–Є–Љ–Њ–≤ –Є –∞–ї–≥–Њ—А–Є—В–Љ–Њ–≤ —Д–ї–µ–±–Њ—В—А–Њ–њ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ—А–Є —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–Њ—А–Љ–∞—Е –Ю–У.
–Ъ–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П –Є –Ї–ї–Є–љ–Є–Ї–Њ––Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Д–Њ—А–Љ—Л –Њ—Б—В—А–Њ–≥–Њ –≥–µ–Љ–Њ—А—А–Њ—П
–Ъ–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ, –У —А–∞–Ј–і–µ–ї—П—О—В –љ–∞ 2 –≤–Є–і–∞ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤ –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –Ј—Г–±—З–∞—В–Њ–є –ї–Є–љ–Є–Є –∞–љ–∞–ї—М–љ–Њ–≥–Њ –Ї–∞–љ–∞–ї–∞. –Я—А–Є –≤–љ—Г—В—А–µ–љ–љ–µ–Љ –≥–µ–Љ–Њ—А—А–Њ–µ (–Т–У) —Г–Ј–ї—Л —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ—Л –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–µ–µ –Ј—Г–±—З–∞—В–Њ–є –ї–Є–љ–Є–Є –∞–љ–∞–ї—М–љ–Њ–≥–Њ –Ї–∞–љ–∞–ї–∞, –њ–Њ–і —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Њ–є, –њ–Њ–Ї—А—Л—В–Њ–є –њ–µ—А–µ—Е–Њ–і–љ—Л–Љ –Є —Ж–Є–ї–Є–љ–і—А–Є—З–µ—Б–Ї–Є–Љ —Н–њ–Є—В–µ–ї–Є–µ–Љ. –°–ї–Є–Ј–Є—Б—В–∞—П –Њ–±–Њ–ї–Њ—З–Ї–∞ –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є –Є–љ–љ–µ—А–≤–Є—А–Њ–≤–∞–љ–∞ –≤–µ–≥–µ—В–∞—В–Є–≤–љ—Л–Љ–Є –≤–Њ–ї–Њ–Ї–љ–∞–Љ–Є –Є –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –љ–µ—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–∞ –Ї –±–Њ–ї–Є, —З—В–Њ –Є –Њ–±—К—П—Б–љ—П–µ—В –±–µ–Ј–±–Њ–ї–µ–≤–Њ–µ —В–µ—З–µ–љ–Є–µ –Т–У. –Я—А–Є–љ—П—В–Њ –≤—Л–і–µ–ї—П—В—М 4 —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є –Т–У. –Я—А–Є –Т–У I —Б—В–µ–њ–µ–љ–Є –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞—О—В—Б—П –Њ—В–µ—З–љ—Л–µ –Є, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –Ї—А–Њ–≤–Њ—В–Њ—З–∞—Й–Є–µ, –љ–Њ –љ–µ –≤—Л–њ–∞–і–∞—О—Й–Є–µ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л–µ —Г–Ј–ї—Л (—А–Є—Б. 1). –Я—А–Є –Т–У II —Б—В–µ–њ–µ–љ–Є —Г–Ј–ї—Л –≤—Л–њ–∞–і–∞—О—В –Є –Љ–Њ–≥—Г—В –≤–њ—А–∞–≤–ї—П—В—М—Б—П —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ. –Я—А–Є –Т–У III —Б—В–µ–њ–µ–љ–Є –≤—Л–њ–∞–≤—И–Є–µ —Г–Ј–ї—Л –Љ–Њ–ґ–љ–Њ –≤–њ—А–∞–≤–Є—В—М —В–Њ–ї—М–Ї–Њ –Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ–Њ –Є–ї–Є —Б –њ–Њ–Љ–Њ—Й—М—О –Љ–∞–љ–Є–њ—Г–ї—П—Ж–Є–є —А—Г–Ї–∞–Љ–Є. –Ш, –љ–∞–Ї–Њ–љ–µ—Ж, –њ—А–Є –Т–У IV —Б—В–µ–њ–µ–љ–Є —Г–Ј–ї—Л –≤–њ—А–∞–≤–Є—В—М –љ–µ —Г–і–∞–µ—В—Б—П.
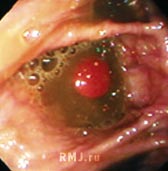
–†–Є—Б. 1. –Т–љ—Г—В—А–µ–љ–љ–Є–є –≥–µ–Љ–Њ—А—А–Њ–є I —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є
–Я—А–Є –љ–∞—А—Г–ґ–љ–Њ–Љ –≥–µ–Љ–Њ—А—А–Њ–µ (–Э–У) –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л–µ —Б–њ–ї–µ—В–µ–љ–Є—П —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ—Л –і–Є—Б—В–∞–ї—М–љ–µ–µ –Ј—Г–±—З–∞—В–Њ–є –ї–Є–љ–Є–Є, –≤ –∞–љ–∞–ї—М–љ–Њ–Љ –Ї–∞–љ–∞–ї–µ, –≤—Л—Б—В–ї–∞–љ–љ–Њ–Љ –∞–љ–Њ–і–µ—А–Љ–Њ–є, –њ–Њ–Ї—А—Л—В–Њ–є –Љ–љ–Њ–≥–Њ—Б–ї–Њ–є–љ—Л–Љ –њ–ї–Њ—Б–Ї–Є–Љ —Н–њ–Є—В–µ–ї–Є–µ–Љ. –Р–љ–Њ–і–µ—А–Љ–∞ –Є –њ—А–Є–ї–µ–ґ–∞—Й–∞—П –Ї–Њ–ґ–∞ –Њ–±–Є–ї—М–љ–Њ —Б–љ–∞–±–ґ–µ–љ—Л —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–Љ–Є —Б–µ–љ—Б–Њ—А–љ—Л–Љ–Є –љ–µ—А–≤–∞–Љ–Є –Є –Њ–±–ї–∞–і–∞—О—В –љ–Њ—Ж–Є—Ж–µ–њ—Ж–Є–µ–є, —З—В–Њ –Є —П–≤–ї—П–µ—В—Б—П –њ—А–Є—З–Є–љ–Њ–є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –±–Њ–ї–Є –њ—А–Є –Њ–±–Њ—Б—В—А–µ–љ–Є–Є –Э–У. –Ґ–Є–њ–Є—З–љ—Л–Љ–Є –Љ–µ—Б—В–∞–Љ–Є —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–Є—П –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤ —Б—З–Є—В–∞—О—В –ї–µ–≤—Г—О –±–Њ–Ї–Њ–≤—Г—О, –њ—А–∞–≤—Г—О –њ–µ—А–µ–і–љ—О—О –Є –њ—А–∞–≤—Г—О –Ј–∞–і–љ—О—О —Б—В–µ–љ–Ї–Є –∞–љ–∞–ї—М–љ–Њ–≥–Њ –Ї–∞–љ–∞–ї–∞.–Я–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–Љ—Г —В–µ—З–µ–љ–Є—О —А–∞–Ј–ї–Є—З–∞—О—В –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–є –Є –љ–µ–Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–є –Њ—Б—В—А—Л–є –≥–µ–Љ–Њ—А—А–Њ–є (–Ю–У) –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –≥–µ–Љ–Њ—А—А–Њ–є. –Т –њ–Њ–і–∞–≤–ї—П—О—Й–µ–Љ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –Ю–У —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ —Б–ї–µ–і—Г—О—Й–µ–≥–Њ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞. –Ю—Б–љ–Њ–≤–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –Њ—Б—В—А–Њ–≥–Њ –≥–µ–Љ–Њ—А—А–Њ—П:
- –∞–љ–Њ—А–µ–Ї—В–∞–ї—М–љ—Л–µ –Ї—А–Њ–≤–Њ—В–µ—З–µ–љ–Є—П
- —Е–∞—А–∞–Ї—В–µ—А–љ—Л–є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ
- –≤—Л–±—Г—Е–∞–љ–Є–µ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤
- –љ–µ–µ—Б—В–µ—Б—В–≤–µ–љ–љ—Л–µ –≤—Л–і–µ–ї–µ–љ–Є—П –Є–Ј –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є
- –њ—А–Є–њ—Г—Е–ї–Њ—Б—В—М –Є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Њ—Й—Г—Й–µ–љ–Є—П –≤ –њ–µ—А–Є–∞–љ–∞–ї—М–љ–Њ–є –Ј–Њ–љ–µ
- –љ–µ—Г–і–Њ–≤–ї–µ—В–≤–Њ—А–µ–љ–љ–Њ—Б—В—М –∞–Ї—В–Њ–Љ –і–µ—Д–µ–Ї–∞—Ж–Є–Є.
–Э–∞ –њ—А–∞–Ї—В–Є–Ї–µ –њ—А–Є–љ—П—В–Њ –≤—Л–і–µ–ї—П—В—М —З–µ—В—Л—А–µ —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є –Ю–У, –њ–Њ—З—В–Є –њ–Њ–ї–љ–Њ—Б—В—М—О —Б–Њ–≤–њ–∞–і–∞—О—Й–Є–µ —Б –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є –Ї–ї–Є–љ–Є–Ї–Њ––Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є —Д–Њ—А–Љ–∞–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ю–У 1 —Б—В–µ–њ–µ–љ–Є –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г—О—В –њ—А–Є –њ–Њ—П–≤–ї–µ–љ–Є–Є –љ–µ–±–Њ–ї—М—И–Є—Е –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ—Л—Е, –±–Њ–ї–µ–Ј–љ–µ–љ–љ—Л—Е, –њ–ї–Њ—В–љ—Л—Е —Г–Ј–µ–ї–Ї–Њ–≤ —Б –ї–µ–≥–Ї–Њ–є –≥–Є–њ–µ—А–µ–Љ–Є–µ–є –Ї–Њ–ґ–Є –љ–∞–і –љ–Є–Љ–Є, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є–Љ—Б—П –њ—А–Є –Э–У –ґ–ґ–µ–љ–Є–µ–Љ –Є –Ј—Г–і–Њ–Љ –Ї–Њ–ґ–Є –≤–Њ–Ї—А—Г–≥ –Ј–∞–і–љ–µ–≥–Њ –њ—А–Њ—Е–Њ–і–∞, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ–Њ—Б–ї–µ –і–µ—Д–µ–Ї–∞—Ж–Є–Є. –Я—А–Є –Ю–У 2 —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є –Ї–Њ–ґ–∞ –њ–µ—А–Є–∞–љ–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є –Є–ї–Є –њ—А–Њ–ї–∞–±–Є—А—Г—О—Й–∞—П —Б–ї–Є–Ј–Є—Б—В–∞—П –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є –і–Є—Д—Д—Г–Ј–љ–Њ –≥–Є–њ–µ—А–µ–Љ–Є—А–Њ–≤–∞–љ–∞, —Г–њ–ї–Њ—В–љ–µ–љ–∞, –±–Њ–ї–µ–Ј–љ–µ–љ–љ–∞. –°–Є–ї—М–љ–∞—П –±–Њ–ї—М –≤ –Ј–∞–і–љ–µ–Љ –њ—А–Њ—Е–Њ–і–µ –Є–ї–Є —З—Г–≤—Б—В–≤–Њ –і–Є—Б–Ї–Њ–Љ—Д–Њ—А—В–∞ –Є –ґ–ґ–µ–љ–Є–µ –±–µ—Б–њ–Њ–Ї–Њ—П—В –±–Њ–ї—М–љ–Њ–≥–Њ –њ—А–Є —Б–Є–і–µ–љ–Є–Є –Є —Е–Њ–і—М–±–µ, –≤ –њ—А–Њ—Ж–µ—Б—Б–µ –Є –њ–Њ—Б–ї–µ –і–µ—Д–µ–Ї–∞—Ж–Є–Є. –Э–µ—А–µ–і–Ї–Њ –њ–Њ–Ј—Л–≤ –љ–∞ –і–µ—Д–µ–Ї–∞—Ж–Є—О –Є –≤–Њ–≤—Б–µ –Є—Б—З–µ–Ј–∞–µ—В, —В–∞–Ї –Ї–∞–Ї —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Б–њ–∞–Ј–Љ –љ–∞—А—Г–ґ–љ–Њ–≥–Њ —Б—Д–Є–љ–Ї—В–µ—А–∞ –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є. –Я—А–Є 3 —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є –Ю–У –Њ–Ї—А—Г–ґ–љ–Њ—Б—В—М –∞–љ—Г—Б–∞ —А–µ–Ј–Ї–Њ –Њ—В–µ—З–љ–∞, –≤–Њ—Б–њ–∞–ї–µ–љ–∞, –ї–µ–≥–Ї–Њ–µ –њ—А–Є–Ї–Њ—Б–љ–Њ–≤–µ–љ–Є–µ –Ї –љ–µ–є –≤—Л–Ј—Л–≤–∞–µ—В —Б–Є–ї—М–љ–µ–є—И—Г—О –±–Њ–ї—М, –Ї–Њ—В–Њ—А–∞—П –њ—А–Є–љ–Є–Љ–∞–µ—В –њ–Њ—Б—В–Њ—П–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А. –Я—А–Є –Њ—Б–Љ–Њ—В—А–µ –Њ–њ—А–µ–і–µ–ї—П—О—В—Б—П —Г—Й–µ–Љ–ї–µ–љ–љ—Л–µ –±–∞–≥—А–Њ–≤—Л–µ, –њ–ї–Њ—В–љ—Л–µ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л–µ —Г–Ј–ї—Л, –љ–µ –≤–њ—А–∞–≤–ї—П—О—Й–Є–µ—Б—П –≤ –Ј–∞–і–љ–Є–є –њ—А–Њ—Е–Њ–і. –£ –Љ—Г–ґ—З–Є–љ –љ–µ—А–µ–і–Ї–Њ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –і–Є–Ј—Г—А–Є—П. –Ю–±—Й–µ–µ —Б–Њ—Б—В–Њ—П–љ–Є–µ –±–Њ–ї—М–љ–Њ–≥–Њ —Б—А–µ–і–љ–µ–є —В—П–ґ–µ—Б—В–Є. 4 —Б—В–µ–њ–µ–љ—М —В—П–ґ–µ—Б—В–Є –Ю–У –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ—В—Б—П –љ–∞ —Д–Њ–љ–µ –≥–∞–љ–≥—А–µ–љ—Л —Г–Ј–ї–Њ–≤, —А–∞—Б–њ–ї–∞–≤–ї–µ–љ–Є–Є —В–Ї–∞–љ–µ–є –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–Є, —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –њ–∞—А–∞–њ—А–Њ–Ї—В–Є—В–∞. –Ю–±—Й–µ–µ —Б–Њ—Б—В–Њ—П–љ–Є–µ –±–Њ–ї—М–љ–Њ–≥–Њ —В—П–ґ–µ–ї–Њ–µ, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–µ–є –Є —Г–≥—А–Њ–ґ–∞–µ—В —А–∞–Ј–≤–Є—В–Є–µ–Љ —Б–µ–њ—Б–Є—Б–∞. –Э–µ—В—А—Г–і–љ–Њ –Ј–∞–Љ–µ—В–Є—В—М, —З—В–Њ 1 –Є 2 —Б—В–µ–њ–µ–љ–Є –Ю–У –≤ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—В –љ–µ–Њ—Б–ї–Њ–ґ–љ–µ–љ–љ–Њ–Љ—Г –Ю–У, –∞ 3 –Є 4 – –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ–Њ–Љ—Г.
–Я–Њ–і –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–Љ –Ю–У –њ—А–Є–љ—П—В–Њ –њ–Њ–љ–Є–Љ–∞—В—М –Њ—Б—В—А—Л–є —В—А–Њ–Љ–±–Њ—Д–ї–µ–±–Є—В –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е –≤–µ–љ –Є–ї–Є, –Є–љ–∞—З–µ –≥–Њ–≤–Њ—А—П, –Њ—Б—В—А—Л–є —В—А–Њ–Љ–±–Њ–Ј –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤, –∞ —В–∞–Ї–ґ–µ – —Г—Й–µ–Љ–ї–µ–љ–љ—Л–є –Ю–У. –Ю—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–є –Ю–У –Љ–Њ–ґ–µ—В –Љ–Њ–ґ–µ—В –±—Л—В—М –љ–∞—А—Г–ґ–љ—Л–Љ, –≤–љ—Г—В—А–µ–љ–љ–Є–Љ (–Ї–Њ–≥–і–∞ —Г—Й–µ–Љ–ї—П—О—В—Б—П –≤—Л–њ–∞–≤—И–Є–µ –≤–љ—Г—В—А–µ–љ–љ–Є–µ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л–µ —Г–Ј–ї—Л) –Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–Љ. –Я—А–Є —Г—Й–µ–Љ–ї–µ–љ–Є–Є —А–µ–Ј–Ї–Њ –Њ—В–µ—З–љ—Л—Е –Є–ї–Є —В—А–Њ–Љ–±–Є—А–Њ–≤–∞–љ–љ—Л—Е –љ–∞—А—Г–ґ–љ—Л—Е –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤ –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г—О—В «–Њ—Б—В—А—Л–є –њ—А–Є—Б—В—Г–њ –У», –Ї–Њ—В–Њ—А—Л–є —Б—В–∞–љ–Њ–≤–Є—В—Б—П –њ—А–Є—З–Є–љ–Њ–є –Њ—З–µ–љ—М —Б–Є–ї—М–љ–Њ–є –±–Њ–ї–Є. –Ґ—А–Њ–Љ–±–Њ–Ј –Э–У –љ–µ—А–µ–і–Ї–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї –≤—Л–±—Г—Е–∞–љ–Є—О –њ–µ—А–Є–∞–љ–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є, —Е–∞—А–∞–Ї—В–µ—А–љ–Њ–Љ—Г –Њ—Й—Г—Й–µ–љ–Є—О –Є–љ–Њ—А–Њ–і–љ–Њ–≥–Њ —В–µ–ї–∞ –≤ –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–Є –Є –Љ–Њ–ґ–µ—В –Њ—Б–ї–Њ–ґ–љ–Є—В—М—Б—П –≥–∞–љ–≥—А–µ–љ–Њ–є –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤.
–Ф–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є—П –Т–У –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –Љ–µ–љ–µ–µ –±–Њ–ї–µ–Ј–љ–µ–љ–љ–∞. –Ф–ї—П –Т–У —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –Њ—Й—Г—Й–µ–љ–Є–µ –љ–µ–њ–Њ–ї–љ–Њ–є –і–µ—Д–µ–Ї–∞—Ж–Є–Є –Є–ї–Є –µ–µ –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є, —З—Г–≤—Б—В–≤–Њ –њ–Њ–ї–љ–Њ—В—Л –≤ –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–µ, —Б–Є–љ–і—А–Њ–Љ «–Ј–∞—И–љ—Г—А–Њ–≤–∞–љ–љ–Њ–є» –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є, –Њ—В—Е–Њ–ґ–і–µ–љ–Є–µ —Б–ї–Є–Ј–Є, –Ї—А–Њ–≤–Є –Є–ї–Є –≥–љ–Њ—П –њ—А–Є –і–µ—Д–µ–Ї–∞—Ж–Є–Є [6]. –Т–У III –Є IV —Б—В–∞–і–Є–є –Љ–Њ–ґ–µ—В –Њ—Б–ї–Њ–ґ–љ–Є—В—М—Б—П —В—А–Њ–Љ–±–Њ–Ј–Њ–Љ, –Є–Ј—К—П–Ј–≤–ї–µ–љ–Є–µ–Љ –Є –≥–∞–љ–≥—А–µ–љ–Њ–є –љ–µ–≤–њ—А–∞–≤–ї—П–µ–Љ—Л—Е –Є–ї–Є —Г—Й–µ–Љ–ї–µ–љ–љ—Л—Е —Г–Ј–ї–Њ–≤, —З—В–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П —Г—Б–Є–ї–µ–љ–Є–µ–Љ –±–Њ–ї–µ–є, –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ —Б–Є—Б—В–µ–Љ–љ–Њ–є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є –Є/–Є–ї–Є –ї–Є—Е–Њ—А–∞–і–Ї–Є. –Т –Є—Б—Е–Њ–і–µ —З–∞—Б—В–Њ —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–µ–≥–Њ —В–µ—З–µ–љ–Є—П –Т–У –Љ–Њ–ґ–µ—В —Б—Д–Њ—А–Љ–Є—А–Њ–≤–∞—В—М—Б—П –љ–µ—Б–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ—Б—В—М –≤–љ—Г—В—А–µ–љ–љ–µ–≥–Њ —Б—Д–Є–љ–Ї—В–µ—А–∞ –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є –Є –љ–µ–і–µ—А–ґ–∞–љ–Є–µ –Ї–∞–ї–∞ (—А–Є—Б. 2).
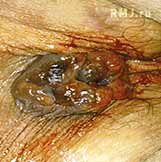
–†–Є—Б. 2. –Т–љ—Г—В—А–µ–љ–љ–Є–є –≥–µ–Љ–Њ—А—А–Њ–є III —Б—В–∞–і–Є–Є, –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–є —В—А–Њ–Љ–±–Њ–Ј–Њ–Љ –Є –≤—Л–њ–∞–і–µ–љ–Є–µ–Љ —Г–Ј–ї–Њ–≤
–Ф–Є–∞–≥–љ–Њ–Ј –Њ—Б—В—А–Њ–≥–Њ –њ—А–Є—Б—В—Г–њ–∞ –У, –Э–У –Є–ї–Є —В—А–Њ–Љ–±–Њ–Ј–∞ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤ –ї–µ–≥–Ї–Њ –њ–Њ—Б—В–∞–≤–Є—В—М –њ—А–Є –Њ—Б–Љ–Њ—В—А–µ –∞–љ—Г—Б–∞ –Є –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є –≤ –Њ–±—Л—З–љ–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є, –∞ —В–∞–Ї–ґ–µ –њ—А–Є –љ–∞—В—Г–ґ–Є–≤–∞–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–∞ –≤ –Ї–Њ–ї–µ–љ–љ–Њ––ї–Њ–Ї—В–µ–≤–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є. –Я–µ—А–Є–∞–љ–∞–ї—М–љ–Њ–µ –Є —А–µ–Ї—В–∞–ї—М–љ–Њ–µ –њ–∞–ї—М—Ж–µ–≤–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, —А–µ–Ї—В–Њ–≤–∞–≥–Є–љ–∞–ї—М–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ–Њ–Љ –У –Љ–Њ–≥—Г—В —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—В—М—Б—П —Б–Є–ї—М–љ–Њ–є –±–Њ–ї—М—О –Є, —Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –љ—Г–ґ–і–∞—О—В—Б—П –≤ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ–Њ–є –∞–љ–µ—Б—В–µ–Ј–Є–Є.–Ф–µ—В–∞–ї—М–љ—Г—О –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї—Г –Т–У, –∞ —В–∞–Ї–ґ–µ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ—Л–є –і–Є–∞–≥–љ–Њ–Ј —Б –і—А—Г–≥–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –∞–љ–Њ—А–µ–Ї—В–∞–ї—М–љ–Њ–є –Ј–Њ–љ—Л –њ—А–Њ–≤–Њ–і—П—В –њ—А–Є –∞–љ–Њ—Б–Ї–Њ–њ–Є–Є –Є–ї–Є —А–µ–Ї—В–Њ—А–Њ–Љ–∞–љ–Њ—Б–Ї–Њ–њ–Є–Є –і–Њ —Г—А–Њ–≤–љ—П 15–60 —Б–Љ –≤—Л—И–µ –∞–љ—Г—Б–∞. –Ф–ї—П —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞ –Є –≤—Л–±–Њ—А–∞ –∞–і–µ–Ї–≤–∞—В–љ–Њ–є —В–∞–Ї—В–Є–Ї–Є –ї–µ—З–µ–љ–Є—П –≤–∞–ґ–љ–Њ –њ–Њ–Љ–љ–Є—В—М –Њ–± –∞–љ–∞—В–Њ–Љ–Њ–—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —А–∞–Ј–ї–Є—З–Є—П—Е –Љ–µ–ґ–і—Г –љ–∞—А—Г–ґ–љ—Л–Љ –Є –≤–љ—Г—В—А–µ–љ–љ–Є–Љ –У, –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞—О—Й–Є—Е —А–∞–Ј–ї–Є—З–љ—Г—О –±–Њ–ї–µ–≤—Г—О —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Є —А–Є—Б–Ї —Б–Є—Б—В–µ–Љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –њ—А–Є —Н—В–Є—Е –і–≤—Г—Е —Д–Њ—А–Љ–∞—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [6].
–Ы–µ—З–µ–љ–Є–µ –Њ—Б—В—А–Њ–≥–Њ –≥–µ–Љ–Њ—А—А–Њ—П
–Т—Л–±–Њ—А —В–∞–Ї—В–Є–Ї–Є –ї–µ—З–µ–љ–Є—П –Ю–У –≤ –Ї–∞–ґ–і–Њ–Љ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–Љ —Б–ї—Г—З–∞–µ –Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В—Б—П –љ–∞ —Б–Њ–≤–Њ–Ї—Г–њ–љ–Њ—Б—В–Є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –Є –≤—Б–µ—Е –њ—А–Њ—З–Є—Е (–њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е, —Д–Є–љ–∞–љ—Б–Њ–≤—Л—Е –Є —В.–і.) –Ї—А–Є—В–µ—А–Є–µ–≤:
- –Њ—Ж–µ–љ–Ї–µ —В—П–ґ–µ—Б—В–Є –Њ–±—Й–µ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ, –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –Є —Б—В–µ–њ–µ–љ–Є –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–∞;
- –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Ї–ї–Є–љ–Є–Ї–Њ––Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ—Л –Ю–У;
- –≤—Л—П–≤–ї–µ–љ–Є–Є –Љ–µ—Б—В–љ—Л—Е –Є —Б–Є—Б—В–µ–Љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Ю–У;
- –њ–ї–∞–љ–∞—Е –њ–∞—Ж–Є–µ–љ—В–∞ –њ–Њ –ї–µ—З–µ–љ–Є—О –Ю–У.
–Э–∞ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–є –љ–Є–ґ–µ —Б—Е–µ–Љ–µ –Њ—В—А–∞–ґ–µ–љ—Л –≤—Б–µ –Є–Ј–≤–µ—Б—В–љ—Л–µ –љ–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П –Ю–У (—А–Є—Б. 3).

–†–Є—Б. 3. –Ы–µ—З–µ–љ–Є–µ –Њ—Б—В—А–Њ–≥–Њ –≥–µ–Љ–Њ—А—А–Њ—П
–Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–∞—П –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–∞—П —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П —П–≤–ї—П–µ—В—Б—П –Њ—Б–љ–Њ–≤–Њ–є –ї–µ—З–µ–љ–Є—П –Ю–У, –Є –µ–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –Ї–ї–Є–љ–Є–Ї–Њ––Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –≤–љ–µ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –≤—Л–±—А–∞–љ–љ–Њ–є —Б—В—А–∞—В–µ–≥–Є–Є –ї–µ—З–µ–љ–Є—П –У –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ. –°–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ —Ж–µ–ї–Є –Є —В–Њ—З–Ї–Є –њ—А–Є–ї–Њ–ґ–µ–љ–Є—П —Б—А–µ–і—Б—В–≤ –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–є —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–Є –њ–Њ–ї–љ–Њ—Б—В—М—О –Њ–њ—А–µ–і–µ–ї—П—О—В—Б—П —Н—В–Є–Њ–њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.–Т–∞–ґ–љ–µ–є—И–µ–є –Ј–∞–і–∞—З–µ–є —В–µ—А–∞–њ–Є–Є –Ю–У, –љ–µ—Б–Њ–Љ–љ–µ–љ–љ–Њ, —П–≤–ї—П–µ—В—Б—П –њ–Њ–ї–љ–Њ—Ж–µ–љ–љ–Њ–µ –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –±–Њ–ї–µ–µ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞–љ–Є–µ. –Ш–Ј —Б—А–µ–і—Б—В–≤ —Б–Є—Б—В–µ–Љ–љ–Њ–є –∞–љ–∞–ї–≥–µ–Ј–Є–Є –њ—А–Є –Ю–У —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л (–Э–Я–Т–Я): –њ–∞—А–∞—Ж–µ—В–∞–Љ–Њ–ї, –Ї–µ—В–Њ—А–Њ–ї–∞–Ї, –њ–Є—А–Њ–Ї—Б–Є–Ї–∞–Љ, –і–Є–Ї–ї–Њ—Д–µ–љ–∞–Ї. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –љ–∞ –њ—А–∞–Ї—В–Є–Ї–µ —З—А–µ–Ј–≤—Л—З–∞–є–љ–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Б—А–µ–і—Б—В–≤ –Љ–µ—Б—В–љ–Њ–≥–Њ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞–љ–Є—П: –∞–љ–µ—Б—В–µ–Ј–Є–љ (–±–µ–љ–Ј–Њ–Ї–∞–Є–љ), –і–Є–Ї–∞–Є–љ –Є –±—Г–њ–Є–≤–∞–Ї–∞–Є–љ –≤ —Б–Њ—Б—В–∞–≤–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –Љ–∞–Ј–µ–є, –Ї—А–µ–Љ–Њ–≤. –Ґ—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ –≤ –Њ—Д–Є—Ж–Є–љ–∞–ї—М–љ—Л—Е —А–µ—Ж–µ–њ—В—Г—А–∞—Е –і–ї—П –ї–µ—З–µ–љ–Є—П –Ю–У –∞–љ–µ—Б—В–µ—В–Є–Ї–Є –Ї–Њ–Љ–±–Є–љ–Є—А—Г—О—В —Б –Љ–µ—Б—В–љ–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є–Љ–Є –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ–Є –Є –≤—П–ґ—Г—Й–Є–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є –Є–ї–Є –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ–Є–і–∞–Љ–Є. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ –њ—А–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ–Њ–Љ –Т–У –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б–≤–µ—З–µ–є —Б–ї–µ–і—Г–µ—В –Є–Ј–±–µ–≥–∞—В—М, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г —Н—В–Њ –љ–µ —В–Њ–ї—М–Ї–Њ –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ, –љ–Њ –Є –Њ–њ–∞—Б–љ–Њ.
–Ґ—А–Њ–Љ–±–Њ–ї–Є—В–Є—З–µ—Б–Ї–∞—П –Є —Д–Є–±—А–Є–љ–Њ–ї–Є—В–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –њ—А–Є –Ю–У —В–∞–Ї–ґ–µ –љ–Њ—Б–Є—В —В–Њ–њ–Є—З–µ—Б–Ї–Є–є —Е–∞—А–∞–Ї—В–µ—А. –° —Н—В–Њ–є —Ж–µ–ї—М—О —И–Є—А–Њ–Ї–Њ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–µ –Љ–∞–Ј–Є –Є –Ї—А–µ–Љ—Л, —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ –≥–µ–њ–∞—А–Є–љ. –≠—В–Є —Б—А–µ–і—Б—В–≤–∞, –±–µ–Ј—Г—Б–ї–Њ–≤–љ–Њ, —П–≤–ї—П—О—В—Б—П —Б—А–µ–і—Б—В–≤–∞–Љ–Є –≤—Л–±–Њ—А–∞ –њ—А–Є –Њ—Б—В—А–Њ–Љ —В—А–Њ–Љ–±–Њ–Ј–µ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤, –Њ–і–љ–∞–Ї–Њ –Њ–љ–Є –љ–µ –Љ–µ–љ–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –њ—А–Є –ї—О–±–Њ–є —Д–Њ—А–Љ–µ –Ю–У –Є –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ, –Њ–Ї–∞–Ј—Л–≤–∞—П –Љ–Њ—Й–љ–Њ–µ –Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–љ–Њ–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–µ, –њ—А–Њ—В–Є–≤–Њ–Њ—В–µ—З–љ–Њ–µ –Є –Ї–∞–њ–Є–ї–ї—П—А–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ. –Я—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –Љ–µ—Б—В–љ–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є—Е –≥–µ–њ–∞—А–Є–љ–—Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ–Њ–ї–љ–Њ–≥–Њ —А–∞—Б—Б–∞—Б—Л–≤–∞–љ–Є—П —В—А–Њ–Љ–±–Њ—В–Є—З–µ—Б–Ї–Є—Е –Љ–∞—Б—Б —Б–ї–µ–і—Г–µ—В –Њ–ґ–Є–і–∞—В—М –љ–µ —А–∞–љ–µ–µ, —З–µ–Љ —З–µ—А–µ–Ј 4–8 –љ–µ–і–µ–ї—М —А–µ–≥—Г–ї—П—А–љ–Њ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П. –£–ї—Г—З—И–µ–љ–Є—П –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—Ж–Є–Є –≤ –Ї–∞–њ–Є–ї–ї—П—А–љ–Њ–Љ —А—Г—Б–ї–µ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Б–њ–ї–µ—В–µ–љ–Є–є –Љ–Њ–ґ–љ–Њ –і–Њ—Б—В–Є—З—М –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —А—Г—В–Є–љ–∞, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –Љ–µ—Б—В–љ–Њ –Є–ї–Є –љ–∞–Ј–љ–∞—З–∞—В—М—Б—П –≤–љ—Г—В—А—М, —А–∞–Ј—Г–Љ–µ–µ—В—Б—П, –≤ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б —В—А–Њ–Љ–±–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є [7].
–§–ї–µ–±–Њ—В—А–Њ–њ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ (—Н—Б—Ж–Є–љ –Є –і–Є–Њ—Б–Љ–Є–љ), —В–∞–Ї–ґ–µ —Г–ї—Г—З—И–∞—О—Й–Є–µ –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—Ж–Є—О, —П–≤–ї—П—О—В—Б—П –љ–µ–Њ—В—К–µ–Љ–ї–µ–Љ–Њ–є —З–∞—Б—В—М—О —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–Є –ї—О–±–Њ–є –Є–Ј —Д–Њ—А–Љ –Ю–У –Є –Љ–Њ–≥—Г—В –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –Ї–∞–Ї –Љ–µ—Б—В–љ–Њ, —В–∞–Ї –Є —Б–Є—Б—В–µ–Љ–љ–Њ, –Ї–∞–Ї –≤ –Њ—Б—В—А–Њ–Љ –њ–µ—А–Є–Њ–і–µ, —В–∞–Ї –Є –њ–Њ—Б–ї–µ —Б—В–Є—Е–∞–љ–Є—П –Њ—Б—В—А—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ю–і–љ–∞–Ї–Њ —Г–ї—Г—З—И–µ–љ–Є–µ –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—Ж–Є–Є –≤ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Б–њ–ї–µ—В–µ–љ–Є—П—Е –љ–µ —П–≤–ї—П–µ—В—Б—П –Њ—Б–љ–Њ–≤–љ–Њ–є —Ж–µ–ї—М—О –њ—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –≠—В–Є —Б—А–µ–і—Б—В–≤–∞, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, —Б—В–∞–љ–і–∞—А—В–Є–Ј–Њ–≤–∞–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Њ—З–Є—Й–µ–љ–љ–Њ–≥–Њ —Н—Б—Ж–Є–љ–∞ –њ—А–Є–Љ–µ–љ—П—О—В, –Ї–∞–Ї –Њ–±–ї–∞–і–∞—О—Й–Є–µ –Є–Ј–±–Є—А–∞—В–µ–ї—М–љ–Њ–є —В—А–Њ–њ–љ–Њ—Б—В—М—О –Ї –≤–µ–љ–∞–Љ –Є –Њ–Ї–∞–Ј—Л–≤–∞—О—Й–Є–µ —Б–Є—Б—В–µ–Љ–љ–Њ–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–µ, –њ—А–Њ—В–Є–≤–Њ–Њ—В–µ—З–љ–Њ–µ –Є –≤–µ–љ–Њ—В–Њ–љ–Є–Ј–Є—А—Г—О—Й–µ–µ –і–µ–є—Б—В–≤–Є–µ. –Т–∞–ґ–љ–Њ, —З—В–Њ —В–Њ—А–Љ–Њ–Ј—П—Й–µ–µ –≤–ї–Є—П–љ–Є–µ —Н—Б—Ж–Є–љ–∞ –љ–∞ –љ–∞—З–∞–ї—М–љ—Г—О —Д–∞–Ј—Г —Н–Ї—Б—Б—Г–і–∞—В–Є–≤–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –Њ–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П –±–Њ–ї–µ–µ –і–µ–є—Б—В–≤–µ–љ–љ—Л–Љ –љ–∞ —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є—П—Е –У – –і–Њ —А–∞–Ј–≤–Є—В–Є—П –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е –і–µ—Б—В—А—Г–Ї—В–Є–≤–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Б–њ–ї–µ—В–µ–љ–Є–є.
–Я—А–Є–Љ–µ–љ—П—П –њ—А–Є –Ю–У –њ—А–µ–њ–∞—А–∞—В—Л —Н—Б—Ж–Є–љ–∞, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ–Њ–Љ–љ–Є—В—М –Њ —А–∞–Ј–ї–Є—З–љ–Њ–є —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б—Г–Љ–Љ–∞—А–љ—Л—Е (–≥–∞–ї–µ–љ–Њ–≤—Л—Е) –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –≤—Б–µ –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –∞–Ї—В–Є–≤–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞ –Є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ –љ–µ–∞–Ї—В–Є–≤–љ—Л–µ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В—Л —Н–Ї—Б—В—А–∞–Ї—В–∞ –Є–Ј —Б–µ–Љ—П–љ –Ї–Њ–љ—Б–Ї–Њ–≥–Њ –Ї–∞—И—В–∞–љ–∞ (–≠—Б–Ї—Г–Ј–∞–љ, –Т–µ–љ–Њ–њ–ї–∞–љ—В –Є –і—А.) –Є –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Н—Б—Ж–Є–љ–∞ (–Р—Н—Б—Ж–Є–љ). –°–Є—Б—В–µ–Љ–љ–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Б—Г–Љ–Љ–∞—А–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Н—Б—Ж–Є–љ–∞ –љ–µ—А–µ–і–Ї–Њ –Њ—Б–ї–Њ–ґ–љ—П–µ—В—Б—П –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П, –≤ —Б–≤—П–Ј–Є —Б —З–µ–Љ —Н—В–Є —Б—А–µ–і—Б—В–≤–∞ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –Љ–µ—Б—В–љ–Њ. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ —Б—Г–Љ–Љ–∞—А–љ—Л–є —Н–Ї—Б—В—А–∞–Ї—В —Б–µ–Љ—П–љ –Ъ–Њ–љ—Б–Ї–Њ–≥–Њ –Ї–∞—И—В–∞–љ–∞ —Б–Њ–і–µ—А–ґ–Є—В –∞–љ—В–Є–Ї–Њ–∞–≥—Г–ї—П–љ—В—Л –љ–µ–њ—А—П–Љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П (–±–ї–Є–Ј–Ї–Є–µ –Ї –њ—А–Њ–Є–Ј–≤–Њ–і–љ—Л–Љ –Ї—Г–Љ–∞—А–Є–љ–∞), —З—В–Њ –і–µ–ї–∞–µ—В –µ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –љ–µ–±–µ–Ј–Њ–њ–∞—Б–љ—Л–Љ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–Њ—Б—В–Њ—П–≤—И–Є–Љ—Б—П –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л–Љ –Ї—А–Њ–≤–Њ—В–µ—З–µ–љ–Є–µ–Љ –Є –±–Њ–ї—М–љ—Л—Е —Б –љ–∞—А—Г—И–µ–љ–Є–µ–Љ –њ–∞—А–µ–љ—Е–Є–Љ–∞—В–Њ–Ј–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –њ–µ—З–µ–љ–Є –Є —Б–≤–µ—А—В—Л–≤–∞—О—Й–µ–є —Б–Є—Б—В–µ–Љ—Л. –Ш–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ —Н—Б—Ж–Є–љ–∞ (–Р—Н—Б—Ж–Є–љ), –љ–∞–њ—А–Њ—В–Є–≤, —Б–≤–Њ–є—Б—В–≤–µ–љ–љ–∞ –љ–Є–Ј–Ї–∞—П —В–Њ–Ї—Б–Є—З–љ–Њ—Б—В—М, –≥–Є–њ–Њ–∞–ї–ї–µ—А–≥–µ–љ–љ–Њ—Б—В—М, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –љ–∞ —Б–≤–µ—А—В—Л–≤–∞–µ–Љ–Њ—Б—В—М –Ї—А–Њ–≤–Є –Є —А–∞–Ј–і—А–∞–ґ–∞—О—Й–µ–≥–Њ –і–µ–є—Б—В–≤–Є—П –љ–∞ –ґ–µ–ї—Г–і–Њ—З–љ–Њ––Ї–Є—И–µ—З–љ—Л–є —В—А–∞–Ї—В, –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–∞—П –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М [8,9]. –•–Њ—А–Њ—И–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є —Н—Б—Ж–Є–љ–∞ –і–µ–ї–∞–µ—В –Є—Е —Б—А–µ–і—Б—В–≤–∞–Љ–Є –≤—Л–±–Њ—А–∞ –і–ї—П –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –≤ —Б–Њ—Б—В–∞–≤–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Ю–У –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ—В–Є–≤–Њ—А–µ—Ж–Є–і–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –≤–љ–µ –Њ–±–Њ—Б—В—А–µ–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Я—А–Є –Ю–У –Р—Н—Б—Ж–Є–љ –љ–∞–Ј–љ–∞—З–∞—О—В –≤ —В–µ—З–µ–љ–Є–µ 10 –і–љ–µ–є –њ–Њ 120 –Љ–≥/—Б—Г—В, –≤ —В—А–Є –њ—А–Є–µ–Љ–∞.
–Я—А–Є –Ю–У III–IV —Б—В–µ–њ–µ–љ–Є, –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ–Њ–Љ –і–µ—Б—В—А—Г–Ї—Ж–Є–µ–є —Г–Ј–ї–Њ–≤ –Є —Б–Є—Б—В–µ–Љ–љ—Л–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є, —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є —И–Є—А–Њ–Ї–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є (—Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л).
–Я—А–Є –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е –Ї—А–Њ–≤–Њ—В–µ—З–µ–љ–Є—П—Е, —Г–≥—А–Њ–ґ–∞—О—Й–Є—Е –Њ–±—Й–µ–Љ—Г —Б–Њ—Б—В–Њ—П–љ–Є—О –±–Њ–ї—М–љ–Њ–≥–Њ, —Б–Є—Б—В–µ–Љ–љ–∞—П —В–µ—А–∞–њ–Є—П –Њ—А–≥–∞–љ–Є–Ј—Г–µ—В—Б—П –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Њ–±—Й–µ—А–µ–∞–љ–Є–Љ–∞—Ж–Є–Њ–љ–љ—Л–Љ–Є –њ—А–Є–љ—Ж–Є–њ–∞–Љ–Є. –°—В–Њ–ї—М –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –Ї—А–Њ–≤–Њ—В–µ—З–µ–љ–Є—П –њ—А–Є –Ю–У –≤—Б—В—А–µ—З–∞—О—В—Б—П –Ї—А–∞–є–љ–µ —А–µ–і–Ї–Њ –Є –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –і–ї—П –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П –≥–µ–Љ–Њ—А—А–∞–≥–Є–Є –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —Б—А–µ–і—Б—В–≤ –Љ–µ—Б—В–љ–Њ–≥–Њ –≥–µ–Љ–Њ—Б—В–∞–Ј–∞: —В–∞—Е–Њ–Ї–Њ–Љ–±–∞, –±–µ—А–Є–ї–ї–∞—Б—В–∞, –∞–љ–і—А–Њ–Ї—Б–Њ–љ–∞ [10].
–Ю—Б–Њ–±–Њ–µ –Љ–µ—Б—В–Њ –≤ –∞—А—Б–µ–љ–∞–ї–µ —Б—А–µ–і—Б—В–≤ –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Ю–У –Ј–∞–љ–Є–Љ–∞—О—В –њ—А–µ–њ–∞—А–∞—В—Л, –њ—А–Є–Љ–µ–љ—П–µ–Љ—Л–µ –і–ї—П —Г–Љ–µ–љ—М—И–µ–љ–Є—П –љ–∞—В—Г–ґ–Є–≤–∞–љ–Є—П –Є –Њ–±–ї–µ–≥—З–µ–љ–Є—П –і–µ—Д–µ–Ї–∞—Ж–Є–Є. –Ф–ї—П —Н—В–Њ–є —Ж–µ–ї–Є —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Б–ї–∞–±–Є—В–µ–ї—М–љ—Л—Е –Љ—П–≥—З–Є—В–µ–ї—М–љ–Њ–≥–Њ –Є –Њ—Б–Љ–Њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П: –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—Б–Є–ї–Є—Г–Љ–∞, –ї–∞–Ї—В—Г–ї–Њ–Ј—Л –Є –Љ–∞–Ї—А–Њ–≥–Њ–ї–∞. –°—А–µ–і—Б—В–≤–∞, —Б–љ–Є–ґ–∞—О—Й–Є–µ —В–Њ–љ—Г—Б –≤–љ—Г—В—А–µ–љ–љ–µ–≥–Њ —Б—Д–Є–љ–Ї—В–µ—А–∞ –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є, —З–∞—Й–µ –њ—А–Є–Љ–µ–љ—П—О—В –≤ —А–∞–љ–љ–µ–Љ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ, —Е–Њ—В—П –Є—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ–Њ–ї–љ–Њ—Б—В—М—О –Њ–њ—А–∞–≤–і–∞–љ–Њ –Є –њ—А–Є –Њ–Ї–∞–Ј–∞–љ–Є–Є –љ–µ–Њ—В–ї–Њ–ґ–љ–Њ–є –њ–Њ–Љ–Њ—Й–Є –њ—А–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е –Ю–У. –° —Н—В–Њ–є —Ж–µ–ї—М—О –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –Љ–∞–Ј–Є –Є –Ї—А–µ–Љ—Л, —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ –љ–Є—В—А–Њ–≥–ї–Є—Ж–µ—А–Є–љ, –Є–Ј–Њ—Б–Њ—А–±–Є–і–∞ –і–Є–љ–Є—В—А–∞—В, –љ–Є—Д–µ–і–Є–њ–Є–љ, –∞ —В–∞–Ї–ґ–µ —Б–≤–µ—З–Є —Б —Н–Ї—Б—В—А–∞–Ї—В–Њ–Љ –Ї—А–∞—Б–∞–≤–Ї–Є [11–14].
–°–њ–µ—Ж–Є–∞–ї–Є—Б—В—Л –µ–і–Є–љ–Њ–і—Г—И–љ—Л –≤–Њ –Љ–љ–µ–љ–Є–Є, —З—В–Њ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ —Н–Ї—Б—В—А–µ–љ–љ–Њ–є –≥–µ–Љ–Њ—А—А–Њ–Є–і—Н–Ї—В–Њ–Љ–Є–Є —Б–Њ–њ—А—П–ґ–µ–љ–Њ —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ —А–∞–љ–љ–Є—Е –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є [15,16]. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, –њ–Њ –і–∞–љ–љ—Л–Љ —А–µ—В—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –µ–≤—А–Њ–њ–µ–є—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–≥–Њ –≤ 2000 –≥–Њ–і—Г, –Њ–Ї–Њ–ї–Њ 10% –±–Њ–ї—М–љ—Л—Е –њ–Њ—Б–ї–µ —Н–Ї—Б—В—А–µ–љ–љ–Њ–≥–Њ –Є—Б—Б–µ—З–µ–љ–Є—П —Г–Ј–ї–Њ–≤ –љ—Г–ґ–і–∞—О—В—Б—П –≤ –њ–Њ–≤—В–Њ—А–љ–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є, –Є –≤ —А–∞–≤–љ–Њ–Љ —З–Є—Б–ї–µ —Б–ї—Г—З–∞–µ–≤ –≤ –Њ—В–і–∞–ї–µ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Б—В–µ–љ–Њ–Ј –∞–љ–∞–ї—М–љ–Њ–≥–Њ –Ї–∞–љ–∞–ї–∞ [16]. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ, –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ–Є –Ї —Н–Ї—Б—В—А–µ–љ–љ–Њ–є –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–є –≥–µ–Љ–Њ—А—А–Њ–Є–і—Н–Ї—В–Њ–Љ–Є–Є –њ—А–Њ–і–Њ–ї–ґ–∞—О—В —Б—З–Є—В–∞—В—М –Њ—Б—В—А—Л–є —В—А–Њ–Љ–±–Є—А–Њ–≤–∞–љ–љ—Л–є, —Г—Й–µ–Љ–ї–µ–љ–љ—Л–є –Є–ї–Є –Є–Ј—К—П–Ј–≤–ї–µ–љ–љ—Л–є –Ю–У, –∞ —В–∞–Ї–ґ–µ –Љ–∞—Б—Б–Є–≤–љ–Њ–µ –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ–Њ–µ –Ї—А–Њ–≤–Њ—В–µ—З–µ–љ–Є–µ –Є–Ј –≤–љ—Г—В—А–µ–љ–љ–Є—Е –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤.
–Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –Ю–У –≤ –ї—О–±–Њ–Љ –µ–≥–Њ –њ—А–Њ—П–≤–ї–µ–љ–Є–Є —В—А–µ–±—Г–µ—В –љ–∞–Ј–љ–∞—З–µ–љ–Є—П —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П. –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –∞–Ї—В–Є–≤–љ–Њ–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Ї—Г–њ–Є—А–Њ–≤–∞—В—М –Њ—Б—В—А—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –У —В–Њ–ї—М–Ї–Њ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л–Љ–Є –Љ–µ—В–Њ–і–∞–Љ–Є –Є —А–∞–Ј—А–∞–±–Њ—В–∞—В—М –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П –Ї —А–∞–і–Є–Ї–∞–ї—М–љ–Њ–Љ—Г —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–Љ—Г –ї–µ—З–µ–љ–Є—О, –µ—Б–ї–Є –Њ–љ–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ. –Я–Њ –Љ–љ–µ–љ–Є—О –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л—Е –Њ–њ–µ—А–Є—А—Г—О—Й–Є—Е –њ—А–Њ–Ї—В–Њ–ї–Њ–≥–Њ–≤, —В–∞–Ї–Њ–є –њ–Њ–і—Е–Њ–і –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –ї–Є–±–Њ –≤–Њ–≤—Б–µ –Є–Ј–±–µ–ґ–∞—В—М —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞, –ї–Є–±–Њ –њ–Њ—Б–ї–µ –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–є –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Њ–њ–µ—А–Є—А–Њ–≤–∞—В—М –≤ –∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Є –±–Њ–ї–µ–µ –≤—Л–≥–Њ–і–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е —Б –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Л–Љ —А–Є—Б–Ї–Њ–Љ –≥–љ–Њ–є–љ–Њ––≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є [17].
–Я—А–Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –љ–∞—Б—В–Њ–є—З–Є–≤–Њ–Љ –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є –Ю–У –Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є —Б—В—А–µ–Љ–ї–µ–љ–Є—П –ї–Є–Ї–≤–Є–і–Є—А–Њ–≤–∞—В—М —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Д–∞–Ї—В–Њ—А—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –њ—А–Њ–і–Њ–ї–ґ–∞–µ—В –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞—В—М, –Є –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Г–Ј–ї–Њ–≤ –Є –∞–љ–Њ—А–µ–Ї—В–∞–ї—М–љ–Њ–є –Ј–Њ–љ—Л —Б —В–µ—З–µ–љ–Є–µ–Љ –≤—А–µ–Љ–µ–љ–Є –љ–∞—А–∞—Б—В–∞—О—В. –Я—А–µ–і–Њ—В–≤—А–∞—В–Є—В—М —Н—В–Њ –Љ–Њ–ґ–µ—В –≤–љ–µ–і—А–µ–љ–Є–µ –≤ –њ—А–∞–Ї—В–Є–Ї—Г —А—П–і–∞ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –њ—А–Є–љ—Ж–Є–њ–Њ–≤ –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–≥–Њ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Ю–У:
- –Ъ–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–∞—П —В–µ—А–∞–њ–Є—П –Њ—Б—В—А–Њ–≥–Њ –У –і–Њ–ї–ґ–љ–∞ –±—Л—В—М –∞–Ї—В–Є–≤–љ–Њ–є –Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є: –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ –Є —В–Њ–њ–Є—З–µ—Б–Ї–Њ–є, –Є —Б–Є—Б—В–µ–Љ–љ–Њ–є, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–є –љ–∞ –≤—Б–µ –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ґ–Њ–ї—М–Ї–Њ —В–∞–Ї–Њ–є –њ–Њ–і—Е–Њ–і –Ї —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–Є –Ю–У —Б–њ–Њ—Б–Њ–±–µ–љ —Г–Љ–µ–љ—М—И–Є—В—М —А–∞–Ј–≤–Є—В–Є–µ –і–µ—Б—В—А—Г–Ї—В–Є–≤–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≥–µ–Љ–Њ—А—А–Њ–Є–і–∞–ї—М–љ—Л—Е —Б–њ–ї–µ—В–µ–љ–Є–є –≤ –Є—Б—Е–Њ–і–µ –Ї–∞–ґ–і–Њ–≥–Њ –Њ–±–Њ—Б—В—А–µ–љ–Є—П –Є –Є–Ј–±–∞–≤–Є—В—М –њ–∞—Ж–Є–µ–љ—В–∞ –Њ—В –њ–µ—А—Б–њ–µ–Ї—В–Є–≤—Л —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –≤ –±—Г–і—Г—Й–µ–Љ.
- –Ш –≤ –љ–∞—З–∞–ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Є –≤ –µ–≥–Њ —А–∞–Ј–≤–µ—А–љ—Г—В–Њ–є —Б—В–∞–і–Є–Є –ї–µ—З–µ–љ–Є–µ –У –љ–µ –і–Њ–ї–ґ–љ–Њ –±—Л—В—М –њ—А–µ—А–Њ–≥–∞—В–Є–≤–Њ–є —Е–Є—А—Г—А–≥–∞. –Т –љ–µ–Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л—Е —Б–ї—Г—З–∞—П—Е, –љ–∞ –љ–∞—З–∞–ї—М–љ–Њ–є —Б—В–∞–і–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –У –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞—В—М –Є –ї–µ—З–Є—В—М –Љ–Њ–ґ–µ—В —Б–µ–Љ–µ–є–љ—Л–є –≤—А–∞—З –Є–ї–Є —В–µ—А–∞–њ–µ–≤—В.
- –Ы–µ—З–µ–љ–Є–µ –Ю–У –љ–µ –і–Њ–ї–ґ–љ–Њ –Ј–∞–Ї–∞–љ—З–Є–≤–∞—В—М—Б—П –≤–Љ–µ—Б—В–µ —Б –Њ–±–Њ—Б—В—А–µ–љ–Є–µ–Љ. –Ч–∞–ї–Њ–≥–Њ–Љ —Б—В–Њ–є–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —П–≤–ї—П–µ—В—Б—П –Ї–Њ—А—А–µ–Ї—Ж–Є—П –і–Є–µ—В—Л –Є –Њ–±—А–∞–Ј–∞ –ґ–Є–Ј–љ–Є –і–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П –њ—А–Є—З–Є–љ –Ј–∞—Б—В–Њ—П –Ї—А–Њ–≤–Є –≤ –≤–µ–љ–∞—Е –∞–љ–Њ—А–µ–Ї—В–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є, –∞ —В–∞–Ї–ґ–µ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ–љ–Њ–є —Д–ї–µ–±–Њ—В—А–Њ–њ–љ–Њ–є —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–Є, –Є–Љ–µ—О—Й–µ–є —Ж–µ–ї—М—О –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї—Г –Њ–±–Њ—Б—В—А–µ–љ–Є–є –≥–µ–Љ–Њ—А—А–Њ—П.
1. Brisinda G.BMJ 2000 Sep 9; 321(7261):582–3.
2. Bruch HP, Roblick UJ. Chirurg 2001 Jun; 72(6):656–9
3. Arnould T, et al. Eur J Pharmacol 1996 Nov 14; 315(2):227–33
4. Sirtori CR. Pharmacol Res 2001 Sep; 44(3):183–93
5. Frick RW. Angiology 2000 Mar; 51(3):197–205 Pfenninger JL. BMJ 1997; 315:881–881a.
6. Pfenninger JL. BMJ 1997; 314:1211–2.
7. Diana G, Catanzaro M, Ferrara A, Ferrari P. Clin Ter 2000 Sep–Oct; 151(5):341–4
8. Matsuda H et al. Eur J Pharmacol 1999 May 28; 373(1):63–70
9. MacKay D. Altern Med Rev 2001 Apr; 6(2):126–40 Murray–Lyon IM, Kirkham JS. Eur J Gastroenterol Hepatol 2001 Aug; 13(8):971–2.
10. –У.–Ш.–Т–Њ—А–Њ–±—М–µ–≤, –Ѓ.–Р.–©–µ–ї—Л–≥–Є–љ, –Ы.–Р.–С–ї–∞–≥–Њ–і–∞—А–љ—Л–є. –§–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П –≥–µ–Љ–Њ—А—А–Њ—П : –∞–ї–≥–Њ—А–Є—В–Љ –≤—Л–±–Њ—А–∞ –њ—А–µ–њ–∞—А–∞—В–∞. Consilium Medicum 2001, T. 3, вДЦ 11.
11. Wasvary HJ, Hain J, Mosed–Vogel M, Bendick P, Barkel DC, Klein SN. Dis Colon Rectum 2001 Aug; 44(8):1069–73.
12. Perrotti P, Antropoli C, Molino D, De Stefano G, Antropoli M. Dis Colon Rectum 2001 Mar; 44(3): 405–9.
13. Briel JW, Zimmerman DD, Schouten WR. Int J Colorectal Dis 2000 Aug;15(4):253–4.
14. Coskun A, Duzgun SA, Uzunkoy A, Bozer M, Aslan O, Canbeyli B. Dis Colon Rectum 2001 May; 44(5): 680–5.
15. Kurbonov KM, Mukhabbatov DK, Daminova NM. Klin Khir 2000 Dec; (12):33–4.
16. Ceulemans R, Creve U, Van Hee R et al. Eur J Surg 2000 Oct; 166(10):808–12.
17. –Т.–Ъ. –Р–љ, –Х.–Р.–Ы–µ–≤–Є–љ–∞ –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї –ї–µ—З–µ–љ–Є—О –Њ—Б—В—А–Њ–≥–Њ –≥–µ–Љ–Њ—А—А–Њ—П. Consilium Medicum 2002, T. 4, вДЦ 4.












