–С–Њ–ї—М –≤ —И–µ–µ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Њ–њ–Є—Б—Л–≤–∞–µ—В—Б—П –Ї–∞–Ї –±–Њ–ї—М –≤ –Ј–∞–і–љ–µ–є –Њ–±–ї–∞—Б—В–Є —И–µ–є–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞. –Ю–љ–∞ —А–∞—Б–њ—А–µ–і–µ–ї—П–µ—В—Б—П –Њ—В –Ј–∞—В—Л–ї–Њ—З–љ–Њ–є –ї–Є–љ–Є–Є –≤–љ–Є–Ј –Ї –њ–µ—А–≤—Л–Љ –≥—А—Г–і–љ—Л–Љ –њ–Њ–Ј–≤–Њ–љ–Ї–∞–Љ –Є –Љ–Њ–ґ–µ—В –Є—А—А–∞–і–Є–Є—А–Њ–≤–∞—В—М –≤ –≥–Њ–ї–Њ–≤—Г, –њ–ї–µ—З–Є, —А—Г–Ї–Є –Є –≥—А—Г–і—М [8]. –Ґ–∞–Ї, —З–∞—Б—В–Њ—В–∞ –ґ–∞–ї–Њ–± –љ–∞ –±–Њ–ї–Є –≤ –њ–ї–µ—З–∞—Е —Б–Њ—Б—В–∞–≤–ї—П–µ—В 7вАУ67% —Б—А–µ–і–Є –љ–∞—Б–µ–ї–µ–љ–Є—П –≤ —В–µ—З–µ–љ–Є–µ 12 –Љ–µ—Б. [9]. –С–Њ–ї–Є –≤ —И–µ–µ –Є –≤–µ—А—Е–љ–µ–Љ –њ–ї–µ—З–µ–≤–Њ–Љ –њ–Њ—П—Б–µ –Љ–Њ–≥—Г—В –±—Л—В—М –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ—Л –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є —В—А—Г–і–Њ–≤–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є, –∞ —В–∞–Ї–ґ–µ —А—П–і–Њ–Љ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤, —В–∞–Ї–Є—Е –Ї–∞–Ї –≤–Њ–Ј—А–∞—Б—В, –њ–Њ–ї, —А–∞–Ј–Љ–µ—А—Л —В–µ–ї–∞ [3, 10вАУ14]. –Э–µ—Б–Ї–Њ–ї—М–Ї–Њ –Ї–Њ–≥–Њ—А—В–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ —В—П–ґ–µ–ї–∞—П —Д–Є–Ј–Є—З–µ—Б–Ї–∞—П –љ–∞–≥—А—Г–Ј–Ї–∞, —А–∞–±–Њ—В–∞ –≤ –љ–µ—Г–і–Њ–±–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є, –њ–Њ–≤—В–Њ—А—П—О—Й–Є–µ—Б—П –і–≤–Є–ґ–µ–љ–Є—П, —З–∞—Б—В—Л–µ –њ–Њ–і—К–µ–Љ—Л —В—П–ґ–µ—Б—В–µ–є, —А–∞–±–Њ—В–∞, —Б–≤—П–Ј–∞–љ–љ–∞—П —Б–Њ —Б–≥–Є–±–∞–љ–Є–µ–Љ —И–µ–Є, –љ–µ—Г–і–Њ–±–љ–Њ–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ –≥–Њ–ї–Њ–≤—Л –Љ–Њ–≥—Г—В –±—Л—В—М —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –±–Њ–ї–Є –≤ —И–µ–µ –Є –≤–µ—А—Е–љ–µ–Љ –њ–ї–µ—З–µ–≤–Њ–Љ –њ–Њ—П—Б–µ [11вАУ17]. –Ґ–∞–Ї, –Ь. Shabbir et al. –≤—Л—П–≤–Є–ї–Є, —З—В–Њ –≤ —А–∞–±–Њ—З–µ–µ –≤—А–µ–Љ—П –±–Њ–ї—М –≤ —И–µ–µ –Є—Б–њ—Л—В—Л–≤–∞–ї–Є 71,7% –њ–Њ–ї—М–Ј–Њ–≤–∞—В–µ–ї–µ–є –Ї–Њ–Љ–њ—М—О—В–µ—А–Њ–≤, –±–Њ–ї—М –≤ –њ–ї–µ—З–µ вАУ 48,3% [18].
–Ь–љ–Њ–≥–Є–µ –Ї–Њ–≥–Њ—А—В–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –њ–Њ–≤—Л—И–µ–љ–љ—Л–µ —В—А–µ–±–Њ–≤–∞–љ–Є—П –Ї —А–∞–±–Њ—В–љ–Є–Ї—Г, –љ–Є–Ј–Ї–Є–є —Г—А–Њ–≤–µ–љ—М –њ–Њ–і–і–µ—А–ґ–Ї–Є —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ–Љ –Є —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–є –њ–Њ–і–і–µ—А–ґ–Ї–Є –Љ–Њ–≥—Г—В –±—Л—В—М —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –±–Њ–ї–Є —Н—В–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є [11вАУ14, 19, 20].
–І—В–Њ –Ї–∞—Б–∞–µ—В—Б—П –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤, —В–Њ —Б—З–Є—В–∞–µ—В—Б—П, —З—В–Њ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Љ–Њ–ґ–µ—В —Б–љ–Є–Ј–Є—В—М —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є –≤ —И–µ–µ [21, 22]. –Ю–і–љ–∞–Ї–Њ S. K√§√§ri√§ et al. [23] –љ–µ –љ–∞—И–ї–Є –љ–Є–Ї–∞–Ї–Њ–є —Б–≤—П–Ј–Є –Љ–µ–ґ–і—Г —Г—А–Њ–≤–љ–µ–Љ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –љ–∞–ї–Є—З–Є–µ–Љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є –≤ –Њ–±–ї–∞—Б—В–Є —И–µ–Є –њ—А–Є —А–∞—Б—Б–Љ–Њ—В—А–µ–љ–Є–Є —Б–Њ—Ж–Є–∞–ї—М–љ–Њ-–і–µ–Љ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, —Г—Б–ї–Њ–≤–Є–є —В—А—Г–і–∞, –Њ–±—А–∞–Ј–∞ –ґ–Є–Ј–љ–Є –Є —Г–Ї–∞–Ј–∞–љ–Є–є –љ–∞ –љ–∞–ї–Є—З–Є–µ —А–∞–љ–µ–µ –≤–Њ–Ј–љ–Є–Ї–∞–≤—И–Є—Е –±–Њ–ї–µ–є –≤ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–µ. –Я—А–Є –Є–Ј—Г—З–µ–љ–Є–Є –∞–љ—В—А–Њ–њ–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Є—Е –і–∞–љ–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –±–Њ–ї—М—О –≤ —И–µ–µ –Ґ. Nilsen et al. –Њ–±–љ–∞—А—Г–ґ–Є–ї–Є, —З—В–Њ –Њ–ґ–Є—А–µ–љ–Є–µ –Є –ї–Є—И–љ–Є–є –≤–µ—Б —Г –Љ—Г–ґ—З–Є–љ –Є –ґ–µ–љ—Й–Є–љ –Љ–Њ–≥—Г—В –±—Л—В—М –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є [22]. –°—Е–Њ–і–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –±—Л–ї–Є –њ–Њ–ї—Г—З–µ–љ—Л –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е J. Bodin et al. [24] –Є S. K√§√§ri√§ et al. [23]: –Є–Ј–±—Л—В–Њ—З–љ—Л–є –≤–µ—Б –Є –Њ–ґ–Є—А–µ–љ–Є–µ —П–≤–ї—П—О—В—Б—П —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є –≤ —И–µ–µ, –љ–Њ —В–Њ–ї—М–Ї–Њ —Г –ґ–µ–љ—Й–Є–љ.
–°–Њ–≥–ї–∞—Б–љ–Њ –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є —В–µ—А–Љ–Є–љ–Њ–ї–Њ–≥–Є–Є, –ї–Њ–Ї–∞–ї—М–љ—Г—О –±–Њ–ї—М –≤ —И–µ–µ, –њ—А–µ–і—Б—В–∞–≤–ї—П—О—Й—Г—О —Б–Њ–±–Њ–є –Њ–і–Є–љ –Є–Ј –≤–∞—А–Є–∞–љ—В–Њ–≤ –±–Њ–ї–Є –≤ —Б–њ–Є–љ–µ, –љ–∞–Ј—Л–≤–∞—О—В —Ж–µ—А–≤–Є–Ї–∞–ї–≥–Є–µ–є, –њ—А–Є –≤–Њ–≤–ї–µ—З–µ–љ–Є–Є –Љ—Л—И–µ—З–љ–Њ-—Б–≤—П–Ј–Њ—З–љ–Њ–≥–Њ –∞–њ–њ–∞—А–∞—В–∞ –Є –Є—А—А–∞–і–Є–∞—Ж–Є–Є –±–Њ–ї–Є –≤ –≥–Њ–ї–Њ–≤—Г вАУ —Ж–µ—А–≤–Є–Ї–Њ–Ї—А–∞–љ–Є–∞–ї–≥–Є–µ–є, –њ—А–Є –Є—А—А–∞–і–Є–∞—Ж–Є–Є –≤ —А—Г–Ї—Г вАУ —Ж–µ—А–≤–Є–Ї–Њ-–±—А–∞—Е–Є–∞–ї–≥–Є–µ–є [25, 26]. –Я—А–Є –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Є –Є–ї–Є —А–∞–Ј–і—А–∞–ґ–µ–љ–Є–Є –Ї–Њ—А–µ—И–Ї–Њ–≤ —И–µ–є–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ —Б–њ–Є–љ–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —А–∞–і–Є–Ї—Г–ї–Њ–њ–∞—В–Є—П, –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Б—В—А—Г–Ї—В—Г—А—Л —Б–њ–Є–љ–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ –љ–∞ —И–µ–є–љ–Њ–Љ —Г—А–Њ–≤–љ–µ –њ—А–Є–≤–Њ–і—П—В –Ї —А–∞–Ј–≤–Є—В–Є—О —И–µ–є–љ–Њ–є –Љ–Є–µ–ї–Њ–њ–∞—В–Є–Є. –Ю—Б–љ–Њ–≤–љ—Л–µ –њ—А–Є—З–Є–љ—Л –±–Њ–ї–Є –≤ —И–µ–µ вАУ –Њ—Б—В–µ–Њ—Е–Њ–љ–і—А–Њ–Ј –Є –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј —И–µ–є–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞. –Ш—Б—В–Њ—З–љ–Є–Ї–∞–Љ–Є –±–Њ–ї–Є –њ—А–Є —Н—В–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е –Љ–Њ–≥—Г—В –±—Л—В—М –Љ–µ–ґ–њ–Њ–Ј–≤–Њ–љ–Њ—З–љ—Л–µ —Б—Г—Б—В–∞–≤—Л –Є –і–Є—Б–Ї–Є, –∞ —В–∞–Ї–ґ–µ —Б–≤—П–Ј–Ї–Є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –Є –Љ—Л—И—Ж—Л —Б–њ–Є–љ—Л. –С–Њ–ї—М—О –≤ —И–µ–µ –Љ–Њ–≥—Г—В –њ—А–Њ—П–≤–ї—П—В—М—Б—П –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –∞—А—В—А–Њ–њ–∞—В–Є–Є (—А–µ–≤–Љ–∞—В–Њ–Є–і–љ—Л–є –∞—А—В—А–Є—В –Є –∞–љ–Ї–Є–ї–Њ–Ј–Є—А—Г—О—Й–Є–є —Б–њ–Њ–љ–і–Є–ї–Є—В), –љ–Њ –љ–µ—Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–Њ —З–∞—Й–µ –њ—А–Є—З–Є–љ–∞–Љ–Є —Ж–µ—А–≤–Є–Ї–∞–ї–≥–Є–Є —П–≤–ї—П—О—В—Б—П –і–Њ–±—А–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л–µ —Б–Њ—Б—В–Њ—П–љ–Є—П, —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є —И–µ–є–љ—Л—Е –Љ—Л—И–µ—З–љ–Њ-—Б–Ї–µ–ї–µ—В–љ—Л—Е —Б—В—А—Г–Ї—В—Г—А. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤—Б—В—А–µ—З–∞—О—Й–Є–µ—Б—П –њ—А–Є—З–Є–љ—Л –±–Њ–ї–Є –≤ —И–µ–µ –њ—А–Є–≤–µ–і–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1.

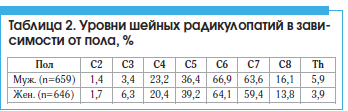
–У—А—Л–ґ–Є –Љ–µ–ґ–њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤—Л—Е –і–Є—Б–Ї–Њ–≤ (–Ь–Я–Ф) –≤ —И–µ–є–љ–Њ–Љ –Њ—В–і–µ–ї–µ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –Є —И–µ–є–љ—Л–є —Б–њ–Њ–љ–і–Є–ї–µ–Ј —З–∞—Б—В–Њ –≤—Б—В—А–µ—З–∞—О—В—Б—П –Є —П–≤–ї—П—О—В—Б—П –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є. –У—А—Л–ґ–Є –Ь–Я–Ф –Є –Њ—Б—В–µ–Њ—Д–Є—В—Л –Љ–Њ–≥—Г—В –≤–Њ–Ј–і–µ–є—Б—В–≤–Њ–≤–∞—В—М –љ–∞ —Б–њ–Є–љ–љ–Њ–є –Љ–Њ–Ј–≥ –Є –љ–µ—А–≤–љ—Л–µ –Ї–Њ—А–µ—И–Ї–Є —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ [27]. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –≤ –†–Њ—З–µ—Б—В–µ—А–µ (–Т–µ–ї–Є–Ї–Њ–±—А–Є—В–∞–љ–Є—П), –Њ—В–Љ–µ—З–µ–љ–Њ, —З—В–Њ –µ–ґ–µ–≥–Њ–і–љ–∞—П –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М —И–µ–є–љ—Л–Љ–Є —А–∞–і–Є–Ї—Г–ї–Њ–њ–∞—В–Є—П–Љ–Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В 107,3 –љ–∞ 100 —В—Л—Б. –Љ—Г–ґ—З–Є–љ –Є 63,5 –љ–∞ 100 —В—Л—Б. –ґ–µ–љ—Й–Є–љ —Б –њ–Є–Ї–Њ–Љ –Њ—В 50 –і–Њ 54 –ї–µ—В [28], –њ—А–Є —Н—В–Њ–Љ —З–∞—Б—В–Њ—В–∞ –≤–Њ–≤–ї–µ—З–µ–љ–Є—П –Ї–Њ—А–µ—И–Ї–Њ–≤ —А–∞–Ј–ї–Є—З–љ–∞ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Г—А–Њ–≤–љ—П –њ–Њ—А–∞–ґ–µ–љ–Є—П (—В–∞–±–ї. 2). –°—Е–Њ–ґ–Є–µ –і–∞–љ–љ—Л–µ –њ–Њ–ї—Г—З–µ–љ—Л H.J. Kim et al., –Ї–Њ—В–Њ—А—Л–µ –≤—Л—П–≤–Є–ї–Є –±–Њ–ї–µ–µ —З–∞—Б—В–Њ –њ–Њ—А–∞–ґ–∞–µ–Љ—Л–µ —Г—А–Њ–≤–љ–Є –°6 (66%) –Є –°7 (62%) [29]. –≠—В–Њ —Б–Њ–≥–ї–∞—Б—Г–µ—В—Б—П —Б —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –њ—А–µ–і—Л–і—Г—Й–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—Й–Є—Е, —З—В–Њ —Г—А–Њ–≤–љ–Є –Ь–Я–Ф C5-6 –Є C6-7 —П–≤–ї—П—О—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ –≤–Њ—Б–њ—А–Є–Є–Љ—З–Є–≤—Л–Љ–Є –Ї –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л–Љ –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ, –Є –Ј–і–µ—Б—М —З–∞—Й–µ –њ–Њ—А–∞–ґ–∞—О—В—Б—П –љ–µ—А–≤–љ—Л–µ –Ї–Њ—А–µ—И–Ї–Є [30вАУ32]. –≠—В–Є –і–∞–љ–љ—Л–µ —В–∞–Ї–ґ–µ —Б–Њ–≥–ї–∞—Б—Г—О—В—Б—П —Б –Ї–Є–љ–µ–Љ–∞—В–Є–Ї–Њ–є —И–µ–є–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞, –∞ —В–∞–Ї–ґ–µ —Б —В–µ–Љ, —З—В–Њ —Г—А–Њ–≤–љ–Є –°5-6 –Є C6-7 —П–≤–ї—П—О—В—Б—П —Г—А–Њ–≤–љ—П–Љ–Є –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–≥–Њ —Б–≥–Є–±–∞–љ–Є—П –Є —А–∞–Ј–≥–Є–±–∞–љ–Є—П –њ—А–Є –Є–љ—В–µ–љ—Б–Є–≤–љ—Л—Е –љ–∞–≥—А—Г–Ј–Ї–∞—Е [33, 34].
–Ю–і–љ–∞–Ї–Њ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –љ–µ—В –љ–Є–Ї–∞–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Њ—Б–љ–Њ–≤—Л –і–ї—П –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –±–Њ–ї–Є –≤ –Њ–±–ї–∞—Б—В–Є —И–µ–Є, –Є —В–∞–Ї–Є–µ –±–Њ–ї–Є —Б—З–Є—В–∞—О—В—Б—П –љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–Љ–Є, –љ–µ —Б–≤—П–Ј–∞–љ–љ—Л–Љ–Є —Б –∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Є–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є –≤ —И–µ–є–љ–Њ–Љ –Њ—В–і–µ–ї–µ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –Є —Б–њ–Є–љ–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ [35]. –≠—В–Њ –≤ –њ–Њ–ї–љ–Њ–є –Љ–µ—А–µ –Њ—В–љ–Њ—Б–Є—В—Б—П –Є –Ї–Њ –Љ–љ–Њ–≥–Є–Љ —Б–ї—Г—З–∞—П–Љ –њ–Њ—Б–ї–µ–і—Б—В–≤–Є–є —В—А–∞–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–є, –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ —Е–ї—Л—Б—В–Њ–≤–Њ–є —В—А–∞–≤–Љ—Л [36].
–¶–µ—А–≤–Є–Ї–∞–ї—М–љ—Л–є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–є —Б–µ–≥–Љ–µ–љ—В –Њ—В–ї–Є—З–∞–µ—В—Б—П –Њ—В –і—А—Г–≥–Є—Е —Б–њ–Є–љ–∞–ї—М–љ—Л—Е —Б–µ–≥–Љ–µ–љ—В–Њ–≤. –Т –њ—А–µ–і–µ–ї–∞—Е —Ж–µ—А–≤–Є–Ї–∞–ї—М–љ–Њ–є –Љ—Л—И–µ—З–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л —Б—Г—Й–µ—Б—В–≤—Г–µ—В –∞–љ–∞—В–Њ–Љ–Њ-—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ –њ–Њ–і—А–∞–Ј–і–µ–ї–µ–љ–Є–µ –Љ–µ–ґ–і—Г –Љ—Л—И—Ж–∞–Љ–Є: –∞) –Љ—Л—И—Ж—Л –Ї—А–∞–љ–Є–Њ—Ж–µ—А–≤–Є–Ї–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є; –±) –Љ—Л—И—Ж—Л —Ж–µ—А–≤–Є–Ї–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є –Є –≤) –Љ—Л—И—Ж—Л –Њ–±–µ–Є—Е –Њ–±–ї–∞—Б—В–µ–є. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤–Њ–≤–ї–µ–Ї–∞—О—В—Б—П –≤ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ —Б–Ї–µ–ї–µ—В–љ–Њ-–Љ—Л—И–µ—З–љ—Л—Е —Б–Є–љ–і—А–Њ–Љ–Њ–≤ –љ–∞ —Н—В–Њ–Љ —Г—А–Њ–≤–љ–µ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ—Л–µ —И–µ–є–љ—Л–µ –Љ—Л—И—Ж—Л, —В–∞–Ї–Є–µ –Ї–∞–Ї —А–µ–Љ–µ–љ–љ–∞—П –Љ—Л—И—Ж–∞ –≥–Њ–ї–Њ–≤—Л –Є —И–µ–Є, –њ–Њ–ї—Г–Њ—Б—В–Є—Б—В–∞—П –Љ—Л—И—Ж–∞ –≥–Њ–ї–Њ–≤—Л –Є –і–ї–Є–љ–љ–µ–є—И–Є–µ –Љ—Л—И—Ж—Л –≥–Њ–ї–Њ–≤—Л, –Њ—Е–≤–∞—В—Л–≤–∞—О—Й–Є–µ –Њ–±–µ –Њ–±–ї–∞—Б—В–Є —Б–Ј–∞–і–Є [37]. –Ф–ї—П —Н—В–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤–µ—Б—М–Љ–∞ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –љ–∞–ї–Є—З–Є–µ –≤—Б–µ—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ —Б–Ї–µ–ї–µ—В–љ–Њ-–Љ—Л—И–µ—З–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л: —З–∞—Б—В—Л–µ –ґ–∞–ї–Њ–±—Л –љ–∞ —Б–Ї–Њ–≤–∞–љ–љ–Њ—Б—В—М –≤ –Љ—Л—И—Ж–∞—Е —И–µ–Є –Є —Б–њ–Є–љ—Л –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ –њ—А–Њ–Є–Ј–≤–Њ–ї—М–љ—Л—Е –і–≤–Є–ґ–µ–љ–Є–є –≤ –љ–Є—Е; —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–∞—П –Є –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–љ–µ—Б—В–µ–Ј–Є—А—Г—О—Й–Є—Е –±–ї–Њ–Ї–∞–і (—Б—Г–њ—А–∞–Њ—А–±–Є—В–∞–ї—М–љ—Л–µ, –Ї–Њ—А–µ—И–Ї–Њ–≤ –°II, –°III, —Д–∞—Б–µ—В–Њ—З–љ—Л–µ), —А–∞–і–Є–Њ—З–∞—Б—В–Њ—В–љ–Њ–є –љ–µ–є—А–Њ—В–Њ–Љ–Є–Є; –Њ—В—З–µ—В–ї–Є–≤—Л–µ –њ—А–Є–Ј–љ–∞–Ї–Є –Љ–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –њ—А–Є –Љ–∞–љ—Г–∞–ї—М–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є; –Њ—В—А–∞–ґ–µ–љ–љ—Л–µ —Д–µ–љ–Њ–Љ–µ–љ—Л –њ—А–Є –њ–∞–ї—М–њ–∞—Ж–Є–Є —В—А–Є–≥–≥–µ—А–љ—Л—Е —В–Њ—З–µ–Ї –≤ –Ј–Њ–љ–µ –±–Њ–ї–µ–Ј–љ–µ–љ–љ—Л—Е –Љ—Л—И–µ—З–љ—Л—Е —Г–њ–ї–Њ—В–љ–µ–љ–Є–є –≤ —И–µ–µ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [38].
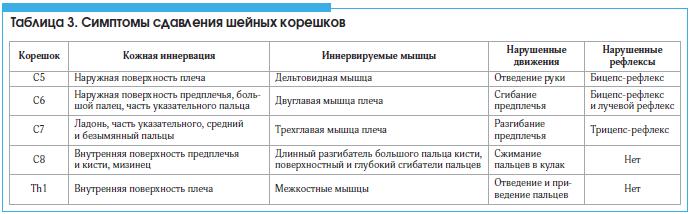
–Т–Њ –≤—А–µ–Љ—П —Б–±–Њ—А–∞ –∞–љ–∞–Љ–љ–µ–Ј–∞ –њ–Њ–і—А–Њ–±–љ–Њ –≤—Л—П—Б–љ—П—О—В —Е–∞—А–∞–Ї—В–µ—А –±–Њ–ї–Є, –Њ–±—Б—В–Њ—П—В–µ–ї—М—Б—В–≤–∞ –µ–µ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П, –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—О –Є –Є—А—А–∞–і–Є–∞—Ж–Є—О, —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ —Б–Є–Љ–њ—В–Њ–Љ—Л. –Т–∞–ґ–љ—Г—О —А–Њ–ї—М –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є–≥—А–∞—О—В —Б–≤–µ–і–µ–љ–Є—П –Њ —Б—Г—В–Њ—З–љ–Њ–Љ —А–Є—В–Љ–µ –±–Њ–ї–Є. –§–Є–Ј–Є–Ї–∞–ї—М–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–Њ–≤–Њ–і—П—В –≤ —Б–ї–µ–і—Г—О—Й–µ–є –њ–Њ—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ—Б—В–Є: –Њ—Б–Љ–Њ—В—А, –њ–∞–ї—М–њ–∞—Ж–Є—П, –Њ—Ж–µ–љ–Ї–∞ –∞–Ї—В–Є–≤–љ—Л—Е –і–≤–Є–ґ–µ–љ–Є–є (–≤ —В. —З. –Є–Ј–Љ–µ—А–µ–љ–Є–µ –Є—Е –Њ–±—К–µ–Љ–∞), —Д–Є–Ј–Є–Ї–∞–ї—М–љ—Л–µ –њ—А–Њ–±—Л. –Э–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–Њ–≤–Њ–і—П—В –њ—А–Є –±–Њ–ї–Є, –њ–∞—А–µ—Б—В–µ–Ј–Є—П—Е, –љ–∞—А—Г—И–µ–љ–Є—П—Е –і–≤–Є–ґ–µ–љ–Є–є –Є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤ —А—Г–Ї–µ, —В. –µ. –≤ –Ј–Њ–љ–µ –Є–љ–љ–µ—А–≤–∞—Ж–Є–Є –Ї–Њ—А–µ—И–Ї–Њ–≤ C5-Th1. –Э–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–Њ–≤–Њ–і—П—В –њ—А–Є –љ–∞–ї–Є—З–Є–Є –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ —Б–і–∞–≤–ї–µ–љ–Є—П —Б–њ–Є–љ–љ–Њ–Љ–Њ–Ј–≥–Њ–≤–Њ–≥–Њ –Ї–Њ—А–µ—И–Ї–∞: –±–Њ–ї—М –Є –њ–∞—А–µ—Б—В–µ–Ј–Є–Є –≤ –Ј–Њ–љ–µ –µ–≥–Њ –Є–љ–љ–µ—А–≤–∞—Ж–Є–Є, –љ–∞—А—Г—И–µ–љ–Є—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є, —Б–љ–Є–ґ–µ–љ–Є–µ –Љ—Л—И–µ—З–љ–Њ–є —Б–Є–ї—Л, –≥–Є–њ–Њ—А–µ—Д–ї–µ–Ї—Б–Є—П. –°–Є–Љ–њ—В–Њ–Љ—Л —Б–і–∞–≤–ї–µ–љ–Є—П –Њ—В–і–µ–ї—М–љ—Л—Е –Ї–Њ—А–µ—И–Ї–Њ–≤ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 3.
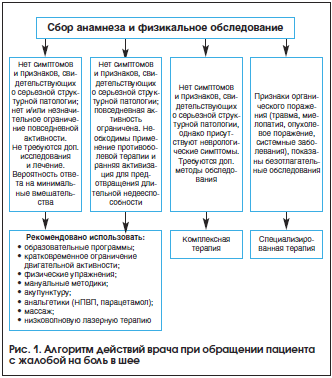
–Ф–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ –Љ–µ—В–Њ–і—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –і–ї—П —В–Њ–≥–Њ, —З—В–Њ–±—Л —Г—В–Њ—З–љ–Є—В—М –њ—А–Є—З–Є–љ—Г –±–Њ–ї–Є –≤ —И–µ–µ –Є –Є—Б–Ї–ї—О—З–Є—В—М –Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞. –Я—А–Є –±–Њ–ї–Є –≤ —И–µ–µ –њ—А–Є–Љ–µ–љ—П—О—В —Б–ї–µ–і—Г—О—Й–Є–µ –Љ–µ—В–Њ–і—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П: –Њ–±—Й–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є, –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –°–Ю–≠, –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Ї—А–Њ–≤–Є –љ–∞ —А–µ–≤–Љ–∞—В–Њ–Є–і–љ—Л–є —Д–∞–Ї—В–Њ—А, –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ HLA B27, —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞—Д–Є—П –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞, –Ъ–Ґ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞, –Ъ–Ґ —Б –Љ–Є–µ–ї–Њ–≥—А–∞—Д–Є–µ–є (–њ–µ—А–µ–і –Њ–њ–µ—А–∞—Ж–Є–µ–є –њ–Њ –њ–Њ–≤–Њ–і—Г –≥—А—Л–ґ–Є –Ь–Я–Ф), —Б—Ж–Є–љ—В–Є–≥—А–∞—Д–Є—П –Ї–Њ—Б—В–µ–є, –Ь–†–Ґ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ [39].
–°–њ–µ—Ж–Є–∞–ї—М–љ–Њ–є –Ї–Њ–Љ–Є—Б—Б–Є–µ–є –њ–Њ –Є–Ј—Г—З–µ–љ–Є—О –њ—А–Њ–±–ї–µ–Љ—Л –±–Њ–ї–Є –≤ —И–µ–µ (Neck Pain Task Force) –њ—А–µ–і–ї–Њ–ґ–µ–љ—Л —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –≤–µ–і–µ–љ–Є—О –Є –ї–µ—З–µ–љ–Є—О –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Ж–µ—А–≤–Є–Ї–∞–ї–≥–Є—П–Љ–Є [40]. –Ф–ї—П –ї–µ—З–µ–љ–Є—П –±–Њ–ї–Є –≤ —И–µ–µ –Є —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –љ–µ–є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ —Б—Г—Й–µ—Б—В–≤—Г–µ—В –Љ–љ–Њ–ґ–µ—Б—В–≤–Њ –Љ–µ—В–Њ–і–Њ–≤. –° –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –≤ —Б–Є—Б—В–µ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Њ–±–Ј–Њ—А–∞—Е —Г–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П –љ–∞ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ –Љ—Г–ї—М—В–Є–Љ–Њ–і–∞–ї—М–љ—Л—Е –њ–Њ–і—Е–Њ–і–Њ–≤ –Ї –≤–µ–і–µ–љ–Є—О –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞—О—Й–Є—Е —Д–Є–Ј–Є—З–µ—Б–Ї—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М, –Љ–∞–љ—Г–∞–ї—М–љ—Г—О —В–µ—А–∞–њ–Є—О –Є —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л–µ —Г–њ—А–∞–ґ–љ–µ–љ–Є—П, –Ї–Њ—В–Њ—А—Л–µ —П–≤–ї—П—О—В—Б—П –Ї–ї—О—З–µ–≤—Л–Љ —Н–ї–µ–Љ–µ–љ—В–Њ–Љ –ї—О–±–Њ–≥–Њ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П [41]. –° –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–µ —Б—В—А–∞—В–µ–≥–Є–Є –љ–Њ—Б—П—В —Б–Ї–Њ—А–µ–µ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–є —Е–∞—А–∞–Ї—В–µ—А, –љ–µ –Є–Љ–µ—П —З–µ—В–Ї–Є—Е –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Љ–Є—И–µ–љ–µ–є. –†–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є —Б–≤—П–Ј–∞–љ–Њ –љ–µ —В–Њ–ї—М–Ї–Њ —Б –±–Њ–ї–µ–≤—Л–Љ–Є, –љ–Њ –Є —Б –Љ—Л—И–µ—З–љ–Њ-—В–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є, –≤–µ–≥–µ—В–∞—В–Є–≤–љ—Л–Љ–Є, –і–Є—Б—Б–Њ–Љ–љ–Є—З–µ—Б–Ї–Є–Љ–Є, –њ–Њ–Ј–љ—Л–Љ–Є, –≤–µ—Б—В–Є–±—Г–ї—П—А–љ—Л–Љ–Є, –Ј—А–Є—В–µ–ї—М–љ—Л–Љ–Є, –∞ —В–∞–Ї–ґ–µ –≤ –±–Њ–ї—М—И–Њ–є —Б—В–µ–њ–µ–љ–Є —Б—В—А–µ—Б—Б–Њ–≥–µ–љ–љ—Л–Љ–Є –њ—Б–Є—Е–Є—З–µ—Б–Ї–Є–Љ–Є —Д–µ–љ–Њ–Љ–µ–љ–∞–Љ–Є, –њ–Њ—Н—В–Њ–Љ—Г –і–Њ–ї–ґ–љ—Л –њ—А–Є–Љ–µ–љ—П—В—М—Б—П —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л–µ —Б—В—А–∞—В–µ–≥–Є–Є –ї–µ—З–µ–љ–Є—П. –Р–ї–≥–Њ—А–Є—В–Љ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –±–Њ–ї–Є –≤ —И–µ–µ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ –љ–∞ —А–Є—Б—Г–љ–Ї–µ 1.
–£—Б—В—А–∞–љ–µ–љ–Є–µ –±–Њ–ї–µ–≤—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є вАУ –Њ—Б–љ–Њ–≤–љ–∞—П —Ж–µ–ї—М –ї–µ—З–µ–љ–Є—П —Ж–µ—А–≤–Є–Ї–∞–ї–≥–Є–Є. –Ф–ї—П —В–µ—А–∞–њ–Є–Є –Љ–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ–Њ–є –±–Њ–ї–Є –Є—Б–њ–Њ–ї—М–Ј—Г—О—В —А–∞–Ј–ї–Є—З–љ—Л–µ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –∞–≥–µ–љ—В—Л, –≤ —В. —З. —В—А–Є—Ж–Є–Ї–ї–Є—З–µ—Б–Ї–Є–µ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В—Л, –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л (–Э–Я–Т–Я) –Є –Љ—Л—И–µ—З–љ—Л–µ —А–µ–ї–∞–Ї—Б–∞–љ—В—Л. –Э–Я–Т–Я –Њ–±–ї–∞–і–∞—О—В –Њ—В—З–µ—В–ї–Є–≤—Л–Љ –∞–љ–∞–ї—М–≥–µ—В–Є—З–µ—Б–Ї–Є–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ –њ—А–Є —Б–Ї–µ–ї–µ—В–љ–Њ-–Љ—Л—И–µ—З–љ–Њ–є –±–Њ–ї–Є.
–Я—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–µ–Љ –љ–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ —Ж–Є–Ї–ї–Њ–Њ–Їc–Є–≥–µ–љ–∞–Ј—Л (–¶–Ю–У) —П–≤–ї—П–µ—В—Б—П –Ї–µ—В–Њ—А–Њ–ї–∞–Ї (–Ъ–µ—В–Њ—А–Њ–ї). –Ю—В–ї–Є—З–Є—В–µ–ї—М–љ–Њ–є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—М—О –і–∞–љ–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ —П–≤–ї—П–µ—В—Б—П –≤—Л—А–∞–ґ–µ–љ–љ—Л–є –∞–љ–∞–ї—М–≥–µ—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В, —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л–є —Б —В–∞–Ї–Њ–≤—Л–Љ –Љ–Њ—А—Д–Є–љ–∞, —З—В–Њ –і–µ–ї–∞–µ—В –Ї–µ—В–Њ—А–Њ–ї–∞–Ї —Б—В–∞—А—В–Њ–≤—Л–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ –њ—А–Є –±–Њ–ї–µ–≤—Л—Е —Б–Є–љ–і—А–Њ–Љ–∞—Е. –Я–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –Ї –µ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—О —Б–ї—Г–ґ–Є—В –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ —Б–Є–ї—М–љ–Њ–є –Є —Г–Љ–µ—А–µ–љ–љ–Њ–є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є (–њ—А–µ–і–љ–∞–Ј–љ–∞—З–µ–љ –і–ї—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є, —Г–Љ–µ–љ—М—И–µ–љ–Є—П –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–Є –Є –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –љ–∞ –Љ–Њ–Љ–µ–љ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П; –љ–∞ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –љ–µ –≤–ї–Є—П–µ—В). –Ь–µ—Е–∞–љ–Є–Ј–Љ –і–µ–є—Б—В–≤–Є—П –Ї–µ—В–Њ—А–Њ–ї–∞–Ї–∞ —Б–≤—П–Ј–∞–љ —Б –љ–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–Љ —Г–≥–љ–µ—В–µ–љ–Є–µ–Љ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –¶–Ю–У, –Ї–∞—В–∞–ї–Є–Ј–Є—А—Г—О—Й–µ–є –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ –њ—А–Њ—Б—В–∞–≥–ї–∞–љ–і–Є–љ–Њ–≤ –Є–Ј –∞—А–∞—Е–Є–і–Њ–љ–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л, –Ї–Њ—В–Њ—А—Л–µ –Є–≥—А–∞—О—В –≤–∞–ґ–љ—Г—О —А–Њ–ї—М –≤ –њ–∞—В–Њ–≥–µ–љ–µ–Ј–µ –±–Њ–ї–Є, –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –Є –ї–Є—Е–Њ—А–∞–і–Ї–Є. –Ъ–µ—В–Њ—А–Њ–ї–∞–Ї –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є —А–∞—Ж–µ–Љ–Є—З–µ—Б–Ї—Г—О —Б–Љ–µ—Б—М [-]S –Є [+]R —Н–љ–∞–љ—В–Є–Њ–Љ–µ—А–Њ–≤, –њ—А–Є —Н—В–Њ–Љ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–µ–µ –і–µ–є—Б—В–≤–Є–µ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ [-]S —Д–Њ—А–Љ–Њ–є.
–Ъ–µ—В–Њ—А–Њ–ї –Є–Љ–µ–µ—В 3 –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —Д–Њ—А–Љ—Л (—В–∞–±–ї–µ—В–Ї–Є, –њ–Њ–Ї—А—Л—В—Л–µ –њ–ї–µ–љ–Њ—З–љ–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Њ–є, —А–∞—Б—В–≤–Њ—А –і–ї—П –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–≥–Њ –Є –≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ–Њ–≥–Њ –≤–≤–µ–і–µ–љ–Є—П –Є 2% –≥–µ–ї—М –і–ї—П –љ–∞—А—Г–ґ–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П). –Т—Л–±–Њ—А —Б–њ–Њ—Б–Њ–±–∞ –≤–≤–µ–і–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –Ј–∞–≤–Є—Б–Є—В –Њ—В —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –Є —Б–Њ—Б—В–Њ—П–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ. –Я—А–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–Љ –±–Њ–ї–µ–≤–Њ–Љ —Б–Є–љ–і—А–Њ–Љ–µ –њ—А–µ–њ–∞—А–∞—В –њ—А–Є–љ–Є–Љ–∞–µ—В—Б—П –њ–Њ–≤—В–Њ—А–љ–Њ –њ–Њ 10 –Љ–≥ –і–Њ 4 —А./—Б—Г—В, –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –±–Њ–ї–Є. –Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —Б—Г—В–Њ—З–љ–∞—П –і–Њ–Ј–∞ –љ–µ –і–Њ–ї–ґ–љ–∞ –њ—А–µ–≤—Л—И–∞—В—М 40 –Љ–≥. –°–ї–µ–і—Г–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ—Г—О –і–Њ–Ј—Г. –Я—А–Є –њ–µ—А–µ—Е–Њ–і–µ —Б –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–≥–Њ –≤–≤–µ–і–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –љ–∞ –µ–≥–Њ –њ—А–Є–µ–Љ –≤–љ—Г—В—А—М —Б—Г–Љ–Љ–∞—А–љ–∞—П —Б—Г—В–Њ—З–љ–∞—П –і–Њ–Ј–∞ –Њ–±–µ–Є—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Д–Њ—А–Љ –≤ –і–µ–љ—М –њ–µ—А–µ–≤–Њ–і–∞ –љ–µ –і–Њ–ї–ґ–љ–∞ –њ—А–µ–≤—Л—И–∞—В—М 90 –Љ–≥ –і–ї—П –±–Њ–ї—М–љ—Л—Е –і–Њ 65 –ї–µ—В –Є 60 –Љ–≥ вАФ –і–ї—П –±–Њ–ї—М–љ—Л—Е —Б—В–∞—А—И–µ 65 –ї–µ—В –Є–ї–Є —Б –љ–∞—А—Г—И–µ–љ–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–µ–є –њ–Њ—З–µ–Ї. –Я—А–Є —Н—В–Њ–Љ –і–Њ–Ј–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ —В–∞–±–ї–µ—В–Ї–∞—Е –≤ –і–µ–љ—М –њ–µ—А–µ—Е–Њ–і–∞ –љ–µ –і–Њ–ї–ґ–љ–∞ –њ—А–µ–≤—Л—И–∞—В—М 30 –Љ–≥.
–Я—А–µ–њ–∞—А–∞—В –љ–µ –≤–ї–Є—П–µ—В –љ–∞ –Њ–њ–Є–Њ–Є–і–љ—Л–µ —А–µ—Ж–µ–њ—В–Њ—А—Л, –љ–µ —Г–≥–љ–µ—В–∞–µ—В –і—Л—Е–∞–љ–Є—П, –љ–µ –≤—Л–Ј—Л–≤–∞–µ—В –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є, –љ–µ –Њ–±–ї–∞–і–∞–µ—В —Б–µ–і–∞—В–Є–≤–љ—Л–Љ –Є –∞–љ–Ї—Б–Є–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ. –°—А–Њ–Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Ъ–µ—В–Њ—А–Њ–ї–∞ –љ–µ –і–Њ–ї–ґ–µ–љ –њ—А–µ–≤—Л—И–∞—В—М 5 –і–љ–µ–є, —Г—З–Є—В—Л–≤–∞—П —Б–≤–Њ–є—Б—В–≤–∞ –њ—А–µ–њ–∞—А–∞—В–∞. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –≤ —Н—В–Њ—В –њ–µ—А–Є–Њ–і —Г–і–∞–µ—В—Б—П –і–Њ–±–Є—В—М—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞.
–Т –і–≤–Њ–є–љ–Њ–Љ —Б–ї–µ–њ–Њ–Љ –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В—А—Л–Љ –Љ—Л—И–µ—З–љ–Њ-—Б–Ї–µ–ї–µ—В–љ—Л–Љ –±–Њ–ї–µ–≤—Л–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ [42] —Б—А–∞–≤–љ–Є–≤–∞–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–µ—В–Њ—А–Њ–ї–∞–Ї–∞ –Є –Њ–њ–Є–Њ–Є–і–љ–Њ–≥–Њ –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–∞ –Љ–µ–њ–µ—А–Є–і–Є–љ–∞. –Я–Њ –Њ—Б–љ–Њ–≤–љ—Л–Љ –њ–∞—А–∞–Љ–µ—В—А–∞–Љ, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–Є–Љ –±–Њ–ї–µ–≤—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П, –Ї–µ—В–Њ—А–Њ–ї–∞–Ї –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л–є —Б –Љ–µ–њ–µ—А–Є–і–Є–љ–Њ–Љ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–Є–є —Н—Д—Д–µ–Ї—В –Є –≤ —В–Њ –ґ–µ –≤—А–µ–Љ—П –Њ—В–ї–Є—З–∞–ї—Б—П –±–Њ–ї–µ–µ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ –њ—А–Њ—Д–Є–ї–µ–Љ –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є.
–Т –Ј–∞–Ї–ї—О—З–µ–љ–Є–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –µ—Й–µ —А–∞–Ј –Њ—Б—В–∞–љ–Њ–≤–Є—В—М—Б—П –љ–∞ –≤–∞–ґ–љ–µ–є—И–µ–є –њ—А–Њ–±–ї–µ–Љ–µ –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е —Б —Ж–µ—А–≤–Є–Ї–∞–ї–≥–Є—П–Љ–Є. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ–Њ–Љ–љ–Є—В—М –Њ —В–Њ–Љ, —З—В–Њ —Ж–µ—А–≤–Є–Ї–∞–ї–≥–Є–Є вАУ –ї–Є—И—М —Б–Є–љ–і—А–Њ–Љ–∞–ї—М–љ—Л–є –і–Є–∞–≥–љ–Њ–Ј, –њ–Њ—Н—В–Њ–Љ—Г –≤ –Ї–∞–ґ–і–Њ–Љ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–Љ —Б–ї—Г—З–∞–µ –≤—А–∞—З –і–Њ–ї–ґ–µ–љ —Б–ї–µ–і–Њ–≤–∞—В—М –∞–ї–≥–Њ—А–Є—В–Љ—Г –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±–Њ–ї—М–љ—Л—Е, —Б—В—А–µ–Љ–Є—В—М—Б—П –Ї –љ–Њ–Ј–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Є–і–µ–љ—В–Є—Д–Є–Ї–∞—Ж–Є–Є, —З—В–Њ–±—Л —Б –њ–Њ–Ј–Є—Ж–Є–є –Љ—Г–ї—М—В–Є–і–Є—Б—Ж–Є–њ–ї–Є–љ–∞—А–љ–Њ–≥–Њ –њ–Њ–і—Е–Њ–і–∞ –Ї –і–∞–љ–љ–Њ–є –њ—А–Њ–±–ї–µ–Љ–µ —Б–Њ—Б—В–∞–≤–Є—В—М –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Г—О –њ—А–Њ–≥—А–∞–Љ–Љ—Г –ї–µ—З–µ–љ–Є—П –Є —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Є –њ–∞—Ж–Є–µ–љ—В–∞, –Њ—Б–љ–Њ–≤–∞–љ–љ—Г—О –љ–∞ –њ—А–Є–љ—Ж–Є–њ–∞—Е –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л.












