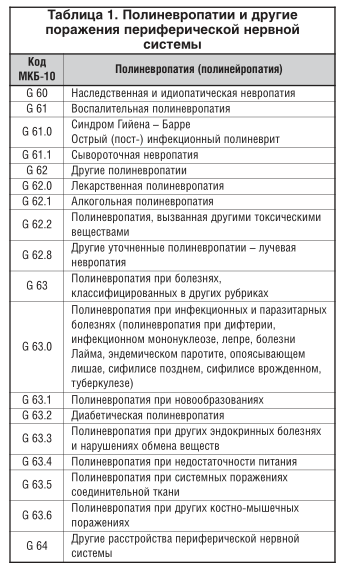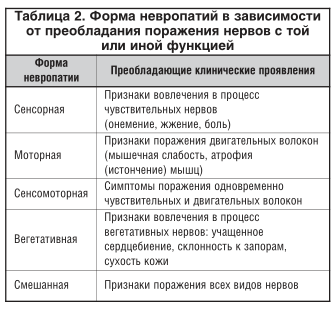
Невропатия может развиться в результате первичного поражения аксона или тела нейрона (аксональная или нейрональная невропатия), шванновских клеток (демиелинизирующая невропатия) и соединительнотканных оболочек нервов (инфильтративная невропатия) либо нарушенного кровоснабжения нервов (ишемическая невропатия). Клинические различия между этими группами не всегда можно четко выделить, и для диагностики могут потребоваться исследование скорости распространения возбуждения по нервам, а также биопсия нерва. По преобладанию поражения нервов с той или иной функцией выделяют следующие формы полиневропатии: сенсорная, моторная, сенсомоторная, вeгетативная и смешанная, имеющие различные клинические проявления (табл. 2) [5]. Различные факторы, вызывающие полиневропатию, чаще всего сначала раздражают нервные волокна (вызывая симптомы раздражения), а затем приводят к нарушению функции этих нервов (вызывая так называемые симптомы выпадения), что представлено в таблице 3 [5].

ДПН – наиболее распространенная и изученная форма соматических полиневропатий. Одним из проявлений ДПН могут быть различные вегетативные невропатии, при которых в клинической картине могут наблюдаться:
- физиологические колебания частоты сердечных сокращений;
- ортостатическая артериальная гипотония;
- нарушения моторики кишечника (запор, диарея);
- нарушения моторики желудка (гастропарез, диспепсия);
- нарушение функции мочевого пузыря;
- импотенция;
- нарушение потоотделения, кожные изменения;
- изменения транспорта натрия в почках, диабетический отек, аритмии [5, 6, 11].
При АПН отмечаются парестезии в дистальных отделах конечностей, болезненность в икроножных мышцах. Одним из ранних характерных симптомов АПН являются боли, усиливающиеся при сдавлении мышц и надавливании на нервные стволы. Позже развиваются слабость и параличи всех конечностей, более выраженные в ногах, с преимущественным поражением разгибателей стопы. Быстро развивается атрофия паретичных мышц. Сухожильные и периостальные рефлексы усилены. На поздних этапах выявляются гипотония с резким снижением мышечно-суставного чувства, расстройство поверхностной чувствительности по типу «перчаток и носков», атаксия в сочетании с вазомоторными, трофическими, секреторными расстройствами, гипергидрозы, отеки дистальных отделов конечностей, бледность, снижение местной температуры [2]. Причиной формирования АПН могут являться прямое токсическое действие этанола и его метаболитов (ацетальдегида) или недостаток поступления в организм витаминов группы В, в т. ч. связанный не только с плохим питанием больных алкоголизмом, но и с наличием синдрома нарушения всасывания [16]. В контролируемом исследовании на 78 здоровых волонтерах показано, что постоянное употребление водки или красного вина в течение 2 нед. достоверно уменьшало содержание в плазме витамина В12. При обследовании 18 больных алкоголизмом и полиневропатией, не имевших дефицита тиамина, выявлено, что в этом случае развивается преимущественно поражение тонких волокон, часто с болевым синдромом, отличающееся по клиническим, нейрофизиологическим и патоморфологическим характеристикам от невропатии при болезни бери-бери [18].
Наследственная и идиопатическая невропатия – аутосомно-доминантное заболевание с системным поражением нервной системы и полиморфной симптоматикой. Дебютирует фасцикуляциями, спазмами в мышцах голеней. Далее развиваются атрофии и слабость в мышцах стоп и голеней с формированием «полой» стопы, перонеальной мышечной атрофии (ноги в виде «перевернутых бутылок», «конечности аиста»). Позднее развиваются и нарастают двигательные расстройства в верхних конечностях, возникают затруднения в выполнении мелких и рутинных движений. Однако способности к передвижению и тренировке рутинных движений сохраняются. Выпадают ахилловы рефлексы, сохранность остальных групп рефлексов различна. Снижается тактильная, вибрационная, мышечно-суставная и болевая чувствительность. У части пациентов определяют гипертрофию отдельных периферических нервов [1, 2, 5].
Врач общей практики в своей работе может встретиться с различными видами наследственных невропатий. Наследственная сенсорная (гередитарная сенсорная) радикулопатия с расстройствами функций периферических нервов и спинальных ганглиев может проявляться акропатическим синдромом с мутиляцией обеих стоп, расстройством чувствительности, перонеальными мышечными гипотрофиями, вазомоторными расстройствами и выпадением рефлексов. Наследственная атактическая хроническая полиневропатия – болезнь Рефсума – вид невролипидоза, проявляющийся сочетанием явлений полиневропатии с пигментной дегенерацией сетчатки, сужением полей зрения, ночной слепотой, кохлеарной невропатией, кардиопатией и мозжечковыми расстройствами. Иногда отмечают костные аномалии и деформации (стопа Фридрейха, сколиотическая деформация осанки), а также расстройства иннервации ретины, катаракту. Заболевание дебютирует в детстве, развивается прогредиентно, с рецидивами, которые протекают на фоне гипертермии.
Болезнь Бессена – Корнцвейга (наследственная акантоцитозная полиневропатия) обусловлена генетическим дефектом обмена липопротеидов. В детские годы проявляется расстройством пищеварения и стеатореей, мальабсорбцией, отставанием в развитии и анемией, а к пубертату – симптомами мозжечковой атаксии, нистагмом, грубыми экстрапирамидными расстройствами, асимметричным степпажом при ходьбе, снижением ахилловых рефлексов; глубокая чувствительность снижена, колени совершают «выбрасывающие» движения; наблюдаются дисфагии, тики, в т. ч. вокальные [1, 5].
Синдром Гийена – Барре объединяет группу острых аутоиммунных (аллергических) энцефаломиелополирадикулопатий (полирадикулоневропатий). Заболевание чаще развивается на фоне переутомления или реконвалесценции после катаральных и вирусных заболеваний. Без общеинфекционных и иных астенических симптомов развиваются и нарастают болевые и двигательные нарушения. Могут развиваться нижний парапарез или вялый тетрапарез с болезненностью тканей конечностей, парез (паралич) черепных нервов, выраженный болевой менингорадикулярный синдром. Расстройства чувствительности чаще минимальны или отсутствуют.
Синдром Лермитта, или сывороточная полиневропатия, развивается как осложнение на введение сыворотки, нередко у лиц без предшествующих аллергических реакций и признаков сывороточной болезни. В сроки около 1 нед. от введения сыворотки возникают распространенные болевые ощущения, которые постепенно становятся локализованными возле места инъекции, затем развиваются и нарастают распространенные парезы и параличи, преобладающие в дистальных отделах конечностей. Поражения чаще односторонние – преимущественно зоны иннервации С5–С6 [1, 5].
К другим воспалительным полиневропатиям относят полиневропатии от ужаления насекомыми, вакцинальные антирабические, ревматические, при системной красной волчанке, узелковом периартериите, нейроаллергические, коллагенозные.
Медикаментозная полиневропатия – заболевание, возникающее вследствие нарушения обменных процессов в миелине и питающих сосудах в результате приема медикаментозных средств различных групп. К ним относят антибактериальные средства (тетрациклин, стрептомицин, канамицин, виомицин, дигидрострептолизин, пенициллин), хлорамфеникол, изониазид, гидралазин. Антибактериальные полиневропатии (с явлениями сенсорной невропатии, ночными болями и парестезиями в конечностях, вегетативно-трофическими дисфункциями) диагностируют не только у больных, но и у работников фабрик, производящих указанные медикаменты. Изониазидная полиневропатия дебютирует с онемения пальцев конечностей, затем присоединяются жжение и чувство стягивания в мышцах; в запущенных случаях чувствительные расстройства дополнены атаксией. Полиневропатии также выявляют при приеме контрацептивов, фенитоина, противодиабетических лекарств, препаратов цитотоксической группы, фурадонинового ряда, сульфаниламидных средств [1, 4, 5].
Полиневропатии, вызванные другими токсическими веществами, возникают в результате острых, подострых и хронических интоксикаций: мышьяковистыми веществами, окисью углерода, свинцом, марганцем, триортокрезилфосфатом, сероуглеродом, гранозаном, хлорофосом (другими фосфорорганическими продуктами), при отравлении соединениями таллия, ртути, золота. Также могут наблюдаться полиневропатии при отравлении растворителями (при профессиональном контакте или умышленном вдыхании) типа гексана (в клеях), метилбутилкетона (в красках и лаках), акриламида (используемого для покрытия бумаги).
Свинцовая полиневропатия развивается в основном подостро, на протяжении нескольких недель. Заболеванию предшествуют явления общей астенизации, которые проявляются головной болью, головокружением, повышенной утомляемостью, раздражительностью, нарушением сна, ухудшением памяти. Клинический рисунок нарушения функции периферических нервов при этой форме полиневропатии характеризуется своеобразием: поражение двигательных волокон лучевых нервов предшествует остальным видам расстройств. Если процесс распространяется на нижние конечности, то парализуются прежде всего разгибатели стопы. Вместе с параличом дистальных отделов конечностей возникает боль в конечностях и нарушается чувствительность по полиневритическому типу. Течение заболевания обычно длительное – месяцы, а иногда и годы, даже при адекватном лечении, поскольку свинец выводится из организма медленно.
Мышьяковая полиневропатия наблюдается при повторных воздействиях небольших количеств мышьяка, при этом развивается дистальная симметричная сенсомоторная полиневропатия, при которой доминируют боли и нарушения чувствительности. В случае острого отравления развитие клиники полиневропатии следует за латентным периодом в 2–3 нед., мышечная слабость отмечается в основном в нижних конечностях. Имеются выраженные вегетативно-трофические расстройства: гиперкератоз, сухость и нарушение пигментации кожи, вазомоторные расстройства, отеки. На ногтях определяют утолщение в виде белой поперечной полоски (полоса Месса). Наблюдаются выпадение волос, трофические расстройства – поражения десен и неба (образуются язвы). Восстановление утраченных функций может продолжаться в течение многих месяцев. Диагностика строится на выявлении мышьяка в моче, волосах и ногтях [2, 5].
Печеночная полиневропатия возникает как при хроническом, так и при остром поражении печени, чаще при первичном билиарном циррозе, алкогольном циррозе, гепатите С. Клиническая картина представлена смешанной сенсомоторной полиневропатией, которая сочетается с энцефалопатией. Признаки вовлечения вегетативной нервной системы – ортостатическая гипотензия, нарушение моторики ЖКТ – свидетельствуют об ухудшении прогноза у этой категории пациентов [4].
Полиневропатия при уремии является частым осложнением (приблизительно 25%) хронической почечной недостаточности, имеет чувствительно-двигательный характер, что отличает ее от других дисметаболических невропатий, сопровождающихся преимущественно чувствительными нарушениями. Заболевание может дебютировать с крампи и синдрома «беспокойных ног». Затем присоединяются дизестезии, жжение и онемение стоп. Гемодиализ, проводимый при данной патологии, имеет неоднозначное влияние. С одной стороны, отмечается его положительное действие на течение полиневропатии, с другой – до четверти пациентов отмечают усиление сенсорных симптомов после начала этого вида терапии. Кроме того, формирование артериовенозной фистулы, ассоциированной с диализом, приводит к усилению ишемических механизмов повреждения периферических нервов [4, 5].
При гипотиреозе чаще наблюдаются мононевропатия (например, синдром запястного канала) или, реже, чувствительная полиневропатия, которые исчезают при лекарственной терапии гипотиреоза [2].
Дифтерийная полиневропатия обусловлена не воспалительным процессом, а токсическим влиянием коринебактерии дифтерии и аутоимунными сдвигами. Разрушение миелина со следующей дегенерацией нервных волокон начинается из конечных разветвлений нервов в мышцах. Генерализированная форма постдифтерийной полиневропатии развивается на 4–7-й нед., в период угасания инфекции. Проявляется периферическим парезом конечностей с арефлексией, затем присоединяются нарушения поверхностной и глубокой чувствительности с развитием сенситивной атаксии [4].
Полиневропатии при системных заболеваниях могут быть обусловлены самим патологическим процессом, а также являться результатом поражения печеночной, почечной систем и проведенного вследствие этого лечения (препараты золота и др.). Могут наблюдаться поражения одного нерва, множественная мононевропатия, симметричная сенсорная или сенсомоторная полиневропатия [5].
Следует помнить и о паранеопластических полиневропатиях. У мужчин они чаще всего развиваются при раке легкого, у женщин – при раке молочной железы. Исключать злокачественную опухоль следует при обнаружении подострой чувствительной полиневропатии. Двигательные невропатии могут развиться при лейкозах и миеломной болезни [2, 5].
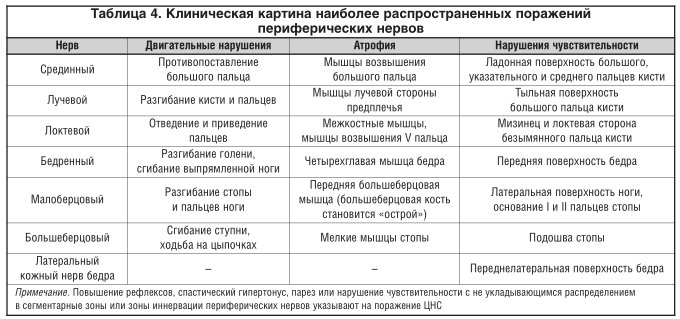
Среди других уточненных полиневропатий в работе врача-невролога и врача общей практики могут встретиться алиментарные, алиментарно-токсические и алиментарные витаминные полиневропатии. Указанные поражения обычно вызваны несбалансированным питанием или самостоятельной целенаправленной коррекцией пациентами своей диеты, самостоятельным приемом биологически активных добавок и поливитаминных комплексов [2, 5]. Клиническая картина наиболее распространенных поражений периферических нервов при невропатиях различной этиологии приведена в таблице 4.
Диагностика полиневропатий основывается на:
- анализе жалоб и давности появления симптомов;
- уточнении возможных причинных факторов;
- установлении наличия заболеваний внутренних органов и систем;
- установлении наличия подобной симптоматики у ближайших родственников;
- выявлении при неврологическом осмотре признаков неврологической патологии (зоны онемения кожи, мышечная слабость, нарушение трофики кожи: выпадение волос и истончение кожи);
- данных анализа крови: определение уровней глюкозы, гликированного гемоглобина, продуктов обмена белка (мочевина, креатинин), проведение печеночных проб, ревмопроб, токсикологического скрининга (соли тяжелых металлов);
- данных электронейромиографии (ЭНМГ): метода, позволяющего оценить скорость проведения импульса по нервным волокнам и определить признаки повреждения нервов;
- данных биопсии нервов: метода исследования кусочка нерва, взятого с помощью специальной иглы, под микроскопом [5].
Обязательным компонентом диагностической программы является осмотр стоп с целью выявления вегетативной недостаточности: сухости, истончения кожи голеней, гиперкератоза, трофических язв, остеоартропатий. Причем осматривать нужно не только тыльную поверхность стоп, но и подошвенную, а также межпальцевые промежутки [8]. В ходе неврологического осмотра при неясном характере полиневропатии необходима пальпация доступных нервных стволов, утолщение которых может быть свидетельством специфических заболеваний (при лепре, саркоидозе, болезни Рефсума и т. д.). Обследование других систем и функций нервной системы также может дать возможность поставить нозологический диагноз. ЭНМГ является одним из наиболее чувствительных методов диагностики полиневропатий и помогает выявить даже субклинические формы. При наличии показаний применяются инструментальные методы исследования соматического статуса: рентгенография, УЗИ и т. д. Наиболее доступным и информативным способом исследования вегетативной нервной системы является кардиоинтервалография, позволяющая судить как о состоянии вегетативной иннервации, так и об эффективности ее регулирующего влияния. Исследование цереброспинальной жидкости показано при подозрении на демиелинизирующую полиневропатию, острую или хроническую, а также при поиске инфекционных агентов или неопластического процесса. Биопсия нервов входит в перечень общих клинических критериев диагностики периферических невропатий и может быть использована при необходимости подтверждения диагноза некоторых форм наследственных полиневропатий, поражения периферической нервной системы при амилоидозе, лепре, саркоидозе и т. д. [4].
Учитывая тот факт, что наиболее ранним и характерным проявлением ДПН является снижение порога вибрационной чувствительности [6, 8], целесообразно проводить ее исследование при помощи биотензиометра или градуированного камертона с частотой 128 Гц. Необходимо отметить, что существует возрастное увеличение порога вибрационной чувствительности, которое ни в коей мере не свидетельствует о развитии периферической невропатии, и у лиц с сахарным диабетом не дает предпосылок к постановке диагноза ДПН, однако является дополнительным фактором риска поражения стоп у данных пациентов [6, 8]. Исследование тактильной чувствительности выполняют с помощью волосковых монофиламентов весом 10 г. Определение порога болевой и температурной чувствительности проводят с помощью укола иглой и термического наконечника Tipterm в области кожи тыльной поверхности большого пальца стопы, тыла стопы, медиальной поверхности лодыжки и голени [4, 5, 8].
При остро возникшей полиневропатии показана госпитализация в неврологическое отделение. При подострых и хронических формах проводится длительное амбулаторное лечение. Важны лечение основного заболевания, устранение причинного фактора при интоксикациях, лекарственной ятрогении. В случае демиелинизации и аксонопатии предпочтение отдается витаминотерапии, антиоксидантам и вазоактивным препаратам. Эффективны в комплексе мероприятий аппаратная и неаппаратная физиотерапия, курортное лечение. Пациентам противопоказана работа в условиях экстремальных температур, связанная с большими физическими нагрузками, интоксикацией промышленными и химическими ядами [2, 5].
В лечении витаминными комплексами при полиневропатиях предпочтение отдается витаминам группы В, оказывающим метаболическое влияние на аксональный транспорт и процессы миелинизации в периферических нервных волокнах. Кроме того, воздействие витаминов группы В, в первую очередь тиамина, на ЦНС опосредованно через метаболизм γ-аминомасляной кислоты и серотонина и вызывает анальгетический эффект. Причем сочетанное применение витаминов В1 (тиамин дисульфид), В6 (пиридоксин гидрохлорид) и В12 (цианокобаламин) оказывает взаимоусиливающий терапевтический эффект по сравнению с монотерапией каждым из этих витаминов [10]. Потребность взрослого человека в витамине В1 составляет 1,5–2 мг/сут, в витамине В6 – 2 мг/сут, в витамине В12 – 0,003 мг/сут. Наибольшее количество тиамина содержится в пивных дрожжах, злаках (особенно в зародышах и оболочках пшеничных зерен, овсе, гречихе), а также в хлебе, выпеченном из муки грубого помола. В последние годы в популяции все чаще встречаются пациенты, ограничивающие употребление хлеба, что существенно сказывается на развитии В1 витаминной недостаточности. Витамин В6 присутствует в растениях и различных органах животных: в неочищенных зернах злаковых культур, печени тресковых рыб и крупного рогатого скота, молоке, яичных желтках, рыбе и дрожжах. Также пиридоксин может частично синтезироваться микрофлорой кишечного тракта. Бесконтрольное применение антибиотиков, частая смена климатических поясов во время путешествий или командировок, стрессы и другие факторы способствуют росту дисбактериозов кишечника в популяции, что отрицательно сказывается и на синтезе пиридоксина. Витамин В12 синтезируется также микрофлорой кишечника, и его дефицит тоже тесно сопряжен с дефицитом витамина В6 [7].
Известно, что тиамин, локализующийся в мембранах нервных клеток, оказывает существенное влияние на процессы регенерации поврежденных нервных волокон, участвует в обеспечении энергетических процессов в нервных клетках, нормальной функции аксоплазматического тока. Витамин B1 устраняет ацидоз, снижающий порог болевой чувствительности; активирует ионные каналы в мембранах нейронов, улучшает эндоневральный кровоток, повышает энергообеспечение нейронов и поддерживает аксоплазматический транспорт белков. Эти эффекты тиамина способствуют регенерации нервных волокон. При нехватке этого витамина происходит избыточное накопление в тканях продуктов метаболизма, в первую очередь пировиноградной и молочной кислот. Это неизбежно приводит к расстройствам деятельности как центральной, так и периферической нервной системы.
Витамин В6 в форме пиридоксаль-5’-фосфата является ферментом, участвующим в неокислительном метаболизме аминокислот. Этот витамин принимает непосредственное участие в химическом синтезе аминов (таких как серотонин, тирамин, дофамин и гистамин), которые играют важную роль как в анаболических, так и в катаболических реакциях обмена веществ, в реакциях синтеза и расщепления аминокислот. Витамин В6 также участвует в 4-х различных реакциях триптофанового метаболизма. Кроме того, этот витамин является катализатором при синтезе амино-b-кетоадениновой кислоты. Пиридоксин поддерживает синтез транспортных белков в осевых цилиндрах; доказано, что витамин В6 имеет антиоксидантное действие. Витамин B6, активируя синтез миелиновой оболочки нервного волокна и транспортных белков в аксонах, ускоряет процесс регенерации периферических нервов, проявляя тем самым нейротропный эффект. Восстановление синтеза ряда медиаторов (серотонина, норадреналина, дофамина, γ-аминомасляной кислоты) и активация нисходящих тормозных серотонинергических путей, входящих в антиноцицептивную систему, приводят к снижению болевой чувствительности (антиноцицептивное действие пиридоксина).
Витамин В12 жизненно важен для протекания реакций метаболизма в клетках. Он воздействует на процесс кроветворения, участвует в синтезе холина, креатинина, метионина, нуклеиновых кислот, в высоких дозах имеет противоболевой эффект. Витамин B12 участвует в процессах регенерации нервной ткани, активируя синтез липопротеинов, необходимых для построения клеточных мембран и миелиновой оболочки; уменьшает высвобождение возбуждающих нейротрансмиттеров (глутамата); обладает противоанемическим, гемопоэтическим и метаболическим эффектом. Цианокобаламин влияет на мембранные липиды и участвует в биохимических процессах, обеспечивающих нормальный синтез миелина; необходим для нормального кроветворения и созревания эритроцитов, обладает анальгетическим эффектом. Коферментные формы цианокобаламина – метилкобаламин и аденозилкобаламин – необходимы для репликации и роста клеток.
В этой связи данные витамины группы В часто называют нейротропными. Комбинация этих витаминов оказывает положительное действие и на сосудистую систему. Так, например, комбинация различных витамеров пиридоксина угнетает агрегацию тромбоцитов, реализуя свой эффект опосредованно через активацию рецепторов к простагландину Е [6]. Кроме того, недостаток каждого из витаминов группы В может сыграть свою отрицательную роль в формировании клинических проявлений полиневропатий при соматической патологии. При хроническом дефиците тиамина развивается дистальная сенсорно-моторная полиневропатия, напоминающая АПН и ДПН. Дефицит пиридоксина приводит к возникновению дистальной симметричной, преимущественно сенсорной полиневропатии, проявляющейся ощущением онемения и парестезиями в виде «покалывания иголками». Недостаток цианокобаламина проявляется в первую очередь пернициозной анемией. У многих больных с дефицитом витамина В12 развивается подострая дегенерация спинного мозга с поражением задних канатиков, а у относительно небольшого числа больных формируется дистальная сенсорная периферическая полиневропатия, характеризующаяся онемением и выпадением сухожильных рефлексов. Исследования последних лет создали серьезную теоретическую базу, подтверждающую обезболивающий эффект витаминов группы В при ноцицептивной и невропатической боли. Таким образом, применение комплекса витаминов группы В нашло место во многих клинических рекомендациях по лечению полиневропатий [4, 10].
Так, в исследовании M. Eckert, P. Schejbal (1992) при лечении комплексом витаминов группы В (пиридоксин, тиамин, цианокобаламин) в течение 3 нед. 1149 пациентов с болевыми синдромами и парестезиями, обусловленными полиневропатиями, невралгиями, радикулопатиями, мононевропатиями, отмечено значительное уменьшение интенсивности болей и парестезий в 69% случаев [15]. В обзоре работ по изучению антиноцицептивного действия комплекса витаминов В (В1, В6, В12) I. Jurna в 1998 г., подвергнув анализу имевшиеся к тому времени экспериментальные и клинические исследования, пришел к выводу, что применение такого витаминного комплекса способно уменьшить как скелетно-мышечные, так и корешковые боли в спине.
Особо была отмечена эффективность комплекса витаминов группы В в качестве адъювантной терапии при использовании нестероидных противовоспалительных препаратов (НПВП) [17]. В нескольких клинических исследованиях комплекс витаминов В (препарат Нейробион®) использовался как адъювантная терапия при применении НПВП (диклофенак). Основанием для такого применения комплекса витаминов группы В послужили экспериментальные данные о том, что они способны потенцировать антиноцицептивный эффект диклофенака [14]. В 1988 г. показано, что при болях в спине добавление к диклофенаку комбинации витаминов В приводит к лучшему и более быстрому эффекту и позволяет уменьшить дозу НПВП [21]. В 2003 г. аналогичные данные получены в пилотном исследовании при лечении болевого синдрома после тонзилэктомии [20]. В 2009 г. проведено рандомизированное двойное слепое сравнительное исследование эффективности добавления комплекса витаминов группы В к диклофенаку у больных с острым люмбаго. Через 3 дня лечения у 46,5% больных (n=187), получавших диклофенак в комбинации с комплексом витаминов В, отмечено исчезновение болей, в то время как при монотерапии диклофенаком боли прошли только у 29% (р=0,0005) [19]. Обезболивающий эффект препарата Нейробион® подтверждался не только уменьшением интенсивности боли по визуально-аналоговой шкале (ВАШ), но и нормализацией у больных ночного сна и улучшением качества жизни [3, 10].
Аналогичные данные получены в работе Е.Л. Товажнянской и соавт. (2011) по изучению эффективности применения препарата Нейробион® у пациентов с острым вертеброгенным болевым синдромом пояснично-крестцового отдела позвоночника.
В процессе терапии более выраженное снижение интенсивности болевого синдрома, уменьшение неврологической симптоматики, восстановление функции позвоночника и улучшение общего состояния больных были отмечены в группе пациентов, проходивших лечение комбинацией НПВП + Нейробион®. Важным преимуществом комплекса витаминов В Нейробион® является наличие пероральных (таблетки) и парентеральных (раствор для инъекций) лекарственных форм, что дает возможность максимально индивидуализировать схему лечения, обеспечивать преемственность между стационарным (в т. ч. дневным стационаром) и амбулаторным лечением, между специализированными неврологическими, эндокринологическими отделениями и условиями общей врачебной практики. Содержание витамина В1 в таблетках Нейробион® – 100 мг, витамина В6 – 200 мг и витамина В12 – 240 мкг. Одна ампула (3 мл) препарата Нейробион® также содержит максимальные дозы вышеуказанных ингредиентов, что обеспечивает и максимальный терапевтический эффект.
Для терапии ноцицептивных и невропатических периферических болевых синдромов широко применяется таблетированная форма препарата Нейробион®. Препарат позиционируется исключительно для лечения болевых синдромов, и его способность уменьшать интенсивность боли подтверждена в контролируемых исследованиях [10]. В случаях выраженного болевого синдрома А.П. Рачин и соавт. (2012) считают целесообразным лечение начинать с в/м введения 3 мл/сут (1 ампула) до снятия острых симптомов, после их улучшения или в случаях умеренной тяжести – 1 ампула 2–3 р./нед. в течение 2–3 нед. Для поддерживающей терапии, профилактики рецидива или продолжения курса лечения рекомендуется препарат Нейробион® в другой лекарственной форме (таблетки, покрытые оболочкой) в дозировке по 1 таблетке внутрь 3 р./сут в течение 1–2 мес. [9].
Эффективность применения препарата Нейробион® при невралгии тройничного нерва показана в работе Е.Л. Товажнянской (2010) и обусловлена взаимодополняющим антиноцицептивным и нейротропным действием всех 3-х витаминов группы В, что способствует торможению (серотонинергическому) ноцицептивной импульсации и положительно влияет на процессы регенерации аксонов и миелиновой оболочки тройничного нерва [12]. Восстановление структуры тройничного нерва и его ветвей приводит к сбалансированности прохождения по ним афферентных потоков импульсов разной модальности и нормализации процессов активации желатинозной субстанции спинномозгового ядра, что способствует «закрытию ворот» для потока болевой импульсации. В эксперименте доказано, что комплекс витаминов группы В способен подавлять ноцицептивные ответы не только в заднем роге серого вещества спинного мозга (или его аналоге – ядре спинномозгового пути тройничного нерва), но и в зрительном бугре [12].
Предпочтительность включения в схемы лечения невралгии тройничного нерва препарата Нейробион® обусловлена тем, что он содержит сбалансированную комбинацию нейротропных витаминов группы В в адекватно высоких лечебных дозах, что способствует достижению максимального терапевтического эффекта [12, 15, 17]. Влияние данного препарата на различные уровни патогенетической оси болевого синдрома дает возможность рекомендовать его при лечении невралгии тройничного нерва как центрального, так и периферического генеза. Для быстрого купирования боли и патогенетического воздействия за счет нейротропности Е.Л. Товажнянская считает целесообразным использование парентеральной формы препарата в дозе 3 мл/сут в/м 2–3 р./нед. – 10 инъекций (при выраженном болевом синдроме Нейробион® можно применять ежедневно в той же дозировке в течение 10–15 дней). Усилить и пролонгировать терапевтический эффект позволяет Нейробион® в таблетированной форме – по 1 таблетке внутрь 3 р./сут в течение 1–2 мес. Добавление препарата Нейробион® к препаратам базовой терапии нейропатической боли – антиконвульсантам и НПВП потенцирует и пролонгирует их анальгезирующий эффект, позволяет снизить дозу НПВП и добиться полного устранения тригеминальной боли за меньший период времени лечения, что способствует значительному улучшению качества жизни пациентов. Успешность лечебной стратегии сочетанного применения депротеинизированного гемодеривата из телячьей крови и препарата Нейробион® обеспечивается наличием взаимодополняющего анальгетического, антигипоксантного, метаболического и нейропротекторного действия препаратов, что позволяет эффективно использовать их при любой форме невралгии тройничного нерва [12]. Таким образом, автор рекомендует применять Нейробион® в комбинации с НПВП и депротеинизированным гемодериватом из телячьей крови при лицевых болях любого генеза.
Анализ полученных данных позволяет сделать заключение о том, что Нейробион®:
1) эффективно снижает выраженность невропатических симптомов;
2) снижает порог вибрационной чувствительности;
3) улучшает показатели болевой, тактильной и температурной чувствительности;
4) потенцирует и пролонгирует эффекты НПВП;
5) ускоряет процессы восстановления структуры и функции поврежденного нерва, что способствует более значимому клиническому выздоровлению;
6) позволяет снизить дозу НПВП и добиться полного устранения боли за меньший период лечения;
7) способствует значительному улучшению общего самочувствия и качества жизни пациентов.
Проведенные рядом авторов клинические исследования с положительной оценкой эффективности препарата Нейробион® позволяют рекомендовать применение данного препарата как самостоятельно, так и в разных сочетаниях при невропатиях различного генеза.