–Ы–µ—З–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е —Б –Є–љ—Б—Г–ї—М—В–Њ–Љ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б–Њ —Б—В–∞–љ–і–∞—А—В–∞–Љ–Є [4,5]. –Ф–ї—П —Г–Љ–µ–љ—М—И–µ–љ–Є—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є —Г 53 –±–Њ–ї—М–љ—Л—Е (34 –ґ–µ–љ—Й–Є–љ—Л,19 –Љ—Г–ґ—З–Є–љ) –њ—А–Є–Љ–µ–љ—П–ї—Б—П —В–Њ–ї–њ–µ—А–Є–Ј–Њ–љ (–Ь–Є–і–Њ–Ї–∞–ї–Љ) – –Љ—Л—И–µ—З–љ—Л–є —А–µ–ї–∞–Ї—Б–∞–љ—В —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П, –Ї–Њ—В–Њ—А—Л–є –±–ї–Є–Ј–Њ–Ї –Ї –ї–Є–і–Њ–Ї–∞–Є–љ—Г –њ–Њ —Е–Є–Љ–Є—З–µ—Б–Ї–Њ–є —Б—В—А—Г–Ї—В—Г—А–µ –Є —Б—В–∞–±–Є–ї–Є–Ј–Є—А—Г–µ—В –Љ–µ–Љ–±—А–∞–љ—Л –љ–µ—А–≤–љ—Л—Е –Ї–ї–µ—В–Њ–Ї, —Б–љ–Є–ґ–∞–µ—В –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Б–њ–Є–љ–∞–ї—М–љ—Л—Е –љ–µ–є—А–Њ–љ–Њ–≤, —Г—З–∞—Б—В–≤—Г—О—Й–Є—Е –≤ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–Є —Б–њ–∞—Б—В–Є—З–љ–Њ—Б—В–Є, –њ—Г—В–µ–Љ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є—П –њ–Њ—В–Њ–Ї–∞ –љ–∞—В—А–Є—П —З–µ—А–µ–Ј –Љ–µ–Љ–±—А–∞–љ—Г –љ–µ—А–≤–љ—Л—Е –Ї–ї–µ—В–Њ–Ї. –Я—А–µ–њ–∞—А–∞—В –њ—А–Є–Љ–µ–љ—П–ї—Б—П –≤ –і–Њ–Ј–µ 150 –Љ–≥ –≤–љ—Г—В—А—М 3 —А–∞–Ј–∞/—Б—Г—В. –≤ —В–µ—З–µ–љ–Є–µ 3 –Љ–µ—Б. –Ф–ї—П —Б—А–∞–≤–љ–µ–љ–Є—П –±–Њ–ї—М–љ—Л–µ –±—Л–ї–Є –њ–Њ–і—А–∞–Ј–і–µ–ї–µ–љ—Л –љ–∞ 3 –≥—А—Г–њ–њ—Л –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –њ—А–Є –њ–µ—А–≤–Є—З–љ–Њ–Љ –Њ—Б–Љ–Њ—В—А–µ. 1–—О –≥—А—Г–њ–њ—Г (14 —З–µ–ї–Њ–≤–µ–Ї) —Б–Њ—Б—В–∞–≤–Є–ї–Є –њ–∞—Ж–Є–µ–љ—В—Л —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є (–≤—Л—А–∞–ґ–µ–љ–љ—Л–є –≥–µ–Љ–Є–њ–∞—А–µ–Ј), 2–—О –≥—А—Г–њ–њ—Г (29 —З–µ–ї–Њ–≤–µ–Ї) – –±–Њ–ї—М–љ—Л–µ —Б —Г–Љ–µ—А–µ–љ–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є (–Љ–Њ–љ–Њ–њ–ї–µ–≥–Є—П, —Г–Љ–µ—А–µ–љ–љ—Л–є –≥–µ–Љ–Є–њ–∞—А–µ–Ј), 3–—О –≥—А—Г–њ–њ—Г (10 —З–µ–ї–Њ–≤–µ–Ї) – –њ–∞—Ж–Є–µ–љ—В—Л —Б –ї–µ–≥–Ї–Є–Љ–Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–Љ–Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є (–ї–µ–≥–Ї–Є–є –≥–µ–Љ–Є–њ–∞—А–µ–Ј, –њ–Є—А–∞–Љ–Є–і–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –±–µ–Ј —Б–ї–∞–±–Њ—Б—В–Є).
–Э–∞—А—П–і—Г —Б –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–µ–є –њ—А–Њ–≤–Њ–і–Є–ї—Б—П –Ї–Њ–Љ–њ–ї–µ–Ї—Б –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є –≤ —Г—Б–ї–Њ–≤–Є—П—Е —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Њ—В–і–µ–ї–µ–љ–Є—П –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–Є.
–Ю–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –≤ 1––є –і–µ–љ—М, –љ–∞ 45––µ —Б—Г—В–Ї–Є –ї–µ—З–µ–љ–Є—П, –љ–∞ 90––µ —Б—Г—В–Ї–Є. –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –±—Л–ї–Є –Њ–±—А–∞–±–Њ—В–∞–љ—Л —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –њ—А–Њ–≥—А–∞–Љ–Љ–љ–Њ–≥–Њ –њ–∞–Ї–µ—В–∞ Statistica 6.0
–†–µ–Ј—Г–ї—М—В–∞—В—Л. –°—А–Њ–Ї —Б –Љ–Њ–Љ–µ–љ—В–∞ —А–∞–Ј–≤–Є—В–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –і–Њ –љ–∞—З–∞–ї–∞ –њ—А–Њ–≤–µ–і–µ–љ–Є—П –ї–µ—З–µ–±–љ—Л—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є –≤ —Г—Б–ї–Њ–≤–Є—П—Е –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–Є —Б–Њ—Б—В–∞–≤–Є–ї 28–52 –і–љ—П.
–Э–∞—А—П–і—Г —Б –≥–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ—М—О —Г 6,89% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ—Л–є –Є–љ—Д–∞—А–Ї—В –Љ–Є–Њ–Ї–∞—А–і–∞, —Г 10,35% –Є–Љ–µ–ї–Є—Б—М –љ–∞—А—Г—И–µ–љ–Є—П —Б–µ—А–і–µ—З–љ–Њ–≥–Њ —А–Є—В–Љ–∞, —Г 12,4% – —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В, –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –ї–µ–≥–Ї–Є—Е –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ—Л —Г 28,97%, —Н–љ–і–Њ–Ї—А–Є–љ–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П – —Г 13,4%, –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б—Г—Б—В–∞–≤–Њ–≤ –Є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ – —Г 78%, –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј —Б–Њ—Б—Г–і–Њ–≤ –љ–Є–ґ–љ–Є—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є –Є –≤–∞—А–Є–Ї–Њ–Ј–љ–∞—П –±–Њ–ї–µ–Ј–љ—М – —Г 26,1%, –Њ–љ–Ї–Њ–њ–∞—В–Њ–ї–Њ–≥–Є—П – —Г 9,66%. 0,69% –±–Њ–ї—М–љ—Л—Е —А–∞–љ–µ–µ –њ–µ—А–µ–љ–µ—Б–ї–Є –Ї–∞—А–Њ—В–Є–і–љ—Г—О —Н–љ–і–∞—А—В—Н–Ї—В–Њ–Љ–Є—О, 1,38% – –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–µ —Б—В–µ–љ—В–Є—А–Њ–≤–∞–љ–Є–µ.
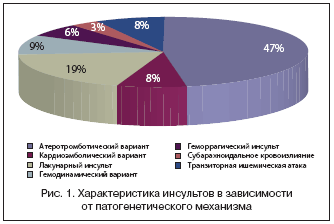
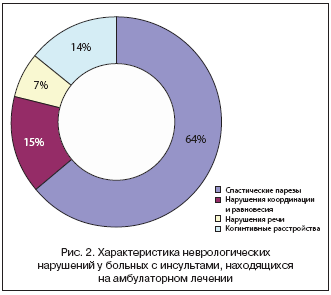
–†–µ–Ј—Г–ї—М—В–∞—В—Л, –њ—А–Є–≤–µ–і–µ–љ–љ—Л–µ –љ–∞ —А–Є—Б—Г–љ–Ї–∞—Е 1 –Є 2, —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В, —З—В–Њ —Б—А–µ–і–Є –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ—П—В—Л—Е –љ–∞ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –≤ —Г—Б–ї–Њ–≤–Є—П—Е –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–Є, –њ—А–µ–Њ–±–ї–∞–і–∞–ї–Є –њ–∞—Ж–Є–µ–љ—В—Л —Б –∞—В–µ—А–Њ—В—А–Њ–Љ–±–Њ—В–Є—З–µ—Б–Ї–Є–Љ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Є–Љ –Є–љ—Б—Г–ї—М—В–Њ–Љ. –Т –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ–µ –≤–µ–і—Г—Й–µ–µ –Љ–µ—Б—В–Њ –Ј–∞–љ–Є–Љ–∞–ї–Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –≤ –≤–Є–і–µ —Б–њ–∞—Б—В–Є—З–µ—Б–Ї–Є—Е –њ–∞—А–µ–Ј–Њ–≤ —А–∞–Ј–ї–Є—З–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є.
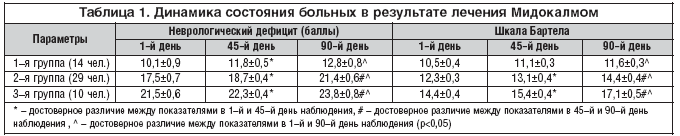
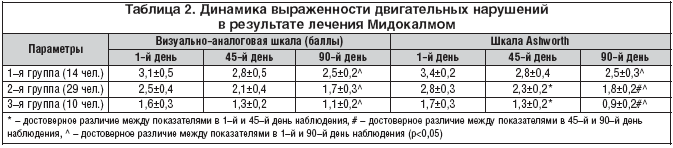
–Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –ї–µ—З–µ–љ–Є—П –Ь–Є–і–Њ–Ї–∞–ї–Љ–Њ–Љ —Г –±–Њ–ї—М–љ—Л—Е –≤—Б–µ—Е –≥—А—Г–њ–њ –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—Д–Є—Ж–Є—В–∞ (—В–∞–±–ї. 1). –С–Њ–ї–µ–µ –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ —Г–ї—Г—З—И–µ–љ–Є–µ –±—Л–ї–Њ —Г –±–Њ–ї—М–љ—Л—Е —Б —Г–Љ–µ—А–µ–љ–љ—Л–Љ–Є –Є –ї–µ–≥–Ї–Є–Љ–Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є (2–—П –Є 3–—П –≥—А—Г–њ–њ—Л), –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —А–∞–Ј–ї–Є—З–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—Д–Є—Ж–Є—В–∞ –Є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –Ї —Б–∞–Љ–Њ–Њ–±—Б–ї—Г–ґ–Є–≤–∞–љ–Є—О –≤—Л—П–≤–ї–µ–љ–Њ —Г–ґ–µ –љ–∞ 45––є –і–µ–љ—М –ї–µ—З–µ–љ–Є—П –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Є—Б—Е–Њ–і–љ—Л–Љ–Є (—В–∞–±–ї. 2). –Ф–Њ—Б—В–Њ–≤–µ—А–љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Г –±–Њ–ї—М–љ—Л—Е –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –≤–∞—А–Є–∞–љ—В–∞ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Є–љ—Б—Г–ї—М—В–∞, –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є –Њ—З–∞–≥–∞ –Є –≤–Њ–Ј—А–∞—Б—В–∞ –±–Њ–ї—М–љ—Л—Е –≤—Л—П–≤–ї–µ–љ–Њ –љ–µ –±—Л–ї–Њ. –Т 2 —Б–ї—Г—З–∞—П—Е –Њ—В–Љ–µ—З–∞–ї–Є—Б—М –њ–Њ–±–Њ—З–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л –≤ –≤–Є–і–µ –≥–Њ–ї–Њ–≤–Њ–Ї—А—Г–ґ–µ–љ–Є—П, —В–Њ—И–љ–Њ—В—Л –≤ –љ–∞—З–∞–ї–µ –ї–µ—З–µ–љ–Є—П, –Ї–Њ—В–Њ—А—Л–µ –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ –Њ—Б–ї–∞–±–ї–Є –Є –њ–Њ–Ј–≤–Њ–ї–Є–ї–Є –њ—А–Њ–і–Њ–ї–ґ–Є—В—М –ї–µ—З–µ–љ–Є–µ, –љ–µ –Љ–µ–љ—П—П –і–Њ–Ј–Є—А–Њ–≤–Ї–Є. –£ 3 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б—В–∞—А—И–µ 65 –ї–µ—В –Њ—В–Љ–µ—З–µ–љ–Њ –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –Р–Ф, —З—В–Њ –±—Л–ї–Њ —Б–Ї–Њ—А—А–µ–Ї—В–Є—А–Њ–≤–∞–љ–Њ –Є–Ј–Љ–µ–љ–µ–љ–Є–µ–Љ –і–Њ–Ј—Л –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –ї–µ—З–µ–љ–Є—П –Ь–Є–і–Њ–Ї–∞–ї–Љ–Њ–Љ —Г –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –њ–∞—А–µ–Ј–∞ –Є —Г–Љ–µ–љ—М—И–µ–љ–Є–µ —Б–њ–∞—Б—В–Є—З–љ–Њ—Б—В–Є –Љ—Л—И—Ж. –£ –±–Њ–ї—М–љ—Л—Е 2––є –Є 3––є –≥—А—Г–њ–њ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –Њ—В–Љ–µ—З–∞–ї—Б—П –Ї 45––Љ—Г –і–љ—О –ї–µ—З–µ–љ–Є—П, —Г –±–Њ–ї—М–љ—Л—Е —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є – –Ї –Ї–Њ–љ—Ж—Г –ї–µ—З–µ–љ–Є—П.
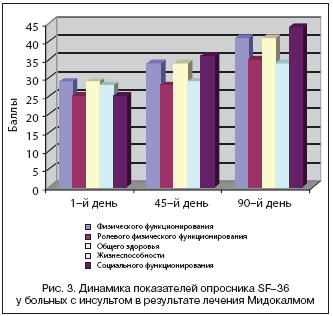
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Ю–њ—А–Њ—Б–љ–Є–Ї–∞ –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є —Г –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –ї–µ—З–µ–љ–Є–µ –Ь–Є–і–Њ–Ї–∞–ї–Љ–Њ–Љ, –њ—А–Є–≤–µ–і–µ–љ—Л –љ–∞ —А–Є—Б—Г–љ–Ї–µ 3. –Ю—В–Љ–µ—З–µ–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —И–Ї–∞–ї —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–≥–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П, –Њ–±—Й–µ–≥–Њ –Ј–і–Њ—А–Њ–≤—М—П, –ґ–Є–Ј–љ–µ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є, —А–Њ–ї–µ–≤–Њ–≥–Њ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–≥–Њ –Є —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П.
–°–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞–Љ–Є —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Њ—В–і–µ–ї–µ–љ–Є—П –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–Є —А–∞–Ј—А–∞–±–Њ—В–∞–љ –Ї–Њ–Љ–њ–ї–µ–Ї—Б –ї–µ—З–µ–±–љ–Њ–є –≥–Є–Љ–љ–∞—Б—В–Є–Ї–Є, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–є –љ–∞ —В—А–µ–љ–Є—А–Њ–≤–Ї—Г –і–≤–Є–ґ–µ–љ–Є–є –≤ –њ–∞—А–µ—В–Є—З–љ—Л—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В—П—Е –Є –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є–µ –Ї–Њ–љ—В—А–∞–Ї—В—Г—А. –Т –≥—А—Г–њ–њ–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Г–Љ–µ—А–µ–љ–љ—Л–Љ–Є –Є –ї–µ–≥–Ї–Є–Љ–Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є (51,6%) –њ—А–µ–і—Б—В–∞–≤–Є–ї–Њ—Б—М –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–Љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —В—А–µ–љ–∞–ґ–µ—А–Њ–≤ (—Б—В–µ–њ–њ–µ—А, –±–µ–≥–Њ–≤–∞—П –і–Њ—А–Њ–ґ–Ї–∞). –Т –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –≥–µ–Љ–Є–њ–∞—А–µ–Ј–∞–Љ–Є –ї–µ—З–µ–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –љ–∞ –і–Њ–Љ—Г (48,4%). –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Њ—Б—М –ї–µ—З–µ–љ–Є–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ–Љ, –Њ–±—Г—З–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—В–Њ—П–љ–Є—О, —Б–Є–і–µ–љ–Є—О, —Е–Њ–і—М–±–µ (—Б –њ–Њ–Љ–Њ—Й—М—О –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е —Б—А–µ–і—Б—В–≤ –Є —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ). –Ю–і–љ–Њ–є –Є–Ј –њ—А–Њ–±–ї–µ–Љ –≤ –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Є —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Њ–љ–љ—Л—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є, —Б –Ї–Њ—В–Њ—А–Њ–є –Љ—Л —Б—В–Њ–ї–Ї–љ—Г–ї–Є—Б—М, —П–≤–Є–ї—Б—П –љ–µ–і–Њ—Б—В–∞—В–Њ–Ї –Љ–µ—В–Њ–і–Є—З–µ—Б–Ї–Є—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –њ–Њ –Ы–§–Ъ –≤ –і–Њ–Љ–∞—И–љ–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е, –љ–∞–≥–ї—П–і–љ—Л—Е –Љ–∞—В–µ—А–Є–∞–ї–Њ–≤, –њ–∞–Љ—П—В–Њ–Ї –і–ї—П –±–Њ–ї—М–љ—Л—Е. –Ю–±—Г—З–µ–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –≤ —А–∞–Љ–Ї–∞—Е —И–Ї–Њ–ї—Л –і–ї—П –±–Њ–ї—М–љ—Л—Е, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Б—Г–ї—М—В, –Ї–∞–Ї –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —В–∞–Ї –Є –Є—Е —А–Њ–і—Б—В–≤–µ–љ–љ–Є–Ї–Њ–≤ –≤ –≤–Є–і–µ –≥—А—Г–њ–њ–Њ–≤—Л—Е –Є –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л—Е –Ј–∞–љ—П—В–Є–є.
–Ш–Ј —Д–Є–Ј–Є–Њ–њ—А–Њ—Ж–µ–і—Г—А –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є—Б—М —В–µ–њ–ї–Њ–≤—Л–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –љ–∞ —Б–њ–∞—Б—В–Є—З–љ—Л–µ –Љ—Л—И—Ж—Л, –∞ —В–∞–Ї–ґ–µ —Н–ї–µ–Ї—В—А–Є—З–µ—Б–Ї–∞—П —Б—В–Є–Љ—Г–ї—П—Ж–Є—П –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е –Љ—Л—И–µ—З–љ—Л—Е –≥—А—Г–њ–њ. –§–Є–Ј–Є–Њ–ї–µ—З–µ–љ–Є–µ –±—Л–ї–Њ –њ—А–Њ–≤–µ–і–µ–љ–Њ —Г 33,8% –±–Њ–ї—М–љ—Л—Е —Б —Г—З–µ—В–Њ–Љ –Є–Љ–µ—О—Й–µ–є—Б—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Є –љ–∞–ї–Є—З–Є—П –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є. –Ь–∞—Б—Б–∞–ґ –Љ—Л—И—Ж –њ–∞—А–µ—В–Є—З–љ—Л—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є –њ—А–Њ–≤–Њ–і–Є–ї—Б—П –њ–Њ —Й–∞–і—П—Й–µ–є –Љ–µ—В–Њ–і–Є–Ї–µ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б —А–∞—Б—В–Є—А–∞–љ–Є–µ–Љ –Є –љ–µ–≥–ї—Г–±–Њ–Ї–Є–Љ —А–∞–Ј–Љ–Є–љ–∞–љ–Є–µ–Љ –≤ –Љ—Л—И—Ж–∞—Е––∞–љ—В–∞–≥–Њ–љ–Є—Б—В–∞—Е –≤ –±–Њ–ї–µ–µ –±—Л—Б—В—А–Њ–Љ —В–µ–Љ–њ–µ. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Њ–љ–љ—Л—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є —Г–і–∞–ї–Њ—Б—М –і–Њ–±–Є—В—М—Б—П –њ–Њ–ї–љ–Њ–є –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –≤ —Б–∞–Љ–Њ–Њ–±—Б–ї—Г–ґ–Є–≤–∞–љ–Є–Є —Г 47% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ–Њ—Б—В–Є–љ—Б—Г–ї—М—В–љ—Л–Љ–Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–Љ–Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є. –Т–µ—А–љ—Г–ї–Є—Б—М –Ї —В—А—Г–і–Њ–≤–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є 18,3% –±–Њ–ї—М–љ—Л—Е.
–Ю–±—Б—Г–ґ–і–µ–љ–Є–µ –Є –≤—Л–≤–Њ–і—Л
–Р–љ–∞–ї–Є–Ј —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–∞–ї –≤—Л—Б–Њ–Ї–Є–є —Г–і–µ–ї—М–љ—Л–є –≤–µ—Б –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ —Г –±–Њ–ї—М–љ—Л—Е —Б –Є–љ—Б—Г–ї—М—В–∞–Љ–Є, –љ–∞—Е–Њ–і—П—Й–Є—Е—Б—П –љ–∞ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є. –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ–± —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ь–Є–і–Њ–Ї–∞–ї–Љ–∞ –≤ —А–∞–љ–љ–µ–Љ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є—В–µ–ї—М–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –Є–љ—Б—Г–ї—М—В–∞. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —Б–љ–Є–ґ–µ–љ–Є—О –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б–њ–∞—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–∞—А–µ–Ј–∞ –Є –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є –Љ—Л—И–µ—З–љ–Њ–≥–Њ —В–Њ–љ—Г—Б–∞, —Г–≤–µ–ї–Є—З–µ–љ–Є—О —Б—В–µ–њ–µ–љ–Є –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–∞ –≤ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –ґ–Є–Ј–љ–Є. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ь–Є–і–Њ–Ї–∞–ї–Љ–∞ —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–∞ —Г –±–Њ–ї—М–љ—Л—Е –Ї–∞–Ї —Б –≥–µ–Љ–Њ—А—А–∞–≥–Є—З–µ—Б–Ї–Є–Љ, —В–∞–Ї –Є —Б –Є—И–µ–Љ–Є—З–µ—Б–Ї–Є–Љ –Є–љ—Б—Г–ї—М—В–Њ–Љ. –Я—А–Є —Г–Љ–µ—А–µ–љ–љ—Л—Е –Є –ї–µ–≥–Ї–Є—Е –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є—П—Е —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Ї—Г—А—Б –ї–µ—З–µ–љ–Є—П –≤ –і–Њ–Ј–µ 450 –Љ–≥/—Б—Г—В. –≤ 3 –њ—А–Є–µ–Љ–∞ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –љ–µ –Љ–µ–љ–µ–µ 3 –Љ–µ—Б. –Я—А–Є –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е –њ–∞—А–µ–Ј–∞—Е (–±–Њ–ї–µ–µ 3 –±–∞–ї–ї–Њ–≤ –њ–Њ —И–Ї–∞–ї–µ Ashworth), –њ–Њ––≤–Є–і–Є–Љ–Њ–Љ—Г, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –±–Њ–ї–µ–µ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є—Е –і–Њ–Ј–∞—Е. –Т —А–∞–±–Њ—В–µ Stamenova P., Koytchev R., Kuhn K. et al. [8] –њ—А–Є–≤–µ–і–µ–љ—Л —А–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П 97 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Б—В—А–∞–і–∞—О—Й–Є—Е —Б–≤—П–Ј–∞–љ–љ–Њ–є —Б –Є–љ—Б—Г–ї—М—В–Њ–Љ —Б–њ–∞—Б—В–Є—З–љ–Њ—Б—В—М—О (51 –±–Њ–ї—М–љ–Њ–є –њ–Њ–ї—Г—З–∞–ї —В–Њ–ї–њ–µ—А–Є–Ј–Њ–љ –Є 46 –њ–ї–∞—Ж–µ–±–Њ). –Т 45% —Б–ї—Г—З–∞–µ–≤ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–∞—Б—М –і–Њ–Ј–∞ —В–Њ–ї–њ–µ—А–Є–Ј–Њ–љ–∞ 600 –Љ–≥/—Б—Г—В., 15% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ–ї—Г—З–∞–ї–Є 900 –Љ–≥/—Б—Г—В. –Т —Б—А–µ–і–љ–µ–Љ –њ–∞—Ж–Є–µ–љ—В—Л –њ–Њ–ї—Г—З–∞–ї–Є —В–µ—А–∞–њ–Є—О —В–Њ–ї–њ–µ—А–Є–Ј–Њ–љ–Њ–Љ –≤ —В–µ—З–µ–љ–Є–µ 88,3±17,1 –і–љ—П –Є –њ–ї–∞—Ж–µ–±–Њ –≤ —В–µ—З–µ–љ–Є–µ 88,1±16,4 –і–љ—П. –Я–Њ –Ј–∞–≤–µ—А—И–µ–љ–Є–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б—А–µ–і–љ–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Є—Б—Е–Њ–і–љ—Л—Е –Ј–љ–∞—З–µ–љ–Є–є –Ш–љ–і–µ–Ї—Б–∞ –С–∞—А—В–µ–ї–∞ —Б–Њ—Б—В–∞–≤–Є–ї–Є 5,3 –≤ –≥—А—Г–њ–њ–µ —В–Њ–ї–њ–µ—А–Є–Ј–Њ–љ–∞ –Є 1,7 –≤ –≥—А—Г–њ–њ–µ –њ–ї–∞—Ж–µ–±–Њ, –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї–µ–µ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —Б—В–µ–њ–µ–љ–Є —Б–њ–∞—Б—В–Є—З–љ–Њ—Б—В–Є –њ–Њ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ 5––њ—Г–љ–Ї—В–Њ–≤–Њ–є —И–Ї–∞–ї—Л –Р—И–≤–Њ—А—В–∞ –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –≤ –≥—А—Г–њ–њ–µ —В–Њ–ї–њ–µ—А–Є–Ј–Њ–љ–∞. –Ъ–∞–Ї –њ–Њ –і–∞–љ–љ—Л–Љ –∞–≤—В–Њ—А–Њ–≤, —В–∞–Ї –Є –љ–∞—И–µ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Њ—В–Љ–µ—З–µ–љ—Л —Е–Њ—А–Њ—И–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Ь–Є–і–Њ–Ї–∞–ї–Љ–∞ —Г –±–Њ–ї—М–љ—Л—Е, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Б—Г–ї—М—В. –Э–Є –Њ–і–Є–љ –Є–Ј –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –њ—А–µ–њ–∞—А–∞—В, –љ–µ –њ—А–µ–Ї—А–∞—В–Є–ї –ї–µ—З–µ–љ–Є–µ –≤—Б–ї–µ–і—Б—В–≤–Є–µ –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤.
–Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –і–∞–ї—М–љ–µ–є—И–µ–µ —Б–Њ–≤–µ—А—И–µ–љ—Б—В–≤–Њ–≤–∞–љ–Є–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є –њ–Њ —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Є –±–Њ–ї—М–љ—Л—Е —Б –Є–љ—Б—Г–ї—М—В–Њ–Љ –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ––њ–Њ–ї–Є–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е.
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –С–µ–ї–Њ–≤–∞ –Р.–Э.–®–Ї–∞–ї—Л, —В–µ—Б—В—Л –Є –Њ–њ—А–Њ—Б–љ–Є–Ї–Є –≤ –љ–µ–≤—А–Њ–ї–Њ–≥–Є–Є –Є–љ–µ–є—А–Њ—Е–Є—А—Г—А–≥–Є–Є.–Ь.–2004.–433 —Б.
2. –У—Г—Б–µ–≤ –Х.–Ш., –°–Ї–≤–Њ—А—Ж–Њ–≤–∞ –Т.–Ш., –С—Г—А–і –У.–°., –У–µ—Е—В –Р.–С., –Є –і—А. –Ь–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є–љ—Б—Г–ї—М—В–∞: –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –љ–Њ–Њ—В—А–Њ–њ–Є–ї–∞ // –Ц. –љ–µ–≤—А–Њ–ї. –Є –њ—Б–Є—Е–Є–∞—В—А. – 1997. – –Ґ.97.вДЦ5––°.24–29.
3. –Ф–∞–Љ—Г–ї–Є–љ –Ш.–Т. –Я–Њ—Б—В–Є–љ—Б—Г–ї—М—В–љ—Л–µ –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞.// Consilium Medicum, 2003, —В.5, вДЦ2, —Б.64–70.
4. –Ш–љ—Б—Г–ї—М—В: –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞, –ї–µ—З–µ–љ–Є–µ, –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞. –Я–Њ–і.—А–µ–і. –Ч.–Р.–°—Г—Б–ї–Є–љ–Њ–є, –Ь.–Р. –Я–Є—А–∞–і–Њ–≤–∞.––Ь.:–Ь–Х–Ф–њ—А–µ—Б—Б––Є–љ—Д–Њ—А–Љ,2008.–288—Б.
5. –°–љ–Є–ґ–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є, —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –Є –Є–љ–≤–∞–ї–Є–і–љ–Њ—Б—В–Є –Њ—В –Є–љ—Б—Г–ї—М—В–Њ–≤ –≤ –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є. –°–±–Њ—А–љ–Є–Ї –Љ–µ—В–Њ–і–Є—З–µ—Б–Ї–Є—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є, –њ—А–Њ–≥—А–∞–Љ–Љ, –∞–ї–≥–Њ—А–Є—В–Љ–Њ–≤. –Я–Њ–і.—А–µ–і.–Т.–Ш.–°–Ї–≤–Њ—А—Ж–Њ–≤–Њ–є.––Ь.:–Ы–Є—В–µ—А—А–∞,2007.–192—Б.
6. –Я–∞—А—Д–µ–љ–Њ–≤ –Т. –Р. –°–њ–∞—Б—В–Є—З–љ–Њ—Б—В—М. –Т –Ї–љ.: –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –±–Њ—В–Њ–Ї—Б–∞ (—В–Њ–Ї—Б–Є–љ–∞ –±–Њ—В—Г–ї–Є–Ј–Љ–∞ —В–Є–њ–∞ –Р) –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ: —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ –і–ї—П –≤—А–∞—З–µ–є / –њ–Њ–і —А–µ–і. –Ю. –†. –Ю—А–ї–Њ–≤–Њ–є, –Э. –Э. –ѓ—Е–љ–Њ. –Ь.: –Ъ–∞—В–∞–ї–Њ–≥, 2001. –°. 91–122.
7. Feher M., Juvancz P., Szontagh M. Effect of Mydocalm in the rehabilitation of hemiparesis // Balneologia Rehailitdcio Gyogyfurdougy. 1985. Vol. 6. P. 201–205.
8. Stamenova P., Koytchev R., Kuhn K. et al. A randomized, double–blind, placebo–controlled study of the efficacy and safety of tolperisone in spasticity following cerebral stroke. European Journal of Neurology. 2005; 12: 453–461.
9. Gallichio J. E. Pharmacologic management of spasticity following stroke. // Phys Ther. 2004. Vol. 84. P. 973–981.












