Материалы и методы исследования
За период с мая по август 2004 года нами пролечено и исследовано 45 пациентов с болевыми спондилогенными (дискогенными) пояснично–крестцовыми синдромами, часть которых наряду с обычной фармакотерапией получали аналгезирующую терапию Трамалом per os , внутримышечно и внутривенно. У пациентов с выраженным болевым синдромом и гипертонусом мышц дополнительно назначался дексаметазон в/м по нисходящей схеме в течение семи дней. Все пациенты были разделены на две группы: первая группа (20 человек) получала аналгезию Трамалом; вторая группа (25 человек) получала обычную аналгезию с помощью НПВП. Результаты лечения оценивались следующим образом: – «значительное улучшение» – (клиническое выздоровление) исчезновение жалоб и клинических симптомов, подтвержденное инструментальными методами исследования; – «отчетливое улучшение» – существенное ослабление клинических симптомов, вплоть до исчезновения некоторых из них. Практически прекращение болевого синдрома. Восстановление работоспособности; – «незначительное улучшение» – улучшение в самочувствии больного, уменьшение болевого синдрома, ослабление клинических симптомов, улучшение показателей инструментальных методов исследования, при сохранении нарушений функции корешков; – «без изменений» – отсутствие динамики в клинических проявлениях болезни и объективных методах исследований. Интенсивность болевого синдрома оценивалась самими больными по 10–балльной Визуальной аналоговой шкале (ВАШ) от 0 до 10 баллов. С помощью пальпации определялся мышечный тонус. Выделялось три степени повышения мышечного тонуса: 1 ст. – мышца мягкая , палец легко погружается в ее толщу; 2 ст. – мышца умеренной плотности , сопровождающаяся мимической реакцией больного, для погружения в нее пальца требуется умеренное усилие; 3 ст. – мышца «каменистая» – выраженный гипертонус , резкая болезненность, сопровождающаяся двигательной реакцией больного, ее почти невозможно деформировать пальцами [Веселовский В.П., 1989]. В первой группе МРТ была произведена у 16 больных (80%), во второй группе у всех (100%). Интенсивность болевого синдрома в первой группе: 9 баллов у 2 больных, до 8–7 баллов была у 9 пациентов, у 9 пациентов болевой синдром был 6–5 баллов. Выраженный гипертонус мышц спины выявлен у 8 больных, умеренный гипертонус был у остальных 12 человек. Во второй группе интенсивность болевого синдрома распределилась следующим образом: 8–7 баллов – 6 больных, 6–5 баллов – 13 больных, 5–4 балла – 6 больных. У 8 пациентов был выраженный гипертонус мышц спины, умеренный гипертонус был у 17 пациентов. Пациенты первой группы с выраженными болями (9 баллов по ВАШ) получали Трамал в/в по 100 мг от 3 до 8 дней плюс к этому 100 мг в/м или 100 мг per os по два раза в сутки до10 дней (суммарная доза в сутки составила 300 мг), одна пациентка получала по 400 мг в/в в связи с тем, что у нее было сопутствующее заболевание – остеопороз со стойкими длительными болями. Пациенты с болевым синдромом 8–7 баллов получали Трамал в следующих дозировках: в/м по 100 мг 2 раза в день от 3 до 8 дней, затем по 100 мг per os по два раза в сутки до 7 дней (суммарная доза в сутки составляла 200 мг). Пациенты с умеренными болями (6 баллов по ВАШ) получали Трамал в дозировках: в/м по 100 мг один раз в день от 3 до 6 дней, параллельно больные получали по 100 мг per os один раз в сутки до 10 дней (суммарная доза в сутки составляла также 200 мг, но при других способах введения). Пациенты второй группы в качестве анальгетиков получали: диклофенак по 150 мг per os или в/м по 150 мг в течение 5–10 дней, а также кетопрофен по 100 мг в/м втечение 5–7 дней.
Полученные результаты
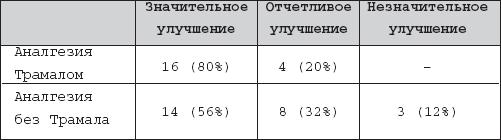
В обеих группах у всех больных, у кого производилась МРТ, были выявлены протрузии с компрессией корешков L4, L5, S1. Интенсивность болевого синдрома в первой группе изменилась следующим образом: выраженный болевой синдром в 9 баллов снизился до 2 баллов у двоих; болевой синдром в 8–7 баллов снизился до 0 у четверых больных, до 1 балла у двоих, до 2 баллов у двоих, до 3 баллов у одного пациента; умеренные боли в 6–5 баллов снизились до их отсутствия (0 баллов) у 5 больных, до 1 балла у троих, до 2 баллов у одного. Изменение гипертонуса мышц в этой группе происходило следующим образом: выраженный гипертонус 9 пациентов (3 ст.) трансформировался в умеренный (2 ст.) у 4 человек и 1–й степениу 5 человек, умеренный гипертонус (2 ст.) 11 человек снизился до 1 степени у 11 человек. Во второй группе снижение болевого синдрома выглядело следующим образом: болевой синдром в 8–7 баллов снизился до 0 у двоих больных, до 1 балла у двоих и до 2 баллов также у двоих больных; умеренные боли в 6–5 баллов снизились до их отсутствия (0 баллов) у 5 больных, до 1 балла у пятерых, до 2 баллов у троих больных; у лиц с болевым синдромом в 5–4 баллов снижение болей до 1 балла отмечено у троих пациентов, до 2 баллов у троих пациентов. Изменение гипертонуса мышц в этой группе происходило следующим образом: выраженный гипертонус у 8 больных (3 ст.) трансформировался в умеренный (2 ст.) у 5 человек и 1–й степени у 3 человек. Умеренный гипертонус (2 ст.) у 17 человек снизился до 1–й степени у 16 человек, у одного пациента тонус не изменился. Значительного улучшения в первой группе удалось добиться у 16 человек (80%), сюда же попали 6 пациентов, которым проводилась дополнительно ГК–терапия (лица с выраженными болевым синдромом и гипертонусом мышц спины). Отчетливое улучшение было зафиксировано у 4 человек (20%). Значительного улучшения во второй группе удалось добиться у 14 человек (56%), сюда попали 6 больных, которым проводилась дополнительно ГК–терапия (лица с выраженными болевым синдромом и гипертонусом мышц спины). Отчетливое улучшение у 8 человек (32%), из них двум проводилась ГК–терапия. Незначительное улучшение у 3 человек (12%) в данной группе. Трамал применялся без каких–либо побочных эффектов, характерных для НПВП. У пациентов с язвенной болезнью желудка и другими гастропатиями (3 пациента с верифицированной патологией ЖКТ) он не приводил к нарушению жизненно важных функций. Побочные проявления в виде головокружения, тошноты, седации, тем более, лекарственной зависимости у наших больных не наблюдалось. Обращает на себя внимание, что часто из–за спазмирования мышц вследствие выраженного спондилогенного болевого синдрома развиваются невротомные боли (боли в очерченной зоне иннервации нерва), не совпадающие с зоной иннервации корешка. Это можно объяснить раздражением рецепторов связочного аппарата межпозвоночных суставов, которые вызывают вторичный миофасциальный синдром, тем самымкомпремируя нервные стволы, проходящие между этими мышцами. Это обосновывает смещение акцентов с корешкового синдрома и остеохондроза, которым раньше придавали ведущую роль.
Выводы
Таким образом, Трамал успешно можно применять: 1. При сильной и умеренной боли, имеющей затяжной характер течения, обусловленной спондилогенными неврологическими синдромами. 2. В дополнение при неэффективности стандартных схем лечения (НПВП, миорелаксанты, диуретики и т.д.). 3. Для купирования выраженного болевого синдрома, сочетающегося с гипертонусом мышц спины, целесообразно подключать к Трамалу дексаметазон. У Трамала отсутствует синдром привыкания, но его следует с осторожностью назначать лицам в группах риска по лекарственной зависимости.
Литература
1. Ананьева Л.П. Применение трамадола гидрохлорида при неонкологической боли. Русский медицинский журнал. 2003, с.1–6.
2. Ананьева Л.П. Рациональная терапия боли – комбинация анальгети-
ков. Русский медицинский журнал.2004, с.3–7.
3. Вознесенская Т.Г. Боли в спине и конечностия. В книге: Болевые
синдромы в неврологической практике. Под редакцией А.М.Вейна. М.
Мед.пресс.1999. с.217–280.
4. Чичасова Н.В., Шгопкина Е.Л., Насонов Е.Л., Фоломеев Ю.М. Приме-нение трамадола (Трамала) в ревматологической практике. Клиническаяфармакология и терапия. 1999. – №8 (1).– с.69–72.
5. American Pain Society. Principles of Analgesic Use in the
Treatment of Acute Pain and Cancer Pain. Glenview, IL: American Pain
Society
6. Green L.N. Dexamethasone in the management of symptoms due to herniated lumbar disc Journal of Neurology, Neurosurgery, 1975, 38,
1211–1217.