DOI: 10.21689/2311-7729-2016-16-4-191-196
Каналикулиты – это группа воспалительных заболеваний слезных канальцев, которые могут быть вызваны различного рода инфекционными агентами. Как правило, хронический каналикулит является односторонним заболеванием, поражающим либо верхний, либо нижний слезные канальцы. По данным литературы и собственным наблюдениям, встречаются пациенты с односторонним поражением обоих канальцев одновременно. Болеют преимущественно женщины в возрасте от 50 до 80 лет [1].
Характерными жалобами пациентов с каналикулитами являются отек, покраснение, иногда зуд века, слизисто-гнойное отделяемое. При осмотре обнаруживают отек и гиперемию в области слезного канальца, расширение соответствующей слезной точки, при пальпации области слезного канальца – гнойное отделяемое из слезной точки. При промывании слезоотводящие пути, как правило, проходимы. Предрасполагающими факторами для развития каналикулита являются: наличие грибкового поражения других органов, сахарный диабет 2-го типа, хронические заболевания полости носа и околоносовых пазух, сниженный иммунный статус пациента. Дифференциальную диагностику каналикулитов проводят с такими заболеваниями, как хронический конъюнктивит, ячмень, халазион, дакриоцистит [2].
По данным M. Gogandy et al. [3], возбудителями каналикулита являются грамположительные и грамотрицательные бактерии и грибы. Так, по данным S.C. Lin et al., Streptococcus species выделяли в 28% случаев, Staphylococcus species – в 20%, Actinomyces israelii – в 16% [4].
E.R. Mohan et al. в своем исследовании доказали, что консервативная терапия (закапывание антибактериальных капель и тепловые компрессы на область пораженного канальца) для лечения бескалькулезных каналикулитов была эффективна в 100% случаев [5].
Основным источником калькулезных каналикулитов, по данным D.J. Repp et al. [6], являются Actinomyces israelii – они были выделены в 90,9% случаев заболевания. Калькулезный каналикулит требует хирургического вмешательства. Пораженный слезный каналец вскрывают и осуществляют кюретаж. В последующем проводят противовоспалительное лечение. Рецидивы, требующие повторного хирургического вмешательства, составляют 13% случаев [3]. В 2010 г. М.В. Сидоровой и соавт. разработана схема консервативной терапии каналикулитов. В соответствии с ней, наряду с традиционным механическим удалением конкрементов из канальцев, назначением местных антибактериальных капель и антигистаминных препаратов внутрь, применяют иммуномодулирующий препарат Актинолизат. Актинолизат представляет собой фильтрат культуральной жидкости, состоящей из самопроизвольно лизирующихся штаммов актиномицетов, которые оказывают иммуномодулирующее действие, стимулируют выработку антиактиномикотических антител и снижают интенсивность воспалительного процесса. Препарат назначали внутримышечно по 3 мл 2 р./нед. № 10, Актинолизатом также проводили промывание слезоотводящих путей по 3,0 мл 3 р./нед. № 10. Выздоровление после полного курса лечения было достигнуто в 100% случаев [7].
S.C. Lin et al. считают, что факторами, повышающими риск возникновения рецидивов каналикулита, являются: пожилой возраст пациентов, мужской пол, конкременты в слезном канальце и наличие актиномицетов, подтвержденное микробиологическим исследованием [4]. Выявить наличие конкрементов в слезном канальце клинически не представляется возможным.
В современной офтальмологии УЗИ занимает одно из ведущих мест в диагностике заболеваний органа зрения [8–14]. Данные о применении УЗИ в визуализации слезных канальцев и диагностике их патологии малочисленны. Так, С.М. Аскеровой и соавт. [15] удалось определить диаметр слезных канальцев у пациентов с непроходимостью слезоотводящих путей, а также визуализировать анэхогенное жидкостное содержимое в их просвете. В 2014 г. Е.Г. Привалова и соавт. визуализировали слезные канальцы в 50% случаев у пациентов с дакриоциститом [16]. Диаметр слезных канальцев на пораженной стороне был расширен, в просвете обнаруживали неоднородное содержимое. В своей работе авторы делают вывод, что УЗИ высокого разрешения является методом первого этапа обследования пациентов с дакриоциститом.
M. Ostendorf et al. [17] показали возможности УЗИ в визуализации слезных канальцев, а F. Tost et al. [18] пришли к выводу, что при поражении слезных канальцев в качестве неинвазивного метода диагностики показано использование высокочастотного УЗИ, в частности, для диагностики хронического каналикулита и визуализации конкрементов в просвете слезного канальца. В отечественной литературе мы не нашли данных об использовании УЗИ при каналикулитах.
Цель работы: оценить диагностическую значимость УЗИ при каналикулитах.
Материал и методы
В исследование были включены 36 пациентов (38 случаев) с хроническим каналикулитом, из них 28 женщин и 8 мужчин в возрасте от 45 до 80 лет включительно. Поражение нижнего слезного канальца наблюдали в 20 случаях, верхнего – в 14 случаях, монолатеральное поражение обоих слезных канальцев – в 2-х случаях. Всем пациентам было проведено стандартное офтальмологическое и дакриологическое обследование, включавшее в себя тест с исчезновением красителя, промывание слезоотводящих путей, эндоскопию полости носа, МСКТ с контрастированием слезоотводящих путей, а также УЗИ слезных канальцев. Исследование проводили на сканере MyLabTwice (Esaote, Италия) с использованием линейных датчиков с частотой 8–13 и 10–22 МГц.Методика исследования: во время проведения УЗИ пациент находился в горизонтальном положении на спине, с сомкнутыми веками. После нанесения контактного геля датчик устанавливали перпендикулярно поверхности кожи в области медиальной спайки век, получая изображение слезного мешка, слезных канальцев в поперечном, а затем в продольном сечении. В поперечном сечении оценивали толщину стенки канальцев, их переднезадний и верхненижний размеры, а также определяли наличие и количество конкрементов в просвете канальцев.
Консервативное лечение было проведено 6 пациентам (16,7% случаев), у которых при обследовании конкрементов выявлено не было. Лечение включало в себя промывание слезоотводящих путей раствором 0,25% борной кислоты № 10 через день, пероральное применение флуконазола по 50 мг 1 р./сут 14 дней, антигистаминных препаратов в общепринятых дозировках, в/м инъекции Актинолизата по 3 мл 2 р./нед. № 10.
Каналикулотомия с кюретажем пораженного слезного канальца была проведена 30 пациентам (83,3% случаев), у которых были выявлены конкременты в просвете слезного канальца, по следующей методике: под местной анестезией Sol. Ultracaini 1:100 000 0,5 мл слезный каналец был вскрыт лезвием разрезом около 3 мм вдоль верхневнутренней стенки канальца. Проведены кюретаж канальца кюреткой малого диаметра по Meyerhoefer, инстилляция Sol. Furacilini 1:5000, наложена асептическая повязка. В послеоперационном периоде все пациенты получали внутрь флуконазол в первые сутки 150 мг, далее по 50 мг 1 р./сут в течение 2-х нед., внутрь цетиризин по 10 мг 1 р./сут в течение 7 дней, в/м Актинолизат по 3 мл 2 р./нед., всего 10 инъекций. В оперированный глаз инстиллировали антисептики 3 р./сут в течение 14 дней. Послеоперационные осмотры проводили на 1-е и 4-е сут после операции, а также через 2 нед., 1 и 3 мес. В ходе осмотров оценивали состояние слезных точек, области слезного канальца, наличие отделяемого из слезного канальца. Промывали слезоотводящие пути через оперированный каналец. Через 2 нед. после операции всем пациентам проводили контрольное УЗИ.
Результаты: при УЗИ у всех пациентов удалось выявить расширение просвета пораженного слезного канальца в переднезаднем размере от 5,1 до 8,0 мм (6,61±1,03 мм) и верхненижнем размере от 2,7 до 8,1 мм (6,32±1,64 мм), утолщение его стенки, а также гиперэхогенное содержимое. У 30 пациентов (83,3% случаев) удалось визуализировать в просвете слезного канальца конкременты и, в некоторых случаях, уточнить их количество.
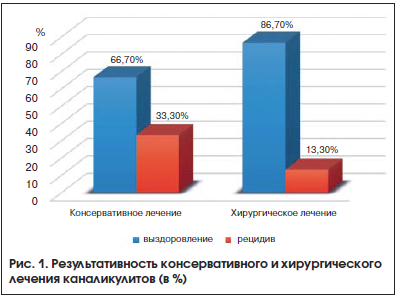
В результате консервативного лечения 6 пациентов (6 случаев) у 4-х (66,7% случаев) отмечали полное выздоровление: отсутствие гнойного отделяемого и признаков воспаления. У 2-х пациентов (33,3% случаев) после курса консервативной терапии наступило временное улучшение, однако через 3 нед. жалобы возобновились, и больным было проведено хирургическое лечение. У 30 пациентов (32% случаев) после хирургического вмешательства были получены следующие результаты: выздоровление – у 26 пациентов (86,7% случаев), рецидив – у 4-х (13,3%) (рис. 1).
Клинический пример № 1
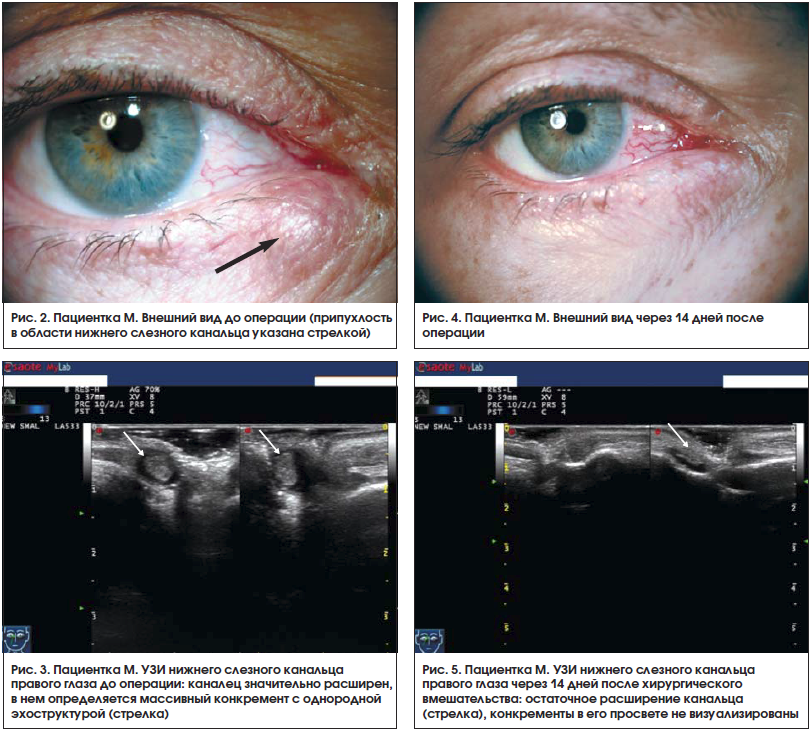
Больная М. 1962 г. р. обратилась в клинику с жалобами на гнойное отделяемое из правого глаза в течение 6 мес. В поликлинике по месту жительства был поставлен диагноз «бактериальный конъюнктивит», назначена местная антибиотикотерапия, которая приносила кратковременное улучшение. Сопутствующее заболевание – микоз ногтей стоп. При осмотре: справа нижняя слезная точка расширена, определяются гиперемия и припухлость области нижнего слезного канальца правого глаза, при надавливании на область слезного канальца получено гнойное отделяемое (рис. 2). При промывании через обе слезные точки слезоотводящие пути проходимы.
При УЗИ выявлено расширение просвета нижнего слезного канальца правого глаза (переднезадний размер до 5,2 мм, верхненижний – до 6,5 мм) с наличием скопления большого количества конкрементов средней эхогенности (рис. 3).
Больной было проведено хирургическое лечение по описанному выше протоколу. Из полости слезного канальца было удалено большое количество (>10) мелких конкрементов плотной консистенции. При микробиологическом анализе содержимого слезного канальца был получен гнойно-фибринозный экссудат. В микропрепаратах, приготовленных из содержимого слезных канальцев, определили скопление друз актиномицетов.
Через 2 нед. после операции пациентка жалоб не предъявляла (рис. 4).
При контрольном УЗИ сохранялось незначительное остаточное расширение просвета нижнего слезного канальца. Конкрементов не выявлено (рис. 5).
При контрольных осмотрах через 1 и 3 мес. после операции пациентка жалоб не предъявляла, отделяемого из полости оперированного слезного канальца не получено.
Клинический пример № 2
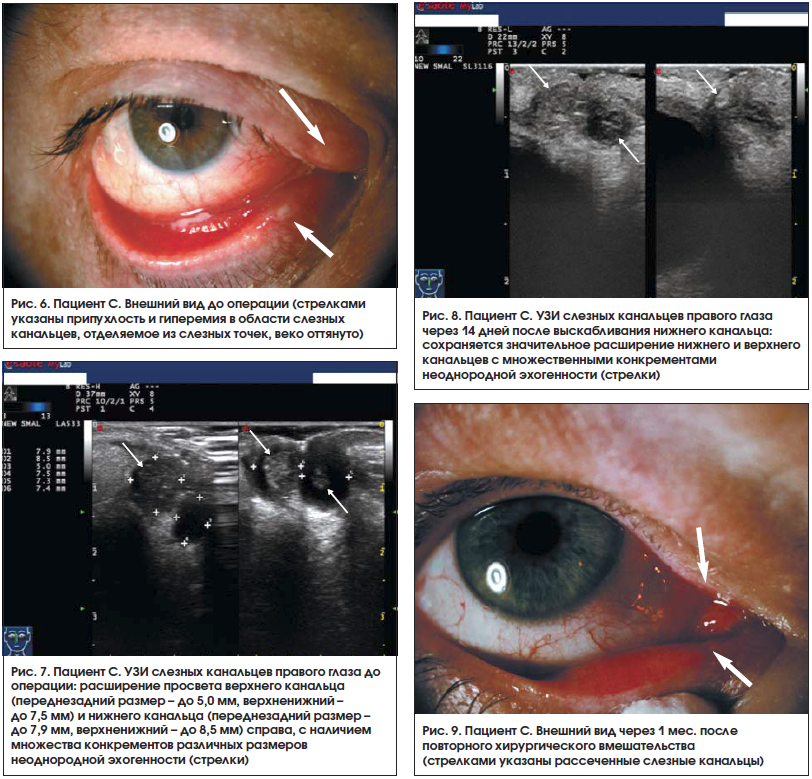
Пациент С. 1946 г. р. обратился в клинику с жалобами на покраснение век правого глаза, слезотечение и гнойное отделяемое из правого глаза в течение 4-х лет. К врачу не обращался, самостоятельно закапывал антибактериальные капли (без эффекта). Сопутствующие заболевания: сахарный диабет 2-го типа, микоз ногтей стоп. При осмотре: справа верхняя и нижняя слезные точки расширены, область слезных канальцев гиперемирована, отечна, при надавливании на область канальцев получено обильное гнойное отделяемое (рис. 6). При промывании через обе слезные точки слезоотводящие пути проходимы.
При УЗИ выявлено расширение просвета верхнего слезного канальца (переднезадний размер – до 5,0 мм, верхненижний – до 7,5 мм) и нижнего слезного канальца (переднезадний размер – до 7,9 мм, верхненижний – до 8,5 мм) справа, с наличием множества конкрементов различных размеров (рис. 7).
Была проведена каналикулотомия с кюретажем нижнего слезного канальца по описанному ранее протоколу, количество конкрементов в просвете канальца было >20. При микробиологическом анализе содержимого слезного канальца был получен лейкоцитарно-фибринозный экссудат. В микропрепаратах, приготовленных из содержимого слезных канальцев, определили скопление друз актиномицетов.
При контрольном УЗИ через 2 нед. (рис. 8) сохранялся расширенный просвет нижнего и верхнего слезных канальцев с множественными конкрементами. Улучшения состояния не наступило, и пациенту через 1 нед. был осуществлен повторный кюретаж. Контрольные осмотры осуществляли через 1 нед. (рис. 9), 3 нед., 1 и 3 мес. после повторного хирургического вмешательства, во время которых пациент жалоб не предъявлял, признаков воспаления слезных канальцев не было выявлено. Таким образом, отмечено полное выздоровление.
Заключение
В настоящее время УЗИ является единственным неинвазивным способом визуализации слезных канальцев и окружающих их анатомических структур. Наш опыт использования высокочастотного УЗИ доказал его эффективность в диагностике каналикулитов, что крайне важно для выбора адекватного метода лечения. При отсутствии конкрементов в слезных канальцах консервативное лечение может быть достаточно эффективным. Хирургическое вмешательство показано при наличии конкрементов в слезных канальцах.Было доказано, что рецидивы каналикулита после хирургического лечения возникают при неполном удалении конкрементов из просвета слезного канальца. УЗИ позволяет контролировать результат операции и, при необходимости, своевременно провести повторное вмешательство.
Полученные результаты показывают целесообразность использования УЗИ в алгоритме обследования пациентов с каналикулитами, при определении показаний к лечению и мониторинге его эффективности, в некоторых случаях УЗИ помогает избежать хирургического вмешательства.












