Z.A. Tadzhieva, A.F. Brovkina
Russian Medical Academy of postdiploma education, Moscow
The study was carried out to evaluate clinical and epidemiological peculiarities of metastatic orbital edema.
There was epidemiological analysis of 18320 cities and villages of Tadzhikistan. 31 patients with orbital edema (metastasis in 1 – 0,005%) were registered.
The prevalence of metastatic orbital carcinomas (MOC) between 7802 patients of specialized ophthalmooncologic clinic was 0.32% and between 3358 patients of oncologic hospital – 2,14%.
97 patients with MOC were under observation since 1981.The most frequent source of metastasis was breast cancer (46,4%); non–Hodgkin’s lymphoma happened in 12,3%, cancer of lung – 10,3%, skin melanoma – 10.3%. There was dependence of the type of metastasis growth from histological structure of primary edemas. In skin cancer, lung cancer, hypernephroma metastasis growth was especially fast. Mediana of total probability of survival was 13,2±2,9 months.
В последние десятилетия заболеваемость злокачественными опухолями во всем мире имеет неизменную тенденцию к росту, причем обращает внимание высокий удельный вес (53,8%) онкологических заболеваний, выявленных в поздних III–IV стадиях, что определяет высокий уровень (37,4%) смертности больных в течение первого года с момента установления диагноза [14].
Такая оценка ситуационного и прогностического неблагополучия напрямую касается и опухолевых заболеваний окуло–орбитальной зоны, в первую очередь ее метастатических поражений.
В связи с этим во многих странах предприняты серьезные меры по оптимизации ранней диагностики, профилактики и лечения онкологических заболеваний. Одним из этапов в осуществлении подобных программ, наряду с повышением интенсивности диагностических и лечебных мероприятий, является проведение эпидемиологических исследований, являющихся их важной составляющей в оценке социально–гигиенических показателей здоровья и трудоспособности населения.
Цель исследования – изучить клинико–эпидемиологические особенности метастатических опухолей орбиты.
Материал и методы исследования
Изучение истинной распространенности опухолевых заболеваний органа зрения проведено методом одномоментного сплошного эпидемиологического обследования 6780 взрослых (старше 16 лет) жителей города Душанбе и 11540 жителей трех сельских районов среднегорья Таджикистана. Опрос проводили с помощью разработанной анкеты, содержавшей 27 разделов и включавшей сведения о синдромных проявлениях заболеваний внутренних органов, а также анамнестические данные (всего 116 вопросов). Вторая анкета содержала 37 офтальмологических вопросов (8 разделов). Всего при проведении анкетного скрининга было роздано 35000 комплектов анкет, из которых возвращено и использовано в работе 18320 (52,3%). Сензитивность «синдромной» и «офтальмологической» анкет, оцененная на втором этапе изучения – послескрининговом прицельном онкологическом и офтальмологическом осмотре и клинико–лабораторно–инструментальном обследовании 267 человек,– составила соответственно 89,5 и 94,7%.
Анализ заболеваемости метастатическими опухолями орбиты, по данным обращаемости, проведен у 7802 пациентов, обследованных в МНИИ глазных болезней им. Гельмгольца, и у 3358 больных злокачественными новообразованиями различных органов во всех стадиях болезни, лечившихся в Таджикском онкологическом центре. Преобладающую группу из них составили женщины (69%) преимущественно в возрасте 41–60 лет (57,3%).
Диагностика метастатической болезни орбиты основывалась на общепринятом комплексном клинико–лабораторном обследовании. Алгоритм специальных инструментальных и инвазивных методов составлялся из индивидуальных показаний.
Результаты исследования
В результате послескринингового опроса 18320 человек и их последующего обследования выявлено 267 (1,5%) больных с новообразованиями окуло–орбитальной зоны, из которых опухоли орбиты диагностированы у 31 человека (0,17% в общей популяции и 11,6% от общего числа выявленных больных). Метастазы в орбиту обнаружены у одной больной (0,005%) с генерализованной формой рака молочной железы. Частота выявляемости метастатических карцином в структуре других новообразований орбиты составили 3,2%, а по отношению ко всем выявленным офтальмоонкологическим больным – 0,37%.
Для выяснения тенденций офтальмоонкологической заболеваемости в последние годы мы проанализировали результаты выявляемости опухолей органа зрения в Республике Таджикистан в периоды с 1982 по 2002 годы (рис. 1).
Динамика заболеваемости метастатическими опухолями орбиты обнаруживает примерно одинаковый уровень (3,6–3,3%) на протяжении 9 лет (1982–1990 гг.), после чего произошел ее резкий спад (p<0,001) в 1991–1992 гг., определенно связанный с большими социально–экономическими изменениями в стране. Для последующих лет характерен медленный неуклонный рост заболеваемости по сравнению с 1992 годом (максимально до 2,3%), не достигшим, однако, уровня 1982 года (p<0,02).
Наряду с этим существенно возрос удельный вес опухолей орбиты среди других новообразований органа зрения (с 19,5 до 24,6%; p<0,05) исключительно за счет роста числа ее доброкачественных поражений (с 54,0 до 77,2%; p<0,01), тогда как злокачественные (с 27,4 до 14,0%; p<0,01) и метастатические (с 18,6 до 8,7%; p<0,005) карциномы орбиты, наоборот, обнаруживали существенный спад уровня заболеваемости. Частота поражения орбиты в структуре всех метастатических опухолей органа зрения в периоды 1982–1990 гг. и 1991–2002 гг. находилась на одинаковом уровне (43,4 и 41,2% соответственно).
В анализе заболеваемости по обращаемости рассмотрены 97 случаев метастатических карцином орбиты, выявленных среди 7802 пациентов офтальмоонкологической клиники и 3358 больных онкологического стационара в период с 1977 по 2002 год. У офтальмоонкологических больных метастазы в орбиту определялись с частотой 0,32%, а их удельный вес среди других метастатических опухолей окуло–орбитального пространства был 36,2%. У онкологических больных результаты выявляемости больных с метастатическими опухолями орбиты оказались значительно выше (в 6,7 раз) и составили 2,1 и 41,9% соответственно. Удельный вес метастатических опухолей в структуре всех новообразований орбиты у офтальмоонкологических больных составил 1,9%, у онкологических больных – 8,7%.
При анализе данных офтальмоонкологической клиники и популяционного исследования обращала внимание схожесть показателей удельного веса метастазов в структуре других опухолевых поражений орбиты (соответственно 1,9 и 3,2%). Идентичными оказались и доли метастатических карцином среди общего числа опухолей органа зрения – соответственно 0,32 и 0,37%. В онкологической клинике эти показатели составили 8,7 и 2,1% соответственно. Это может свидетельствовать о том, что расчетная заболеваемость по обращаемости в специализированную офтальмоонкологическую клинику в большей степени, чем аналогичные показатели из онкологической клиники, отражают истинную заболеваемость.
В отличие от поражения других отделов органа зрения, вероятность обнаружения метастатических опухолей орбиты на ранних стадиях процесса выше из–за активной обращаемости больных в связи с появлением косметического дефекта в виде экзофтальма и изменения величины глазной щели, зависящих от расположения метастазов в определенном отделе орбиты.
В абсолютном большинстве случаев (79,4%) метастазы в орбите локализовались пристеночно, преимущественно по нижне–наружному (35,1%) и верхне–наружному (25,8%) краям (табл. 1). Различия в частоте поражения других зон орбитального пространства были небольшими (от 6,2 до 10,3%).
Как правило, наблюдались узловые формы роста метастазов (88,7%), из которых солитарные узлы преобладали над множественными (70,1% против 18,6%) (табл. 2). Инфильтративный рост метастазов наблюдался лишь у 11,3% больных. Закономерности в поражении определенной стороны орбиты не отмечено, а билатеральное поражение наблюдалось лишь у 1 пациента.
Характер роста метастазов в орбите проявлялся своеобразием клинических признаков, имеющих дифференциально–диагностическое значение. Так, при узловом поражении характерным оказалось наличие экзофтальма, определяемого у всех 86 пациентов с этой формой роста. Чаще всего (в 75,9% случаев) он характеризовался смещением в противоположную росту опухоли сторону, но у 24,1% больных был осевым. В двух из четырех случаев метастазов в орбиту из гипернефромы наблюдался пульсирующий экзофтальм, по–видимому, обусловленный развитостью сети новообразованных артериальных сосудов в метастатическом очаге.
У больных с инфильтративной формой роста, наоборот, имелись признаки энофтальма. У всех 11 больных метастазы рака молочной железы скиррозной структуры проявлялись как плотная, практически несмещаемая опухоль, инфильтрирующая окружающие ткани, рано приводящая к офтальмоплегии из–за инвазии экстраокулярных мышц. Во время биопсии у этих больных определялась плотная белесовато–серая ткань, прорастающая в окружающие структуры, тогда как метастазы аденокарциномы, представленные узловой формой роста, имели мягковатую консистенцию и розово–красную окраску. Наличие или отсутствие других симптомов зависело от размера опухоли и темпов ее роста.
Величина выстояния глазного яблока при экзофтальме варьировала в довольно широких пределах – от 5 до 18 (в среднем 7,2) мм, а западание при энофтальме – от 3 до 6 (3,7) мм.
Из–за плотности и быстрого роста метастазов в орбите репозиция ее была практически невозможной у 90,7% больных (табл. 3).
Частыми клиническими признаками были невоспалительный отек век (62,9% наблюдений), ограничение подвижности глаза в сторону поражения опухолью (67,0%), снижение остроты зрения и хемоз конъюнктивы (по 57,7%), диплопия (56,7%), возникавшие вследствие препятствия механического характера при узловой форме метастазов в орбите. При инфильтративном же ее поражении наступала ранняя инвазия мышц опухолью, затрудняющая их способность к сокращению, вследствие чего возникал птоз (44,3%) и офтальмоплегия (38,1%).
Кроме того, 40,2% больных предъявляли жалобы на распирающие боли в орбите, со временем становившиеся упорными. Ширина глазной щели зависела от локализации метастаза в орбите. В случаях ретробульбарного расположения глазная щель расширялась; сужение глазной щели у остальных пациентов определялось отеком век, птозом (частичным или полным), а также характером расположения метастаза соответственно экватору глаза. У 39,2% больных зрачок был расширен и вяло реагировал на свет.
Офтальмоскопическая картина изменений глазного дна была разнообразной и характеризовалась значительной динамичностью – от начальных явлений до выраженного застоя диска зрительного нерва (в 43,3% случаев) и даже атрофии его (у 9,3% больных), что явилось причиной падения зрительных функций у 57,7% пациентов. Кроме того, у этих больных ухудшению показателей остроты зрения способствовало изменение рефракции глаз в сторону гиперметропической.
Вследствие давления метастаза на задний полюс глазного яблока в процессе роста у 38 (39,2%) больных наблюдался симптом «исчерченности» сетчатки, что, возможно, возникало вследствие складчатости мембраны Бруха при деформации заднего полюса глаза.
Изменение полей зрения наблюдали у 52 (53,6%) пациентов. У 15 больных выявлено концентрическое сужение поля зрения на белый и цветные объекты (в основном при малых узловых метастазах); у 26 больных имелись парацентральные положительные скотомы, возникавшие при контакте метастаза со зрительным нервом; у 11 пациентов развилась центральная положительная скотома из–за давления орбитальным метастазом на папилломакулярный пучок.
Внутриглазное давление, как правило, сохранялось стабильным, но при большом процессе в орбите и в далеко зашедших стадиях оно незначительно повышалось у 6 пациентов; в двух наблюдениях отмечено его понижение в глазу на пораженной стороне.
Прослеживалась зависимость характера роста метастазов от гистологической структуры первичных опухолей. Так, рак молочной железы при узловой форме роста обусловливал подобного же вида одиночные или множественные метастазы в орбиту, плотноватой консистенции и розово–красного цвета, тогда как инфильтративная форма сопровождалась уплотнением и деструкцией тканей орбиты. У всех 11 наблюдавшихся больных с инфильтративной формой рака молочной железы характерными оказались энофтальм, блефароптоз, неподвижность и как бы «вмурованность» глазного яблока в окружающие ткани, обусловливающую офтальмоплегию. Своеобразность вышеперечисленных симптомов позволила нам у 8 больных, направленных в стационар по поводу опухоли орбиты, заподозрить скиррозный рак молочной железы. Последующее тщательное общеонкологическое обследование с гистологическим изучением биоптата ткани молочной железы подтвердило наше предположение.
Определенная гистогенетическая связь некоторых орбитальных метастазов с первичными очагами нередко проявлялась уже при макроскопическом осмотре тканей метастазов, повторяющих внешний вид и окраску источников. Так, метастазы в орбиту хорионэпителиомы матки, рака щитовидной железы и меланомы обнаруживали идентичность со строением первичных опухолей. Первые напоминали ткань плаценты, пропитанную кровью, а метастазы рака щитовидной железы имели белесоватую окраску с четкими границами (в связи с особенностями их строения в виде фолликуло–коллоидных масс). Метастазы меланомы в орбиту, наряду с такими особенностями клинических проявлений, как внезапность появления и бурный рост, имели схожую черно–аспидную окраску.
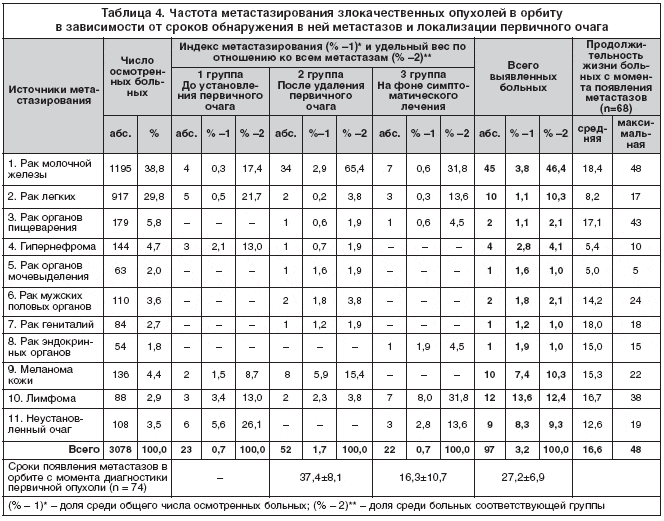
У большинства больных (53,6%) метастазы в орбиту обнаруживались после удаления первичных очагов, у 23,7% – до установления первичного очага, у 22,7% – на фоне симптоматического лечения. Сравнительно высокая частота выявления метастазов у первично обратившихся больных с «глазными» симптомами (23,7%) свидетельствует о несвоевременной, запоздалой диагностике «молчащих» первичных очагов различных локализаций или неправильной трактовке их клинических проявлений (табл. 4).
Из таблицы видно, что индексы метастазирования, отражающие риск возникновения метастазов из тех или иных первичных очагов, оказались наиболее высокими у пациентов с лимфомой, меланомой кожи и неустановленным источником (13,6–7,4%). При этом обращали внимание довольно высокие значения этих показателей у больных с меланомой кожи (5,9%) и заметные у пациентов с раком молочной железы и лимфомой (2,9 и 2,3% соответственно) после хирургического вмешательства. Это дает основание полагать, что хирургическое удаление вышеперечисленных первичных очагов, в отличие, к примеру, от рака легких (0,2%), гипернефромы (0,7%) и рака желудочно–кишечного тракта (0,6%), у значительной части больных не предотвращает в дальнейшем метастазирования и развития уже имеющихся метастазов.
Метастазы из гипернефромы и неустановленного первичного очага, наоборот, чаще проявлялись у пациентов 1 группы (2,1 и 5,6% соответственно). Эти опухоли, наряду с раком легких (21,7%), раком молочной железы (17,4%), лимфомой (13,0%) и меланомой кожи (8,7%), имели также сравнительно большой удельный вес в качестве источников метастазирования (8,7–26,1%).
Но наибольший удельный вес среди метастатических поражений орбиты, особенно во 2 группе (65,4%), имел рак молочной железы, являвшийся источником практически каждого второго метастаза (46,6%).
Кроме того, привлекал внимание рак легкого, имевший самый низкий индекс метастазирования, но при этом один из наиболее высоких показателей удельного веса среди опухолей, метастазирующих в орбиту (21,7–13,6%). Это означает, что в случаях выявления метастазов в орбите при невыясненном генезе или необнаружении первичного очага следует иметь в виду прежде всего рак легкого и другие опухоли с высокими значениями этого показателя – рак молочной железы (46,4%), лимфому (12,4%) и меланому кожи (10,3%). Распределение больных по группам дает представление о периодах, когда эти показатели оказываются наиболее значимыми.
Появление метастазов в орбите, как отражение генерализации опухолевого процесса в организме, очень важный и во многом определяющий момент не только в отношении дальнейшего течения болезни, но и жизни больного. Анализ показывает, что после удаления первичной опухоли почти в половине случаев (47%) метастазы в орбите возникали через 2–6 лет. Значительный процент метастазирования отмечался и в сроки от 6 до 12 месяцев (у 19% больных). Всего же в течение первого года после удаления первичной опухоли метастазы наблюдались у 20 (27%) пациентов, в течение второго года – у 7 (9%). В большинстве случаев рак молочной железы имел склонность к позднему метастазированию (у 68% больных), обнаруживаясь в сроки свыше двух лет после хирургического удаления. Следует отметить заметное увеличение продолжительности сроков возникновения метастазов после удаления гормонозависимых опухолей: рака молочной железы, семиномы яичка, рака простаты и яичников.
Результативность симптоматического лечения по срокам возникновения метастазов в орбите может быть оценена значительно хуже, чем у больных 2 группы (в среднем 16,3 против 37,4 месяцев). Такое заключение можно сделать и потому, что у всех больных этой группы метастазирование в орбиту обнаруживалось в ближайшие 2,5 года, причем в первые 6 месяцев – у 44%, в интервале 6–12 месяцев – у 33%, а всего в течение первого года – у 83% пациентов. Эти данные указывают на высокий риск генерализации злокачественного процесса при неудаленном первичном очаге и на необходимость возможно раннего, даже с паллиативной целью, его удаления для уменьшения вероятности метастазирования.
Наибольшая продолжительность жизни с момента выявления метастазов отмечалась при раке молочной железы (в среднем 18,4 месяцев; максимальный срок – 48 месяцев). Самое неблагоприятное течение болезни, исходя из анализируемых показателей, наблюдалось при раке легкого, гипернефроме и меланоме кожи (в среднем соответственно 3,7–6,8–7,7 месяцев).
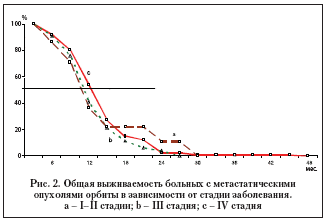
Анализ общей выживаемости больных с метастазами в орбиту с помощью метода Kaplan–Meyer не выявил ее зависимости от стадии опухолевого процесса: динамика показателей во всех трех группах была примерно одинаковой (рис. 2). Следует отметить, что осмотр онкологических больных производился нами не только в стадиях явной прогрессии злокачественного роста (III и IV стадии), но и в I и II стадиях, поскольку допускалась возможность выявления метастазов в орбите (субклиническое метастазирование) при малых размерах основного очага опухоли. Всего было выявлено 9 таких случаев, исход болезни прослежен у 7 человек. Условность обозначения этих случаев как I–II стадии проявилась у наблюдаемых пациентов достаточно быстрым нарастанием клинических симптомов и фатальным исходом, характерным для генерализованных форм заболевания.
Как видно из рисунка, общая выживаемость больных в течение первого года во всех трех группах находилась в границах 58 – 41% (p>0,1), а медиана общей выживаемости больных составила 13,2±2,9 месяцев. Максимальный срок выживаемости в группе пациентов с явным распространением опухолевого процесса (IV стадия) составил 48 месяцев, тогда как в случаях изначально трактовавшихся как I и II стадии – 31 месяц. С момента выявления метастазов в орбите 8,6% больных умерли в течение полугода, 42,9% – в течение года, а к исходу второго года наблюдения – 87,1% пациентов.
Темпы роста метастазов в орбите зависели от биологических свойств новообразований и интенсивности деструктивных процессов в тканях, а также от степени дифференцировки и морфологической зрелости первичного опухолевого очага, от наличия в организме неоперированной опухоли, ее массы и дистантных метастазов. Но при некоторых формах опухолей (рак легкого, меланома кожи) скорость роста метастазов не зависела от размеров первичного опухолевого очага.
Патогномоничным для всех метастазов оказался их бурный рост, характеризующийся быстрым прогрессированием субъективных и объективных признаков поражения орбиты. При ряде первичных опухолей (при раке легкого, гипернефроме, меланоме кожи), отличающихся высокой степенью инвазивности и аплазии, темпы роста метастазов оказывались наиболее высокими. Отмечалось выраженное влияние проводимого специфического лечения на темпы роста метастазов в орбите, заключавшееся в быстром прекращении роста и даже их регрессии. При прекращении же средств специфического лечения на злокачественный процесс наблюдалось столь же быстрое возобновление и увеличение роста метастатических опухолей.
Обсуждение
В литературе последних лет заметен повысившийся интерес к проблеме метастатических опухолей органа зрения. Это видно не только по возросшему числу публикаций на эту тему, но и широкому охвату регионов мира, где проводятся подобные исследования [15,19,24].
В литературе мы не встретили работ, в которых бы изучение распространенности онкологических заболеваний органа зрения проводилось методом сплошного популяционного исследования. И этому есть объяснение: подобные изучения сравнительно малораспространенных заболеваний, каковыми являются опухоли окуло–орбитального пространства, малоэффективны с точки зрения экономической целесообразности и трудовых затрат. В нашем случае такое изучение в Таджикистане проводилось в рамках комплексной национальной противораковой программы с участием разных медицинских служб.
По данным литературы, распространенность метастатических карцином орбиты среди офтальмологических заболеваний составляет 0,08%, резко возрастая в структуре офтальмоонкологических болезней до 7,2% [21,25]. Данные, характеризующие удельный вес метастатических опухолей среди других новообразований орбиты, варьируют в широких пределах – 0,5–6% и даже 42% [5,8,12,17]. Пик заболеваемости в основном приходится на возрастную группу старше 60 лет, но в азиатских странах заболевают более молодые люди, в возрасте 44–58 лет [1,11,21].
Анализируя опубликованные в Японии с 1903 по 1998 год случаи метастатических опухолей орбиты, Amemiya T. et al. [1] выявили только 128 пациентов. Конечно, это не означает, что все случаи метастазов в орбиту фиксированы в публикациях, но редкость этой патологии в Японии очевидна. Это подтверждает и другое ретроспективное исследование, проведенное Ohtsuka K. et al. [17] в Саппоро, выявившее с 1981 по 2001 год только 8 случаев метастазов в орбиту.
Тем не менее в других странах отмечен заметный рост частоты метастатических поражений орбиты, и, как ни парадоксально, это связывают с удлинением продолжительности жизни онкологических больных в связи с успехами лечения [7].
Описаны многие виды злокачественных опухолей различных локализаций, метастазирующих в орбиту, в том числе редкие и имеющие особенности распространения в тех или иных регионах мира [2,10]. Основными источниками метастазирования в орбиту большинством авторов признаются рак молочной железы (28–59%) и рак легких [8,11,12,23], хотя Shields J.A. et al. [22], проанализировав 1264 случая новообразований орбиты, рак молочной железы как источник метастазирования установил только у 44 (3,5%) больных.
В последние годы заметен прирост частоты метастазов в орбиту из простаты (8–17%) и меланомы кожи (6–13%) [9,19,26,27]. Некоторые авторы отмечают сравнительно редкое метастазирование в орбиту из опухолей органов желудочно–кишечного тракта. Однако Mehta J.S. et al. [16] из 13 больных с метастазами в орбиту у 7 (54%) выявил источники метастазирования в тонкой кишке, у 4 (31%) – в толстой кишке; в остальных двух случаях первичные опухоли располагались в груди и бронхах.
Весьма существенным остается и удельный вес неустановленных источников метастазирования – до 10% [21,23]. При этом многие авторы отмечают значительное число случаев метастатических карцином (19–55%), протекающих латентно и манифестирующих с орбитальных симптомов [9,5,12,23,26].
Самыми частыми клиническими признаками метастатических опухолей орбиты считаются ограничение подвижности глаза (в 54–61% случаев), птоз (50–75%), экзофтальм (21–64%), боль (17–57%), прощупываемая плотность опухоли (16–43%). Другие важные с клинических позиций симптомы встречаются реже: диплопия – у 9–45% больных, ухудшение зрительных функций – у 23–36%, энофтальм – у 4–24% пациентов [4,25].
Закономерностей поражения правой или левой орбиты не отмечено; сравнительно редким бывает двустороннее поражение (1–4%) [6,11,22].
Интервал между установлением диагноза первичной опухоли и манифестацией клинических симптомов орбитальных метастазов составляет в среднем 34–64 месяца [9,12], при этом ряд авторов отмечает зависимость этого срока от гистогенеза опухоли, резко сокращающегося при раке легких (до 2 месяцев) и меланоме кожи (14 месяцев) [11,18]. Гистологическая структура опухоли влияет и на продолжительность жизни пациентов c момента установления диагноза [23,27]. Наибольший интервал определяется при раке груди (15–42 месяца), наименьший – при раке легких (4–9 месяцев) [3,6,11,21].
В большинстве случаев средние сроки выживаемости таких больных отмечались в пределах 10–15 месяцев [3,9,12,23]. Наиболее агрессивное течение, с укорочением сроков выживаемости больных до 8–4 месяцев, отмечено при метастазах меланомы кожи и рака легких [18,27]. Прослежена зависимость продолжительности жизни пациентов от стадии заболевания: при II стадии – в среднем 873 дня, при III–IV стадиях – 139 дней [8]. В некоторых работах приводятся довольно большие сроки выживаемости – в среднем до 25 месяцев у 59% больных и 60 месяцев – у 14% пациентов [11,26]. Есть даже наблюдения с коэффициентом выживаемости свыше 5 лет у 72% больных и свыше 10 лет – у 38% пациентов [16].
Прогноз исхода метастатического поражения орбиты практически всеми авторами признается неблагоприятным вне зависимости от тактики и активности лечения, хотя некоторые авторы считают, что современные методы лечения позволяют остановить прогрессию орбитальных метастазов и улучшить качество жизни у 70% пациентов [26].
Заключение
Истинная популяционная распространенность метастатических опухолей орбиты в регионе Центральной Азии (0,005%) по сравнению с регистрируемыми уровнями заболеваемости в офтальмоонкологической и онкологической клиниках оказалась меньше соответственно в 64 и 428 раз. Понятно, что при естественной концентрации пациентов в специализированных клиниках, особенно в онкологической, вероятность выявления у них метастатической болезни органа зрения намного выше. Это подтверждается и сравнительно большим удельным весом метастатических карцином в структуре всех новообразований орбиты у офтальмоонкологических (1,9%) и онкологических больных (8,7%).
Такие различия, по–видимому, обусловлены не только спецификой узкопрофилированного контингента в офтальмоонкологической клинике, но и более высокой гипотетической вероятностью выявления метастазов у онкологических больных.
Данное сопоставление представляет существенный интерес, поскольку свидетельствует о том, что значительная часть больных с метастатическим поражением органа зрения, находясь в стадии генерализации злокачественного процесса и имея в большинстве случаев дистантные метастазы, фактически выпадает из поля зрения офтальмоонкологов, находясь под наблюдением онкологов. Это, вероятно, и обусловливает заведомо сниженные данные офтальмоонкологических служб об истинной распространенности метастатических опухолей органа зрения.
В то же время схожесть показателей удельного веса метастазов в структуре других опухолевых поражений орбиты у офтальмоонкологических больных и в общей популяции (соответственно 1,9% и 3,2%), а также их идентичность среди общего числа выявленных опухолей органа зрения (соответственно 0,32% и 0,37%) может свидетельствовать о том, что расчетная заболеваемость по обращаемости в специализированную офтальмоонкологическую клинику в большей степени отражает истинную заболеваемость, чем аналогичные показатели из онкологической клиники.
С другой стороны, результаты выявляемости метастатических опухолей орбиты (2,1%) и органа зрения в целом (5,1%) у больных злокачественными новообразованиями свидетельствует о том, что в специализированных клиниках они являются сравнительно частой патологией, и, с этих позиций, все больные со злокачественными новообразованиями должны подлежать офтальмологическому обследованию.
В клиническом аспекте следует отметить отсутствие каких–либо патогномоничных признаков, особенно в периоде начального роста метастазов, что существенно затрудняет их распознавание и дифференциальную диагностику с другими заболеваниями орбиты, в частности, с первичными новообразованиями и псевдоопухолями. Многообразие вариантов клинического течения орбитальных метастазов зависит от их локализации, инвазии функционально важных структур, состояния макроорганизма и проявляется как общими неспецифическими для различных локализаций метастазов в орбите, так и отдельными характерными признаками ее поражения, присущими определенным формам злокачественного роста метастазов. Наиболее бурное их развитие наблюдается при анаплазированном, низко– и недифференцированном раке. Темпы роста метастазов в орбите зависят от наличия в организме неоперированной опухоли, ее массы и дистантных метастазов.
Значение этих симптомов и других особенностей клинического проявления орбитальных метастазов, кроме дифференциально–диагностического смысла, определяется и важностью офтальмоонкологической и онкологической настороженности.
Важным итогом сравнительного эпидемиологического анализа за 20 лет стало обнаруженное снижение частоты метастатических поражений орбиты с 3,6% до 2,1% (p<0,02). Не переоценивая характер динамики этого показателя, нельзя не учитывать значения существенных негативных социально–экономических изменений в стране в начале 90–х годов, а также исключить факторы улучшения выявляемости и результатов лечения первичных злокачественных опухолей на более ранних стадиях, повышение санитарно–гигиенической просвещенности населения.
Несмотря на значительно возросшие возможности хирургического лечения, лекарственного обеспечения и лечебно–диагностической техники, результаты лечения больных с метастатическими карциномами орбиты нельзя признать удовлетворительными и обнадеживающими, поскольку даже сокращение сроков и правильность установления диагноза является, по сути, всего лишь констатацией генерализации злокачественного опухолевого процесса в организме и его запущенности, и они мало влияют на общую выживаемость пациентов, несмотря на использование самых современных методов и средств лечения. Оптимизацию прогноза жизни онкологических больных следует искать в качественном улучшении ранней диагностики первичных опухолей и их радикальном лечении.
Статья принята в печать 23 января 2007 г.


Литература
1. Amemiya T, Hayashida H, Dake Y. Metastatic orbital tumors in Japan: a review of the literature. Ophthalmic Epidemiol. 2002, 9 (1), 35–47.
2. Aralikatti DA, Nylander AG. Orbital metastasis from squamous cell carcinoma of the esophagus. Eur J Ophthalmol. 2006, 16 (3), 458–460.
3. Char DH, Miller T, Kroll S. Orbital metastases: diagnosis and course. Br J Ophthalmol. 1997, 81 (5), 386–390.
4. Demirci H, Shields CL, Shields JA, Honavar SG, Mercado GJ, Tovilla JC. Orbital tumors in the older adult population. Ophthalmology, 2002, 109 (2), 243–248.
5. Ducrey N. Orbital metastasis. Klin Monatsbl Augenheilkd. 1996, 208 (5), 394–396.
6. Ferry A, Font R. Carcinoma metastatic to the eye and orbit: A clinicopathologic study of 227 cases. Arch Ophthalmol. 1974,92, 276–286.
7. Francois J, Hanssens H, Verbraeken H. Inraocular metastasis as first sign of general carcinomatosis. Ann Ophthalmol. 1976, 8, 405–419Ohtsuka K, Hashimoto M, Suzuki Y. A review of 244 orbital tumors in Japanese patients during a 21–year period: origins and locations. Jpn J Ophthalmol. 2005, 49 (1), 49–55.
8. Freedman MI, Folk JC. Metastatic tumors to the eye and orbit. Patient survival and clinical characteristics. Arch Ophthalmol. 1987, 105 (9), 1215–1219.
9. Goldberg RA, Rootman J. Clinical characteristics of metastatic orbital tumors. Ophthalmology, 1990, 97 (5), 620–624.
10. Gonzalez F, Lopez–Couto C. Metastasis orbitarias. Serie de cuatro casos y revision de la literature. Archivos de la sociedad Espanola de oftalmologia. 2006, 81, 451–462.
11. Gunalp I, Gunduz K. Metastatic orbital tumors. Jpn J Ophthalmol. 1995, 39 (1), 65–70.
12. Holland D, Maune S, Kovacs G, Behrendt S. Metastatic tumors of the orbit: a retrospective study. Orbit, 2003, 22 (1), 15–24.
13. Lecompte M, Langelier R. A retrospective study of 93 cases of orbital and eye tumors using tomodensitometry. Can Assoc Radiol J. 1994, 45 (3), 212–216.
14. Levi F, Lucchini F, Negri E, Bovle P, La Vecchia C. Cancer mortality in Europe 1995–1999, and an overview of trends since 1960. Int J Cancer, 2004, 110 (2), 155–169.
15. Lipowski P, Raczynska K, Murawska J, Iwaszkiewics–Bilikiewics B. Orbital tumors in the material of Department of Ophthalmology of Medical University of Gdansk in years 1991–2002. Klin Oczna. 2004, 106 (3), 460–462.
16. Mehta JS, Abou–Rayyah Y, Rose GE. Orbital carcinoid metastases. Ophthalmology, 2006, 113 (3), 466–472.
17. Ohtsuka K, Hashimoto M, Suzuki Y. A review of 244 orbital tumors in Japanese patients during a 21–year period: origins and locations. Jpn J Ophthalmol. 2005, 49 (1), 49–55.
18. Polito E, Leccisotti A. Primary and secondary orbital melanomas: a clinical and prognosis study. Ophthal Plast Reconstr Surg. 1995, 11 (3), 169–181.
19. Shields CL, Shields JA, Peggs M. Tumors metastatic to the orbit. Ophthal Plast Reconstr Surg. 1988, 4 (2), 73–80.
20. Poso MY, Mwanza JC, Kayembe DL. Malignant tumors of the eye and adnexa in Congo–Kinshasa. J Fr Ophthalmol. 2000, 23 (4), 327–332.
21. Shields JA, Shields CL, Brotman HK, Carvalho C, Perez N, Eagle RC Jr. Cancer metastatic to the orbit: the 2000 Robert M. Curts Lecture. Ophthal Plast Reconstr Surg. 2001, 17 (5), 346–354.
22. Shields JA, Shields CL, Scartozzi R. Survey of 1264 patients with orbital tumors and simulating lesions: The 2002 Montgomery Lecture, part 1. Ophthalmology, 2004, 111 (5), 997–1008.
23. Schick U, Lermen O, Hassler W. Management of orbital metastases. Zentralbl Neurochir. 2006, 67 (1), 1–7.
24. Shikishima K, Kawai K, Kitahara K. Pathological evolution of orbital tumours in Japan: analysis of a large case series and 1379 cases reported in the Japanese literature. Clin Experiment Ophthalmol. 2006, 34 (3), 239–244.
25. Takamura H, Yamashita H, Kinjo T. Clinical features and strategies for treating orbital tumors. Yamagata Medical Journal, 2001, 19 (1), 11–23.
26. Tijl J, Koornneef L, Eijpe A, Thomas L, Gonzalez DG, Veenhof C. Metastatic tumors to the orbit – management and prognosis. Journal Graefe?s Archive for Clinical and Experimental Ophthalmology. 1992, 230 (6), 527–530.
27. Zografos L, Ducrey N, Beati D, Schalenbourg A, Spahn B, Balmer A, Othenin–Girard CB, Chamot L, Egger E. Metastatic melanoma in the eye and orbit. Ophthalmology, 2003, 110 (11), 2245–2256.












