L.A. Katargina, L.V. Kogoleva,
M.V. Belova, I.R. Mamakaeva
FGU «MNII GB named after Gelmgoltsa Rosmedbiotechnology»
Moscow
Purpose: analysis of clinical outcomes and factors influencing on the development of visual functions.
Materials and methods: Clinical and functional eye condition of 130 prematurely born patients (260 eyes) was analyzed at the age of 6–18 years old ( average age 9.5 years). All patients were born at the 25–34 week of gestation and had various types of retinopathy of premature (RP). In 32 children (60 eyes) prophylactic (chryo– or laser coagulation were performed. 16 children (18 eyes) with 4–5 stage of RP underwent lensvitrectomy at the age younger then 2 years old.
Ophthalmologic examination included visometry, refractometry, biomicroscopy, ophthalmoscopy, examination with retinal pediatric camera Ret Cam II, photoregistration and fluorescent angiography.
Results and conclusion: Residual changes after RP were found in all cases. It was found out that visual acuity in the remote period after RP depends on both degrees of residual changes and concomitant refractive, oculomotorious disturbances, CNS pathology. Clinical symptoms of cicatrical or regressive RP are characterized by marked polymorphism, possibility of development of late complications. This demands organization of dispensary observation and pleoptic and neurotrophic treatment with antioxidant, nootropic drugs and neuroretinoprotectors (Retinalamin).
Ретинопатия недоношенных (РН) – тяжелое витреоретинальное заболевание глаз (вазопролиферативная ретинопатия), развивающееся преимущественно у глубоко недоношенных детей. При его прогрессировании и отсутствии своевременного профилактического лечения РН приводит к слепоте и слабовидению у 4–10% детей группы риска. В настоящее время РН является одной из важнейших причин инвалидности с детского возраста, в мире насчитывается около 50 тыс. детей, ослепших вследствие РН [1,5,6].
В своем клиническом течении РН имеет 2 фазы: активную и рубцовую (или регрессивную). Активная фаза заболевания характеризуется прогрессирующим течением и стадийностью процесса, длится в среднем 3–5 мес. и завершается спонтанным или индуцированным (в результате профилактической коагуляции) регрессом или фазой рубцевания, с разной степенью остаточных изменений на глазном дне, вплоть до отслойки сетчатки [2,10].
Увеличение накопленного контингента пациентов, перенесших РН, сопровождается значительным числом публикаций по анализу исходов заболевания. Отмечается высокая частота сопутствующей патологии ЦНС, влияющей на качество жизни пациентов. В отличие от хорошо изученных клиники и вариантов течения активной фазы заболевания клинические проявления и течение рубцовой или регрессивной РН, а также отдаленные функциональные результаты изучены недостаточно [4,7,8,11].
Течение активной РН и формирование рубцовых изменений после РН приходится на так называемый сенситивный период, когда развивающаяся зрительная система недоношенного ребенка наиболее чувствительна к поражениям.
В связи с этим несомненный интерес представляет изучение функциональных исходов РН и факторов, влияющих на зрительные функции у пациентов, ее перенесших.
Цель исследования: анализ отдаленных исходов РН и факторов, влияющих на развитие зрительных функций.
Материалы и методы. Нами проанализировано клинико–функциональное состояние глаз 130 недоношенных пациентов (260 глаз) по достижении ими возраста 6–18 лет (средний возраст 9,5 года), когда возможно проведение углубленного функционального обследования.
Все обследуемые пациенты родились преждевременно на 25–34–й неделе гестации с массой тела 640–2100 г и перенесли различные варианты течения РН.
32 детям (60 глаз) в активной фазе заболевания была произведена профилактическая (крио– или лазерная) коагуляция сетчатки, 16 детям (18 глаз) с 4–5–й степенью РН была проведена ленсвитрэктомия в возрасте до 2 лет.
Офтальмологическое обследование включало: визометрию, рефрактометрию в условиях циклоплегии (методом скиаскопии или авторефрактометрии на аппарате Righton Retinomax K plus 2), биомикроскопию, обратную офтальмоскопию с использованием налобного бинокулярного офтальмоскопа и луп 20 и 28 дптр, офтальмоскопию с трехзеркальной линзой Гольдмана; исследование на педиатрической ретинальной камере Ret Cam II; фоторегистрацию и флюоресцентную ангиографию (ФАГ) на фундус–камере Topcon FX–50.
Результаты. Остаточные изменения после перенесенной РН выявлены во всех случаях. Для удобства анализа зрительных функций мы разделили все глаза на группы по степени остаточных изменений.
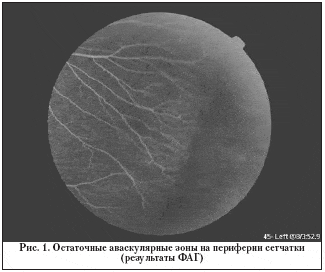
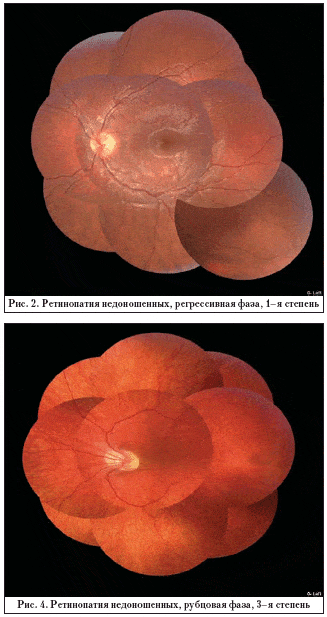
Минимальные изменения на периферии сетчатки – остаточные аваскулярные зоны, диссоциация пигмента, изменение хода периферических сосудов (рис. 1) и сохранный задний полюс – выявлены на 52 глазах (20%) и были отнесены нами к 1–й степени РН (рис. 2). В этой группе острота зрения широко варьировала от 0,1 до 1,0 (в среднем – 0,75) и не всегда коррелировала с состоянием макулы. Так, в данной группе высокая острота зрения (1,0) была выявлена только на 16 глазах (30,8%), а низкая (0,1) – на 4 глазах. Причинами снижения зрения в этой группе была, как правило, сопутствующая патология проводящих путей и высших отделов зрительного анализатора, а также амблиопия, развившаяся вследствие аномалий рефракции.
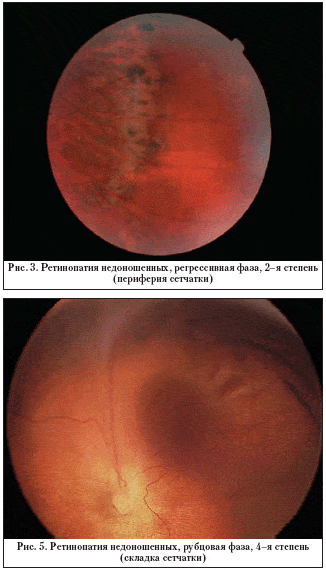
100 глаз (38,5%) с сохранным задним полюсом, но более выраженными изменениям на периферии (наличие зон интра– и преретинального фиброза, дистрофий, зон атрофии, грубых пигментных отложений, крио– и лазеркоагулятами) были отнесены нами ко 2–й степени рубцовой РН (рис. 3), а острота зрения в этих случаях не отличалась существенно от 1–й группы и составила 0,05–1,0 (в среднем 0,4). Высокая острота зрения (1,0) была на 12 глазах (12%). Снижение зрения при отсутствии патологии в макулярной области объяснялось не только сопутствующей патологией проводящих путей и высших отделов зрительного анализатора, аномалиями рефракции, но и функциональными изменениями макулярной области.
На 61 глазу (23,5 %) выявлены изменения не только на периферии сетчатки, но и в центре глазного дна, заключающиеся в тракционной деформации ДЗН, смещении сосудистых пучков, эктопии и деформации макулы, интра– и эпиретинальном фиброзе в центральной зоне, дистрофических изменениях сетчатки (рис. 4). Степень выраженности этих изменений была различной. На периферии имелся более выраженный интра– и эпиретинальный фиброз, причем локализация фиброза была как периферической, так и распространявшаяся до параэкваториальных зон и области папилломакулярного пучка, обнаруживались тяжи и пленки в стекловидном теле. Эти изменения отнесены нами к 3–й степени рубцовой РН.
Зрительные функции в этих случаях были также весьма вариабельны и зависели преимущественно от степени выраженности и локализации тракционной деформации сетчатки. Острота зрения составляла в среднем 0,25 (0,01–0,6).
Серповидные складки сетчатки, дупликатуры сетчатки, преретинальные тяжи выявлены на 16 глазах (6%). Конфигурация, протяженность, локализация этих складок были различны. В большинстве случаев складки сетчатки затрагивали макулярную зону, имели более широкое основание у места прикрепления в преэкваториальной зоне за хрусталиком. На периферии выявлен интра– и преретинальный фиброз различной протяженности. Эти изменения расценены нами как 4–я степень рубцовой РН (рис. 5).
Острота зрения в этих случаях варьировала от светопроекции до 0,08 и зависела от локализации складок сетчатки. У детей со складками, проходящими вне макулярной области, острота зрения была более высокой (0,04–0,08).
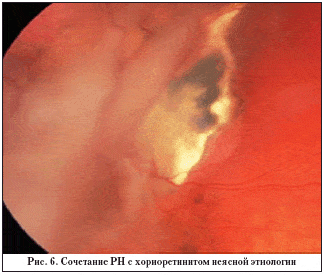
Тотальная отслойка сетчатки (5–я степень РН), имеющая форму воронкообразной, выявлена на 31 глазу (12%). В большинстве случаев (64%) конфигурация отслойки сетчатки была закрытой в заднем полюсе (рис. 6).
При отслойке сетчатки предметного зрения не было, в большинстве случае имелось неуверенное светоощущение или слепота и лишь в 6% случаев определялась правильная светопроекция.
Асимметричные исходы РН выявлены у 51 пациента, причем в 16 случаях (32%) наблюдалось сочетание 1–3–й степени с 5–й степенью на парном глазу.
Вариабельность остроты зрения в однородных по анатомическим параметрам группах отражает многофакторные причины нарушения зрения у детей с РН.
Анализ непосредственных причин нарушения зрения и качества жизни пациентов исследуемой группы показал, что на состояние и динамику зрительных функций кроме остаточных изменений после перенесенной РН оказывают влияние:
– сопутствующая патология глаз (23,8%), сопутствующая патология ЦНС и высших отделов зрительного анализатора (12%) и общесоматическая патология (43%);
– аномалии рефракции, приводящие к амблиопии высокой степени (56,5%);
– поздние осложнения (31,2%).
Все эти факторы могут встречаться в различных сочетаниях.
Среди сопутствующей глазной патологии в большинстве случаев (35 глаз, 13,5%) выявлена гипоплазия и частичная атрофия зрительного нерва.
В 12% случаев отмечалось сочетание патологии глаз с органическими поражениями ЦНС, которые подтверждались данными неврологического обследования, МРТ или КТ головного мозга.
Следует отметить, что не всегда ясно, носит ли патология проводящих путей врожденный характер, является ли нисходящей или вторичной, как результат перенесенной РН. Этот вопрос требует детального изучения.
56 пациентов (43%) были инвалидами в связи с сопутствующей общесоматической или неврологической патологией: сахарный диабет (3 человека), ДЦП (8 человек), задержка речи и психомоторного развития (7 человек), тугоухость (5 человек), слабоумие (4 человека), врожденный порок сердца (16 человек), эпилептическая готовность (5 человек), органическое поражение ЦНС (8 человек).
У 5 пациентов (7 глаз, 2,6%) выявлено сочетание РН 1–3–й степени с врожденной глаукомой, диагностированной на 1–м году жизни и компенсированной к моменту обследования в результате проведенного ранее хирургического вмешательства (5 глаз) и подбора медикаментозного режима (2 глаза).
Врожденная катаракта была диагностирована у 4 пациентов (6 глаз, 2,3%) с 1–2–й степенью РН, из них на 2 глазах – с синдромом первичного персистирующего гиперпластического стекловидного тела.
На 12 глазах (4,6%) кроме характерных для рубцовой РН клинических проявлений на глазном дне отмечались изменения поствоспалительного характера: атрофические хориоретинальные очаги как в центре, так и на периферии глазного дна, разнокалиберные, частично пигментированные без признаков активности (7 глаз); зоны хориоретинального экссудата с сосудистыми мальформациями и частичным фиброзом (коатсоподобные) – 5 глаз (рис. 6).
У 2 пациентов (2 глаза) выявлена врожденная аномалия: колобомы радужки, сосудистой оболочки у входа зрительного нерва.
Среди рефракционных аномалий в большинстве случаев (56,5%) определялась миопия, из них миопия высокой степени – на 71 глазу (27%). Миопия высокой степени определялась на 62 глазах с 1–2–й степенью РН, на 9 глазах с 3–й степенью.
Астигматизм более 2 Д выявлен на 56 глазах (21,5%): миопический астигматизм (38 глаз), сложный астигматизм (18 глаз). Выраженный астигматизм определялся в большинстве случаев (48 глаз) на глазах с 3–й и 4–й степенью РН, что, возможно, связано с тракционными изменениями сетчатки.
Анизометропия свыше 2 Д диагностирована у 27 пациентов (20,8%). Наиболее выраженная амблиопия была именно в этой группе пациентов.
Развитие поздних осложнений выявлено нами на 81 глазу (31,2%) у пациентов в возрасте от 10 мес. до 17 лет при разной степени остаточных изменений после перенесенной РН.
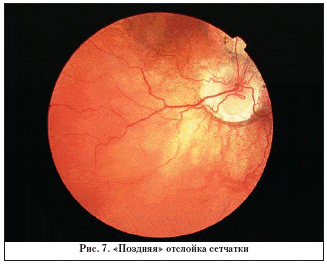
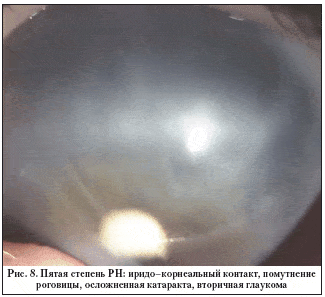
При благоприятных исходах заболевания (1–3–я степень) основным видом осложнений были прогрессирующие дистрофические изменения, истончения, разрывы на периферии сетчатки и поздние отслойки сетчатки (на 43 из 213 глаз; 20,1%) (рис. 7). А в терминальной стадии (5–я степень) преобладали осложненная катаракта, дистрофия роговицы, вторичная закрытоугольная глаукома, субатрофия глазного яблока, развившиеся у трети пациентов (рис. 8).
Следует отметить, что при благоприятных исходах РН с достаточно высокой остротой зрения развитие поздних осложнений приводит к снижению зрения, а при терминальных стадиях РН – к потере остаточного светоощущения, косметическим дефектам и снижению качества жизни.
Таким образом, нарушения зрения у недоношенных детей носят многофакторный характер. Наш опыт свидетельствует о том, что своевременная коррекция аметропий, плеоптическое лечение, адекватная медикаментозная терапия и своевременная лазеркоагуляция сетчатки позволяют развить и сохранить зрительные функции у значительного числа пациентов с регрессивной РН.
Важную роль в лечении детей с регрессивной РН должны занимать ретино– и ангиопротекторы, антиоксиданты и ноотропные препараты. В нашем исследовании дети младшего возраста получали комплексное лечение, назначенное совместно с педиатрами и невропатологами, включающее внутримышечные инъекции растворов Кортексина (или церебролизина) в возрастных дозировках, антиоксиданты, сосудорасширяющие препараты, а также плеоптическое и физиотерапевтическое лечение. Детям старшего возраста в схему комплексного лечения включали также внутримышечные или парабульбарные инъекции пептидного препарата Ретиналамин числом 5–7 инъекций, что позволило стабилизировать и повысить зрительные функции более чем у половины пациентов.
Имеющийся опыт применения Ретиналамина и Кортексина при лечении различных заболеваний глаз, в том числе при ретинопатии недоношенных, позволяет считать их перспективными препаратами, а их включение в схему лечения пациентов с регрессивной РН, особенно Ретиналамина, – целесообразным [3].
Выводы
1. Установлено, что острота зрения после перенесенной РН в отдаленный период зависит не только от степени остаточных изменений, но и от наличия сопутствующих рефракционных, глазодвигательных нарушений, в том числе и от патологии ЦНС.
2. Клинические проявления рубцовой или регрессивной РН характеризуются выраженным полиморфизмом, возможностью развития поздних осложнений, причем при любой степени остаточных изменений, что требует организации диспансерного наблюдения и проведения курсов плеоптической и нейротрофической терапии с включением в схему лечения антиоксидантных, ноотропных и пептидных препаратов Ретиналамина и Кортексина.
3. Предлагаемая анатомическая классификация регрессивной/рубцовой РН может быть полезна для адекватной организации динамического наблюдения, преемственности в осмотрах и своевременного выявления поздних осложнений.
4. Для прогнозирования и профилактики нарушений зрения у детей с РН необходимо проведение углубленного клинико–функционального исследования.
Литература
1. Катаргина Л.А., Л.В. Коголева. Патогенез нарушений зрения у детей с РН // Зрительные функции и их коррекция у детей: Руководство для врачей / Под ред. С.Э. Аветисова, Т.П. Кащенко, А.М. Шамшиновой. М.: Медицина, 2005. М. 459–475.
2. Катаргина Л.А., Коголева Л.В. Ретинопатия недоношенных // Избранные лекции по детской офтальмологии / Под ред. В.В. Нероева. М.: ГЭОТАР–Медиа, 2009. С. 27–61.
3. Ретиналамин. Нейропротекция в офтальмологии / Под ред. И.Б. Максимова, В.В. Нероева. СПб.: Наука, 2007. 160 с.
4. Рудник А.Ю. Ретинопатия недоношенных: рубцовый период. Клиническая классификация. Методическое руководство. СПб., 2006. 23 с.
5. Хватова А.В., Катаргина Л.А. Ретинопатия недоношенных // Наследственные и врожденные заболевания сетчатки и зрительного нерва: Руководство для врачей / Под ред. А.М. Шамшиновой. М.: Медицина, 2001. С. 385–411.
6. Gilbert C. Retinopathy of prematurity as a cause of blindness in children // Final program and abstract book “World ROP meeting”. Vilnius, Lithuania, September 14–16, 2006. P. 24.
7. Knight–Nanan D.M., Algawi K., Bowell R.// Advanced cicatrical retinopathy of prematurity – outcome and complications // Br. J. Ophthalmol. 1996. Vol. 80. №4. P. 343–345.
8. Kaiser R.S., Trese M.T., Williams G.A., et al. Adult retinopathy of prematurity: outcomes of rhegmatogenous retinal detachments and retinal tears // Ophthalmology. 2000. V. 108. P. 1647–1653.
9. A. Tufai, A.J. Singh, R.J. Haynes, C.R Dodd, et al. Late onset vitreoretinal complications of regressed retinopathy of prematurity // Br. J. Ophthalmol., 2004; V. 88. P. 243–246.
10. Cryo–ROP Multicenter Study Group. 15 year outcomes following threshold retinopathy of prematurity. Final results from the multicenter trial of cryotherapy // Arch. Ophthalmol., 2005. V. 123. P. 311–318.
11. Ng E.Y., Connolly B.P., McNamara JA., Regillo C.D., Vander J.F. et al. A comparison of laser photocoagulation with cryotherapy for threshold retinopathy of prematurity at 10 years: part 1. Visual function and structural outcome // Ophthalmology, 2002. V. 109. №5. P. 928–934.












