in patients with progressing myopia
A.M. Nabiev, U.B. Zakhidov
Tashkent regional ophthalmologic hospital, Uzbekistan
Purpose: to study peculiarities of development of juvenile glaucoma on the background of progressing myopia.
Methods: all included patients with juvenile glaucoma underwent visometry, static and kinetic perimetry, tonometry, tonography, biomicroscopy, echobiometry, gonioscopy, ophtalmoscopy, dopplerography of brachycephalic vessels and central retinal artery.
Results: 73 patients (206 eyes) were examined. Patients were divided into 3 groups; 1st group included 32 patients – with primary juvenile glaucoma, 2nd group – 41 patients with primary juvenile glaucoma and progressing myopia. Age varied from 12 to 24 years. 3rd control group consisted of 30 patients with progressing axial myopia.
Was found out that anterior–posterior size of eye globe in patients with juvenile glaucoma and progressing myopia doesn’t correspond with clinical refraction.
In 89,1% of patients with juvenile glaucoma and progressing myopia IOP level haven’t exceeded 22,0 mm Hg. This could be connected with eye globe enlargement.
Conclusion: Obtained data represents predisposition of glaucoma development in patients with progressing myopia. Patients with progressing myopia should be regarded as a risk group.
Первичная ювенильная глаукома (ЮГ), сочетающаяся с миопией, до настоящего времени остается одной из актуальнейших проблем офтальмологии [6].
При сочетании глаукомы и миопии прогрессирование патологических процессов обусловлено схожими патогенетическими факторами, вызывающими в конечном счете гемодинамические, гидродинамические и анатомотопографические нарушения в глазу [7].
Морфологические исследования путей оттока внутриглазной жидкости, проведенные в последнее время авторами, демонстрируют их тесную связь с аккомодационным аппаратом [4,10]. Она реализуется на уровне цилиарной мышцы, пространства между волокнами которой являются важнейшим звеном увеосклерального пути оттока. Другими звеньями этого пути являются, по мнению авторов, увеальные слои трабекулярного аппарата, супрахориоидальная щель и паравазальные пространства транссклеральных сосудов. Возможность поступления жидкости из увеальных слоев трабекулярного аппарата в пространства между волокнами цилиарной мышцы объясняется тем, что интертрабекулярные щели являются их непосредственным продолжением [3]. Таким образом, все пространства, составляющие увеосклеральный путь, имеют значительные размеры, что подтверждает существенные объемные возможности увеосклерального оттока. В осуществлении увеосклерального оттока особо важной представляется роль цилиарной мышцы. Сокращаясь, мышца не только запускает механизм аккомодации, но и действует как насос, способствуя прокачиванию жидкости по увеосклеральному пути [8].
Цель: изучить особенности развития ЮГ на фоне прогрессирующей миопии методами офтальмологического и клинико–функционального исследований.
Материал и методы исследования
Проведено комплексное исследование 73 пациентов (206 глаз), разделенных на две группы. 1–ю группу составили 32 пациента (64 глаза) с диагнозом «первичная ЮГ», 2–ю – 41 пациент (82 глаз) с первичной ЮГ и прогрессирующей миопией. Возраст пациентов был от 12 до 24 лет (в среднем 15,6±6,3 года), юношей 43, девушек 60. Контрольная группа – 30 пациентов (60 глаз) с прогрессирующей приобретенной осевой миопией.
Каждый больной обследован с применением традиционных офтальмологических методов (визометрия, тонометрия, тонография, статическая и кинетическая периметрия, биомикроскопия, гониоскопия с помощью трехзеркального гониоскопа Гольдмана, прямая и обратная офтальмоскопия) и ультразвуковой эхобиометрии, допплерографии брахицефальных сосудов и центральной артерии сетчатки (ЦАС).
Результаты и их обсуждение
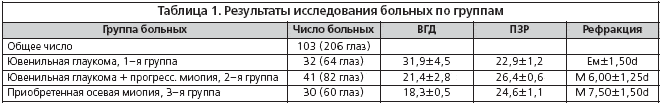
Для пациентов 1–й и 2–й групп характерным оказалось отсутствие жалоб. Даже у 15 пациентов (10,9% из 73 больных), у которых внутриглазное давление (ВГД) находилось свыше 35 мм рт.ст., не было жалоб. При объективном осмотре пациентов 1–й группы с высоким ВГД (в среднем 31,9±4,5) только у 7 (21,9%) обнаружен умеренный отек роговой оболочки, умеренная застойная инъекция у 18 (56,2%). У больных 2–й группы ВГД находилось на уровне 19,0–24,0 мм рт.ст. (в среднем 21,4±2,8), отека роговицы и застойной инъекции мы не встречали. При гониоскопии остатки мезодермальной ткани встречались в 18,3% случаях, недоразвитие дренажной зоны – в 27,9%, отсутствие пигментации – у 17% больных, малое количество водяных вен (70,5%), тонкая склера (91,2%), атипичное расположение склерального синуса (68,7%), «сухой» склеральный синус – у 65,1%. При эхобиометрии передне–задний размер (ПЗР) глазного яблока у больных 1–й группы был равен в среднем 22,9±1,2 мм, 2–й группы – 25,4±0,6 мм, контрольной – 24,6±1,1 мм. Рефракция обследованных больных в 1–й группе соответствовала Ем±1,50d; во 2–й группе – с миопической рефракцией с астигматическим компонентом, в контрольной – большее число с миопией высокой степени.
Из таблице 1 видно, что передне–задний размер во 2–й группе (26,4±0,6 мм) больше, чем в контрольной группе (24,6±1,1 мм). Хотя клиническая рефракция обследованных больных контрольной группы значительно выше М – 7,50±1,50d > М 6,00±1,25d (2–я группа), в большинстве случаев мы наблюдали несоответствие показателей ПЗР с клинической рефракцией. ВГД 2–й и 3–й групп имеет разные значения, при этом видно, что показатели превалируют во 2–й группе – 21,4±2,8>18,3±0,5 (контрольная группа).
Из анамнеза больных 2–й группы было выяснено, что прогрессирование миопии было интенсивным, несмотря на получаемое поддерживающее лечение, рост миопизации глаза продолжался. При этом астигматический компонент при первичных осмотрах и наблюдениях 1–го и 2–го года не был выявлен.
В контрольной группе с первоначальным диагнозом «приобретенная осевая миопия» при детальном обследовании выше перечисленными методами была выявлена ЮГ в 21,6% случаях.
Таким образом, для больных с ЮГ на фоне миопии средней и высокой степени отмечается незначительное повышение ВГД по сравнению с больными миопией, статистически достоверное увеличение ПЗР. Причем увеличение размера глазного яблока в передне–заднем размере не соответствует степени клинической рефракции глаза.
На наш взгляд, эти изменения глазного яблока связаны с морфологическими особенностями строения склеры. Известно, что основными структурными компонентами склеры, обеспечивающими ее опорную функцию, являются фибриллярные образования: коллаген, эластин и экстрацеллюлярный матрикс (ЭЦМ) – цементирующее вещество, в котором они расположены [5].
Исследования, проведенные в последнее время, свидетельствуют о том, что при миопии аккомодация претерпевает существенные изменения. Они затрагивают все стороны аккомодационной деятельности, но проявляются, прежде всего, пониженной работоспособностью цилиарной мышцы [1]. Процесс ослабления аккомодации характеризуется уменьшением лабильности функции цилиарной мышцы, ее ригидностью, признаками слабого пареза. В основе формирования миопии и ее прогрессирования лежит нарушение сопротивляемости склеры, что приводит к ее растяжению под влиянием ВГД.
При миопии высокой степени, когда способность корнеосклеральной оболочки к упругим деформациям практический исчерпана, наблюдается явление своеобразной ригидности. Потеря эластичности при этом проявляется пластическими деформациями, в частности в решетчатой пластинке и перипапиллярной области – в наиболее уязвимых локализациях из–за расположения их между неоднородными участками склеры, – что в совокупности служит предрасполагающим фактором для развития глаукомного процесса [2].
По данным ряда авторов [9], основу патоморфогенеза первичной ЮГ составляет системная недифференцированная дисплазия соединительной ткани, реализующаяся офтальмопатологией, вертебропатологией и др. патологией. Структурно–метаболические изменения соединительнотканных компонентов склеры обусловливает дегенеративно–дистрофический процесс, сопровождающийся дисфункцией дренажной системы глаза, синхронизированной с атрофией зрительного нерва.
Приведенные данные литературы в определенной степени объясняют несоответствие полученных результатов исследований ВГД, рефракции и ПЗР.
Выводы
1. Передне–задний размер глазного яблока у больных с ЮГ в сочетании с прогрессирующей миопией не соответствует величине клинической рефракции.
2. У 89,1% больных с ЮГ на фоне прогрессирующей миопии ВГД не превышает уровня 22,0 мм рт.ст., что, видимо, связано с увеличением размеров глазного яблока.
Литература
1. Аветисов Э.С. Близорукость. М., 1999. С. 64
2. Акопян А.И., Еричев В.П., Иомдина Е.И. Глаукома. 2008. I. С. 9–14.
3. Егоров Е.А., Нестеров А.П., Золотарев А.В. Топография дренажной зоны глаза // Офтальмология: национальное руководство / Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. М.: ГЭОТАР–Медиа, 2008.
4. Золотарев А.В., Карлова Е.В., Николаева Г.А. Роль трабекулярного аппарата в осуществлении увеосклерального оттока // Клиническая офтальмология. 2006. № 2.
5. Иомдина Е.М. Биомеханические свойство склеры и возможности ее укрепление при миопии: Дисс. … канд. биол. наук. М., 1984. 169 с.
6. Кулешова О.Н. Клинические и иммунобиохимические взаимосвязи при юношеской глаукоме и прогрессирующей приобретенной близорукости // Сиб. науч. вестник. 2006. Вып. IХ. С. 57–61.
7. Левченко О.Г. К вопросу о роли дренажной системы глаза в прогрессировании близорукости // Вестн. офтальмол. 1988. № 6. С. 34–36.
8. Пересыпкин В.П., Золотарев А.В., Пересыпкин К.В., Иванова Е.А. Исследование механизма аккомодации глаза человека на основе конечно–элементного моделирования // Вестник Самарского государственного аэрокосмического университета им. акад. С.П. Королева. 2006. № 1(9). С. 176–186.
9. Садовая Т.Н. Кулешова О.Н., Фенотипические проявления синдрома дисплазии соединительной ткани при первичной ювенильной глаукоме и миопии // Сибирский консилиум. 2007. № 3. С. 21–24.
10. Светлова О.В., Кошиц И.Н. Биомеханические аспекты профилактики индивидуальных расстройств офтальмотонуса // Сб. трудов конференции «Биомеханика глаза – 2001». М., 2001. С. 65–79.












