При этом клинические проявления ССГ, заключающиеся в развитии так называемого роговично-конъюнктивального ксероза (РКК), нередко сопровождаются необратимыми морфологическими изменениями конъюнктивы и, главным образом, роговицы. При этом, как показывает практика, их можно встретить в широком диапазоне: от минимальных дистрофических изменений эпителия до глубокого деструктивного процесса: прогрессирующей язвы роговицы или даже кератомаляции [3].
Как известно, центральным звеном патогенеза ССГ является нарушение стабильности прероговичной слезной пленки (ПСП) с повышением ее испаряемости и увеличением осмолярности. Это сопровождается дегидратацией клеток эпителия глазной поверхности (вследствие перехода влаги из них в гипертоническую слезную пленку), развитием воспалительной реакции роговицы и конъюнктивы. В совокупности эти состояния утяжеляют друг друга, приводя к метаболическим нарушениям в эпителии глазной поверхности, клинически проявляющимся его дегенеративными изменениями. В результате этих процессов стабильность слезной пленки нарушается, ее испаряемость и осмолярность еще более увеличиваются, и порочный круг замыкается.
Соответственно, и лечение таких больных должно предусматривать комплекс мероприятий, направленных на купирование патогенных факторов – звеньев этого порочного круга (рис. 1). Оно включает слезозаместительную, метаболическую, противовоспалительную (при необходимости – иммуносупрессивную) терапию, коррекцию осмолярности слезной пленки и/или клеток эпителия роговицы и конъюнктивы и другие, в т. ч. хирургические лечебные мероприятия.
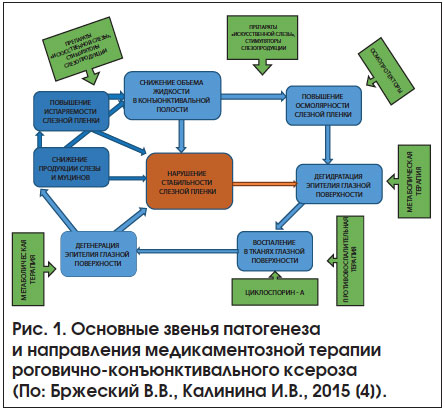
Безусловно, лечение больных рассматриваемой категории традиционно начинают с медикаментозной терапии, основу которой уже на протяжении многих лет составляет применение препаратов «искусственной слезы». Они призваны восполнить дефицит влаги в конъюнктивальной полости и повысить стабильность ПСП. Кроме того, они «разбавляют» влагу конъюнктивальной полости, снижая ее осмолярность и, соответственно, препятствуют дегидратации эпителия глазной поверхности.
В таблице 1 представлены препараты, зарегистрированные в настоящее время в России. Они отличаются главным образом вязкостью и вариантом химического состава, в конечном итоге определяющим их клинический эффект.
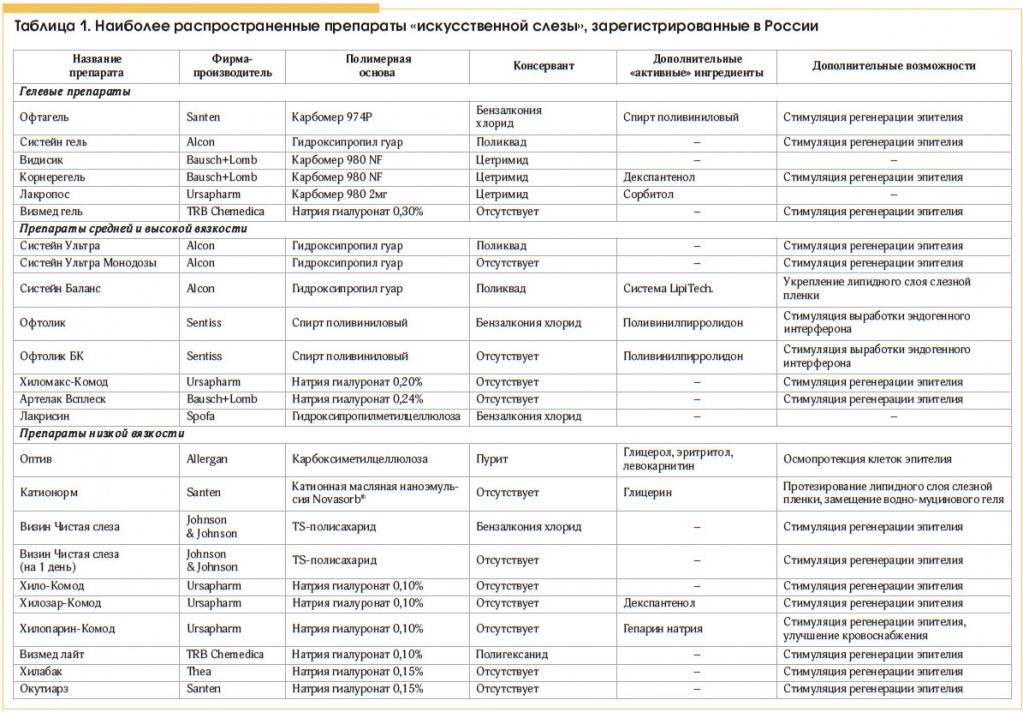
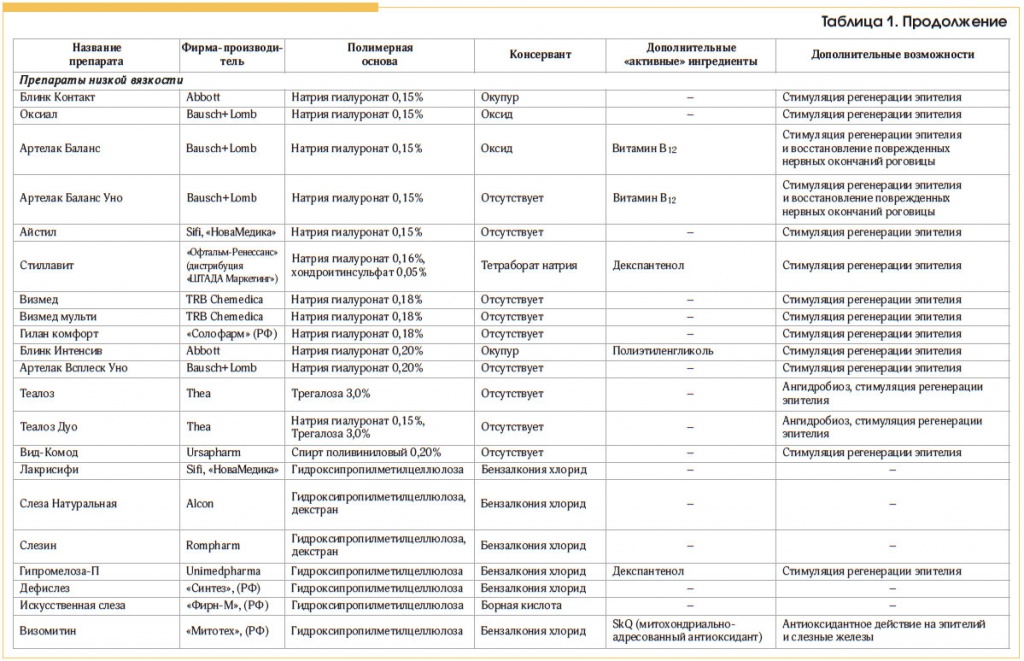
Фармакологический эффект этих препаратов обусловлен их замещающим действием преимущественно на муциновый и водянистый слои ПСП. Входящие в их состав гидрофильные полимеры искусственного происхождения (производные метилцеллюлозы, полиакриловой кислоты, поливиниловый спирт, поливинилпирролидон и др.), а также природные мукополисахариды, дисахарид трегалоза и многие другие смешиваются с остатками нативной слезы и стабилизируют ПСП [1, 3, 4].
«Искусственную слезу» закапывают в конъюнктивальную полость больного глаза, подобно любым другим глазным каплям, с периодичностью 3–4 р./сут. В дальнейшем частоту инстилляций препарата пациент регулирует сам, ориентируясь на возобновление субъективного дискомфорта после предшествующего закапывания.
Рассматриваемые препараты делят на 3 группы: низкой и высокой вязкости, а также глазные гели (табл. 1).
Гелевые препараты обычно инстиллируют реже, чем слезозаместители низкой вязкости. Как показывает практика, в большинстве случаев больным с РКК целесообразно комбинировать глазные гели с препаратами низкой вязкости. При этом в качестве базового препарата пациентам с ксерозом средней и тяжелой степени закапывают гелевый препарат («искусственные слезы» низкой вязкости лишь дополняют терапию), а с ССГ легкой и, напротив, крайне тяжелой степени – слезозаменители низкой вязкости. Гелевый препарат таким пациентам назначают однократно, на ночь. Последней «точкой» в выборе препарата «искусственной слезы» все же является его индивидуальная переносимость конкретным больным.
Многие из перечисленных в таблице 1 препаратов «искусственной слезы» наряду с возможностью стабилизировать слезную пленку обладают и дополнительными свойствами, позволяющими им обеспечивать реализацию некоторых из указанных выше направлений комплексного лечения больных с ССГ.
В частности, целый ряд слезозаменителей, помимо рассмотренных выше качеств, обладает также свойствами стимулировать метаболические процессы в тканях роговицы и конъюнктивы. Подобные препараты содержат вещества, стимулирующие репаративную регенерацию роговицы.
В частности, такими дополнительными ингредиентами слезозаменителей, стимулирующими метаболические процессы, служат декспантенол, гепарин натрия, витамин В12 (цианокобаламин), витамин А, митохондриально-адресованный антиоксидант SkQ1 и др. [5, 6].
Не менее значимой метаболической активностью обладают также и некоторые полимерные основы препаратов «искусственной слезы», сочетающие функции стабилизации ПСП и стимуляции метаболических процессов в эпителии глазной поверхности.
Среди рассматриваемых полимерных основ слезозаменителей подобным эффектом обладают природные мукополисахариды: гиалуроновая кислота (ГК) (в диапазоне 0,1–0,3%), гидроксипропил гуар, хондроитинсульфат (0,05%), трегалоза (3%) и полисахарид семян тамаринда (TS-полисахарид) [7–9].
Из числа «искусственных слез», основанных на природных полисахаридах, наиболее широкое распространение получили препараты ГК. Как известно, наряду с высокой метаболической активностью (стимуляция миграции клеток эпителия роговицы и репаративных возможностей стромы роговицы и бульбарной конъюнктивы, антиоксидантные свойства и др. [1]), ГК присущ ряд характеристик, определяющих ее увлажняющие свойства. Главными из них являются концентрация ГК в водном растворе слезозаменителя и ее молекулярная масса, прямо пропорциональная длине молекулярной цепи полисахарида. И концентрация, и молекулярная масса определяют реологические свойства таких растворов [8, 9].
Молекулы ГК закручиваются в водном растворе с образованием пространственной структуры «клубка». При концентрации ≥1 мг/мл (≥0,1%) эти молекулы начинают контактировать между собой, а при более высоких концентрациях их «клубки» взаимно проникают друг в друга и формируют гибкую трехмерную молекулярную сеть – так называемую «молекулярную губку», связывающую воду [8].
Результатами ряда исследований было установлено, что терапевтической эффективностью при РКК обладают растворы ГК с концентрацией 0,1–0,3% [10]. При этом нижний предел вязкости определяется минимальным фармакологическим эффектом препарата, а верхний – индивидуальной чувствительностью к нему пациента с ССГ, поскольку при дальнейшем увеличении концентрации ГК ухудшается переносимость таких растворов из-за значительного увеличения их вязкости [8–10].
Другим природным полимерным соединением является хондроитинсульфат. С этим гликозаминогликаном связан целый ряд клинических эффектов, основными из которых являются противовоспалительное действие и стимуляция репаративной регенерации. В частности, хондроитинсульфат способен связываться с поврежденными коллагеновыми структурами роговицы, уменьшать хемоаттрактацию цитокинов и других медиаторов воспаления в очаге повреждения. Ему также свойственно модулировать репаративные процессы без избыточного рубцевания, за счет связывания протофибрилл в фибриллы и организации фибрилл в волокна коллагена. И, наконец, хондроитинсульфат стимулирует выработку собственных гликозаминогликанов роговицы, которые регулируют процессы заживления и предотвращают излишнее рубцевание и помутнение роговицы [11].
В составе одного препарата «искусственной слезы» Стиллавит® удалось объединить 0,05% хондроитинсульфат натрия, 0,16% натрия гиалуронат и 1% декспантенол, обеспечив таким образом комплексный фармакологический эффект. Последний проявляется выраженным увлажняющим действием препарата (эффект гиалуроновой кислоты и хондроитинсульфата), стимуляцией репаративных процессов в тканях глазной поверхности (все три компонента препарата), а также противовоспалительным эффектом (хондроитинсульфат).
Показанием к назначению препарата Стиллавит® служит наличие у больного ССГ, сопровождающегося ксеротическими изменениями эпителия глазной поверхности. Однако с учетом того, что Стиллавит® является препаратом «искусственной слезы» низкой вязкости, область его применения может быть закономерно расширена.
Безусловно, терапия больных с ССГ не ограничивается применением слезозаменителей рассмотренной направленности. Ее дополняют метаболические средства(декспантенол, депротеинизированный диализат из крови здоровых молочных телят, гликозаминогликаны сульфатированные, ретинола пальмитат (витамин А) или др.).
Наряду с метаболической терапией все большее клиническое распространение получают лечебные мероприятия, направленные на предотвращение и купирование воспалительного процесса, сопутствующего ССГ (рис. 1).
В частности, пациентам, у которых ССГ связан с повышенной испаряемостью и гиперосмолярностью слезной пленки, показаны слезозаменители, содержащие осмопротекторы: левокарнитин и эритритол либо глицерин. Осмопротекторы, проникая внутрь клеток эпителия глазной поверхности, повышают их осмолярность, предупреждая дегидратацию на почве потери внутриклеточной жидкости в «гиперосмолярную» слезную пленку по осмотическому градиенту [12].
Важным направлением лечения больных с ССГ является противовоспалительная терапия. Традиционно она базируется на инстилляциях глюкокортикостероидных препаратов. Вместе с тем в лечении больных с РКК их эффект неоднозначен.
С одной стороны, рассматриваемые препараты являются наиболее действенными противовоспалительными средствами, к тому же обладающими антипролиферативным эффектом, препятствующим избыточному рубцеванию тканей глазной поверхности и конъюнктивизации роговицы [13]. С другой стороны, их длительное применение зачастую сопровождается истончением ксеротически измененной роговицы, прогрессированием язвенного процесса с развитием соответствующих осложнений.
С учетом этих обстоятельств назначать официнальные препараты глюкокортикостероидов пациентам с ксерозом роговицы, сопровождающимся клиническими признаками воспаления, следует лишь при ее полной эпителизации. Необходим строгий контроль за толщиной роговицы в ходе лечения. В прочих ситуациях (за исключением случаев обширной деэпителизации роговицы или ее изъязвления) целесообразно ограничиться инстилляциями в конъюнктивальную полость раствора дексаметазона низкой концентрации (0,01%). Причем переносимость этого препарата существенно улучшается при использовании в качестве растворителя лекарственного вещества 6% раствора поливинилпирролидона [3, 4]. Обладая достаточно выраженным противовоспалительным эффектом, препарат имеет свойства «искусственной слезы» (6% поливинилпирролидон), оказывая комплексный терапевтический эффект.
Инстилляции в конъюнктивальную полость глюкокортикостероидных препаратов противопоказаны больным с выраженными деструктивными изменениями роговицы ксеротической природы, в т. ч. обширными эрозиями, язвами и др. В таких случаях на первый план выходят нестероидные противовоспалительные средства. Из них в указанных целях применяется 0,09% бромфенак. Его достаточно закапывать 1 р./сут [14].
Системное применение тетрациклина (доксициклина, миноциклина) служит дополнением к местной противовоспалительной терапии. В последние годы установлено, что наряду с сомнительным антибактериальным эффектом рассматриваемые антибиотики обладают достаточно ощутимым противовоспалительным действием. В частности, известно, что эти препараты способны ингибировать активность и синтез матричных металлопротеаз, синтез оксида азота и интерлейкина-1, а также фактора некроза опухоли альфа в различных тканях, в т. ч. в эпителии глазной поверхности [15]. Тетрациклин назначают внутрь в таблетках в дозе 50–100 мг/сут, доксициклин – от 40 до 200 мг/сут в течение 2–3 мес., миноциклин – по 100 мг/сут в течение 3 мес. [16].
И все же, с учетом необходимости профилактики у больных рассматриваемой категории вторичной инфекции, достаточно своевременным явилось назначение инстилляций в конъюнктивальную полость 1% азитромицина, наряду с выраженной антибактериальной активностью также обладающего доказанным противовоспалительным эффектом [17].
Весьма действенным направлением лечения больных с тяжелым и крайне тяжелым течением РКК служит иммуносупрессивная терапия. Основу данного терапевтического направления сегодня составляют систематические инстилляции в конъюнктивальную полость 0,05% циклоспорина. Зарегистрированный в нашей стране офтальмологический раствор 0,05% циклоспорина инстиллируют в конъюнктивальную полость больного глаза с частотой 2 р./сут в течение 6 мес. [18]. Надо отметить, что инстилляции этого препарата не лишены и побочных эффектов, заключающихся главным образом в его раздражающем действии.
Это обстоятельство явилось стимулом для модификации препаратов циклоспорина в целях улучшения их переносимости, но без снижения эффективности. В частности, разработана катионная эмульсия циклоспорина с улучшенной переносимостью препарата и увеличенной продолжительностью его пребывания в конъюнктивальной полости, что позволило, с одной стороны, повысить дозу циклоспорина в глазных каплях и обойтись однократным его закапыванием в течение дня, с другой.
В ряде случаев прогрессирования язвы роговицы у больных с крайне тяжелой формой РКК проводимую терапию целесообразно дополнить 4–6-кратными инстилляциями в конъюнктивальную полость противоферментных препаратов: апротинина или его аналогов [19]. Основные направления терапевтических мероприятий, осуществляемых пациентам с различными особенностями клинического течения РКК, представлены в таблице 2.
Существенно меньшее практическое применение получили стимуляторы продукции компонентов ПСП (табл. 3). К их числу относится применяемый в нашей стране пентоксифиллин, оказывающий сосудорасширяющее действие, улучшающий микроциркуляцию, реологические свойства крови и снабжение тканей кислородом.

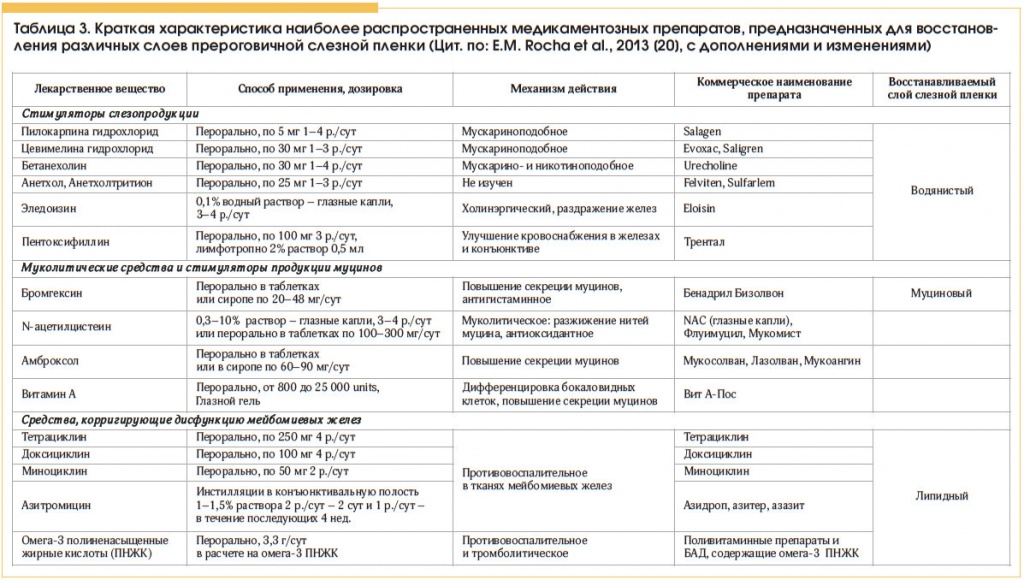
По предложению А.И. Еременко и С.В. Янченко (2010) пентоксифиллин вводят как парабульбарно, в дозе 0,5 мл 2% раствора (10 мг), так и лимфотропно (в смеси с анестетиком), курсами по 8 инъекций [21]. О возможности стимуляции слезопродукции с помощью системного введения пентоксифиллина (внутрь по 100 мг 3 р./сут в течение 1,5–2 мес.) также сообщают Е.Э. Луцевич и соавт. (2005) [22], Э.А. Матевосова (2009) [23] и др.
Важным аспектом лечения больных с синдромальными формами РКК является терапия системного заболевания, ассоциированного с ССГ, которую назначает и контролирует специалист соответствующего профиля (ревматолог, эндокринолог, гематолог и др.).
В целом медикаментозное лечение заболеваний роговицы ксеротической этиологии представляет собой непростую задачу. Вместе с тем рациональный выбор препаратов «искусственной слезы», в состав которых входят метаболически активные ингредиенты, противовоспалительных, иммуносупрессивных и других препаратов создают оптимальные условия как для профилактики указанных заболеваний, так и для их своевременного лечения. Эти обстоятельства стимулируют к активному назначению больным с ССГ рассмотренных выше препаратов, зарегистрированных в нашей стране, и дальнейшей разработке отечественных препаратов соответствующей направленности.












