L.K. Moshetova, S.A. Kochergin,
N.Yu. Kutrovskaya, O.V. Levchenko,
O.Z. Shalumov, L.T. Hamidova
NII SP named after N.V. Sklifosovskii, Moscow State Stomatologic Institute, Russian Medical academy of Postdiploma education
Moscow
Purpose: To study ophthalmologic symptoms in patients with craniocerebral injuries, to estimate necessary volume of diagnostic and medical procedures.
Materials and methods: During the period from 01.10.2006 to 01.03.2009 3118 patients with craniocerebral trauma were admitted to the emergency neurosurgical department, in 581 of them the cranial fracture was diagnosed. Cranioorbital injuries were found in 356 (11.4%) patients. All of them underwent neurophysiologic study, computer tomography, MR-tomography of brain and orbits, ultrasound study of eye ball and retrobulbar cellular tissue, Doppler scanning of ophthalmic artery.
Results: The main cause of visual disturbance was traumatic optic neuropathy (TON). TON was found in 78 (21.9%). Contusion of eye ball was diagnosed in 53.1% of cases. The most frequent ophthalmologic symptoms in patients with cranioorbital injuries were: disturbances of eye movements (148 patients, 41.6%), dystopia of eye ball (137 patients, 38.5%), dyplopia (108 patients, 30.1%). As result of reconstructive surgery eye placement was totally or partly restored in 105 patients ( 80.2% from all operated patients), oculomotor disturbances regressed in 110 patients- 83.9% from all operated patients.
Conclusion: Neurophthalmologic examination, early diagnostics and reconstructive surgery allows getting good functional and cosmetic results.
Краниоорбитальные повреждения (КОП) представляют собой один из вариантов краниофациальной травмы. В структуре черепно–мозговой травмы (ЧМТ) КОП составляют 6–7%, а от всех видов сочетанной ЧМТ – 34% [12]. Частота переломов орбиты при краниофациальных повреждениях чрезвычайно высока – до 98%, в 66% случаев травмы глазницы сопровождаются повреждениями глазного яблока (ранения, контузии) и его вспомогательных органов [3,4,6,9,12]. Повреждения зрительного нерва при ЧМТ встречаются в 0,5–5% случаев, при КОП – в 11,2% [3,4,9,10,16].
КОП требуют внимания нескольких специалистов хирургического профиля – нейрохирургов, офтальмологов, оториноларингологов и челюстно–лицевых хирургов.
Последствия травм органа зрения являются ведущей причиной инвалидности. Выраженные функциональные зрительные расстройства снижают качество жизни больного и влекут за собой утрату трудоспособности. Развитие травматической оптической нейропатии при повреждениях зрительного нерва у больных с краниоорбитальными травмами, а также тяжелые, осложненные травмы глаза в 50% случаев могут явиться причиной возникновения стойкой утраты зрения [16]. В 80% случаев атрофиям зрительного нерва травматического генеза свойственно проградиентное течение [5].
Несвоевременное и неправильное лечение КОП может приводить к функциональным нарушениям органа зрения, косметическим дефектам и гнойно–септическим осложнениям [3,4,9,16].
Целью работы явилось изучение офтальмологической симптоматики у больных с КОП в остром периоде ЧМТ, определение необходимого объема диагностических и лечебных мероприятий в зависимости от тяжести состояния больного.
Материалы и методы
С 01.10.2006 по 01.03.2009 в отделение неотложной нейрохирургии НИИ скорой помощи им. Н.В. Склифосовского госпитализировано 3118 пациентов с ЧМТ, из них у 581 диагностированы переломы костей черепа. На долю КОП пришлось 356 (11,4%) наблюдений. Мужчин было 82, женщин – 18. Возраст пациентов от 15 до 83 лет. Основными причинами повреждений явились: насильственная травма – 37,1%, дорожно–транспортный травматизм – 34,8%, падение с высоты роста – 11,0%, падение с большой высоты – 9,5%.
Пациентам было выполнено обследование, включающее осмотр мультидисциплинарной бригадой (нейрохирург, челюстно–лицевой хирург и офтальмолог), нейроофтальмологическое обследование, КТ, МРТ головного мозга и орбит, УЗИ глазного яблока и ретробульбарной клетчатки, а также дуплексное сканирование (УЗДГ) глазной артерии.
В задачи совместного осмотра входило определение объема ЧМТ, степени повреждения стенок глазниц и их мягких тканей (зрительного нерва, мышц глаза, нервов, сосудов), глазного яблока, придаточных пазух носа.
Объем нейроофтальмологического обследования менялся в зависимости от тяжести состояния больного. Пациентам с ясным сознанием определяли остроту зрения, критическую частоту слияния мельканий (КЧСМ), цветовое зрение по таблицам Рабкина, проводили периметрию, офтальмоскопию. Больным с угнетением сознания до умеренного и глубокого оглушения остроту зрения проверяли по ручной таблице Роземблюма, а периметрию приводили контрольным способом. Больным с угнетением сознания до сопора и комы выполняли лишь офтальмоскопию.
Основным показателем при оценке тяжести ЧМТ являлось угнетение уровня бодрствования по шкале ком Глазго (ШКГ) (табл. 1).
Характер ЧМТ определяли на основании клинических данных и данных нейровизуализации. Сотрясение головного мозга было выявлено у 134 (37,6%) пациентов. Ушибы головного мозга обнаружены у 54 (15,2%), с преимущественным поражением лобных долей – у 41 (75,9%). Эпидуральные гематомы диагностированы у 34 (9,6%). Субдуральные гематомы – у 34 (9,6%), в том числе в проекции полюса лобной доли у 16 (47,1%) пострадавших. Внутримозговые гематомы выявлены у 5 пациентов. Травматическое субарахноидальное кровоизлияние диагностировано в 129 (36,2%) наблюдениях.
Пострадавшим с подозрением на КОП выполняли КТ в аксиальной плоскости не только в костном и мягкотканном режимах, но и КТ лицевого скелета в аксиальной и фронтальной плоскостях, с последующей 3D–реконструкцией в стандартных проекциях. Пострадавшим с подозрением на повреждение глазного яблока или зрительного нерва проводили МРТ головного мозга и глазниц.
УЗИ глазного яблока и УЗДГ глазной артерии проводили на ультразвуковой диагностической системе Acuson (Siemens) транспальпебрально в стандартном положении больного лежа с использованием датчика электронного конвексного сканирования с частотой 7,5 МГц. Метод ЦДК применяли для оценки кровотока в глазной артерии. Определяли следующие показатели кровотока: линейную скорость кровотока (ЛСК), в частности максимальную систолическую скорость кровотока (Vsyst) и конечную диастолическую скорость кровотока (Vdiast). Средние показатели скорости кровотока в глазной артерии в норме составляют: Vsyst – от 32,7 см/с до 37,3 см/с, Vdiast – от 8,3 см/с до 9,2 см/с [8].
Результаты
После проведенных КТ– и МРТ–исследований в зависимости от локализации повреждений стенок глазницы мы выделили следующие группы (табл. 2).
Панфациальные переломы в структуре КОП диагностированы у 211 (59,3%) пострадавших, переломы стенок канала зрительного нерва – у 5 (1,4%), интраорбитальное смещение отломков – в 43 (12,8%) наблюдениях. Повреждения зрительного нерва были диагностированы у 5 (1,4%) больных, гематома оболочек зрительного нерва – у 1 (0,3%), ретробульбарные гематомы выявлены в 127 (35,7%), эмфиземы ретробульбарной клетчатки – в 28 (7,7%) наблюдениях.
Пациенты с ясным сознанием при поступлении отмечали зрительные нарушения. У больных с угнетением сознания до глубокого оглушения, сопора и комы нарушения зрительных функций были выявлены после восстановления уровня бодрствования. Острота зрения варьировала от нормальных показателей до полной потери зрения (табл. 3).
Основной причиной нарушения зрения было наличие травматической оптической нейропатии (ТОН). Из 356 больных с КОП ТОН была выявлена у 78 человек (21,9%). Из них непрямая ТОН диагностирована у 73 (93,6%), а прямая – у 5 (6,4%) пострадавших. Часто единственным глазным нарушением ТОН являлся относительный афферентный зрачковый дефект.
Второй причиной нарушения зрения были контузии глазного яблока различной степени тяжести (53,1%). Контузии легкой степени тяжести выявлены в 16,6% наблюдений, средней степени тяжести – в 28,1%, тяжелой – в 8,4%.
Проведение офтальмоскопии позволило выявить изменения картины глазного дна у 145 (40,7%) пациентов. Травматическая ангиоретинопатия была диагностирована у 74 (20,7%) пациентов, отек диска зрительного нерва вследствие его сдавления – у 31 (8,7%), передняя ишемическая нейропатия – у 21 (5,9%), задняя ишемическая нейропатия – у 9 (2,5%), Берлиновское помутнение сетчатки – у 4 (1,1%), частичное повреждение волокон зрительного нерва – у 4 (1,1%), атрофия зрительного нерва – у 1 (0,3%) пациента.
Изменения периферических полей зрения были выявлены у 45 (12,6%) пациентов с КОП, из них 16 (20,5%) с ТОН (табл. 4).
Ведущими офтальмологическими симптомами при КОП были: нарушения окуломоторики – 148 (41,6%), дистопия глазного яблока – 137 (38,5%). Нарушение движений глазного яблока и его положения в орбите у 108 (30,1%) пациентов вызвало появление диплопии.
При нарушении окуломоторики определяли ограничение подвижности глазного яблока по 4 основным меридианам (вверх, вниз, кнаружи, кнутри) и по 4 промежуточным. Наиболее часто встречались нарушения подвижности вверх – 54 (15,2%) и комбинированные формы – 55 (15,4%) (табл. 5).
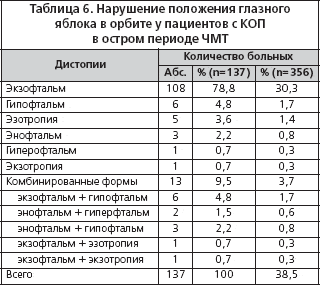
Основным видом дистопии глазного яблока у больных с КОП в остром периоде ЧМТ был экзофтальм. Он определялся у 108 пациентов, что составило 30,3% от всех КОП и 78,8% от всех дистопий глазного яблока. Процентное соотношение остальных видов дистопий распределилось следующим образом (табл. 6).
УЗИ глазного яблока, ретробульбарной клетчатки и УЗДГ глазной артерии выполнено 48 (13,4%) пострадавшим. Ретробульбарные гематомы были выявлены у 39 (10,9%) пациентов, эмфизема ретробульбарной клетчатки – у 11 (3,1%), повреждения экстраокулярных мышц – у 5 (1,4%), частичные и субтотальные гемофтальмы – у 12 (3,4%), травматическая отслойка сетчатки – у 1 (0,3%). Снижение линейной скорости кровотока (ЛСК) по глазной артерии отмечено в 35 (74,2%) наблюдениях. Снижение ЛСК в интервале 20,0–27,7 см/с выявлено у 29 (60,4%) больных в интервале 8,0–15,5 см/с – у 6 (12,5%). У 1 больного со склерозом ретробульбарной клетчатки отмечено увеличение линейной скорости кровотока по глазной артерии до 72,1 см/с.
Все больные получали комплексную консервативную терапию, включающую кортикостероидные, гемолитические, антибактериальные, ноотропные, нейропротекторные, антиоксидантные и улучшающие микроциркуляцию препараты, витаминотерапию, физиотерапию (электрофорез по Бургиньону) со 2–й недели от начала заболевания, комплекс упражнений для экстраокулярных мышц, массаж глазного яблок.
Реконструктивные операции были выполнены 131 (36,8%) пациенту. У больных с тяжелой ЧМТ и тяжелой сочетанной травмой реконструктивные операции производили в отсроченном периоде, после стабилизации состояния. При стабильном состоянии больного операции были выполнены в первые двое суток у 68 (51,9%) пострадавших, до 7 суток – у 23 (17,5%), до 14 суток – у 31 (23,7%) и спустя две недели и более – у 9 (6,9%) пострадавших. По характеру выполненных операций преобладали реконструктивные вмешательства, сопровождающиеся репозицией и жесткой фиксацией костных отломков различными имплантами – у 84 (64,1%) больных, репозиция отломков и первичная пластика с использованием титановых имплантов – 27 (20,6%) пострадавшим. Первичная пластика полимерными имплантами на основе полиметилметакрилата выполнена 11 (8,4%) пациентам, расщепленным аутокостным лоскутом – 5 (3,8%), комбинированными имплантами – 2 (1,5%). Декомпрессия зрительного нерва выполнена 2 (1,5%) больным. При наличии показаний реконструктивные операции выполняли одномоментно с нейрохирургическими вмешательствами.
Основные нейроофтальмологические симптомы у оперированных больных распределялись следующим образом: дистопия – у 108 (82,4%) пострадавших, нарушение окуломоторики – у 112 (85,5%), диплопия – у 74 (56,4%). Из них в результате реконструктивных операций к моменту выписки положение глаза восстановлено полностью или частично у 105 (97,2%), что составило 80,2% от числа оперированных больных; глазодвигательные нарушения регрессировали у 110 (98,2%) больных, 83,9% от числа оперированных пациентов (табл. 7).
У 2 больных с выполненной декомпрессией зрительного нерва мы получили удовлетворительные результаты. В первом наблюдении до операции у пациента была выявлена неправильная светопроекция, после операции острота зрения составила 0,1 н/к. Во втором наблюдении острота зрения до операции составляла 0,09, после хирургического вмешательства – 0,4 н/к.
Зрительные функции у больных с КОП восстановились полностью у 64,1% пациентов, частично – у 33,1% и у 2,8% (3 пациентов с прямой ТОН) острота зрения осталась равна 0.
Обсуждение
В настоящее время нейрохирургам, офтальмохиругам и челюстно–лицевым хирургам приходится все чаще оказывать помощь пострадавшим со сложными комбинированными переломами орбиты, что связано как с ростом автомобильного, криминального травматизма, увеличением числа техногенных катастроф, так и с улучшением качества диагностики данных повреждений. В нашем исследовании частота КОП составила 11,4% в структуре ЧМТ. Нередко каждый из специалистов решает узкие задачи, в результате чего лечение разбивается на несколько этапов и занимает более длительное время. К офтальмологам такие пациенты обычно попадают через несколько недель или месяцев от момента получения травмы. У таких пострадавших одновременно с ЧМТ возникают повреждения различных отделов орбиты и ее содержимого, верхней и средней зон лица, придаточных пазух носа. По данным E.P. Holmgren (2004), повреждения лобно–глазничной области у пострадавших с ЧМТ в 16–30% могут оставаться на диагностированными после проведения компьютерной томографии, поэтому больным с подозрениями на КОП обязательно выполнение КТ в аксиальной и фронтальной плоскости с 3D–реконструкцией и МРТ–орбит. Поскольку КОП имеет сочетанный характер, в лечении таких пострадавших требуется мультидисциплинарный подход.
Офтальмологическая симптоматика при сочетанном повреждении головного мозга, орбиты и ее содержимого характеризуется выраженным полиморфизмом, который определяется одновременным поражением зрительного анализатора на различных уровнях: местными нарушениями (повреждение глазного яблока и зрительного нерва, экстраокулярных мышц, отек мягких тканей глазницы, ретробульбарное скопление крови или воздуха), поражением III, IV, VI черепных нервов. Локализация и выраженность деформаций, ретробульбарные кровоизлияния или эмфизема, дислокации зрительного нерва, нарушения его целостности при травме определяют клинику и прогноз процесса. Клинические наблюдения ряда авторов больных с КОП показали, что у 11 (22,3%) больных имело место повреждение зрительного нерва, ведущее к наиболее тяжелым, нередко необратимым зрительным расстройствам [3,9,10]. В нашем исследовании травматическая оптическая нейропатия (ТОН) встречалась в 21,9%. Переломы в области зрительного канала являются свидетельством тяжести повреждения ЗН и прогностически неблагоприятны для восстановления зрения. Раннее нейроофтальмологическое обследование больных с КОП и повреждением органа зрения позволяет в минимально ранние сроки поставить диагноз и своевременно начать консервативное лечение, а также быстро определить объем и сроки хирургического вмешательства (первые 24–48 ч после травмы).
На фоне медикаментозного лечения травм глазного яблока и зрительного нерва улучшение зрительных функций отмечено у 42% больных с КОП в остром периоде ЧМТ [7]. Положительная послеоперационная динамика функций зрительного нерва у пациентов с оптической нейропатией выявляется у 68,8% пострадавших [1]. В нашем исследовании доля удовлетворительных результатов регресса зрительных нарушений составила 87,2% .
В последнее время внимание исследователей все более привлекают неинвазивные и высокоинформативные методы диагностики. Метод цветового доплеровского картирования (ЦДК) дает возможность оценить гемодинамику глазного яблока, ретробульбарного пространства и зрительного нерва. Степень гемодинамических изменений в глазной артерии свидетельствует о тяжести постконтузионных повреждений органа зрения. Изменения кровообращения в системе глазной артерии у больных с травмами глазного яблока и орбит, представленные снижением линейной скорости кровотока в глазничной артерии, более выражены в сроке до двух недель от момента травмы [8,13]. В нашем исследование снижение ЛСК у больных с контузиями глазного яблока и орбит при КОП выявлено в 72,9% наблюдений.
Современный подход к лечению сочетанных КОП предусматривает проведение оперативного вмешательства в течение первых 12–72 ч после травмы. Из преимуществ раннего хирургического лечения следует отметить более легкое выполнение выделения, мобилизации и репозиции костных отломков. Проведение оперативных вмешательств при сформировавшейся резидуальной деформации краниоорбитальной области со смещением глазного яблока является более сложной задачей из–за наступивших рубцово–атрофических изменений содержимого орбиты, мягких тканей лица и частичной резорбции краев перелома. Несвоевременное лечение переломов орбиты приводит к ее деформации и сопровождается у большинства больных диплопией, дистопией и ограничением подвижности глазного яблока [3]. По нашим данным, в остром периоде ЧМТ при КОП нарушения окуломоторики встречаются в 41,6% наблюдений, дистопия – в 38,5%, а диплопия – в 30,1%. Выполнение реконструктивных операций в остром периоде травмы позволяет получить лучшие функциональные исходы, это подтверждается в том числе и нашим исследованием. В результате проведенных нами реконструктивных операций к моменту выписки положение глаза восстановлено полностью в 82,5% наблюдений, глазодвигательные нарушения регрессировали в 86,6%, диплопия – в 86,5%. Эти пациенты уже не нуждаются в повторной госпитализации для пластики дефектов и реконструкции деформации, что позволяет сократить сроки реабилитации и восстановления трудоспособности.
Таким образом, больным с повреждением содержимого орбиты и различных отделов зрительного анализатора при КОП необходимо своевременное нейроофтальмологическое обследование. Мультидисциплинарный подход в выборе тактики лечения данной категории пострадавших, использование современных методов диагностики, ранние сроки проведения реконструктивных операций позволяют получить хорошие функциональные и косметические результаты.
Выводы
1. КОП в структуре ЧМТ встречаются в 11,4%.
2. Ведущими офтальмологическими симптомами КОП в остром периоде ЧМТ являются: экзофтальм и экзогипофтальм, глазодвигательные нарушения вверх и комбинированные по 2 и более меридианам, диплопия вследствие ретробульбарных гематом, интраорбитального смещения костных отломков, а также нарушения соотношения костных структур.
3. Травматическая оптиконейропатия при КОП встречается в 21,9%. Для своевременной диагностики ТОН, выбора сроков и тактики лечения данной патологии необходимо раннее офтальмологическое обследование
4. Проведение реконструктивных операций в раннем периоде краниофациальной травмы позволяет добиться регресса глазодвигательных нарушений в 86,6%, дистопии глазного яблока – в 82,5%, диплопии – в 86,5% и получить хорошие косметические исходы.





Литература
1. Владимирова Н.А. К вопросу о строении канала зрительного нерва // Материалы 2–й Моск. науч.–практ. нейроофтальмологической конф. М., 1998. С. 28–29.
2. Горбунов А.А. Возможности компьютерной томографии в комплекс¬ной диагностике повреждений глаза и глазницы // Автореф. дис. ... канд. мед. наук. Л., 1989. 24 с.
3. Еолчиян С.А., Серова Н.К., Катаев М.Г. Современные подходы к хирургическому лечению краниоорбитальных повреждений // Вестник офтальмологии. 2006. №6. С. 9–13.
4. Катаев М.Г., Еолчиян С.А., Тишкова А.П. Диагностика и тактика лечения при переломах орбиты // Вестник офтальмологии. 2006. №1. С. 26–32.
5. Линник Л. Ф., Гаджиева Н. С, Руднева М. А. Клинико–функциональные результаты метода одномоментной сочетанной элек¬трической и лазерной стимуляции зрительного нерва // Офтольмохирургия. 1995. №2. С. 42–47.
6. Мошетова Л.К., Оглезнев К.Я., Кочергин С.А., Котелин И.В. Магнит¬но–резонансная томография в комплексном обследовании пациентов с сочетанным контузионным повреждением орбиты, глазного яблока и зрительного нерва // Успехи теоретической и клинической медицины. Вып. 3. Материалы III научной сессии Российской медицинской ака¬демии постдипломного образования. М., 1999. С. 327–328.
7. Сидоренко Е.И., Гусева М.Р., Дубовская Л.А., Лобанова И.В. Ин¬тенсивная медикаментозная терапия методом ирригации тенонова про¬странства или ретробульбарного пространства как способ повышения эффективности электростимуляции ЗН при его частичных атрофиях различного генеза у детей. // Тезисы Московской научно–практической конференции. 1997. С. 29.
8. Тарасова Л.Н., Киселева Т.Н., Фокин А.А. Глазной ишемический синдром // Медицина, 2003. 176 с.
9. Шагинян Г.Г., Смирнов В.А., Морозова Л.А. Хирургическое лечение больных с проникающими краниоорбитальными ранениями // Нейрохирургия. 2004. №3. С. 43–46.
10. Anderson R.L. Optic Nerve Blindness Following Blunt Forehead Trauma // Am. Acad. Of Ophthalmology. 1982. Vol. 89. №5. P. 445–456.
11. Darryl J.A., Mazzoli R.A. Ocular trauma sales // Ophtalmic care of the combat casualty. 2007. №3. Р. 97–112.
12. Holmgren E. J. Facial computed tomography use in trauma patients who require a head computed tomogram / Holmgren E.P., Dierks E.J., Homer L.D., Potter B.E. // Oral Maxillofac Surg. 2004. Vol. 62. №8. P. 913–918.
13. Nakamaru S., Seki Т., Asano T. A study of the intraorbital blood flow us¬ing ultrasound color Doppler mapping images in optic canal fracture cases // Nippon–Ganka–Gakkai–Zasshi. 1995. Jul. Vol. 99. №7. P. 843–848.
14. Poole M.D., Briggs М. Cranio–orbital trauma: a team approach to management // Annals of the Royal College of Surgeons of England. 1989. Vol. 71. P. 187–194.
15. Sergott R. С. Optic Nerve Sheath Decompression. History, Techniques, and Indications. //Int. Ophthalmol. Clinic–1991.Vol. 31. №4. P. 71–80.
16. Steinsapir К. D., MD, and Robert A. Goldberg, M. Traumatic Optic Neu¬ropathy // Surv. of Ophthalmology. 1994. Vol. 38. №6. P. 487–517.
17. Weinstein J. M., Rufenacht D. A. Delayed Visual Loss due to Trauma of the Internal Carotid Artery // Arch. Neurol. 1991. Vol. 48. P. 490–497.












