born after various duration of gestation
V.V. Brzheskii, M.A. Zertsalova,
O.V. Diskalenko, M.V. Gaidar
GOU VPO St.-Petersburg State Pediatric Medical Academy
Leningrad regional pediatric clinical hospital, St.-Petersburg
Purpose: Comparative analysis of development and clinical course of glaucoma in premature and term born infants.
Methods: Retrospective analysis of medical documentation and results of examination of children with glaucoma during the last 10 years in 2 clinical bases was carried out. Data of 108 infants with glaucoma aged from 11 days to 18 years was analyzed. First group consisted of 81 children ( 138 eyes- 75%) were born after 25-35 weeks of gestation. Second group included 27 children (49 eyes – 25%) born in term.
Results and conclusion: After evaluation of data was found out that in children of early age glaucoma mostly reveals (in 81 from 108 cases) in premature infants. Glaucoma more frequently develops in boys and is bilateral. In premature infants glaucoma manifests at the age of 5-8 months, i.e. in later period than in term born infants. Glaucoma process in premature infants is less clinically evident and is characterized by less frequency of III-IV stages, absence of evident enlargement of corneal diameter, less evidence of glaucomatous neuropathy and better liability to treatment.
Актуальность. Врожденная глаукома на протяжении многих лет продолжает оставаться одной из ведущих причин слепоты и слабовидения у детей [4]. Распространенность глаукомы у детей колеблется в пределах 1:10000–1:12000 новорожденных. Более чем у 2/3 пациентов патологический процесс развивается на обоих глазах. Чаще встречается у мальчиков (56–69%). При этом дети с глаукомой составляют от 5 до 15% среди учеников школ слепых и слабовидящих. В структуре слепоты у детей удельный вес рассматриваемой патологии колеблется от 2 до 15% [6].
Вместе с тем, наряду с первичной (истинной) врожденной глаукомой (классификация J.J. Kanski, 2003), у детей раннего возраста встречается еще целый ряд глауком, патогенез и клиническое течение которых не соответствуют «стандарту» первичной врожденной глаукомы. Не подвластна таким законам, в частности, глаукома, развивающаяся у детей с ретинопатией недоношенных. Однако и у таких детей отсутствует единый патогенез и, зачастую, сходная клиническая картина глаукомного процесса. Так, Л.А. Катаргина и Л.В. Коголева (2008) отмечают 4 варианта нарушения офтальмотонуса у недоношенных детей. Авторы выделяют гипертензию в активной стадии ретинопатии, преимущественно при тяжелых ее формах; гипертензию в раннем послеоперационном периоде после витрэктомии; глаукому в рубцовую стадию ретинопатии недоношенных и т.н. врожденную глаукому недоношенных, развивающуюся у детей с благоприятными исходами ретинопатии недоношенных I–III степени. Авторы полагают, что последняя форма глаукомы является врожденной, хотя и манифестирующей у недоношенных детей в сроки от 1.5 до 10 мес. жизни [3].
Среди достаточно широкого многообразия глауком, отмеченных у недоношенных детей, мы обратили внимание именно на случаи заболевания, развивающегося у детей с ретинопатией I–III степени, особенно по завершению ее активной стадии (т.н. «врожденная глаукома недоношенных», упомянутая выше). Как правило, у таких больных непосредственная угроза прогрессирования ретинопатии к этому сроку уже миновала, пропорционально степени настороженности и внимания лечащего врача.
Целью исследования явился сравнительный анализ развития и клинического течения глаукомы у недоношенных и своевременно родившихся детей.
Материал и методы. Материалом исследования явились ретроспективный анализ медицинской документации и результаты обследования 108 детей с глаукомой в возрасте от 11 дней до 18 лет, находившихся на лечении в клинике офтальмологии СПбГПМА и отделении микрохирургии глаза ЛОДКБ за последние 10 лет. Из них 81 ребенок (138 глаз; 75%) родился на 25–35 неделях гестации. Эти пациенты составили первую группу. Во вторую вошли остальные 27 детей (49 глаз; 25%), родившиеся в срок.
В обеих группах обследованных преобладали мальчики: среди преждевременно родившихся – 46 (56%), среди детей, родившихся в срок – 19 (70%). При этом глаукома чаще была бинокулярной: 47 (58%) и 20 (74%) соответственно.
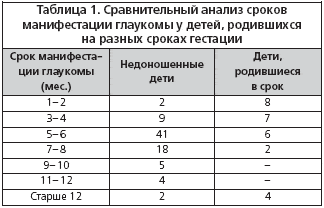
Результаты исследования. В таблице 1 представлен сравнительный анализ сроков манифестации глаукомы у недоношенных детей, по сравнению с временем ее возникновения у детей, родившихся в срок.
Согласно данным литературы, манифестация врожденной глаукомы происходит уже на первых месяцах жизни ребенка [2,5,7], что соответствует и полученным нами результатам обследования детей, родившихся в срок.
Вместе с тем манифестация глаукомы у недоношенных детей в большинстве случаев происходила на 5–8 месяцах жизни от их фактического рождения, т.е. в более поздние сроки, чем у доношенных детей.
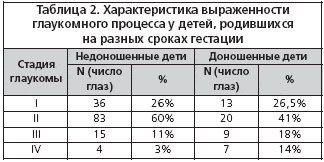
Примечательно, что глаукомный процесс у большинства детей соответствовал I–II стадиям (классификация Е.Е. Сомова, 1992), однако в группе доношенных детей далекозашедшая и терминальная его стадии встречались чаще. В целом, у недоношенных детей глаукома имела несколько меньшую клиническую выраженность, чем первичная врожденная глаукома (табл. 2).
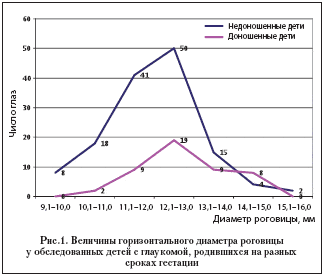
Представляет интерес сравнительный анализ выраженности наиболее значимых клинических проявлений врожденной глаукомы (диаметра роговицы, передне–заднего размера глаза и экскавации диска зрительного нерва (ДЗН)). На рисунке 1 графически представлены сведения о диаметре роговицы у детей, родившихся на разных сроках гестации.
Как видно из графиков, у большинства недоношенных детей горизонтальный диаметр роговицы колебался в диапазоне от 11 до 13 мм. У детей, родившихся в срок, рассматриваемые величины оказались заметно выше: 12–15 мм.
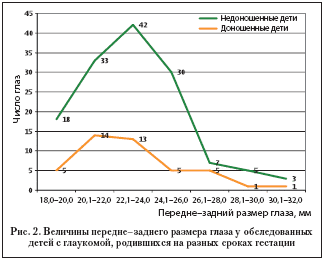
Значения передне–заднего размера глаза (по данным УЗ–биометрии) в обеих группах обследованных детей практически не различались (рис. 2).
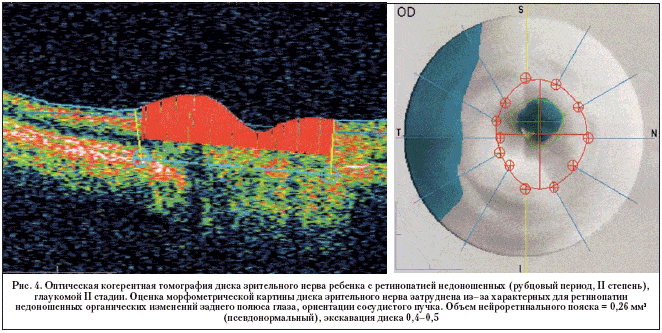
Экскавация диска зрительного нерва в группе преждевременно родившихся детей в большинстве случаев (n=59) была физиологической, либо не превышала 0,5 (рис. 3). Однако точная диагностика выраженности глаукомного процесса у детей с ретинопатией недоношенных представляет определенные трудности, в связи с характерной для ретинопатии деформацией ДЗН, затрудняющей оценку его глаукомной экскавации. Эти же «ретинопатические» изменения ДЗН затрудняют интерпретацию результатов и оптической когерентной томографии (рис. 4).
В то же время у детей, родившихся в срок, одинаково часто наблюдались как нормальные величины экскавации, так и глаукомные изменения ДЗН различной степени выраженности. Рассмотренные обстоятельства также свидетельствуют о менее тяжелом течении глаукомного процесса у недоношенных детей, по сравнению с соответствующими параметрами первичной врожденной глаукомы у детей, родившихся в срок.
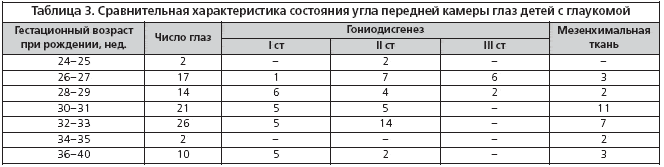
Как известно, основными причинами развития первичной врожденной глаукомы являются различные варианты гониодисгенеза и/или наличие мезенхимальной ткани в углу передней камеры. В ходе эмбрионального развития, приблизительно с 24 недели гестации, происходит постепенное открытие угла передней камеры, дифференцировка трабекулы, Шлеммова канала. На 32–й неделе развития плода в углу передней камеры наиболее выражена мезенхимальная ткань, которая полностью рассасывается к 36–й недели гестации. С 38–й недели угол передней камеры уже практически полностью сформирован.
Нами, по результатам выборочно проведенной гониоскопии (визуализацию затруднял отек роговицы) в группе пациентов, родившихся на 26–27 неделях гестации, преобладали различные варианты гониодисгенеза, преимущественно II и III степени (классификация Э.Г. Сидорова, М.Г. Мирзаянца, 1991) (табл. 3). На более поздних (28–33 нед) – менее грубые варианты гониодисгенеза I–II степеней и закрытие дренажных путей глаза мезенхимальной тканью.
Не обнаружено статистически достоверной зависимости гониоскопической картины от срока гестации на момент рождения ребенка.
Медикаментозная терапия детей с глаукомой традиционно имеет временный и недостаточный эффект. Тем не менее, с учетом возрастных ограничений, нами успешно применены препараты Фотил (Santen) или 0,25%– Тимолол (Rompharm), не запрещенные к применению у детей [1]. При этом комбинированный препарат Фотил, в силу большей концентрации ингредиентов (0,5%–тимолола малеат и 2%–пилокарпина гидрохлорид) и их взаимодействия, закономерно оказался весьма эффективным.
Среди методов хирургического лечения наиболее эффективной остается синусотрабекулэктомия с базальным клапанным ириденклейзисом.
Выводы:
1. Среди детей раннего возраста, в большинстве (81 из 108) случаев глаукома возникает у недоношенных детей.
2. Глаукома чаще развивается у недоношенных мальчиков и чаще бывает двусторонней.
3. Глаукома у недоношенных детей манифестирует на 5–8 месяцах от их фактического рождения, т.е. в более поздние сроки, чем у детей, родившихся в срок. Данный факт необходимо учитывать при диспансерном наблюдении недоношенных детей.
4. Течение глаукомного процесса у детей, родившихся на ранних сроках гестации, имеет меньшую клиническую выраженность, относительно первичной врожденной глаукомы, и характеризуется:
– более редкой встречаемостью III–IV стадий процесса;
– отсутствием выраженного увеличения диаметра роговицы;
– меньшей выраженностью глаукомной нейрооптикопатии;
– лучшей подверженностью лечебным мероприиятиям.

Литература
1. Воронцова Т.Н., Бржеский В.В., Сомов Е.Е. О применении лекарственных препаратов в детской офтальмологической практике // Невские горизонты–2010: Материалы юбилейной научной конференции посвященной 75–летию основания первой в России кафедры детской офтальмологии. – СПб.: «Политехника– сервис», 2010. – Т.1. – С. 191–198.
2. Ерошевский Т.И., Токарева Б.А. Врожденная детская глаукома и ее лечение. – М.: «Медицина», 1971. – 152с.
3. Катаргина Л.А., Коголева Л.В. Клинико–патогенетические особенности глаукомы и гипертензии у детей с ретинопатией недоношенных // Российский офтальмол. журнал. – 2008 – Т.1, № 1. – С.17–21.
4. Сидоренко Е.И. Проблемы врожденной глаукомы // Материалы юбилейной научной конференции «Современные проблемы детской офтальмологии». – СПб., 2005. – С. 101–103.
5. Сидоров Э.Г., Мирзаянц М.Г. Врожденная глаукома и ее лечение. – М.: «Медицина», 1991. – 208с.
6. Сомов Е.Е. Клиническая офтальмология. – М.: «МЕДпресс–информ», 2005. – 392 с.
7. Черкасов И.С. Эффективность хирургического лечения врожденной глаукомы // Офтальмол. журнал. – 1968. – № 4. – С. 252–259.












