Методы: больные с ССГ были разделены на 3 группы в зависимости от уровня пролактина (ПРЛ) и тестостерона (ТН) в сыворотке крови. В 1-ю группу (контроль) включили здоровых женщин с физиологическим уровнем ПРЛ и ТН, не имеющих ССГ; во 2-ю группу – женщин с гиперпролактинемией (ГПРл) и физиологическим уровнем ТН и ССГ; в 3-ю группу вошли женщины с ГПРл, со сниженным уровнем ТН и ССГ. Всем больным определяли уровень гормонов в сыворотке крови (пролактина, тестостерона) методом ИФА, проводили стандартные офтальмологические исследования, а также пробу Ширмера, время разрыва слезной пленки (ВРСП) (проба Норна), исследование липидной структуры мембран эритроцитов и лимфоцитов (in vitro) методом тонкослойной хроматографии. Женщинам с ССГ 2-й и 3-й групп были назначены инстилляции препаратов группы слезозаменителей на 6 мес. Контроль эффективности лечения проводился через 1 мес. и 6 мес. Для коррекции гормонального дисбаланса пациенты с ГПРл (2-й и 3-й группы) получали ингибитор секреции ПРЛ каберголин по рекомендуемой схеме.
Результаты: было обследовано 96 женщин (192 глаза) в возрасте от 16 до 45 лет. В 1-ю группу вошли 36, во 2-ю – 26 , в 3-ю – 24 пациентки. Установлено, что у пациентов с ССГ и гиперпролактинемией на фоне лечения уже через 1 мес. восстановились общая слезопродукция, ВРСП. У больных с гиперпролактинемией и тестостероновой недостаточностью через 1 мес. лечения показатель общей слезопродукции повысился на 24,73%, показатель ВРСП – на 10,54% по сравнению с уровнем до лечения, через 6 мес. лечения данные показатели приблизились к норме. Медикаментозная коррекция гормонального дисбаланса привела к улучшению показателей уровня ПРЛ через 1 мес. лечения и полностью стабилизировала уровень ПРЛ в течение 6 мес. лечения. А уровень ТН достоверно повысился к 6-му мес. на 45,57% по сравнению с уровнем до лечения, но остался сниженным на 15,66% по сравнению с нормой.
Заключение: развитие ССГ при патологической ГПРл у женщин детородного возраста характеризуется нарушением качественного состава слезной пленки. Причем при более выраженном дисбалансе с наличием тестостероновой недостаточности нарушение качественного состава фосфолипидных фракций мембран эритроцитов и лимфоцитов достоверно более выражено и клинически соответствует более тяжелой степени ССГ. Для коррекции требуется проведение медикаментозной терапии длительностью более 6 мес.
Ключевые слова: синдром «сухого глаза», гиперпролактинемия, комплексное лечение синдрома «сухого глаза».
Abstract
Pathogenetically oriented therapy of dry eye syndrome in women of childbearing age in pathological hyperprolactinemia
Ivanova N.V., Chistyakova S.V.
Crimea State medical University named after S.I. Georgievsky, Simferopol
Purpose: to study the clinical effectiveness of complex treatment of the dry eye syndrome on the background of correlation of hormonal disbalance in women with pathologic hyperprolactinemia.
Methods: the patients were divided into 3 groups according to the levels of prolactin (Prl) and testosterone (Tn) in blood serum. 1 st group included healthy subjects, 2 nd one – women with increased level of Prl and normal levels of Tn without dry eye syndrome, 3 rd one – with hyperprolactinemia and desreased level of Tn and with dry eye syndrome.
Each group was examined before the course of treatment, in 1 and 6 months after the treatment. The level of hormones, standard ophthalmological examination, Schirmer and Norn test and evaluation of lipid structure of erythrocyte and lymphocyte membranes by thin layer chromatography were performed. In 2 nd and 3 rd groups tear substitutes were prescribed for 6 months. For correction of hormonal disbalance patients were given the inhibitor of Prl secretion cabergoline.
Results: 96 women (192 eyes) aged from 16 to 45 years old were examined. It was found out that in the 2 nd group total tear production, tear film break-up time, had been restored after 1 month of treatment. In the 3rd group total tear production increased by 24,73% and tear film break-up time raised by 10.54% in one month after the treatment. In 6 months these indices were close to normal ones.
Conclusion: in patients with hyperprolactinemia and normal level of Tn medicamental treatment led to normalization of indices in 6 months. The group of patients with the dry eye syndrome should undergo treatment which lasts more than 6 months.
Key words: dry eye syndrome, hyperprolactinemia, complex treatment of dry eye syndome.
Синдром «сухого глаза» (ССГ), или ксероз роговицы и конъюнктивы, представляет собой комплексное заболевание, которое распространено во всем мире и является актуальной проблемой современной офтальмопатологии [1, 2]. Так, по данным Krenzer K.L. (1999), ССГ страдают от 4 до 12% населения высокоразвитых стран мира [3]. Причем за последние 30 лет частота обнаружения ССГ возросла в 4,5 раза [1–3].
Эндокринная регуляция слезной железы определяется половой диморфной морфологией: у женщин ССГ развивается чаще, чем у мужчин; у лиц мужского пола железы секретируют более высокий уровень IgA и секреторного компонента [4].
Известно, что у лиц женского пола ССГ чаще всего развивается на фоне гормонального дисбаланса, обусловленного беременностью, лактацией, приемом гормональных контрацептивов, менопаузой и проявляется клинически в широком диапазоне от умеренного дискомфорта до боли и повреждения роговицы, ведущего к снижению не только зрения, но и качества жизни пациента [4, 5].
Многочисленными исследованиями доказаны важнейшее участие андрогенов в регуляции секреции, сложного компонентного и биохимического состава слезной жидкости, а также клиническая эффективность заместительной гормональной терапии в лечении ССГ, что подтверждает необходимость комплексного лечения у этой категории пациентов [4–6].
В исследованиях у женщин детородного возраста с патологической гиперпролактинемией нами в 100% случаев был выявлен ССГ разной степени тяжести [1, 2]. Все пациентки находились под наблюдением врача-гинеколога с жалобами на аменорею, бесплодие, нарушение менструального цикла и др.
В контексте нашего исследования особое значение приобретают научные факты, свидетельствующие о том, что гипофизарные факторы приводят к существенной атрофии слезной железы за счет нарушения мембранной структуры ее клеток [1, 2, 7].
Дисбаланс липидного состава мембран эритроцитов и лимфоцитов у больных ССГ характеризуется существенным возрастанием содержания холестерина, а также дисбалансом фосфолипидного спектра – снижением нейтральной категории фосфолипидов – фосфатидилхолина и сфингомиелина, также фосфатидилэтаноламина (кефалина). Расценивая эти изменения как «типовую реакцию» клеток различного гистотипа, можно говорить об увеличении плотности и изменении проницаемости мембран клеток слезных желез и других тканевых структур глаза, обеспечивающих адекватное слезовыделение [8, 9].
Особенности развития ССГ при патологической гиперпролактинемии у женщин детородного возраста изучены недостаточно, не определены факторы риска развития этого заболевания, патогенез, соответственно, особенности лечения и профилактики. Как известно, только применение глазных капель-слезозаменителей не способствует полному исчезновению характерных симптомов, приносящих беспокойство и дискомфорт больным, и требует дополнительного исследования [10, 15].
Целью работы было повысить эффективность лечения ССГ у женщин детородного возраста с патологической гиперпролактинемией путем изучения особенностей развития заболевания и разработки патогенетически ориентированной комплексной терапии.
Методы
Обследовано 96 женщин (192 глаза) в возрасте от 16 до 45 лет, средний возраст составлял 26,1±2,3 года. Больные были разделены по группам исследования в зависимости от уровня пролактина (ПРЛ) и тестостерона (ТН) в сыворотке крови: 1-ю группу (контроль) составили 36 здоровых женщин с физиологическим уровнем ПРЛ и ТН, не имеющих ССГ; 2-ю группу – 26 женщин с гиперпролактинемией (ГПРл), физиологическим уровнем ТН и ССГ; в 3–ю группу вошли 34 женщины с ГПРл, сниженным уровнем ТН и ССГ.
Всем больным определяли уровень гормонов в сыворотке крови (пролактина, тестостерона) методом ИФА [11], проводили стандартные офтальмологические исследования, а также пробу Ширмера [1, 2], пробу Норна (ВРСП) [1, 2], исследовали липидную структуру мембран эритроцитов и лимфоцитов (in vitro) методом тонкослойной хроматографии по Folch J. et al. (1957) [12] в модификации Кобозева Г.В. и соавт. (1989) [13]. Мембраны эритроцитов выделяли по методу Сербиновой Т.А. [14]. Мембраны лимфоцитов получали по методу Кобозева Г.В. и соавт. (1989) [13].
Женщинам с ССГ (2-я и 3-я группы) были назначены инстилляции препаратов группы слезозаменителей – лубрикантов высокой плотности по 1 кап. 2-3 р./сут в течение 6 мес. Контроль эффективности лечения проводился через 1 и 6 мес. При более выраженной клинике ССГ в комплекс лечения были включены топические нестероидные противовоспалительные препараты коротким курсом – 10 дней. Для коррекции гормонального дисбаланса пациенты с ГПРл (2-я и 3-я группы) получали ингибитор секреции ПРЛ (действующее вещество – каберголин, допаминергическое средство, производное эрголина) по рекомендуемой схеме [6].
Статистическую обработку данных проводили с помощью программы Statistic 5.0 for Windows.
Результаты и обсуждение
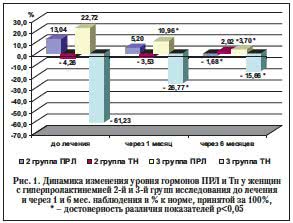
Уровень ПРЛ у больных 2-й и 3-й групп до лечения составлял 294,31±1,21 и 319,49±0,99 мМЕ/мл, что, соответственно, на 13,04 и 22,72% выше по сравнению с контролем (260,35±0,94 мМЕ/мл) (рис. 1).
Через 1 мес. после лечения у больных 2-й и 3-й групп уровень ПРЛ составил 273,88±1,72 и 288,88±0,53 мМЕ/мл, что, соответственно, на 5,20 и 10,96% выше уровня ПРЛ в контрольной группе и на 7,84 и 11,76% достоверно ниже, чем уровень ПРЛ до лечения. Через 6 мес. после лечения во 2-й и 3-й группах уровень ПРЛ составил 255,98±3,78 и 269,99±1,48 мМЕ/мл, что достоверно ниже на 11,36 и 19,02, соответственно, по сравнению с уровнем до лечения. Нужно отметить, что при сравнении уровня гормонов между 2-й группой (ГПРл) и 3-й группой (ГПРл и тестостероновая недостаточность (ТНн)), т. е. с системным гормональным дисбалансом, через 1 и 6 мес. после лечения показатели достоверно различались, причем у больных с ГПРл (2-я группа) были достоверно ближе к норме, чем у пациентов при ГПРл и с ТНн (3-я группа).
Таким образом, через 1 и 6 мес. комплексного лечения уровень гормонов у пациентов с ГПРл и с ГПРл и ТНн достоверно приблизился к норме, но полностью восстановился только через 6 мес. лечения, причем у больных с ГПРл (2-я группа) нормализация показателей произошла гораздо быстрее, чем у пациентов с ГПРл и ТНн (3-я группа).
Уровень ТН у больных 2-й и 3-й групп до лечения составлял 1,89±0,05 и 0,76±0,06 пг/мл, что было достоверно ниже (на 4,26 и 61,23%) по сравнению с 1-й группой (1,98±0,09 пг/мл). Через 1 мес. после лечения у больных 2–й и 3-й групп уровень ТН достоверно повысился – во 2–й группе был в пределах нормы (1,91±0,02 пг/мл) (равный контролю), в 3-й группе повысился на 34,46% по сравнению с уровнем до лечения и составил 1,45±0,03 пг/мл, но оставался сниженным на 26,77% по сравнению с контрольной группой. Через 6 мес. у больных 2-й группы показатель был в пределах нормы (1,94±0,02 пг/мл), а в 3–й группе повысился на 45,57%, что составило 1,67±0,02 пг/мл по сравнению с уровнем до лечения, но еще оставался достоверно ниже нормы (контроля) – на 15,66%.
Анализ данных, представленных на рисунке 1, свидетельствует, что медикаментозная коррекция гормонального дисбаланса приводит к улучшению показателей уровня ПРЛ через 1 мес. лечения и полностью стабилизирует уровень ПРЛ в течение 6 мес. лечения. А уровень ТН достоверно повышался к 6-му мес. на 45,57% по сравнению с уровнем до лечения, но еще оставался сниженным на 15,66% по сравнению с нормой и требовал дальнейшей коррекции.
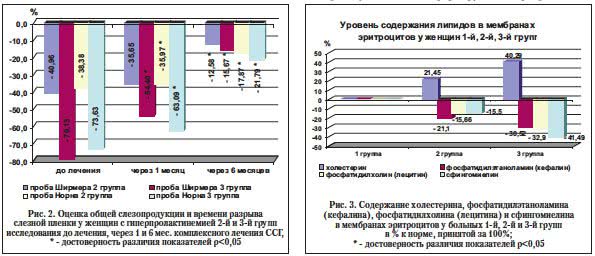
Состояние общей слезопродукции (проба Ширмера) и ВРСП (проба Норна) в динамике комплексного лечения ССГ через 1 и 6 мес. наблюдения у женщин с гиперпролактинемией представлено на рисунке 2.
Уровень общей слезопродукции у женщин с ГПРл 2-й и 3-й групп исследования до лечения составил 9,19±0,24 и 3,40±0,16 мм, что, соответственно, на 40,96 и 79,13% ниже, чем в группе контроля (15,57±0,13 мм). Через 1 мес. после лечения во 2-й и 3-й группах показатели общей слезопродукции повысились на 5,31% (показатель был снижен на 35,65% и составил 10,02±0,21 мм) и на 24,73% (показатель был снижен на 54,40% и составил 7,1±0,22 мм) соответственно по сравнению с уровнем до лечения. Через 6 мес. лечения уровень общей слезопродукции во 2-й и 3-й группах повысился на 28,38 и 63,46% и составил 13,61±0,19 и 13,13±0,21 мм соответственно, но оставался еще сниженным на 12,58 и 15,67% соответственно по сравнению с уровнем до лечения.
Как показано на рисунке 2, показатель ВРСП у женщин с ГПРл 2-й и женщин с ГПРл и сниженным уровнем ТН (3-я группа) до лечения составил 7,87±0,11 и 3,44±0,15 сек., был снижен на 38,38 и 73,63% соответственно по сравнению с 1-й группой (12,76±0,23 сек.). Через 1 мес. лечения показатель ВРСП у женщин 2-й группы повысился на 2,41% (стало 8,17±0,13 сек.) по сравнению с показателем до лечения, но достоверной разницы не получено; достоверно повысился на 10,54% (стало 4,71±0,12 сек.) у женщин 3-й группы.
Через 6 мес. лечения ВРСП у больных 2-й группы увеличилось на 20,51%, что соответствовало норме (контролю) и составило 10,48±0,15 сек., но оставалось сниженным на 17,87%. В 3-й группе показатель повысился на 51,84% (стало 9,98±0,18 сек.) по сравнению с уровнем до лечения, но тем не менее оставался на 21,79% достоверно ниже контроля (нормы, принятой за 100%).
Слезозаменители, которые благодаря своей структуре и молекулярному весу сохраняются на поверхности глазного яблока, смазывая поверхность глаза, улучшают питание роговой оболочки и конъюнктивы, а также после взаимодействия с естественной слезой человека и поверхности глаза, превращаясь в гель, удлиняют время увлажнения поверхности глазного яблока. У пациентов 2-й группы улучшились показатели уровня общей слезопродукции и ВРСП после 1 мес. лечения, а после 6 мес. лечения эти показатели приблизились к норме. У женщин с выраженным гормональным дисбалансом (3-я группа) показатели уровня общей слезопродукции и ВРСП через 1 мес. лечения повысились на 24,73 и 10,54% по сравнению с уровнем до лечения, соответственно, а через 6 мес. были близки к нормальным.
Данные исследования in vitro липидной структуры мембран эритроцитов и лимфоцитов в сыворотке крови у женщин с ССГ и патолологической ГПРл детородного возраста представлены на рисунках 3 и 4.
У больных 1-й группы показатель холестерина составляет 24,19±0,81%, у больных 2-й и 3-й групп (29,38±1,29 и 33,94±1,27%) показатель повышен на 21,45 и 40,29% соответственно по сравнению с нормой, р<0,01 (рис. 3). Липидный состав мембран эритроцитов у больных с ССГ характеризуется существенным возрастанием уровня холестерина, что свидетельствует об увеличении жесткости мембран и уменьшении деформируемости эритроцитов.
Анализ данных на рисунке 3 свидетельствует о том, что содержание кефалина в мембранах эритроцитов у больных 1-й группы было 31,83±1,73%, а у больных 2-й и 3-й групп данный показатель (25,12±1,22 и 22,12±1,01%) был снижен на 21,10 и 30,52% по сравнению с контрольной группой. Причем чем более выражен дисбаланс гормонов, в частности при ГПРл (2-я группа) и при ГПРл и ТНн (3-я группа), тем достоверно больше снижен данный показатель.
Установлено также (рис. 3), что у больных 2-й и 3-й групп имеет место снижение уровня лецитина в мембранах эритроцитов на 15,66 и 32,90% (28,65±1,02 и 22,78±0,81%) соответственно по сравнению с группой контроля, р<0,01.
Обращает на себя внимание, что наличие у больных ССГ характеризуется статистически значимым увеличением дисбаланса глицерофосфолипидного (по содержанию фосфатидилхолина) спектра мембран эритроцитов в зависимости от уровня гормонального дисбаланса (содержания пролактина и тестостерона).
В результате исследований установлено (рис. 3), что содержание в мембранах эритроцитов сфингомиелина у больных 2-й и 3-й групп снижено на 15,50 и 41,49% (11,38±0,65 и 7,88±0,48%) соответственно по сравнению с нормой, р<0,01. Значит, степень снижения показателя достоверно зависит от степени гормонального дисбаланса: при ГПРл (2-я группа) и ГПРл с ТНн (3-я группа) показатель содержания сфингомиелина в мембранах эритроцитов достоверно снижен. Результаты исследования содержания холестерина, фосфатидилэтаноламина (кефалина), фосфатидилхолина (лецитина) и сфингомиелина в мембранах лимфоцитов у исследуемых женщин 1-й, 2-й и 3-й групп представлены на рисунке 4.
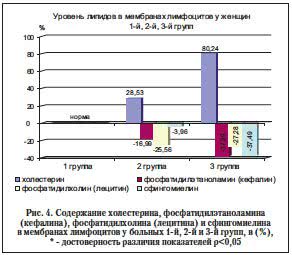
Как видно на рисунке 4, у больных 1-й группы (контроль) уровень холестерина в мембранах лимфоцитов был 20,53±0,88%, у больных 2-й группы он был повышен на 28,53% и составил 26,38±1,29% (р<0,05) по отношению к контрольной группе. В 3-й группе показатель был повышен на 80,24% и составил 37±1,55% (р<0,01) к группе контроля. То есть липидный состав мембран лимфоцитов у больных с ССГ характеризуется существенным возрастанием содержания холестерина, что свидетельствует об увеличении жесткости мембран и, как следствие, формировании условий для нарушения функциональной активности мембранных ферментных систем и развития иммунного дисбаланса в целом, причем уровень снижения показателя зависит от уровня гормонального дисбаланса. У больных с ГПРл (2-я группа) показатель достоверно выше на 28,53% по сравнению с больными с ССГ без гормонального дисбаланса (1-я группа), а у больных с ГПРл и ТНн показатель достоверно выше еще на 51,71%, чем у больных 2-й группы.
Анализ данных на рисунке 4 свидетельствует о том, что содержание фосфатидилэтаноламина (кефалина) в мембранах лимфоцитов у больных 2-й и 3-й групп (28,62±1,35 и 21,41±0,81%) достоверно ниже соответственно на 16,99 и 37,89% к норме (34,47±1,33%), р<0,01. Это свидетельствует о том, что дисбаланс фосфатидилэтаноламиновой фракции фосфолипидов, помимо клеточных мембран эритроцитов, имеет место и в мембранах лимфоцитов.
Установлено (рис. 4), что в мембранах лимфоцитов у больных 2-й и 3-й групп выявлено снижение содержания фосфатидилхолина (лецитина) на 25,56 и 27,28% (что составило 30,5±1,27 и 29,79±1,69%) соответственно к норме, принятой за 100%, и зависит от степени гормонального дисбаланса: чем более выражен дисбаланс (при ГПРл – 2–я группа больных и в сочетании с ТНн – 3-я группа больных), тем больше снижен показатель. Содержание (рис. 4) в мембранах лимфоцитов сфингомиелина у больных 2-й и 3-й групп снижено на 3,96 и 37,49% и составляет 15,5±0,87 и 10,01±0,55% соответственно к группе контроля, р<0,01, зависит от уровня нарастания гормонального дисбаланса (ГПРл (2-я группа) и ТНн (3-я группа)).
Таким образом, ССГ формируется на фоне дисбаланса качественного состава фосфолипидных фракций мембран лимфоцитов (включая фосфатидилхолиновую фракцию), что можно рассматривать как признак активации ПОЛ – важного неспецифического патогенетического механизма многих заболеваний.
Заключение
Установлено, что комплексная терапия (лечение ССГ и коррекция гормонального дисбаланса) приводит к улучшению показателей уровня ПРЛ через 1 мес. лечения и полностью стабилизирует показатель уровня ПРЛ в течение 6 мес. лечения, а уровень ТН достоверно повышается на 45,57% к 6-му мес. лечения, но остается сниженным на 15,66% по сравнению с таковым у здоровых людей и требует дальнейшей коррекции лечения и контроля. Уже через 1 мес. лечения уровень общей слезопродукции и ВРСП у пациентов 2-й группы восстановились, а после 6–ти мес. лечения приблизились к норме. У женщин с выраженным гормональным дисбалансом (3-я группа) уровень общей слезопродукции и ВРСП через 1 мес. лечения достоверно повысились на 24,73 и 10,54% по сравнению с уровнем до лечения соответственно, а через 6 мес. эти показатели только приблизились к норме. Для окончательной нормализации показателей общей слезопродукции и ВРСП необходима дальнейшая комплексная терапия.
Развитие ССГ при патологической ГПРл у женщин детородного возраста характеризуется нарушением качественного состава слезной пленки. Причем при более выраженном дисбалансе с наличием тестостероновой недостаточности нарушение качественного состава фосфолипидных фракций мембран эритроцитов и лимфоцитов достоверно более выражено и клинически соответствует более тяжелой степени ССГ. При этом увеличивается жесткость мембран эритроцитов и лимфоцитов, и, как следствие, формируются условия для нарушения функциональной активности мембранных ферментных систем, и развивается иммунный дисбаланс в целом, который зависит от уровня гормонального дисбаланса.
Литература
1. Бржеский В.В. Роговично-конъюнктивальный ксероз (диагностика, клиника, лечение) / В.В. Бржеский, Е.Е. Сомов. Изд. 2-е, перераб. и доп. Спб.: Левша, 2003. 120 с.
2. Жабоедов Г.Д., Киреев В.В. Синдром «сухого глаза»: клиника, диагностика, лечение (учеб. метод. рекоменд.). К., 2006. 24 с.
3. Krenzer K.L. et al. Comparative signs and symptoms of dry eye in primary and secondary Sjogren’s syndrome and meibomian gland disease// Invest. Ophthalmol. Vis. Sci. 1999. Vol. 40. P. 542.
4. Егоров Е.А. Офтальмологические проявления общих заболеваний (Руководство для врачей) / Е.А. Егоров, Т.В. Ставицкая, Е.С. Тутаева. М.: ГЭОТАР-Медиа, 2006. 590 с.
5. Калинин А.П. Офтальмоэндокринология / А.П. Калинин, В.П. Можеренков, Г.Л. Прокофьева. М. Медицина, 1999. 159 с.
6. Дедов И.И. Синдром гиперпролактинемии / И.И. Дедов, Г.А. Мельниченко, Т.И. Романцова. М., 2004. 254 с.
7. Глазные симптомы, синдромы, болезни: Справочник / под ред. Р.И. Коровенкова. СПб.: Химиздат, 2001. 427 с.
8. Иванова Н.В. Изменение липидной структуры мембран эритроцитов и лимфоцитов у больных с синдромом «сухого глаза» и патологической гиперпролактинемией / Н.В. Иванова, С.В. Чистякова // Офтальмологический журнал. 2011. № 1. С. 24–29.
9. Шамшинова А.М. Функциональные методы исследования в офтальмологии / А.М. Шамшинова, В.В. Волков. М.: Медицина, 1998. 415 с.
10. Иванова Н.В. Клиническая эффективность комплексного лечения синдрома «сухого глаза» и динамика зрительных нарушений у женщин детородного возраста с патологической гиперпролактинемией / Н.В. Иванова, С.В. Чистякова // Таврический медико-биологический вестник. 2012. Т. 15. Ч. 3 (59). № 3. С. 55–60.
11. Егорова М.О. Биохимическое обследование в клинической практике. М.: Практ. медицина. 2008. 144 с.
12. Folch J. A. Chem Simple method for isolation and purification of total lipids from animal tissues / J. A. Folch, M. Less, G. H. Sloan-Stantey // J. Biol. 1957. Vol. 226. № 2. P. 497.
13. Кобозев Г.В. и др. Определение состава фосфолипидов клеточных мембран у велосипедистов-стайеров / // Теория и практика физической культуры. 1989. № 10. С. 57–59.
14. Сербинова Т.А. Изменение конформации белков и содержание липидов в мембранах эритроцитов при действии поверхностно-активных веществ / Т.А. Сербинова, П.С. Васильев // Гематология и трансфузиология. 1991. № 7. С. 36–37.
15. Иванова Н.В. Значение гормональных факторов в развитии синдрома «сухого глаза» при патологической гиперпролактинемии у женщин детородного возраста: Мат-лы науч.-практ. конф. офтальмологов с межд. участием [«Филатовские чтения»] (Одесса, 24-25 мая 2012 г.) / Н.В. Иванова, С.В. Чистякова. Одесса, 2012. С. 16–17.












