hypertension secondary to uveitis in patients
with chronic uveitis.
E. S. Novitskaya
Mechnikov St Petersburg State Medical Academy
Purpose: To improve early differential diagnosis and treatment of uveitic glaucoma and ocular hypertension in patients with chronic uveitis
Materials and methods: We examined 97 patients with chronic uveitis and increased IOP (124 eyes). The follow up period was between 6 month and 2 years.
Results: In the majority of cases we observed persistent ocular hypertension in patient who had fewer signs or the complete absence of inflammation (respectively, 70,5% and 68,8%). During the initial examination we identified glaucoma secondary to uveitis in 12.1%. During a follow up of the patients, with ocular hypertension due to uveitis (84 eyes), glaucoma developed in 24 eyes.
Our data suggests that statistic perimetry and laser retinal tomography with HRT II may have limitations in patients with chronic uveitis with a rapid opacification of refractive media. Due to opacification of the refractive media it was impossible to carry out the dynamic laser retinomography investigation of optic disc in 20,8% and computer statistic perimetry produced doubtful data in 25,0%. This is despite an adequate visual acuity and a possibility of a detailed biomicroophthalmoscopical investigation of the optic disc.
The patients, with a persistent hypertension, who received aqueous suppressants developed glaucoma in 16.7%. In contrast, the patient without local IOP –lowering therapy developed glaucoma in 78,6%. The patients, with frequent transient episodes of increased IOP, who received aqueous suppressants, developed no glaucoma. In group without preventive therapy glaucoma occurred in 34,8%. These results suggest that the patients with chronic uveitis with ocular hypertension secondary to uveitis should be treated with local IOP lowering agents.
Постувеальная глаукома (ПУГ) – это тяжелое осложнение увеита, частота развития которого составляет от 10 до 60% в различных этиопатогенетических группах увеитов (Денисова Е.В., 2003; Катаргина Л.А. и соавт., 2000; Foster S. C.,1999).
Развитие ПУГ приводит к снижению зрения и инвалидизации больных в молодом трудоспособном возрасте, в связи с этим представляет определенную социальную проблему. В России больные с этой патологией составляют 24–40% от всех нозологических форм глаукомы (Скрипка В.К., 1979; Майчук Ю.Ф., 1985; Либман Е.С. и соавт., 2000).
Повышение ВГД у больных хроническими увеитами характеризуется разнообразием этиологических факторов и патогенетических механизмов и может быть как проявлением увеальной офтальмогипертензии, так и постувеальной глаукомы (Данчева Л.Д., 1983; Устинова Е.И., 1988, 2002; Foster S.C., 1999; Kok H., 2002). Различия между постувеальной глаукомой и увеальной офтальмогипертензией состоят в наличии или отсутствии соответствующих изменений зрительного нерва и поля зрения (Волков В.В., 2001; Волков В.В. и др., 1985; Устинова Е.И., 2002; Foster S.C., 1999).
Исследования, посвященные особенностям ведения больных увеитами, сопровождающимися офтальмогипертензией, прогнозированию развития постувеальной глаукомы и медикаментозному лечению данной патологии относительно немногочисленны, а целенаправленное изучение этого вопроса у больных хроническими увеитами практически не проводилось.
В то же время дополнительная потеря зрения у больных хроническими увеитами, обусловленная постувеальной глаукомой, определяемая у 10–20% пациентов при различных формах увеита (Panek W.C., 1990), диктует необходимость ранней дифференциальной диагностики с использованием современных офтальмологических методов.
Целью нашего исследования явилась ранняя дифференциальной диагностика постувеальной глаукомы и увеальной офтальмогипертензии, а также совершенствование медикаментозного лечения данных пациентов.
Материалы и методы
Исследуемую группу составили 97 больных (124 глаза) хроническими увеитами с повышением офтальмотонуса. Туберкулезная этиология процесса была подтверждена у 18 пациентов, токсоплазмозная – у 10, герпетическая – у 18, лептоспирозная – у 1, у 10 пациентов увеит сочетался с системными заболеваниями соединительной ткани, в 50 случаях этиологический фактор выявить не удалось. Всем пациентам проводилось комплексное офтальмологическое обследование, включавшее визорефрактометрию, биомикро–, гонио– и офтальмоскопию, тонометрию, тонографию, компьютерную статическую и традиционную кинетическую периметрию, пахиметрию, А– и В–сканирование, при достаточной прозрачности сред и остроте зрения – морфометрическое исследование диска зрительного нерва (ДЗН) с помощью лазерного ретинотомографа HRT–II. Диагноз ПУГ ставился при наличии характерных глаукомных изменений диска зрительного нерва и/или поля зрения. Остальным больным ставился диагноз вторичной офтальмогипертензии. Период наблюдения составил от 6 месяцев до 2 лет.
Результаты
В ходе клинического наблюдения за группой больных хроническими увеитами, сопровождающимися повышением офтальмотонуса (97 человек, 124 глаза), в связи с различной динамикой состояния офтальмотонуса нам удалось выделить 3 подгруппы пациентов.
В первую подгруппу вошли больные с повышением ВГД в период выраженной активности воспаления сосудистого тракта и снижением ВГД на фоне противовоспалительного лечения и/или лазерной иридэктомии и уменьшения признаков воспаления – 43 человека, 52 глаза (41,9%).
Во вторую подгруппу были включены пациенты со стойким повышением ВГД как в начале наблюдения, так и на фоне лечения, несмотря на выраженное уменьшение воспалительных явлений в глазу – 30 человек, 40 глаз (32,3%).
Третья группа была представлена пациентами, у которых ВГД повышалось в дальнейшем, после того как активность воспалительного процесса была подавлена –24 человека, 32 глаза (25,8%).
Основными причинами повышения ВГД у больных с выраженным воспалением в сосудистом тракте, по нашему мнению, были временные воспалительные изменения дренажного аппарата в виде отека, отложения пигмента, закупорки экссудатом, тотальные задние синехии с формированием зрачкового блока, гиперсекреция и изменение состава вырабатываемой внутриглазной жидкости.
У пациентов с повышением офтальмотонуса на фоне уменьшения или отсутствия воспалительных явлений в глазу мы чаще находили грубые постоянные поствоспалительные изменения в переднем отрезке глаза, способствующие ретенции оттока внутриглазной жидкости: тотальные и обширные трапецевидные гониосинехии, закрывающие более половины радужно–роговичного угла (РРУ), выраженную экзогенную пигментацию, неоваскуляризацию радужно–роговичного угла, тотальные задние синехии в сочетании с множественными гониосинехиями, десцеметоподобные мембраны, гранулемы радужно–роговичного угла. Отсутствие грубых патологических изменений в углу передней камеры глаза и длительная терапия глюкокортикостероидами среди пациентов 2 и 3 подгрупп, а также нормализация офтальмотонуса в течение 2 – 3 недель на фоне уменьшения дозы или отмены глюкокортикостероидов позволило в 9,7 % случаев предположить повышение внутриглазного давления гипертензивным действием стероидных препаратов. Причиной высокого уровня офтальмотонуса у пациентов без видимых грубых поствоспалительных изменений РРУ, несмотря на отмену глюкокортикостероидов, мы связываем с возможным развитием постоянных органических изменений в дренажной системе на микроскопическом уровне.
За весь период наблюдения среди всех пациентов с нарушением офтальмотонуса были выделены пациенты со стойкой (43,5%) и нестойкой увеальной офтальмогипертензией (46,8%), а также стероидзависимым повышением ВГД (9,7%). При этом основная часть стойкого повышения офтальмотонуса регистрировалась в группах пациентов с уменьшением признаков воспаления (70,5%) и отсутствием воспалительных явлений в глазу (68,8%).
Транзиторные подъемы ВГД в большинстве случаев регистрировались у больных с выраженным воспалением в сосудистом тракте – 92,3%, а стойкое повышение офтальмотонуса у этих пациентов сформировалось уже после длительного периода нормализации ВГД (от 5,5 недель до полугода).
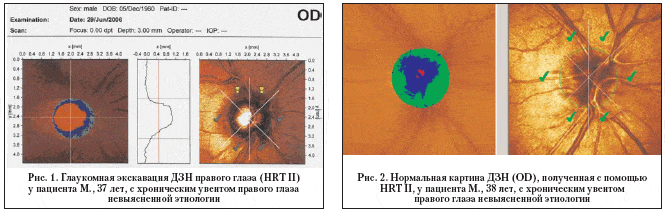
Характерные изменения ДЗН, поля зрения (по данным кинетической и центральной статической компьютерной периметрии), данных гониоскопии, тонометрии, тонографии позволили в 12,1% случаев среди всех пациентов с повышенным ВГД при первичном обследовании диагностировать постувеальную глаукому (рис. 1). В группе больных со стойким повышением офтальмотонуса диагноз постувеальной глаукомы был поставлен в 18,5% случаев. Среди больных с транзиторным повышением ВГД, у которых ретроспективно уже отмечались эпизоды офтальмогипертензии, постувеальная глаукома составила 8,6%.
Мы проанализировали результаты наблюдения за пациентами с увеальной офтальмогипертензией – 84 глаза, из них – 44 со стойким и 40 с нестойким повышением офтальмотонуса. Срок наблюдения за больными составил от 6 месяцев до 2 лет.
В ходе исследования появление признаков глаукомы среди всей обследуемой группы было зарегистрировано в 24 глазах. В 60 глазах с повышением без характерных изменений ДЗН (в том числе при ретинотомографическом исследовании) и поля зрения мы ставили диагноз увеальной офтальмогипертензии (рис. 2).
При этом мы выявили, что среди пациентов со стойкой гипертензией, которые не получали местной гипотензивной терапии признаки постувеальной глаукомы появились в 78,6% случаев (11 глаз), у больных с гипотензивной терапией в – 16,7% (5 глаз). За весь период наблюдения среди пациентов с частыми транзиторными повышениями ВГД, получавшими профилактическое лечение местными гипотензивными средствами, признаков постувеальной глаукомы зарегистрировано не было (0,0%). В то же время у больных с нестойкими эпизодами офтальмогипертензии без профилактического лечения постувеальная глаукома развилась в 8 глазах (34,8 %).
Анализируя полученные результаты, можно говорить о необходимости назначения гипотензивной терапии у больных хроническими увеитами со стойкой увеальной офтальмогипертензией и повторяющимися транзиторными повышениями ВГД в целях профилактики развития постувеальной глаукомы.
Следует отметить, что в 11 глазах (45,8%), из всех 24 глаз с развитием постувеальной глаукомы из увеальной гипертензии, появление характерных изменений ДЗН, не определяемых офтальмоскопически, было зафиксировано с помощью HRT II. В 6 глазах (25,0%) глаукомные изменения ДЗН выявлялись как офтальмоскопически, так и с помощью HRT II. К сожалению, в 5 глазах (20,8%) лазерное ретинотомографическое исследование в динамике выполнить не удалось в связи с помутнением оптических сред, несмотря на достаточную остроту зрения (0,1–0,4) и возможное проведение тщательного биомикроофтальмоскопического исследования ДЗН в динамике, которое подтвердило глаукомные изменении ДЗН. Компьютерная статическая периметрия выявила характерные глаукомные изменения полей зрения без прогрессирующих изменений экскавации ДЗН (у пациентов с ассиметричными картинами экскавации обоих глаз) и помутнений оптических сред в 2 глазах, 8,3% (рис. 3). В 25,0 % (6 глаз) результаты компьютерной статической периметрии были недостоверными из–за помутнений оптических сред глаза.
Выводы
1. Стойкая увеальная офтальмогипертензия у больных хроническими увеитами достоверно чаще регистрируется на фоне уменьшения воспалительных явлений в сосудистом тракте (70,0%) или повышения офтальмотонуса при отсутствии признаков воспаления (68,8%). Транзиторный характер повышения ВГД у больных хроническими увеитами в большинстве случаев (92,3%) возникает в период выраженных воспалительных явлений.
2. Развитие постувеальной глаукомы при хронических увеитах происходит как у пациентов со стойким повышением ВГД – 18,5% случаев, так и на фоне транзиторных повторяющихся подъемов офтальмотонуса – 8,6%
3. Назначение профилактической местной гипотензивной терапии у больных хроническими увеитами со стойкой увеальной офтальмогипертензией уменьшает риск развития постувеальной глаукомы в 4,7 раза и предотвращает развитие глаукомных изменений у больных с транзиторными повышениями ВГД.
4. Такие современные методы, как статическая компьютерная периметрия и лазерная ретинальная томография с использованием HRT II, являются высокоинформативными методами в дифференциальной диагностике постувеальной глаукомы и увеальной офтальмогипертензии, но имеют ограниченное применение у больных хроническими увеитами в динамике в связи с быстро прогрессирующими помутнениями оптических сред глаза.

Литература
1. Волков В.В., Сухинина Л.Б., Устинова Е.И. Глаукома. Преглаукома. Офтальмогипертензия: дифференциальный диагноз.– Л.: Медицина.– 1985.– 216 с.
2. Волков В.В. Значимость различных факторов риска в частоте возникновения открытоугольной глаукомы// Глаукома и другие проблемы офтальмологии. Сб. науч. тр.– Тамбов, 2005. – С. 9–16.
3. Данчева Л.Д. Ранняя диагностика и лечение увеальной глаукомы// Офтальмол. журн.– 1983.– № 4.– С. 195–198.
4. Денисова Е.В., Катаргина Л.А. Медикаментозное лечение постувеальной глаукомы у детей// Глаукома. Проблемы и решения. Материалы Всероссийской научно–практической конференции 23–25 ноября 2004 г. –М., –2004 г. –С. 187–189.
5. Скрипка В.К. Вторичная глаукома при заболеваниях переднего отдела сосудистого тракта// Офтальм. журн. –1979. –№ 4. –С. 198–201.
6. Либман Е.С., Шахова Е.В. Состояние и динамика слепоты и инвалидности вследствие патологии органа зрения в России// VII Всесоюз. съезд офтальмологов. Тез. докл. –М., 2000. –Т. 2. –С. 209–214.
7. Майчук Ю.Ф. Эпидемиология и профилактика слепоты в мире// Обзорн. информ. –М., –1985 –С. 1–36.
8. Устинова Е.И. Туберкулез глаз и сходные с ним заболевания. –СПб.: Левша – СПб. –2002. –276 с.
9. Foster C.S., Havrilikova K., Tugal–Tutkun I. et al. Secondary glaucoma in patients with juvenile rheumatoid arthritis // Acta Ophthalmol.. – Vol. 78. – P. 576–578.
10. Kok H., Barton K. Uveitic glaucoma// Ophthalmol. Clin. N. Am. – 2002. – Vol. 15. – №3. – P. 375–387.
11. Panek W.C., Holland G.N., Lee D.A., Christensen R.E. Glaucoma in petients with uveitis // Br. J. Ophthalmol. – 1990. – Vol. 74. №4.– P. 223–227.












