A.Yu. Slonimskii, Yu.B. Slonimskii, S.S. Dolgii
Department of Ophthalmology of FUV of Russian State Medical University Ophthalmologic Clinical Hospital, Moscow
Article describes indications for penetrating keratoplasty, surgical techniques, standards for postoperative treatment and possible complications. All data is based on the author’s clinical experience.
Многие заболевания переднего отрезка глазного яблока нередко приводят к гнойным язвам роговицы с последующим ее расплавлением и перфорацией. Прогноз в этих случаях очень тяжелый: либо происходит заживление с образованием васкуляризированных адгезивных бельм и развитием вторичной глаукомы (часто со стафиломой роговицы), либо произошедшая перфорация приводит к субатрофии и атрофии глазного яблока при эндофтальмите.
В настоящее время отмечается увеличение частоты тяжелых бактериальных язв, акантамебных кератитов, связанных с ношением контактных линз, грибковых и герпетических кератитов, а также поражений роговицы, обусловленных гонококковой и хламидийной инфекцией. Применение даже самой современной медикаментозной терапии часто оказывается малоэффективным, и единственным способом спасения глазного яблока является сквозная субтотальная (или тотальная) трансплантация роговицы.
При гнойных процессах роговицы различного генеза в терминальной стадии возможности реконструкции глазного яблока с получением удовлетворительных зрительных функций крайне ограничены или полностью отсутствуют. Однако при сохранении светоощущения (в идеальном случае светоощущения с правильной светопроекцией) офтальмохирург должен сделать все от него зависящее для сохранения глаза как органа и, может быть, возвращения определенных зрительных функций.
Показаниями к сквозной пересадке роговицы при гнойных процессах переднего отрезка глазного яблока являются:
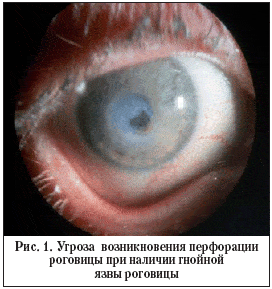
1. перфорация роговицы или угроза ее возникновения при наличии гнойной язвы роговицы (рис. 1);
2. центральные глубокие язвы роговицы с прогрессированием процесса (рис. 2);
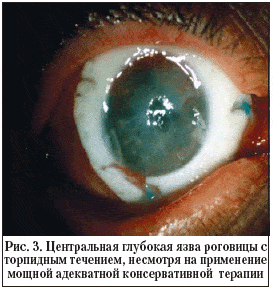
3. центральные глубокие язвы роговицы с торпидным течением, несмотря на применение мощной адекватной консервативной терапии (рис. 3).
Показаниями к реконструктивной сквозной кератопластике являются:
1. обширные гнойные язвы роговицы с захватом лимба более чем в одном квадранте (например, акантамебная язва роговицы, рис. 4);
2. гнойные расплавления роговицы (например, грибковая язва роговицы, рис. 5).
Предоперационная подготовка больных
При подготовке больных к сквозной кератопластике мы проводим полное офтальмологическое обследование. При показаниях к срочному проведению сквозной кератопластики в тех случаях, когда в этот момент отсутствует подходящий свежий (неконсервированный) донорский материал, мы рекомендуем проводить биопокрытие роговицы, применяя консервированную роговицу с каймой склеры.
Для операции биопокрытия роговицы мы используем размоченную лиофилизированную кадаверную роговицу с каймой склеры, применяя тугое пришивание ее к конъюнктиве больного глаза 8 узловыми швами и непрерывным швом 8/0 – виргинский шелк (рис. 6).
Сразу после получения подходящего свежего донорского материала мы снимаем биопокрытие и проводим сквозную кератопластику. Донорский материал проверяется на наличие ВИЧ–инфекции, гепатитов В и С, сифилиса.
Существуют принятые во всем мире противопоказания для использования донорской роговицы – смерть донора от инфекционных заболеваний, злокачественных новообразований, по неизвестной причине и др. Качество донорского материала определяется с помощью биомикроскопии и роговичной эндотелиальной микроскопии. Критерии для отбора донорского материала при проведении срочных трансплантаций роговицы при острых гнойных процессах остаются неизменно строгими. Единственным отличием является некоторое расширение диапазона возраста донора – до 65–70 лет.
Техника операции
Все операции сквозной пересадки роговицы при гнойных процессах переднего отрезка глазного яблока носят реконструктивный характер. Учитывая болезненность подобных реконструктивных вмешательств (манипуляции на радужке, в зоне лимба, разделение передних и задних синехий и т.п.), а также частый алкогольный анамнез больных и сопутствующую соматическую патологию, все сквозные пересадки роговицы должны проводиться под общим внутривенным и местным обезболиванием. Рекомендуется применять крылонебную анестезию раствором лидокаина 2–4% и избегать ретробульбарной анестезии при наличии перфорации роговицы или ее угрозы.
Ход операции
– Установка блефаростата и взятие верхней прямой мышцы на уздечный шов.
– Наметка роговицы больного с помощью трепана без прорезания насквозь.
– Вырезание и удаление сквозного диска роговицы по намеченной линии с помощью алмазного лезвия и роговичных ножниц.
– Проведение при необходимости следующих манипуляций: разделение передних и задних синехий, гониосинехий, удаление ретрокорнеальных и эпихрусталиковых мембран, проведение иридэктомий, формирование зрачка.
– При наличии значительных помутнений в хрусталике мы рекомендуем его экстракапсулярное удаление с одномоментной внутрикапсульной имплантацией заднекамерной ИОЛ. При артифакии с наличием заднекамерной ИОЛ мы рекомендуем оставлять линзу на месте в случае ее правильного и стабильного положения. При артифакии с наличием переднекамерной ИОЛ (чаще всего встречаются зрачковые линзы Т–19, Т–03 – «Спутник») мы рекомендуем проводить ее удаление. При операции на уже афакичном глазу (в случаях отсутствия элементов капсулярной опоры) мы рекомендуем проводить частичную переднюю витрэктомию. В подобных случаях в ходе сквозной пересадки роговицы мы не рекомендуем проводить вторичную имплантацию ИОЛ.
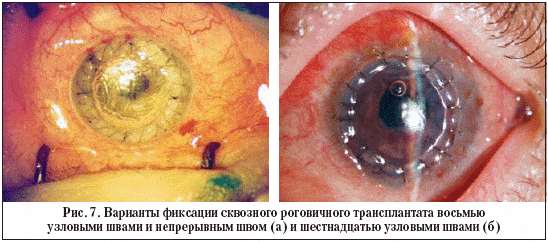
– В трепанационное ложе помещается заранее приготовленный сквозной роговичный донорский трансплантат и пришивается (рис. 7).
В ходе реконструктивной сквозной кератопластики при гнойных процессах большое значение имеет применение вискоэластических субстанций, которые используются для облегчения хирургу разделения передних синехий и вырезания патологически измененной роговицы, спаянной с подлежащими структурами.
Во всех случаях мы используем донорский трансплантат, больший по диаметру на 0,5 мм, чем ложе реципиента. Размер ложа реципиента всегда составляет 8,0 мм и более.
При полном гнойном расплавлении роговицы до лимба диаметр донорского трансплантата составляет 10–11 мм. Надо отметить, что в этих случаях прогноз прозрачного приживления тотального трансплантата особенно пессимистичен, однако вероятность сохранения глаза как органа весьма высока.
Послеоперационное ведение больных и лечение осложнений
После операции больному рекомендуется постельный режим не менее 4 ч. Через 4–5 часов после операции мы производим смену повязки и первую инстилляцию капель, содержащих Дексаметазон или Бетаметазон в сочетании с Флоксалом. Можно использовать комбинированные капли, глюкокортикоид в сочетании с антибиотиком широкого спектра действия. На следующий день после операции повязка снимается и больше не накладывается.
Рекомендуется назначать эпителизирующие, кератопротекторные и слезозамещающие средства с первых дней после операции. Обычно мы используем один из следующих препаратов: Корнерегель, глазной гель Актовегин, Солкосерил, Видисик, и т.п.
Внутримышечно и/или внутривенно антибиотики после операции назначаются в течение 5–7 дней.
За 3–4 дня после операции роговичный синдром практически исчезает. В течение первого месяца после операции мы рекомендуем использовать указанные препараты (Флоксал, Корнерегель, Видисик и др.) 4–6 раз в день. В течение 2–го месяца – 3–4 раза в день, затем 2–3 раза в день. В течение 4–го месяца больной закапывает капли 1–2 раза в день, после чего вышеуказанные препараты отменяются.
В случаях возникновения реакции отторжения трансплантата, которая проявляется возникновением отека и появлением преципитатов на эндотелии, рекомендуется вновь назначить частые (6–8 раз в день) инстилляции стероидов и антибиотиков. В особо тяжелых случаях рекомендуется назначать прием стероидов и Циклоспорина А как внутрь, так и в виде инстилляций.
Обычно после сквозной пересадки роговицы по поводу гнойных процессов швы снимаются через 3–5 мес., то есть раньше, чем при другой исходной патологии. Отдельные узловые швы могут быть сняты в течение 2 мес., в зависимости от скорости формирования рубца (рис. 8).
Прогноз и результаты
Несмотря на крайне тяжелое исходное состояние глаз до операции своевременное проведение сквозной субтотальной или тотальной пересадки с необходимым объемом реконструктивных мер дает возможность в подавляющем большинстве случаев спасти глаз как орган. При достижении прозрачного приживления трансплантата (что бывает при данной патологии не более чем в 50% при отдаленных сроках наблюдения) и определенной сохранности функций зрительного анализатора возможно добиться возвращения зрения и реабилитации больного (рис. 9, 10). При помутнении роговичного трансплантата возможно проведение повторной сквозной кератопластики не ранее чем через 1 год после первой операции.
Заключение
При тяжелых острых гнойных процессах переднего отрезка глазного яблока и торпидно протекающих язвах роговицы, применяя адекватное современное консервативное лечение, необходимо своевременно принимать решение о проведении радикального хирургического лечения – сквозной реконструктивной пересадки роговицы. При наличии необратимых деструктивно–некротических изменений роговицы недопустимо ожидать завершения воспалительного процесса. Исход заболевания в виде образования грубоваскуляризированного бельма роговицы, часто с потерей остаточных функций зрительного анализатора, не даст возможность достичь в результате операции положительного эффекта. Таким образом, рекомендуемое нами проведение сквозной субтотальной или тотальной реконструктивной кератопластики при тяжелых гнойных заболеваниях переднего отрезка глазного яблока дает возможность не только спасти глаз как орган, но и в ряде случаев вернуть зрение и реабилитировать больного.















.gif)



