Yu.S. Astahov, A.A. Shahnazarova
Authors performed evaluation of efficiency and safety of modern local ophthalmologic anesthetics. The evaluation of anesthetic action was made with the help of pneumatic electronic and mechanic algisimeter. The study revealed the high efficiency of 0.5% propacaine solution and 0.3% leocaine solution. The weacker efficiency showed 0.4% inocaine solution. Moderate efficiency was registered in 0.25% dicaine, 5% trimecaine, 0.5% bupivacaine solutions. 0.05% and 0.1% propacaine solutions showed low efficiency.
В современной офтальмологии местные анестетики, используемые для поверхностной (капельной) анестезии глазного яблока, занимают значительное место в диагностических исследованиях, лечебных манипуляциях, при хирургических и лазерных вмешательствах.
В последние годы успехи в хирургии катаракты и глаукомы позволили применять капельную анестезию глазного яблока, как самостоятельный метод анестезии или в сочетании с седативными препаратами, субконъюнктивальной, перибульбарной и интраокулярной (внутрикамерной) анестезией [1,7,13,15,19].
Распространение рефракционных лазерных операций, при которых местные анестетики применяют в ходе вмешательства и с целью устранения болевого синдрома после фоторефракционной кератэктомии, дало новый толчок для изучения токсических и местнораздражающих свойств препаратов и поиска новых соединений, сочетающих высокую активность и минимальную токсичность при поверхностной анестезии глазного яблока [2,4,5,9,12,16]. Основным критерием выбора препаратов для капельной анестезии операций является низкая эпителиальная токсичность.
Использование 0,5% и 1% дикаина нежелательно из–за выраженных изменений эпителия, быстрого его слущивания во время вмешательства и частого развития дистрофических состояний после операции, хотя этот препарат и обеспечивает стойкую анестезию. Из отечественных препаратов наиболее приемлемыми для этих целей считают 0,3% леокаин, 2% лидокаин и 0,5% пропаракаин [3,9].
По мнению многих исследователей, местные анестетики оказывают токсическое воздействие на ткани роговой оболочки при использовании их в высоких концентрациях или длительно. Механизм действия местных анестетиков связан с проникновением молекул в возбужденную мембрану и включением в структуру белков и липидов, что вызывает нарушение обмена натрия, калия и кальция. Включение в метаболические процессы мембраны влечет за собой дефицит энергии и блокирование транспорта ионов, индуцирующих генерацию и передачу нервного импульса [2,5,18].
Требования, предъявляемые к капельным местным анестетикам в различных сферах офтальмологии, имеют свои особенности. Для анестезии хирургических и лазерных операций необходимы препараты более высоких концентраций, вызывающих длительную и глубокую потерю чувствительности тканей глазного яблока. В оптометрии для купирования боли после рефракционных операций достаточно использовать минимальные концентрации раствора анестетика, которые не оказывают токсического воздействия на эпителий роговицы и вызывают неглубокую поверхностную анестезию [12,16]. Вместе с тем до настоящего времени не вполне изучена активность различных препаратов при поверхностной анестезии глазного яблока. Имеющиеся в доступной литературе сведения противоречивы, что объясняется использованием различных методов исследования.
В настоящее время наибольшее распространение получили: 0,25%–1,0% дикаин (тетракаин, аметокаин), 0,5% пропаракаин (алкаин, Alcon, Бельгия), 0,4 % р–р оксибупрокаин (инокаин, Promed exp. pvt. ltd., Индия), 2–4% лидокаин (ксилокаин, Astra, Швеция), 0,5%–0,75% бупивакаин (маркаин, Astra, Швеция), 0,3% леокаин («БиоЛ», Россия), 3–5 % тримекаин (Россия).
Для качественной и количественной оценки анестезии роговицы под действием местных анестетиков применялись альгезиметры (эстезиометры) моделей А.Я. Самойлова (1930), Б.Л. Радзиховского (1960), А.М. Добромыслова – В.А. Ромашевского (1970), Boberg–Ans (1955) и Cochet–Bonnet (I960). Эти приборы устроены по принципу оказываемого давления нейлоновой нити (стержня, волоса) на поверхность роговицы, вызывающей раздражение ее механорецепторов, и позволяют определить в основном тактильную чувствительность. Однако пороги болевой и тактильной чувствительности не совпадают: болевой порог значительно ниже, чем тактильный. Более точным прибором для этих целей считают пневматический альгезиметр, с его помощью можно определить даже незначительное снижение чувствительности роговицы [6,8,10,14].
Цель исследования
Сравнительное изучение обезболивающего действия местных анестетиков на роговую оболочку глаза.
Материал и методы исследования
Определение чувствительности роговицы под действием местных анестетиков было проведено у 54 здоровых добровольцев (108 глаз). Возраст обследуемых колебался от 20 до 60 лет (средний возраст – 35,2±1,2 лет). Среди пациентов было 34 мужчины (63%) и 20 женщин (37%).
Активность местных анестетиков при поверхностной анестезии роговой оболочки изучали при помощи пневматического электронно–механического альгезиметра (рис.1). Прибор разработан Институтом токсикологии МЗ и МП России совместно с СПбГМУ имени акад. И.П. Павлова (Н.Ф. Ежов, Ю.С. Астахов, А.А. Шахназарова, 2002) в соответствии с методическими рекомендациями МЗ РСФСР от 1984 г. «Определение чувствительности роговой оболочки» (Рогова Н.А.).
Преимуществами данного прибора являлись:
– возможность проведения исследования в сидячем положении пациента;
– отсутствие прямого контакта с роговицей;
– малая вероятность травматизации роговицы;
– определение чувствительности роговицы в широком диапазоне (от минимального 20 мм рт. ст. до максимального 90–100 мм рт. ст.);
– объективность исследования, основанного на рефлекторном мигании при появлении ощущения струи воздуха определенного давления, измеренного в мм рт. ст. Кроме того, учитывались субъективные ощущения испытуемым струи воздуха.
Технические характеристики пневматического
электронно–механического альгезиметра:
Максимальное давление воздуха
в системе Р mах = 200 мм рт.ст.
Максимальное рабочее
давление Р раб. mах =100 мм рт.ст.
Точность поддержания
заданного давления ±2 мм рт.ст.
Рабочий диапазон давлений 20–100 мм рт.ст.
Питание сеть 220 В
Исследование начинали с определения порога чувствительности роговицы. За порог чувствительности принимали минимальное давление в системе, которое ощущал пациент. Для исследования в альгезиметре создавали первоначальное давление, равное 20 мм рт.ст., канюлю диаметром 0,4 мм устанавливали на расстоянии 10–15 мм от центра роговицы, перпендикулярно к ее поверхности. При нажатии пусковой кнопки тонкая струя воздуха ударяла в роговицу, и если пациент ее чувствовал, то появлялся мигательный рефлекс. При его отсутствии – давление в системе повышали, повторяя исследование до появления мигательного рефлекса и ощущения струи воздуха у испытуемых.
Для определения активности местных анестетиков при поверхностной анестезии глазного яблока изучали следующие показатели:
– порог чувствительности роговой оболочки,
– скорость наступления анестезии,
– длительность полной анестезии,
– общая длительность анестезии,
– глубина анестезии.
После определения порога чувствительности роговицы дважды закапывали препарат – по 1 капле с интервалом 30 секунд. Первое определение чувствительности роговицы проводили через 1 мин, затем через 5, 8, 10 мин и в последующем через каждые 5 мин в течение часа.
За полную анестезию роговой оболочки условно принимали отсутствие мигательного рефлекса и ощущения струи воздуха у испытуемого при давлении в альгезиметре 90–100 мм рт. ст. Длительность полной анестезии роговицы определяли с момента отсутствия чувствительности до ее появления при максимальном давлении 90–100 мм рт. ст.
Общая длительность анестезии роговой оболочки измерялась отрезком времени с момента снижения чувствительности роговицы до возвращения ее пороговых значений. Глубину анестезии роговицы характеризовала степень снижения чувствительности, выраженная в мм рт.ст.
В исследовании использовали следующие препараты: 0,25% дикаин, 0,5%, 0,1%, 0,05% пропаракаин, 0,4% инокаин, 0,3% леокаин, 0,5% бупивакаин, 5% тримекаин, 2% лидокаин. Все анестетики испытывали не менее чем на 12 глазах.
Статистическую обработку полученных результатов проводили с использованием общепринятых методов статистики, которые включали оценку средней арифметической (М), средней ошибки средней арифметической (m), среднего квадратического отклонения (s). Для оценки межгрупповых различий применяли t–критерий Стьюдента.
Полученные результаты
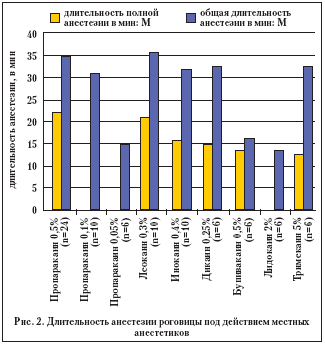
Общая длительность анестезии роговицы под действием 0,5% пропаракаина, 0,3% леокаина, 0,4% инокаина, 0,25% дикаина и 5% тримекаина находилась в пределах 30–60 мин и в среднем составляла от 32,0±1,3 мин до 35,0±1,4 мин (табл. 1).
Полная анестезия роговой оболочки была значительно короче, чем общая длительность анестезии, и начиналась уже через 1 мин после введения 0,5% пропаракаина, 0,4% инокаина, 0,3% леокаина, 0,25% дикаина, 5% тримекаина, 0,5% бупивакаина. Длительность полной анестезии роговицы имела максимальный показатель у 0,5% пропаракаина – 22,1±1,3 мин и 0,3% леокаина – 21,1 ±2,0 мин, средние показатели у 0,4% инокаина – 15,5±2,0 мин, 0,25% дикаина – 15,0±1,8 мин, 0,5% бупивакаина – 13,8±1,8 мин и 5% тримекаина – 13,3±1,5 мин (табл.1, рис.2).
В сравнении с 0,5% пропаракаином и 0,3% леокаином длительность полной анестезии роговицы была достоверно короче под действием 0,4% инокаина (t=2,3, p<0,02), 0,25% дикаина (t=3,2, p<0,002), 0,5% бупивакаина (t=3,7, p<0,001) и 5% тримекаина (t=4,4, p<0,001).
Бупивакаин (0,5%) вызывал непродолжительную анестезию роговой оболочки: общей длительностью в среднем 16,3±2,1 мин, что в 2 раза короче, в сравнении с 0,5% пропаракаином, 0,3% леокаином, 0,4% инокаином, 0,25% дикаином и 5% тримекаином. Полная анестезия роговицы под действием 0,5% бупивакаина продолжалась в среднем 13,8±1,8 мин, что сопоставимо с эффективностью инокаина, дикаина и тримекаина (табл. 1, рис. 2).
Слабые анестезирующие свойства были у 2% лидокаина, 0,1% и 0,05% пропаракаина (табл.1, рис.2). Препараты не вызывали полной анестезии роговицы, однако степень снижения ее чувствительности была различна. Анестезия роговицы под действием 2% лидокаина продолжалась от 10 до 15 мин (в среднем 13,6±0,4 мин.), с максимальной глубиной анестезии роговицы 70–80 мм рт. ст. с 1 по 5 мин исследования.
Пропаракаин (0,1%) вызывал анестезию роговицы общей длительностью от 25 до 40 мин (в среднем 30,8±2,4 мин), с максимальной глубиной анестезии роговицы 50–60 мм рт.ст. с 1 по 15 мин исследования. Пропаракаин (0,05%) вызывал анестезию роговицы еще слабее: общая длительность анестезии роговицы продолжалась от 10 до 20 мин (в среднем 15,0±1,8 мин) с максимальной глубиной анестезии роговицы 40–50 мм рт.ст. с 1 по 5 мин.
Таким образом, уменьшение концентрации (стандартного) 0,5% пропаракаина в 5 раз (до 0,1% р–ра) привело к снижению глубины анестезирующего эффекта примерно в 2 раза (табл.1, рис 2.).
Обсуждение результатов
Исследование показало, что препараты значительно отличаются по анестезирующему действию на роговую оболочку глаза при капельном введении. Продолжительность анестезии роговицы длится значительно дольше, чем считалось ранее. Большинство авторов указывает, что анестезия роговицы под действием 0,25% дикаина, 0,5% пропаракаина и 0,4% инокаина продолжается 15 мин. При этом учитывается длительность глубокой (полной) анестезии роговицы и не принимается во внимание менее выраженная степень снижения чувствительности, т. е. период восстановления ее пороговых значений. Это важно учитывать при необходимости устранить только болевую чувствительность роговицы, которая имеет низкий порог и блокируется минимальными концентрациями обезболивающих препаратов. Глубокая анестезия роговицы выключает, помимо болевой, тактильную, температурную и прессорную чувствительность.
При проведении хирургических и лазерных операций, требующих глубокой и длительной анестезии, могут быть использованы препараты с выраженными анестезирующими свойствами – 0,5% пропаракаин, 0,3% леокаин, 0,4% инокаин, 0,25% дикаин. Пролонгирование анестезии достигается повторным введением препаратов. Для кратковременных исследований (гониоскопия, тонометрия) и устранения болевого синдрома достаточно использовать минимальные дозы препаратов или слабые растворы анестетиков – 0,1%, 0,05% пропаракаин, 2% лидокаин.
Выводы
1. В клиническом исследовании местноанестезирующей активности препаратов высокоэффективными были: 0,5% пропаракаин, 0,3% леокаин, несколько слабее – 0,4% инокаин; умеренно эффективными – 0,25% дикаин, 5% тримекаин, 0,5% бупивакаин. Слабую активность показали 2% лидокаин, 0,05% и 0,1% пропаракаин.
2. Бупивакаин (0,5%) вызывает глубокую анестезию роговицы с короткой длительностью эффекта, поэтому целесообразно его использование при непродолжительных диагностических процедурах или в смесях с препаратами, пролонгирующими его действие.
3. Лидокаин (2%) при капельном введении не вызывает полной анестезии роговицы и обладает короткой продолжительностью действия.


Литература
1. Ивашина А.И., Пивоваров Н.Н., Агафонова В.В. и др. //Офтальмохирургия. – 1998.–N.4.– с.44–48.
2. Косяков И.В. Коррекция местнораздражающего и общетоксического действия дикаина гидрохлорида с помощью янтарной кислоты и ее производных: Автореф... дне. Канд. мед. наук.– Р н/Д.,1997.– 24с.
3. Куренков В.В. Эксимерлазерная хирургия роговицы.– М.: БЭБиМ, 1998, с. 70.
4. Леонидов Н.Б., Нестеров А.П., Успенская С.И. и др. // Вестн. Офтальмол.–1995.–N4.–с.19–21.
5. Миллер Рональд Д., Хондегем Люк. Н. Местные анестетики.// В кн.: Базисная и клиническая фармакология. Под ред. Бертрана Г.Катцунга– М., «Бином», СПб,»Невский Диалект», 1998.–В 2–х т.–т.1.–с.483–492.
6. Могутин Б.М., Густова Л.И. // Вестн. офтальмол.–1976.– N.I.–с.82–83.
7. Нестеров А.П. // Вестн. офтальмол. –1992.–т. 108.–№4–6.–с.6–7.
8. Рогова Н.А. Определение чувствительности роговой оболочки: Метод, рекомендации – МЗ РСФСР – Ставрополь, 1984.– 19 с. рац. предл. № 218/1983.
9. Шелудченко В.М., Смиренная Е.В. //Вестн. офтальмол.–2002.–N.3,17–19.
10. Belmonte С., Acosta M.C., Scbmelz M., Gallar J.// IOVS.–1999.–V.40.–N.2.–P.–513–519.
11. Blades K.J., Murphy P.J., Patel S. //Optometry and Vis. Sci.–1999.–V.76.–N.3.–P. 164–169.
12. Brady M.D., Hustead R.R., Robinson R.H., Becker K.E. // Reg. Anesth.–1994.–V.19.–N3.–P.196–198.
13. Lanzetta P., Virgili G., Crovato S. et al. // J. Cataract Refract. Surg.– 2000.–V.26.–N.li.–P. 1642–1646.
14. Murphy P.J., Blades K.J., Patel S. // Optometry and Vision Science – 1997–V.74–N.12–P. 1025–1029.
15. Monestam E., Kuusik M., Wachtmeister L.// J. Cataract Refract. Surg.–2001.–V.27.–N.3.–p.445–451.
16. Shahinian L.J.Jain S., Jager R.D. // Ophtalmology.– 1997.–V.104.–N.8.–P. 1327–1332.
17. Spiritus A., Huygens M. // Bull Soc. Beige Ophthalmol.–2000.–V.275–P.9–13.
18. Wildsmith J.A.W. // Brit. J. Anaesth.–1986.–V.58.– P. 692–700.
19. Yepez J., Cedeno de Yepez J., Averalo J.F.// Retina – 2000.– V.20.,N.1–P.41–45.












