Материал и методы
Основой для написания данной статьи явились собственные наблюдения над 8 больными (10 глаз) с внутриглазной ЗЛ. Мужчин–6, женщин–2. Возраст больных от 46 до 68 лет. В двух случаях имел место билатеральный процесс. Длительность анамнеза с момента появления первых симптомов до постановки диагноза составляла от 2 до 6 лет. В 5 случаях процесс носил односторонний локальный внутриглазной характер, у одного больного опухоль радужки развилась на фоне возникших ранее множественных кожных узлов и диагноз ЗЛ установлен после биопсии кожного узла. У двух мужчин билатеральный процесс развился на фоне системного поражения, причем у одного из них системное поражение выявлено после постановки диагноза внутриглазной ЗЛ, у другого –спустя 3 года после констатации генерализованной формы ЗЛ. При обследовании больных использован комплекс инструментальных методов исследования, в том числе ультразвуковое сканирование, компьютерная томография и/или ЯМР–исследование. Во всех случаях первым симптомом поражения глаз было снижение остроты зрения. В 3 глазах клинически был поставлен диагноз увеита, течение которого не изменялось на фоне противовоспалительной терапии, в том числе и кортикостероидной. В 7 глазах на основании инструментальных методов исследования диагностирована внутриглазная опухоль, локализующаяся в иридоцилиарной (3 глаза) и в постэкваториальной зонах (4 глаза, из них в 2 глазах опухоль выходила за пределы склеры с формированием эписклеральных узлов). Диагноз внутриглазной ЗЛ установлен гистологически в 7 глазах, а в 3 случаях наряду с гистологическим исследованием проведено гистоиммунохимическое исследование в лаборатории клинической иммунологии РОНЦ РАМН, позволившее выявить мелкоклеточную В–лимфому. У двух больных (3 глаза) диагноз базировался на основании данных биопсии кожного узла (1 случай) и опухоли желудка
(1 случай). Хирургическое лечение проведено у 6 больных: иридоциклосклерэктомия (1 глаз), энуклеация
(3 глаза), экзентерация орбиты (2 больных ). Во всех случаях после установления диагноза больным проведена комбинированная химиотерапия по назначению онкологов, в 6 случаях после установки диагноза ЗЛ наряду с химиотерапией больные получали наружное облучение глаза.
Результаты и их обсуждение
Как показывают наши наблюдения, клиническая картина внутриглазной ЗЛ полиморфна. Одним из первых симптомов ее следует признать снижение остроты зрения, появляющееся за несколько месяцев до обращения к врачу. При вялотекущем увеите можно выделить несколько стадий развития процесса: вначале появляются симптомы вялотекущего увеита (слабо выраженная перикорнеальная инъекция, на задней поверхности роговицы–преципитаты неправильной формы с нечеткими границами, неоваскуляризация радужки, мидриаз, задние синехии), но боли и светобоязнь при этом отсутствуют. Наличие глубокого склерита как преэкваториальной, так и постэкваториальной локализации также следует отнести к симптомам, присущим ЗЛ. Описаны случаи ЗЛ, протекающей с клинической картиной аутоиммунного ретинального васкулита с некрозом сетчатки [4,14]. Постепенно угол передней камеры закрывается псевдопреципитатами и экссудатом. Повышается внутриглазное давление. При поражении заднего отдела глаза наблюдается опалесценция стекловидного тела в результате имбибиции его опухолевыми клетками. На глазном дне –диск зрительного нерва бледен, субретинальная инфильтрация, хориоидея утолщена, что особенно заметно при ультразвуковом сканировании. Corriven C. образно назвал подобное проявление внутриглазной ЗЛ "маскарадным синдромом"[8]. Как показывают наши наблюдения, при такой клинической картине увеит или хориоретинит не поддаются купированию медикаментозными средствами, в том числе и кортикостероидами, при ухудшающимся общем состоянии больных. Создается впечатление, что ЗЛ по типу увеита наблюдается, в основном при системном поражении с билатеральной локализацией ЗЛ. Подобного мнения придерживается и Kornmann B. [12]. Процесс развивается торпидно, на протяжении многих лет.
Почти в 1,5 раза чаще ЗЛ развивается по типу внутриглазной опухоли с присущими ее симптомами. Иридоцилиарная локализация расценивается как метастатический процесс при генерализованной форме ЗЛ [9]. Это подтвердили и два наших наблюдения.
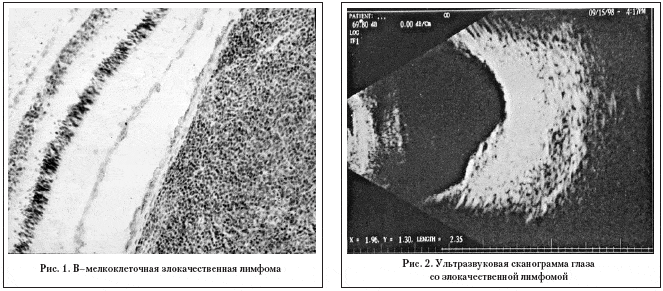
В экваториальной и постэкваториальной зонах опухоль, увеличиваясь в размерах, отслаивает пигментный эпителий сетчатки, проминенция ее приводит к вторичным изменениям в сетчатке [4, 15,16]. Офтальмоскопическая картина типична для увеальной беспигментной меланомы или метастаза. Эхографически определяется проминенция опухолевого узла до 3–4 мм. С учетом новой классификации REAL (1994) представляют несомненный интерес три случая ЗЛ, где уточненный диагноз В–мелкоклеточной злокачественной лимфомы оказался возможным благодаря иммуногистохимическим исследованиям (рис.1). В одном случае опухоли в радужке и цилиарном теле появилась на фоне системного поражения, а в двух глазах была выявлена экстранодальная ЗЛ в виде проминирующих хориоидальных очагов в зоне экватора (1 глаз) и юкстапапиллярно (1глаз) с офтальмоскопической и эхографической картиной меланомы и метастаза (рис.2). Для этих случаев так же оказалось характерным торпидное течение. В одном случае после проведенного комбинированного лечения больная прожила 11 лет, вторая наблюдается на протяжении 2 лет. Состояние больной хорошее, признаки системного распространения отсутствуют. Сами по себе три случая не позволяют делать какие–либо обобщения, но все же сопоставляя клиническую картину собственных наблюдений, позволим себе подтвердить возможность существования экстранодальных внутриглазных ЗЛ, которые, как правило, протекают по типу внутриглазной опухоли, имеют скорее всего принадлежность к В –клеточным лимфомам, которым присуще более доброкачественно течение процесса. Это диктует необходимость обязательного участия офтальмоонколога или офтальмолога в планировании лечения с целью сохранения зрительных функций пораженного глаза и улучшения комфортности жизни больных с этим тяжелым хроническим заболеванием.
Литература
1. Бровкина А.Ф., Сорокина М.Н., Каплина А.В. Внутриглазные злокачественные лимфомы.// Вестн. Офтальмологии.– 1990.– №6.–с. 48–53.
2. ALLinson R., Stanko M., Spier C. et al. Isolated ocular involvement in non–Hodgkin's lymphoma with immunocytochemical evaluation. // Ann–Ophthalmol.–1993.–vol.25 (3).–p. 85–88.
3. Belhadji M., Montaouakil A., Ladnass K., Amraoi A. Malignant non–Hodgkin'slymphoma in choroid and nasopharyngeal sites.// J–Fr–Opthalmol.–1997.–vol 20 (7).–p.548–550.
4. Brown S., Jampol L., Cantrill H. Intraocular lymphoma presenting as retinal vasculitis. // Surv. Ophthalmol.–1994.–vol. 39 (12).–p. 133–140.
5. Char D., Ljung B., Miller T., Philips T. Primary intraocular lymphoma (ocular reticulum cell sarcoma), diagnosis and management. // Ophthalmology.–1988.–vol. 95.–p. 625–630.
6. Clark–WL; Scott–IU; Murray–TG; Rosa–RH; Siatkowski–RM; Langham–MR. Primary intraocular posttransplantation lymphoproliferative disoder.// Arch–Ophthalmol.–1998.–vol. 116 (12).–p. 1667–1669.
7. Connor–JM. Problem in Lymphoma Management: Special Sites of Presentation.–Oncology.–1998.–vol.12(2).–p. 185–195.
8. Corrivean C., Easterbroox M., Payne D. Lymphoma simulating uveitis (masquerade syndrome). // Can–J–Ophthalmol.–1986.–vol. 21.–p. 144–149.
9. Espana–Cregori–E; Hernandez–M; Menezo–Rozalen–JL; Diaz–Llopis–M. Metastatic anterior chamber non–Hodgkin lymphoma in a patient with acquired immunodeficiency syndrome. //Am–J–Ophthalmol.–1997.–vol. 124(2) p. 243–245.
10. Filipec–M; Karel–I; Michalickova–M. Malignant intraocular lymphoma. //Cesk–Ophthalmol.–1993.–vol. 49(2).–p. 72–75.
11. Frederick D., Char D., Ljung B., Brinton D. Solitary intraocular lymphoma as an initial presentation of widespread disease.// Arch Ophthalmol.–1987.–vol. 107 (7).–p.395–397.
12. Kormann–BA; Holzgreve–H; Wolff–Kormann–PG; Riedel –KG. [Systemic malignant lymphoma presenting as bilateral exudative retinal detachment.] //Klin–Wochenschr.–1990.–vol.68(20).–p. 1027–1031.
13. Ljung B., Char D., Miller T., Descnenes J. Intraocular lymphoma: cytologic diagnosis and the role of immunologic markers.
// Acta–Cytol.–1988.–vol. 32.–p.840–847.
14. Offret–H; Badarani–N; Niessen–F; et al Retinal lymphoma, retinal necrosis: indentification of retinal viral particles and anti–herpetic antibodies in vitreous body. // J–Fr–Ophthalmol.–1990.–vol 13 (1–2).–p. 51–56.
15. Peterson–K; Gordon–KB; Heinemann–MH; DeAmgelis LM. The clinical spectrum of ocular lymphoma. // Cancer.–1993.–vol. 72(3).–p. 843–849.
16. Ridley M., McDonald R., Steruberg P. Retinal manifestation of ocular lymphoma.// Ophthalmology.–1992.–vol.99.–p. 1153–1161.
17. Roos D. E., O'Brich–P.C., Crompton J.L. Ocular involvement in primary central nervous system lymphoma: an ancreasing clinical problem?// Australas–Radiol.–1993.–vol. 37(4).–p. 372–374.
18. Ursea R., Heinemann M.H., Silverman R.H., et. al. Ophthalmic, ultrasonographic findings in primary central nervous system lymphoma with ocular involvement.// Retina.–1997.–vol.17(2).–p. 118–123.
19. Wender A., Adar A., Maor E., Yassur Y. Primary B–cell lymphoma of the eyes and brain in a 3–year old boy.// Arch – Ophthalmol.–1994.–vol. 112 (4).–p. 450–451.
20. Yoshizawa–T; Makiyama–Y; Nakazato–K; et al Primary ocular and central nervous system malignant lymphoma first manifested.// Intern–Med.–1994.–vol.33(2).–p. 92–96.








.gif)



