Аллергический ринит (АР) представляет собой глобальную проблему здравоохранения. Пристальное внимание международной медицинской общественности к этому вопросу вызвано целым спектром как медицинских, так и социальных аспектов:
• заболеваемость АР составляет от 10 до 25% в общей популяции;
• определяется отчетливая тенденция к росту заболеваемости АР;
• доказано влияние АР на развитие бронхиальной астмы, обсуждается концепция «единая дыхательная система, единое заболевание»;
• АР снижает социальную активность пациентов, влияет на работоспособность у взрослых и школьную успеваемость – у детей;
• АР является причиной значительных финансовых затрат. Прямые расходы на его лечение в Европе составляют не менее 1,5 млрд. евро в год.
Целесообразно внедрить современную и эффективную схему лечения АР, соответствующую принципам «доказательной медицины», а также единым требованиям к профилактике и диагностике.
Все перечисленные аспекты проблемы аллергического ринита нашли свое отражение в международном консенсусе «ARIA, 2001» – согласительном документе, созданном в сотрудничестве с ВОЗ еще в 2001 году. Настоящее руководство представляет собой согласованное мнение отечественных и зарубежных специалистов оториноларингологов, аллергологов и иммунологов о современном подходе к диагностике, лечению и профилактике АР.
Классификация. Аллергический ринит – это заболевание, вызываемое аллергенами и характеризующееся IgE–зависимым воспалением слизистой оболочки полости носа. Проявляется ринореей, зудом в носу, чиханием, нарушением носового дыхания, а зачастую и обоняния.
До недавнего времени аллергический ринит делили на две основные формы: сезонный, обусловленный сенсибилизацией к аллергенам пыльцы растений, и круглогодичный – реакцию на бытовые аллергены.
В 2001 году эта классификация была пересмотрена экспертами ВОЗ и принята новая классификация аллергического ринита. Данная классификация учитывает симптомы и показатели качества жизни пациента. Она предполагает выделение интермиттирующего и персистирующего ринита на основании длительности сохранения симптомов.
При интермиттирующем рините проявления аллергии отмечаются менее 4 дней в неделю или менее 4–х недель в году. При персистирующем рините – больше 4 дней в неделю или больше 4 недель в году.
Также предполагается выделение легкого и среднетяжелого или тяжелого АР с учетом выраженности симптомов и степени ухудшения качества жизни.
При легкой форме:
• сохраняется нормальный сон;
• не нарушается повседневная активность, профессиональная деятельность, учеба в школе, занятия спортом;
• отсутствуют мучительные симптомы.
При среднетяжелой или тяжелой форме отмечается один из нижеперечисленных признаков:
• нарушение сна;
• нарушение повседневной активности, профессиональной деятельности, учебы в школе, невозможность занятий спортом, нормального отдыха;
• наличие мучительных симптомов.
Этиология и патогенез. Пусковыми факторами аллергического ринита в основном выступают воздушные аллергены. Наиболее частыми «домашними» аллергенами являются клещи домашней пыли, слюна и перхоть животных, насекомые и аллергены растительного происхождения. К основным внешним аллергенам относятся пыльца растений и плесневые грибки.
Существует также профессиональный аллергический ринит, который чаще всего сопровождается поражением нижних дыхательных путей и находится в компетенции врачей–профпатологов.
Кроме воздушных аллергенов, причиной развития аллергического ринита может быть ацетилсалициловая кислота и другие нестероидные противовоспалительные препараты. В таком случае ринит рассматривается, как элемент «аспириновой триады».
Аллергены, попадая вместе с воздухом в полость носа, частично оседают на реснитчатом эпителии и, вступая в местный контакт, вызывают развитие сенсибилизации организма. При их повторном попадании на сенсибилизированную слизистую оболочку запускается аллергическая IgE–зависимая реакция.
Клеточный ответ включает в себя следующие компоненты:
• хемотаксис и миграция клеток через эндотелий;
• секреция цитокинов и хемокинов;
• активация и дифференциация различных клеток, в том числе эозинофилов, эпителиальных клеток и увеличение длительности их жизни; одновременно изменяется состав лимфоцитов, снижается популяция СД 4;
• далее происходит высвобождение медиаторов активированными клетками, главным образом гистамина и лейкотриенов, и сложная передача сигналов с помощью медиаторов другим клеткам для их активации;
• третьим этапом происходит миграция клеток воспаления из кровеносных сосудов и образование воспалительной инфильтрации в слизистой оболочке верхних дыхательных путей;
• в дальнейшем происходит взаимодействие с иммунной системой и костным мозгом, развитие пролиферативно–фибропластической реакции, хронизации воспаления.
Роль наследственности при развитии атопической аллергии общепризнана. Это доказано данными родословных, наблюдениями за близнецами, статистическими исследованиями, проводимыми в разных странах, а также иммуногенетическими и молекулярно–цитогенетическими методами исследований.
Аллергический ринит характеризуется воспалительной инфильтрацией слизистой оболочки полости носа различными клетками.
У больных персистирующим аллергическим ринитом степень контакта с аллергенами меняется в течение года, в определенные периоды она бывает очень низкой. Однако доказано, что даже при отсутствии симптомов у этих пациентов, сохраняется воспаление слизистой оболочки носовой полости – «минимальное персистирующее воспаление». Симптомы персистирующего ринита являются результатом сложного взаимодействия триггеров аллергии и продолжающейся воспалительной реакции.
Неспецифическая назальная гиперреактивность является одной из основных особенностей аллергического ринита. Она характеризуется повышенным ответом на раздражители неаллергической природы, вызывающие чихание, заложенность носа и/или ринорею.
Назальная гиперреактивность обусловлена следующими факторами:
• деструкцией и повышенной проницаемостью реснитчатого эпителия;
• усилением высвобождения медиаторов;
• повышением чувствительности рецепторных, медиаторных и эффекторных клеток и, как результат, усилением потока афферентных импульсов в ЦНС.
На таком фоне действие аллергенов на слизистую оболочку полости носа вызывает более выраженные клинические проявления ринита. Назальная гиперреактивность является весьма существенным фактором, наличие которого всегда следует учитывать при диагностике и лечении АР.
Изучение механизмов развития заболевания создает основу для рациональной терапии, предполагающей воздействие на сложный воспалительный ответ, а не только на симптомы аллергии.
Взаимосвязь с бронхиальной астмой. Исследования подтверждают наличие прямой связи между АР и астмой: аллергическое воспаление слизистой оболочки полости носа и бронхов играет главную роль в их патогенезе. Причем одни и те же клетки и медиаторы формируют воспаление в слизистой оболочке и носа, и бронхов. Провокационный бронхиальный тест со специфическим аллергеном у больных АР ведет к астматическому ответу с вовлечением воспалительных клеток и провоспалительных медиаторов, а провокация слизистой оболочки полости носа, в свою очередь, вызывает развитие воспаления в бронхах.
Приведенные факты обосновывают концепцию «единых дыхательных путей», которая демонстрирует тесную связь между АР и астмой и доказывает, что воспалительный ответ может поддерживаться и усиливаться взаимосвязанными механизмами.
Руководство ВОЗ «ARIA, 2001» рекомендует:
• больные с персистирующим АР должны быть обследованы на предмет наличия бронхиальной астмы;
• пациентам с бронхиальной астмой необходимо провести диагностику АР;
• больным бронхиальной астмой и АР показано комбинированное лечение верхних и нижних дыхательных путей.
Диагностика. Диагностика аллергического ринита состоит из комплекса клинических и лабораторных методов исследования. Большое значение имеют тщательный сбор анамнеза, анализ жалоб, местные и общие методы обследования.
В клинической практике широко распространены кожные пробы для определения вида аллергена. Благодаря стандартизации аллергенов и разработке диагностических вакцин адекватного качества для большинства ингаляционных аллергенов удалось значительно улучшить диагностику. При правильном выполнении кожных проб можно определить наличие гиперчувствительности к определенным агентам. Однако, учитывая сложность методики и интерпретации результатов, подобные пробы должны проводиться специалистом.
Из лабораторных методов самыми достоверными являются определение уровня аллерген–специфических IgE в сыворотке крови аллергосорбентными тестами (RAST) и радиоиммуносорбентными тестами (PRIST).
RAST–тест позволяет выявить повышение концентрации иммуноглобулинов класса Е в сыворотке крови. Он показателен как в период обострения, так и ремиссии.
PRIST–тест определяет образующиеся радиоактивные комплексы с помощью счетчика гамма–излучателя.
Определение уровня специфических IgE в сыворотке крови по диагностической значимости сопоставимо с кожными пробами.
Также в практике применяется метод исследования мазков–отпечатков со слизистой оболочки полости носа. В цитограмме определяются скопления эозинофилов, бокаловидные и тучные клетки.
При осмотре полости носа при риноскопии, а по возможности, при помощи эндоскопа определяются характерные изменения: отек слизистой оболочки полости носа различной степени выраженности; цвет слизистой оболочки – бледный, иногда с синюшным оттенком; водянистое или пенистое отделяемое. Иногда определяются полипозные разрастания.
Рентгенологическое исследование околоносовых пазух проводить не обязательно.
Для дифференциальной диагностики необходим тщательный анализ анамнеза и клинических симптомов заболевания, а также обязательно применение дополнительных методов исследования.
Обследование пациентов с подозрением на аллергический ринит необходимо проводить с обязательным участием аллерголога.
Клиника. Для адекватной оценки тяжести процесса, правильного выбора метода лечения и точного прогнозирования течения заболевания большое значение имеет изучение жалоб и анамнеза.
Необходимо уточнить, какая форма имеется у каждого конкретного пациента: интермиттирующая или персистирующая. Основные жалобы больные предъявляют на выделения из носа, заложенность носа и чихание. По выраженности этих признаков ARIA (2001) предлагает деление пациентов на «чихальщиков» и «сморкальщиков», а также «сопельщиков».
Учитывается наличие двух или более симптомов при проявлении не менее одного часа на протяжении большинства дней болезни. Данное деление представлено в таблице 1.
Аллергическое воспаление не ограничивается только слизистой оболочкой полости носа. Достаточно часто у этих пациентов диагностируются очаги хронической инфекции и другие заболевания верхних дыхательных путей (синусит, полипоз, средний отит).
Лечение. В настоящее время наибольшее значение приобретает медикаментозная терапия. Хирургическое лечение должно проводиться по строгим показаниям с обязательным щадящим отношением к слизистой оболочке полости носа.
Основными методами консервативной терапии являются:
1. Устранение контакта с аллергеном
2. Медикаментозная терапия
3. Аллерген специфическая иммунотерапия
Важным компонентом комплексного лечения аллергического ринита является идентификация аллергенов и, по возможности, уменьшение контакта с ними. Но необходимо учитывать, что эффект различных мер, направленных на удаление аллергена из окружающей среды, в полной мере проявляется только через несколько месяцев. А зачастую полное исключение контакта с аллергеном невозможно, так как у большинства пациентов определяется поливалентная сенсибилизация. Однако даже частичное выполнение мер по предупреждению контакта с аллергенами существенно облегчает течение заболевания и позволяет уменьшить дозировку потребляемых лекарств или поменять терапию на более щадящую, особенно в тех случаях, когда применение некоторых препаратов нежелательно (беременность, возраст, сопутствующая патология).
Аллергенспецифическая иммунотерапия – это лечение возрастающими концентрациями аллергена, вводимого чаще всего подкожно или интраназально либо сублингвально. Имеются противоречивые данные об эффективности и безопасности подкожной иммунотерапии. Считается, что иммунотерапия эффективна в основном у детей и подростков и должна проводиться строго по показаниям.
Показания к подкожной специфической иммунотерапии (СИТ):
• Недостаточная эффективность фармакотерапии
• Отказ больного от фармакотерапии
• Нежелательные эффекты фармакотерапии
• Состояние стабильной клинической ремиссии
• Наличие четко определенного причиннозначимого аллергена
Подкожная иммунотерапия должна проводиться только специалистом–аллергологом в условиях специализированного кабинета.
Тактика медикаментозного лечения зависит от степени тяжести заболевания и включает: антигистаминные препараты; кортикостероиды (КС); стабилизаторы мембран тучных клеток (кромоны); сосудосуживающие препараты; антихолинергические средства.
Учитывая, что аллергическое воспаление является хроническим, терапевтические усилия должны быть сконцентрированы на правильном подборе базисной терапии. Препаратами базисной терапии могут быть стероиды и кромоны.
Деконгестанты и блокаторы Н1–гистаминовых рецепторов при аллергическом рините применяются как симптоматические средства. Исключение составляют легкие формы сезонного (интермиттирующего) АР, когда возможно применение только антигистамнных препаратов и деконгестантов.
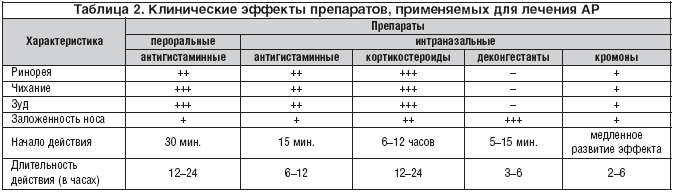
Клинические эффекты препаратов и схема лечения АР представлены в таблицах 2 и 3.
При наличии конъюнктивита необходимо добавить:
• пероральный блокатор Н1–рецепторов
• или блокатор Н1–рецепторов в виде глазных капель
• или кромон в виде глазных капель.
Достаточно часто используются альтернативные методы лечения, такие как гомеопатия, акупунктура, травы. Но в настоящее время научные данные, подтверждающие эффективность этих методов отсутствуют.
Фармакотерапия аллергического ринита имеет свои особенности:
• лекарственные препараты не обладают длительным последействием (после их отмены), поэтому при персистирующей форме лечение должно быть продолжительным;
• тахифилаксия при длительном применении не развивается, исключение составляют деконгенсанты и Н1–блокаторы первого поколения;
• лекарственные препараты назначаются, как правило, перорально или интраназально;
• широкое применение интраназальных инъекций глюкокортикостероидов обычно не рекомендуются из–за риска развития тяжелых побочных эффектов.
Антигистаминные препараты первого поколения (конкурентные антагонисты Н1–рецепторов), такие как дифенгидрамин, хлорофенирамин, клемастин, гидроксизин, прометазин и др. имеют ряд недостатков. Основными нежелательными свойствами этой группы препаратов являются: кратковременность действия, седативный эффект, формирование тахифилаксии, что требует частой смены одного Н1–блокатора на другой каждые 7–10 дней, а также атропиноподобные эффекты (сухость слизистых, задержка мочеиспускания, обострение глаукомы).
Раньше антигистаминные средства 1–го поколения, которые за счет своей выраженной антихолинэргической активности способны значительно снижать секрецию слизи на любой стадии патологического процесса, широко использовались при обильной ринорее. Однако в настоящее время, из–за наличия у этих препаратов ряда побочных эффектов, их применение также нельзя считать обоснованным.
Антигистаминные препараты второго поколения являются высокоселективными блокаторами Н1– рецепторов. К ним относятся лоратадин, акривастин, дезлоратадин, терфенадин, цетиризин, эбастин, мизоластин. Данные лекарственные средства являются неседативными или слабоседативными, не обладают антихолинэргичесим эффектом, не вызывают тахифилаксии, обладают длительным действием (1 таблетка в сутки). Современные Н1–блокаторы эффективны в отношении купирования многих симптомов, таких как ринорея, чихание, зуд в носу и носоглотке, глазные симптомы. Антигистаминные средства второго поколения более предпочтительны, учитывая улучшенное соотношение эффективность/безопасность и фармакокинетику.
Особо хочется отметить один из новых антигистаминных препаратов левоцетиризин (Levocetirizine*). Энантиомер цетиризина; конкурентный антагонист гистамина; блокирует Н1–гистаминовые рецепторы, сродство к которым в 2 раза выше, чем у цетиризина. Оказывает влияние на гистаминозависимую стадию аллергических реакций; уменьшает миграцию эозинофилов, снижает сосудистую проницаемость, ограничивает высвобождение медиаторов воспаления. Предупреждает развитие и облегчает течение аллергических реакций, оказывает антиэкссудативное, противозудное действие; практически не оказывает антихолинергического и антисеротонинергического действия.
Биодоступность препарата – 100%. В терапевтических дозах практически не оказывает седативного действия. Препарат принимается 1 раз в сутки. Длительность приема зависит от заболевания. Курс лечения поллиноза в среднем составляет 1–6 нед. При хронических заболеваниях (круглогодичный ринит, хроническая идиопатическая крапивница) курс лечения может быть увеличен. Существует клинический опыт применения препарата до 18 мес.
Отдельно среди антигистаминных препаратов второго поколения выделяют группу кардиотоксичных антигистаминных препаратов – это астемизолы и терфенадины, применение которых нежелательно в связи с доказанным влиянием на электрическую проводимость миокарда.
Местные (топические) антигистаминные препараты (азеластин, левокабастин) выпускают в виде назального спрея и глазных капель. Эти препараты рекомендуют при легких формах заболевания (назальные формы действуют на ринорею и чихание) и для купирования симптомов аллергического конъюнктивита. Их преимущества: быстрое наступление эффекта (10–15 минут) и хорошая переносимость. Азеластин и левокабастин применяют 2 раза в сутки после туалета носовой полости.
Стабилизаторы мембран тучных клеток – кромоны (кетотифен, недокромил натрия и др.) используются чаще для профилактики интермиттирующего АР, а для лечения – только в случае интермиттирующих симптомов АР, поскольку не обладают достаточным купирующим действием на назальную обструкцию. Мембраностабилизирующий эффект этих препаратов развивается медленно (1–2 недели), другой существенный недостаток – необходимость 4–разового применения (кромоны), что создает существенные неудобства для больных. Необходимо отметить, что кромоны практически полностью лишены побочных действий, это позволяет применять их у детей и беременных женщин.
Деконгестанты или сосудосуживающие препараты (эпинефрин, нафтозолин, оксиметазолин, фенилэфрин и др.) представлены a–адреномиметиками, используются в виде капель или спреев. Они эффективно и быстро восстанавливают носовое дыхание на короткое время. При кратких курсах применения (до 10 дней) они не вызывают изменений слизистой оболочки полости носа. Но при более длительном применении развивается синдром «рикошета». Это развитие стойкого отека, обильной ринореи, изменение морфологической структуры слизистой оболочки. Классификация местных сосудосуживающих препаратов представлена в таблице 4.
Интраназальные антихолинергические средства (ипратропиум) практически не обладают системной антихолинергической активностью, местно блокируют мускариновые рецепторы, уменьшая ринорею. Применяется для лечения среднетяжелых и тяжелых форм персистирующего аллергического ринита в составе комплексной терапии.
Топические глюкокортикостероиды (беклометазон, мометазон, флутиказон) являются наиболее эффективными средствами при лечении всех форм аллергического ринита. Их высокая эффективность обусловлена выраженным противовоспалительным действием и эффективным влиянием на все этапы патогенеза АР. Они уменьшают количество тучных клеток и секрецию ими медиаторов аллергического воспаления, сокращают количество эозинофилов, Т–лимфоцитов, ингибируют синтез простагландинов и лейкотриенов, подавляют экспрессию молекул адгезии. Все эти эффекты приводят к редукции тканевого отека и нормализации носового дыхания, уменьшению секреции слизистых желез, чувствительности рецепторов слизистой оболочки носа и прекращению ринореи и чихания, подавлению специфической и неспецифической назальной гиперреактивности. Современные формы топических кортикостероидов хорошо переносятся больными, они могут применяться без риска угнетения мукоцилиарного транспорта и развития атрофии слизистой носа, а также имеют очень низкую биодоступность, что обусловливает их системную безопасность. Редкие побочные действия в виде сухости в носу, образования корочек или непродолжительных носовых кровотечений обратимы и обычно связаны с нарушением техники использования препарата.
Рекомендуются следующие дозы назальных глюкокортикостероидов:
• Беклометазон. Доза для взрослых и детей старше 12 лет – 200 мкг 2 раза в сутки в каждый носовой ход или 100 мкг в каждый носовой ход 3–4 раза в сутки (до 400 мкг в сутки). Детям 6–12 лет – по 42–50 мкг (1 дозированное распыление) в каждый носовой ход 3–4 раза в сутки.
• Будесонид. Начальная доза для взрослых составляет 400 мкг ежедневно (2 дозы по 50 мкг в каждый носовой ход 2 раза в сутки); поддерживающая – 200 мкг ежедневно (2 дозы в каждую ноздрю 1 раз в сутки или 1 доза – 2 раза в сутки). Разрешен к применению у детей с 6 лет.
• Мометазон. Детям старше 12 лет и взрослым назначают 2 ингаляции по 50 мкг в каждый носовой ход 1 раз в сутки; суточная доза – 200 мкг. Детям 3–11 лет – 1 доза (50 мкг) в каждую ноздрю 1 раз в сутки (общая суточная доза 100 мкг). Поддерживающая терапия: 1 доза (50 мкг) в каждую ноздрю 1 раз в сутки.
• Флутиказон. По 1–2 дозы (50–100 мкг) в каждую ноздрю 1 раз в сутки. Детям с 4 лет по 1 дозе (50 мкг) 1 раз в сутки.
Эффект терапии назальными глюкокортикостероидами развивается постепенно в течение 1–3 суток. Больные, имея опыт быстрого облегчения симптомов после применения сосудосуживающих препаратов, могут отказаться от назальных кортикостероидов, считая их неэффективными, просто не дождавшись развития клинического эффекта. Необходимо информировать пациентов об особенностях лечения назальными глюкокортикостероидами.
Топические кортикостероиды эффективно используются для терапии полипозных синуситов, в комплексном лечении и для профилактики рецидивов после хирургических вмешательств. На данный период глюкокортикостероиды представляют единственный класс препаратов, который способен замедлять рост полипов и удлинять периоды ремиссии в течение полипозного риносинусита.
Современные топические кортикостероиды не только эффективны, но и безопасны при использовании в средних терапевтических дозах. Они оказывают благоприятное воздействие на прогноз не только аллергического ринита, но и сопутствующих аллергических заболеваний, в первую очередь на бронхиальную астму.
Таким образом, аллергический ринит является важной медико–социальной проблемой. Его лечение требует комплексного подхода, учитывающего патогенез заболевания.



Литература
1. Лопатин А.С. Медикаментозное лечение полипозного риносинусита // Consilium medicum. 2002. № 9. С. 461–468.
2. Черняк Б А., Носуля Е.В., Секретарева Л.Б., Ким Е.А. Влияние продолжительности терапии назальными КС на ее эффективность при полипозном риносинусите // Пульмонология. 2005. № 2. С. 107–112.
3. ARIA. Аллергический ринит и его влияние на бронхиальную астму // Аллергология. 2001 (Приложение). № 3. С. 43–56.
4. European Position Papper on Rhinosinusitis and Nasal Poliposis. Rhinology, Supplement 20, 2007.
5. Grigoreas C., Vourdas D., Petalas K. et al. Nasal polyps in patients with rhinitis and asthma // Allergy Asthma Proc. 2002. Vol. 23. P. 169–174.
6. Magnan A., Romanet S., Vervloet D. Rhinitis, nasosinusal poliposis and asthma: clinical aspects // The Nose and Lung Diseases / Ed. By B.Wallaert, P. Chanez, P. Godard. Eur. Resp. Monograph. 2001. P. 101–115.
7. Samolinski B., Szczesnowicz–Dabrowska P. Relationship between inflammation of upper and lower respiratory airways // Otolaryngol. Pol. 2002. Vol. 56. Р. 49–55.
8. Singh H., Ballow M. Role of cytokines in nasal polyposis // J. Investig Allergol Clin Immunol. 2003. № 1. P. 6–11.
9. Togias A. Rhinitis and asthma: evidence for respiratory system integration // J. Allergy Clin Immunol. 2003. № 6. P. 1171–1183.
10. Wallaert B., Chanez P., Godard P. The Nose and Lung Diseases / /Eur. Resp. Monograph. 2001. 183 p.












