Актуальность проблемы острого риносинусита (ОРС) обусловлена широкой распространенностью данного заболевания. Риносинусит – один из наиболее распространенных диагнозов в амбулаторной практике. В США около 15% взрослого населения страдает различными формами риносинусита [15]. Согласно статистике, в России данное заболевание переносят около 10 млн человек в год, а в структуре ЛОР-стационаров данная патология составляет от 15 до 36% [9]. Согласно данным бюро медицинской статистики Департамента здравоохранения г. Москвы, распространенность синуситов составляет 1 420 случаев на 100 тыс. взрослого населения [6].
Этиопатогенез ОРС преимущественно обусловлен риногенным инфицированием ОНП через естественные соустья, посредством которых осуществляются аэрация и дренирование пазух [7, 11]. Пусковым моментом развития ОРС, как правило, является вирусная инфекция, при которой ОНП поражаются почти в 90% случаев. Исследования последних лет показали, что основными возбудителями ОРС являются респираторные вирусы (риновирусы, респираторно-синцитиальные, аденовирусы, коронавирусы). Под воздействием вируса на мерцательный эпителий полости носа и ОНП эпителиальные клетки теряют реснички, эпителий становится рыхлым, развивается отек слизистой оболочки. В результате данных процессов, а также активного выброса провоспалительных медиаторов развивается воспалительная реакция. Следствием этого являются нарушение аэрации синусов, инактивация мукоцилиарного клиренса и скопление серозного экссудата в просвете синусов. Снижение скорости мукоцилиарного транспорта позволяет продлить время контакта патогенных бактерий со слизистой оболочкой и способствует бактериальному инфицированию [9, 11].
По данным многочисленных исследований, основными возбудителями бактериального ОРС (ОБРС) являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, выявляемые у взрослых пациентов в 20–43, 22–35 и 2–10% случаев соответственно [18]. Наиболее значимый из этих микроорганизмов – несомненно, пневмококк – Streptococcus pneumoniae, т. к. частота спонтанной эрадикации данного патогена при ОБРС составляет всего 30%, в то время как для Haemophilus influenzae и Moraxella catarrhalis – 60 и 80% соответственно. Для других возможных возбудителей (анаэробы, стрептококки, включая Streptococcus pyogenes, и Staphylococcus aureus) вероятность спонтанной эрадикации составляет 50/50 [18].
По данным российских исследований, доминирующими возбудителями ОБРС у взрослых пациентов также являются пневмококк и гемофильная палочка, а Moraxella catarrhalis выделяется только в единичных случаях. Кроме того, в отдельных исследованиях отмечается изменение общепринятой картины результатов микробиологического исследования при ОБРС – преобладание в отдельных популяциях гемофильной палочки, а также выделение из мазков стрептококков различных серогрупп [5, 8, 13]. Согласно данным зарубежных авторов, имеет место увеличение удельного веса золотистого стафилококка в этиологической структуре возбудителей ОБРС [2].
Таким образом, можно констатировать, что наиболее важными факторами развития риносинусита являются воспаление и отек слизистой оболочки полости носа и синусов, нарушение их аэрации и дренирования, вирусная и бактериальная инфекция.
В зависимости от длительности заболевания различают:
1) острый синусит (длительность болезни менее 12 нед. и полное исчезновение симптомов после выздоровления);
2) рецидивирующий синусит (от 1 до 4 эпизодов острого синусита в год, периоды между обострениями длятся не менее 8 нед., в это время симптомы заболевания отсутствуют, лечение не проводится);
3) хронический синусит (наличие симптомов в течение более чем 12 нед.).
Согласно европейским рекомендациям по риносинуситу (European position paper on rhinosinusitis and nasal polyps (EPOS)) 2012 г., клинический диагноз ставится при наличии 2-х или более симптомов, из которых обязательными являются затруднение носового дыхания и наличие выделений из полости носа или по задней стенке глотки, а дополнительными – ощущение давления или боль в лицевой области, а также снижение обоняния [1].
В руководстве по ведению взрослых и детей с ОБРС Американского общества по инфекционным болезням IDSA предложены сходные, но более детализированные клинические критерии постановки диагноза риносинусита (табл. 1) [2]. Диагноз считается правомочным при наличии не менее 2-х «основных» симптомов или 1-го «основного» и не менее чем 2-х «дополнительных» симптомов [2].
Таким образом, термин «риносинусит» объединяет широкий спектр заболеваний – от острой респираторной вирусной инфекции (ОРВИ) до тяжелой бактериальной инфекции.
Согласно EPOS 2012 г., ОРС подразделяют на поствирусный ОРС, который характеризуется усилением симптомов после 5 дней или сохранением симптомов после 10 дней, но с общей продолжительностью менее 12 нед., и ОБРС, который характеризуется более тяжелым течением: лихорадкой >38°С, выраженной болью в области лица, гнойным секретом в полости носа.
В настоящее время основной проблемой клинической практики является разграничение вирусного и бактериального ОРС. Это особенно важно с точки зрения распространенности того и другого процесса: по современным понятиям, острое гнойное воспаление ОНП встречается в 3–5% случаев, в остальных случаях речь идет о вирусном источнике заболевания. Эти данные заставляют трезво относиться к схемам этиотропного лечения с назначением противовирусной или системной антибактериальной терапии (АБТ).
«Золотым стандартом» диагностики ОБРС является выделение бактерий в высокой концентрации (≥104 КОЕ/мл) из клинического материала, полученного из синуса [21]. Однако пункция ОНП – инвазивная и достаточно травматичная манипуляция, которая должна проводиться по строгим показаниям. Мазки из среднего носового хода всегда контаминированы микрофлорой полости носа, которая зачастую не соответствует микрофлоре пораженной пазухи носа (особенно при наличии блока соустья), поэтому не пригодны для микробиологической диагностики источника синусита.
Большинство российских специалистов считают рентгенографию ОНП обязательной для подтверждения диагноза ОБРС. Однако исследования показали, что у большинства пациентов с ОРВИ при проведении рентгенологических исследований выявляются изменения, неотличимые от таковых при ОБРС [2]. Поэтому в соответствии с руководствами EPOS и IDSA 2012 г. при неосложненном течении ОРС рентгенологические исследования не показаны. Компьютерная томография показана пациентам с ОБРС при наличии подозрений на развитие орбитальных и/или внутричерепных осложнений [1, 2].
Основным методом дифференциальной диагностики вирусного и бактериального ОРС остается анализ клинических данных. Одним из важных критериев при этом является длительность заболевания [19].
Однако, основываясь на общей клинической картине, врачи могут правильно поставить диагноз ОБРС только в 50% случаев. Исследование показало, что продолжительность заболевания может варьировать от 1 до 33 дней, при этом большинство пациентов выздоровело или почувствовало облегчение через 7–10 дней. У 60% пациентов с длительностью симптомов ОРВИ более 10 дней были высеяны бактерии из отделяемого синусов [20].
В руководстве по ведению взрослых и детей с ОБРС Американского общества по инфекционным болезням IDSA критериями для постановки диагноза «острый бактериальный риносинусит» являются: сохранение симптомов заболевания более 7–10 дней, появление «второй волны» симптомов после 5-го дня заболевания, начало заболевания с выраженных симптомов (лихорадки ≥39°C и гнойных выделений из носа), сохраняющихся в течение 3–4 дней от начала заболевания.
Основной спорный вопрос лечения ОРС – назначение антибактериальных препаратов (АБП). Согласно проведенным исследованиям, более 90% врачей общей практики и оториноларингологов назначают АБП при наличии симптомов риносинусита [20]. Широкое назначение АБП приводит к росту антибиотикорезистентности. Следует также помнить о таких нередко тяжелых осложнениях антибиотикотерапии, как гепатотоксичность, аллергические реакции, дисбиоз.
В рандомизированных клинических исследованиях у пациентов с ОБРС, в которых сравнивались антибиотики и плацебо, было показано, что около 70% случаев заболевания заканчиваются самопроизвольным выздоровлением без применения АБП [15]. Ряд исследований подтвердили отсутствие достоверных различий по скорости исчезновения симптомов ОБРС при назначении пациентам амоксициллина или плацебо [16]. В систематических обзорах и метаанализах, выполненных с 2005 по 2012 г., при оценке эффективности антибиотиков в сравнении с плацебо у взрослых пациентов с ОБРС улучшение или выздоровление было отмечено в 72,9% случаев при АБТ и в 65,0% при применении плацебо [1]. Таким образом, антибиотики обеспечивают небольшое, но достоверное улучшение исхода заболевания, которое, несомненно, было бы гораздо более значительным при возможности исключения из исследований пациентов с вероятным вирусным риносинуситом, не нуждающихся в АБТ.
В связи с трудностями получения материала для микробиологического исследования при ОБРС, а также необходимостью ожидания результатов в течение 3–7 дней АБП назначаются эмпирически. Однако нельзя при этом забывать об основных принципах антибиотикотерапии, таких как:
1) высокая активность антибиотика in vitro в отношении основных возбудителей ОБРС;
2) отсутствие клинически значимой антибиотикорезистентности;
3) подтвержденные эффективность и безопасность АБП.
Как уже говорилось, основными возбудителями ОБРС являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis. При эмпирическом подборе АБП должны учитываться именно эти возбудители.
Крайне важно иметь представление об антибиотикорезистентности микроорганизмов, которая отличается не только в различных странах, но и в отдельных регионах и областях внутри одной страны. Основным механизмом резистентности является продукция b-лактамаз, которые вырабатывают штаммы Streptococcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus, Moraxella catarrhalis и др.
Наиболее масштабные данные об антибиотикорезистентности пневмококков в РФ были получены в многоцентровом проспективном микробиологическом исследовании ПеГАС [4]. В ходе этого исследования, проведенного в 2007–2009 гг. в различных городах РФ, было собрано 715 штаммов пневмококков. Данные о чувствительности пневмококков к пенициллину и амоксициллину свидетельствуют, что в большинстве регионов РФ пневмококки сохраняют высокую чувствительность к пенициллину и особенно к амоксициллину.
Обращает на себя внимание высокая резистентность штаммов Streptococcus Pneumoniae и гемофильной палочки к ко-тримоксазолу и тетрациклинам. Частота выделения пневмококков, нечувствительных к макролидам, в РФ составляет около 10%. У штаммов гемофильной палочки, выделенных в РФ, частота продукции β-лактамаз, по данным различных исследований (2006–2009 гг.), варьировала от 5 до 9% [5, 12].
Это еще раз подтверждает преимущества амоксициллина, который является наиболее активным пероральным β-лактамом в отношении штаммов Streptococcus pneumoniae, в т. ч. против изолятов со сниженной чувствительностью к пенициллину.
По данным зарубежных исследований, в США отмечается высокая частота резистентности респираторных возбудителей к пенициллинам и макролидам [18, 22]. В Европе отмечаются значительные географические различия в частоте резистентности респираторных патогенов к пенициллинам и макролидам: более благополучная картина наблюдается в скандинавских странах, в то время как в Испании, Греции и Франции частота выделения пневмококков, устойчивых к пенициллину и макролидам, составляет 25% и более. Сходная ситуация отмечается и с резистентностью штаммов Haemophilus influenzae [17].
Данные об антибиотикорезистентности обусловливают различие стартовой антибиотикотерапии по данным EPOS и IDSA. В то время как в ряде стран Европы амоксициллин по-прежнему рассматривается как препарат первого ряда, в США в качестве основных АБП для лечения ОБРС предлагается амоксициллин/клавулановая кислота, в т. ч. высокодозные лекарственные формы, а также «респираторные» фторхинолоны, в частности левофлоксацин [2].
На большей части территории России уровень резистентности микрофлоры при остром синусите остается не таким высоким, чтобы в настоящее время говорить об использовании высокодозных АБП или применении фторхинолонов в качестве стартовой терапии.
Наряду с системной АБТ отечественными оториноларингологами традиционно применяются промывание полости носа солевыми растворами, а также местная антибактериальная, муколитическая терапия.
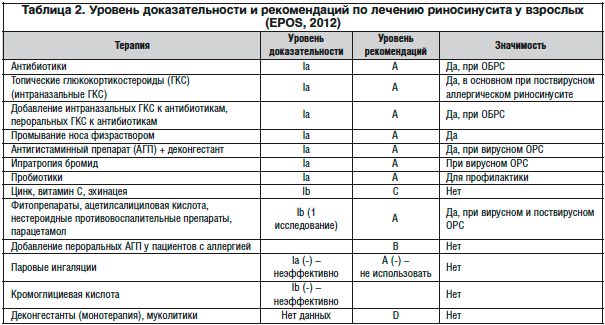
Уровень доказательности и рекомендаций по лечению риносинусита у взрослых представлен в таблице 2. В качестве средства патогенетической терапии рекомендованы интраназальные ГКС, особенно у пациентов с аллергическим ринитом в анамнезе. Данные препараты применяются как в качестве монотерапии при поствирусном риносинусите, так и в сочетании с системной АБТ у пациентов с ОБРС.
В тяжелых случаях ОБРС руководство EPOS 2012 г. рекомендует даже использование пероральных кортикостероидов коротким курсом с целью уменьшения выраженного воспаления и болевого синдрома [1], однако данное положение не поддерживается отечественными руководствами [10].
В последние годы в России все шире стала внедряться топическая кортикостероидная терапия ОРС. В то же время значительное место занимает применение других методов разгрузочной терапии, которые считаются излишними и необоснованными согласно европейским и американским стандартам [1, 2, 10]. Так, при наличии слизисто-гнойного отделяемого показана пункция верхнечелюстных пазух. Согласно отечественным рекомендациям, эвакуация слизисто-гнойного содержимого представляет собой мощный фактор патогенетического лечения острых синуситов. При этом не рекомендуются дренирование и введение антибактериальных или сложных лекарственных смесей непосредственно в пазухи [6, 10, 11].
Спорным является вопрос о применении топической антибиотикотерапии. В России традиционно в лечении ОРС применяется ряд препаратов, которые помимо местного антибактериального действия оказывают также противовоспалительный и сосудосуживающий эффекты. Их применение не поддерживается стандартами EPOS и IDSA. Однако на основании исследований, продемонстрировавших эффективность топических антибиотиков, данная группа препаратов была включена в отечественные рекомендации по лечению ОРС [10, 23].
Большое значение в лечении синуситов имеют размягчение и разжижение вязкого, густого секрета. С этой целью могут быть использованы растворы для промывания полости носа, а также различные муколитические, секретомоторные и секретолитические препараты. Руководства EPOS 2012 г. и IDSA 2012 г. рекомендуют к применению ирригационную терапию, а также секретолитический препарат Синупрет в связи с доказанной эффективностью, однако отрицают использование муколитиков [1, 2]. По мнению отечественных авторов, такая позиция может быть связана со сложностью фармакологической оценки эффективности муколитических препаратов. Многолетние наблюдения, свидетельствующие о благоприятном действии муколитических препаратов на течение острых синуситов, а также результаты исследований, подтверждающие клиническую эффективность муколитиков, позволили включить данные препараты в отечественные рекомендации по лечению ОРС [3, 10].
Таким образом, проблема лечения больных острым синуситом остается чрезвычайно актуальной, что обусловлено количеством таких больных, сложностью постановки диагноза, назначением адекватной этиопатогенетической терапии. Существенную помощь в решении данных проблем оказывают современные рекомендации, позволяющие правильно интерпретировать многочисленные отечественные и зарубежные литературные данные.