–Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ —А–µ–≥–Є—Б—В—А–Є—А—Г—О—В—Б—П –≤—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є, –Ї–Њ—А–Њ—В–Ї–Є–µ —А–µ–Љ–Є—Б—Б–Є–Є –±–Њ–ї–µ–Ј–љ–Є –Є –љ–µ–Ј–∞–њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–љ—Л–µ –Њ–±—А–∞—Й–µ–љ–Є—П –Ї –≤—А–∞—З–∞–Љ, –∞ —В–∞–Ї–ґ–µ –≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є, –≥—А–Є–±–Ї–Њ–≤–Њ–є –Є –≤–Є—А—Г—Б–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є. –Я—А–µ–і–Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Н—В–Њ —В–µ–Љ, —З—В–Њ –Љ—Г–ї—М—В–Є—Д–∞–Ї—В–Њ—А–Є–∞–ї—М–љ–∞—П –Ї–Њ–љ—Ж–µ–њ—Ж–Є—П –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –Њ–±–Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —И–Є—А–Њ–Ї–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –ї–µ—З–µ–±–љ—Л—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є, –Ї–Њ—В–Њ—А—Л–µ –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ –Љ–Њ–≥—Г—В –Є–Љ–µ—В—М –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є–≤—Л–є —Е–∞—А–∞–Ї—В–µ—А. –Э–µ–Ј–љ–∞–љ–Є–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –Є –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤ —А–∞–Ј–≤–Є—В–Є—П –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –Ј–∞—З–∞—Б—В—Г—О –њ—А–Є–≤–Њ–і–Є—В –Ї –≤—А–∞—З–µ–±–љ—Л–Љ –Њ—И–Є–±–Ї–∞–Љ –Ї–∞–Ї –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ, —В–∞–Ї –Є –≤ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –∞–і–µ–Ї–≤–∞—В–љ–Њ–≥–Њ (—А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ) –ї–µ—З–µ–љ–Є—П. –°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —В–µ—А–∞–њ–Є—П –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –і–Њ —Б–Є—Е –њ–Њ—А –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є —Б–ї–Њ–ґ–љ—Г—О –њ—А–Њ–±–ї–µ–Љ—Г –≤–≤–Є–і—Г –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Љ–љ–Њ–≥–Њ–Њ–±—А–∞–Ј–Є—П —Д–µ–љ–Њ—В–Є–њ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Є —Б—В–∞–і–Є–є–љ–Њ—Б—В–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П. –•–Њ—А–Њ—И–Њ –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ –Љ–µ–љ—П–µ—В—Б—П —Е–∞—А–∞–Ї—В–µ—А –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞, –Є–Ј–Љ–µ–љ—П—О—В—Б—П –Ї–ї–Є–љ–Є–Ї–Њ-–Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є –±–Њ–ї–µ–Ј–љ–Є [3].
–Я–Њ–њ—Л—В–Ї–Є —А–∞–Ј—А–∞–±–Њ—В–∞—В—М —З–µ—В–Ї–Є–µ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ-–і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ –Ї—А–Є—В–µ—А–Є–Є —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–µ–љ–Њ—В–Є–њ–Њ–≤ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –њ—А–Њ–і–Њ–ї–ґ–∞—О—В—Б—П –њ–Њ —Б–µ–є –і–µ–љ—М. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≤—Л–і–µ–ї—П—О—В 2 –Њ—Б–љ–Њ–≤–љ—Л—Е –Є–Љ–Љ—Г–љ–Њ–њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е —Д–µ–љ–Њ—В–Є–њ–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞: –Є–Љ–Љ—Г–љ–Њ–≥–ї–Њ–±—Г–ї–Є–љ –Х (IgE) -–Ј–∞–≤–Є—Б–Є–Љ—Л–є (—Н–Ї–Ј–Њ–≥–µ–љ–љ—Л–є) –Є IgE-–љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л–є (—Н–љ–і–Њ–≥–µ–љ–љ—Л–є). –≠–Ї–Ј–Њ–≥–µ–љ–љ–∞—П (–∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–∞—П) —Д–Њ—А–Љ–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —А–∞–љ–љ–Є–Љ –љ–∞—З–∞–ї–Њ–Љ, –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ —Г—А–Њ–≤–љ—П –Њ–±—Й–µ–≥–Њ IgE –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є, –љ–∞–ї–Є—З–Є–µ–Љ –∞–ї–ї–µ—А–≥–µ–љ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е IgE –∞–љ—В–Є—В–µ–ї –Ї –њ–Є—Й–µ–≤—Л–Љ –Є –і—А—Г–≥–Є–Љ –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ, –≤—Л—Б–Њ–Ї–Є–Љ–Є –Ј–љ–∞—З–µ–љ–Є—П–Љ–Є –Є–љ—В–µ—А–ї–µ–є–Ї–Є–љ–∞ (IL)-4, IL-13 [4]. –І–∞—Б—В–Њ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –і—А—Г–≥–Є–Љ–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є (–±—А–Њ–љ—Е–Є–∞–ї—М–љ–∞—П –∞—Б—В–Љ–∞, –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є —А–Є–љ–Є—В) –Є –≤—Б—В—А–µ—З–∞–µ—В—Б—П —Г 80–85% –і–µ—В–µ–є. –Я—А–Є –љ–µ–∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–є (—Н–љ–і–Њ–≥–µ–љ–љ–Њ–є) —Д–Њ—А–Љ–µ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Г—А–Њ–≤–µ–љ—М –Њ–±—Й–µ–≥–Њ IgE –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є –Њ—Б—В–∞–µ—В—Б—П –≤ –њ—А–µ–і–µ–ї–∞—Е –љ–Њ—А–Љ—Л, –Њ—В–Љ–µ—З–∞—О—В—Б—П –љ–Є–Ј–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є IL-4, IL-13, IL-5 –Є –≤—Л—Б–Њ–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Є–љ—В–µ—А—Д–µ—А–Њ–љ–∞. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ–Є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є —П–≤–ї—П—О—В—Б—П –њ–Њ–Ј–і–љ–µ–µ –љ–∞—З–∞–ї–Њ, —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї–Њ–µ —В–µ—З–µ–љ–Є–µ –±–Њ–ї–µ–Ј–љ–Є, –љ–∞–ї–Є—З–Є–µ —Б–Ї–ї–∞–і–Ї–Є –Ь–Њ—А–≥–∞–љ–∞ (–≥–ї—Г–±–Њ–Ї–∞—П —Б–Ї–ї–∞–і–Ї–∞ –љ–∞ –љ–Є–ґ–љ–µ–Љ –≤–µ–Ї–µ), –Њ—В—Б—Г—В—Б—В–≤–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є —Б—Г—Е–Њ—Б—В–Є –Є –ї–∞–і–Њ–љ–љ–Њ–є –Є—Б—З–µ—А—З–µ–љ–љ–Њ—Б—В–Є. –І–∞—Б—В–Њ—В–∞ —Н–љ–і–Њ–≥–µ–љ–љ–Њ–є —Д–Њ—А–Љ—Л —Г –і–µ—В–µ–є —Б–Њ—Б—В–∞–≤–ї—П–µ—В 15–20%. –Ю–љ–∞ —П–≤–ї—П–µ—В—Б—П –љ–∞–Є–Љ–µ–љ–µ–µ –Є–Ј—Г—З–µ–љ–љ—Л–Љ –≤–∞—А–Є–∞–љ—В–Њ–Љ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞.
–Р—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї –Љ—Г–ї—М—В–Є—Д–∞–Ї—В–Њ—А–Є–∞–ї—М–љ—Л–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ, –≤ —А–∞–Ј–≤–Є—В–Є–Є –Ї–Њ—В–Њ—А—Л—Е –±–Њ–ї—М—И–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ—О—В –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–µ —Д–∞–Ї—В–Њ—А—Л – –љ–∞ –љ–Є—Е, –≤ —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М, –≤–ї–Є—П—О—В —А–∞–Ј–ї–Є—З–љ—Л–µ —Д–∞–Ї—В–Њ—А—Л –Њ–Ї—А—Г–ґ–∞—О—Й–µ–є —Б—А–µ–і—Л. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Є–Ј–≤–µ—Б—В–љ—Л –≥–µ–љ—Л –Є –≥–µ–љ—Л-–Ї–∞–љ–і–Є–і–∞—В—Л, –Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ—Л–µ –Ј–∞ —А–∞–Ј–≤–Є—В–Є–µ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞. –Ю–њ–Є—Б–∞–љ–Њ –±–Њ–ї–µ–µ 20 –≥–µ–љ–Њ–≤, –∞—Б—Б–Њ—Ж–Є–Є—А—Г–µ–Љ—Л—Е —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–є –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М—О. –≠—В–Њ —В–∞–Ї–Є–µ –≥–µ–љ—Л, –Ї–∞–Ї ADAM33, SPINK5, FLG –Є –Љ–љ–Њ–≥–Є–µ –і—А—Г–≥–Є–µ [5–7]. –Ю—Б–Њ–±—Л–є –Є–љ—В–µ—А–µ—Б –Ј–∞—Б–ї—Г–ґ–Є–≤–∞–µ—В –Њ–±–ї–∞—Б—В—М –љ–∞ 5-–є —Е—А–Њ–Љ–Њ—Б–Њ–Љ–µ (5q31-33), —Б–Њ–і–µ—А–ґ–∞—Й–∞—П –Ї–ї–∞—Б—В–µ—А –≥–µ–љ–Њ–≤ IL-3, IL-4, IL-5, IL-13, GM-CSF. –°–≤—П–Ј—М —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –±—Л–ї–∞ –Њ–±–љ–∞—А—Г–ґ–µ–љ–∞ –Є –љ–∞ —Е—А–Њ–Љ–Њ—Б–Њ–Љ–µ 3q21, —Б–Њ–і–µ—А–ґ–∞—Й–µ–є –Ї–Њ-—Б—В–Є–Љ—Г–ї—П—В–Њ—А–љ—Л–µ –Љ–Њ–ї–µ–Ї—Г–ї—Л CD80 –Є CD86, –≤–Њ–≤–ї–µ—З–µ–љ–љ—Л–µ –≤ –∞–Ї—В–Є–≤–∞—Ж–Є—О –Ґ-–Ї–ї–µ—В–Њ–Ї. –Т —Е—А–Њ–Љ–Њ—Б–Њ–Љ–µ 5q –±—Л–ї –Њ–±–љ–∞—А—Г–ґ–µ–љ –≥–µ–љ SPINK5, –Ї–Њ—В–Њ—А—Л–є –Ї–Њ–і–Є—А—Г–µ—В –Є–љ–≥–Є–±–Є—В–Њ—А —Б–µ—А–Є–љ–Њ–≤–Њ–є –њ—А–Њ—В–µ–∞–Ј—Л. –≠—В–Њ—В –±–µ–ї–Њ–Ї –Є–≥—А–∞–µ—В –≤–∞–ґ–љ—Г—О —А–Њ–ї—М –≤ —А–∞–Ј–љ—Л—Е –Љ–Њ—А—Д–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—Ж–µ—Б—Б–∞—Е –≤ –Ї–Њ–ґ–µ (–њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Є –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Л—Е), –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ—В –і–Є—Д—Д–µ—А–µ–љ—Ж–Є—А–Њ–≤–∞–љ–Є–µ —Н–њ–Є—В–µ–ї–Є—П –Є –Ї–ї–µ—В–Њ–Ї, —А–µ–≥—Г–ї—П—Ж–Є—О –∞–љ–≥–Є–Њ–≥–µ–љ–µ–Ј–∞ –Є –Ї–ї–µ—В–Њ—З–љ—Г—О –∞–і–≥–µ–Ј–Є—О. –Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –≤—Л—П–≤–ї–µ–љ –µ—Й–µ –Њ–і–Є–љ –≥–µ–љ, –Љ—Г—В–∞—Ж–Є–Є –≤ –Ї–Њ—В–Њ—А–Њ–Љ –њ—А–Є–≤–Њ–і—П—В –Ї –љ–∞—А—Г—И–µ–љ–Є—О –±–∞—А—М–µ—А–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –Ї–Њ–ґ–Є, –і–µ–ї–∞—П –µ–µ –±–Њ–ї–µ–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ–є –Ї –і–µ–є—Б—В–≤–Є—О –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ (—В–∞–Ї–Є—Е –Ї–∞–Ї Staphylococcus aureus –Є Malassezia). –Ь—Г—В–∞—Ж–Є–Є –≤ –≥–µ–љ–µ FLG, –њ—А–Є–≤–Њ–і—П—Й–Є–µ –Ї –њ–Њ–ї–љ–Њ–є –Є–ї–Є —З–∞—Б—В–Є—З–љ–Њ–є –њ–Њ—В–µ—А–µ —Д–Є–ї–∞–≥–≥—А–Є–љ–Њ–Љ —Б–≤–Њ–µ–є —Д—Г–љ–Ї—Ж–Є–Є, –њ–Њ–≤—Л—И–∞—О—В —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї–Њ–ґ–Є –Ї –і–µ–є—Б—В–≤–Є—О –≤–љ–µ—И–љ–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ [8, 9]. –Ь—Г—В–∞—Ж–Є—П –≤ –≥–µ–љ–∞—Е —Д–Є–ї–∞–≥–≥—А–Є–љ–∞ R501X –Є 2282dell4 —П–≤–ї—П–µ—В—Б—П —Д–∞–Ї—В–Њ—А–Њ–Љ, –њ—А–µ–і—А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є–Љ –Ї —В—П–ґ–µ–ї–Њ–Љ—Г —В–µ—З–µ–љ–Є—О –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ [10]. –Т—Б–µ —Н—В–Є –і–∞–љ–љ—Л–µ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ –њ–Њ–ї–Є–≥–µ–љ–љ–Њ–Љ –љ–∞—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –≤ –њ–∞—В–Њ–≥–µ–љ–µ–Ј–µ –і–∞–љ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤–∞–ґ–љ—Г—О —А–Њ–ї—М –Є–≥—А–∞—О—В –љ–∞—А—Г—И–µ–љ–Є–µ –±–∞—А—М–µ—А–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –Ї–Њ–ґ–Є –Є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Б–Њ —Б—В–Њ—А–Њ–љ—Л –Є–Љ–Љ—Г–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л – –Њ–±–∞ —Н—В–Є —Д–∞–Ї—В–Њ—А–∞ –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –і–µ—В–µ—А–Љ–Є–љ–Є—А–Њ–≤–∞–љ—Л. –†–µ–Ј—Г–ї—М—В–∞—В—Л –њ–Њ—Б–ї–µ–і–љ–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ –Ј–љ–∞—З–Є–Љ–Њ—Б—В—М –љ–∞—А—Г—И–µ–љ–Є–є –Ї–Њ–ґ–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞ –Є –≤—А–Њ–ґ–і–µ–љ–љ–Њ–є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П –Є–Љ–Љ—Г–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л, –њ—А–Њ—П–≤–ї—П—О—Й–µ–є—Б—П —Г—Б–Є–ї–µ–љ–љ—Л–Љ –Є–Љ–Љ—Г–љ–љ—Л–Љ –Њ—В–≤–µ—В–Њ–Љ –љ–∞ –∞–ї–ї–µ—А–≥–µ–љ—Л –Є –Љ–Є–Ї—А–Њ–±–љ—Л–µ –∞–љ—В–Є–≥–µ–љ—Л. –Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ –Є–Ј—Г—З–∞—О—В—Б—П –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Л–µ –њ–µ–њ—В–Є–і—Л, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є –Ї–∞—В–µ–ї–Є—Ж–Є–і–Є–љ (LL-37), -deensin-2 (BD-2), —Г—А–Њ–≤–љ–Є –Ї–Њ—В–Њ—А—Л—Е –≤ –Ї–Њ–ґ–µ —Г –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ —Б–љ–Є–ґ–µ–љ—Л. –Р–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Л–µ –ї–Є–њ–Є–і—Л (–≥–ї—О–Ї–Њ–Ј–Є–ї—Ж–µ—А–∞–Љ–Є–і—Л, —Б–≤–Њ–±–Њ–і–љ—Л–µ —Б—Д–Є–љ–≥–Њ–Ј–Є–љ—Л) –≤ —А–Њ–≥–Њ–≤–Њ–Љ —Б–ї–Њ–µ —Н–њ–Є–і–µ—А–Љ–Є—Б–∞ —В–∞–Ї–ґ–µ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—В –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Г—О –Ј–∞—Й–Є—В—Г –Њ—А–≥–∞–љ–Є–Ј–Љ–∞. –Р–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Л–µ –њ–µ–њ—В–Є–і—Л (BD-2, LL-37) –Њ–±—Л—З–љ–Њ —Б–Є–љ—В–µ–Ј–Є—А—Г—О—В—Б—П –Ї–µ—А–∞—В–Є–љ–Њ—Ж–Є—В–∞–Љ–Є –≤ –Њ—В–≤–µ—В –љ–∞ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є —Б—В–Є–Љ—Г–ї, –љ–∞–њ—А–Є–Љ–µ—А –њ—А–Є –њ—Б–Њ—А–Є–∞—В–Є—З–µ—Б–Ї–Є—Е –њ–Њ—А–∞–ґ–µ–љ–Є—П—Е –Є–ї–Є –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Њ–Љ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–Є –Ї–Њ–ґ–Є, –Њ–і–љ–∞–Ї–Њ —Г –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –Ї —Г—Б–Є–ї–µ–љ–Є—О —Б–Є–љ—В–µ–Ј–∞ –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Л—Е –њ–µ–њ—В–Є–і–Њ–≤ —Б–љ–Є–ґ–µ–љ–∞ [11]. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –љ–µ—Б–Њ–≤–µ—А—И–µ–љ—Б—В–≤–Њ –Ї–Њ–ґ–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞ –≤—Б–ї–µ–і—Б—В–≤–Є–µ –Љ—Г—В–∞—Ж–Є–Є –≥–µ–љ–∞, –і–µ—В–µ—А–Љ–Є–љ–Є—А—Г—О—Й–µ–≥–Њ —Б–Є–љ—В–µ–Ј —Д–Є–ї–∞–≥–≥—А–Є–љ–∞ –Є —Б–љ–Є–ґ–µ–љ–Є–µ –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Л—Е –њ–µ–њ—В–Є–і–Њ–≤, —В–∞–Ї–Є—Е –Ї–∞–Ї LL-37, DD-2 –Є 3, —Б—В–∞–ї–Є —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М—Б—П –Ї–∞–Ї –Ї–ї—О—З–µ–≤—Л–µ —Д–∞–Ї—В–Њ—А—Л –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞. –Ю—Б–ї–∞–±–ї–µ–љ–Є–µ –±–∞—А—М–µ—А–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –Ї–Њ–ґ–Є —Б –Є–Ј–±—Л—В–Њ—З–љ–Њ–є –њ–Њ—В–µ—А–µ–є –≤–ї–∞–≥–Є –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–Њ–≤—Л—И–µ–љ–Є—О –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В–Є –Ї–Њ–ґ–Є –і–ї—П –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤, –∞–љ—В–Є–≥–µ–љ–Њ–≤ –Є –≤–µ—Й–µ—Б—В–≤ –Њ–Ї—А—Г–ґ–∞—О—Й–µ–є —Б—А–µ–і—Л, –≤—Б–ї–µ–і—Б—В–≤–Є–µ —З–µ–≥–Њ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–∞—П –Ї–Њ–ґ–љ–∞—П —А–µ–∞–Ї—Ж–Є—П.
–Ь–µ—Е–∞–љ–Є–Ј–Љ —А–∞–Ј–≤–Є—В–Є—П –Ј—Г–і–∞, –Ї–Њ—В–Њ—А—Л–є —Г –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –Ї–∞—А–і–Є–љ–∞–ї—М–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, –і–Њ –Ї–Њ–љ—Ж–∞ –љ–µ –≤—Л—П—Б–љ–µ–љ. –Т—Л–±—А–Њ—Б –≥–Є—Б—В–∞–Љ–Є–љ–∞ –љ–µ —П–≤–ї—П–µ—В—Б—П –µ–і–Є–љ—Б—В–≤–µ–љ–љ–Њ–є –њ—А–Є—З–Є–љ–Њ–є –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –Ј—Г–і–∞, –њ–Њ—Н—В–Њ–Љ—Г –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –љ–Њ–≤–Њ–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П, –љ–µ –Њ–±–ї–∞–і–∞—П —Б–µ–і–∞—В–Є–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ, –љ–µ –≤—Б–µ–≥–і–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л. –Ю—З–µ–љ—М –≤–∞–ґ–љ–Њ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –Ї—Г–њ–Є—А–Њ–≤–∞—В—М –Ј—Г–і, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Њ–µ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ –Ї–Њ–ґ–Є –њ—А–Є —А–∞—Б—З–µ—Б—Л–≤–∞–љ–Є–Є –Є–љ–і—Г—Ж–Є—А—Г–µ—В –≤—Л–±—А–Њ—Б –њ—А–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е —Ж–Є—В–Њ–Ї–Є–љ–Њ–≤ –Є —Е–µ–Љ–Њ–Ї–Є–љ–Њ–≤, –Ї–∞—А—В–Є–љ–∞ –±–Њ–ї–µ–Ј–љ–Є —Г—Б—Г–≥—Г–±–ї—П–µ—В—Б—П, —Д–Њ—А–Љ–Є—А—Г–µ—В—Б—П –њ–Њ—А–Њ—З–љ—Л–є –Ї—А—Г–≥. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –∞–Ї—В—Г–∞–ї—М–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П –њ–Њ–Є—Б–Ї –љ–Њ–≤—Л—Е —А–µ—И–µ–љ–Є–є –Є –њ—Г—В–µ–є –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –Ј—Г–і–∞ —Г –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ.
–Ы–µ—З–µ–љ–Є–µ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞.
–Ю–±—Й–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є
–Т–µ–і–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є —Б–ї–Њ–ґ–љ—Г—О –Ј–∞–і–∞—З—Г. –Т –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–µ–Њ–і–Њ–ї–µ—В—М —В–Њ—В –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –±–∞—А—М–µ—А, –Ї–Њ—В–Њ—А—Л–є –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –Љ–µ–ґ–і—Г —А–Њ–і–Є—В–µ–ї—П–Љ–Є —А–µ–±–µ–љ–Ї–∞ —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –Є –ї–µ—З–∞—Й–Є–Љ –≤—А–∞—З–Њ–Љ. –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ —А–Њ–і–Є—В–µ–ї–Є –ґ–і—Г—В –±—Л—Б—В—А–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –Є –љ–µ –≤—Б–µ–≥–і–∞ –Ї—А–Њ–њ–Њ—В–ї–Є–≤–Њ –≤—Л–њ–Њ–ї–љ—П—О—В –µ–ґ–µ–і–љ–µ–≤–љ—Л–µ –њ—А–Њ—Ж–µ–і—Г—А—Л. –Ю—З–µ–љ—М –≤–∞–ґ–љ–Њ —Г–±–µ–і–Є—В—М —А–Њ–і–Є—В–µ–ї–µ–є –≤ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –і–ї–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є –Љ–Њ—В–Є–≤–Є—А–Њ–≤–∞—В—М –Є—Е –љ–∞ –≤—Л–њ–Њ–ї–љ–µ–љ–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –њ–Њ –Ї–Њ–љ—В—А–Њ–ї—О –љ–∞–і —В–µ—З–µ–љ–Є–µ–Љ –±–Њ–ї–µ–Ј–љ–Є. –Я–Њ–Ј–і–љ—П—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є —Б–≤—П–Ј–∞–љ–љ–∞—П —Б –љ–µ–є –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–∞—П —В–µ—А–∞–њ–Є—П, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –њ—А–µ–µ–Љ—Б—В–≤–µ–љ–љ–Њ—Б—В–Є –Љ–µ–ґ–і—Г –≤—А–∞—З–∞–Љ–Є –Є —З–µ—В–Ї–Њ–≥–Њ —А–µ–≥—Г–ї–Є—А–Њ–≤–∞–љ–Є—П –Њ–Ї–∞–Ј–∞–љ–Є—П —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є —П–≤–ї—П—О—В—Б—П –њ—А–Є—З–Є–љ–∞–Љ–Є –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П, —З—В–Њ –љ–µ–≥–∞—В–Є–≤–љ–Њ –Њ—В—А–∞–ґ–∞–µ—В—Б—П –љ–∞ –Ї–∞—З–µ—Б—В–≤–µ –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ—Л—Е.
–Ф–µ—В–Є —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –і–Њ–ї–ґ–љ—Л –њ–Њ—Б—В–Њ—П–љ–љ–Њ –њ—А–Њ—Е–Њ–і–Є—В—М –Њ—Б–Љ–Њ—В—А –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–∞ –Є–ї–Є –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–∞, –Ї–Њ—В–Њ—А—Л–µ –њ—А–Њ–≤–Њ–і—П—В –Ї–Њ—А—А–µ–Ї—Ж–Є—О —В–µ—А–∞–њ–Є–Є, –Љ–µ–љ—П—О—В —В–∞–Ї—В–Є–Ї—Г –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б—В–∞–і–Є–Є –±–Њ–ї–µ–Ј–љ–Є –Є –љ–∞–ї–Є—З–Є—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є.
–° —Ж–µ–ї—М—О –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Њ–±–Њ—Б—В—А–µ–љ–Є–є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Г –і–µ—В–µ–є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ–±—Г—З–µ–љ–Є–µ —А–Њ–і–Є—В–µ–ї–µ–є: –Њ–±–µ—Б–њ–µ—З–µ–љ–Є–µ –Є—Е –њ–Њ–ї–љ–Њ–є –Є–љ—Д–Њ—А–Љ–∞—Ж–Є–µ–є –Њ –њ—А–Є—З–Є–љ–∞—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —Е–∞—А–∞–Ї—В–µ—А–µ –µ–≥–Њ —В–µ—З–µ–љ–Є—П, –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П—Е –ї–µ—З–µ–љ–Є—П –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—П—Е –њ—А–Њ—В–Є–≤–Њ—А–µ—Ж–Є–і–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –ї–µ—З–µ–љ–Є–µ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Г –і–µ—В–µ–є —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—В—М —Б–ї–µ–і—Г—О—Й–Є–Љ–Є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–Љ–Є –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П–Љ–Є:
1. –Ф–Є–µ—В–Њ—В–µ—А–∞–њ–Є—П –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ–µ—А—Б–Њ–љ–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л—Е –і–Є–µ—В.
2. –≠–ї–Є–Љ–Є–љ–∞—Ж–Є–Њ–љ–љ—Л–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–µ –љ–∞ —Г—Б—В—А–∞–љ–µ–љ–Є–µ –Є–ї–Є —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П —Д–∞–Ї—В–Њ—А–Њ–≤, –≤—Л–Ј—Л–≤–∞—О—Й–Є—Е –Њ–±–Њ—Б—В—А–µ–љ–Є–µ –±–Њ–ї–µ–Ј–љ–Є. –Т —З–Є—Б–ї–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—А –њ–∞—Ж–Є–µ–љ—В–∞–Љ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Є–Ј–±–µ–≥–∞—В—М —Б—А–µ–і—Б—В–≤, —А–∞–Ј–і—А–∞–ґ–∞—О—Й–Є—Е –Ї–Њ–ґ—Г, –љ–∞–њ—А–Є–Љ–µ—А –Є–Ј–і–µ–ї–Є–є –Є–Ј —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є—Е, —И–µ—А—Б—В—П–љ—Л—Е –Љ–∞—В–µ—А–Є–∞–ї–Њ–≤, –і–µ—В–µ—А–≥–µ–љ—В–Њ–≤ –Є –Љ–Њ—О—Й–Є—Е —Б—А–µ–і—Б—В–≤ —Б pH 5,5. –°–ї–µ–і—Г–µ—В –Є–Ј–±–µ–≥–∞—В—М –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П —Е–Њ–ї–Њ–і–Њ–≤–Њ–≥–Њ –Є —В–µ–њ–ї–Њ–≤–Њ–≥–Њ —Д–∞–Ї—В–Њ—А–Њ–≤, –Є–Ј–±—Л—В–Њ—З–љ–Њ–є –њ—Б–Є—Е–Њ—Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–Є.
3. –Ъ—Г–њ–Є—А–Њ–≤–∞–љ–Є–µ –Њ—Б—В—А—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
4. –С–∞–Ј–Є—Б–љ–∞—П (–њ—А–Њ—В–Є–≤–Њ—А–µ—Ж–Є–і–Є–≤–љ–∞—П) —В–µ—А–∞–њ–Є—П, –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г—О—Й–∞—П —В–µ—З–µ–љ–Є–µ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞.
5. –Ґ–µ—А–∞–њ–Є—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є.
6. –Ъ–Њ—А—А–µ–Ї—Ж–Є—П –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –љ–∞—А—Г—И–µ–љ–Є–є, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В (–њ–Њ —Б—В—А–Њ–≥–Є–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ).
–Ъ —Г–≤–ї–∞–ґ–љ—П—О—Й–Є–Љ —Б—А–µ–і—Б—В–≤–∞–Љ, –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞—О—Й–Є–Љ —В—А–∞–љ—Б—Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ—Г—О –њ–Њ—В–µ—А—О –≤–Њ–і—Л, –Њ—В–љ–Њ—Б—П—В—Б—П –њ—А–µ–њ–∞—А–∞—В—Л —Б—В–∞—А–Њ–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П: –≤–∞–Ј–µ–ї–Є–љ, –њ–∞—А–∞—Д–Є–љ, –≤–Њ—Б–Ї, –ї–∞–љ–Њ–ї–Є–љ –Є –і—А—Г–≥–Є–µ –ґ–Є–≤–Њ—В–љ—Л–µ –ґ–Є—А—Л. –Ю–љ–Є –±–ї–Њ–Ї–Є—А—Г—О—В –њ—А–Њ—Е–Њ–ґ–і–µ–љ–Є–µ –ґ–Є–і–Ї–Њ—Б—В–Є —З–µ—А–µ–Ј —А–Њ–≥–Њ–≤–Њ–є —Б–ї–Њ–є. –Т —Б–Њ—Б—В–∞–≤ —Г–≤–ї–∞–ґ–љ—П—О—Й–Є—Е —Б—А–µ–і—Б—В–≤ –Љ–Њ–≥—Г—В –±—Л—В—М –≤–Ї–ї—О—З–µ–љ—Л –≤–µ—Й–µ—Б—В–≤–∞, —Б–њ–Њ—Б–Њ–±–љ—Л–µ –њ—А–Є—В—П–≥–Є–≤–∞—В—М –Є —Г–і–µ—А–ґ–Є–≤–∞—В—М –≤–Њ–і—Г: –≥–ї–Є—Ж–µ—А–Є–љ, —Б–Њ—А–±–Є—В, –≥–Є–∞–ї—Г—А–Њ–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞, –≥–µ–ї—М –∞–ї–Њ—Н, –Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Є–µ –Ї–Є—Б–ї–Њ—В—Л. –£–≤–ї–∞–ґ–љ—П—О—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞ –љ–Њ–≤–Њ–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П —Б–Њ–і–µ—А–ґ–∞—В –љ–∞—В—Г—А–∞–ї—М–љ—Л–µ —А–∞—Б—В–Є—В–µ–ї—М–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞, —А–µ—В–Є–љ–Њ–Є–і—Л, –Ї–Њ–ї–ї–∞–≥–µ–љ, —Н–ї–∞—Б—В–Є–љ, –ї–µ—Ж–Є—В–Є–љ, —Ж–µ—А–∞–Љ–Є–і—Л. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Г–≤–ї–∞–ґ–љ—П—О—Й–Є—Е —Б—А–µ–і—Б—В–≤ –і–Њ–Ї–∞–Ј–∞–љ–∞ –≤–Њ –Љ–љ–Њ–≥–Є—Е –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е. –С–∞–Ј–Є—Б–љ–∞—П –њ—А–Њ—В–Є–≤–Њ—А–µ—Ж–Є–і–Є–≤–љ–∞—П —В–µ—А–∞–њ–Є—П –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞–µ—В —В–∞–Ї–ґ–µ –µ–ґ–µ–і–љ–µ–≤–љ—Л–є —Г—Е–Њ–і –Ј–∞ –Ї–Њ–ґ–µ–є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —Г–≤–ї–∞–ґ–љ—П—О—Й–Є—Е –Є —Б–Љ—П–≥—З–∞—О—Й–Є—Е —Б—А–µ–і—Б—В–≤. –Ю–љ–Є —Б–Љ—П–≥—З–∞—О—В —Б—Г—Е—Г—О –Ј—Г–і—П—Й—Г—О –Ї–Њ–ґ—Г, —Г–ї—Г—З—И–∞—О—В –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —В–µ—А–∞–њ–Є—П –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –љ–Њ—Б–Є—В –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–є –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–є —Е–∞—А–∞–Ї—В–µ—А –Є–Ј-–Ј–∞ –≥–µ—В–µ—А–Њ–≥–µ–љ–љ–Њ—Б—В–Є –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤ —А–∞–Ј–≤–Є—В–Є—П –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є.
–Я–Њ—П–≤–ї–µ–љ–Є–µ –љ–∞ —А–Њ—Б—Б–Є–є—Б–Ї–Њ–Љ —А—Л–љ–Ї–µ –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –љ–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤ –њ–Њ —Г—Е–Њ–і—Г –Ј–∞ –Ї–Њ–ґ–µ–є, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є—Е –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—В—М –Ї–Њ–ґ—Г —А–µ–±–µ–љ–Ї–∞ —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –≤ —З–Є—Б—В–Њ–Љ –Є —Г–≤–ї–∞–ґ–љ–µ–љ–љ–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є —Б—В–∞–≤–Є—В –њ–µ—А–µ–і –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є–Љ–Є –≤—А–∞—З–∞–Љ–Є –Ј–∞–і–∞—З—Г –Є—Е –∞–і–µ–Ї–≤–∞—В–љ–Њ–≥–Њ –Є —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П. –Ф–ї—П –Ї–Њ—А—А–µ–Ї—Ж–Є–є –љ–∞—А—Г—И–µ–љ–Є–є —Б–Њ —Б—В–Њ—А–Њ–љ—Л —Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞ —В—А–µ–±—Г—О—В—Б—П —Г–≤–ї–∞–ґ–љ–µ–љ–Є–µ, –њ–Є—В–∞–љ–Є–µ –Є –Ј–∞—Й–Є—В–∞ –Ї–Њ–ґ–Є. –≠—В–∞ —Б–Є—Б—В–µ–Љ–∞ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —Б—А–µ–і—Б—В–≤ –µ–ґ–µ–і–љ–µ–≤–љ–Њ–≥–Њ –Є —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ —Г—Е–Њ–і–∞. –°—А–µ–і–Є –љ–Є—Е –Њ—Б–Њ–±—Г—О –∞–Ї—В—Г–∞–ї—М–љ–Њ—Б—В—М –њ—А–Є–Њ–±—А–µ—В–∞—О—В –њ—А–µ–њ–∞—А–∞—В—Л, —Г–ї—Г—З—И–∞—О—Й–Є–µ –±–∞—А—М–µ—А–љ—Г—О —Д—Г–љ–Ї—Ж–Є—О –Ї–Њ–ґ–Є –Є –Ї—А–Њ–≤–Њ—В–Њ–Ї –≤ –Њ—З–∞–≥–∞—Е –њ–Њ—А–∞–ґ–µ–љ–Є—П, —Б—А–µ–і—Б—В–≤–∞, –Њ–Ї–∞–Ј—Л–≤–∞—О—Й–Є–µ —Г—Б–њ–Њ–Ї–∞–Є–≤–∞—О—Й–µ–µ –і–µ–є—Б—В–≤–Є–µ, –њ–Є—В–∞—О—Й–Є–µ –Є —Б–Љ—П–≥—З–∞—О—Й–Є–µ –Ї–Њ–ґ—Г. –Э–∞–Ј–љ–∞—З–∞—О—В –Є—Е —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ –≤–Њ–Ј—А–∞—Б—В—Г —А–µ–±–µ–љ–Ї–∞, –њ–µ—А–Є–Њ–і—Г –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б —Г—З–µ—В–Њ–Љ —Е–∞—А–∞–Ї—В–µ—А–∞ –њ–Њ—А–∞–ґ–µ–љ–Є—П –Ї–Њ–ґ–Є.
–Ю—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ —Б–Њ—З–µ—В–∞–љ–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –љ–∞—А—Г–ґ–љ—Л—Е —Б—А–µ–і—Б—В–≤, –≤–Њ–Ј–і–µ–є—Б—В–≤—Г—О—Й–Є—Е –љ–∞ –Ј—Г–і –Є —Б—Г—Е–Њ—Б—В—М –Ї–Њ–ґ–љ—Л—Е –њ–Њ–Ї—А–Њ–≤–Њ–≤. –Т —В–∞–Ї–Є—Е —Б–ї—Г—З–∞—П—Е –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —В–Њ–њ–Є—З–µ—Б–Ї–Є—Е –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ —Б —Г–≤–ї–∞–ґ–љ—П—О—Й–Є–Љ–Є –Є —Б–Љ—П–≥—З–∞—О—Й–Є–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є –Є–ї–Є —Б–Њ—З–µ—В–∞–љ–љ–Њ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б–Њ —Б—А–µ–і—Б—В–≤–∞–Љ–Є –њ–Њ —Г—Е–Њ–і—Г –Ј–∞ –Ї–Њ–ґ–µ–є.
–Ф–ї—П —Г—Б—В—А–∞–љ–µ–љ–Є—П —Б—Г—Е–Њ—Б—В–Є –Ї–Њ–ґ–Є —Б—Г—Й–µ—Б—В–≤—Г–µ—В —Ж–µ–ї—Л–є —Б–≤–Њ–і –њ—А–∞–≤–Є–ї, –≤ –Ї–Њ—В–Њ—А—Л–є –≤—Е–Њ–і–Є—В –µ–ґ–µ–і–љ–µ–≤–љ–Њ–µ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –Њ–±—Й–Є—Е –≥–Є–≥–Є–µ–љ–Є—З–µ—Б–Ї–Є—Е –≤–∞–љ–љ —Б –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–є —В–µ–Љ–њ–µ—А–∞—В—Г—А–Њ–є –≤–Њ–і—Л 30–32–Њ–°. –Ґ–∞–Ї–Є–µ –≤–∞–љ–љ—Л –љ–µ —В–Њ–ї—М–Ї–Њ –Њ—З–Є—Й–∞—О—В –Є —Г–≤–ї–∞–ґ–љ—П—О—В –Ї–Њ–ґ—Г, –љ–Њ –Є —Г—Б–Є–ї–Є–≤–∞—О—В –њ—А–Њ–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–µ –ї–µ—З–µ–±–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞—О—В –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є–µ –Ї–Њ–ґ–Є, —Г–ї—Г—З—И–∞—О—В —Б–∞–Љ–Њ—З—Г–≤—Б—В–≤–Є–µ –Є –і–Њ—Б—В–∞–≤–ї—П—О—В —А–µ–±–µ–љ–Ї—Г —Г–і–Њ–≤–Њ–ї—М—Б—В–≤–Є–µ. –Т–Њ–і–∞ –і–ї—П –Ї—Г–њ–∞–љ–Є—П –і–Њ–ї–ґ–љ–∞ –±—Л—В—М –і–µ—Е–ї–Њ—А–Є—А–Њ–≤–∞–љ–љ–Њ–є (–Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —Д–Є–ї—М—В—А—Л –Є–ї–Є –Њ—В—Б—В–∞–Є–≤–∞–љ–Є–µ –≤–Њ–і—Л –≤ –≤–∞–љ–љ–µ –≤ —В–µ—З–µ–љ–Є–µ 1–2 —З —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ —Б–Њ–≥—А–µ–≤–∞–љ–Є–µ–Љ –Є–ї–Є –і–Њ–±–∞–≤–ї–µ–љ–Є–µ–Љ –Ї–Є–њ—П—В–Ї–∞) –Є –њ—А–Њ—Е–ї–∞–і–љ–Њ–є. –Я—А–Є —Н—В–Њ–Љ –і–ї—П –Љ—Л—В—М—П —А–µ–±–µ–љ–Ї–∞ —Б—В–∞—А–∞—О—В—Б—П –њ—А–Є–Љ–µ–љ—П—В—М –≤—Л—Б–Њ–Ї–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л–µ –Љ–Њ—О—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞ —Б –љ–µ–є—В—А–∞–ї—М–љ—Л–Љ —А–Э=5,5, –Ї–Њ—В–Њ—А—Л–µ –љ–µ –љ–∞—А—Г—И–∞—О—В –≤–Њ–і–љ–Њ-–ї–Є–њ–Є–і–љ—Л–є –±–∞–ї–∞–љ—Б —Н–њ–Є–і–µ—А–Љ–Є—Б–∞, –∞ —В–∞–Ї–ґ–µ –µ–≥–Њ –±–∞—А—М–µ—А–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є. –°—А–∞–Ј—Г –њ–Њ—Б–ї–µ –≤–∞–љ–љ—Л –љ–∞ –µ—Й–µ –≤–ї–∞–ґ–љ—Л–µ –њ–Њ—А–∞–ґ–µ–љ–љ—Л–µ –Є —Б–≤–Њ–±–Њ–і–љ—Л–µ –Њ—В –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П —Г—З–∞—Б—В–Ї–Є –љ–∞–љ–Њ—Б—П—В —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л–µ —Б–Љ—П–≥—З–∞—О—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞ —Г—Е–Њ–і–∞ –Ј–∞ –Ї–Њ–ґ–µ–є, –њ—А–µ–і–љ–∞–Ј–љ–∞—З–µ–љ–љ—Л–µ –і–ї—П –і–µ—В–µ–є —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ. –Ю–љ–Є —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—О –ґ–Є—А–Њ–≤–Њ–є –њ–ї–µ–љ–Ї–Є –љ–∞ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є –Ї–Њ–ґ–Є, –Ї–Њ—В–Њ—А–∞—П –њ—А–µ–њ—П—В—Б—В–≤—Г–µ—В –Є—Б–њ–∞—А–µ–љ–Є—О –≤–Њ–і—Л –Є –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –Ј–∞—Й–Є—В—Г –Ї–Њ–ґ–Є –Њ—В –≤—А–µ–і–љ—Л—Е –≤–љ–µ—И–љ–Є—Е —А–∞–Ј–і—А–∞–ґ–Є—В–µ–ї–µ–є. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Є—Е –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —А–µ–≥—Г–ї—П—А–љ–Њ (2–4 —А./—Б—Г—В), –і–ї—П —В–Њ–≥–Њ —З—В–Њ–±—Л –Ї–Њ–ґ–∞ –Њ—Б—В–∞–≤–∞–ї–∞—Б—М –Љ—П–≥–Ї–Њ–є –≤ —В–µ—З–µ–љ–Є–µ –≤—Б–µ–≥–Њ –і–љ—П.
–Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ —Б—Г—Е–Њ—Б—В—М –Ї–Њ–ґ–Є —Б–≤—П–Ј–∞–љ–∞ —Б –љ–∞—А—Г—И–µ–љ–Є–µ–Љ –µ–µ –±–∞—А—М–µ—А–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Г–≤–ї–∞–ґ–љ—П—О—Й–Є—Е —Б—А–µ–і—Б—В–≤ —Г–Љ–µ–љ—М—И–∞–µ—В —В—А–∞–љ—Б—Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ—Г—О –њ–Њ—В–µ—А—О –≤–Њ–і—Л —З–µ—А–µ–Ј –Ї–Њ–ґ—Г, –і–µ–ї–∞—П –µ–µ –Љ–µ–љ–µ–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ–є –Ї —А–∞–Ј–ї–Є—З–љ—Л–Љ —А–∞–Ј–і—А–∞–ґ–Є—В–µ–ї—П–Љ –Є –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ. –°–Љ—П–≥—З–∞—О—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞ –≤–ї–Є—П—О—В –љ–∞ –≤–љ–µ–Ї–ї–µ—В–Њ—З–љ—Г—О –Љ–µ–Љ–±—А–∞–љ—Г —Н–њ–Є–і–µ—А–Љ–Є—Б–∞ –Є —Г—Б–Є–ї–Є–≤–∞—О—В –∞–љ—В–Є–Љ–Є—В–Њ—В–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—Ж–µ—Б—Б—Л –≤ –Ї–Њ–ґ–µ. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Г–≤–ї–∞–ґ–љ—П—О—Й–Є—Е/—Б–Љ—П–≥—З–∞—О—Й–Є—Е —Б—А–µ–і—Б—В–≤ –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ –Є–Ј—Г—З–∞–µ—В—Б—П. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П–Љ–Є –њ–Њ—Б–ї–µ–і–љ–Є—Е –ї–µ—В –і–Њ–Ї–∞–Ј–∞–љ–∞ –≤–∞–ґ–љ–∞—П —А–Њ–ї—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Г–≤–ї–∞–ґ–љ—П—О—Й–Є—Е —Б—А–µ–і—Б—В–≤ –≤ –Њ—Б—В—А–Њ–є –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Д–∞–Ј–∞—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞. –У–Є–і—А–∞—В–∞—Ж–Є—П –Ї–Њ–ґ–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –њ–Њ–≤—Л—И–∞–µ—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–∞–љ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Г–ї—Г—З—И–Є—В—М –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є —В–∞–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е –Є —Г–Љ–µ–љ—М—И–Є—В—М –њ–Њ—В—А–µ–±–љ–Њ—Б—В—М –≤ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–∞—Е.
–Я–Њ—П–≤–ї–µ–љ–Є–µ –љ–∞ —А–Њ—Б—Б–Є–є—Б–Ї–Њ–Љ —А—Л–љ–Ї–µ –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –љ–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤ —Г—Е–Њ–і–∞ –Ј–∞ –Ї–Њ–ґ–µ–є, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є—Е –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—В—М –Ї–Њ–ґ—Г —А–µ–±–µ–љ–Ї–∞ —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –≤ —З–Є—Б—В–Њ–Љ –Є —Г–≤–ї–∞–ґ–љ–µ–љ–љ–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є, —Б—В–∞–≤–Є—В –њ–µ—А–µ–і –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є–Љ–Є –≤—А–∞—З–∞–Љ–Є –Ј–∞–і–∞—З—Г –∞–і–µ–Ї–≤–∞—В–љ–Њ–≥–Њ –Є —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П —В–∞–Ї–Є—Е —Б—А–µ–і—Б—В–≤. –Ґ–∞–Ї, —А–∞–Ј—А–∞–±–∞—В—Л–≤–∞—О—В—Б—П –Є –∞–Ї—В–Є–≤–љ–Њ –≤–љ–µ–і—А—П—О—В—Б—П –њ—А–Њ–≥—А–∞–Љ–Љ—Л –њ–Њ —Г—Е–Њ–і—Г –Ј–∞ –Ї–Њ–ґ–µ–є —А–µ–±–µ–љ–Ї–∞ —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ, –Ї—Г–і–∞ –≤—Е–Њ–і—П—В —В–µ—А–Љ–∞–ї—М–љ—Л–µ –≤–Њ–і—Л, —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л–µ –Љ—Л–ї–∞, –Љ—Г—Б—Б—Л, –Љ–Њ–ї–Њ—З–Ї–Њ, –Ї—А–µ–Љ—Л, –Љ–∞–Ј–Є, —Н–Љ—Г–ї—М—Б–Є–Є, —И–∞–Љ–њ—Г–љ–Є. –°—А–µ–і–Є –љ–Є—Е –Њ—Б–Њ–±—Г—О –∞–Ї—В—Г–∞–ї—М–љ–Њ—Б—В—М –њ—А–Є–Њ–±—А–µ—В–∞—О—В –њ—А–µ–њ–∞—А–∞—В—Л, —Г—Б—В—А–∞–љ—П—О—Й–Є–µ –Ј—Г–і –Ї–Њ–ґ–љ—Л—Е –њ–Њ–Ї—А–Њ–≤–Њ–≤; —Б–Љ—П–≥—З–∞—О—Й–Є–µ –Є —Г–≤–ї–∞–ґ–љ—П—О—Й–Є–µ –Ї–Њ–ґ—Г; —Г–ї—Г—З—И–∞—О—Й–Є–µ –Ї—А–Њ–≤–Њ—В–Њ–Ї –≤ –Њ—З–∞–≥–∞—Е –њ–Њ—А–∞–ґ–µ–љ–Є—П, –∞ —В–∞–Ї–ґ–µ —Г–ї—Г—З—И–∞—О—Й–Є–µ –±–∞—А—М–µ—А–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є –Ї–Њ–ґ–Є. –Э–∞–Ј–љ–∞—З–∞—О—В –Є—Е —Б —Г—З–µ—В–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–∞ —А–µ–±–µ–љ–Ї–∞, –њ–µ—А–Є–Њ–і–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Е–∞—А–∞–Ї—В–µ—А–∞ –њ–Њ—А–∞–ґ–µ–љ–Є—П –Ї–Њ–ґ–Є.
–Ю–і–љ–Є–Љ –Є–Ј —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —Б–Љ—П–≥—З–∞—О—Й–Є—Е —Б—А–µ–і—Б—В–≤, –Є—Б–њ–Њ–ї—М–Ј—Г–µ–Љ—Л—Е –≤ –љ–∞—А—Г–ґ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–µ—В–µ–є —Б —Б—Г—Е–Њ–є, –њ–Њ–≤—А–µ–ґ–і–µ–љ–љ–Њ–є –Є —А–∞–Ј–і—А–∞–ґ–µ–љ–љ–Њ–є –Ї–Њ–ґ–µ–є, —П–≤–ї—П–µ—В—Б—П –і–µ–Ї—Б–њ–∞–љ—В–µ–љ–Њ–ї, –і–µ–є—Б—В–≤—Г—О—Й–Є–Љ –≤–µ—Й–µ—Б—В–≤–Њ–Љ –Ї–Њ—В–Њ—А–Њ–≥–Њ —П–≤–ї—П–µ—В—Б—П –њ—А–Њ–≤–Є—В–∞–Љ–Є–љ –њ–∞–љ—В–Њ—В–µ–љ–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л (–Т5). –Я—А–µ–њ–∞—А–∞—В —Г—Б–Є–ї–Є–≤–∞–µ—В –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–ї–µ—В–Њ–Ї –Ї–Њ–ґ–Є, –≤–Њ–≤–ї–µ—З–µ–љ–љ—Л—Е –≤ –њ—А–Њ—Ж–µ—Б—Б —А–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є, —Б—В–Є–Љ—Г–ї–Є—А—Г–µ—В —Н–њ–Є—В–µ–ї–Є–Ј–∞—Ж–Є—О –Ї–Њ–ґ–Є, —Б–ї—Г–ґ–Є—В –Є—Б—В–Њ—З–љ–Є–Ї–Њ–Љ –љ–µ–є—В—А–∞–ї—М–љ—Л—Е –ґ–Є—А–Њ–≤, –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В –њ–Њ–≤—А–µ–ґ–і–µ–љ–љ—Л–є —Н–њ–Є–і–µ—А–Љ–Є—Б, —Г–ї—Г—З—И–∞–µ—В –µ–≥–Њ –±–∞—А—М–µ—А–љ—Г—О —Д—Г–љ–Ї—Ж–Є—О, –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ. –Я–∞–љ—В–Њ—В–µ–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞ —Г—З–∞—Б—В–≤—Г–µ—В –≤ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–Є –∞–љ—В–Є—В–µ–ї –Є –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –Ј–∞—Й–Є—В—Г –Ї–Њ–ґ–Є –Њ—В –≤—А–µ–і–љ—Л—Е –≤–љ–µ—И–љ–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤.
–° —Ж–µ–ї—М—О –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є —Н—В–Њ–≥–Њ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–≥–Њ —Б—А–µ–і—Б—В–≤–∞ –њ—А–Є –љ–∞—А—Г–ґ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Г –і–µ—В–µ–є –±—Л–ї –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ –і–µ–Ї—Б–њ–∞–љ—В–µ–љ–Њ–ї – –±—Л–ї –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ –С–µ–њ–∞–љ—В–µ–љ. –Р–Ї—В–Є–≤–љ—Л–Љ –≤–µ—Й–µ—Б—В–≤–Њ–Љ –µ–≥–Њ —П–≤–ї—П–µ—В—Б—П –і–µ–Ї—Б–њ–∞–љ—В–µ–љ–Њ–ї. –Т —Б–Њ—Б—В–∞–≤ –С–µ–њ–∞–љ—В–µ–љ–∞ —В–∞–Ї–ґ–µ –≤—Е–Њ–і—П—В –ї–∞–љ–Њ–ї–Є–љ, –њ—А–Њ—В–µ–≥–Є–љ –•, —Ж–µ—В–Є–ї–Њ–≤—Л–є —Б–њ–Є—А—В, –Љ–Є–љ–і–∞–ї—М–љ–Њ–µ –Љ–∞—Б–ї–Њ –Є –ґ–Є–і–Ї–Є–є –њ–∞—А–∞—Д–Є–љ. –Т—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –Њ–љ –≤ —Д–Њ—А–Љ–µ –Љ–∞–Ј–Є –Є –Ї—А–µ–Љ–∞, –∞ —В–∞–Ї–ґ–µ –≤ –≤–Є–і–µ –Ї—А–µ–Љ–∞, —Б–Њ–і–µ—А–ґ–∞—Й–µ–≥–Њ —Е–ї–Њ—А–≥–µ–Ї—Б–Є–і–Є–љ.
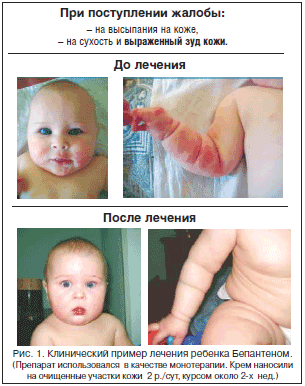
–Ю—Ж–µ–љ–Ї–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –і–µ–Ї—Б–њ–∞–љ—В–µ–љ–Њ–ї–∞ (–С–µ–њ–∞–љ—В–µ–љ) –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М —Г –і–µ—В–µ–є, –љ–∞—Е–Њ–і–Є–≤—И–Є—Е—Б—П –≤ –Њ—В–і–µ–ї–µ–љ–Є–µ –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Є–Є –§–У–С–£ «–Э–Ш–Ш –њ–Є—В–∞–љ–Є—П» –†–Р–Ь–Э. –Я–Њ–і –љ–∞—И–Є–Љ –љ–∞–±–ї—О–і–µ–љ–Є–µ–Љ –љ–∞—Е–Њ–і–Є–ї–Њ—Б—М 25 –і–µ—В–µ–є –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 6 –Љ–µ—Б. –і–Њ 3-—Е –ї–µ—В –≤ –њ–Њ–і–Њ—Б—В—А–Њ–Љ –њ–µ—А–Є–Њ–і–µ –Є —А–µ–Љ–Є—Б—Б–Є–Є –±–Њ–ї–µ–Ј–љ–Є. –С–µ–њ–∞–љ—В–µ–љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї—Б—П –≤ –Ї–∞—З–µ—Б—В–≤–µ –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є. –Ъ—А–µ–Љ –љ–∞–љ–Њ—Б–Є–ї–Є –љ–∞ –Њ—З–Є—Й–µ–љ–љ—Л–µ —Г—З–∞—Б—В–Ї–Є –Ї–Њ–ґ–Є 2 —А./—Б—Г—В, –Ї—Г—А—Б–Њ–Љ –Њ—В 3-—Е –і–Њ 6 –љ–µ–і. –Ю—Ж–µ–љ–Ї—Г —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–Њ–≤–Њ–і–Є–ї–Є –њ–Њ –±–∞–ї–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ–µ: –Њ—В 0 –і–Њ 3 –±–∞–ї–ї–Њ–≤.
0 – –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤;
1 – –ї–µ–≥–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П;
2 – —Г–Љ–µ—А–µ–љ–љ—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П;
3 – –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П.
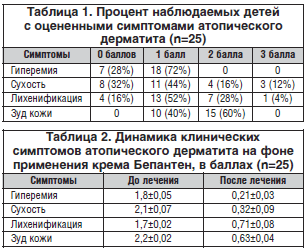
–•–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Г –љ–∞–±–ї—О–і–∞–µ–Љ—Л—Е –і–µ—В–µ–є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –≤ —В–∞–±–ї–Є—Ж–µ 1. –°—А–µ–і–љ—П—П –њ–ї–Њ—Й–∞–і—М –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–є –Ї–Њ–ґ–Є —Г –і–µ—В–µ–є –Ї–Њ–ї–µ–±–∞–ї–∞—Б—М –Њ—В 17,7 –і–Њ 43,9%. –Ю—Ж–µ–љ–Ї–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –љ–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Ї—А–µ–Љ–∞ –С–µ–њ–∞–љ—В–µ–љ –њ—А–Є–≤–µ–і–µ–љ–∞ –≤ —В–∞–±–ї–Є—Ж–µ 2.
–Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Ї—А–µ–Љ–∞ –С–µ–њ–∞–љ—В–µ–љ –±—Л–ї–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П –Ї–Њ–ґ–Є –і–µ—В–µ–є, —Б—В—А–∞–і–∞—О—Й–Є—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ. –Ґ–∞–Ї, –љ–∞ —Д–Њ–љ–µ –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Г–Љ–µ–љ—М—И–Є–ї–Є—Б—М –≥–Є–њ–µ—А–µ–Љ–Є—П –Ї–Њ–ґ–Є, —Б—Г—Е–Њ—Б—В—М, –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є—П, –Ј—Г–і –Ї–Њ–ґ–љ—Л—Е –њ–Њ–Ї—А–Њ–≤–Њ–≤. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є—Б–њ–Њ–ї—М–Ј—Г–µ–Љ–Њ–≥–Њ –Ї—А–µ–Љ–∞ –С–µ–њ–∞–љ—В–µ–љ –Њ—В–Љ–µ—З–µ–љ–∞ —Г 21 (84%) –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞, –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Н—Д—Д–µ–Ї—В–∞ – –≤ 2–—Е —Б–ї—Г—З–∞—П—Е. –Э–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є –≤–Њ –≤—А–µ–Љ—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –і–∞–љ–љ–Њ–≥–Њ –љ–∞—А—Г–ґ–љ–Њ–≥–Њ —Б—А–µ–і—Б—В–≤–∞ –љ–µ –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М. –Ф–µ—В–Є –њ–µ—А–µ–љ–Њ—Б–Є–ї–Є –њ—А–µ–њ–∞—А–∞—В —Е–Њ—А–Њ—И–Њ (—А–Є—Б. 1).
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Ї—А–µ–Љ–∞ –С–µ–њ–∞–љ—В–µ–љ –≤ –љ–∞—А—Г–ґ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Г –і–µ—В–µ–є –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В –≤ –≤–Є–і–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ —Г–Љ–µ–љ—М—И–µ–љ–Є—П –≥–Є–њ–µ—А–µ–Љ–Є–Є, —Б—Г—Е–Њ—Б—В–Є, –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–Є –Є –Ј—Г–і–∞ –Ї–Њ–ґ–Є, —Б—В–Њ–є–Ї—Г—О —А–µ–Љ–Є—Б—Б–Є—О –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –њ—А–µ–і—Г–њ—А–µ–ґ–і–∞–µ—В –µ–≥–Њ —А–µ—Ж–Є–і–Є–≤—Л, –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ –≤–ї–Є—П–µ—В –љ–∞ –њ—Б–Є—Е–Њ—Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–µ —Б–Њ—Б—В–Њ—П–љ–Є–µ –±–Њ–ї—М–љ–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞ –Є –≤—Б–µ–ї—П–µ—В –љ–∞–і–µ–ґ–і—Г –љ–∞ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є–µ —А–µ–±–µ–љ–Ї–∞ —Г —З–ї–µ–љ–Њ–≤ —Б–µ–Љ—М–Є. –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –і–µ–Ї—Б–њ–∞–љ—В–µ–љ–Њ–ї–∞ —Г –і–µ—В–µ–є —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –і–Њ—Б—В–Є–ґ–µ–љ–Є—О –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞. –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –і–∞–љ–љ—Л–µ –њ–Њ–Ј–≤–Њ–ї—П—О—В —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Ї—А–µ–Љ–∞ –С–µ–њ–∞–љ—В–µ–љ –і–ї—П –µ–ґ–µ–і–љ–µ–≤–љ–Њ–≥–Њ —Г—Е–Њ–і–∞ –Ј–∞ –Ї–Њ–ґ–µ–є, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є –µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є —Б—Г—Е–Њ—Б—В–Є —Г –і–µ—В–µ–є —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ. –Я—А–∞–≤–Є–ї—М–љ—Л–є —Г—Е–Њ–і –Ј–∞ –Ї–Њ–ґ–µ–є –і–µ—В–µ–є, —Б—В—А–∞–і–∞—О—Й–Є—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ, –њ—Г—В–µ–Љ –Њ—З–Є—Й–µ–љ–Є—П –Є —Г–≤–ї–∞–ґ–љ–µ–љ–Є—П –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞—В—М —В–µ—З–µ–љ–Є–µ –±–Њ–ї–µ–Ј–љ–Є, —Г–≤–µ–ї–Є—З–Є—В—М –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М —А–µ–Љ–Є—Б—Б–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Ј–∞—Й–Є—В–Є—В—М –Ї–Њ–ґ—Г –Њ—В –і–µ–є—Б—В–≤–Є—П –≤—А–µ–і–љ—Л—Е –≤–љ–µ—И–љ–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –Є —Г–ї—Г—З—И–Є—В—М –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞.