Острые респираторные заболевания (ОРЗ) представляют собой огромную полиэтиологическую группу инфекционных заболеваний респираторного тракта, сходных по эпидемиологическим характеристикам, механизмам развития и клиническим проявлениям.
Среди этиологических факторов ОРЗ ведущее место занимают респираторные вирусы: вирусы гриппа А (H1N1, H2N2, H3N3); вирус гриппа В; вирус гриппа С; аденовирусы – 41 серовар; респираторно-синцитиальный вирус – 2 серовара; метапневмовирусы – 2 типа; вирус парагриппа – 5 типов; риновирус – 113 серотипов; реовирус – 3 серотипа; энтеровирусы – 30 сероваров; коронавирусы (229Е, ОС43 и В814), ТОРС (мутант).
Входными воротами для возбудителей ОРВИ служат слизистые оболочки (СО) дыхательных путей (нос, глотка, гортань, трахея, бронхи), где происходит активная репликация респираторных вирусов. Проникновение вирусов в клетки эпителия приводит к развитию местной воспалительной реакции. Продукты клеточного распада, попадая в кровоток, вызывают системные токсические проявления. Все это приводит к развитию типичного для острой респираторной вирусной инфекции (ОРВИ) симптомокомплекса: сочетанию общетоксических (повышение температуры тела, слабость, вялость, головная боль, миалгии) и местных реакций (ринит, заложенность носа, боль в горле, гиперемия СО ротоглотки, кашель).
Разнообразная клиническая симптоматика ОРВИ в сочетании с ограниченными возможностями этиотропной терапии, безрецептурная продажа большинства симптоматических средств стали причинами полипрагмазии в лечении ОРВИ в нашей стране. Необоснованно назначенное лечение часто становится причиной замедления естественных процессов выздоровления, а также развития побочных эффектов лекарственных препаратов [15].
Лихорадка
Повышение температуры тела – один из самых частых симптомов ОРВИ. Под влиянием умеренной лихорадки усиливается синтез интерферонов, прежде всего интерферона γ, фактора некроза опухоли-α, повышаются бактерицидность полинуклеаров, усиливаются реакция лимфоцитов на митоген, синтез белков острой фазы воспаления, стимулируется лейкоцитоз. На фоне лихорадки многие микроорганизмы теряют способность к размножению [1]. Различают «розовую» и «белую» лихорадку. «Розовая» лихорадка свидетельствует о соответствии теплопродукции теплоотдаче – кожа ребенка розовая, горячая на ощупь. При «белой» лихорадке конечности холодные, появляются синюшность кожных покровов с мраморным рисунком, акроцианоз, «гусиная кожа», озноб. Подобная клиническая картина может свидетельствовать о централизации кровообращения и нарушении микроциркуляции, течение такой лихорадки прогностически неблагоприятно [1, 3].
У детей, особенно в возрасте до 3 мес., основной опасностью лихорадки является дегидратация, которая развивается вследствие значительных потерь воды при дыхании и потоотделении. На каждый 1°С повышения температуры тела потери воды возрастают приблизительно на 10% [1]. Для предупреждения дегидратации необходимо обеспечить лихорадящему ребенку адекватный питьевой режим. Общий объем жидкости вместе с питанием должен составлять не менее 120–150 мл/кг.
При «розовой» лихорадке необходимо раздеть ребенка, положить холод на крупные сосуды (паховые, подмышечные области), обтереть водой комнатной температуры. Обтирания холодной водой или водкой не показаны, т. к. это может привести к спазму периферических сосудов и уменьшению теплоотдачи [1, 2]. Возможно применение лечебной ванны с температурой на 2°С ниже температуры тела [3].
Снижение температуры тела при лихорадке с помощью жаропонижающих средств не устраняет вызвавшую ее причину, а лишь переводит установочную точку терморегуляции в гипоталамусе на более низкий уровень. Показаниями для снижения температуры тела, измеренной субаксиллярно, служат:
- температура тела выше 38,5°С и/или наличие мышечной или головной боли у ранее здоровых детей в возрасте старше 3 мес.;
- температура тела выше 38,0°С у детей с заболеваниями сердца, легких, ЦНС;
- температура тела выше 38,0°С у детей первых 3-х мес. жизни [1, 3].
Снижение температуры тела не должно быть резким. Достаточно понизить ее на 1–1,5°С, чтобы добиться улучшения самочувствия ребенка и помочь ему лучше перенести лихорадочное состояние [1]. Выбор жаропонижающих средств должен основываться на их безопасности, а не на силе эффекта. Антипиретический препарат для детей должен быстро и эффективно снижать температуру, иметь большой разрыв между терапевтической и токсической дозой, обладать минимальными побочными эффектами в терапевтических дозах, а также выпускаться в удобной для применения у детей форме (суппозитории или сиропы). Этим параметрам в настоящее время соответствуют только 2 препарата – парацетамол и ибупрофен. Данные препараты рекомендованы ВОЗ в качестве жаропонижающих средств у детей с первых месяцев жизни [5].
Разовая доза парацетамола составляет 15 мг/кг. После приема препарата в терапевтической дозе температура тела начинает снижаться приблизительно через 30 мин, достигает минимальной отметки через 2 ч и вновь повышается через 3–4 ч. У новорожденных клиренс парацетамола снижен, поэтому назначать препарат следует с интервалом 8–12 ч [1]. Более продолжительное действие оказывает парацетамол в виде суппозиториев. При этом его разовая доза может достигать 20 мг/кг, т. к. пиковая концентрация препарата в крови при этом достигает лишь нижней границы терапевтического диапазона [6]. Для более эффективного снижения температуры тела парацетамол можно сначала применить в виде раствора, а следующую дозу дать в виде свечи через 2–3 ч, что обеспечит более длительное жаропонижающее действие [1]. Однако при этом следует учитывать вариабельную биодоступность парацетамола при ректальном пути введения [7]. Абсорбция препарата при его ректальном применении непредсказуема. При использовании свечей его биодоступность составляет от 24 до 98%. Суточная доза парацетамола не должна превышать 60 мг/кг. Препарат противопоказан при тяжелых заболеваниях печени, почек, органов кроветворения, а также при дефиците глюкозо-6-фосфатдегидрогеназы. Одновременное использование парацетамола с барбитуратами, противосудорожными препаратами и рифампицином повышает риск развития гепатотоксических эффектов, в то время как ибупрофен токсические метаболиты не образует [3].
Разовая доза ибупрофена при лихорадке составляет 5–10 мг/кг. Максимальная суточная доза не должна превышать 30 мг/кг. Ибупрофен обладает более высоким профилем эффективности при лихорадке, чем парацетамол. Он хорошо всасывается в ЖКТ, достигая пика концентрации в сыворотке крови через 1 ч после приема. Существует большой выбор форм препаратов для детей на основе ибупрофена. Так, Нурофен для детей выпускается в виде суспензии для приема внутрь (в 1 мл суспензии – 20 мг ибупрофена), в виде ректальных суппозиториев (в 1 суппозитории – 60 мг ибупрофена) и в таблетированной форме (в 1 таблетке – 200 мг ибупрофена). В ходе многоцентровых исследований было показано, что препарат на основе ибупрофена Нурофен для детей начинает оказывать действие уже через 15 мин после приема, сохраняя жаропонижающий эффект в течение 8 ч [8]. Ибупрофен, в отличие от парацетамола, обладает не только жаропонижающим, но и выраженным противовоспалительным эффектом [5], что может быть особенно актуальным при развитии бактериальных осложнений ОРВИ или лечении ОРЗ бактериальной этиологии. Противовоспалительный эффект ибупрофена связан с уменьшением проницаемости сосудов, улучшением микроциркуляции, снижением высвобождения из клеток медиаторов воспаления (простагландины, кинины, лейкотриены) и подавлением энергообеспечения воспалительного процесса. Ибупрофен рекомендован также к применению как жаропонижающее средство у детей, у которых лихорадка сопровождается болевыми реакциями (головная боль, мышечные боли) [1, 10]. Анальгезирующее действие данного препарата обусловлено снижением интенсивности воспаления, уменьшением выработки брадикинина и его альгогенности. Так, снижение интенсивности боли после начальной дозы препарата Нурофен для детей происходит через 30–60 мин, а длительность обезболивающего эффекта составляет до 8 ч [3].
В отличие от других нестероидных противовоспалительных препаратов побочные эффекты ибупрофена минимальны. Безопасность его использования доказана в т. ч. у детей с ОРЗ, протекающими с бронхиальной обструкцией или на фоне бронхиальной астмы. По данным современного многоцентрового сравнительного исследования ибупрофена и парацетамола с включением более 84 тыс. детей в возрасте от 6 мес. до 12 лет, использование ибупрофена не увеличивало риск приступов астмы у детей с астмой в анамнезе [4]. В то же время Американская академия педиатров рекомендует избегать применения парацетамола у детей с астмой [11].
Комбинированные препараты на основе ибупрофена и парацетамола, несмотря на более выраженный жаропонижающий эффект, нежелательно использовать в связи с риском развития острой почечной недостаточности. К поражению почек приводит накопление в почечной ткани продуктов окисления парацетамола в условиях ее ишемии под влиянием ибупрофена [1].
К запрещенным жаропонижающим препаратам относятся амидопирин, феназон и фенацетин (его действующий метаболит – парацетамол). В детской практике доказано также неблагоприятное действие салицилатов, метамизола натрия, нимесулида [1]. Недопустимо курсовое использование антипиретиков с целью снижения температуры тела при ОРЗ, т. к. это затрудняет диагностику бактериальной инфекции, требующей назначения антибиотиков.
При развитии «белой» лихорадки, связанной с нарушением микроциркуляции, жаропонижающие препараты необходимо комбинировать с сосудорасширяющими средствами – назначать 1% раствор никотиновой кислоты в/м по 0,2 мл на 1 год жизни ребенка. Применение дротаверина (2% раствор по 0,1 мл на 1 год жизни ребенка) вместе с жаропонижающими существенного эффекта не дает [9].
Развитие фебрильных судорог требует введения диазепама (0,5% раствор 5 мг/мл) в/м или в/в по 0,2–0,4 мг/кг, но не более 10 мг [1].
Ринит
Ринит – это воспаление СО полости носа, наиболее частыми проявлениями которого служат ринорея и/или заложенность носа. Ухудшение проходимости носовых ходов при остром рините вызывает выраженный дискомфорт у детей всех возрастов: нарушаются сон и аппетит, дети грудного возраста не могут сосать, им приходится дышать через рот, что может привести к аспирации пищи. Затруднение оттока содержимого из околоносовых пазух при ОРЗ создает благоприятные условия для развития бактериального синусита. Отек СО носоглотки вокруг устья слуховой трубы и самой трубы (туботит) затрудняет дренирование полости среднего уха, что нередко приводит к возникновению острого среднего отита [15]. Нормализация носового дыхания не только улучшает самочувствие больного, но и препятствует развитию воспалительных процессов в придаточных пазухах носа и полости среднего уха.
Тактика лечения острого ринита при ОРЗ определяется тяжестью патологического процесса. Наиболее эффективный и безопасный метод очищения от слизи носа и носоглотки, в т. ч. при густом экссудате, – промывание носа физиологическим раствором по 2–3 пипетки в каждую ноздрю 3–4 р./сут (ребенок при этом лежит на спине, голова свешена вниз и назад). Рецепт приготовления в домашних условиях раствора для промывания носа достаточно прост: поваренная соль на кончике ножа на 1 стакан кипяченой воды [13] или 9 г поваренной соли на 1 л воды.
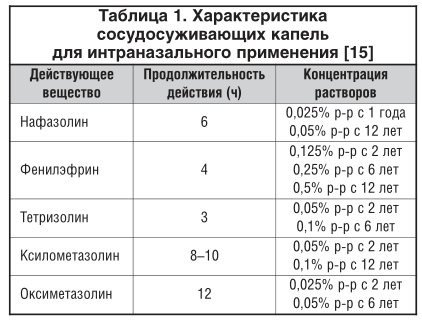
Сосудосуживающие топические средства (деконгенстанты), к которым относятся симпатомиметики и селективные α1-адреномиметики, снижают кровоснабжение СО полости носа, вызывают сокращение кавернозной ткани, расположенной в нижних носовых раковинах, что приводит к расширению носовых ходов и восстановлению носового дыхания [15, 16]. Однако сосудосуживающий эффект деконгестантов через некоторое время сменяется притоком крови к СО носа и возобновлением выделения секрета. Длительное применение сосудосуживающих средств может вызвать нарушение нормального функционального состояния реснитчатого слоя и атрофию СО носа [16]. Небольшой интервал между терапевтической и токсической дозой, большой риск передозировки, бесконтрольное применение деконгестантов могут привести к развитию токсических реакций [17]. Клинически это проявляется вялостью, выраженной сонливостью, бледностью кожного покрова, брадикардией, снижением артериального давления и температуры тела ребенка.
Детям первого года жизни при необходимости сосудосуживающие капли в нос (табл. 1) следует назначать в виде 0,01% раствора, с 1 года можно вводить 0,025% раствор нафазолина, с 2 лет – 0,025% раствор оксиметазолина, 0,05% растворы ксилометазолина и тетризолина, 0,125% раствор фенилэфрина, с 6 лет – 0,1% раствор тетризолина, 0,05% раствор оксиметазолина, 0,25% раствор фенилэфрина, с 12 лет – 0,05% раствор нафазолина, 0,1% раствор ксилометазолина, 0,5% раствор фенилэфрина [15]. У детей желательно применение деконгестантов с короткой продолжительностью действия (4–6 ч), при этом кратность введения не должна превышать 1–3 р./сут. Улучшение носового дыхания под действием сосудосуживающих интраназальных капель заметно лишь в первые 3 дня, пока преобладает серозное отделяемое из носовых ходов. В дальнейшем секрет становится слизистым, более густым, изменение кровенаполнения СО полости носа уже не так влияет на проходимость носовых ходов. В этом периоде наиболее эффективно применение физиологического раствора или его аналогов [15].
Оральные средства от насморка, содержащие симпатомиметики (фенилэфрин, фенилпропаноламин, псевдоэфедрин), используют после 12 лет, с 6 лет применяют парацетамол+фенирамин+аскорбиновую кислоту. Противогистаминные препараты, в т. ч. II поколения, эффективные при аллергическом рините, ВОЗ не рекомендует применять при ОРЗ [13].
Фарингит
Фарингит – воспаление гортани, клинически проявляющееся гиперемией СО ротоглотки, болью в горле. Применение антисептиков при фарингитах вирусной этиологии в виде полосканий, спреев, пастилок не всегда оправданно. Более надежными смягчающими средствами при боли в горле на фоне ОРВИ, согласно рекомендациям ВОЗ, служат горячее питье (чай с медом, горячее молоко с щелочными растворами («Боржоми»)) [15].
Кашель
Кашель при ОРЗ – это рефлекторная защитно-приспособительная реакция организма, необходимая для выведения из дыхательных путей патологически измененного трахеобронхиального секрета [14]. Назначение противокашлевых средств центрального действия (кодеин, декстрометорфан, глауцин, бутамират) показано лишь в крайних случаях, когда сухой кашель значительно снижает качество жизни больного. Применение истинных противокашлевых препаратов у детей с гиперпродукцией вязкого секрета может значительно ухудшить дренажную функцию бронхов, привести ко вторичному инфицированию, усугубить дыхательную недостаточность [14]. Противокашлевая терапия при ОРЗ у детей должна заключаться не в подавлении кашля, а в улучшении дренажной функции бронхов. Достигается это с помощью активной оральной регидратации, использования отхаркивающих и муколитических препаратов, массажа, постурального дренажа, дыхательной гимнастики.
Отхаркивающие средства облегчают эвакуацию мокроты при ее повышенной вязкости. Рефлекторно действующие отхаркивающие препараты (термопсис, алтей, солодка, терпингидрат и др.) оказывают умеренное раздражающее воздействие на рецепторы желудка, возбуждая тем самым рвотный центр продолговатого мозга и усиливая секрецию слюнных желез и слизистых желез бронхов. Отхаркивающие средства резорбтивного действия (натрия и калия йодид, аммония хлорид, натрия гидрокарбонат и другие солевые препараты) всасываются в ЖКТ и выделяются СО бронхов, увеличивая бронхиальную секрецию, разжижая мокроту и облегчая отхаркивание [14]. Средства, стимулирующие отхаркивание (в основном фитопрепараты), представлены в аптеках огромным количеством безрецептурных микстур, однако их широкое использование не всегда оправданно, чаще всего является лишь данью традиции. Действие их непродолжительно, у маленьких детей они могут вызывать рвоту, а также аллергические реакции [15]. Отхаркивающие препараты могут настолько сильно увеличивать количество бронхиального секрета, что маленькие дети не в состоянии его самостоятельно откашлять. Это приводит к нарушению дренажной функции легких и реинфицированию [14].
Муколитические препараты (бромгексин, амброксол, ацетилцистеин, карбоцистеин и др.) разжижают мокроту, не увеличивая существенно ее количество. Механизм действия ацетилцистеина основан на разрыве дисульфидных связей кислых мукополисахаридов мокроты, что приводит к уменьшению вязкости слизи [14]. Помимо муколитического действия ацетилцистеин обладает антитоксической, антиоксидантной и иммуномодулирующей активностью [19]. С осторожностью следует назначать ацетилцистеин пациентам с бронхообструктивным синдромом, т. к. может произойти усиление бронхоспазма [18]. Расчет дозы ацетилцистеина для детей до 2 лет, особенно первого полугодия жизни и недоношенных, должен производиться индивидуально, с учетом массы тела ребенка, из расчета 15 мг/кг/сут [19].
Карбоцистеин обладает муколитическим и мукорегулирующим эффектом, воздействует непосредственно на железистую клетку и нормализует ее секреторную функцию. При бронхите карбоцистеин применяют в расчете на его благоприятное влияние на мукоцилиарный клиренс [13]. Нежелательно его сочетание с противокашлевыми препаратами и лекарственными средствами, подавляющими секреторную функцию бронхиальных желез (противогистаминные препараты I поколения и др.). Не назначают данный препарат и при скудном образовании секрета [18].
Амброксол (активный метаболит бромгексина) обладает выраженным муколитическим, отхаркивающим, противовоспалительным эффектом, потенцирует действие антибиотиков (амоксициллина, цефуроксима, эритромицина, доксициклина), не провоцирует бронхообструкцию, его применение безопасно у детей с бронхиальной астмой. Препарат можно использовать у детей любого возраста, даже недоношенных [18].
Общими противопоказаниями для применения муколитических средств являются язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения, легочное кровотечение. Недопустимо комбинировать муколитики с противокашлевыми препаратами. При использовании муколитических средств необходимо обеспечить обильное питье, увлажнение воздуха, кинезиотерапию.
Стеноз гортани
Острый стенозирующий ларинготрахеит (ОСЛТ) – угрожающее жизни состояние при ОРЗ, проявляющееся лающим кашлем, осиплостью голоса, инспираторным стридором и стенозом гортани различной степени выраженности. Лечебные мероприятия при ОСЛТ должны быть направлены на быстрое восстановление дыхательной функции, предупреждение прогрессирования стеноза гортани и летального исхода [20]. Показано введение системного глюкокортикостероида (0,6 мг/кг дексаметазона в/м) или ингаляционного стероида (будесонид) через небулайзер [13, 20]. Лечебный эффект от введения стероидов наступает через 15–45 мин, действие длится 4–8 ч.
Бронхиальная обструкция
Нарушение бронхиальной проходимости достаточно часто возникает при ОРВИ, особенно у детей раннего возраста. Неотложных мер требуют больные, у которых обструкция сопровождается учащением дыхания до 70/мин и выше, беспокойством, напряжением межреберных мышц на выдохе, затруднением вдоха, центральным цианозом, снижением pО2 и повышением pСО2. Препаратами выбора для устранения тяжелой обструкции являются β2-агонисты через небулайзер или дозированный ингалятор. Вместе с β2-агонистом можно ввести кортикостероид – в/м или в ингаляции (наиболее эффективно – через небулайзер) [13].
Противовирусная терапия
Существует 2 класса препаратов, применяемых в качестве этиотропной терапии гриппа: адамантаны (амантадин и римантадин) и ингибиторы нейраминидазы вируса гриппа (осельтамивир и занамивир, а также перамивир и ланинамивир, лицензированные в некоторых странах). Их необходимо принимать по возможности на ранних стадиях болезни (в течение 48 ч после наступления симптомов). Правда, у некоторых вирусов гриппа развивается устойчивость к противовирусным препаратам, что уменьшает эффективность лечения. В настоящее время ВОЗ рекомендует ингибиторы нейраминидазы в качестве препаратов первой линии для людей, нуждающихся в противовирусной терапии, т. к. циркулирующие в настоящее время вирусы гриппа устойчивы к адамантанам [12].
В качестве этиотропной терапии ротавирусной инфекции в случае развития тяжелых форм у новорожденных групп риска в США используется рибавирин. Препарат паливизумаб (моноклональные антитела к F-протеину ротавируса) применяется при тяжелых формах бронхиолитов у детей первых 2 лет жизни [21].
В заключение хочется сказать, что проблема ОРВИ в детском возрасте остается актуальной не только из-за высокого уровня заболеваемости, но и в связи с необходимостью пересмотра и оптимизации лечебной тактики. Следует избегать неоправданного назначения иммуномодулирующих, антибактериальных и симптоматических препаратов.











