–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —А–µ–≥–Є–Њ–љ–∞–ї—М–љ—Л–µ –¶–µ–љ—В—А—Л –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Ї–∞–Ї —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ—Л–µ —О—А–Є–і–Є—З–µ—Б–Ї–Є–µ —Б—Г–±—К–µ–Ї—В—Л —Б—Г—Й–µ—Б—В–≤—Г—О—В –ї–Є—И—М –≤ 34% —А–µ–≥–Є–Њ–љ–Њ–≤ –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є, –≤ 22% – –Њ–љ–Є –Њ–±—К–µ–і–Є–љ–µ–љ—Л —Б –≤—А–∞—З–µ–±–љ–Њ–—Д–Є–Ј–Ї—Г–ї—М—В—Г—А–љ—Л–Љ–Є –і–Є—Б–њ–∞–љ—Б–µ—А–∞–Љ–Є, –≤ 12% —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А—Г—О—В –≤ —Б–Њ—Б—В–∞–≤–µ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е —Г—З—А–µ–ґ–і–µ–љ–Є–є, –≤ 9% – –≤ —Б–Њ—Б—В–∞–≤–µ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –Є–љ—Д–Њ—А–Љ–∞—Ж–Є–Њ–љ–љ–Њ––∞–љ–∞–ї–Є—В–Є—З–µ—Б–Ї–Є—Е —Ж–µ–љ—В—А–Њ–≤, –∞ 3% —А–µ–≥–Є–Њ–љ–Њ–≤ –≤–Њ–Њ–±—Й–µ –љ–µ –Є–Љ–µ—О—В –¶–µ–љ—В—А–Њ–≤ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є (–њ–Њ —Б–Њ—Б—В–Њ—П–љ–Є—О –љ–∞ 2009 –≥–Њ–і).
–Т–Њ –≤—Б–µ–Љ –Љ–Є—А–µ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –љ–µ–њ—А–µ—А—Л–≤–љ—Л–є —А–Њ—Б—В –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є —Г –і–µ—В–µ–є, –≤ —Б–≤—П–Ј–Є —Б —З–µ–Љ –Њ—Б–Њ–±–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г–і–µ–ї—П—В—М –≤–љ–µ–і—А–µ–љ–Є—О –Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ—Л—Е –њ—А–Њ–≥—А–∞–Љ–Љ–∞–Љ –і–ї—П —А–Њ–і–Є—В–µ–ї–µ–є –≤ –¶–µ–љ—В—А–∞—Е –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є, «–®–Ї–Њ–ї–∞—Е –Љ–∞—В–µ—А–Є–љ—Б—В–≤–∞» –≤ –ґ–µ–љ—Б–Ї–Є—Е –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є—П—Е, –Ї–∞–±–Є–љ–µ—В–∞—Е –Ј–і–Њ—А–Њ–≤–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞ –≤ –і–µ—В—Б–Ї–Є—Е –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–∞—Е, –¶–µ–љ—В—А–∞—Е –Ј–і–Њ—А–Њ–≤—М—П –і–ї—П –і–µ—В–µ–є.
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є —Г –і–µ—В–µ–є, –љ–∞—З–Є–љ–∞—П
—Б –њ–µ—А–Є–Њ–і–∞ –≤–љ—Г—В—А–Є—Г—В—А–Њ–±–љ–Њ–≥–Њ —А–∞–Ј–≤–Є—В–Є—П,
–≤ «–®–Ї–Њ–ї–∞—Е –Љ–∞—В–µ—А–Є–љ—Б—В–≤–∞»
–†–∞–±–Њ—В—Г «–®–Ї–Њ–ї –Љ–∞—В–µ—А–Є–љ—Б—В–≤–∞», —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А—Г—О—Й–Є—Е –љ–∞ –±–∞–Ј–∞—Е –ґ–µ–љ—Б–Ї–Є—Е –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є–є –≤ –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—В –∞–Ї—Г—И–µ—А—Л––≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Є, –њ–µ–і–Є–∞—В—А—Л, —О—А–Є—Б–Ї–Њ–љ—Б—Г–ї—М—В—Л (–њ—А–Є –µ–≥–Њ –љ–∞–ї–Є—З–Є–Є), –∞–Ї—Г—И–µ—А–Ї–Є –Є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–µ —Б–µ—Б—В—А—Л. –Ь–µ—В–Њ–і–Є—З–µ—Б–Ї–Њ–µ –Њ–±–µ—Б–њ–µ—З–µ–љ–Є–µ «–®–Ї–Њ–ї –Љ–∞—В–µ—А–Є–љ—Б—В–≤–∞» –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П —З–µ—А–µ–Ј —Б–≤—П–Ј—М —Б —В–µ—А—А–Є—В–Њ—А–Є–∞–ї—М–љ—Л–Љ–Є –¶–µ–љ—В—А–∞–Љ–Є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є [2].
–Я—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –Ј–∞–љ—П—В–Є–є –ґ–µ–ї–∞—В–µ–ї—М–љ–Њ –Њ–±—К–µ–і–Є–љ—П—В—М –ґ–µ–љ—Й–Є–љ —Б –Њ–і–Є–љ–∞–Ї–Њ–≤—Л–Љ–Є —Б—А–Њ–Ї–∞–Љ–Є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є. –¶–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –Њ–і–љ–Њ –Ј–∞–љ—П—В–Є–µ –≤ «–®–Ї–Њ–ї–µ –Љ–∞—В–µ—А–Є–љ—Б—В–≤–∞» –њ–Њ—Б–≤—П—В–Є—В—М –њ—А–Њ–±–ї–µ–Љ–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є —Г –і–µ—В–µ–є:
• –Ц–µ–љ—Й–Є–љ—Л, —Б—В—А–∞–і–∞—О—Й–Є–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є –±–Њ–ї–µ–Ј–љ—П–Љ–Є –Є–ї–Є —Г–ґ–µ –Є–Љ–µ—О—Й–Є–µ —А–µ–±–µ–љ–Ї–∞ —Б —В–∞–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є, –≤–Њ –≤—А–µ–Љ—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –і–Њ–ї–ґ–љ—Л —Б–Њ–±–ї—О–і–∞—В—М –≥–Є–њ–Њ–∞–ї–ї–µ—А–≥–µ–љ–љ—Г—О –і–Є–µ—В—Г (–≤–∞–ґ–љ–Њ –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ –±–µ—А–µ–Љ–µ–љ–љ—Л–Љ –Є–Ј –≥—А—Г–њ–њ—Л —А–Є—Б–Ї–∞ –њ–Њ —А–Њ–ґ–і–µ–љ–Є—О —А–µ–±–µ–љ–Ї–∞ —Б –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є –љ–µ–ї—М–Ј—П –њ–Њ–ї–љ–Њ—Б—В—М—О –Є—Б–Ї–ї—О—З–∞—В—М –Є–Ј —А–∞—Ж–Є–Њ–љ–∞ –њ–Є—В–∞–љ–Є—П –Ї–Њ—А–Њ–≤—М–µ –Љ–Њ–ї–Њ–Ї–Њ, —П–є—Ж–∞ –Є–ї–Є –і—А—Г–≥–Є–µ –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ–Њ –∞–ї–ї–µ—А–≥–µ–љ–љ—Л–µ –њ—А–Њ–і—Г–Ї—В—Л, —В–∞–Ї –Ї–∞–Ї —Н—В–Њ –Љ–Њ–ґ–µ—В –љ–µ–≥–∞—В–Є–≤–љ–Њ —Б–Ї–∞–Ј–∞—В—М—Б—П –љ–∞ –љ—Г—В—А–Є—В–Є–≤–љ–Њ–Љ —Б—В–∞—В—Г—Б–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ–є –Є –њ–ї–Њ–і–∞).
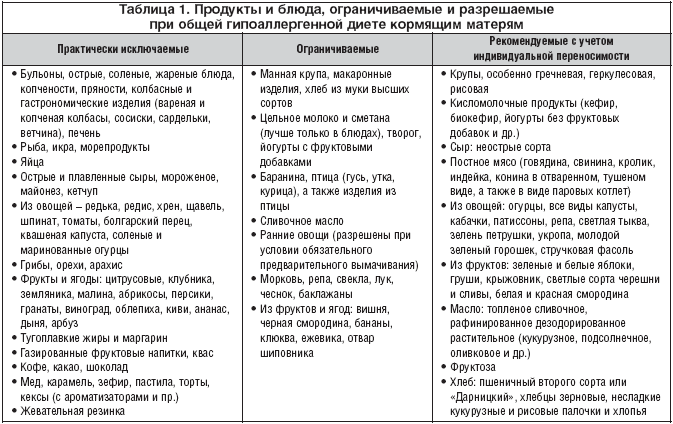
• –°–Њ–±–ї—О–і–µ–љ–Є–µ –Љ–∞—В–µ—А—М—О —А–µ–±–µ–љ–Ї–∞ –≥–Є–њ–Њ–∞–ї–ї–µ—А–≥–µ–љ–љ–Њ–є –і–Є–µ—В—Л (—В–∞–±–ї. 1) –≤–Њ –≤—А–µ–Љ—П –ї–∞–Ї—В–∞—Ж–Є–Є –Љ–Њ–ґ–µ—В –њ—А–µ–і–Њ—В–≤—А–∞—В–Є—В—М —А–∞–Ј–≤–Є—В–Є–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є —Г —А–µ–±–µ–љ–Ї–∞ –Є–ї–Є —Г–Љ–µ–љ—М—И–Є—В—М —В—П–ґ–µ—Б—В—М —В–µ—З–µ–љ–Є—П —Г–ґ–µ –Є–Љ–µ—О—Й–µ–≥–Њ—Б—П —Г –љ–µ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є —Г –і–µ—В–µ–є –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ґ–Є–Ј–љ–Є –≤ –Ї–∞–±–Є–љ–µ—В–∞—Е –Ј–і–Њ—А–Њ–≤–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞ –і–µ—В—Б–Ї–Є—Е –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї
–Ъ–∞–±–Є–љ–µ—В –Ј–і–Њ—А–Њ–≤–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞ –Њ—А–≥–∞–љ–Є–Ј—Г–µ—В—Б—П –≤ —Б–Њ—Б—В–∞–≤–µ –і–µ—В—Б–Ї–Њ–є –≥–Њ—А–Њ–і—Б–Ї–Њ–є –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–Є (–Њ—В–і–µ–ї–µ–љ–Є—П) –і–ї—П –Њ—Б—Г—Й–µ—Б—В–≤–ї–µ–љ–Є—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —А–∞–±–Њ—В—Л —Б –і–µ—В—М–Љ–Є —А–∞–љ–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ [3].
–§—Г–љ–Ї—Ж–Є–Є –Ї–∞–±–Є–љ–µ—В–∞ –Ј–і–Њ—А–Њ–≤–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞:
• –Я—А–Њ–≤–µ–і–µ–љ–Є–µ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л—Е –Є –Ї–Њ–ї–ї–µ–Ї—В–Є–≤–љ—Л—Е –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є–є —Б —А–Њ–і–Є—В–µ–ї—П–Љ–Є –і–µ—В–µ–є —А–∞–љ–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, –≤—Л–і–∞—З–∞ –Є–Љ –Љ–µ—В–Њ–і–Є—З–µ—Б–Ї–Њ–є –ї–Є—В–µ—А–∞—В—Г—А—Л –њ–Њ –≤–Њ–њ—А–Њ—Б–∞–Љ –Ј–і–Њ—А–Њ–≤—М—П —А–µ–±–µ–љ–Ї–∞.
• –Ю–±—Г—З–µ–љ–Є–µ —А–Њ–і–Є—В–µ–ї–µ–є –Љ–µ—В–Њ–і–Є–Ї–µ —Г—Е–Њ–і–∞ –Ј–∞ –і–µ—В—М–Љ–Є, –≤–Њ–Ј—А–∞—Б—В–љ—Л–Љ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞–Љ –Љ–∞—Б—Б–∞–ґ–∞, –≥–Є–Љ–љ–∞—Б—В–Є–Ї–Є, –њ—А–Њ–≤–µ–і–µ–љ–Є—О –Ј–∞–Ї–∞–ї–Є–≤–∞—О—Й–Є—Е –њ—А–Њ—Ж–µ–і—Г—А, —В–µ—Е–љ–Њ–ї–Њ–≥–Є–Є –њ—А–Є–≥–Њ—В–Њ–≤–ї–µ–љ–Є—П –і–µ—В—Б–Ї–Њ–≥–Њ –њ–Є—В–∞–љ–Є—П, –њ—А–∞–≤–Є–ї–∞–Љ –≤–≤–µ–і–µ–љ–Є—П –і–Њ–Ї–Њ—А–Љ–∞ –Є –њ—А–Є–Ї–Њ—А–Љ–∞ –Є –і—А.
• –Я—А–Њ–≤–µ–і–µ–љ–Є–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —А–∞—Е–Є—В–∞ —Г –і–µ—В–µ–є (–≤—Л–і–∞—З–∞ –≤–Є—В–∞–Љ–Є–љ–∞ –Ф –љ–∞ –і–Њ–Љ –Є–ї–Є –µ–≥–Њ –і–∞—З–∞ –≤ –Ї–∞–±–Є–љ–µ—В–µ, –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–∞ –њ—А–Њ–±—Л –°—Г–ї–Ї–Њ–≤–Є—З–∞ –њ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –≤—А–∞—З–∞).
• –Ш–љ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ —Г—З–∞—Б—В–Ї–Њ–≤—Л—Е –њ–µ–і–Є–∞—В—А–Њ–≤ –Њ –≤—Л—П–≤–ї–µ–љ–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є—П—Е –≤ —А–∞–Ј–≤–Є—В–Є–Є —А–µ–±–µ–љ–Ї–∞ –Є –Њ—И–Є–±–Ї–∞—Е, –і–Њ–њ—Г—Б–Ї–∞–µ–Љ—Л—Е —А–Њ–і–Є—В–µ–ї—П–Љ–Є –≤ —Г—Е–Њ–і–µ –Ј–∞ –і–µ—В—М–Љ–Є.
• –Ю–Ї–∞–Ј–∞–љ–Є–µ –њ–Њ–Љ–Њ—Й–Є —Г—З–∞—Б—В–Ї–Њ–≤—Л–Љ –≤—А–∞—З–∞–Љ––њ–µ–і–Є–∞—В—А–∞–Љ –≤ –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –Њ—А–≥–∞–љ–Є–Ј—Г–µ–Љ—Л—Е –≤ –Ї–∞–±–Є–љ–µ—В–µ –Ј–∞–љ—П—В–Є–є —А–∞–Ј–ї–Є—З–љ—Л—Е –®–Ї–Њ–ї –Љ–Њ–ї–Њ–і—Л—Е —А–Њ–і–Є—В–µ–ї–µ–є.
–¶–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –≤ –њ–µ—А–Є–Њ–і –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ґ–Є–Ј–љ–Є —А–µ–±–µ–љ–Ї–∞ –Њ—Б–Њ–±–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ —Г–і–µ–ї—П—В—М —А–∞–±–Њ—В–µ —Б —А–Њ–і–Є—В–µ–ї—П–Љ–Є –і–µ—В–µ–є, –Є–Љ–µ—О—Й–Є—Е —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є (–љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ—Б—В—М, –Њ—В—П–≥–Њ—Й–µ–љ–љ–∞—П –њ–Њ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ –±–Њ–ї–µ–Ј–љ—П–Љ):
–Ю—Б–љ–Њ–≤–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є —А–Њ–і–Є—В–µ–ї—П–Љ –і–µ—В–µ–є –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ґ–Є–Ј–љ–Є —Б —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є:
• –Э–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Ї–Њ—А–Љ–Є—В—М –≥—А—Г–і—М—О —Е–Њ—В—П –±—Л –і–Њ 6 –Љ–µ—Б—П—Ж–µ–≤. –≠—В–Њ –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ –і–ї—П –і–µ—В–µ–є —Б –Њ—В—П–≥–Њ—Й–µ–љ–љ–Њ–є –њ–Њ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ –±–Њ–ї–µ–Ј–љ—П–Љ –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ—Б—В—М—О. –Х—Б–ї–Є –њ–Њ –Ї–∞–Ї–Є–Љ––ї–Є–±–Њ –њ—А–Є—З–Є–љ–∞–Љ –≥—А—Г–і–љ–Њ–µ –≤—Б–Ї–∞—А–Љ–ї–Є–≤–∞–љ–Є–µ –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –ї—Г—З—И–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –±–µ–Ј–Љ–Њ–ї–Њ—З–љ—Л–µ —Б–Љ–µ—Б–Є. –С–µ–ї–Ї–Є –Ї–Њ—А–Њ–≤—М–µ–≥–Њ –Љ–Њ–ї–Њ–Ї–∞ –Њ—В–љ–Њ—Б—П—В—Б—П –Ї —З–Є—Б–ї—Г —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е – –Њ–љ–Є —Б–Њ–і–µ—А–ґ–∞—В –Њ–Ї–Њ–ї–Њ 20 —В–Є–њ–Њ–≤ –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤.
• –°–ї–µ–і—Г–µ—В –Є–Ј–±–µ–≥–∞—В—М —А–∞–љ–љ–µ–≥–Њ –≤–≤–µ–і–µ–љ–Є—П –±–ї—О–і –њ—А–Є–Ї–Њ—А–Љ–∞, —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е —П–Є—З–љ—Л–є –±–µ–ї–Њ–Ї, —А—Л–±—Г, –Њ—А–µ—Е–Є, —Б–Њ–Ї —Ж–Є—В—А—Г—Б–Њ–≤—Л—Е. –Ъ–∞–ґ–і—Л–є –љ–Њ–≤—Л–є –≤–Є–і –њ—А–Є–Ї–Њ—А–Љ–∞ –љ—Г–ґ–љ–Њ –≤–≤–Њ–і–Є—В—М –њ–Њ –Њ–і–љ–Њ–Љ—Г –њ—А–Њ–і—Г–Ї—В—Г, «–њ–Њ –Њ—З–µ—А–µ–і–Є». –Ы—Г—З—И–µ –≤—Б–µ–≥–Њ, –µ—Б–ї–Є –њ–Є—Й–∞ —А–µ–±–µ–љ–Ї–∞ –±—Г–і–µ—В –≤–∞—А–µ–љ–Њ–є (—Н—В–Њ —Г–Љ–µ–љ—М—И–∞–µ—В –µ–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ —Б–≤–Њ–є—Б—В–≤–∞).
• –Э–µ —Б—В–Њ–Є—В –Ј–∞–±—Л–≤–∞—В—М –Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є —Г –і–µ—В–µ–є –≤—Б–ї–µ–і—Б—В–≤–Є–µ –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є—П —Б –њ–Є—Й–µ–є –љ–∞–Є–±–Њ–ї–µ–µ –Њ–њ–∞—Б–љ—Л—Е –њ–Є—Й–µ–≤—Л—Е –і–Њ–±–∞–≤–Њ–Ї –Є –њ—А–Њ–і—Г–Ї—В–Њ–≤ —Б –≤—Л—Б–Њ–Ї–Є–Љ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ–Љ –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –∞–Ї—В–Є–≤–љ—Л—Е –∞–Љ–Є–љ–Њ–≤.
• –У—А—Г–і–љ—Л—Е –і–µ—В–µ–є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ, –љ–∞—Б–Ї–Њ–ї—М–Ї–Њ —Н—В–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –Њ–±–µ—А–µ–≥–∞—В—М –Њ—В –Ї–Њ–љ—В–∞–Ї—В–Њ–≤ —Б –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ–Є (–њ–Є—Й–µ–≤—Л–Љ–Є, –±—Л—В–Њ–≤—Л–Љ–Є –Є –і—А.). –Ы—Г—З—И–µ –љ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –њ–Њ—Б—В–µ–ї—М–љ—Л–µ –њ—А–Є–љ–∞–і–ї–µ–ґ–љ–Њ—Б—В–Є –Є–Ј –њ–µ—А—М–µ–≤, –≤–Њ–ї–Њ—Б, –Љ–Њ—А—Б–Ї–Њ–є —В—А–∞–≤—Л, —Б–Њ–ї–Њ–Љ—Л, –љ–µ –і–µ—А–ґ–∞—В—М –≤ –і–Њ–Љ–µ –ґ–Є–≤–Њ—В–љ—Л—Е –Є —И–Ї—Г—А—Л, –Ї–Њ–≤—А—Л, —Б–Њ–±–Є—А–∞—О—Й–Є–µ –њ—Л–ї—М. –Т–∞–ґ–љ–Њ –±–Њ—А–Њ—В—М—Б—П —Б –њ—Л–ї—М—О, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—П –≤ –њ–Њ–Љ–µ—Й–µ–љ–Є–Є —З–Є—Б—В–Њ—В—Г. –Т –Ї–Њ–Љ–љ–∞—В–µ, –≥–і–µ –љ–∞—Е–Њ–і–Є—В—Б—П —А–µ–±–µ–љ–Њ–Ї, –љ–µ–ї—М–Ј—П –Ї—Г—А–Є—В—М, —В–∞–Ї –Ї–∞–Ї —Б–Є–≥–∞—А–µ—В–љ—Л–є –і—Л–Љ, —Б–љ–Є–ґ–∞—П –Ј–∞—Й–Є—В–љ—Л–µ —Б–Є–ї—Л –Њ—А–≥–∞–љ–Є–Ј–Љ–∞ –Љ–∞–ї—Л—И–∞, –Љ–Њ–ґ–µ—В –≤—Л–Ј–≤–∞—В—М –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ –±–Њ–ї–µ–Ј–љ–Є.
• –°–ї–µ–і—Г–µ—В –Њ–±–µ—А–µ–≥–∞—В—М –Љ–∞–ї—Л—И–µ–є –Њ—В –Є–љ—Д–µ–Ї—Ж–Є–є, –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞—В—М –Є—Е –Ї–Њ–љ—В–∞–Ї—В—Л —Б –±–Њ–ї—М–љ—Л–Љ–Є –ї—О–і—М–Љ–Є, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –њ—А–Є –њ–Њ—Б–µ—Й–µ–љ–Є–Є —П—Б–ї–µ–є. –Я—А–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–Є –Ю–†–Т–Ш –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ–±–µ—Б–њ–µ—З–Є—В—М –∞–і–µ–Ї–≤–∞—В–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –±–µ–Ј –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –ї–µ–Ї–∞—А—Б—В–≤, —З–∞—Б—В–Њ –≤—Л–Ј—Л–≤–∞—О—Й–Є—Е –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ —А–µ–∞–Ї—Ж–Є–Є.
• –†–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П —З–∞—Й–µ –љ–Њ—Б–Є—В—М –њ—А–Њ—Б—В–Њ—А–љ—Г—О –Њ–і–µ–ґ–і—Г –Є–Ј —З–Є—Б—В–Њ–≥–Њ —Е–ї–Њ–њ–Ї–∞, –∞ –љ–Њ–≤—Г—О –Њ–і–µ–ґ–і—Г —Б—В–Є—А–∞—В—М –њ–µ—А–µ–і –љ–Њ—И–µ–љ–Є–µ–Љ. –Ф–ї—П —Б—В–Є—А–Ї–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –ґ–Є–і–Ї–Є–µ, –∞ –љ–µ –њ–Њ—А–Њ—И–Ї–Њ–≤—Л–µ –Љ–Њ—О—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞ –Є –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ї–Њ–љ–і–Є—Ж–Є–Њ–љ–µ—А–∞ –і–ї—П –±–µ–ї—М—П, –њ–Њ—Б–ї–µ —З–µ–≥–Њ –µ–≥–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ –њ—А–Њ–њ–Њ–ї–Њ—Б–Ї–∞—В—М.
• –Т –ґ–∞—А–Ї—Г—О –њ–Њ–≥–Њ–і—Г –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ–Њ–ї—М–Ј–Њ–≤–∞—В—М—Б—П –Ї–Њ–љ–і–Є—Ж–Є–Њ–љ–µ—А–Њ–Љ –і–ї—П –≤–Њ–Ј–і—Г—Е–∞.
• –Т —Б–Њ–ї–љ–µ—З–љ—Г—О –њ–Њ–≥–Њ–і—Г – –њ—А–Є–Љ–µ–љ—П—В—М —Б–Њ–ї–љ—Ж–µ–Ј–∞—Й–Є—В–љ—Л–µ –Ї—А–µ–Љ—Л, –љ–µ –≤—Л–Ј—Л–≤–∞—О—Й–Є–µ –Ї–Њ–љ—В–∞–Ї—В–љ–Њ–≥–Њ —А–∞–Ј–і—А–∞–ґ–µ–љ–Є—П –Ї–Њ–ґ–Є.
–°–Њ–Ј–і–∞–љ–Є–µ «–Р–ї–ї–µ—А–≥–Њ—И–Ї–Њ–ї» –љ–∞ –±–∞–Ј–µ
–≥–Њ—А–Њ–і—Б–Ї–Є—Е –і–µ—В—Б–Ї–Є—Е –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї
–і–ї—П —А–Њ–і–Є—В–µ–ї–µ–є, –Є–Љ–µ—О—Й–Є—Е –і–µ—В–µ–є
—Б –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є –±–Њ–ї–µ–Ј–љ—П–Љ–Є
–Х–ґ–µ–≥–Њ–і–љ–Њ –≤–љ–µ–і—А—П—О—В—Б—П –≤ –њ—А–∞–Ї—В–Є–Ї—Г –љ–Њ–≤—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, —Б–Њ–≤–µ—А—И–µ–љ—Б—В–≤—Г—О—В—Б—П –Є—Е —Д–Њ—А–Љ—Л, –њ—А–µ–і—К—П–≤–ї—П—О—В—Б—П –≤—Л—Б–Њ–Ї–Є–µ —В—А–µ–±–Њ–≤–∞–љ–Є—П –Ї –Є—Е —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є, —Г–і–Њ–±—Б—В–≤—Г –њ—А–Є–Љ–µ–љ–µ–љ–Є—П. –Э–Њ –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —Н—В–Њ —Б–Њ—Е—А–∞–љ—П—О—В—Б—П –≤—Л—Б–Њ–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —З–∞—Б—В–Њ—В—Л –Њ–±–Њ—Б—В—А–µ–љ–Є–є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Г –і–µ—В–µ–є, –Њ–±—А–∞—Й–µ–љ–Є–є –Є—Е —А–Њ–і–Є—В–µ–ї–µ–є –Ј–∞ —Б–Ї–Њ—А–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й—М—О –Є —А–Њ—Б—В –і–µ—В—Б–Ї–Њ–є –Є–љ–≤–∞–ї–Є–і–љ–Њ—Б—В–Є. –Т —Н—В–Њ–є —Б–≤—П–Ј–Є –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–µ –Є –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л–µ —Б—В–∞–љ–і–∞—А—В—Л –Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –ї–µ—З–µ–љ–Є—О –і–µ—В–µ–є, —Б—В—А–∞–і–∞—О—Й–Є—Е –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є –±–Њ–ї–µ–Ј–љ—П–Љ–Є, –њ–Њ–і—З–µ—А–Ї–Є–≤–∞—О—В –≤–∞–ґ–љ—Г—О —А–Њ–ї—М –Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ—Л—Е –њ—А–Њ–≥—А–∞–Љ–Љ –і–ї—П —А–Њ–і–Є—В–µ–ї–µ–є.
–¶–µ–ї—М –Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ—Л—Е –њ—А–Њ–≥—А–∞–Љ–Љ — —Г–ї—Г—З—И–µ–љ–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –ї–µ—З–µ–љ–Є—П –і–µ—В–µ–є, –±–Њ–ї—М–љ—Л—Е –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є, –Є –њ–Њ–≤—Л—И–µ–љ–Є–µ –Ї–∞—З–µ—Б—В–≤–∞ –Є—Е –ґ–Є–Ј–љ–Є.
–Ю–±—Г—З–µ–љ–Є–µ —А–Њ–і–Є—В–µ–ї–µ–є –Љ–Њ–ґ–µ—В –±—Л—В—М –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–Љ –Є–ї–Є –≤ –≥—А—Г–њ–њ–∞—Е. –Ч–∞–љ—П—В–Є—П –≤ –∞–ї–ї–µ—А–≥–Њ—И–Ї–Њ–ї–∞—Е —Б—В—А–Њ—П—В—Б—П –њ–Њ –њ—А–Є–љ—Ж–Є–њ—Г —Ж–Є–Ї–ї–Њ–≤. –¶–Є–Ї–ї —Б–Њ—Б—В–Њ–Є—В –Є–Ј 4 –Ј–∞–љ—П—В–Є–є (1–2 –Ј–∞–љ—П—В–Є—П –≤ –љ–µ–і–µ–ї—О –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М—О 45–60 –Љ–Є–љ—Г—В). –Ь–Њ–ґ–љ–Њ —Б–Њ–Ј–і–∞–≤–∞—В—М –Њ—В–і–µ–ї—М–љ—Л–µ –≥—А—Г–њ–њ—Л –Є –і–ї—П –і–µ—В–µ–є —Б—В–∞—А—И–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ (–і–ї—П –љ–Є—Е –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ј–∞–љ—П—В–Є–є –Љ–µ–љ—М—И–µ). –Ю–њ—В–Є–Љ–∞–ї—М–љ–Њ–µ —З–Є—Б–ї–Њ —Б–ї—Г—И–∞—В–µ–ї–µ–є –≤ –≥—А—Г–њ–њ–µ – 8–12 —З–µ–ї–Њ–≤–µ–Ї [4].
–Т –Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ–Њ–Љ –њ—А–Њ—Ж–µ—Б—Б–µ «–Р–ї–ї–µ—А–≥–Њ—И–Ї–Њ–ї—Л», —Б–Њ—Б—В–Њ—П—Й–µ–Љ –Є–Ј 4 –Ј–∞–љ—П—В–Є–є (—В–∞–±–ї. 2), —Г—З–∞—Б—В–≤—Г—О—В –≤—А–∞—З–Є, –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–µ —Б–µ—Б—В—А—Л, –њ—Б–Є—Е–Њ–ї–Њ–≥–Є, –њ—А–Њ—И–µ–і—И–Є–µ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–µ –Њ–±—Г—З–µ–љ–Є–µ –і–ї—П –њ—А–µ–њ–Њ–і–∞–≤–∞–љ–Є—П.
–¶–µ–ї—М –њ–µ—А–≤–Њ–≥–Њ –Ј–∞–љ—П—В–Є—П: –Є–Ј—Г—З–Є—В—М –Њ—Б–љ–Њ–≤–љ—Л–µ –њ—А–Є—З–Є–љ—Л –∞–ї–ї–µ—А–≥–Є–Є, –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–є —А–µ–∞–Ї—Ж–Є–Є –Є –Њ—Б–љ–Њ–≤–љ—Л–µ –≥—А—Г–њ–њ—Л –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤, –Є—Е –≤—Л–Ј—Л–≤–∞—О—Й–Є–µ.
• –Я–Њ—З–µ–Љ—Г —Г –і–µ—В–µ–є –≤–Њ–Ј–љ–Є–Ї–∞—О—В –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ –±–Њ–ї–µ–Ј–љ–Є? –Т–∞–ґ–љ–Њ –Њ–±—К—П—Б–љ–Є—В—М, —З—В–Њ –∞–ї–ї–µ—А–≥–Є—П — —Н—В–Њ –љ–µ–Њ–±—Л—З–љ–∞—П —А–µ–∞–Ї—Ж–Є—П –Њ—А–≥–∞–љ–Є–Ј–Љ–∞ –љ–∞ –Њ–±—Л—З–љ–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ, –Є –њ—А–Є–≤–µ—Б—В–Є –њ—А–Є–Љ–µ—А—Л –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є –љ–∞ –Њ–±—Л—З–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞: –і–Њ–Љ–∞—И–љ—О—О –њ—Л–ї—М, —И–µ—А—Б—В—М –ґ–Є–≤–Њ—В–љ—Л—Е, –њ—Л–ї—М—Ж—Г —А–∞—Б—В–µ–љ–Є–є, –њ—А–Њ–і—Г–Ї—В—Л –Є –і—А.
• –Э–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ—Б—В—М –Є –∞–ї–ї–µ—А–≥–Є—П. –†–Њ–і–Є—В–µ–ї—П–Љ –Њ–±—К—П—Б–љ—П—О—В —А–Њ–ї—М –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ—Б—В–Є –≤ —А–∞–Ј–≤–Є—В–Є–Є –∞–ї–ї–µ—А–≥–Є–Є. –Х—Б–ї–Є –Њ–і–Є–љ –Є–Ј —А–Њ–і–Є—В–µ–ї–µ–є —Б—В—А–∞–і–∞–µ—В –∞–ї–ї–µ—А–≥–Є–µ–є, —В–Њ —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –∞–ї–ї–µ—А–≥–Є–Є —Г —А–µ–±–µ–љ–Ї–∞ —Б–Њ—Б—В–∞–≤–ї—П–µ—В –Њ–Ї–Њ–ї–Њ 30%, –µ—Б–ї–Є –±–Њ–ї—М–љ—Л –Њ–±–∞ —А–Њ–і–Є—В–µ–ї—П, —В–Њ —А–Є—Б–Ї –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –≤–і–≤–Њ–µ [5]. –Э–∞—Б–ї–µ–і—Г—О—В—Б—П –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –Є–Љ–Љ—Г–љ–љ–Њ–≥–Њ —А–µ–∞–≥–Є—А–Њ–≤–∞–љ–Є—П, –∞ –љ–µ –Ї–∞–Ї–Њ–µ––ї–Є–±–Њ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ. –Т –Њ–і–љ–Њ–є —Б–µ–Љ—М–µ –Љ–Њ–≥—Г—В –±—Л—В—М –±–Њ–ї—М–љ—Л–µ –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –∞—Б—В–Љ–Њ–є, –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ, –њ–Њ–ї–ї–Є–љ–Њ–Ј–Њ–Љ.
–Я—А–µ–і—Б—В–∞–≤–ї—П—О—В—Б—П –Њ—Б–љ–Њ–≤–љ—Л–µ –≥—А—Г–њ–њ—Л –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤:
– –±—Л—В–Њ–≤—Л–µ –∞–ї–ї–µ—А–≥–µ–љ—Л: –і–Њ–Љ–∞—И–љ—П—П –њ—Л–ї—М (–Є–Ј—Г—З–∞–µ—В—Б—П —Б–ї–Њ–ґ–љ—Л–є –∞–ї–ї–µ—А–≥–µ–љ–љ—Л–є —Б–Њ—Б—В–∞–≤ –і–Њ–Љ–∞—И–љ–µ–є –њ—Л–ї–Є: –Њ–Ї–Њ–ї–Њ 50 –≤–Є–і–Њ–≤ –Ї–ї–µ—Й–µ–є, —А–∞—Б—В–Є—В–µ–ї—М–љ—Л–µ —З–∞—Б—В–Є—Ж—Л, —Б–њ–Њ—А—Л –њ–ї–µ—Б–љ–µ–≤—Л—Е –≥—А–Є–±–Њ–≤, –±–∞–Ї—В–µ—А–Є–Є, —И–µ—А—Б—В—М, –∞–ї–ї–µ—А–≥–µ–љ—Л —В–∞—А–∞–Ї–∞–љ–Њ–≤);
– —Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ—Л–µ –∞–ї–ї–µ—А–≥–µ–љ—Л: –њ—А–µ–њ–Њ–і–∞–≤–∞—В–µ–ї—М –њ–Њ–і—А–Њ–±–љ–Њ —А–∞–Ј–±–Є—А–∞–µ—В –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤ –Ї–Њ—И–µ–Ї, —Б–Њ–±–∞–Ї, —Е–Њ–Љ—П–Ї–Њ–≤, –ї–Њ—И–∞–і–µ–є, –Љ–Њ—А—Б–Ї–Є—Е —Б–≤–Є–љ–Њ–Ї, –Њ–±—К—П—Б–љ—П—П, —З—В–Њ –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ–Є –Љ–Њ–ґ–µ—В –±—Л—В—М –Ї–∞–Ї —И–µ—А—Б—В—М, —В–∞–Ї –Є –њ–µ—А—Е–Њ—В—М, —Б–ї—О–љ–∞, –Љ–Њ—З–∞, —Д–µ–Ї–∞–ї–Є–Є –ґ–Є–≤–Њ—В–љ—Л—Е. –Я–Њ–і—З–µ—А–Ї–Є–≤–∞–µ—В—Б—П, —З—В–Њ –њ–Њ–Ї–∞ –љ–µ—В «–±–µ–Ј–∞–ї–ї–µ—А–≥–µ–љ–љ—Л—Е» –ґ–Є–≤–Њ—В–љ—Л—Е. –Т–∞–ґ–љ–∞—П —А–Њ–ї—М –≤ —А–∞–Ј–≤–Є—В–Є–Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Ї—А—Г–≥–ї–Њ–≥–Њ–і–Є—З–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Њ—В–≤–Њ–і–Є—В—Б—П –∞–ї–ї–µ—А–≥–Є–Є –Ї –њ–µ—А—Г –њ—В–Є—Ж, –њ–µ—А—Г –њ–Њ–і—Г—И–µ–Ї;
– –њ—Л–ї—М—Ж–µ–≤—Л–µ –∞–ї–ї–µ—А–≥–µ–љ—Л. –Я—Л–ї—М—Ж–∞ — —Н—В–Њ –Љ—Г–ґ—Б–Ї–Є–µ –њ–Њ–ї–Њ–≤—Л–µ –Ї–ї–µ—В–Ї–Є —А–∞—Б—В–µ–љ–Є–є. –Ш–Ј –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е —В—Л—Б—П—З —А–∞—Б—В–µ–љ–Є–є —В–Њ–ї—М–Ї–Њ –Њ–Ї–Њ–ї–Њ 200 –≤–Є–і–Њ–≤ –њ—А–Њ–і—Г—Ж–Є—А—Г—О—В –њ—Л–ї—М—Ж—Г, –Њ–±–ї–∞–і–∞—О—Й—Г—О –∞–ї–ї–µ—А–≥–µ–љ–љ—Л–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є. –Я—А–Є–≤–Њ–і–Є—В—Б—П –Ї–∞–ї–µ–љ–і–∞—А—М –њ—Л–ї–µ–љ–Є—П —А–∞—Б—В–µ–љ–Є–є. –Ъ –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л–Љ –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ –Њ—В–љ–Њ—Б—П—В—Б—П: –њ—Л–ї—М—Ж–∞ –і–µ—А–µ–≤—М–µ–≤ (–±–µ—А–µ–Ј–∞, –Њ–ї—М—Е–∞, –Њ—А–µ—И–љ–Є–Ї, —П—Б–µ–љ—М, –і—Г–±, –Ї–ї–µ–љ –Є –і—А.); –њ—Л–ї—М—Ж–∞ –ї—Г–≥–Њ–≤—Л—Е —В—А–∞–≤ (—В–Є–Љ–Њ—Д–µ–µ–≤–Ї–∞, –µ–ґ–∞, –Њ–≤—Б—П–љ–љ–Є—Ж–∞, –Љ—П—В–ї–Є–Ї, –ї–Є—Б–Њ—Е–≤–Њ—Б—В, —А–Њ–ґ—М –Є –і—А.); –њ—Л–ї—М—Ж–∞ —Б–Њ—А–љ—Л—Е —В—А–∞–≤ (–њ–Њ–ї—Л–љ—М, –ї–µ–±–µ–і–∞, –∞–Љ–±—А–Њ–Ј–Є—П –Є –і—А.);
– –Є–љ—Б–µ–Ї—В–љ—Л–µ –∞–ї–ї–µ—А–≥–µ–љ—Л — —Н—В–Њ –∞–ї–ї–µ—А–≥–µ–љ—Л –љ–∞—Б–µ–Ї–Њ–Љ—Л—Е, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –њ–Њ–њ–∞–і–∞—В—М –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ –њ—А–Є —Г–ґ–∞–ї–µ–љ–Є–Є, –Є–љ–≥–∞–ї—П—Ж–Є–Њ–љ–љ–Њ –Є –Ї–Њ–љ—В–∞–Ї—В–љ—Л–Љ –њ—Г—В–µ–Љ. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –Є–љ—Б–µ–Ї—В–љ–∞—П –∞–ї–ї–µ—А–≥–Є—П –≤—Б—В—А–µ—З–∞–µ—В—Б—П –љ–∞ —П–і –њ–µ—А–µ–њ–Њ–љ—З–∞—В–Њ–Ї—А—Л–ї—Л—Е –Є —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ—А–Є —Г–ґ–∞–ї–µ–љ–Є–Є –њ—З–µ–ї, –Њ—Б, —И–Љ–µ–ї–µ–є, —И–µ—А—И–љ–µ–є. –†–µ–ґ–µ –љ–∞–±–ї—О–і–∞—О—В—Б—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ —А–µ–∞–Ї—Ж–Є–Є –љ–∞ —Г–Ї—Г—Б—Л –Ї—А–Њ–≤–Њ—Б–Њ—Б—Г—Й–Є—Е –љ–∞—Б–µ–Ї–Њ–Љ—Л—Е — –Ї–Њ–Љ–∞—А–Њ–≤, –Љ–Њ—И–µ–Ї. –Ю—Б–љ–Њ–≤–љ–Њ–є –∞–ї–ї–µ—А–≥–µ–љ —Г –Ї–Њ–Љ–∞—А–Њ–≤ –Є –Љ–Њ—И–µ–Ї — —Б–ї—О–љ–∞;
– –њ–Є—Й–µ–≤—Л–µ –∞–ї–ї–µ—А–≥–µ–љ—Л. –Р–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ —А–µ–∞–Ї—Ж–Є–Є —Г –і–µ—В–µ–є –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ —А–∞–Ј–≤–Є–≤–∞—О—В—Б—П –Ї –Љ–Њ–ї–Њ–Ї—Г, —А—Л–±–µ, —П–є—Ж—Г, –Љ–Њ—А–µ–њ—А–Њ–і—Г–Ї—В–∞–Љ, –≥–Њ–≤—П–і–Є–љ–µ, –Њ—А–µ—Е–∞–Љ, —Б–Њ–µ. –Ю—В–Љ–µ—З–∞–µ—В—Б—П –≤–Њ–Ј—А–∞—Б—В–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –∞–ї–ї–µ—А–≥–Є–Є –Ї –њ–Є—Й–µ–≤—Л–Љ –њ—А–Њ–і—Г–Ї—В–∞–Љ, —А–Њ–ї—М –њ–∞—В–Њ–ї–Њ–≥–Є–Є –ґ–µ–ї—Г–і–Њ—З–љ–Њ––Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –≤ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–Є –∞–ї–ї–µ—А–≥–Є–Є;
– –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –∞–ї–ї–µ—А–≥–µ–љ—Л. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—Е–∞—А–∞–Ї—В–µ—А–Є–Ј–Њ–≤–∞—В—М –Њ—В–ї–Є—З–Є—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є –љ–∞ –ї–µ–Ї–∞—А—Б—В–≤–∞ –Њ—В –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ (—В–∞—Е–Є–Ї–∞—А–і–Є—П –љ–∞ –њ—А–Є–µ–Љ –њ—Б–µ–≤–і–Њ—Н—Д–µ–і—А–Є–љ–∞, —Б–Њ–љ–ї–Є–≤–Њ—Б—В—М –њ—А–Є –њ—А–Є–µ–Љ–µ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ 1––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П) –Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є (–љ–∞–њ—А–Є–Љ–µ—А, —А–∞–Ј–≤–Є—В–Є–µ –і–Є—Б–±–∞–Ї—В–µ—А–Є–Њ–Ј–∞ –њ–Њ—Б–ї–µ –Ї—Г—А—Б–∞ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤). –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –∞–ї–ї–µ—А–≥–Є—О –≤—Л–Ј—Л–≤–∞—О—В –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ–Њ–≤–Њ–≥–Њ —А—П–і–∞, —Б—Г–ї—М—Д–∞–љ–Є–ї–∞–Љ–Є–і—Л, –Љ–µ—Б—В–љ—Л–µ –∞–љ–µ—Б—В–µ—В–Є–Ї–Є;
– –њ–µ—А–µ–Ї—А–µ—Б—В–љ–∞—П –∞–ї–ї–µ—А–≥–Є—П. –Т–≤–Њ–і–Є—В—Б—П –њ–Њ–љ—П—В–Є–µ –њ–µ—А–µ–Ї—А–µ—Б—В–љ–Њ–є –∞–ї–ї–µ—А–≥–Є–Є –љ–∞ –њ—А–Є–Љ–µ—А–µ –њ—Л–ї—М—Ж–µ–≤—Л—Е, –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е, –њ–Є—Й–µ–≤—Л—Е –Є –і—А—Г–≥–Є—Е –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤. –Ш–Ј—Г—З–∞–µ—В—Б—П —В–∞–±–ї–Є—Ж–∞ –њ–µ—А–µ–Ї—А–µ—Б—В–љ–Њ —А–µ–∞–≥–Є—А—Г—О—Й–Є—Е —А–∞—Б—В–Є—В–µ–ї—М–љ—Л—Е –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤, –њ–Є—Й–µ–≤—Л—Е –њ—А–Њ–і—Г–Ї—В–Њ–≤ –Є —Д–Є—В–Њ–њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–¶–µ–ї—М –≤—В–Њ—А–Њ–≥–Њ –Ј–∞–љ—П—В–Є—П: –Є–Ј—Г—З–Є—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Њ—Б—В—А—Л—Е –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є; –і–∞—В—М —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї—Г –љ–µ–Њ—В–ї–Њ–ґ–љ—Л—Е —Б–Њ—Б—В–Њ—П–љ–Є–є –≤ –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Є–Є –Є –Њ–њ—А–µ–і–µ–ї–Є—В—М –Њ—Б–љ–Њ–≤–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л, –Ј–љ–∞–љ–Є–µ –Ї–Њ—В–Њ—А—Л—Е –њ–Њ–Љ–Њ–ґ–µ—В –≤–Њ–≤—А–µ–Љ—П –Њ–±—А–∞—В–Є—В—М—Б—П –Ј–∞ –њ–Њ–Љ–Њ—Й—М—О.
• –Р–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є —А–Є–љ–Є—В (–Р–†) — –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ, –Ї–Њ—В–Њ—А–Њ–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Г –і–µ—В–µ–є –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –њ–Њ–њ–∞–і–∞–љ–Є—П –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤ –љ–∞ —Б–ї–Є–Ј–Є—Б—В—Г—О –Њ–±–Њ–ї–Њ—З–Ї—Г –љ–Њ—Б–∞, —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П, –њ—А–Њ—П–≤–ї—П—О—Й–µ–≥–Њ—Б—П —Б–ї–µ–і—Г—О—Й–Є–Љ–Є –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є: –≤—Л–і–µ–ї–µ–љ–Є—П–Љ–Є –Є–Ј –љ–Њ—Б–∞, –Ј–∞—В—А—Г–і–љ–µ–љ–Є–µ–Љ –љ–Њ—Б–Њ–≤–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П, —З–Є—Е–∞–љ–Є–µ–Љ –Є –Ј—Г–і–Њ–Љ –≤ –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞. –Т—Л–і–µ–ї—П—О—В –Ї—А—Г–≥–ї–Њ–≥–Њ–і–Є—З–љ—Л–є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є —А–Є–љ–Є—В (–Ъ–Р–†) –Є —Б–µ–Ј–Њ–љ–љ—Л–є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є —А–Є–љ–Є—В (–°–Р–†).
–Я—А–Є—З–Є–љ–Њ–є –Ъ–Р–† —З–∞—Й–µ –≤—Б–µ–≥–Њ –±—Л–≤–∞—О—В –∞–ї–ї–µ—А–≥–µ–љ—Л –Ї–ї–µ—Й–µ–є –і–Њ–Љ–∞—И–љ–µ–є –њ—Л–ї–Є, —В–∞—А–∞–Ї–∞–љ–Њ–≤, –њ–ї–µ—Б–љ–µ–≤—Л—Е –≥—А–Є–±–Њ–≤, –њ–µ—А–Њ –њ–Њ–і—Г—И–Ї–Є, —Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ—Л–µ –∞–ї–ї–µ—А–≥–µ–љ—Л. –°–Є–Љ–њ—В–Њ–Љ—Л –Ъ–Р–† –њ—А–Є—Б—Г—В—Б—В–≤—Г—О—В –≤ —В–µ—З–µ–љ–Є–µ –≥–Њ–і–∞, –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –Є—Е –Є–Ј–Љ–µ–љ—П–µ—В—Б—П –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б–µ–Ј–Њ–љ–∞, –њ–Њ–≥–Њ–і–љ—Л—Е —Г—Б–ї–Њ–≤–Є–є, —З—В–Њ —Б–≤—П–Ј–∞–љ–Њ —Б –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–µ–є –≤ –≤–Њ–Ј–і—Г—Е–µ –Ї–ї–µ—Й–µ–є –Є–ї–Є —Б–њ–Њ—А –Є –Љ–Є—Ж–µ–ї–Є—П –њ–ї–µ—Б–љ–µ–≤—Л—Е –≥—А–Є–±–Њ–≤.
–°–Р–† –≤—Л–Ј—Л–≤–∞–µ—В—Б—П –њ—Л–ї—М—Ж–Њ–є —А–∞—Б—В–µ–љ–Є–є. –Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –њ–µ—А–Є–Њ–і–∞–Љ–Є —Ж–≤–µ—В–µ–љ–Є—П —А–∞—Б—В–µ–љ–Є–є –љ–∞–±–ї—О–і–∞—О—В—Б—П —В—А–Є –≤–Њ–ї–љ—Л –°–Р–†: –≤–µ—Б–љ–Њ–є – —Н—В–Њ –і–µ—А–µ–≤—М—П, –ї–µ—В–Њ–Љ – –ї—Г–≥–Њ–≤—Л–µ —В—А–∞–≤—Л, –≤ –Ї–Њ–љ—Ж–µ –ї–µ—В–∞ –Є –Њ—Б–µ–љ–Є – —Б–Њ—А–љ—Л–µ —В—А–∞–≤—Л. –Я—А–µ–њ–Њ–і–∞–≤–∞—В–µ–ї—М –Њ–±—К—П—Б–љ—П–µ—В –љ–∞ –њ—А–Є–Љ–µ—А–∞—Е –Ї–∞–ї–µ–љ–і–∞—А—П —Ж–≤–µ—В–µ–љ–Є—П —А–∞—Б—В–µ–љ–Є–є, —З—В–Њ –≤ —А–∞–Ј–љ—Л—Е –Ї–ї–Є–Љ–∞—В–Њ––≥–µ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є—Е –Ј–Њ–љ–∞—Е —Б—А–Њ–Ї–Є —Ж–≤–µ—В–µ–љ–Є—П –Њ—В–ї–Є—З–∞—О—В—Б—П, –Є —Н—В–Њ –Љ–Њ–ґ–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –і–ї—П –њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є—П –Њ—В–њ—Г—Б–Ї–∞ —Г –±–Њ–ї—М–љ—Л—Е –°–Р–†.
• –Р–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В (–Р–Ъ) — –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤—Л, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–µ–µ—Б—П –≥–Є–њ–µ—А–µ–Љ–Є–µ–є –Є –Њ—В–µ—З–љ–Њ—Б—В—М—О –≤–µ–Ї, –Ј—Г–і–Њ–Љ, —Б–ї–µ–Ј–Њ—В–µ—З–µ–љ–Є–µ–Љ, —Б–≤–µ—В–Њ–±–Њ—П–Ј–љ—М—О. –Р–Ъ —З–∞—Б—В–Њ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –і—А—Г–≥–Є–Љ–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є: –Р–†, –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –∞—Б—В–Љ–Њ–є, –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ. –Ч–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–µ–ґ–µ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ–Њ–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –≥–ї–∞–Ј. –Т—Л–і–µ–ї—П—О—В –Ї—А—Г–≥–ї–Њ–≥–Њ–і–Є—З–љ—Г—О –Є —Б–µ–Ј–Њ–љ–љ—Г—О —Д–Њ—А–Љ—Л –Р–Ъ.
• –Р—В–Њ–њ–Є—З–µ—Б–Ї–∞—П –±—А–Њ–љ—Е–Є–∞–ї—М–љ–∞—П –∞—Б—В–Љ–∞ (–С–Р). –°–µ—А—М–µ–Ј–љ—Л–µ –њ—А–Њ–±–ї–µ–Љ—Л –≤—Л–Ј—Л–≤–∞–µ—В –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–∞ –і–Є–∞–≥–љ–Њ–Ј–∞ –С–Р –Љ–∞–ї–µ–љ—М–Ї–Є–Љ –і–µ—В—П–Љ –≤ –≤–Њ–Ј—А–∞—Б—В–µ –і–Њ 5 –ї–µ—В. –Т–∞–ґ–љ–Њ –њ–µ—А–µ—З–Є—Б–ї–Є—В—М —Б–Є–Љ–њ—В–Њ–Љ—Л, –Ї–Њ—В–Њ—А—Л–µ –њ–Њ–Љ–Њ–≥—Г—В –њ–Њ—Б—В–∞–≤–Є—В—М –њ—А–∞–≤–Є–ї—М–љ—Л–є –і–Є–∞–≥–љ–Њ–Ј, –Њ–±—Б—Г–і–Є—В—М —Д–∞–Ї—В–Њ—А—Л, –≤—Л–Ј—Л–≤–∞—О—Й–Є–µ –Њ–±–Њ—Б—В—А–µ–љ–Є—П –С–Р.
• –Я–Њ–ї–ї–Є–љ–Њ–Ј — –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–µ –∞–ї–ї–µ—А–≥–Є–µ–є –Ї –њ—Л–ї—М—Ж–µ —А–∞—Б—В–µ–љ–Є–є, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —А–∞–Ј–≤–Є—В–Є–µ–Љ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П —Б–ї–Є–Ј–Є—Б—В—Л—Е, –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П –Є –≥–ї–∞–Ј. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є –њ–Њ–ї–ї–Є–љ–Њ–Ј–∞ —П–≤–ї—П—О—В—Б—П —Б–µ–Ј–Њ–љ–љ—Л–є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є —А–Є–љ–Є—В, –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В –Є –±—А–Њ–љ—Е–Є–∞–ї—М–љ–∞—П –∞—Б—В–Љ–∞. –Ъ –±–Њ–ї–µ–µ —А–µ–і–Ї–Є–Љ —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ –Њ—В–љ–Њ—Б—П—В—Б—П –Ї—А–∞–њ–Є–≤–љ–Є—Ж–∞, –Њ—В–µ–Ї –Ъ–≤–Є–љ–Ї–µ, –Ї–Њ–љ—В–∞–Ї—В–љ—Л–є –і–µ—А–Љ–∞—В–Є—В, –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є –≤—Г–ї—М–≤–Є—В. –°–Є–Љ–њ—В–Њ–Љ—Л –њ–Њ–ї–ї–Є–љ–Њ–Ј–∞ –њ–Њ—П–≤–ї—П—О—В—Б—П –µ–ґ–µ–≥–Њ–і–љ–Њ –≤ –Њ–і–љ–Є –Є —В–µ –ґ–µ —Б—А–Њ–Ї–Є, —Б–Њ–≤–њ–∞–і–∞—О—Й–Є–µ —Б –њ–µ—А–Є–Њ–і–Њ–Љ —Ж–≤–µ—В–µ–љ–Є—П –њ—А–Є—З–Є–љ–љ—Л—Е —А–∞—Б—В–µ–љ–Є–є. –Т —Б—Г—Е—Г—О –Є –≤–µ—В—А–µ–љ—Г—О –њ–Њ–≥–Њ–і—Г, –Ї–Њ–≥–і–∞ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –њ—Л–ї—М—Ж—Л –≤ –≤–Њ–Ј–і—Г—Е–µ —П–≤–ї—П–µ—В—Б—П –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ—Л–Љ, —Б–∞–Љ–Њ—З—Г–≤—Б—В–≤–Є–µ –±–Њ–ї—М–љ—Л—Е –і–µ—В–µ–є —Г—Е—Г–і—И–∞–µ—В—Б—П.
• –Ъ—А–∞–њ–Є–≤–љ–Є—Ж–∞ –Є –Њ—В–µ–Ї –Ъ–≤–Є–љ–Ї–µ. –Ъ—А–∞–њ–Є–≤–љ–Є—Ж–∞ — —Н—В–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–µ–µ—Б—П –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ —Г—А—В–Є–Ї–∞—А–љ—Л—Е –≤—Л—Б—Л–њ–∞–љ–Є–є –Є –Ї–Њ–ґ–љ—Л–Љ –Ј—Г–і–Њ–Љ. –Ф–ї—П –Њ—В–µ–Ї–∞ –Ъ–≤–Є–љ–Ї–µ —Е–∞—А–∞–Ї—В–µ—А–љ—Л –Њ—В–µ–Ї–Є –Ї–Њ–ґ–Є –Є –њ–Њ–і–Ї–Њ–ґ–љ–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Є, —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї —А–∞–Ј–ї–Є—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є. –Ю—В–µ–Ї–Є –њ–ї–Њ—В–љ—Л–µ, –±–µ–Ј–±–Њ–ї–µ–Ј–љ–µ–љ–љ—Л–µ, –ї–Њ–Ї–∞–ї–Є–Ј—Г—О—В—Б—П –≤ –Љ–µ—Б—В–∞—Е —Б —А–∞–Ј–≤–Є—В–Њ–є –њ–Њ–і–Ї–Њ–ґ–љ–Њ––ґ–Є—А–Њ–≤–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Њ–є. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ —Н—В–Њ –ї–Є—Ж–Њ, –Ї–Њ–љ–µ—З–љ–Њ—Б—В–Є, —П–Ј—Л–Ї, –Љ—П–≥–Ї–Њ–µ –љ–µ–±–Њ, –≥–Њ—А—В–∞–љ—М. –Ъ—А–∞–њ–Є–≤–љ–Є—Ж–∞ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –Њ—В–µ–Ї–Њ–Љ –Ъ–≤–Є–љ–Ї–µ –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ –≤ –њ–Њ–ї–Њ–≤–Є–љ–µ —Б–ї—Г—З–∞–µ–≤, –∞ –Њ—В–µ–Ї –Ъ–≤–Є–љ–Ї–µ –≤ 90% —Б–ї—Г—З–∞–µ–≤ –њ—А–Њ—В–µ–Ї–∞–µ—В —Б –Ї—А–∞–њ–Є–≤–љ–Є—Ж–µ–є. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ–Є –њ—А–Є—З–Є–љ–∞–Љ–Є —А–∞–Ј–≤–Є—В–Є—П –Ї—А–∞–њ–Є–≤–љ–Є—Ж—Л –Є –Њ—В–µ–Ї–∞ –Ъ–≤–Є–љ–Ї–µ —П–≤–ї—П—О—В—Б—П: –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л; –њ–Є—Й–µ–≤—Л–µ –њ—А–Њ–і—Г–Ї—В—Л; —П–і –њ–µ—А–µ–њ–Њ–љ—З–∞—В–Њ–Ї—А—Л–ї—Л—Е –љ–∞—Б–µ–Ї–Њ–Љ—Л—Е (–њ—З–µ–ї –Є –Њ—Б); –±—Л—В–Њ–≤—Л–µ, —Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ—Л–µ, –њ—Л–ї—М—Ж–µ–≤—Л–µ –∞–ї–ї–µ—А–≥–µ–љ—Л.
• –Р—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В (–Р–Ф) — —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ, –≤ –Њ—Б–љ–Њ–≤–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –ї–µ–ґ–Є—В –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ –Ї–Њ–ґ–Є, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–Њ–Љ –Ї–Њ–ґ–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є (—Н—А–Є—В–µ–Љ–∞, –Њ—В–µ–Ї, —Н–Ї—Б—Б—Г–і–∞—Ж–Є—П, –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є—П, –њ–∞–њ—Г–ї–µ–Ј–љ—Л–µ –≤—Л—Б—Л–њ–∞–љ–Є—П), –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –Ј—Г–і–Њ–Љ –Ї–Њ–ґ–Є. –Р–Ф –њ—А–Њ—В–µ–Ї–∞–µ—В —Б –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л. –Я–µ—А–≤—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Р–Ф –Њ–±—Л—З–љ–Њ –≤–Њ–Ј–љ–Є–Ї–∞—О—В –≤ –≥—А—Г–і–љ–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ –Є —З–∞—Б—В–Њ —Б–≤—П–Ј–∞–љ—Л —Б –≤–≤–µ–і–µ–љ–Є–µ–Љ –њ—А–Є–Ї–Њ—А–Љ–∞.
• –Я–Є—Й–µ–≤–∞—П –∞–ї–ї–µ—А–≥–Є—П (–Я–Р) –Є–Љ–µ–µ—В –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –≤ –і–µ—В—Б–Ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ. –Э–∞ –µ–µ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ —Г –і–µ—В–µ–є –љ–∞—А—П–і—Г —Б –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є –≤–ї–Є—П–µ—В –і–Є—Б–±–∞–Ї—В–µ—А–Є–Њ–Ј –Ї–Є—И–µ—З–љ–Є–Ї–∞, –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –±–∞—А—М–µ—А–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є —Б–ї–Є–Ј–Є—Б—В—Л—Е –ґ–µ–ї—Г–і–Њ—З–љ–Њ––Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞, –∞ —В–∞–Ї–ґ–µ –Є—Б–Ї—Г—Б—Б—В–≤–µ–љ–љ–Њ–µ –≤—Б–Ї–∞—А–Љ–ї–Є–≤–∞–љ–Є–µ. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ —Г –і–µ—В–µ–є —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –∞–ї–ї–µ—А–≥–Є—П –Ї –Ї–Њ—А–Њ–≤—М–µ–Љ—Г –Љ–Њ–ї–Њ–Ї—Г, –Ї—Г—А–Є–љ–Њ–Љ—Г —П–є—Ж—Г, —А—Л–±–µ, –≥–Њ–≤—П–і–Є–љ–µ, –Ї—Г—А–Є—Ж–µ.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ј–∞–≤–Є—Б—П—В –Њ—В –≤–Њ–Ј—А–∞—Б—В–∞ –±–Њ–ї—М–љ–Њ–≥–Њ. –£ –і–µ—В–µ–є –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ґ–Є–Ј–љ–Є – —Н—В–Њ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В, —А–µ–ґ–µ –≥–∞—Б—В—А–Њ–Є–љ—В–µ—Б—В–Є–љ–∞–ї—М–љ—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П (–±–Њ–ї—М –≤ –ґ–Є–≤–Њ—В–µ, –і–Є–∞—А–µ—П, —А–≤–Њ—В–∞). –£ –і–µ—В–µ–є –±–Њ–ї–µ–µ —Б—В–∞—А—И–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Є –≤–Ј—А–Њ—Б–ї—Л—Е –Я–Р —З–∞—Б—В–Њ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–µ–є –Ї—А–∞–њ–Є–≤–љ–Є—Ж–µ–є, –Њ—В–µ–Ї–∞–Љ–Є –Ъ–≤–Є–љ–Ї–µ –Є –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –њ–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞. –£ –±–Њ–ї—М–љ—Л—Е —Б –≤—Л—Б–Њ–Ї–Њ–є —Б—В–µ–њ–µ–љ—М—О —Б–µ–љ—Б–Є–±–Є–ї–Є–Ј–∞—Ж–Є–Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —А–∞–Ј–≤–Є—В–Є–µ —Б–Є—Б—В–µ–Љ–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є –љ–∞ –њ—А–Њ–і—Г–Ї—В—Л.
• –Ы–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–∞—П –∞–ї–ї–µ—А–≥–Є—П (–ЫA). –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ы–Р –Њ—В–ї–Є—З–∞—О—В—Б—П –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ–Њ–Љ. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ —Н—В–Њ: –Ї–Њ–ґ–љ—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П (–Ї—А–∞–њ–Є–≤–љ–Є—Ж–∞, –Њ—В–µ–Ї –Ъ–≤–Є–љ–Ї–µ, –Ї–Њ–љ—В–∞–Ї—В–љ—Л–є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В, —А–µ–ґ–µ – —Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ–љ–∞—П —Н—А–Є—В–µ–Љ–∞ –Є –і—А.). –Ч–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–µ–ґ–µ –≤–Њ–Ј–Љ–Њ–ґ–љ—Л –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П –≤–љ—Г—В—А–µ–љ–љ–Є—Е –Њ—А–≥–∞–љ–Њ–≤. –Ю–і–љ–Є–Љ –Є–Ј —Б–∞–Љ—Л—Е —В—П–ґ–µ–ї—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ы–Р —П–≤–ї—П–µ—В—Б—П –∞–љ–∞—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є–є —И–Њ–Ї – –≥–µ–љ–µ—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ–∞—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–∞—П —А–µ–∞–Ї—Ж–Є—П, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–∞—П—Б—П —А–µ–Ј–Ї–Є–Љ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П –Є –љ–∞—А—Г—И–µ–љ–Є–µ–Љ –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–µ–љ–Є—П –ґ–Є–Ј–љ–µ–љ–љ–Њ –≤–∞–ґ–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤. –≠—В–Њ –љ–∞–Є–±–Њ–ї–µ–µ —В—П–ґ–µ–ї–Њ–µ –њ—А–Њ—П–≤–ї–µ–љ–Є–µ –∞–ї–ї–µ—А–≥–Є–Є, —Г–≥—А–Њ–ґ–∞—О—Й–µ–µ –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ–Њ–≥–Њ –Є —В—А–µ–±—Г—О—Й–µ–µ –њ—А–Њ–≤–µ–і–µ–љ–Є—П –љ–µ–Њ—В–ї–Њ–ґ–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–¶–µ–ї—М —В—А–µ—В—М–µ–≥–Њ –Ј–∞–љ—П—В–Є—П: –Є–Ј—Г—З–Є—В—М –њ—А–Є–љ—Ж–Є–њ—Л –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є —Г –і–µ—В–µ–є.
–Т –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –∞–ї–ї–µ—А–≥–Є–Є –Њ—Б–љ–Њ–≤–љ–∞—П —А–Њ–ї—М –Њ—В–≤–Њ–і–Є—В—Б—П —В—Й–∞—В–µ–ї—М–љ–Њ–Љ—Г –∞–љ–∞–ї–Є–Ј—Г –Є—Б—В–Њ—А–Є–Є –ґ–Є–Ј–љ–Є –Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —А–µ–±–µ–љ–Ї–∞. –Ъ —З–Є—Б–ї—Г –Є—Б–њ–Њ–ї—М–Ј—Г–µ–Љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Њ—В–љ–Њ—Б—П—В—Б—П: –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –Њ–±—Й–µ–≥–Њ IgE –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є; –Ї–Њ–ґ–љ—Л–µ —В–µ—Б—В—Л —Б –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ–Є (–њ—А–Є–Ї–—В–µ—Б—В, —Б–Ї–∞—А–Є—Д–Є–Ї–∞—Ж–Є–Њ–љ–љ—Л–µ –Ї–Њ–ґ–љ—Л–µ –њ—А–Њ–±—Л, –≤–љ—Г—В—А–Є–Ї–Њ–ґ–љ—Л–µ –њ—А–Њ–±—Л) –≤—Л—П–≤–ї—П—О—В lgE––Њ–њ–Њ—Б—А–µ–і–Њ–≤–∞–љ–љ—Л–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ —А–µ–∞–Ї—Ж–Є–Є, –Є—Е –њ—А–Њ–≤–Њ–і—П—В –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –Њ—Б—В—А—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –∞–ї–ї–µ—А–≥–Є–Є; —Н–ї–Є–Љ–Є–љ–∞—Ж–Є–Њ–љ–љ–∞—П –і–Є–µ—В–∞ –Є –њ—А–Њ–≤–Њ–Ї–∞—Ж–Є–Њ–љ–љ—Л–є —В–µ—Б—В —Б –њ–Є—Й–µ–≤—Л–Љ–Є –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ–Є (–Њ–±—Л—З–љ–Њ –њ—А–Њ–≤–Њ–і—П—В –і–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П –њ–Є—Й–µ–≤–Њ–є –∞–ї–ї–µ—А–≥–Є–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ –Ї –Ј–ї–∞–Ї–Њ–≤—Л–Љ –Є –Ї–Њ—А–Њ–≤—М–µ–Љ—Г –Љ–Њ–ї–Њ–Ї—Г); –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –∞–ї–ї–µ—А–≥–µ–љ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е IgE–AT –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є (—А–∞–і–Є–Њ–∞–ї–ї–µ—А–≥–Њ—Б–Њ—А–±–µ–љ—В–љ—Л–є —В–µ—Б—В, –Є–Љ–Љ—Г–љ–Њ—Д–µ—А–Љ–µ–љ—В–љ—Л–є –∞–љ–∞–ї–Є–Ј –Є –і—А.); —А–∞–і–Є–Њ–∞–ї–ї–µ—А–≥–Њ—Б–Њ—А–±–µ–љ—В–љ—Л–є —В–µ—Б—В – –∞–ї—М—В–µ—А–љ–∞—В–Є–≤–љ—Л–є –Љ–µ—В–Њ–і –≤—Л—П–≤–ї–µ–љ–Є—П –∞—Н—А–Њ–∞–ї–ї–µ—А–≥–µ–љ–Њ–≤. –Э–Њ –≤ –њ–Њ–і–∞–≤–ї—П—О—Й–µ–Љ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –њ–Є—Й–µ–≤–Њ–є –∞–ї–ї–µ—А–≥–Є–Є –Ї–Њ–ґ–љ—Л–µ —В–µ—Б—В—Л —П–≤–ї—П—О—В—Б—П –±–Њ–ї–µ–µ –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ–Є.
–¶–µ–ї—М —З–µ—В–≤–µ—А—В–Њ–≥–Њ –Ј–∞–љ—П—В–Є—П: –њ–Њ–Ј–љ–∞–Ї–Њ–Љ–Є—В—М —Б–ї—Г—И–∞—В–µ–ї–µ–є —Б —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ–Є –Љ–µ—В–Њ–і–∞–Љ–Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є –≥—А—Г–њ–њ–∞–Љ–Є –њ—А–Њ—В–Є–≤–Њ–∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–Ю–±—Й–Є–µ –њ—А–Є–љ—Ж–Є–њ—Л —В–µ—А–∞–њ–Є–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є: —Н–ї–Є–Љ–Є–љ–∞—Ж–Є–Њ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П; —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П; —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–∞—П –Є–Љ–Љ—Г–љ–Њ—В–µ—А–∞–њ–Є—П; –Њ–±—Г—З–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е.
–≠–ї–Є–Љ–Є–љ–∞—Ж–Є–Њ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П — –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–µ –Є–ї–Є —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Ї–Њ–љ—В–∞–Ї—В–∞ —Б –∞–ї–ї–µ—А–≥–µ–љ–Њ–Љ, –≤—Л–Ј—Л–≤–∞—О—Й–Є–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ. –Я–Њ—Б–ї–µ —В–Њ–≥–Њ –Ї–∞–Ї –≤—А–∞—З––∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥ –Њ–њ—А–µ–і–µ–ї–Є—В –Њ–њ–∞—Б–љ—Л–µ –і–ї—П –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞ –∞–ї–ї–µ—А–≥–µ–љ—Л, –Њ—З–µ–љ—М –Љ–љ–Њ–≥–Њ–µ –і–ї—П —Г—Б–њ–µ—Е–∞ –ї–µ—З–µ–љ–Є—П –Ј–∞–≤–Є—Б–Є—В –Њ—В –Њ–±—А–∞–Ј–∞ –ґ–Є–Ј–љ–Є, –Ї–Њ—В–Њ—А—Л–є –±—Г–і–µ—В –µ–Љ—Г —Б–Њ–Ј–і–∞–љ.
–С–Њ—А—М–±–∞ —Б –±—Л—В–Њ–≤—Л–Љ–Є –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ–Є, –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Б –Ї–ї–µ—Й–Њ–Љ –і–Њ–Љ–∞—И–љ–µ–є –њ—Л–ї–Є — —Н—В–Њ –±–Њ—А—М–±–∞ —Б –њ—Л–ї—М—О. –°–ї–µ–і—Г–µ—В –Є–Ј–±–∞–≤–Є—В—М—Б—П –Њ—В –њ—Л–ї–µ–љ–∞–Ї–Њ–њ–Є—В–µ–ї–µ–є (–Љ—П–≥–Ї–∞—П –Љ–µ–±–µ–ї—М, —В—П–ґ–µ–ї—Л–µ —И—В–Њ—А—Л, –Ї–Њ–≤—А–Њ–≤—Л–µ –њ–Њ–Ї—А—Л—В–Є—П, –Ї–Њ–Љ–љ–∞—В–љ—Л–µ —Ж–≤–µ—В—Л, –Љ—П–≥–Ї–Є–µ –Є–≥—А—Г—И–Ї–Є –Є –і—А.). –Ъ–љ–Є–ґ–љ—Л–µ –њ–Њ–ї–Ї–Є –і–Њ–ї–ґ–љ—Л –±—Л—В—М –Ј–∞—Б—В–µ–Ї–ї–µ–љ—Л. –Т –њ–Њ–Љ–µ—Й–µ–љ–Є–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–≤–Њ–і–Є—В—М –µ–ґ–µ–і–љ–µ–≤–љ—Г—О –≤–ї–∞–ґ–љ—Г—О —Г–±–Њ—А–Ї—Г, –њ—А–Њ–≤–µ—В—А–Є–≤–∞–љ–Є–µ, –њ—А–Њ—Б—Г—И–Є–≤–∞–љ–Є–µ –Ї—А–Њ–≤–∞—В–Є –Є –њ–Њ—Б—В–µ–ї—М–љ—Л—Е –њ—А–Є–љ–∞–і–ї–µ–ґ–љ–Њ—Б—В–µ–є. –Я—Г—Е–Њ–≤—Л–µ, —И–µ—А—Б—В—П–љ—Л–µ, –≤–∞—В–љ—Л–µ –њ–Њ–і—Г—И–Ї–Є, –Љ–∞—В—А–∞—Ж—Л –Є –Њ–і–µ—П–ї–∞ —Б–ї–µ–і—Г–µ—В –Ј–∞–Љ–µ–љ–Є—В—М –љ–∞ —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–µ. –¶–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –±–µ–Ј–∞–ї–ї–µ—А–≥–µ–љ–љ–Њ–≥–Њ –±–µ–ї—М—П, –Ї–Њ—В–Њ—А–Њ–µ –њ—А–Њ–њ—Г—Б–Ї–∞–µ—В –≤–Њ–Ј–і—Г—Е –Є –≤–ї–∞–≥—Г, –љ–Њ –љ–µ –њ—А–Њ–њ—Г—Б–Ї–∞–µ—В –њ—Л–ї—М –Є –Ї–ї–µ—Й–µ–є. –†–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В—Б—П —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –±—Л—В–Њ–≤—Л–µ –≤–Њ–Ј–і—Г—Е–Њ–Њ—З–Є—Б—В–Є—В–µ–ї–Є, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–µ–µ –±–Њ—А–Њ—В—М—Б—П —Б –і–Њ–Љ–∞—И–љ–µ–є –њ—Л–ї—М—О –Є –Ї–ї–µ—Й–∞–Љ–Є –і–Њ–Љ–∞—И–љ–µ–є –њ—Л–ї–Є. –Т–∞–ґ–љ–Њ –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—В—М –≤ –њ–Њ–Љ–µ—Й–µ–љ–Є–Є –≤–ї–∞–ґ–љ–Њ—Б—В—М –і–Њ 50% –Є —В–µ–Љ–њ–µ—А–∞—В—Г—А—Г –і–Њ 22°–°.
–С–Њ—А—М–±–∞ —Б —Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ—Л–Љ–Є –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ–Є. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —А–∞—Б—Б—В–∞—В—М—Б—П —Б –і–Њ–Љ–∞—И–љ–Є–Љ–Є –ґ–Є–≤–Њ—В–љ—Л–Љ–Є –Є –љ–µ –Ј–∞–≤–Њ–і–Є—В—М –љ–Њ–≤—Л—Е. –Х—Б–ї–Є —Н—В–Њ –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, —В–Њ —Б–ї–µ–і—Г–µ—В –Є—Б–Ї–ї—О—З–Є—В—М –љ–∞—Е–Њ–ґ–і–µ–љ–Є–µ –ґ–Є–≤–Њ—В–љ—Л—Е –≤ —Б–њ–∞–ї—М–љ–µ, —А–µ–≥—Г–ї—П—А–љ–Њ –Є—Е –Љ—Л—В—М.
–С–Њ—А—М–±–∞ —Б –њ—Л–ї—М—Ж–µ–≤—Л–Љ–Є –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ–Є. –Т –њ–µ—А–Є–Њ–і —Ж–≤–µ—В–µ–љ–Є—П –њ—А–Є—З–Є–љ–љ—Л—Е —А–∞—Б—В–µ–љ–Є–є —Б–ї–µ–і—Г–µ—В –≤–Њ–Ј–і–µ—А–ґ–Є–≤–∞—В—М—Б—П –Њ—В –њ–Њ—Е–Њ–і–Њ–≤ –≤ –ї–µ—Б, –њ–Њ–µ–Ј–і–Њ–Ї –Ј–∞ –≥–Њ—А–Њ–і. –Я—А–Є –≤—Л—Е–Њ–і–µ –љ–∞ —Г–ї–Є—Ж—Г –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–∞–і–µ–≤–∞—В—М –Ј–∞—Й–Є—В–љ—Л–µ –Њ—З–Ї–Є, –∞ –њ—А–Є –≤–Њ–Ј–≤—А–∞—Й–µ–љ–Є–Є — –њ—А–Њ–Љ—Л–≤–∞—В—М —Б–ї–Є–Ј–Є—Б—В—Л–µ –љ–Њ—Б–∞ –Є –≥–ї–∞–Ј, –њ—А–Є–љ–Є–Љ–∞—В—М –і—Г—И. –Т –њ–µ—А–Є–Њ–і —Ж–≤–µ—В–µ–љ–Є—П –ґ–µ–ї–∞—В–µ–ї—М–љ–Њ –≤—Л–µ–Ј–ґ–∞—В—М —Б —А–µ–±–µ–љ–Ї–Њ–Љ –≤ –Љ–µ—Б—В–љ–Њ—Б—В—М, –≥–і–µ –ї–Є–±–Њ –љ–µ—В —А–∞—Б—В–µ–љ–Є–є, –њ—Л–ї—М—Ж–∞ –Ї–Њ—В–Њ—А—Л—Е –≤—Л–Ј—Л–≤–∞–µ—В –∞–ї–ї–µ—А–≥–Є—О, –ї–Є–±–Њ —Ж–≤–µ—В–µ–љ–Є–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –≤ –і—А—Г–≥–Њ–µ –≤—А–µ–Љ—П. –Я—А–Є –љ–∞–ї–Є—З–Є–Є –њ–µ—А–µ–Ї—А–µ—Б—В–љ–Њ–є –њ–Є—Й–µ–≤–Њ–є –∞–ї–ї–µ—А–≥–Є–Є – —Б–Њ–±–ї—О–і–∞—В—М –≥–Є–њ–Њ–∞–ї–ї–µ—А–≥–µ–љ–љ—Г—О –і–Є–µ—В—Г, –љ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —Д–Є—В–Њ–њ—А–µ–њ–∞—А–∞—В—Л, –Ї–Њ—Б–Љ–µ—В—З–µ—Б–Ї–Є–µ —Б—А–µ–і—Б—В–≤–∞, —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ –њ—Л–ї—М—Ж—Г.
–Я–Є—Й–µ–≤—Л–µ –∞–ї–ї–µ—А–≥–µ–љ—Л. –Я—А–µ–њ–Њ–і–∞–≤–∞—В–µ–ї—М –њ—А–Є–≤–Њ–і–Є—В –њ–µ—А–µ—З–µ–љ—М –Њ—Б–љ–Њ–≤–љ—Л—Е –љ–∞–Є–±–Њ–ї–µ–µ –∞–ї–ї–µ—А–≥–µ–љ–љ—Л—Е –њ—А–Њ–і—Г–Ї—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ —Б–ї–µ–і—Г–µ—В –Є—Б–Ї–ї—О—З–∞—В—М –Є–Ј —А–∞—Ж–Є–Њ–љ–∞ –ї—О–і—П–Љ, —Б—В—А–∞–і–∞—О—Й–Є–Љ –њ–Є—Й–µ–≤–Њ–є –∞–ї–ї–µ—А–≥–Є–µ–є. –Ю—Б–Њ–±–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П –Ј–∞—Б–ї—Г–ґ–Є–≤–∞–µ—В –≤–Њ–њ—А–Њ—Б –Њ —А–Њ–ї–Є –Є–љ—Д–µ–Ї—Ж–Є–Є –Є —А–∞–Ј–≤–Є—В–Є–Є –∞–ї–ї–µ—А–≥–Є–Є –Є –Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є —Б–∞–љ–∞—Ж–Є–Є –Њ—З–∞–≥–Њ–≤ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є (–Ї–∞—А–Є–µ—Б, —Д–∞—А–Є–љ–≥–Є—В—Л, —В–Њ–љ–Ј–Є–ї–ї–Є—В—Л, —Б–Є–љ—Г—Б–Є—В—Л, –Є–љ—Д–µ–Ї—Ж–Є—П –Љ–Њ—З–µ–њ–Њ–ї–Њ–≤–Њ–є —Б–Є—Б—В–µ–Љ—Л –Є –і—А.).
–°–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–∞—П –Є–Љ–Љ—Г–љ–Њ—В–µ—А–∞–њ–Є—П (–°–Ш–Ґ). –°–Ш–Ґ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –і–ї—П –ї–µ—З–µ–љ–Є—П —Б–µ–Ј–Њ–љ–љ–Њ–≥–Њ –Є –Ї—А—Г–≥–ї–Њ–≥–Њ–і–Є—З–љ–Њ–≥–Њ —А–Є–љ–Њ–Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В–∞, –њ–Њ–ї–ї–Є–љ–Њ–Ј–∞, –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–є –С–Р –Є —В—П–ґ–µ–ї—Л—Е —А–µ–∞–Ї—Ж–Є–є –љ–∞ —Г–Ї—Г—Б—Л –њ–µ—А–µ–њ–Њ–љ—З–∞—В–Њ–Ї—А—Л–ї—Л—Е. –°—Г—В—М –Љ–µ—В–Њ–і–∞ –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –≤–Њ –≤–≤–µ–і–µ–љ–Є–Є –±–Њ–ї—М–љ—Л–Љ –і–µ—В—П–Љ —А–∞—Б—В–≤–Њ—А–Њ–≤ –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–∞—О—Й–Є—Е –і–Њ–Ј–∞—Е. –Я—А–Њ–≤–µ–і–µ–љ–Є–µ –°–Ш–Ґ –Њ–±–ї–µ–≥—З–∞–µ—В —В–µ—З–µ–љ–Є–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М —А–µ–Љ–Є—Б—Б–Є–Є –±–Њ–ї–µ–Ј–љ–Є, —Б–љ–Є–ґ–∞–µ—В –њ–Њ—В—А–µ–±–љ–Њ—Б—В—М –≤ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–∞—Е; —Г–Љ–µ–љ—М—И–∞–µ—В —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –С–Р —Г –±–Њ–ї—М–љ—Л—Е —Б –Р–†, –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В –і–∞–ї—М–љ–µ–є—И–µ–µ —А–∞—Б—И–Є—А–µ–љ–Є–µ —Б–њ–µ–Ї—В—А–∞ —Б–µ–љ—Б–Є–±–Є–ї–Є–Ј–∞—Ж–Є–Є. –Я—А–Њ–≤–µ–і–µ–љ–Є–µ –і–∞–љ–љ–Њ–≥–Њ –Љ–µ—В–Њ–і–∞ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —В–Њ–ї—М–Ї–Њ –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Њ–Љ –≤ —Г—Б–ї–Њ–≤–Є—П—Е –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Ї–∞–±–Є–љ–µ—В–∞ –Є–ї–Є –Њ—В–і–µ–ї–µ–љ–Є—П —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞. –Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –њ—А–Њ–≤–µ–і–µ–љ–Є—П –°–Ш–Ґ (–Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–∞—П –Є —Г—Б–Ї–Њ—А–µ–љ–љ–∞—П —Б—Е–µ–Љ–∞; –њ–Њ–і–Ї–Њ–ґ–љ–Њ–µ, –Є–љ—В—А–∞–љ–∞–Ј–∞–ї—М–љ–Њ–µ –Є–ї–Є —Б—Г–±–ї–Є–љ–≥–≤–∞–ї—М–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤) –Њ–њ—А–µ–і–µ–ї—П–µ—В –≤—А–∞—З.
–§–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –†–Њ–і–Є—В–µ–ї–Є –і–Њ–ї–ґ–љ—Л –Ј–љ–∞—В—М –Њ—Б–љ–Њ–≤–љ—Л–µ –њ—А–∞–≤–Є–ї–∞ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ—А–Є–Љ–µ–љ—П–µ–Љ—Л—Е –і–ї—П –ї–µ—З–µ–љ–Є—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є.
–У–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л (–У–Ъ–°). –≠—В–Њ —Б–ї–Њ–ґ–љ—Л–є –і–ї—П –Њ–±—К—П—Б–љ–µ–љ–Є—П —А–∞–Ј–і–µ–ї. –®–Є—А–Њ–Ї–Њ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ, –Ї–Њ—В–Њ—А–Њ–µ –≤ —Б–≤–Њ–µ –≤—А–µ–Љ—П –њ–Њ–ї—Г—З–Є–ї–Є —Б–Є—Б—В–µ–Љ–љ—Л–µ –У–Ъ–°, –Њ–±–ї–∞–і–∞—О—Й–Є–µ –±–Њ–ї—М—И–Є–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ–Љ —В—П–ґ–µ–ї—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤, –њ—А–Є–≤–µ–ї–Њ –Ї —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—О —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ —А–Њ–і–Є—В–µ–ї–µ–є –Ї–Њ—А—В–Є–Ї–Њ—Д–Њ–±–Є–Є. –Я–Њ—Н—В–Њ–Љ—Г –Ј–∞–і–∞—З–∞ –њ—А–µ–њ–Њ–і–∞–≤–∞—В–µ–ї—П – –Њ–±—К—П—Б–љ–Є—В—М, —З—В–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ —В–Њ–њ–Є—З–µ—Б–Ї–Є–µ –≥–Њ—А–Љ–Њ–љ—Л —П–≤–ї—П—О—В—Б—П –≤—Л—Б–Њ–Ї–Њ—Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є —В–µ—А–∞–њ–Є–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —Б–Њ—Б—В–Њ—П–љ–Є–є –Є –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ –Њ–±–ї–∞–і–∞—О—В –њ–Њ–±–Њ—З–љ—Л–Љ–Є —Н—Д—Д–µ–Ї—В–∞–Љ–Є. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —А–∞–Ј—А–∞–±–Њ—В–∞–љ—Л 6 –≥—А—Г–њ–њ —В–Њ–њ–Є—З–µ—Б–Ї–Є—Е —Б—В–µ—А–Њ–Є–і–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–ї—П –ї–µ—З–µ–љ–Є—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–Є–љ–Є—В–Њ–≤: –±–µ–Ї–ї–Њ–Љ–µ—В–∞–Ј–Њ–љ, –±—Г–і–µ—Б–Њ–љ–Є–і, —Д–ї—Г–љ–Є—Б–Њ–ї–Є–і, —Д–ї—Г—В–Є–Ї–∞–Ј–Њ–љ, —В—А–Є–∞–Љ—Ж–Є–љ–Њ–ї–Њ–љ, –Љ–Њ–Љ–µ—В–∞–Ј–Њ–љ —Д—Г—А–Њ–∞—В. –Ф–ї—П –ї–µ—З–µ–љ–Є—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –і–µ—А–Љ–∞—В–Є—В–Њ–≤ —В–Њ–њ–Є—З–µ—Б–Ї–Є–µ –У–Ъ–° –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –≤ —А–∞–Ј–љ—Л—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е (–Љ–∞–Ј—М, –Ї—А–µ–Љ, –ї–Њ—Б—М–Њ–љ) –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —В—П–ґ–µ—Б—В–Є, —Б—В–∞–і–Є–Є –Є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є –њ—А–Њ—Ж–µ—Б—Б–∞.
–°–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П. –Я—А–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –Ј–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В–Є –љ–Њ—Б–∞ –Є–љ–Њ–≥–і–∞ –љ–∞–Ј–љ–∞—З–∞—О—В —Б–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л – —Б—В–Є–Љ—Г–ї—П—В–Њ—А—Л –∞–ї—М—Д–∞––∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤. –°–ї–µ–і—Г–µ—В –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ –њ—А–µ–њ–∞—А–∞—В—Л –ї–Є—И—М –≤—А–µ–Љ–µ–љ–љ–Њ –Њ–±–ї–µ–≥—З–∞—О—В —Б–Є–Љ–њ—В–Њ–Љ—Л —А–Є–љ–Є—В–∞. –Я—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П —Б–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–Є–Љ–Є –Ї–∞–њ–ї—П–Љ–Є –љ–µ –і–Њ–ї–ґ–љ–∞ –њ—А–µ–≤—Л—И–∞—В—М 5–7 –і–љ–µ–є –≤ —Б–≤—П–Ј–Є —Б –Њ–њ–∞—Б–љ–Њ—Б—В—М—О —А–∞–Ј–≤–Є—В–Є—П –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–≥–Њ —А–Є–љ–Є—В–∞. –Ш–Ј —Б–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–Є—Е —З–∞—Б—В–Њ –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П –њ—А–Њ–Є–Ј–≤–Њ–і–љ—Л–µ –Є–Љ–Є–і–∞–Ј–Њ–ї–Є–љ–∞, —В–∞–Ї–Є–µ –Ї–∞–Ї –Њ–Ї—Б–Є–Љ–µ—В–∞–Ј–Њ–ї–Є–љ, –Ї—Б–Є–ї–Њ–Љ–µ—В–∞–Ј–Њ–ї–Є–љ, –љ–∞—Д–∞–Ј–Њ–ї–Є–љ.
–Р–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л (–Р–У–Я). –У–Є—Б—В–∞–Љ–Є–љ — –Њ–і–Є–љ –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П, –њ–Њ—Н—В–Њ–Љ—Г –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є –њ—А–Њ—В–Є–≤–Њ–∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є —П–≤–ї—П—О—В—Б—П –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ. –Ь–µ—Е–∞–љ–Є–Ј–Љ –Є—Е –і–µ–є—Б—В–≤–Є—П –Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В—Б—П –љ–∞ –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є–Є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –≥–Є—Б—В–∞–Љ–Є–љ–∞, –Ї–Њ—В–Њ—А—Л–є –≤—Л—Б–≤–Њ–±–Њ–ґ–і–∞–µ—В—Б—П –Є–Ј —В—Г—З–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –Є –Є–Ј –±–∞–Ј–Њ—Д–Є–ї–Њ–≤ –≤–Њ –≤—А–µ–Љ—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є. –Т—Б–µ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –њ–Њ–і—А–∞–Ј–і–µ–ї—П—О—В –љ–∞ 3 –≥—А—Г–њ–њ—Л:
1) –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л 1 –њ–Њ–Ї–Њ–ї–µ–љ–Є—П –Њ–±–ї–∞–і–∞—О—В –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ —Б–µ–і–∞—В–Є–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ, –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ, –Є–Љ–µ—О—В —А—П–і –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є. –°–µ–і–∞—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В, —Б–≤–Њ–є—Б—В–≤–µ–љ–љ—Л–є —А–∞–љ–љ–Є–Љ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ, –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ, –Њ—Б–Њ–±–µ–љ–љ–Њ —Г –≤–Ј—А–Њ—Б–ї—Л—Е –±–Њ–ї—М–љ—Л—Е, —З—М—П –њ—А–Њ—Д–µ—Б—Б–Є–Њ–љ–∞–ї—М–љ–∞—П –і–µ—П—В–µ–ї—М–љ–Њ—Б—В—М —В—А–µ–±—Г–µ—В —Б–Њ—Б—А–µ–і–Њ—В–Њ—З–µ–љ–љ–Њ—Б—В–Є, –њ–Њ–≤—Л—И–µ–љ–љ–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П, –±—Л—Б—В—А–Њ–≥–Њ –њ—А–Є–љ—П—В–Є—П —А–µ—И–µ–љ–Є–є (–і–ї—П –і–µ—В–µ–є —Н—В–Њ –Љ–µ–љ–µ–µ –∞–Ї—В—Г–∞–ї—М–љ–Њ). –Р–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л 1 –њ–Њ–Ї–Њ–ї–µ–љ–Є—П —Б–ї–µ–і—Г–µ—В —Б –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ—Б—В—М—О –љ–∞–Ј–љ–∞—З–∞—В—М –±–Њ–ї—М–љ—Л–Љ, —Б—В—А–∞–і–∞—О—Й–Є–Љ —Н–њ–Є–ї–µ–њ—Б–Є–µ–є, –њ—А–Є —В—П–ґ–µ–ї—Л—Е –њ–Њ—А–∞–ґ–µ–љ–Є—П—Е –њ–µ—З–µ–љ–Є –Є –і—А. –Ш—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —В–∞–Ї–ґ–µ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В—Б—П –±—Л—Б—В—А—Л–Љ —А–∞–Ј–≤–Є—В–Є–µ–Љ —В–∞—Е–Є—Д–Є–ї–∞–Ї—Б–Є–Є – —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–µ–Љ–µ, —З—В–Њ —В—А–µ–±—Г–µ—В —Б–Љ–µ–љ—Л –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ґ–і—Л–µ 7–10 –і–љ–µ–є. –Ю–і–љ–∞–Ї–Њ –Р–У–Я –њ–µ—А–≤–Њ–є –≥–µ–љ–µ—А–∞—Ж–Є–Є –Є–Љ–µ—О—В —Б–≤–Њ—О –љ–Є—И—Г –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–Є –љ–µ–Њ—В–ї–Њ–ґ–љ—Л—Е –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —Б–Њ—Б—В–Њ—П–љ–Є—П—Е, —В–∞–Ї –Ї–∞–Ї –Њ–±–ї–∞–і–∞—О—В —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —Д–Њ—А–Љ–Њ–є — —А–∞—Б—В–≤–Њ—А–∞–Љ–Є –і–ї—П –Є–љ—К–µ–Ї—Ж–Є–є.
–Ъ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ 1 –њ–Њ–Ї–Њ–ї–µ–љ–Є—П –Њ—В–љ–Њ—Б—П—В—Б—П —Е–Њ—А–Њ—И–Њ –Є–Ј–≤–µ—Б—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л: —Е–ї–Њ—А–Њ–њ–Є—А–∞–Љ–Є–љ, –Ї–ї–µ–Љ–∞—Б—В–Є–љ, –і–Є—Д–µ–љ–≥–Є–і—А–∞–Љ–Є–љ, —Е–Є–љ—Г–Ї–ї–Є–і–Є–ї, –і–Є–Љ–µ–±–Њ–љ, –Љ–µ–±–≥–Є–і—А–Њ–ї–Є–љ, –і–Є–њ—А–∞–Ј–Є–љ, —Ж–Є–њ—А–Њ–≥–µ–њ—В–∞–і–Є–љ.
–Р–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л 2 –њ–Њ–Ї–Њ–ї–µ–љ–Є—П —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –±–Њ–ї—М—И–µ–є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М—О, –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Љ–µ–љ—М—И–Є–Љ —Б–µ–і–∞—В–Є–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ (–Є–ї–Є –µ–≥–Њ –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ), –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –≤ —В–µ—З–µ–љ–Є–µ 24 —З–∞—Б–Њ–≤, –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –њ—А–Є–≤—Л–Ї–∞–љ–Є—П –њ—А–Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є. –Ю–љ–Є —А–∞–Ј–ї–Є—З–∞—О—В—Б—П –њ–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б–µ–і–∞—В–Є–≤–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –Є —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–µ, —З—В–Њ –Њ–њ—А–µ–і–µ–ї—П–µ—В –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Ї–∞–ґ–і–Њ–≥–Њ. –†–Њ–і–Є—В–µ–ї–Є –і–Њ–ї–ґ–љ—Л –њ–Њ–љ–Є–Љ–∞—В—М, —З—В–Њ —В–µ—А–∞–њ–Є—П –Р–У–Я –і–Њ–ї–ґ–љ–∞ –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П —Б—В—А–Њ–≥–Њ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –≤—А–∞—З–µ–±–љ—Л–Љ–Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є. –Ъ –њ—А–µ–њ–∞—А–∞—В–∞–Љ 2 –њ–Њ–Ї–Њ–ї–µ–љ–Є—П –Њ—В–љ–Њ—Б—П—В—Б—П: –ї–Њ—А–∞—В–∞–і–Є–љ, —Ж–µ—В–Є—А–Є–Ј–Є–љ, –∞–Ї—А–Є–≤–∞—Б—В–Є–љ, —Н–±–∞—Б—В–Є–љ, —В–µ—А—Д–µ–љ–∞–і–Є–љ, –∞—Б—В–µ–Љ–Є–Ј–Њ–ї –Є –і—А.
–Р–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л 3 –њ–Њ–Ї–Њ–ї–µ–љ–Є—П — –Љ–µ—В–∞–±–Њ–ї–Є—В—Л –њ—А–µ–њ–∞—А–∞—В–Њ–≤ 2 –њ–Њ–Ї–Њ–ї–µ–љ–Є—П, –ї–Є—И–µ–љ–љ—Л–µ —В—П–ґ–µ–ї—Л—Е –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е –і–µ–є—Б—В–≤–Є–є, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –±—Л—В—М —Б–≤—П–Ј–∞–љ—Л —Б –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ–Љ –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ –Є—Б—Е–Њ–і–љ–Њ–≥–Њ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Є—А—Г–µ–Љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞.
–Р–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л 2 –Є 3 –њ–Њ–Ї–Њ–ї–µ–љ–Є–є —П–≤–ї—П—О—В—Б—П —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–Љ–Є –±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є –Э1–—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –Є –њ–Њ—Н—В–Њ–Љ—Г –Њ–±–ї–∞–і–∞—О—В –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ–Є –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞–Љ–Є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є 1 –њ–Њ–Ї–Њ–ї–µ–љ–Є—П. –Э–Є–Ј–Ї–∞—П —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –њ—А–Њ–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П —З–µ—А–µ–Ј –≥–µ–Љ–∞—В–Њ—Н–љ—Ж–µ—Д–∞–ї–Є—З–µ—Б–Ї–Є–є –±–∞—А—М–µ—А –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–Љ–µ–љ—М—И–∞–µ—В —Б—В–µ–њ–µ–љ—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б–µ–і–∞—В–Є–≤–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –љ–Њ–≤—Л—Е –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —В–∞–Ї–ґ–µ –љ–µ –Њ–њ–Є—Б–∞–љ —Д–µ–љ–Њ–Љ–µ–љ —В–∞—Е–Є—Д–Є–ї–∞–Ї—Б–Є–Є –њ—А–Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ—Л—Е –Ї—Г—А—Б–∞—Е –ї–µ—З–µ–љ–Є—П, —З—В–Њ —П–≤–ї—П–µ—В—Б—П –Њ—З–µ–≤–Є–і–љ—Л–Љ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ–Љ –љ–Њ–≤—Л—Е H1––∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤.
–Ъ —З–Є—Б–ї—Г –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ–Њ—Б–ї–µ–і–љ–µ–є, 3––є –≥–µ–љ–µ—А–∞—Ж–Є–Є, –Њ—В–љ–Њ—Б–Є—В—Б—П –°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б® (–ї–µ–≤–Њ—Ж–µ—В–Є—А–Є–Ј–Є–љ). –Я—А–µ–њ–∞—А–∞—В –±–ї–Њ–Ї–Є—А—Г–µ—В –Э1––≥–Є—Б—В–∞–Љ–Є–љ–Њ–≤—Л–µ —А–µ—Ж–µ–њ—В–Њ—А—Л, —Б—А–Њ–і—Б—В–≤–Њ –Ї –Ї–Њ—В–Њ—А—Л–Љ —Г –љ–µ–≥–Њ –≤ 2 —А–∞–Ј–∞ –≤—Л—И–µ, —З–µ–Љ —Г —Ж–µ—В–Є—А–Є–Ј–Є–љ–∞; –њ—А–µ–і—Г–њ—А–µ–ґ–і–∞–µ—В —А–∞–Ј–≤–Є—В–Є–µ –Є –Њ–±–ї–µ–≥—З–∞–µ—В —В–µ—З–µ–љ–Є–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є; –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –∞–љ—В–Є—Н–Ї—Б—Б—Г–і–∞—В–Є–≤–љ–Њ–µ, –њ—А–Њ—В–Є–≤–Њ–Ј—Г–і–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ. –Я—А–µ–њ–∞—А–∞—В –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –∞–љ—В–Є—Е–Њ–ї–Є–љ–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –∞–љ—В–Є—Б–µ—А–Њ—В–Њ–љ–Є–љ–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П; –≤ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –і–Њ–Ј–∞—Е –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В —Б–µ–і–∞—В–Є–≤–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П.
–Я—А–µ–њ–∞—А–∞—В –≤—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –≤ –≤–Є–і–µ —В–∞–±–ї–µ—В–Њ–Ї (1 —В–∞–±–ї–µ—В–Ї–∞ – 5 –Љ–≥ –ї–µ–≤–Њ—Ж–µ—В–Є—А–Є–Ј–Є–љ–∞ –≥–Є–і—А–Њ—Е–ї–Њ—А–Є–і–∞ (—В–∞–±–ї–µ—В–Ї–Є вДЦ7, 14, 10) –Є –Ї–∞–њ–µ–ї—М (—Д–ї–∞–Ї–Њ–љ –Ї–Њ—А–Є—З–љ–µ–≤–Њ–≥–Њ —Б—В–µ–Ї–ї–∞ —Б –Ї–∞–њ–µ–ї—М–љ–Є—Ж–µ–є, —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–є –Ј–∞—Й–Є—В–Њ–є –Њ—В –≤—Б–Ї—А—Л–≤–∞–љ–Є—П –і–µ—В—М–Љ–Є –Є –Ї–Њ–љ—В—А–Њ–ї–µ–Љ –њ–µ—А–≤–Њ–≥–Њ –≤—Б–Ї—А—Л—В–Є—П; –≤ 1 –Љ–ї —А–∞—Б—В–≤–Њ—А–∞ —Б–Њ–і–µ—А–ґ–Є—В—Б—П 5 –Љ–≥ –ї–µ–≤–Њ—Ж–µ—В–Є—А–Є–Ј–Є–љ–∞; 1 —Д–ї–∞–Ї–Њ–љ —Б–Њ–і–µ—А–ґ–Є—В 20 –Љ–ї —А–∞—Б—В–≤–Њ—А–∞).
–Я—А–µ–њ–∞—А–∞—В –°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б® –љ–∞–Ј–љ–∞—З–∞—О—В –і–ї—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Ї—А—Г–≥–ї–Њ–≥–Њ–і–Є—З–љ–Њ–≥–Њ –Є —Б–µ–Ј–Њ–љ–љ–Њ–≥–Њ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —А–Є–љ–Є—В–∞ –Є –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В–∞ (–Ј—Г–і, —З–Є—Е–∞–љ—М–µ, —А–Є–љ–Њ—А–µ—П, —Б–ї–µ–Ј–Њ—В–µ—З–µ–љ–Є–µ, –≥–Є–њ–µ—А–µ–Љ–Є—П –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤—Л); —Б–µ–љ–љ–Њ–є –ї–Є—Е–Њ—А–∞–і–Ї–Є (–њ–Њ–ї–ї–Є–љ–Њ–Ј); –Ї—А–∞–њ–Є–≤–љ–Є—Ж—Л, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Є–і–Є–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –Ї—А–∞–њ–Є–≤–љ–Є—Ж—Л; –Њ—В–µ–Ї–∞ –Ъ–≤–Є–љ–Ї–µ; –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –і–µ—А–Љ–∞—В–Њ–Ј–Њ–≤, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є—Е—Б—П –Ј—Г–і–Њ–Љ –Є –≤—Л—Б—Л–њ–∞–љ–Є—П–Љ–Є. –Я—А–µ–њ–∞—А–∞—В –љ–∞–Ј–љ–∞—З–∞—О—В –≤–Њ –≤—А–µ–Љ—П –µ–і—Л –Є–ї–Є –љ–∞—В–Њ—Й–∞–Ї, –Ј–∞–њ–Є–≤–∞—В—М –љ–µ–±–Њ–ї—М—И–Є–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ–Љ –≤–Њ–і—Л, —В–∞–±–ї–µ—В–Ї–Є –љ–µ —А–∞–Ј–ґ–µ–≤—Л–≤–∞—В—М. –°—Г—В–Њ—З–љ—Г—О –і–Њ–Ј—Г —Б–ї–µ–і—Г–µ—В –њ—А–Є–љ–Є–Љ–∞—В—М –Ј–∞ 1 –њ—А–Є–µ–Љ. –†–µ–Ї–Њ–Љ–µ–љ–і—Г–µ–Љ–∞—П –і–Њ–Ј–∞ –і–µ—В—П–Љ —Б—В–∞—А—И–µ 6 –ї–µ—В –Є –≤–Ј—А–Њ—Б–ї—Л–Љ – 5 –Љ–≥ (1 —В–∞–±–ї–µ—В–Ї–Є)/—Б—Г—В–Ї–Є. –Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –њ—А–Є–µ–Љ–∞ –Ј–∞–≤–Є—Б–Є—В –Њ—В –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ъ—Г—А—Б –ї–µ—З–µ–љ–Є—П –њ–Њ–ї–ї–Є–љ–Њ–Ј–∞ –≤ —Б—А–µ–і–љ–µ–Љ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 1–6 –љ–µ–і–µ–ї—М, –љ–Њ –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е (–Ї—А—Г–≥–ї–Њ–≥–Њ–і–Є—З–љ—Л–є —А–Є–љ–Є—В, —Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –Є–і–Є–Њ–њ–∞—В–Є—З–µ—Б–Ї–∞—П –Ї—А–∞–њ–Є–≤–љ–Є—Ж–∞) –Њ–љ –Љ–Њ–ґ–µ—В –±—Л—В—М —Г–≤–µ–ї–Є—З–µ–љ.
–Я—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ–Є –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –њ—А–µ–њ–∞—А–∞—В–∞ –°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б® —П–≤–ї—П—О—В—Б—П: –њ–Њ—З–µ—З–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М —В—П–ґ–µ–ї–Њ–є —Б—В–µ–њ–µ–љ–Є; –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М; –њ–µ—А–Є–Њ–і –ї–∞–Ї—В–∞—Ж–Є–Є; –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –ї–∞–Ї—В–Њ–Ј—Л, –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–є –і–µ—Д–Є—Ж–Є—В –ї–∞–Ї—В–∞–Ј—Л –Є–ї–Є —Б–Є–љ–і—А–Њ–Љ –Љ–∞–ї—М–∞–±—Б–Њ—А–±—Ж–Є–Є –≥–ї—О–Ї–Њ–Ј—Л––≥–∞–ї–∞–Ї—В–Њ–Ј—Л (–Є–Ј––Ј–∞ —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –≤ —В–∞–±–ї–µ—В–Ї–∞—Е –ї–∞–Ї—В–Њ–Ј—Л); –њ–Њ–≤—Л—И–µ–љ–љ–∞—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –∞–Ї—В–Є–≤–љ–Њ–Љ—Г (–≤ —В–Њ–Љ —З–Є—Б–ї–µ –Ї –њ—А–Њ–Є–Ј–≤–Њ–і–љ—Л–Љ –њ–Є–њ–µ—А–∞–Ј–Є–љ–∞) –Є–ї–Є –ї—О–±–Њ–Љ—Г –≤—Б–њ–Њ–Љ–Њ–≥–∞—В–µ–ї—М–љ–Њ–Љ—Г –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В—Г –њ—А–µ–њ–∞—А–∞—В–∞. –° –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ—Б—В—М—О —Б–ї–µ–і—Г–µ—В –љ–∞–Ј–љ–∞—З–∞—В—М –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –њ–Њ—З–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, –њ–∞—Ж–Є–µ–љ—В–∞–Љ –њ–Њ–ґ–Є–ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ (–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —Б–љ–Є–ґ–µ–љ–Є–µ –Ї–ї—Г–±–Њ—З–Ї–Њ–≤–Њ–є —Д–Є–ї—М—В—А–∞—Ж–Є–Є).
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–µ–њ–∞—А–∞—В –°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б® – —Н—В–Њ:
• –њ–Њ—Б–ї–µ–і–љ–µ–µ, 3––µ –њ–Њ–Ї–Њ–ї–µ–љ–Є–µ –∞–љ—В–Є–∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤;
• –Љ–Њ—Й–љ—Л–є –Є –і–ї–Є—В–µ–ї—М–љ—Л–є –∞–љ—В–Є–∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В;
• –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Б–µ–і–∞—Ж–Є–Є –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П —Г —А–∞–±–Њ—В–∞—О—Й–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤;
• –≤—Л—Б–Њ–Ї–Є–є –Ї–Њ–Љ–њ–ї–∞–є–љ—Б (–Њ–і–љ–Њ–Ї—А–∞—В–љ—Л–є –њ—А–Є–µ–Љ, –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В—М –Њ—В –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є, –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Д–Њ—А–Љ –≤—Л–њ—Г—Б–Ї–∞, –Љ–љ–Њ–ґ–µ—Б—В–≤–Њ –і–Њ–Ј–Є—А–Њ–≤–Њ–Ї, —В–Њ—З–љ–Њ—Б—В—М –і–Њ–Ј–Є—А–Њ–≤–Ї–Є –Ј–∞ —Б—З–µ—В —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–є –Ї–∞–њ–µ–ї—М–љ–Є—Ж—Л);
• —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –Є —Н–Ї–Њ–љ–Њ–Љ–Є—З–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Г –і–µ—В–µ–є.

–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –Я—А–Є–Ї–∞–Ј –Ь–Є–љ–Є—Б—В–µ—А—Б—В–≤–∞ –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є вДЦ 455 –Њ—В 23.09.2003 –≥. «–Ю —Б–Њ–≤–µ—А—И–µ–љ—Б—В–≤–Њ–≤–∞–љ–Є–Є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є –Њ—А–≥–∞–љ–Њ–≤ –Є —Г—З—А–µ–ґ–і–µ–љ–Є–є –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –њ–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≤ –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є»
2. –Я—А–Є–Ї–∞–Ј –Ь–Є–љ–Є—Б—В–µ—А—Б—В–≤–∞ –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є вДЦ 50 –Њ—В 10.02.2003 –≥–Њ–і–∞ " –Ю–± —Г—В–≤–µ—А–ґ–і–µ–љ–Є–Є –Є–љ—Б—В—А—Г–Ї—В–Є–≤–љ–Њ––Љ–µ—В–Њ–і–Є—З–µ—Б–Ї–Є—Е —Г–Ї–∞–Ј–∞–љ–Є–є –њ–Њ –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Є —А–∞–±–Њ—В—Л –ґ–µ–љ—Б–Ї–Њ–є –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є–Є
3. –Я—А–Є–Ї–∞–Ј –Ь–Є–љ–Є—Б—В–µ—А—Б—В–≤–∞ –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –Є —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ —А–∞–Ј–≤–Є—В–Є—П –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є –Њ—В 23 —П–љ–≤–∞—А—П 2007 –≥. N 56 «–Ю–± —Г—В–≤–µ—А–ґ–і–µ–љ–Є–Є –њ—А–Є–Љ–µ—А–љ–Њ–≥–Њ –њ–Њ—А—П–і–Ї–∞ –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є –Є —Б—В—А—Г–Ї—В—Г—А—Л –і–µ—В—Б–Ї–Њ–є –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–Є»
4. –Ш–ї—М–Є–љ–∞ –Э.–Э., –°–Є–і–Њ—А–µ–љ–Ї–Њ –Ш.–Т., –Ю—Б–Є–њ–Њ–≤–∞ –У.–Ы. –Ю—А–≥–∞–љ–Є–Ј–∞—Ж–Є—П –Є –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ—Л—Е –њ—А–Њ–≥—А–∞–Љ–Љ –і–ї—П –±–Њ–ї—М–љ—Л—Е –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –Ь–µ—В–Њ–і–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є. – –Ь., 2002. – 31 —Б.
5. –§–µ–і–Њ—А–Њ–≤–∞ –Ю.–°. –Ю—А–∞–ї—М–љ—Л–є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ / –Я—А–∞–Ї—В–Є–Ї–∞ –њ–µ–і–Є–∞—В—А–∞. – вДЦ 6. – 2011. – —Б.38–41











