–Р—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В —П–≤–ї—П–µ—В—Б—П –Љ–µ–ґ–і–Є—Б—Ж–Є–њ–ї–Є–љ–∞—А–љ–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є, —В.–Ї. –і–µ—В–Є –Є –њ–Њ–і—А–Њ—Б—В–Ї–Є, –±–Њ–ї—М–љ—Л–µ –і–∞–љ–љ—Л–Љ –і–µ—А–Љ–∞—В–Њ–Ј–Њ–Љ, –љ–∞–±–ї—О–і–∞—О—В—Б—П —Г —А–∞–Ј–ї–Є—З–љ—Л—Е —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–Њ–≤: –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–Њ–≤, –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Њ–≤––Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Њ–≤, –њ–µ–і–Є–∞—В—А–Њ–≤, –њ—Г–ї—М–Љ–Њ–љ–Њ–ї–Њ–≥–Њ–≤, –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Њ–ї–Њ–≥–Њ–≤ –Є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–Є—Б—В–Њ–≤. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —Г—Б–Є–ї–Є—П –і–µ—В—Б–Ї–Є—Е –≤—А–∞—З–µ–є, –њ—А–Њ–±–ї–µ–Љ–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –Њ—Б—В–∞–µ—В—Б—П –≤–µ—Б—М–Љ–∞ –∞–Ї—В—Г–∞–ї—М–љ–Њ–є. –С–Њ–ї–µ–µ —В—А–µ—В–Є –і–µ—В–µ–є –і–Њ 3–—Е –ї–µ—В, –њ—А–Њ–ґ–Є–≤–∞—О—Й–Є—Е –≤ –Ї—А—Г–њ–љ—Л—Е –≥–Њ—А–Њ–і–∞—Е, –Є–Љ–µ—О—В –њ—А–Њ—П–≤–ї–µ–љ–Є—П –і–∞–љ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –≠–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л–µ —Б—А–µ–і–Є –і–µ—В—Б–Ї–Њ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П, —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В, —З—В–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –≤ –љ–µ–Ї–Њ—В–Њ—А—Л—Е —А–µ–≥–Є–Њ–љ–∞—Е –†–Њ—Б—Б–Є–Є –і–Њ—Б—В–Є–≥–∞–µ—В 46,2% [–†–µ–≤—П–Ї–Є–љ–∞ –Т.–Р., 1993] –Є 65% [–°–Љ–Є—А–љ–Њ–≤–∞ –У.–Ш., 1998; –ѓ—Ж—Л–љ–∞ –Ш.–Т. –Є —В.–і.] [1]. –Ш—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Њ–±—К—П—Б–љ—П—О—В –њ–Њ—Б—В–Њ—П–љ–љ—Л–є —А–Њ—Б—В –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –Є –і—А—Г–≥–Є–Љ–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ–Є —Б–Њ—Б—В–Њ—П–љ–Є—П–Љ–Є (–∞—В–Њ–њ–Є—З–µ—Б–Ї–∞—П –∞—Б—В–Љ–∞, –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є —А–Є–љ–Є—В –Є –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В) —Г—Е—Г–і—И–µ–љ–Є–µ–Љ —Н–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Њ–±—Б—В–∞–љ–Њ–≤–Ї–Є, –љ–µ–љ–∞—В—Г—А–∞–ї—М–љ—Л–Љ –њ–Є—В–∞–љ–Є–µ–Љ, —П—В—А–Њ–≥–µ–љ–љ—Л–Љ–Є –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П–Љ–Є –Є —В.–і. –С–Њ–ї—М—И—Г—О —А–Њ–ї—М –≤ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –Є –≤ —В–Њ–Љ —З–Є—Б–ї–µ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞, –Ї–∞–Ї –љ–Є —Б—В—А–∞–љ–љ–Њ, –Є–≥—А–∞–µ—В —Г–ї—Г—З—И–µ–љ–Є–µ —Б–Њ—Ж–Є–∞–ї—М–љ–Њ––±—Л—В–Њ–≤—Л—Е —Г—Б–ї–Њ–≤–Є–є. –Ґ–∞–Ї, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Љ—Л–ї–∞ –Є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ–Њ––∞–Ї—В–Є–≤–љ—Л—Е –≤–µ—Й–µ—Б—В–≤, –±–Њ–ї—М—И–Њ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –≤–Њ–і—Л –≤ –±—Л—В—Г –њ—А–Є–≤–Њ–і–Є—В –Ї –љ–∞—А—Г—И–µ–љ–Є—О –Ј–∞—Й–Є—В–љ—Л—Е —Б–≤–Њ–є—Б—В–≤ –Ї–Њ–ґ–Є; –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Б—А–µ–і—Б—В–≤ –ї–Є—З–љ–Њ–є –≥–Є–≥–Є–µ–љ—Л, –±—Л—В–Њ–≤–Њ–є —Е–Є–Љ–Є–Є –Є –і–µ–Ј–Є–љ—Д–Є—Ж–Є—А—Г—О—Й–Є—Е —Б—А–µ–і—Б—В–≤ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –њ–Њ–њ–∞–і–∞–љ–Є—О –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ —З–µ—А–µ–Ј –Ї–Њ–ґ—Г, –Є–љ–≥–∞–ї—П—Ж–Є–Њ–љ–љ–Њ –Є —Н–љ—В–µ—А–∞–ї—М–љ–Њ –±–Њ–ї—М—И–Њ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤, –∞ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ —Б–Є—Б—В–µ–Љ–∞—Е –Њ—В–Њ–њ–ї–µ–љ–Є—П –Є –≤–µ–љ—В–Є–ї—П—Ж–Є–Є —Б–Њ–Ј–і–∞—О—В —Г—Б–ї–Њ–≤–Є—П –і–ї—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є—П –Ї–ї–µ—Й–µ–є –і–Њ–Љ–∞—И–љ–µ–є –њ—Л–ї–Є –Є —В.–і. [5,6].
–Ґ–µ—А–Љ–Є–љ–Њ–ї–Њ–≥–Є—П. –Т –ї–Є—В–µ—А–∞—В—Г—А–µ –љ–∞—Б—З–Є—В—Л–≤–∞–µ—В—Б—П –Њ–Ї–Њ–ї–Њ —Б—В–∞ —А–∞–Ј–ї–Є—З–љ—Л—Е —В–µ—А–Љ–Є–љ–Њ–≤, –Ї–Њ—В–Њ—А—Л–Љ–Є –Ї–Њ–≥–і–∞––ї–Є–±–Њ –Њ–±–Њ–Ј–љ–∞—З–∞–ї–Є –і–∞–љ–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ [7]. –Т–њ–µ—А–≤—Л–µ –і–µ—А–Љ–∞—В–Њ–Ј –≤—Л–і–µ–ї–Є–ї –≤ –Ї–∞—З–µ—Б—В–≤–µ —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ–є –љ–Њ–Ј–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –µ–і–Є–љ–Є—Ж—Л –≠—А–љ—Б—В –С–µ–љ—М–µ (1892) – –Є–Ј–≤–µ—Б—В–љ—Л–є –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥, –±–Њ–ї–µ–µ 30 –ї–µ—В –≤–Њ–Ј–≥–ї–∞–≤–ї—П–≤—И–Є–є —Д—А–∞–љ—Ж—Г–Ј—Б–Ї—Г—О –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О —И–Ї–Њ–ї—Г. –Э–∞ –Ј–∞—Б–µ–і–∞–љ–Є–Є —Д—А–∞–љ—Ж—Г–Ј—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ–±—Й–µ—Б—В–≤–∞ –Њ–љ –њ—А–µ–і—Б—В–∞–≤–Є–ї –Є –Њ–њ–Є—Б–∞–ї 3 –±–Њ–ї—М–љ—Л—Е —Б–Њ —Б—Е–Њ–і–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ–Њ–є –Є –Њ–і–Є–љ–∞–Ї–Њ–≤–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Њ–є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Њ—В «–і–µ—В—Б–Ї–Є—Е —Б—Л–њ–µ–є» –і–Њ –ї–Њ–Ї–∞–ї–Є–Ј–Њ–≤–∞–љ–љ—Л—Е –ї–Є—Е–µ–љ–Њ–Є–і–љ—Л—Е –≤—Л—Б—Л–њ–∞–љ–Є–є –≤ –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤–Њ–Љ –Є –≤–Ј—А–Њ—Б–ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ. –Т—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±–µ—Б–њ–Њ–Ї–Њ–Є–ї —Б–Є–ї—М–љ—Л–є –Ј—Г–і – –≤—Л—Б—Л–њ–∞–љ–Є—П –љ–Њ—Б–Є–ї–Є –њ—А—Г—А–Є–≥–Є–љ–Њ–Ј–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А. –¶–µ–љ–љ–Њ—Б—В—М –≤—Л–≤–Њ–і–Њ–≤ –С–µ–љ—М–µ –Ј–∞–Ї–ї—О—З–∞–ї–∞—Б—М –≤ –Њ–±—К–µ–і–Є–љ–µ–љ–Є–Є –Є —Б–≤—П–Ј—Л–≤–∞–љ–Є–Є –≤–Њ–µ–і–Є–љ–Њ –Ї–∞–Ј–∞–ї–Њ—Б—М –±—Л —А–∞–Ј–ї–Є—З–љ—Л—Е –Ї–Њ–ґ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, —А–∞–љ–µ–µ —Е–Њ—А–Њ—И–Њ –Є–Ј–≤–µ—Б—В–љ—Л—Е —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Є–Ї–∞–Љ, –∞ —В–∞–Ї–ґ–µ –≤ —Г–Ї–∞–Ј–∞–љ–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –Є–Ј–Љ–µ–љ—З–Є–≤–Њ—Б—В–Є (—Н–≤–Њ–ї—О—В–Є–≤–љ–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Є) –і–µ—А–Љ–∞—В–Њ–Ј–∞. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, «–і–µ—В—Б–Ї–∞—П» —Н–Ї–Ј–µ–Љ–∞, «—Б–Ї—А–Њ—Д—Г–ї–Є–і—Л», «–і–Є–∞—В–µ–Ј—Л», —Е–∞—А–∞–Ї—В–µ—А–љ—Л–µ –і–ї—П –Љ–∞–ї–µ–љ—М–Ї–Є—Е –і–µ—В–µ–є, «—Б–Ї–ї–∞–і–Њ—З–љ–∞—П» —Н–Ї–Ј–µ–Љ–∞ – –і–ї—П –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤, –ї–Є—И–∞–є –Т–Є–і–∞–ї—П, –њ–Њ—З–µ—Б—Г—Е–∞ –У–µ–±—А—Л, –ї–Є—Е–µ–љ–Њ–Є–і–љ–∞—П —Н–Ї–Ј–µ–Љ–∞ – –і–ї—П –≤–Ј—А–Њ—Б–ї—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —П–≤–ї—П—О—В—Б—П –њ—А–Њ—П–≤–ї–µ–љ–Є–µ–Љ –µ–і–Є–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Ї–Њ–ґ–Є, –≤–њ–Њ—Б–ї–µ–і—Б—В–≤–Є–Є –љ–∞–Ј–≤–∞–љ–љ–Њ–≥–Њ «–і–Є–∞—В–µ–Ј–Є—З–µ—Б–Ї–Є–Љ –њ—А—Г—А–Є–≥–Њ –С–µ–љ—М–µ» [8]. –Ґ–µ—А–Љ–Є–љ «–љ–µ–є—А–Њ–і–µ—А–Љ–Є—В» –і–ї—П –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –±—Л–ї –≤–њ–Њ—Б–ї–µ–і—Б—В–≤–Є–Є –њ—А–µ–і–ї–Њ–ґ–µ–љ –Р. –С—А–Њ–Ї–Њ–Љ –і–ї—П –Њ—В—А–∞–ґ–µ–љ–Є—П —В–µ—Б–љ–Њ–є —Б–≤—П–Ј–Є –Ї–Њ–ґ–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ —Б –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ–Њ–є, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–Љ –љ–µ–є—А–Њ–≤–µ–≥–µ—В–∞—В–Є–≤–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ (–љ–∞–њ—А–Є–Љ–µ—А, –±–µ–ї—Л–є –і–µ—А–Љ–Њ–≥—А–∞—Д–Є–Ј–Љ) —П–≤–ї—П—О—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е «–Љ–∞—А–Ї–µ—А–Њ–≤» –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [9]. –£–ґ–µ –≤ –љ–∞—З–∞–ї–µ XX –≤–µ–Ї–∞ —Г—З–µ–љ—Л–Љ–Є –Њ—В–Љ–µ—З–∞–ї–∞—Б—М –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –і–µ—А–Љ–∞—В–Є—В–∞ –Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≤–љ—Г—В—А–µ–љ–љ–Є—Е –Њ—А–≥–∞–љ–Њ–≤ –Є –њ—А–µ–і–ї–∞–≥–∞–ї–Є—Б—М –њ–Њ–њ—Л—В–Ї–Є —Б–≤—П–Ј–∞—В—М –Ї–Њ–ґ–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —Б –∞—Б—В–Љ–Њ–є, —Б–µ–љ–љ–Њ–є –ї–Є—Е–Њ—А–∞–і–Ї–Њ–є, –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –ґ–µ–ї—Г–і–Њ—З–љ–Њ––Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –≤ –µ–і–Є–љ—Л–є –і–Є–∞–≥–љ–Њ–Ј. –Ф–ї—П –Њ–±–Њ–±—Й–µ–љ–Є—П –µ–і–Є–љ–Њ–є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–є –њ—А–Є—А–Њ–і—Л –Є –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–∞–љ–љ–Њ—Б—В–Є –і–∞–љ–љ—Л—Е —Б–Њ—Б—В–Њ—П–љ–Є–є –∞–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Є–µ –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Є A.F. –°–Њ—Б–∞ –Є R.A. Cooke –≤ 1923 –≥. –њ—А–µ–і–ї–Њ–ґ–Є–ї–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —В–µ—А–Љ–Є–љ «–∞—В–Њ–њ–Є—П» [10].
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≤ –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ–Њ–є –ї–Є—В–µ—А–∞—В—Г—А–µ –і–ї—П –Њ–њ–Є—Б–∞–љ–Є—П –і–∞–љ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤—А–∞—З–Є –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –њ–Њ–љ—П—В–Є—П «–љ–µ–є—А–Њ–і–µ—А–Љ–Є—В» –Є «–∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В». –Т –Ј–∞—А—Г–±–µ–ґ–љ–Њ–є –ї–Є—В–µ—А–∞—В—Г—А–µ «–∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В» –љ–µ—А–µ–і–Ї–Њ –Њ—В–љ–Њ—Б—П—В –Ї –≥—А—Г–њ–њ–µ —Н–Ї–Ј–µ–Љ, –≤—Л–і–µ–ї—П—П –Њ—Б–Њ–±—Л–є —Е–∞—А–∞–Ї—В–µ—А –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —В–µ—А–Љ–Є–љ–Њ–Љ «–∞—В–Њ–њ–Є—З–µ—Б–Ї–∞—П —Н–Ї–Ј–µ–Љ–∞» [3]. –Ф–∞–љ–љ–∞—П —В–µ—А–Љ–Є–љ–Њ–ї–Њ–≥–Є—П, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –њ–Њ–і—З–µ—А–Ї–Є–≤–∞–µ—В –њ–∞—В–Њ–Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О, –Є –љ–µ—А–µ–і–Ї–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О, –Њ–±—Й–љ–Њ—Б—В—М —Н–Ї–Ј–µ–Љ—Л –Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞, –љ–Њ, —Б –і—А—Г–≥–Њ–є, —Г–њ—А–Њ—Й–∞–µ—В —Н—В–Є–Њ–њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–є –њ–Њ–і—Е–Њ–і –Ї –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—О, –∞ —В–∞–Ї–ґ–µ –љ–µ –Њ–±—К—П—Б–љ—П–µ—В –≤–Њ–Ј—А–∞—Б—В–љ—Г—О –і–Є–љ–∞–Љ–Є–Ї—Г –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —З–∞—Б—В–Њ–µ —Б–Њ—З–µ—В–∞–љ–Є–µ –і–µ—А–Љ–∞—В–Є—В–∞ —Б –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –∞—Б—В–Љ–Њ–є, –њ–Њ–ї–ї–Є–љ–Њ–Ј–∞–Љ–Є –Є —В.–і.
–Ю–њ—А–µ–і–µ–ї–µ–љ–Є–µ. –Р—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В – —Н—В–Њ –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —Б –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –Ї–Њ–ґ–Є, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–Љ —В–µ—З–µ–љ–Є–µ–Љ –Є –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є —Н–≤–Њ–ї—О—В–Є–≤–љ–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Њ–є. –Р—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤—Б—В—А–µ—З–∞–µ–Љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є (–і—А—Г–≥–Њ–µ –љ–∞–Ј–≤–∞–љ–Є–µ –∞—В–Њ–њ–Є—П, –Є–ї–Є «–∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –Љ–∞—А—И») –Є –µ–µ –і–µ–±—О—В–Њ–Љ. –£–і–Є–≤–Є—В–µ–ї—М–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П —В–Њ—В —Д–∞–Ї—В, —З—В–Њ, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ –і—А—Г–≥–Є—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є—Е —Б–Њ—Б—В–Њ—П–љ–Є–є (–∞—Б—В–Љ–∞, –њ–Њ–ї–ї–Є–љ–Њ–Ј –Є —В.–і.), –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ї–Њ–ґ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Ј–∞–Љ–µ—В–љ–Њ —Б—В–Є—Е–∞—О—В –Ї 25 –≥–Њ–і–∞–Љ, –∞ –Ї –Ј—А–µ–ї–Њ–Љ—Г –≤–Њ–Ј—А–∞—Б—В—Г —Г –њ–Њ–і–∞–≤–ї—П—О—Й–µ–≥–Њ —З–Є—Б–ї–∞ –±–Њ–ї—М–љ—Л—Е –і–µ—А–Љ–∞—В–Є—В —Г–ґ–µ –љ–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П.
–≠—В–Є–Њ–њ–∞—В–Њ–≥–µ–љ–µ–Ј. –Р—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В, –њ–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–Є—П–Љ, —П–≤–ї—П–µ—В—Б—П –Љ—Г–ї—М—В–Є—Д–∞–Ї—В–Њ—А–љ—Л–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ–Љ, –≤ —А–∞–Ј–≤–Є—В–Є–Є –Ї–Њ—В–Њ—А–Њ–≥–Њ –±–Њ–ї—М—И—Г—О —А–Њ–ї—М –Є–≥—А–∞–µ—В —Б–Њ—З–µ—В–∞–љ–Є–µ –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ–є –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В–Є –Є –≤–ї–Є—П–љ–Є—П –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤.
–Э–∞–Є–±–Њ–ї–µ–µ –≤–µ—А–Њ—П—В–љ–Њ–є –Љ–Њ–і–µ–ї—М—О —А–∞–Ј–≤–Є—В–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —П–≤–ї—П–µ—В—Б—П –і–Њ–Ј–Њ–Ј–∞–≤–Є—Б–Є–Љ—Л–є —Н—Д—Д–µ–Ї—В –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л—Е (–≥–µ–љ–љ—Л—Е) –Є –≤–љ–µ—И–љ–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤. –Э–∞–њ—А–Є–Љ–µ—А, –µ—Б–ї–Є —Г –Є–љ–і–Є–≤–Є–і—Г—Г–Љ–∞ –Њ—В–Љ–µ—З–∞—О—В—Б—П –Љ—Г—В–∞—Ж–Є–Є 5 –≥–µ–љ–Њ–≤, –њ—А–µ–і—А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є—Е –Ї —А–∞–Ј–≤–Є—В–Є—О –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞, —В–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Д–∞–Ї—В–Њ—А–Њ–≤ –≤–љ–µ—И–љ–Є–є —Б—А–µ–і—Л –Є–ї–Є —Д–Њ–љ–Њ–≤—Л—Е —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є—Е –µ–≥–Њ —А–∞–Ј–≤–Є—В–Є—О, –Љ–Њ–ґ–µ—В –±—Л—В—М –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Л–Љ. –Х—Б–ї–Є –Љ—Г—В–∞—Ж–Є–Є, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—О –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ –і–≤—Г—Е –≥–µ–љ–∞—Е, —В–Њ –і–ї—П —А–∞–Ј–≤–Є—В–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Љ–∞–љ–Є—Д–µ—Б—В–∞—Ж–Є–Є —В—А–µ–±—Г–µ—В—Б—П –≥–Њ—А–∞–Ј–і–Њ –±–Њ–ї—М—И–µ –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –Є –≤—А–µ–Љ–µ–љ–Є –Є—Е –љ–µ–≥–∞—В–Є–≤–љ–Њ–≥–Њ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П. –Ю–њ–Є—Б—Л–≤–∞—П –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–µ —Д–∞–Ї—В–Њ—А—Л, —А–µ—И–∞—О—Й—Г—О —А–Њ–ї—М –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є –Њ—В–≤–Њ–і—П—В –њ–Є—Й–µ–≤—Л–Љ —А–∞–Ј–і—А–∞–ґ–Є—В–µ–ї—П–Љ, –ї–µ–Ї–∞—А—Б—В–≤–∞–Љ, —Б—В—А–µ—Б—Б—Г, –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ –Љ–µ—В–µ–Њ—Г—Б–ї–Њ–≤–Є—П–Љ, –∞—Н—А–Њ–∞–ї–ї–µ—А–≥–µ–љ–∞–Љ (–і–Њ–Љ–∞—И–љ—П—П –њ—Л–ї—М, –њ–ї–µ—Б–µ–љ—М, –њ–µ—А—Е–Њ—В—М –Є —И–µ—А—Б—В—М –ґ–Є–≤–Њ—В–љ—Л—Е, –±—Л—В–Њ–≤–∞—П —Е–Є–Љ–Є—П, –њ–∞—А—Д—О–Љ–µ—А–Є—П –Є —В.–і.), –і–Є—Б–±–∞–Ї—В–µ—А–Є–Њ–Ј–∞–Љ (–Њ—Б–Њ–±–µ–љ–љ–Њ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є–µ–Љ —Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є), –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є –њ–Њ—В–ї–Є–≤–Њ—Б—В–Є –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ –Є —В.–і. –Т–љ–µ—И–љ–Є–µ —А–∞–Ј–і—А–∞–ґ–Є—В–µ–ї–Є –њ–Њ–—А–∞–Ј–љ–Њ–Љ—Г –≤–Њ–Ј–і–µ–є—Б—В–≤—Г—О—В –љ–∞ –Њ—А–≥–∞–љ–Є–Ј–Љ –≤ —А–∞–Ј–ї–Є—З–љ—Л–µ –≤–Њ–Ј—А–∞—Б—В–љ—Л–µ –њ–µ—А–Є–Њ–і—Л. –Ґ–∞–Ї, –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ –Њ—А–≥–∞–љ–Є–Ј–Љ –њ–Є—Й–µ–≤—Л—Е —А–∞–Ј–і—А–∞–ґ–Є—В–µ–ї–µ–є, —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П —А–∞–±–Њ—В—Л –ґ–µ–ї—Г–і–Њ—З–љ–Њ––Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞, –і–Є—Б–±–∞–Ї—В–µ—А–Є–Њ–Ј—Л –Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ –Љ–µ—В–µ–Њ—Г—Б–ї–Њ–≤–Є—П –љ–∞–Є–±–Њ–ї–µ–µ –∞–Ї—В—Г–∞–ї—М–љ—Л –≤ –Љ–ї–∞–і–µ–љ—З–µ—Б–Ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ, –∞—Н—А–Њ–∞–ї–ї–µ—А–≥–µ–љ—Л –≤—Л—П–≤–ї—П—О—В—Б—П —Г –і–µ—В–µ–є –њ–Њ—Б–ї–µ 2–3––ї–µ—В–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, –∞ —Б—В—А–µ—Б—Б —Б—В–∞–љ–Њ–≤–Є—В—Б—П –≤–∞–ґ–љ—Л–Љ –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ –≤ –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤–Њ–Љ –Є –≤–Ј—А–Њ—Б–ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ.
–Э–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–∞—П –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –Ї –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ –Љ–љ–Њ–≥–Њ–≥—А–∞–љ–љ–∞ –Є –Ї–Њ–і–Є—А—Г–µ—В—Б—П –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–Љ–Є –≥–µ–љ–∞–Љ–Є. «–°–µ–Љ–µ–є–љ—Л–є», –Є–ї–Є –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–є, —Е–∞—А–∞–Ї—В–µ—А –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –Є –і—А—Г–≥–Є—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є—Е —Б–Њ—Б—В–Њ—П–љ–Є–є (–∞—Б—В–Љ–∞, –њ–Њ–ї–ї–Є–љ–Њ–Ј) –і–∞–≤–љ–Њ –Њ—В–Љ–µ—З–∞–ї—Б—П –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—П–Љ–Є. –І–∞—Й–µ –≤—Б–µ–≥–Њ –≤—Л—П–≤–ї—П–µ—В—Б—П —Б–≤—П–Ј—М —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –њ–Њ –ї–Є–љ–Є–Є –Љ–∞—В–µ—А–Є (60–70%), —А–µ–ґ–µ – –њ–Њ –ї–Є–љ–Є–Є –Њ—В—Ж–∞. –Я—А–Є –љ–∞–ї–Є—З–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Г –Њ–±–Њ–Є—Е —А–Њ–і–Є—В–µ–ї–µ–є —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –і–µ—А–Љ–∞—В–Є—В–∞ —Г —А–µ–±–µ–љ–Ї–∞ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 60–80%.
–Ю–і–љ–∞–Ї–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ –љ–∞—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –і–Њ –љ–∞—Б—В–Њ—П—Й–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є —В–Њ—З–љ–Њ –љ–µ –Є–Ј–≤–µ—Б—В–µ–љ – –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В—Б—П –њ–Њ–ї–Є–≥–µ–љ–љ—Л–є –Ї–Њ–љ—В—А–Њ–ї—М –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤ –∞—В–Њ–њ–Є–Є [11,12]. –Э–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М –≤ —Н—В–Є–Њ–њ–∞—В–Њ–≥–µ–љ–µ–Ј–µ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –љ–∞–Є–±–Њ–ї–µ–µ –Ј–љ–∞—З–Є–Љ—Л–Љ —П–≤–ї—П–µ—В—Б—П —Б–Њ—З–µ—В–∞–љ–љ–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, –Ї–Њ–і–Є—А—Г—О—Й–Є—Е –Є–Љ–Љ—Г–љ–љ—Л–є –Њ—В–≤–µ—В, –∞ —Б –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Њ—В–≤–µ—З–∞—О—Й–Є—Е –Ј–∞ —Б—В—А–Њ–µ–љ–Є–µ —Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞.
–£—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –≥–µ–љ—Л, –Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ—Л–µ –Ј–∞ —А–∞–Ј–≤–Є—В–Є–µ –∞—В–Њ–њ–Є–Є –Є –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є, –ї–Њ–Ї–∞–ї–Є–Ј–Њ–≤–∞–љ—Л –љ–∞ 5––є, 6––є, 11––є, 13––є –Є 14––є —Е—А–Њ–Љ–Њ—Б–Њ–Љ–∞—Е (5q31–33, 11q13, 13q12–14 –Є —В.–і.) [2,11]. –Ф–∞–љ–љ—Л–µ –≥–µ–љ—Л –Њ–њ—А–µ–і–µ–ї—П—О—В –Ј–∞–њ—А–Њ–≥—А–∞–Љ–Љ–Є—А–Њ–≤–∞–љ–љ—Л–є —Б–Є—Б—В–µ–Љ–љ—Л–є –Є–Љ–Љ—Г–љ–љ—Л–є –Њ—В–≤–µ—В –љ–∞ –∞–љ—В–Є–≥–µ–љ, –і–Є—Б–±–∞–ї–∞–љ—Б –њ—А–Њ–і—Г–Ї—Ж–Є–Є –Є–љ—В–µ—А–ї–µ–є–Ї–Є–љ–Њ–≤: –Ш–Ы–4, –Ш–Ы–5, –Ш–Ы–10, –Ш–Ы–13, —З—В–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ —Г—А–Њ–≤–љ—П IgE –Є –≥–µ–љ–µ—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ–Њ–є –≥–Є–њ–µ—А—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М—О [13].
–Т–µ–і—Г—Й–Є–Љ–Є –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є, –≤—Л—П–≤–ї—П–µ–Љ—Л–Љ–Є –њ—А–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Ї–Њ–ґ–Є –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ, —П–≤–ї—П—О—В—Б—П: —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —З–Є—Б–ї–∞ –∞–Ї—В–Є–≤–Є—А–Њ–≤–∞–љ–љ—Л—Е –Ґ––ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–≤ –Є –Ї–ї–µ—В–Њ–Ї –Ы–∞–љ–≥–µ—А–≥–∞–љ—Б–∞, –њ–Њ–≤—Л—И–µ–љ–љ–∞—П –њ—А–Њ–і—Г–Ї—Ж–Є—П IgE– –Ї–ї–µ—В–Ї–∞–Љ–Є –Є –і–µ—Д–µ–Ї—В–љ—Л–є –Ї–ї–µ—В–Њ—З–љ–Њ––Њ–њ–Њ—Б—А–µ–і–Њ–≤–∞–љ–љ—Л–є –Є–Љ–Љ—Г–љ–Є—В–µ—В. –Э–∞–Є–±–Њ–ї–µ–µ –≤–∞–ґ–љ–Њ–µ —Б–ї–µ–і—Б—В–≤–Є–µ –Є–Љ–Љ—Г–љ–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є –≤ –Ї–Њ–ґ–µ –њ—А–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–Љ –і–µ—А–Љ–∞—В–Є—В–µ – —Н—В–Њ –≤—Л—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є–µ –≥–Є—Б—В–∞–Љ–Є–љ–∞ –Є –і—А—Г–≥–Є—Е –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –±–∞–Ј–Њ—Д–Є–ї–∞–Љ–Є –Є —В—Г—З–љ—Л–Љ–Є –Ї–ї–µ—В–Ї–∞–Љ–Є. –Ф–∞–љ–љ—Л–µ –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –∞–Ї—В–Є–≤–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞ –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Њ–њ—А–µ–і–µ–ї—П—О—В —А–∞–Ј–≤–Є—В–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –∞ —В–∞–Ї–ґ–µ —П–≤–ї—П—О—В—Б—П —Д–∞–Ї—В–Њ—А–Њ–Љ, –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—О—Й–Є–Љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ —В–µ—З–µ–љ–Є–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П.
–Э–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М —Г –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –≤—Л—П–≤–ї–µ–љ—Л –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ —Б—В—А—Г–Ї—В—Г—А–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –≤–µ—А—Е–љ–Є—Е —Б–ї–Њ—П—Е –Ї–Њ–ґ–Є (—Н–њ–Є–і–µ—А–Љ–Є—Б–µ), –Ї–Њ–і–Є—А—Г–µ–Љ—Л–µ –≥–µ–љ–∞–Љ–Є, –Њ—В–≤–µ—З–∞—О—Й–Є–Љ–Є –Ј–∞ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ—Л—Е —Б—В—А—Г–Ї—В—Г—А –Ї–Њ–ґ–Є. –Ю–і–љ–Є–Љ –Є–Ј –≤—Л—П–≤–ї–µ–љ–љ—Л—Е –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е –і–µ—Д–µ–Ї—В–Њ–≤ —Г –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ —П–≤–ї—П—О—В—Б—П –Љ—Г—В–∞—Ж–Є–Є –≥–µ–љ–∞ FLG, –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г—О—Й–µ–≥–Њ —Б–Є–љ—В–µ–Ј –±–µ–ї–Ї–∞ —Д–Є–ї–∞–≥–≥—А–Є–љ–∞ (–Њ—В –∞–љ–≥–ї. filaggrin–filament aggregating protein) – –њ—А–Њ—В–µ–Є–љ–∞, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–µ–≥–Њ –∞–≥—А–µ–≥–∞—Ж–Є–Є —Д–Є–ї–∞–Љ–µ–љ—В–Њ–≤. –§–Є–ї–∞–≥–≥—А–Є–љ —П–≤–ї—П–µ—В—Б—П –Њ—Б–љ–Њ–≤–љ—Л–Љ –±–µ–ї–Ї–Њ–Љ, –њ—А–Є —А–∞—Б–њ–∞–і–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –≤ —А–Њ–≥–Њ–≤–Њ–Љ —Б–ї–Њ–µ —Н–њ–Є–і–µ—А–Љ–Є—Б–∞ –Њ–±—А–∞–Ј—Г—О—В—Б—П –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В—Л (–Ї–Њ–Љ–њ–Њ–љ–µ–љ—В—Л –љ–∞—В—Г—А–∞–ї—М–љ–Њ–≥–Њ —Г–≤–ї–∞–ґ–љ—П—О—Й–µ–≥–Њ —Д–∞–Ї—В–Њ—А–∞), —Б–њ–Њ—Б–Њ–±–љ—Л–µ —Г–і–µ—А–ґ–Є–≤–∞—В—М –≤–Њ–і—Г –≤ —Н–њ–Є–і–µ—А–Љ–Є—Б–µ [14]. –Ф–µ—Д–Є—Ж–Є—В —Д–Є–ї–∞–≥–≥—А–Є–љ–∞ –њ—А–Є–≤–Њ–і–Є—В –Ї —В—А–∞–љ—Б—Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ–Њ–є –њ–Њ—В–µ—А–µ –≤–Њ–і—Л, –љ–∞—А—Г—И–µ–љ–Є—О —Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞, –∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –њ—А–Њ—П–≤–ї—П–µ—В—Б—П —Б—Г—Е–Њ—Б—В—М—О –Ї–Њ–ґ–Є (–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–є –Ї—Б–µ—А–Њ–Ј). –Ъ—Б–µ—А–Њ–Ј –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В–Є —Н–њ–Є–і–µ—А–Љ–Є—Б–∞ –і–ї—П —А–∞–Ј–ї–Є—З–љ—Л—Е –∞–ї–ї–µ—А–≥–µ–љ–Њ–≤, —Б–µ–љ—Б–Є–±–Є–ї–Є–Ј–∞—Ж–Є–Є –Є —А–∞–Ј–≤–Є—В–Є—О –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П, –Њ–љ —П–≤–ї—П–µ—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —Е–∞—А–∞–Ї—В–µ—А–љ—Л–Љ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–Љ —Б–Њ—Б—В–Њ—П–љ–Є–µ–Љ –Ї–Њ–ґ–Є —Г –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –Є –і—А—Г–≥–Є–Љ–Є –≤–Є–і–∞–Љ–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –Ю—В–Љ–µ—З–µ–љ–Њ, —З—В–Њ —Г –ї–Є—Ж, —Б—В—А–∞–і–∞—О—Й–Є—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ, –≤—Л—П–≤–ї–µ–љ—Л –і–≤–∞ –Њ—Б–љ–Њ–≤–љ—Л—Е –≤–Є–і–∞ –Є–љ–∞–Ї—В–Є–≤–Є—А—Г—О—Й–Є—Е –Љ—Г—В–∞—Ж–Є–є FLG––≥–µ–љ–∞: R501x –Є 2282del4, –∞ —В–∞–Ї–ґ–µ –µ—Й–µ –Њ–Ї–Њ–ї–Њ 40 –≤–∞—А–Є–∞–љ—В–Њ–≤ –±–Њ–ї–µ–µ —А–µ–і–Ї–Є—Е –Љ—Г—В–∞—Ж–Є–є –≤ –≥–µ–љ–∞—Е, –Њ—В–≤–µ—З–∞—О—Й–Є—Е –Ј–∞ —Б–Є–љ—В–µ–Ј —Д–Є–ї–∞–≥–≥—А–Є–љ–∞. –Ю—В–Љ–µ—З–µ–љ–Њ, —З—В–Њ —З–∞—Б—В–Њ—В–∞ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є —А–∞–Ј–ї–Є—З–љ—Л—Е –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–є –Љ—Г—В–∞—Ж–Є–є –≥–µ–љ–Њ–≤ FLG —Б—А–µ–і–Є –љ–∞—Б–µ–ї–µ–љ–Є—П –Х–≤—А–Њ–њ—Л –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Њ—В–ї–Є—З–∞–µ—В—Б—П –Њ—В –њ–Њ–њ—Г–ї—П—Ж–Є–Є –≤ –Р–Ј–Є–Є. –Я—А–Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –µ–≤—А–Њ–њ–µ–Њ–Є–і–Њ–≤ –Њ—В–Љ–µ—З–µ–љ–Њ, —З—В–Њ –Њ–Ї–Њ–ї–Њ 10% –ї—О–і–µ–є –Є–Љ–µ—О—В –Њ–і–љ—Г –Є–ї–Є –і–≤–µ –Љ—Г—В–∞—Ж–Є–Є –≤ —Б–≤–Њ–µ–Љ –≥–µ–љ–Њ—В–Є–њ–µ. –°—В–µ–њ–µ–љ—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ј–∞–≤–Є—Б–Є—В –Њ—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Љ—Г—В–∞—Ж–Є–є –≤ –≥–µ–љ–Њ–Љ–µ: –њ—А–Є –љ–∞–ї–Є—З–Є–Є –Њ–і–љ–Њ–є –Љ—Г—В–∞—Ж–Є–Є FLG––≥–µ–љ–∞ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–Є–љ–і—А–Њ–Љ —Б—Г—Е–Њ–є –Ї–Њ–ґ–Є (–Ї—Б–µ—А–Њ–Ј), –∞ –љ–∞–ї–Є—З–Є–µ –і–≤—Г—Е –Љ—Г—В–∞—Ж–Є–є (—З–∞—Б—В–Њ—В–∞ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є 1:400) –њ—А–Є–≤–Њ–і–Є—В –Ї —А–∞–Ј–≤–Є—В–Є—О –≤—Г–ї—М–≥–∞—А–љ–Њ–≥–Њ –Є—Е—В–Є–Њ–Ј–∞ [14,16]. –Я–µ—А–≤—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–≥–Њ –Ї—Б–µ—А–Њ–Ј–∞ –Ї–Њ–ґ–Є –њ–Њ—П–≤–ї—П—О—В—Б—П –Ї –Ї–Њ–љ—Ж—Г –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ґ–Є–Ј–љ–Є —А–µ–±–µ–љ–Ї–∞ –≤–Є–і–Є–Љ–Њ–є —Б—Г—Е–Њ—Б—В—М—О –Ї–Њ–ґ–Є –Є –∞–Ї—Ж–µ–љ—В–Є—А–Њ–≤–∞–љ–Є–µ–Љ —Д–Њ–ї–ї–Є–Ї—Г–ї—П—А–љ–Њ–≥–Њ –Ї–Њ–ґ–љ–Њ–≥–Њ —А–Є—Б—Г–љ–Ї–∞. –Ш–љ—В–µ—А–µ—Б–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П —В–Њ—В —Д–∞–Ї—В, —З—В–Њ —В–Њ–ї—М–Ї–Њ —Г 30% –±–Њ–ї—М–љ—Л—Е, —Б—В—А–∞–і–∞—О—Й–Є—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ, –≤—Л—П–≤–ї—П—О—В—Б—П –Љ—Г—В–∞—Ж–Є–Є –≥–µ–љ–∞ FLG, –љ–Њ –Є–Љ–µ–љ–љ–Њ —Г —Н—В–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –њ—А–Њ—В–µ–Ї–∞–µ—В –љ–∞–Є–±–Њ–ї–µ–µ —В—П–ґ–µ–ї–Њ –Є —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –∞—Б—В–Љ–Њ–є –Є –њ–Њ–ї–ї–Є–љ–Њ–Ј–∞–Љ–Є.
–Э–∞—А—Г—И–µ–љ–Є–µ –Ї–Њ–ґ–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–µ —Б FLG––Љ—Г—В–∞—Ж–Є—П–Љ–Є, –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–Љ –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ –њ—А–Њ–љ–Є–Ї–∞—В—М –≤ —Н–њ–Є–і–µ—А–Љ–Є—Б –Є –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Њ–≤–∞—В—М —Б –∞–љ—В–Є–≥–µ–љ––њ—А–µ–і—Б—В–∞–≤–ї—П—О—Й–Є–Љ–Є –Ї–ї–µ—В–Ї–∞–Љ–Є, —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї —А–∞–Ј–≤–Є—В–Є—О –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –∞—Б—В–Љ–µ –Є —А–Є–љ–Є—В–∞–Љ.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤–Њ–Ј—А–∞—Б—В–∞ –±–Њ–ї—М–љ–Њ–≥–Њ, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤—Л–і–µ–ї–Є—В—М —В—А–Є —Б—В–∞–і–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П: –Љ–ї–∞–і–µ–љ—З–µ—Б–Ї—Г—О (—Б 3–4 –Љ–µ—Б. –і–Њ 1,5–2 –ї–µ—В), –і–µ—В—Б–Ї—Г—О (–Њ—В 2 –і–Њ 10–12 –ї–µ—В) –Є –≤–Ј—А–Њ—Б–ї—Г—О (—Б—В–∞—А—И–µ 12 –ї–µ—В). –Э–∞–Є–±–Њ–ї–µ–µ —В–Њ—З–љ–Њ –Њ–њ–Є—Б—Л–≤–∞–µ—В –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Ї–ї–Є–љ–Є–Ї–Њ––Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П, –≤–Ї–ї—О—З–∞—О—Й–∞—П –≤ —Б–µ–±—П 5 —Д–Њ—А–Љ: —Н–Ї—Б—Б—Г–і–∞—В–Є–≤–љ—Г—О, —Н—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ—Г—О, —Н—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ—Г—О —Б –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–µ–є, –ї–Є—Е–µ–љ–Њ–Є–і–љ—Г—О –Є –њ—А—Г—А–Є–≥–Є–љ–Њ–Ј–љ—Г—О [2]. –Ь–ї–∞–і–µ–љ—З–µ—Б–Ї–∞—П –Є –і–µ—В—Б–Ї–∞—П —Б—В–∞–і–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –њ—А–Њ—П–≤–ї—П—О—В—Б—П —Н–Ї—Б—Б—Г–і–∞—В–Є–≤–љ–Њ–є –Є–ї–Є —Н—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ–Њ–є (–Є–љ–Њ–≥–і–∞ —Н—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ–Њ–є —Б –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–µ–є) —Д–Њ—А–Љ–∞–Љ–Є, —З—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ —Д–Є–Ј–Є–Ї–Њ––∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Є–Љ–Є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є —Б—В—А–Њ–µ–љ–Є—П –і–µ—В—Б–Ї–Њ–є –Ї–Њ–ґ–Є. –Т–Ј—А–Њ—Б–ї–∞—П —Б—В–∞–і–Є—П –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —Д–Њ—А–Љ–∞–Љ–Є, –њ—А–Њ—В–µ–Ї–∞—О—Й–Є–Љ–Є —Б —П–≤–ї–µ–љ–Є—П–Љ–Є –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–Є (–ї–Є—Е–µ–љ–Њ–Є–і–љ–∞—П, —Н—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ–∞—П —Б –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–µ–є –Є –њ—А—Г—А–Є–≥–Є–љ–Њ–Ј–љ–∞—П). –Я—А–Є –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–µ –і–Є–∞–≥–љ–Њ–Ј–∞ —Г—З–Є—В—Л–≤–∞—О—В —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Ї–Њ–ґ–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞, –≤—Л–і–µ–ї—П—П –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Г—О, —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Г—О –Є –≥–µ–љ–µ—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ—Г—О —Д–Њ—А–Љ—Л. –Я–Њ —В—П–ґ–µ—Б—В–Є —В–µ—З–µ–љ–Є—П –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В –і–µ–ї–Є—В—Б—П –љ–∞ –ї–µ–≥–Ї–Є–є, —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї—Л–є –Є —В—П–ґ–µ–ї—Л–є.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –Є –њ—А–Њ–≥–љ–Њ–Ј. –Ф–ї—П –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Е–∞—А–∞–Ї—В–µ—А–µ–љ –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ –≤—Л—Б—Л–њ–∞–љ–Є–є. –Э–∞–Є–±–Њ–ї–µ–µ —Г–і–Њ–±–љ–Њ –і–ї—П –Њ–њ–Є—Б–∞–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Ї–ї–Є–љ–Є–Ї–Њ––Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—О, –Ї–Њ—В–Њ—А–∞—П –њ–Њ–Ј–≤–Њ–ї—П–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ –Њ–њ–Є—Б–∞—В—М –Ї–Њ–ґ–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б, –љ–Њ –њ–Њ–і–Њ–±—А–∞—В—М –љ–∞—А—Г–ґ–љ—Г—О –Є –Њ–±—Й—Г—О —В–µ—А–∞–њ–Є—О –Є –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М –њ—А–Њ–≥–љ–Њ–Ј –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
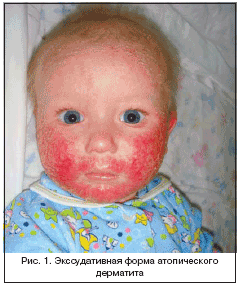
–≠–Ї—Б—Б—Г–і–∞—В–Є–≤–љ–∞—П —Д–Њ—А–Љ–∞ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –≥–Є–њ–µ—А–µ–Љ–Є–µ–є, –≤–µ–Ј–Є–Ї—Г–ї–µ–Ј–љ–Њ–є —Б—Л–њ—М—О, –Љ–Њ–Ї–љ—Г—В–Є–µ–Љ, —Б–µ—А–Њ–Ј–љ—Л–Љ–Є –Ї–Њ—А–Њ—З–Ї–∞–Љ–Є, –ї–Њ–Ї–∞–ї–Є–Ј—Г—О—Й–Є–Љ–Є—Б—П –љ–∞ –ї–Є—Ж–µ (—Й–µ–Ї–Є, –ї–Њ–±, –њ–Њ–і–±–Њ—А–Њ–і–Њ–Ї), —А–µ–ґ–µ – –љ–∞ —А–∞–Ј–≥–Є–±–∞—В–µ–ї—М–љ—Л—Е –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—П—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є –Є —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П —Б–Є–ї—М–љ—Л–Љ –Ј—Г–і–Њ–Љ. –Т—Б—В—А–µ—З–∞–µ—В—Б—П —Г –і–µ—В–µ–є –≥—А—Г–і–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ –і–∞–љ–љ–∞—П —Д–Њ—А–Љ–∞ –љ–µ—А–µ–і–Ї–Њ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Б—В—А–µ–Љ–Є—В–µ–ї—М–љ–Њ –Є –њ—А–Њ—В–µ–Ї–∞–µ—В —Б –Њ—Б—В—А–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є, –њ—А–Є –њ—А–∞–≤–Є–ї—М–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є –Є –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–Є –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –њ—А–Њ–≥–љ–Њ–Ј –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є: —Н–Ї—Б—Б—Г–і–∞—В–Є–≤–љ—Л–µ —П–≤–ї–µ–љ–Є—П –±—Л—Б—В—А–Њ —Б—В–Є—Е–∞—О—В, –∞ —Н—А–Њ–Ј–Є–≤–љ—Л–µ —Г—З–∞—Б—В–Ї–Є –±—Л—Б—В—А–Њ –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞—О—В—Б—П (—А–Є—Б. 1).
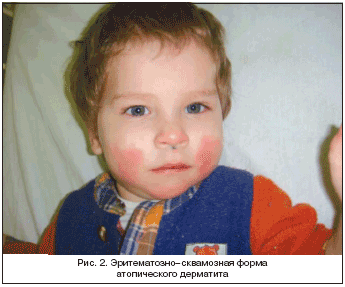
–≠—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ–∞—П —Д–Њ—А–Љ–∞ –љ–µ—А–µ–і–Ї–Њ –љ–∞–±–ї—О–і–∞–µ—В—Б—П —Г –Љ–ї–∞–і–µ–љ—Ж–µ–≤ –Є –і–µ—В–µ–є –Љ–ї–∞–і—И–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞. –†–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ—А–Є –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–Є –њ–Њ—А–Њ–≥–Њ–≤—Л—Е —А–∞–Ј–і—А–∞–ґ–∞—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, –љ–µ—А–µ–і–Ї–Њ –≤–Њ–Ј–і–µ–є—Б—В–≤—Г—О—Й–Є—Е –љ–∞ –Њ—А–≥–∞–љ–Є–Ј–Љ –≤ —В–µ—З–µ–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –≤—А–µ–Љ–µ–љ–Є. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –Њ—З–∞–≥–∞–Љ–Є –≥–Є–њ–µ—А–µ–Љ–Є–Є —Б –љ–µ—З–µ—В–Ї–Є–Љ–Є –≥—А–∞–љ–Є—Ж–∞–Љ–Є –Ї—А–∞—Б–љ–Њ–—А–Њ–Ј–Њ–≤–Њ–≥–Њ —Ж–≤–µ—В–∞, —И–µ–ї—Г—И–µ–љ–Є–µ–Љ –Є —Б—Г—Е–Њ—Б—В—М—О –Њ—З–∞–≥–Њ–≤. –†–∞–Ј—А–µ—И–∞–µ—В—Б—П –Ї–Њ–ґ–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б –њ–Њ—Б—В–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є –і–µ–њ–Є–≥–Љ–µ–љ—В–∞—Ж–Є–µ–є – –±–µ–ї—Л–Љ–Є –њ—П—В–љ–∞–Љ–Є —Б –љ–µ—З–µ—В–Ї–Є–Љ–Є –≥—А–∞–љ–Є—Ж–∞–Љ–Є – «–±–µ–ї—Л–Љ –њ–Є—В–Є—А–Є–∞–Ј–Њ–Љ». –Ы–Њ–Ї–∞–ї–Є–Ј—Г—О—В—Б—П –≤—Л—Б—Л–њ–∞–љ–Є—П –љ–∞ —Й–µ–Ї–∞—Е, —Б–≥–Є–±–∞—В–µ–ї—М–љ—Л—Е –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—П—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є, –ї–Њ–Ї—В–µ–≤—Л—Е –Ї–Њ–ї–µ–љ–љ—Л—Е —Б–≥–Є–±–∞—Е. –Ч—Г–і —Г–Љ–µ—А–µ–љ–љ—Л–є. –Э–µ—А–µ–і–Ї–Њ —Н—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ–∞—П —Д–Њ—А–Љ–∞ –Њ—Б–ї–Њ–ґ–љ—П–µ—В—Б—П –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є–µ–Љ –≤—В–Њ—А–Є—З–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є. –Я—А–Њ–≥–љ–Њ–Ј –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є, –і–∞–љ–љ–∞—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Д–Њ—А–Љ–∞ —Е–Њ—А–Њ—И–Њ –њ–Њ–і–і–∞–µ—В—Б—П –ї–µ—З–µ–љ–Є—О (—А–Є—Б. 2).
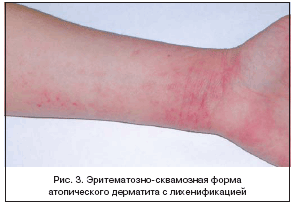
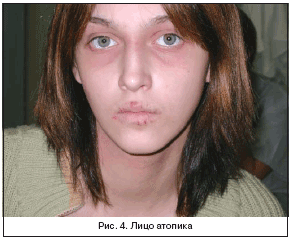
–≠—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ–∞—П —Д–Њ—А–Љ–∞ —Б –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–µ–є –±–Њ–ї–µ–µ —Е–∞—А–∞–Ї—В–µ—А–љ–∞ –і–ї—П –і–µ—В–µ–є —И–Ї–Њ–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ –Є –≤–Ј—А–Њ—Б–ї—Л—Е, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ –љ–∞ –Ї–Њ–ґ–µ –Њ—З–∞–≥–Њ–≤ –≥–Є–њ–µ—А–µ–Љ–Є–Є —Б –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ —И–µ–ї—Г—И–µ–љ–Є–µ–Љ. –Ю—В–ї–Є—З–Є—В–µ–ї—М–љ–Њ–є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—М—О –і–∞–љ–љ–Њ–є —Д–Њ—А–Љ—Л —П–≤–ї—П–µ—В—Б—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–µ–µ —В–µ—З–µ–љ–Є–µ, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–µ–µ—Б—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –Є–љ—Д–Є–ї—М—В—А–∞—Ж–Є–µ–є –Ї–Њ–ґ–Є, —В—А–µ—Й–Є–љ–∞–Љ–Є –Є –њ—А–Њ—П–≤–ї–µ–љ–Є–µ–Љ –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–Є. –Т—Л—Б—Л–њ–∞–љ–Є—П –ї–Њ–Ї–∞–ї–Є–Ј—Г—О—В—Б—П –≤ –Њ–±–ї–∞—Б—В–Є –ї–Њ–Ї—В–µ–≤—Л—Е, –ї—Г—З–µ–Ј–∞–њ—П—Б—В–љ—Л—Е –Є –њ–Њ–і–Ї–Њ–ї–µ–љ–љ—Л—Е —Б–≥–Є–±–Њ–≤ (—А–Є—Б. 3). –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –љ–∞ —Д–Њ–љ–µ –Ї—Б–µ—А–Њ–Ј–∞ (–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–∞—П —Б—Г—Е–Њ—Б—В—М –Ї–Њ–ґ–Є, –≤—Л–Ј–≤–∞–љ–љ–∞—П –Љ—Г—В–∞—Ж–Є–µ–є FlG––≥–µ–љ–∞), —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –њ—А–Њ—П–≤–ї–µ–љ–Є–µ –±–µ–ї–Њ–≥–Њ –њ–Є—В–Є—А–Є–∞–Ј–∞. –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Б—В—А–∞–і–∞—О—Й–Є—Е –Є–Љ–µ–љ–љ–Њ —Н—В–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ–Њ–є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞, –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П facies atopica (–ї–Є—Ж–Њ –∞—В–Њ–њ–Є–Ї–∞) (—А–Є—Б. 4), –љ–µ—А–µ–і–Ї–Њ –і–∞–љ–љ—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Њ—Б—В–∞—О—В—Б—П –љ–∞ –≤—Б—О –ґ–Є–Ј–љ—М. –Я—А–Є –і–∞–љ–љ–Њ–Љ —В–µ—З–µ–љ–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–∞—П –Ї–Њ–ї–Њ–љ–Є–Ј–∞—Ж–Є—П –Ї–Њ–ґ–Є –Ј–Њ–ї–Њ—В–Є—Б—В—Л–Љ —Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї–Њ–Љ (50–80% —Б–ї—Г—З–∞–µ–≤) —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ —А–∞–Ј–ї–Є—З–љ—Л—Е –≤–Є–і–Њ–≤ —Б—В–∞—Д–Є–ї–Њ–і–µ—А–Љ–Є–є (–±—Г–ї–ї–µ–Ј–љ–Њ–µ –Є –љ–µ–±—Г–ї–ї–µ–Ј–љ–Њ–µ –Є–Љ–њ–µ—В–Є–≥–Њ, —Д—Г—А—Г–љ–Ї—Г–ї—Л –Є —В.–і.), –∞ —В–∞–Ї–ґ–µ —Б—В—А–µ–њ—В–Њ–і–µ—А–Љ–Є–Є, –Ї–∞–љ–і–Є–і–Њ–Ј–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, –≤–Є—А—Г—Б–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є (–≥–µ—А–њ–µ—В–Є—З–µ—Б–Ї–∞—П —Н–Ї–Ј–µ–Љ–∞, –Ї–Њ–љ—В–∞–≥–Є–Њ–Ј–љ—Л–є –Љ–Њ–ї–ї—О—Б–Ї, –±–Њ—А–Њ–і–∞–≤–Ї–Є). –†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–µ –≤—В–Њ—А–Є—З–љ–Њ–µ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є–µ –њ—А–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–Љ –і–µ—А–Љ–∞—В–Є—В–µ —Б–≤—П–Ј–∞–љ–Њ, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, —Б –љ–∞—А—Г—И–µ–љ–Є–µ–Љ —Б—В—А–Њ–µ–љ–Є—П –Ї–Њ–ґ–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞, –∞ —Б –і—А—Г–≥–Њ–є, —Б —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ —Б–Є–љ—В–µ–Ј–∞ —Н–њ–Є–і–µ—А–Љ–∞–ї—М–љ—Л–Љ–Є –Ї–ї–µ—В–Ї–∞–Љ–Є –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Л—Е –њ–µ–њ—В–Є–і–Њ–≤. –≠—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ–∞—П —Д–Њ—А–Љ–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Б —П–≤–ї–µ–љ–Є—П–Љ–Є –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–Є –Њ—В–ї–Є—З–∞–µ—В—Б—П –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є —Б–ї–Њ–ґ–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ: –і–ї–Є—В–µ–ї—М–љ—Л–Љ —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–Љ —Е–∞—А–∞–Ї—В–µ—А–Њ–Љ, —З–∞—Б—В—Л–Љ–Є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–Љ–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П–Љ–Є, –∞ —В–∞–Ї–ґ–µ —А–∞–Ј–≤–Є—В–Є–µ–Љ –њ–Њ–ї–љ–Њ–≥–Њ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є: –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –∞—Б—В–Љ—Л, –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ —А–Є–љ–Є—В–∞ –Є –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В–∞.
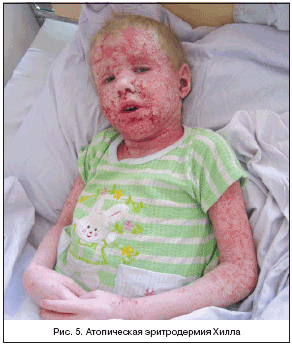
–Ш–Љ–µ–љ–љ–Њ –њ—А–Є –љ–µ–њ—А–∞–≤–Є–ї—М–љ–Њ–Љ –≤–µ–і–µ–љ–Є–Є –і–∞–љ–љ–Њ–є —Д–Њ—А–Љ—Л –љ–∞–±–ї—О–і–∞–µ—В—Б—П —В—П–ґ–µ–ї–µ–є—И–∞—П –≥–µ–љ–µ—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ–∞—П —Д–Њ—А–Љ–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ – —Н—А–Є—В—А–Њ–і–µ—А–Љ–Є—П –•–Є–ї–ї–∞, —В–µ—З–µ–љ–Є–µ –Ї–Њ—В–Њ—А–∞—П –≤ –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б–ї—Г—З–∞—П—Е –Љ–Њ–ґ–µ—В –Ј–∞–Ї–Њ–љ—З–Є—В—М—Б—П –ї–µ—В–∞–ї—М–љ—Л–Љ –Є—Б—Е–Њ–і–Њ–Љ (—А–Є—Б. 5).
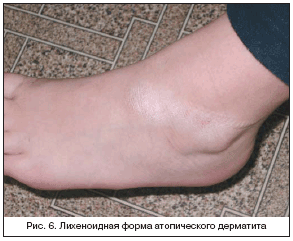
–Ы–Є—Е–µ–љ–Њ–Є–і–љ–∞—П —Д–Њ—А–Љ–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –≤ –і–µ—В—Б–Ї–Њ–Љ –Є –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–µ–ґ–µ. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л–Љ–Є —Г—З–∞—Б—В–Ї–∞–Љ–Є –Є–љ—Д–Є–ї—М—В—А–Є—А–Њ–≤–∞–љ–љ–Њ–є –ї–Є—Е–µ–љ–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–є –Ї–Њ–ґ–Є, —З–∞—Й–µ –ї–Њ–Ї–∞–ї–Є–Ј–Њ–≤–∞–љ–љ—Л–Љ–Є –≤ –Њ–±–ї–∞—Б—В–Є —Б–≥–Є–±–Њ–≤ –Ї—А—Г–њ–љ—Л—Е —Б—Г—Б—В–∞–≤–Њ–≤, –∞ —В–∞–Ї–ґ–µ –љ–∞ –Ј–∞–і–љ–µ–є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є —И–µ–Є, –љ–∞–і–ї–Њ–і—Л–ґ–µ—З–љ–Њ–є –Њ–±–ї–∞—Б—В–Є, –њ–µ—А–Є–∞–љ–∞–ї—М–љ–Њ –Є —В.–і. –С–Њ–ї—М–љ—Л—Е –љ–µ—А–µ–і–Ї–Њ –±–µ—Б–њ–Њ–Ї–Њ–Є—В —Б–Є–ї—М–љ—Л–є –Ј—Г–і. –Я—А–Є –Њ–њ–Є—Б–∞–љ–Є–Є –і–∞–љ–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –љ–µ—А–µ–і–Ї–Њ –њ—А–Є–Љ–µ–љ—П—О—В —В–µ—А–Љ–Є–љ «–Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л–є –љ–µ–є—А–Њ–і–µ—А–Љ–Є—В» –Є–ї–Є «–ї–Є—И–∞–є –Т–Є–і–∞–ї—П», —В–µ–Љ —Б–∞–Љ—Л–Љ –њ–Њ–і—З–µ—А–Ї–Є–≤–∞—П, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, —З–µ—В–Ї–Њ –Њ—З–µ—А—З–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А –≤—Л—Б—Л–њ–∞–љ–Є–є, –∞ —В–∞–Ї–ґ–µ –њ—Б–Є—Е–Є—З–µ—Б–Ї–Њ–µ –љ–∞–њ—А—П–ґ–µ–љ–Є–µ –Є —Б—В—А–µ—Б—Б—Л –Ї–∞–Ї –љ–∞–Є–±–Њ–ї–µ–µ –≤–∞–ґ–љ—Л–µ –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–µ —Д–∞–Ї—В–Њ—А—Л –і–ї—П –і–∞–љ–љ–Њ–є —Д–Њ—А–Љ—Л. –Э–∞–ї–Є—З–Є–µ –і–∞–љ–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ—Л —Г –±–Њ–ї—М–љ—Л—Е –љ–µ—А–µ–і–Ї–Њ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –і—А—Г–≥–Є–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є (—А–Є—Б. 6).
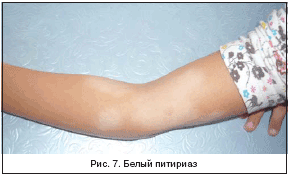
–Я—А—Г—А–Є–≥–Є–љ–Њ–Ј–љ–∞—П —Д–Њ—А–Љ–∞ —Г –і–µ—В–µ–є –≤—Б—В—А–µ—З–∞–µ—В—Б—П —А–µ–і–Ї–Њ. –•–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ –љ–∞ —А–∞–Ј–≥–Є–±–∞—В–µ–ї—М–љ—Л—Е –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—П—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є –Є —В—Г–ї–Њ–≤–Є—Й–∞ –µ–і–Є–љ–Є—З–љ—Л—Е, –Є–љ–Њ–≥–і–∞ —Б–≥—А—Г–њ–њ–Є—А–Њ–≤–∞–љ–љ—Л—Е, –њ–Њ–ї—Г—И–∞—А–Њ–≤–Є–і–љ—Л—Е –њ–∞–њ—Г–ї, –њ–Њ–Ї—А—Л—В—Л—Е –≥–µ–Љ–Њ—А—А–∞–≥–Є—З–µ—Б–Ї–Њ–є –Ї–Њ—А–Ї–Њ–є. –Т—Л—Б—Л–њ–∞–љ–Є—П —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—В—Б—П —Б–Є–ї—М–љ—Л–Љ «–±–Є–Њ–њ—Б–Є—А—Г—О—Й–Є–Љ» –Ј—Г–і–Њ–Љ. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –љ–∞—А—Г—И–µ–љ–Є–µ —Ж–µ–ї–Њ—Б—В–љ–Њ—Б—В–Є –Ї–Њ–ґ–Є –њ—А–Є —Н–Ї—Б–Ї–Њ—А–Є–∞—Ж–Є—П—Е, –њ—А–Њ—П–≤–ї–µ–љ–Є—П –њ–Є–Њ–і–µ—А–Љ–Є–є –Є –і—А—Г–≥–Є—Е –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ —Г –і–∞–љ–љ—Л—Е –±–Њ–ї—М–љ—Л—Е –≤—Б—В—А–µ—З–∞—О—В—Б—П —А–µ–і–Ї–Њ. –Ю—В–Љ–µ—З–∞—П –љ–µ—В–Є–њ–Є—З–љ–Њ–µ —В–µ—З–µ–љ–Є–µ –і–∞–љ–љ–Њ–є —Д–Њ—А–Љ—Л, –Љ–љ–Њ–≥–Є–µ –Ї–ї–Є–љ–Є—Ж–Є—Б—В—Л –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –∞–љ–∞–Љ–љ–µ–Ј–∞ –Њ–±–Њ–Ј–љ–∞—З–∞—О—В –µ–µ —В–µ—А–Љ–Є–љ–Њ–Љ «–њ—А—Г—А–Є–≥–Є–љ–Њ–Ј–љ–∞—П —Н–Ї–Ј–µ–Љ–∞». –Ґ–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –і–ї–Є—В–µ–ї—М–љ–Њ–µ, –Њ—Б–ї–Њ–ґ–љ—П—О—Й–µ–µ—Б—П –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –Ј—Г–і–Њ–Љ, —В–Њ—А–њ–Є–і–љ–Њ–µ –Ї –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Я—А–Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –±–Њ–ї—М–љ—Л—Е —Б –њ—А—Г—А–Є–≥–Є–љ–Њ–Ј–љ–Њ–є —Д–Њ—А–Љ–Њ–є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –љ–µ—А–µ–і–Ї–Њ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –њ–∞—В–Њ–ї–Њ–≥–Є—П –ґ–µ–ї—Г–і–Њ—З–љ–Њ––Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ (–і–Є—Б–Ї–Є–љ–µ–Ј–Є—П –ґ–µ–ї–µ–Ј–љ–Њ–≥–Њ –њ—Г–Ј—Л—А—П, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–µ –≥–∞—Б—В—А–Є—В—Л –Є –Ї–Њ–ї–Є—В—Л, –і–Є—Б–±–∞–Ї—В–µ—А–Є–Њ–Ј—Л –Є —В.–і.) (—А–Є—Б. 7).
–Ш—Б—Е–Њ–і—П –Є–Ј –≤—Л—И–µ—Б–Ї–∞–Ј–∞–љ–љ–Њ–≥–Њ, —Б—А–µ–і–Є –≤—Б–µ—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Д–Њ—А–Љ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –Ї–∞–Ї –љ–∞–Є–±–Њ–ї–µ–µ —Б–ї–Њ–ґ–љ—Л–µ –≤ —В–µ—А–∞–њ–Є–Є –Є –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —Е–Њ—В–µ–ї–Њ—Б—М –±—Л –Њ—В–Љ–µ—В–Є—В—М 3 —Д–Њ—А–Љ—Л: —Н—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ—Г—О —Б –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–µ–є, –ї–Є—Е–µ–љ–Њ–Є–і–љ—Г—О –Є –њ—А—Г—А–Є–≥–Є–љ–Њ–Ј–љ—Г—О, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е —Н—А–Є—В–µ–Љ–∞—В–Њ–Ј–љ–Њ–—Б–Ї–≤–∞–Љ–Њ–Ј–љ–∞—П —Д–Њ—А–Љ–∞ —Б –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є–µ–є –≤—Б—В—А–µ—З–∞–µ—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ —Г –і–µ—В–µ–є –Є –≤ –њ–Њ–ї–Њ–≤–Є–љ–µ —Б–ї—Г—З–∞–µ–≤ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –і—А—Г–≥–Є–Љ–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ–Є —Б–Њ—Б—В–Њ—П–љ–Є—П–Љ–Є.
–Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞. –£—З–Є—В—Л–≤–∞—П —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –і–∞–љ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –µ—Й–µ –≤ 1977 –≥. J.M. Hanfin –Є W.C. Lobitz –±—Л–ї–Є –њ—А–µ–і–њ—А–Є–љ—П—В—Л –њ–Њ–њ—Л—В–Ї–Є –≤–≤–µ—Б—В–Є –Ї—А–Є—В–µ—А–Є–Є –і–ї—П –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –і–Є–∞–≥–љ–Њ–Ј–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ [15]. –°–Њ–≤—А–µ–Љ–µ–љ–љ–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –љ–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М –Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В—Б—П –љ–∞ –Ї—А–Є—В–µ—А–Є—П—Е J.M. Hanifin –Є Rajka, –Ї–Њ—В–Њ—А—Л–µ –±—Л–ї–Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –љ–∞ ISAD (–Ш–љ—В–µ—А–љ–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–Љ —Б–Є–Љ–њ–Њ–Ј–Є—Г–Љ–µ –њ–Њ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–Љ—Г –і–µ—А–Љ–∞—В–Є—В—Г) –≤ 1979 –≥. [16].
–Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ Hanifin –Є Rajka –±–∞–Ј–Є—А—Г–µ—В—Б—П –љ–∞ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–Є –±–Њ–ї—М—И–Є—Е –Є –Љ–∞–ї—Л—Е –Ї—А–Є—В–µ—А–Є–µ–≤. –С–Њ–ї—М—И–Є–µ –Ї—А–Є—В–µ—А–Є–Є –≤–Ї–ї—О—З–∞—О—В –≤ —Б–µ–±—П: –Ј—Г–і, —В–Є–њ–Є—З–љ—Г—О –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О –Ї–∞—А—В–Є–љ—Г –љ–∞ –Є–Ј–ї—О–±–ї–µ–љ–љ—Л—Е –Љ–µ—Б—В–∞—Е (—Д–ї–µ–Ї—Б—Г—А–∞–ї—М–љ–∞—П –ї–Є—Е–µ–љ–Є—Д–Є–Ї–∞—Ж–Є—П —Г –≤–Ј—А–Њ—Б–ї—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є –њ–Њ—А–∞–ґ–µ–љ–Є–µ –ї–Є—Ж–∞ –Є —А–∞–Ј–≥–Є–±–∞—В–µ–ї—М–љ—Л—Е –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–µ–є –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є —Г –і–µ—В–µ–є), —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ —В–µ—З–µ–љ–Є–µ, –љ–∞–ї–Є—З–Є–µ –і—А—Г–≥–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –∞—В–Њ–њ–Є–Є –Є–ї–Є —Б–µ–Љ–µ–є–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ч—Г–і —Б—А–µ–і–Є –±–Њ–ї—М—И–Є—Е –Ї—А–Є—В–µ—А–Є–µ–≤ —П–≤–ї—П–µ—В—Б—П –Њ–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ (–љ–Њ –љ–µ —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–Љ!) –њ—А–Њ—П–≤–ї–µ–љ–Є–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П! –Ь–∞–ї—Л–µ –Ї—А–Є—В–µ—А–Є–Є –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л –Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1. –Ф–Є–∞–≥–љ–Њ–Ј –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П –њ—А–Є –љ–∞–ї–Є—З–Є–Є –љ–µ –Љ–µ–љ–µ–µ 3 –±–Њ–ї—М—И–Є—Е –Є –љ–µ –Љ–µ–љ–µ–µ 3 –Љ–∞–ї—Л—Е –Ї—А–Є—В–µ—А–Є–µ–≤.
–Т–µ–і–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ. –Ю–±—Й–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –і–ї—П –±–Њ–ї—М–љ–Њ–≥–Њ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ –≤–Ї–ї—О—З–∞—О—В –≤ —Б–µ–±—П: –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–µ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –Ї–Њ–љ—В–∞–Ї—В–∞ —Б —А–∞–Ј–і—А–∞–ґ–∞—О—Й–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є –≤–љ–µ—И–љ–µ–є —Б—А–µ–і—Л (–≤–Њ–і–∞, —Е–Њ–ї–Њ–і–љ—Л–є –≤–µ—В–µ—А, —Б—Г—Е–Њ–є –≤–Њ–Ј–і—Г—Е), –∞ —В–∞–Ї–ґ–µ –њ–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Ї–Њ–љ—В–∞–Ї—В–∞ —Б –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ–Є (–±—Л—В–Њ–≤–∞—П —Е–Є–Љ–Є—П, –∞—Н—А–Њ–∞–ї–ї–µ—А–≥–µ–љ—Л, –њ–Є—Й–µ–≤—Л–µ –Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —А–∞–Ј–і—А–∞–ґ–Є—В–µ–ї–Є –Є —В.–і.)
–Ґ–µ—А–∞–њ–Є—П –≤–Ї–ї—О—З–∞–µ—В –≤ —Б–µ–±—П –Њ–±—Й–µ–µ –Є –љ–∞—А—Г–ґ–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ, –∞ —В–∞–Ї–ґ–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П –≤ –њ–µ—А–Є–Њ–і—Л —А–µ–Љ–Є—Б—Б–Є–Є (–њ–Њ–ї–љ–Њ–є –Є —З–∞—Б—В–Є—З–љ–Њ–є).
–Э–∞—А—Г–ґ–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –њ—А–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–є –і–µ—А–Љ–∞—В–Є—В–µ —П–≤–ї—П–µ—В—Б—П –Њ–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ –Є –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Ј–∞–≤–Є—Б–Є—В –Њ—В –Ї–ї–Є–љ–Є–Ї–Њ––Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ю—Б–љ–Њ–≤–љ—Л–Љ–Є –≥—А—Г–њ–њ–∞–Љ–Є —В–Њ–њ–Є—З–µ—Б–Ї–Є—Е —Б—А–µ–і—Б—В–≤, –њ—А–Є–Љ–µ–љ—П–µ–Љ—Л—Е –≤ —В–µ—А–∞–њ–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞, —П–≤–ї—П—О—В—Б—П: –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л (–Љ–Њ–љ–Њ–њ—А–µ–њ–∞—А–∞—В—Л –Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–µ —Б –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–Љ–Є –Є –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є—З–µ—Б–Ї–Є–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є), —В–Њ–њ–Є—З–µ—Б–Ї–Є–µ –Є–љ–≥–Є–±–Є—В–Њ—А—Л –Ї–∞–ї—М—Ж–µ–љ–µ–≤—А–Є–љ–∞, —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–µ —А–µ–і—Г—Ж–Є—А—Г—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л (–і–µ–≥–Њ—В—М, –љ–∞—Д—В–∞–ї–∞–љ—Б–Ї–∞—П –љ–µ—Д—В—М, –Є—Е—В–Є–Њ–ї, –Р–°–Ф 3 —Д—А–∞–Ї—Ж–Є—П), —А–µ–≥–µ–љ–µ—А–Є—А—Г—О—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞ (—Б –њ–∞–љ—В–Њ—В–µ–љ–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В–Њ–є, –Љ–µ—В–Є–ї—Г—А–∞—Ж–Є–ї–Њ–Љ, —Б–Њ–ї–Ї–Њ—Б–µ—А–Є–ї–Њ–Љ –Є —В.–і.), –∞ —В–∞–Ї–ґ–µ —Н–Љ–Њ–ї–µ–љ—В—Л – —Г–≤–ї–∞–ґ–љ—П—О—Й–Є–µ –Є —Б–Љ—П–≥—З–∞—О—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞.
–Ю–±—Й–∞—П —В–µ—А–∞–њ–Є—П –≤–Ї–ї—О—З–∞–µ—В –≤ —Б–µ–±—П –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л—Е –Є –і–µ—Б–µ–љ—Б–Є–±–Є–ї–Є–Ј–Є—А—Г—О—Й–Є—Е —Б—А–µ–і—Б—В–≤, —Б–µ–і–∞—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –±–Є–Њ–њ—А–µ–њ–∞—А–∞—В–Њ–≤ (—Д–µ—А–Љ–µ–љ—В–Њ–≤, –њ—А–Њ–±–Є–Њ—В–Є–Ї–Њ–≤, –њ—А–µ–±–Є–Њ—В–Є–Ї–Њ–≤), –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є – –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –Є –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ—Л—Е —Б—А–µ–і—Б—В–≤. –Т –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ—Л—Е —Б–ї—Г—З–∞—П—Е –њ—А–Є —В—П–ґ–µ–ї–Њ–Љ —В–µ—З–µ–љ–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ—А–Є–Љ–µ–љ—П—О—В –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Є –Є–Љ–Љ—Г–љ–Њ—Б—Г–њ—А–µ—Б—Б–Њ—А—Л.
–°—А–µ–і–Є —Б—А–µ–і—Б—В–≤ –Њ–±—Й–µ–є —В–µ—А–∞–њ–Є–Є, –љ–∞–Ј–љ–∞—З–µ–љ–љ—Л—Е –±–Њ–ї—М–љ—Л–Љ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ, –љ–∞–Є–±–Њ–ї—М—И–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ—О—В –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л [17,18]. –С–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –∞–Ї—В–Є–≤–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞, –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –≥–Є—Б—В–∞–Љ–Є–љ, –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Њ–њ—А–µ–і–µ–ї—П—О—В —А–∞–Ј–≤–Є—В–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –∞ —В–∞–Ї–ґ–µ —П–≤–ї—П—О—В—Б—П —Д–∞–Ї—В–Њ—А–Њ–Љ, –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—О—Й–Є–Љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ —В–µ—З–µ–љ–Є–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П. –Ь–µ—Е–∞–љ–Є–Ј–Љ –і–µ–є—Б—В–≤–Є—П –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В—Б—П –љ–∞ –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є–Є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –≥–Є—Б—В–∞–Љ–Є–љ–∞, –Ї–Њ—В–Њ—А—Л–є –≤—Л—Б–≤–Њ–±–Њ–ґ–і–∞–µ—В—Б—П –Є–Ј —В—Г—З–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –Є –±–∞–Ј–Њ—Д–Є–ї–Њ–≤ –≤–Њ –≤—А–µ–Љ—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є. –Э–∞—А—П–і—Г —Б –Њ—З–µ–≤–Є–і–љ—Л–Љ –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–Є–µ–Љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –і–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—А–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є—Е —Б–Њ—Б—В–Њ—П–љ–Є—П—Е –љ–∞–Ї–Њ–њ–ї–µ–љ –Њ–≥—А–Њ–Љ–љ—Л–є –Њ–њ—Л—В –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –≤ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є –Љ–µ–і–Є—Ж–Є–љ–µ. –Т–Њ –≤—Б–µ–Љ –Љ–Є—А–µ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л —П–≤–ї—П—О—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –Є—Б–њ–Њ–ї—М–Ј—Г–µ–Љ—Л–Љ–Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є –і–ї—П –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е —Б –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ.
–Т—Б–µ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –њ–Њ–і—А–∞–Ј–і–µ–ї—П—О—В –љ–∞ 3 –≥—А—Г–њ–њ—Л:
1) –Я—А–µ–њ–∞—А–∞—В—Л 1––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П (—Е–ї–Њ—А–Њ–њ–Є—А–∞–Љ–Є–љ; –Ї–ї–µ–Љ–∞—Б—В–Є–љ; –і–Є—Д–µ–љ–≥–Є–і—А–∞–Љ–Є–љ –Є —В.–і.) –Њ–±–ї–∞–і–∞—О—В –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –Є –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Є–Ј –љ–Є—Е –њ—А–Њ–љ–Є–Ї–∞—О—В —З–µ—А–µ–Ј –≥–µ–Љ–∞—В–Њ—Н–љ—Ж–µ—Д–∞–ї–Є—З–µ—Б–Ї–Є–є –±–∞—А—М–µ—А, —З–µ–Љ –Є –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В—Б—П —Б–µ–і–∞—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В. –Ф–∞–љ–љ–∞—П –≥—А—Г–њ–њ–∞ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —И–Є—А–Њ–Ї–Њ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –љ–∞ –љ–∞—З–∞–ї—М–љ–Њ–Љ —Н—В–∞–њ–µ –ї–µ—З–µ–љ–Є—П, –Њ—Б–Њ–±–µ–љ–љ–Њ —Г –±–Њ–ї—М–љ—Л—Е –≤ —Б—В–∞–і–Є–Є –Њ–±–Њ—Б—В—А–µ–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Њ–і–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –љ–µ –і–Њ–ї–ґ–љ–∞ –њ—А–µ–≤—Л—И–∞—В—М 7–10 –і–љ–µ–є, —В.–Ї. –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —А–∞–Ј–≤–Є—В–Є–µ —В–∞—Е–Є—Д–Є–ї–∞–Ї—Б–Є–Є – —Б–љ–Є–ґ–µ–љ–Є—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є —А–∞–Ј–≤–Є—В–Є—П —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –Ї –њ—А–µ–њ–∞—А–∞—В—Г –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–µ–Љ–µ. –Я—А–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–Љ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–Љ –і–µ—А–Љ–∞—В–Є—В–µ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –љ–∞—З–Є–љ–∞—В—М —Б –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–≥–Њ –≤–µ–і–µ–љ–Є—П –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ 1––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П (–≤/–≤ –Є–ї–Є –≤/–Љ), –∞ –і–∞–ї–µ–µ –њ–µ—А–µ—Е–Њ–і–Є—В—М –љ–∞ –њ–µ—А–Њ—А–∞–ї—М–љ—Л–є –њ—А–Є–µ–Љ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ —Б –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ–є –Ј–∞–Љ–µ–љ–Њ–є –Њ–і–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –љ–∞ –і—А—Г–≥–Њ–є –≤ –њ—А–µ–і–µ–ї–∞—Е –≥—А—Г–њ–њ—Л. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ –њ—А–Є –њ—А–Є–µ–Љ–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ 1––є –≥—А—Г–њ–њ—Л –Њ—Б–љ–Њ–≤–љ—Л–Љ –њ–Њ–±–Њ—З–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ —П–≤–ї—П–µ—В—Б—П —Б–µ–і–∞—Ж–Є—П, —Г –±–Њ–ї—М–љ—Л—Е —Б –Њ–±–Њ—Б—В—А–µ–љ–Є–µ–Љ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –Є —Б–Є–ї—М–љ—Л–Љ –Ј—Г–і–Њ–Љ –і–∞–љ–љ–Њ–µ —Б–≤–Њ–є—Б—В–≤–Њ —П–≤–ї—П–µ—В—Б—П –ґ–µ–ї–∞—В–µ–ї—М–љ—Л–Љ (–Њ—Б–Њ–±–µ–љ–љ–Њ –≤ —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є —П–≤–ї—П–ї–Є—Б—М –њ—Б–Є—Е–Њ—Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ —А–∞–Ј–і—А–∞–ґ–Є—В–µ–ї–Є). –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤ –њ–µ–і–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В –°—Г–њ—А–∞—Б—В–Є–љ® (—Е–ї–Њ—А–Њ–њ–Є—А–∞–Љ–Є–љ), –і–Њ—Б—В–Њ–Є–љ—Б—В–≤–∞–Љ–Є –Ї–Њ—В–Њ—А–Њ–≥–Њ —П–≤–ї—П–µ—В—Б—П –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –µ–≥–Њ —Г –і–µ—В–µ–є —Б –Љ–µ—Б—П—З–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, –∞ —В–∞–Ї–ґ–µ –љ–∞–ї–Є—З–Є–µ –∞–Љ–њ—Г–ї–Є—А–Њ–≤–∞–љ–љ—Л—Е —Д–Њ—А–Љ –њ—А–µ–њ–∞—А–∞—В–∞, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –њ—А–µ–њ–∞—А–∞—В –њ—А–Є –Њ–±–Њ—Б—В—А–µ–љ–Є–Є.
2) –Р–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л 2––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –±–Њ–ї—М—И–µ–є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М—О, –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Љ–µ–љ—М—И–Є–Љ —Б–µ–і–∞—В–Є–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ –Є–ї–Є –µ–≥–Њ –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ, –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –≤ —В–µ—З–µ–љ–Є–µ 24 —З, –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –њ—А–Є–≤—Л–Ї–∞–љ–Є—П –њ—А–Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є.
3) –Р–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л 3––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П – –Љ–µ—В–∞–±–Њ–ї–Є—В—Л –њ—А–µ–њ–∞—А–∞—В–Њ–≤ 2––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П, –Њ–±–ї–∞–і–∞—О—В –≤—Б–µ–Љ–Є –Є—Е –і–Њ—Б—В–Њ–Є–љ—Б—В–≤–∞–Љ–Є, –ї–Є—И–µ–љ—Л –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е –і–µ–є—Б—В–≤–Є–є, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –±—Л—В—М —Б–≤—П–Ј–∞–љ—Л —Б –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ–Љ –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ –Є—Б—Е–Њ–і–љ–Њ–≥–Њ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Є—А—Г–µ–Љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞. –Я—А–Є–µ–Љ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ 3––µ–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П —З–µ—В–Ї–Њ –і–Њ–Ј–Є—А—Г–µ—В—Б—П –Є –љ–∞–њ—А—П–Љ—Г—О –љ–µ —Б–≤—П–Ј–∞–љ —Б –њ–µ—З–µ–љ–Њ—З–љ—Л–Љ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ–Њ–Љ.
–Р–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л 2––≥–Њ –Є 3––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є–є —П–≤–ї—П—О—В—Б—П —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–Љ–Є –±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є –Э1–—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –Є –њ–Њ—Н—В–Њ–Љ—Г –Њ–±–ї–∞–і–∞—О—В –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ–Є –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞–Љ–Є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є 1––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П. –Э–Є–Ј–Ї–∞—П —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –њ—А–Њ–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П —З–µ—А–µ–Ј –≥–µ–Љ–∞—В–Њ—Н–љ—Ж–µ—Д–∞–ї–Є—З–µ—Б–Ї–Є–є –±–∞—А—М–µ—А –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–Љ–µ–љ—М—И–∞–µ—В —Б—В–µ–њ–µ–љ—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б–µ–і–∞—В–Є–≤–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –љ–Њ–≤—Л—Е –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —В–∞–Ї–ґ–µ –љ–µ –Њ–њ–Є—Б–∞–љ —Д–µ–љ–Њ–Љ–µ–љ —В–∞—Е–Є—Д–Є–ї–∞–Ї—Б–Є–Є –њ—А–Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ—Л—Е –Ї—Г—А—Б–∞—Е –ї–µ—З–µ–љ–Є—П, —З—В–Њ —П–≤–ї—П–µ—В—Б—П –Њ—З–µ–≤–Є–і–љ—Л–Љ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ–Љ –љ–Њ–≤—Л—Е H1––∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤.
–Ъ —З–Є—Б–ї—Г –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ–Њ—Б–ї–µ–і–љ–µ–є, 3––є –≥–µ–љ–µ—А–∞—Ж–Є–Є, –Њ—В–љ–Њ—Б–Є—В—Б—П –°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б® (–ї–µ–≤–Њ—Ж–µ—В–Є—А–Є–Ј–Є–љ). –Ы–µ–≤–Њ—Ж–µ—В–Є—А–Є–Ј–Є–љ —П–≤–ї—П–µ—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ, —Б–Є–љ—В–µ–Ј–Є—А–Њ–≤–∞–љ–љ—Л–Љ –≤ –њ–Њ—Б–ї–µ–і–љ–µ–µ –і–µ—Б—П—В–Є–ї–µ—В–Є–µ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –ї–∞–±–Њ—А–∞—В–Њ—А–Є—П–Љ–Є. –Я—А–µ–њ–∞—А–∞—В –±–ї–Њ–Ї–Є—А—Г–µ—В –Э1––≥–Є—Б—В–∞–Љ–Є–љ–Њ–≤—Л–µ —А–µ—Ж–µ–њ—В–Њ—А—Л, —Б—А–Њ–і—Б—В–≤–Њ –Ї –Ї–Њ—В–Њ—А—Л–Љ —Г –љ–µ–≥–Њ –≤ 2 —А–∞–Ј–∞ –≤—Л—И–µ, —З–µ–Љ —Г —Ж–µ—В–Є—А–Є–Ј–Є–љ–∞, –њ—А–µ–і—Г–њ—А–µ–ґ–і–∞–µ—В —А–∞–Ј–≤–Є—В–Є–µ –Є –Њ–±–ї–µ–≥—З–∞–µ—В —В–µ—З–µ–љ–Є–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є, –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –∞–љ—В–Є—Н–Ї—Б—Б—Г–і–∞—В–Є–≤–љ–Њ–µ, –њ—А–Њ—В–Є–≤–Њ–Ј—Г–і–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ. –Я—А–µ–њ–∞—А–∞—В –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –∞–љ—В–Є—Е–Њ–ї–Є–љ–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –∞–љ—В–Є—Б–µ—А–Њ—В–Њ–љ–Є–љ–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞; –≤ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –і–Њ–Ј–∞—Е –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В —Б–µ–і–∞—В–Є–≤–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П. –Я—А–µ–њ–∞—А–∞—В –Љ–Њ–ґ–љ–Њ –љ–∞–Ј–љ–∞—З–∞—В—М –і–ї–Є—В–µ–ї—М–љ–Њ – –і–Њ 18 –Љ–µ—Б. –†–∞–Ј—А–µ—И–µ–љ –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О —Г –і–µ—В–µ–є —Б—В–∞—А—И–µ 6 –ї–µ—В.
–Я—А–µ–њ–∞—А–∞—В –≤—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –≤ –≤–Є–і–µ —В–∞–±–ї–µ—В–Њ–Ї (1 —В–∞–±–ї–µ—В–Ї–∞ – 5 –Љ–≥ –ї–µ–≤–Њ—Ж–µ—В–Є—А–Є–Ј–Є–љ–∞ –≥–Є–і—А–Њ—Е–ї–Њ—А–Є–і–∞ (—В–∞–±–ї–µ—В–Ї–Є вДЦ 7, 14, 10) –Є –Ї–∞–њ–µ–ї—М (—Д–ї–∞–Ї–Њ–љ –Ї–Њ—А–Є—З–љ–µ–≤–Њ–≥–Њ —Б—В–µ–Ї–ї–∞ —Б –Ї–∞–њ–µ–ї—М–љ–Є—Ж–µ–є, —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–є –Ј–∞—Й–Є—В–Њ–є –Њ—В –≤—Б–Ї—А—Л–≤–∞–љ–Є—П –і–µ—В—М–Љ–Є –Є –Ї–Њ–љ—В—А–Њ–ї–µ–Љ –њ–µ—А–≤–Њ–≥–Њ –≤—Б–Ї—А—Л—В–Є—П; –≤ 1 –Љ–ї —А–∞—Б—В–≤–Њ—А–∞ —Б–Њ–і–µ—А–ґ–Є—В—Б—П 5 –Љ–≥ –ї–µ–≤–Њ—Ж–µ—В–Є—А–Є–Ј–Є–љ–∞; 1 —Д–ї–∞–Ї–Њ–љ —Б–Њ–і–µ—А–ґ–Є—В 20 –Љ–ї —А–∞—Б—В–≤–Њ—А–∞). –†–µ–Ї–Њ–Љ–µ–љ–і—Г–µ–Љ–∞—П –і–Њ–Ј–∞ –і–µ—В—П–Љ —Б—В–∞—А—И–µ 6 –ї–µ—В –Є –≤–Ј—А–Њ—Б–ї—Л–Љ – 5 –Љ–≥ (1 —В–∞–±–ї–µ—В–Ї–Є)/—Б—Г—В. –°—Г—В–Њ—З–љ—Г—О –і–Њ–Ј—Г —Б–ї–µ–і—Г–µ—В –њ—А–Є–љ–Є–Љ–∞—В—М –Ј–∞ 1 –њ—А–Є–µ–Љ.
–Я—А–µ–њ–∞—А–∞—В –°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б® –љ–∞–Ј–љ–∞—З–∞—О—В –і–ї—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Ї—А—Г–≥–ї–Њ–≥–Њ–і–Є—З–љ–Њ–≥–Њ –Є —Б–µ–Ј–Њ–љ–љ–Њ–≥–Њ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —А–Є–љ–Є—В–∞ –Є –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В–∞ (–Ј—Г–і, —З–Є—Е–∞–љ—М–µ, —А–Є–љ–Њ—А–µ—П, —Б–ї–µ–Ј–Њ—В–µ—З–µ–љ–Є–µ, –≥–Є–њ–µ—А–µ–Љ–Є—П –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤—Л); —Б–µ–љ–љ–Њ–є –ї–Є—Е–Њ—А–∞–і–Ї–Є (–њ–Њ–ї–ї–Є–љ–Њ–Ј); –Ї—А–∞–њ–Є–≤–љ–Є—Ж—Л, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Є–і–Є–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –Ї—А–∞–њ–Є–≤–љ–Є—Ж—Л; –Њ—В–µ–Ї–∞ –Ъ–≤–Є–љ–Ї–µ; –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –Є –і—А—Г–≥–Є—Е –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –і–µ—А–Љ–∞—В–Њ–Ј–Њ–≤, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є—Е—Б—П –Ј—Г–і–Њ–Љ –Є –≤—Л—Б—Л–њ–∞–љ–Є—П–Љ–Є. –Я—А–µ–њ–∞—А–∞—В –°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б® —П–≤–ї—П–µ—В—Б—П —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ –Є –±–µ–Ј–Њ–њ–∞—Б–љ—Л–Љ –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –њ—А–Њ—В–Є–≤–Њ–∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ —Б—А–µ–і—Б—В–≤–Њ–Љ [20,21].
–°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б® – –њ—А–µ–њ–∞—А–∞—В –≤—Л–±–Њ—А–∞ —Г –±–Њ–ї—М–љ—Л—Е —Б–Њ —Б—А–µ–і–љ–Є–Љ –Є —В—П–ґ–µ–ї—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –і–µ—А–Љ–∞—В–Є—В–∞, —В. –Ї. —Г –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ:
– –Ј—Г–і –Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Њ—В–ї–Є—З–∞—О—В—Б—П –і–ї–Є—В–µ–ї—М–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –Є –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—О—В –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —В–∞–Ї–Є—Е –љ–µ–±–µ–Ј–Њ–њ–∞—Б–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —Б—А–µ–і—Б—В–≤, –Ї–∞–Ї –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л 1––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П, –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ (–Ї–∞–Ї –љ–∞—А—Г–ґ–љ–Њ, —В–∞–Ї –Є –≤–љ—Г—В—А—М);
– –љ–∞–ї–Є—З–Є–µ –њ–Њ–ї–Є–≤–∞–ї–µ–љ—В–љ–Њ–є —Б–µ–љ—Б–Є–±–Є–ї–Є–Ј–∞—Ж–Є–Є –љ–µ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –±—Л—Б—В—А–Њ –Є—Б–Ї–ї—О—З–Є—В—М –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ —А–∞–Ј–і—А–∞–ґ–∞—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤;
– –љ–µ—А–µ–і–Ї–Њ —В—А–µ–±—Г–µ—В—Б—П –њ—А–µ–≤–µ–љ—В–Є–≤–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ (–љ–∞–њ—А–Є–Љ–µ—А, –њ—А–Є –њ–Њ–ї–ї–Є–љ–Њ–Ј–∞—Е –≤ –њ–µ—А–Є–Њ–і —Ж–≤–µ—В–µ–љ–Є–є –Є —В.–і.);
– –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–є –Ї—Б–µ—А–Њ–Ј (—Б—Г—Е–Њ—Б—В—М), –љ–∞—А—Г—И–∞—О—Й–Є–є –±–∞—А—М–µ—А–љ—Л–µ —Б–≤–Њ–є—Б—В–≤–∞ –Ї–Њ–ґ–Є, —Б–Њ—Е—А–∞–љ—П–µ—В—Б—П –љ–∞ –≤—Б—О –ґ–Є–Ј–љ—М –Є —П–≤–ї—П–µ—В—Б—П –њ—А–µ–і–њ–Њ—Б—Л–ї–Ї–Њ–є –њ–Њ–і–і–µ—А–ґ–∞–љ–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П;
– –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В —Б–µ–і–∞—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–Є –њ—А–Є–µ–Љ–µ –°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б–∞®, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є–є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –њ—А–µ–њ–∞—А–∞—В —Г —И–Ї–Њ–ї—М–љ–Є–Ї–Њ–≤ –Є —А–∞–±–Њ—В–∞—О—Й–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤;
– –њ—А–µ–њ–∞—А–∞—В –Њ–±–ї–∞–і–∞–µ—В –±—Л—Б—В—А—Л–Љ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ, —Г–і–Њ–±–µ–љ –≤ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є, –Є–Љ–µ–µ—В —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —Д–Њ—А–Љ—Л.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л —П–≤–ї—П—О—В—Б—П –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є –њ—А–Њ—В–Є–≤–Њ–∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є –≤ —В–µ—А–∞–њ–Є–Є –±–Њ–ї—М–љ—Л—Е –∞—В–Њ–њ–Є—З–µ—Б–Ї–Є–Љ –і–µ—А–Љ–∞—В–Є—В–Њ–Љ. –°—В—Г–њ–µ–љ—З–∞—В–∞—П —Б—Е–µ–Љ–∞ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Э1-–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –≥–Є—Б—В–∞–Љ–Є–љ–∞ —Б –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ 1––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П (–°—Г–њ—А–∞—Б—В–Є–љ®) –Є –і–∞–ї—М–љ–µ–є—И–Є–Љ –њ–µ—А–µ—Е–Њ–і–Њ–Љ –љ–∞ –і–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ 3––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П (–°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б®), –љ–µ –Њ–±–ї–∞–і–∞—О—Й–Є—Е —Б–µ–і–∞—В–Є–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ, —П–≤–ї—П–µ—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–њ—А–∞–≤–і–∞–љ–љ—Л–Љ –Є –±–µ–Ј–Њ–њ–∞—Б–љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ –ї–µ—З–µ–љ–Є—П —В—П–ґ–µ–ї—Л—Е —Д–Њ—А–Љ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞. –°—А–µ–і–Є –њ—А–µ–њ–∞—А–∞—В–Њ–≤ 3––≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П –≤ –ї–µ—З–µ–љ–Є–Є –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ –°—Г–њ—А–∞—Б—В–Є–љ–µ–Ї—Б® —П–≤–ї—П–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ –Ї–∞–Ї –њ–Њ —Е–Є–Љ–Є—З–µ—Б–Ї–Њ–Љ—Г —Б—В—А–Њ–µ–љ–Є—О, —В–∞–Ї –Є –њ–Њ —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–Љ—Г –њ–Њ–і—Е–Њ–і—Г –Ї –Ї—Г—А—Б—Г –ї–µ—З–µ–љ–Є—П.
![–Ґ–∞–±–ї–Є—Ж–∞ 1. –Ь–∞–ї—Л–µ (–і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ) –Ї—А–Є—В–µ—А–Є–Є Hanifin –Є Rajka [J.M. Hanifin, Seoul, 2011]](/data/articles/Image/t21/n2/108-8.gif)
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –°–Љ–Є—А–љ–Њ–≤–∞ –У.–Ш. –°–Њ–≤—А–µ–Љ–µ–љ–љ–∞—П –Ї–Њ–љ—Ж–µ–њ—Ж–Є—П –ї–µ—З–µ–љ–Є—П –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—А–Љ–∞—В–Є—В–∞ —Г –і–µ—В–µ–є. ––Ь., 2006. – 130 —Б.
2. –Ф–µ—В–Є –≤ –†–Њ—Б—Б–Є–Є. 2009: –°—В–∞—В. —Б–±./ –Ѓ–Э–Ш–°–Х–§, –†–Њ—Б—Б—В–∞—В. – –Ь.: –Ш–Ш–¶ «–°—В–∞—В–Є—Б—В–Є–Ї–∞ –†–Њ—Б—Б–Є–Є», 2009. – –°. 121.
3. –Ъ—Г–±–∞–љ–Њ–≤–∞ –Р.–Р. –Р–љ–∞–ї–Є–Ј —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є –Є –і–Є–љ–∞–Љ–Є–Ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є, –њ–µ—А–µ–і–∞–≤–∞–µ–Љ—Л–Љ–Є –њ–Њ–ї–Њ–≤—Л–Љ –њ—Г—В–µ–Љ, –±–Њ–ї–µ–Ј–љ—П–Љ–Є –Ї–Њ–ґ–Є –Є –њ–Њ–і–Ї–Њ–ґ–љ–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Є –љ–∞—Б–µ–ї–µ–љ–Є—П –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є –њ–Њ –і–∞–љ–љ—Л–Љ –Њ—Д–Є—Ж–Є–∞–ї—М–љ–Њ–є –≥–Њ—Б—Г–і–∞—А—Б—В–≤–µ–љ–љ–Њ–є —Б—В–∞—В–Є—Б—В–Є–Ї–Є // –Т–µ—Б—В–љ. –і–µ—А–Љ–∞—В–Њ–ї. –Є –≤–µ–љ–µ—А–Њ–ї. – 2008. – вДЦ 5. – –°. 8–18.
4. –Ъ—Г–±–∞–љ–Њ–≤–∞ –Р.–Р., –Ы–µ—Б–љ–∞—П –Ш.–Э., –Ъ—Г–±–∞–љ–Њ–≤ –Р.–Р. –Є –і—А. –Р–љ–∞–ї–Є–Ј —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є –њ–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є, –њ–µ—А–µ–і–∞–≤–∞–µ–Љ—Л–Љ–Є –њ–Њ–ї–Њ–≤—Л–Љ –њ—Г—В–µ–Љ, –Є –і–µ—А–Љ–∞—В–Њ–Ј–∞–Љ–Є –љ–∞ —В–µ—А—А–Є—В–Њ—А–Є–Є –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є // –Т–µ—Б—В–љ. –і–µ—А–Љ–∞—В–Њ–ї. –Є –≤–µ–љ–µ—А–Њ–ї. – 2010. – вДЦ 5. – –°. 4–21.
5. Colloff M.J. Exposure to house dust mites in houses of people with atopic dermatitis // Br. J. Dermatol. 1992. Vol. 127. P. 322–327.
6. Taieb A. Hypothesis: from epidermal barrier dysfunction to atopic disorders // Contact. Dermatitis. 1999. Vol. 41. P. 177–180.
7. –°—Г–≤–Њ—А–Њ–≤–∞ –Ъ.–Э., –Ъ—Г–Ї–ї–Є–љ –Т.–Ґ., –†—Г–Ї–∞–≤–Є—И–љ–Є–Ї–Њ–≤–∞ –Т.–Ь. –Ф–µ—В—Б–Ї–∞—П –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–Є—П. – –Ъ–∞–Ј–∞–љ—М, 1996. – 439 —Б.
8. Brocq L. Importance de plus en plus grande de la vie sedentaire et du desequi–iibrenerveuxdans la pathologiecutanee // Medecine. 1923.
9. Besnier E. Premiere note et observations preliminares pour servir introduction a Petude des prurigodiathesiques // Ann. de Dermatolet. Syphil. 1892. Vol. 23. P. 634–648.
10. Coca A., Cooke R. On the classification of the phenomena of hypersensitiveness // J. Immunol. 1923. Vol. 8. P. 163–182.
11. Sandford A.J., Shirakawa T., Moffatt M.F. et al. Location of atopy and beta subunit of high affinity (Fc epsilon RI) on chromosome 11q. // Lancet. 1993. Vol. 341. P. 332–334.
12. –У–Њ—А–ї–∞–љ–Њ–≤ –Ш.–Р. –Ф–µ—В—Б–Ї–∞—П –і–µ—А–Љ–∞—В–Њ–≤–µ–љ–µ—А–Њ–ї–Њ–≥–Є—П. – –Ь.: –Р–Ї–∞–і–µ–Љ–Є—П, 2012 .– 352 —Б.
13. Imahara S.D., O’Keefe G.E. Genetic determinants of the inflammatory response// Curr. Opin. Crit. Care. 2004. Vol. 10, вДЦ 5. –†. 318–324.
14. –≠—А–љ–∞–љ–і–µ—Б –Х. –°—Г—Е–∞—П –Ї–Њ–ґ–∞. – –Ь.: –Ъ–Њ—Б–Љ–µ—В–Є–Ї–∞ –Є –Љ–µ–і–Є—Ж–Є–љ–∞, 2012.
13. O’Regan G.M., Sandilands, McLean W.N., Irvine A. Filaggrin in atopic dermatitis. //J Allergy ClinImmunol. 2008. Vol. 122 (4). P. 689–693.
14. Osawa R., Akiyama M., Shimizu H. Filaggrin gene defects and the risk of developing allergic disorders // Allergol. Int. 2011. Vol. 60 (1). P. 1–9.
15. Hanfin J.M., Lobitz W.C. Newer conceptsin atopic dermatitis // Arch. Dermatol. 1977. Vol. 113. P. 663–670.
16. Hanfin J.M., Rajka. Guidelines for diagnosis of atopic dermatitis // ISAD. 1979.
17. –°–Љ–Є—А–љ–Њ–≤–∞ –У.–Ш. –Р–ї–ї–µ—А–≥–Њ–і–µ—А–Љ–∞—В–Њ–Ј—Л —Г –і–µ—В–µ–є. – –Ь.: –С–£–Ъ, 1998. – 300 —Б.
18. –•–∞–Є—В–Њ–≤ –†.–Ь., –Ъ—Г–±–∞–љ–Њ–≤–∞ –Р.–Р. –Р—В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–µ—А–Љ–∞—В–Є—В: —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –і–ї—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –≤—А–∞—З–µ–є // –†–Њ—Б—Б–Є–є—Б–Ї–Є–є –љ–∞—Ж–Є–Њ–љ–∞–ї—М–љ—Л–є —Б–Њ–≥–ї–∞—Б–Є—В–µ–ї—М–љ—Л–є –і–Њ–Ї—Г–Љ–µ–љ—В –њ–Њ –∞—В–Њ–њ–Є—З–µ—Б–Ї–Њ–Љ—Г –і–µ—А–Љ–∞—В–Є—В—Г. – –Ь.: –§–∞—А–Љ–∞–Ї—Г—Б–Я—А–Є–љ—В, 2002. –192 —Б.
19. Buck L. Cetirizine and Levocetirizine Use in Children // Pediatr.Pharm. 2010. Vol. 16. P. 225–234.
20. Potter P. Pediatric Levocetirizine Study Group. Efficacy and safety of levocetirizine on symptoms and health–related quality of life of children with perennial allergic rhinitis: a double–blind, placebo–controlled randomized clinical trial // Ann. Allergy, Asthma and Immunolog. 2005. Vol. 95. P. 175–180.
21. Simons F. Early Prevention of Asthma in Atopic Children Study Group. Safety of levocetirizine treatment in young atopic children: an 18–month study // Pediatr. Allergy and Immunolog. 2007. Vol. 18. P. 535–542.











