Таким образом, согласно современным представлениям, ПД – это полиэтиологическое заболевание, в патогенезе которого существенную роль играют не только непосредственно повреждающие, но и предрасполагающие факторы. Среди этиологических факторов выделяют механические (трение, повышенная влажность), химические (ферменты кала и бактерий, продукты расщепления мочевины) и микробные. К предрасполагающим факторам относят возрастные анатомо–физиологические и конституциональные особенности различных органов и систем, в первую очередь кожных покровов. Так, тонкий слой эпидермиса, его повышенная влажность, слабая соединительнотканная связь эпидермиса и дермы, недостаточная функция потовых желез, при высоком уровне васкуляризации кожных покровов определяют у детей раннего возраста легкую ранимость кожи и способствуют очень быстрому развитию в ней воспалительных изменений. Провоцирующими факторами при этом могут быть как сопутствующие заболевания (диарейный синдром, иммунодефициты, атопический и себорейный дерматит и др.), так и нарушения гигиенического ухода за кожей (редкая смена подгузников, отказ от купания, нерациональная обработка кожи и т.д.). При этом преобладание и выраженность тех или иных этиологических, провоцирующих и предрасполагающих факторов, а также индивидуальные особенности ребенка (возраст, конституция, сопутствующая патология и др.) во многом влияют на особенности течения ПД и определяют необходимость дифференцированного подхода к выбору лечебно–профилактических мероприятий в каждом конкретном случае [2,8,13,14].
Согласно современными представлениям ПД – это циклический процесс, начальные этапы которого связаны с усилением повреждающего воздействия на кожу физических, химических и микробных факторов. При этом длительный контакт кожи с «мокрыми пеленками» приводит к повышению ее влажности. Это сопровождается возрастанием коэффициента трения, что обусловливает усиление механического ее повреждения. Возрастает проницаемость кожи и повышается чувствительность к другим повреждающим факторам (химическим, микробным) (рис. 1). Особое место среди них занимают энзимы кала (липаза, протеаза). Установлено, что неблагоприятное воздействие на кожу указанных пищеварительных ферментов связано с разрыхлением эпидермиса, соединительнотканного матрикса и увеличением проницаемости дермы. В тех случаях, когда имеет место длительный контакт кожи с каловыми массами (при дефектах ухода за ребенком), в результате повреждающего действия липазы и протеазы могут развиваться клинические проявления ПД. При этом неблагоприятное влияние пищеварительных энзимов может значительно возрасти, если на кожу одновременно воздействуют кал и моча. Оказалось, что при этом из мочевины мочи под действием уреазы, синтезируемой микробами кала, образуется аммиак. Возрастание концентрации аммиака приводит к повышению рН кожи, что, в свою очередь, способствует увеличению активности ферментов кала (протеаза и липаза) и их токсическому воздействию на кожу (рис. 2). Следует отметить, что повышение рН и влажности кожи способствуют также усиленному размножению на ее поверхности микроорганизмов (в частности, Candida albicans и Brevibacterium ammoniagenes). В результате этого воспаление кожи «под подгузником» дополнительно усиливается инфекционным компонентом, что не может не сказаться на степени ее выраженности и клинических проявлениях. При этом в зависимости от особенностей клинической манифестации ПД на практике принято выделять три степени тяжести заболевания – легкую, среднюю и тяжелую.
Легкая степень ПД характеризуется легкой гиперемией и/или единичными элементами мелкой макуло–папулезной сыпи. Следует отметить, что воспалительные изменения при этом носят ограниченный характер и локализованы преимущественно в области промежности (вокруг естественных отверстий), а также в области ягодиц и верхней трети бедер.
ПД средней степени проявляется выраженной гиперемией, локализованной инфильтрацией в местах максимального повреждения, а также распространенной папулезной сыпью. Реже отмечаются единичные пустулы и эрозии. Следует отметить, что на этой стадии развития заболевания возрастает роль микробного воспаления. Дальнейшее распространение воспаления и развитие деструктивных изменений в виде эрозий и значительной мацерации кожи является базой для метаболических и инфекционных осложнений. Опасность трансформации легкой в средне–тяжелую и тяжелую формы ПД наиболее велика у детей с неблагоприятным преморбидным фоном (диарейный синдром, грибковая инфекция, дефицит витаминов – особенно группы В, микроэлементов – цинк), а также у пациентов с аллергическим и/или себорейным дерматитом.
Установлено, что при неосложненных формах ПД своевременное устранение провоцирующих факторов и нормализации ухода за кожей с использованием адекватных дермато–репаративных препаратов позволяет добиться быстрого регресса клинических проявлений ПД. При этом в качестве топических средств, способствующих быстрому заживлению и восстановлению защитных свойств кожи, в последние годы с успехом применяется Бепантен.
Действующим веществом Бепантена является декспантенол – провитамин пантотеновой кислоты (синоним – витамин В5). Известно, что витамин В5 является составной частью коэнзима А, участвующего во многих ферментативных реакциях аэробного метаболизма клеток. Коэнзим А при этом, выполняя функции промежуточного переносчика ацильных групп, способствует образованию ацетил–КоА с последующей инициацией эффективного окислительного расщепления углеводов и жирных кислот (цикл лимонной кислоты). Благодаря этому образуется АТФ и создаются мощные потоки высокоэнергетических электронов, поступающих в последующем в дыхательную цепь с образованием, в конечном итоге, большого количества молекул АТФ в процессе окислительного фосфорилирования [17]. Таким образом, декспантенол (витамин В5) является одним из обязательных компонентов, позволяющих нормально функционировать сложной системе клеточной биоэнергетики и метаболизма. При этом установлено, что при использовании Бепантена декспантенол, входящий в состав препарата, быстро превращается в клетках кожи в пантотеновую кислоту, которая играет важную роль как в нормальном функционировании, так и в заживлении поврежденных кожных покровов. Показано, что препарат усиливает метаболическую активность дерматоцитов, стимулируя процессы регенерации. Благодаря этому быстро восстанавливается поврежденный эпидермис и нормализуется его барьерная функция. Следует отметить, что данные, полученные в экспериментальных условиях, подтверждаются целым рядом клинических исследований [Н.А. Коровина и соавт., 2004; В.А. Ревякина, 2004; Ю.С. Акоев и соавт., 2005; G. Putet et al., 2004 и др.]. Результаты, полученные при этом, свидетельствуют о высокой клинической эффективности и переносимости Бепантена при лечении детей с ПД. Установлено, что в большинстве случаев уже на 2–3–и сутки терапии отмечалось уменьшение или исчезновение клинических проявлений ПД. Особо следует подчеркнуть, что среди исследуемых были не только дети грудного возраста, но и пациенты неонатального периода (как доношенные, так и недоношенные). При этом положительный эффект Бепантена отмечали как при использовании у новорожденных, так и у детей более старшего возраста.
При тяжелом ПД клинические проявления характеризуются распространенной (практически на всем протяжении «под подгузником») и/или выраженной гиперемией в сочетании с отечностью и более глубоким поражением кожи в виде распространенной везикуло–папулезной сыпи с одновременным наличием глубоких эрозий, мокнутия и изъязвлений. Следует отметить, что признаки инфильтративного, гранулематозного (ягодичная гранулема), а также глубокого зрозивно–язвенного воспаления кожи следует считать инфекционными осложнениями ПД. Неоднозначность причин и патогенеза тяжелых и осложненных форм ПД служит основанием для назначения комплексной местной терапии. В состав кремов, мазей и лосьонов входят антибиотики широкого спектра действия или с преимущественным действием на грамположительную флору (гентамицин, эритромицин), противогрибковые препараты (клотримазол и др.), в тяжелых случаях – глюкортикостероидные препараты. Комплексная местная терапия тяжелых и осложненных форм ПД предусматривает использование и препаратов, содержащих декспантенол (Бепантен и др.). При этом целесообразность назначения данных лекарственных средств обусловлена их дермато–репаративным и противовоспалительным эффектами, связанными с нормализацией метаболизма в клетках кожи, что ускоряет регенерацию кожных покровов.
Опыт работы с контингентом детей раннего возраста показывает, что практически у 40% пациентов имеет место очень быстрое ухудшение состояния кожи после появления первых легких признаков дерматита, если своевременно не устранены провоцирующие факторы и не проводится адекватный уход за кожей. У некоторых детей (до 15%) тяжелая форма дерматита развивается в течение 1–2 дней, имея при этом в дальнейшем склонность к рецидивам при малейших погрешностях в уходе и/или в случаях развития диареи. В то же время нельзя не отметить, что у ряда детей, даже при выраженных клинических проявлениях ПД, воспалительные изменения кожи быстро уменьшаются после обычных гигиенических мероприятий и своевременного начала использования дермарепаративных средств (Бепантен и др.).
Необходимо подчеркнуть, что при равнозначных условиях ухода степень тяжести и характер течения ПД во многом зависят от конституциональных особенностей и состояния иммунитета ребенка [9]. Так, детям с экссудативным типом конституции свойственна предрасположенность к длительному и рецидивирующему течению ПД. Тяжелые и осложненные его формы чаще встречаются у детей с признаками лимфатизма и транзиторной недостаточностью клеточного иммунитета. В то же время в патогенезе дерматита у детей с нервно–артритическим типом конституции доминируют, как известно, нарушения метаболизма, что также может быть причиной длительного воспаления, сопровождающегося зудом, экскориациями и присоединением вторичной инфекции.
Серьезным осложнением пеленочного дерматита могут быть различные формы гнойно–воспалительного процесса (абсцессы, инфильтраты, импетиго), нередко сопровождающиеся температурной реакцией, симптомами интоксикации, нарушением аппетита, сна, характера стула, гипотрофией. Наиболее частым возбудителем при этом является золотистый стафилококк. Кроме этого, во всех случаях осложненного пеленочного дерматита обнаруживают грибковую флору. Доминирующее кандидозное воспаление характеризуется яркой гиперемией кожи в области паховых складок, ягодиц, бедер, живота и гениталий. Появляются папулы, везикулы, которые быстро распространяются, образуя обширные области поражения. Следует отметить, что при этом возможно развитие эрозий и изъязвлений. Упорное, рецидивирующие течение ПД с выраженными проявлениями инфекционного компонента требует исключения иммунодефицитов, гиповитаминозов, недостаточности микроэлементов (в первую очередь цинка) и др. патологических состояний.
Профилактика ПД заключается в рациональном уходе за кожей ребенка. При этом адекватный уход включает: своевременный туалет кожи (удаление продуктов жизнедеятельности, подмывание, купание), использование исключительно адаптированных для детей раннего возраста средств ухода (моющих средств, кремов, лосьонов и др.), применение одноразовых, влагопоглощающих подгузников, достаточная частота их смены и др.
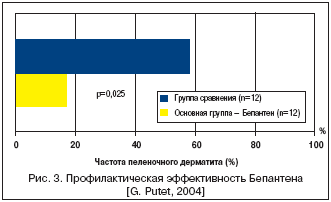
Для профилактики ПД очень важно соблюдать рекомендации по рациональному уходу за кожей. При этом особое значение имеет правильное подмывание и купание малыша. Обычно для этого достаточно использовать проточную воду, реже рекомендуют ванны с различными настоями из трав (если у малыша нет к ним аллергии). Мыло при купании целесообразно использовать не чаще 1 раза в 5–7 дней, в небольших количествах. При подмывании допустимо применять мыло только в тех случаях, когда имеется сильное загрязнение кожи каловыми массами. При этом следует использовать такие виды детского мыла, которые содержат «смягчающие» компоненты (оливковое масло, масло какао или пальмовое масло) и травяные экстракты (календула, ромашка, тысячелистник и др.). После мытья с мылом рекомендуется обработать кожу малыша специальным увлажняющим маслом, лосьоном (содержащими насыщенные жирные кислоты, а также травяные экстракты календулы, арники, ромашки). Хороший эффект при этом отмечен при использовании крема или мази на основе декспантенола (Бепантен и др.). Так, G. Putet et al. (2004) показали, что в целом при использовании у детей Бепантена риск развития ПД снижается в 1,84 раза. При этом особо отмечено, что при идентичном гигиеническом уходе за однояйцевыми близнецами, применение препарата позволило добиться более существенных результатов, снизив частоту развития ПД в 3,4 раза (рис. 3).
Особо следует отметить, что у детей раннего возраста недопустимо применение таких сортов мыла, которые содержат антисептические добавки, т.к. это может приводить к нарушению нормальной микрофлоры кожи и снижению ее защитных свойств. Если при подмывании и купании ребенка мыло используют часто, то кожа очень быстро становится сухой. Из–за этого кожные покровы становятся уязвимыми и легко повреждаются. Поэтому рациональный уход за кожей малыша обязательно включает использование увлажняющих кремов, лосьонов или масел. В тех случаях, когда на коже ребенка появляется раздражение, необходимо использовать также специальные мази. При этом для правильного ухода за кожей подходят кремы, лосьоны, мази, которые характеризуются не только увлажняющим, но и восстанавливающим эффектами (например, Бепантен).
Таким образом в основе эффективной профилактики ПД лежит рациональный уход за кожей (применение одноразовых подгузников, регулярная их смена, своевременное подмывание ребенка, купание, проведение воздушных ванн, применение протективных и дермато–репаративных средств (Бепантен), а также своевременное формирование у детей гигиенических навыков [2,3,11,13]. Учитывая это, предупреждение пеленочного дерматита во многом зависит от уровня гигиенической культуры родителей и других лиц, ухаживающих за детьми раннего возраста. Лечение ПД должно быть комплексным, включающим рациональный уход за ребенком, устранение этиологических и провоцирующих факторов, а также местную терапию, объем которой в каждом конкретном случае зависит от тяжести поражения и индивидуальных особенностей ребенка.


Литература
1. Белоусова Н. А., Горелов А. В., Семеновых Е. Г. Лечение пеленочного дерматита у новорожденных с применением мази Д–пантенол // Педиатрия 2002. № 4. с. 54.
2. Геппе Н.А., Белоусова Н.А., Коровина Н. А. и др. Современные аспекты ухода за ребенком раннего возраста с применением одноразовых подгузников. Союз педиатров России. 1998.
3. Новые разработки по уходу за кожей детей раннего возраста / Под. ред. проф. Н.А. Коровиной, проф. Г.В. Яцык. Союз педиатров России. М., 1998.
4. Граммер Л.К. Осложнения атопического дерматита В кн.: «Аллергические болезни (ред. Паттерсон Р.). М.: ГЭОТАР, 2000, с. 302.
5. Либерман Ф. Кроуфорд. Лечение больных аллергией. М.: Медицина, 1986. с.348.
6. Маланичева Т.Г., Глушко Н.И., Софронов В.В., Саломыков Д.В. Особенности течения и терапии атопического дерматита у детей с грибковой колонизацией кожных покровов // Педиатрия, 2003. №5. с. 70.
7. Нобл У.К. Микробиология кожи человека. Себорея и кандидоз. М.: Медицина, 1986. с. 316.
8. Попхристов П. Себорейная экзема. В кн: «Кожные болезни в детском возрасте». София: Медицина и физкультура, 1963. с. 723.
9. Руководство по детской дерматовенерологии. Скрипкин Ю.К., Зверькова Ф.А., Шарапова Г.Я., А.А. Студницин. Л.: Медицина, 1983. 480 с.
10. Чебуркин А.В., Вихирева З.Н. Предрасположенность к заболеваниям (диатезы), типы конституции и пограничные состояния у детей раннего возраста. Пособие для врачей. М.: РМАПО, 1996. 36 с.
11. Berg R.W. Etiologic factors in diaper dermatitis: A model for development of improved diapers. Pediatrician 1986, 14, suppl. 1: 27–33.
12. Boorgoon C. et al. Diaper dermatitis. Pediatr Clin Noth Amer 1961, 18: 835–856.
13. Jordan W.E., Lawson K.D., Berg R.W. et al. Diaper dermatitis: incidence and severity among a general populatiom. Pediatr Dermatol 1986, 3: 198.
14. Koblenzer P. Diaper dermatitis – an overview. Clin Pediatr 1973, 12: 386–392.
15. Leyden J. et al. Urinary ammonia and ammonia–producing microorganisms in infants with and without diaper dermatitis. 1977, 113:1678–1680.
16. Rapp G. The etiology of urine diaper rash. Arch Pediatr 1955, 72: 113–118.
17. Principles of biochemistry. Ed. A.Lehninger., 1982, Worth Publishers, Inc.











