–Ъ —Д–∞–Ї—В–Њ—А–∞–Љ, –≤–ї–Є—П—О—Й–Є–Љ –љ–∞ –њ–Њ–≤—Л—И–µ–љ–љ—Г—О —З–∞—Б—В–Њ—В—Г –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –Ю–†–Т–Ш —Г –і–µ—В–µ–є, —Б–ї–µ–і—Г–µ—В –Њ—В–љ–Њ—Б–Є—В—М: –∞–љ–∞—В–Њ–Љ–Њ-—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ (—Г–Ј–Ї–Є–µ –њ—А–Њ—Б–≤–µ—В—Л –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є, –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–µ —А–∞–Ј–≤–Є—В–Є–µ —Н–ї–∞—Б—В–Є—З–µ—Б–Ї–Њ–є —В–Ї–∞–љ–Є –Є –і—А.), –Ј–∞–њ–∞–Ј–і—Л–≤–∞–љ–Є–µ —Б–Њ–Ј—А–µ–≤–∞–љ–Є—П –Є–Љ–Љ—Г–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л, —Г—Б–ї–Њ–≤–Є—П –ґ–Є–Ј–љ–Є (–њ–Є—В–∞–љ–Є–µ, –±—Л—В–Њ–≤—Л–µ —Г—Б–ї–Њ–≤–Є—П) –Є –і—А. –Ю—Б–Њ–±–Њ —Б–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М –њ–∞—Б—Б–Є–≤–љ–Њ–µ –Ї—Г—А–µ–љ–Є–µ, –њ—А–Є–≤–Њ–і—П—Й–µ–µ –Ї —Б–љ–Є–ґ–µ–љ–Є—О –Љ–µ—Б—В–љ–Њ–≥–Њ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ —Б–ї–Є–Ј–Є—Б—В—Л—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є –њ–Њ–≤—Л—И–µ–љ–Є—О –∞–ї–ї–µ—А–≥–Є–Ј–∞—Ж–Є–Є –Њ—А–≥–∞–љ–Є–Ј–Љ–∞. –Ю–і–љ–Є–Љ –Є–Ј –≤–∞–ґ–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤, –≤–ї–Є—П—О—Й–Є—Е –љ–∞ —З–∞—Б—В–Њ—В—Г –њ—А–Њ—Б—В—Г–і–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, —П–≤–ї—П–µ—В—Б—П –њ—А–Њ–ґ–Є–≤–∞–љ–Є–µ –≤ —Н–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л—Е —А–∞–є–Њ–љ–∞—Е. –Я–Њ–≤—Л—И–µ–љ–Є–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є—П —А–∞–Ј–ї–Є—З–љ—Л—Е –Ї—Б–µ–љ–Њ–±–Є–Њ—В–Є–Ї–Њ–≤ –≤ –≤–Њ–Ј–і—Г—Е–µ, –≤–Њ–і–µ, –њ—А–Њ–і—Г–Ї—В–∞—Е –њ–Є—В–∞–љ–Є—П —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –Є—Е –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ–Љ –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ, —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ–∞, –љ–∞—А—Г—И–µ–љ–Є—П–Љ –≥–Њ–Љ–µ–Њ—Б—В–∞–Ј–∞ –Є –Є–Љ–Љ—Г–љ–љ–Њ–є –Ј–∞—Й–Є—В—Л [3].
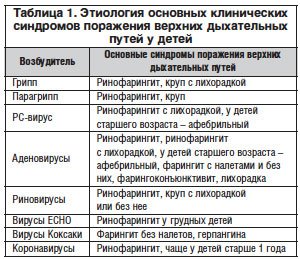
–Ю—Б–љ–Њ–≤–љ—Л–µ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–Є –Њ—Б—В—А—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –≤–µ—А—Е–љ–Є—Е –Њ—В–і–µ–ї–Њ–≤ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ – –≤–Є—А—Г—Б—Л. –Ю–і–љ–Є–Љ –Є–Ј —Б–∞–Љ—Л—Е –∞–Ї—В—Г–∞–ї—М–љ—Л—Е —П–≤–ї—П–µ—В—Б—П —А–Є–љ–Њ–≤–Є—А—Г—Б. –Ю–љ – –њ—А–Є—З–Є–љ–∞ –њ–Њ –Ї—А–∞–є–љ–µ–є –Љ–µ—А–µ 25–40% –≤—Б–µ—Е –Ю–†–Ч. –Э–∞—А—П–і—Г —Б —А–Є–љ–Њ–≤–Є—А—Г—Б–∞–Љ–Є –њ—А–Є—З–Є–љ–∞–Љ–Є –Њ—Б—В—А—Л—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є (–Ю–†–Ч) —П–≤–ї—П—О—В—Б—П –∞–і–µ–љ–Њ–≤–Є—А—Г—Б—Л, –≤–Є—А—Г—Б—Л –њ–∞—А–∞–≥—А–Є–њ–њ–∞, —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ-—Б–Є–љ—Ж–Є—В–Є–∞–ї—М–љ—Л–є (–†–°) –≤–Є—А—Г—Б, –∞ –≤ –њ–µ—А–Є–Њ–і —Н–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Є—Е –≤—Б–њ—Л—И–µ–Ї – –≤–Є—А—Г—Б—Л –≥—А–Є–њ–њ–∞. –Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ —Г–і–µ–ї—П—О—В –Љ–µ—В–∞–њ–љ–µ–≤–Љ–Њ–≤–Є—А—Г—Б–∞–Љ – –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ–є –њ—А–Є—З–Є–љ–µ –Ю–†–Ч —Г –і–µ—В–µ–є –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ґ–Є–Ј–љ–Є; –±–Њ–Ї–∞–≤–Є—А—Г—Б–∞–Љ —З–µ–ї–Њ–≤–µ–Ї–∞, –Ї–Њ—В–Њ—А—Л–µ —З–∞—Й–µ –њ–Њ—А–∞–ґ–∞—О—В –і–µ—В–µ–є –љ–∞ 2–3-–Љ –≥–Њ–і—Г –ґ–Є–Ј–љ–Є [4]. –Т —В–∞–±–ї–Є—Ж–µ 1 [–Т.–Ъ. –Ґ–∞—В–Њ—З–µ–љ–Ї–Њ, 1987] –њ—А–Є–≤–µ–і–µ–љ—Л –Њ—Б–љ–Њ–≤–љ—Л–µ —Б–Є–љ–і—А–Њ–Љ—Л –њ–Њ—А–∞–ґ–µ–љ–Є—П –≤–µ—А—Е–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –≤–Є—А—Г—Б–Њ–≤, –≤—Л–Ј—Л–≤–∞—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞.
–Ю–і–љ–Њ –Є–Ј –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ю–†–Т–Ш – –Њ—Б—В—А—Л–є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В (–Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ—Л–є –Њ—Б—В—А—Л–є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є —А–Є–љ–Є—В —Г –і–µ—В–µ–є –≤—Б—В—А–µ—З–∞–µ—В—Б—П –Ї—А–∞–є–љ–µ —А–µ–і–Ї–Њ).
–Ь–µ—В–Њ–і—Л –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є–≥—А–∞—О—В —А–µ—И–∞—О—Й—Г—О —А–Њ–ї—М –њ—А–Є –љ–∞–±–ї—О–і–µ–љ–Є–Є –Ј–∞–±–Њ–ї–µ–≤—И–µ–≥–Њ —А–µ–±–µ–љ–Ї–∞ —В–Њ–ї—М–Ї–Њ –≤ —Б–ї—Г—З–∞—П—Е —В—П–ґ–µ–ї–Њ–≥–Њ –Є–ї–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ–Њ–≥–Њ —В–µ—З–µ–љ–Є—П —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–∞, –Ї–Њ–≥–і–∞ —А–µ–±–µ–љ–Ї–∞ –њ–Њ–Љ–µ—Й–∞—О—В –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А [5]. –°—А–µ–і–Є –љ–Є—Е –≤—Л–і–µ–ї—П—О—В –Љ–µ—В–Њ–і—Л –Є–і–µ–љ—В–Є—Д–Є–Ї–∞—Ж–Є–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П (–∞–љ—В–Є–≥–µ–љ–∞) –Є –≤—Л—П–≤–ї–µ–љ–Є—П –љ–∞—А–∞—Б—В–∞–љ–Є—П —В–Є—В—А–∞ —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е –∞–љ—В–Є—В–µ–ї –≤ –і–Є–љ–∞–Љ–Є–Ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –љ–∞–Є–±–Њ–ї–µ–µ –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ –Є–і–µ–љ—В–Є—Д–Є–Ї–∞—Ж–Є–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П —П–≤–ї—П–µ—В—Б—П –Љ–µ—В–Њ–і –њ–Њ–ї–Є–Љ–µ—А–∞–Ј–љ–Њ–є —Ж–µ–њ–љ–Њ–є —А–µ–∞–Ї—Ж–Є–Є [6, 7]. –Ю–љ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞—В—М –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –≤–Є—А—Г—Б–Њ–≤, –∞ —В–∞–Ї–ґ–µ –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ—Л, —Е–ї–∞–Љ–Є–і–Є–Є –Є —А—П–і –і—А—Г–≥–Є—Е –±–∞–Ї—В–µ—А–Є–є. –Ь–µ—В–Њ–і –Є–Љ–Љ—Г–љ–Њ—Д–ї—О–Њ—А–µ—Б—Ж–µ–љ—Ж–Є–Є – —Г–љ–Є–≤–µ—А—Б–∞–ї—М–љ—Л–є –Љ–µ—В–Њ–і, —Б–Њ—З–µ—В–∞—О—Й–Є–є —В–Њ—З–љ—Л–є –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј —Б –≤—Л—Б–Њ–Ї–Њ–є —Б–њ–µ—Ж–Є—Д–Є—З–љ–Њ—Б—В—М—О –Є —А–∞–Ј—А–µ—И–∞—О—Й–µ–є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О [6, 7]. –Ю–љ –њ—А–Њ—Б—В –≤ –≤—Л–њ–Њ–ї–љ–µ–љ–Є–Є, –≤—Л—Б–Њ–Ї–Њ—З—Г–≤—Б—В–≤–Є—В–µ–ї–µ–љ –Є –њ–Њ–Ј–≤–Њ–ї—П–µ—В –њ–Њ–ї—Г—З–Є—В—М –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —А–µ–Ј—Г–ї—М—В–∞—В —З–µ—А–µ–Ј –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —З–∞—Б–Њ–≤ –Њ—В –љ–∞—З–∞–ї–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –ї—О–±–Њ–≥–Њ –∞–љ—В–Є–≥–µ–љ–љ–Њ–≥–Њ –≤–µ—Й–µ—Б—В–≤–∞ –≤–Є—А—Г—Б–љ–Њ–є, –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є –Є–ї–Є –і—А—Г–≥–Њ–є –њ—А–Є—А–Њ–і—Л.
–Ш–љ–Ї—Г–±–∞—Ж–Є–Њ–љ–љ—Л–є –њ–µ—А–Є–Њ–і –њ—А–Є –Њ—Б—В—А–Њ–Љ —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–µ —Б–Њ—Б—В–∞–≤–ї—П–µ—В –Њ–±—Л—З–љ–Њ –Њ—В 1 –і–Њ 4 –і–љ–µ–є. –І–∞—Б—В–Њ –њ–µ—А–≤—Л–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–∞ —П–≤–ї—П—О—В—Б—П –њ–µ—А—И–µ–љ–Є–µ –Є –±–Њ–ї–Є –≤ –≥–Њ—А–ї–µ. –У–ї–Њ—В–Ї–∞ –±–Њ–≥–∞—В–∞ –љ–µ—А–≤–љ—Л–Љ–Є —А–µ—Ж–µ–њ—В–Њ—А–∞–Љ–Є, —В. –Ї. –њ–Њ–ї—Г—З–∞–µ—В —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Г—О, –і–≤–Є–≥–∞—В–µ–ї—М–љ—Г—О –Є –≤–µ–≥–µ—В–∞—В–Є–≤–љ—Г—О –Є–љ–љ–µ—А–≤–∞—Ж–Є—О –Є–Ј –≥–ї–Њ—В–Њ—З–љ–Њ–≥–Њ —Б–њ–ї–µ—В–µ–љ–Є—П. –≠—В–Њ —Б–њ–ї–µ—В–µ–љ–Є–µ, —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ–µ –љ–∞ –љ–∞—А—Г–ґ–љ–Њ–є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є —Б—А–µ–і–љ–µ–≥–Њ —Б—Д–Є–љ–Ї—В–µ—А–∞ –њ–Њ–і —Й–µ—З–љ–Њ-–≥–ї–Њ—В–Њ—З–љ–Њ–є —Д–∞—Б—Ж–Є–µ–є, —Д–Њ—А–Љ–Є—А—Г–µ—В—Б—П –Ј–∞ —Б—З–µ—В –≤–µ—В–≤–µ–є —П–Ј—Л–Ї–Њ–≥–ї–Њ—В–Њ—З–љ–Њ–≥–Њ –Є –±–ї—Г–ґ–і–∞—О—Й–µ–≥–Њ –љ–µ—А–≤–Њ–≤, –∞ —В–∞–Ї–ґ–µ —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Є—Е –≤–Њ–ї–Њ–Ї–Њ–љ –≤–µ—А—Е–љ–µ–≥–Њ —И–µ–є–љ–Њ–≥–Њ –≥–∞–љ–≥–ї–Є—П. –І—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–∞—П –Є–љ–љ–µ—А–≤–∞—Ж–Є—П –≥–ї–Њ—В–Ї–Є –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П —П–Ј—Л–Ї–Њ–≥–ї–Њ—В–Њ—З–љ—Л–Љ –љ–µ—А–≤–Њ–Љ, –Њ–і–љ–∞–Ї–Њ –≤ –Њ–±–ї–∞—Б—В–Є –≥–ї–Њ—В–Њ—З–љ—Л—Е —Г—Б—В—М–µ–≤ —Б–ї—Г—Е–Њ–≤—Л—Е —В—А—Г–± –Є–Љ–µ—О—В—Б—П –љ–µ—А–≤–љ—Л–µ —Б–≤—П–Ј–Є —Б–Њ –≤—В–Њ—А–Њ–є –≤–µ—В–≤—М—О —В—А–Њ–є–љ–Є—З–љ–Њ–≥–Њ –љ–µ—А–≤–∞. –Т –Є–љ–љ–µ—А–≤–∞—Ж–Є–Є –≥–Њ—А—В–∞–љ–Њ–≥–ї–Њ—В–Ї–Є —В–∞–Ї–ґ–µ –њ—А–Є–љ–Є–Љ–∞–µ—В —Г—З–∞—Б—В–Є–µ –≤–µ—А—Е–љ–Є–є –≥–Њ—А—В–∞–љ–љ—Л–є –љ–µ—А–≤ – –≤–µ—В–≤—М –±–ї—Г–ґ–і–∞—О—Й–µ–≥–Њ –љ–µ—А–≤–∞. –С–Њ–≥–∞—В—Б—В–≤–Њ –љ–µ—А–≤–љ—Л—Е —Б–≤—П–Ј–µ–є –Њ–±—К—П—Б–љ—П–µ—В –Є—А—А–∞–і–Є–∞—Ж–Є—О –±–Њ–ї–Є –њ—А–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е –≥–ї–Њ—В–Ї–Є –≤ —Г—Е–Њ, –љ–Є–ґ–љ—О—О —З–µ–ї—О—Б—В—М –Є —В. –і.
–Ф–ї—П –њ–µ—А–≤—Л—Е —З–∞—Б–Њ–≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л —Е–∞—А–∞–Ї—В–µ—А–љ—Л: –Ј–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –љ–Њ—Б–∞, –љ–∞—А—Г—И–µ–љ–Є—П –љ–Њ—Б–Њ–≤–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П; –Ј–∞—В–µ–Љ –њ–Њ—П–≤–ї—П—О—В—Б—П —А–Є–љ–Њ—А–µ—П –Є —З–Є—Е–∞–љ—М–µ. –Ь–Њ–ґ–µ—В –њ–Њ—П–≤–Є—В—М—Б—П –љ–Њ—З–љ–Њ–є –Ї–∞—И–µ–ї—М (–Њ–±—Л—З–љ–Њ –≤ –љ–∞—З–∞–ї–µ –љ–Њ—З–Є), –Ї–Њ—В–Њ—А—Л–є –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –Ј–∞ —Б—З–µ—В —Б—В–µ–Ї–∞–љ–Є—П —Б–ї–Є–Ј–Є –њ–Њ –Ј–∞–і–љ–µ–є —Б—В–µ–љ–Ї–µ –≥–ї–Њ—В–Ї–Є (—В–∞–Ї –љ–∞–Ј—Л–≤–∞–µ–Љ—Л–є drip-—Б–Є–љ–і—А–Њ–Љ). –Ф—А—Г–≥–Є–Љ–Є —З–∞—Б—В—Л–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є —П–≤–ї—П—О—В—Б—П –≥–Є–њ–µ—А–µ–Љ–Є—П –Є –Њ—В–µ—З–љ–Њ—Б—В—М —Б–ї–Є–Ј–Є—Б—В–Њ–є –Ј–µ–≤–∞ –≤ –Њ–±–ї–∞—Б—В–Є –Ј–∞–і–љ–µ–є —Б—В–µ–љ–Ї–Є –≥–ї–Њ—В–Ї–Є, –љ–µ–Ї–Њ—В–Њ—А–∞—П –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М –њ—А–Є –≥–ї–Њ—В–∞–љ–Є–Є, —З—В–Њ –Є–љ–Њ–≥–і–∞ –≤—Л–Ј—Л–≤–∞–µ—В –Њ—В–Ї–∞–Ј —А–µ–±–µ–љ–Ї–∞ –Њ—В –µ–і—Л –Є –і–∞–ґ–µ –њ–Њ–Ј—Л–≤—Л –љ–∞ —А–≤–Њ—В—Г. –†–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В –Љ–Њ–ґ–µ—В —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—В—М—Б—П –ї–Є—Е–Њ—А–∞–і–Њ—З–љ–Њ–є —А–µ–∞–Ї—Ж–Є–µ–є. –Ю—В–Љ–µ—З–∞—О—В—Б—П –Њ–±—Й–µ–µ –љ–µ–і–Њ–Љ–Њ–≥–∞–љ–Є–µ –Є –Ї–∞—И–µ–ї—М –Ј–∞ —Б—З–µ—В —А–∞–Ј–і—А–∞–ґ–µ–љ–Є—П –Є —Б—Г—Е–Њ—Б—В–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –≥–ї–Њ—В–Ї–Є –њ—А–Є –і—Л—Е–∞–љ–Є–Є —З–µ—А–µ–Ј —А–Њ—В [7].
–£ –і–µ—В–µ–є –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ґ–Є–Ј–љ–Є –Њ—Б—В—А—Л–є —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В –Љ–Њ–ґ–µ—В –њ—А–Њ—В–µ–Ї–∞—В—М –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —В—П–ґ–µ–ї–Њ –≤—Б–ї–µ–і—Б—В–≤–Є–µ —Г–Ј–Њ—Б—В–Є –љ–Њ—Б–Њ–≤—Л—Е —Е–Њ–і–Њ–≤ –Є –Љ–∞–ї–Њ–≥–Њ –≤–µ—А—В–Є–Ї–∞–ї—М–љ–Њ–≥–Њ —А–∞–Ј–Љ–µ—А–∞ –љ–Њ—Б–Њ–≤–Њ–є –њ–Њ–ї–Њ—Б—В–Є. –≠—В–Њ –≤—Л–Ј—Л–≤–∞–µ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ –љ–∞—А—Г—И–µ–љ–Є–µ –љ–Њ—Б–Њ–≤–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П, –Њ–і—Л—И–Ї—Г, –±–µ—Б–њ–Њ–Ї–Њ–є—Б—В–≤–Њ, –Њ—В–Ї–∞–Ј –Њ—В —Б–Њ—Б–∞–љ–Є—П, —Б—А—Л–≥–Є–≤–∞–љ–Є—П, —З—В–Њ –Љ–Њ–ґ–µ—В –њ—А–Є–≤–µ—Б—В–Є –Ї —А–∞–Ј–≤–Є—В–Є—О –∞—Б–њ–Є—А–∞—Ж–Є–Є [7]. –Ф–µ—В–Є –≥—А—Г–і–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ —Б—В–∞–љ–Њ–≤—П—В—Б—П –±–µ—Б–њ–Њ–Ї–Њ–є–љ—Л–Љ–Є, –Ї–∞–њ—А–Є–Ј–љ—Л–Љ–Є, —Г –љ–Є—Е –љ–∞—А—Г—И–∞–µ—В—Б—П —Б–Њ–љ, —Г—Е—Г–і—И–∞–µ—В—Б—П –∞–њ–њ–µ—В–Є—В.
–°—А–µ–і–љ—П—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ –љ–µ–Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л—Е —Б–ї—Г—З–∞—П—Е – 5–10 —Б—Г—В. –Ю–±—Л—З–љ–Њ –љ–∞ 3–5-–є –і–µ–љ—М –Њ—В–і–µ–ї—П–µ–Љ–Њ–µ –Є–Ј –љ–Њ—Б–∞ —Б—В–∞–љ–Њ–≤–Є—В—Б—П —Б–ї–Є–Ј–Є—Б—В–Њ-–≥–љ–Њ–є–љ—Л–Љ, –љ–Њ—Б–Њ–≤–Њ–µ –і—Л—Е–∞–љ–Є–µ —Г–ї—Г—З—И–∞–µ—В—Б—П, –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ —Г–Љ–µ–љ—М—И–∞—О—В—Б—П –≤—Л–і–µ–ї–µ–љ–Є—П –Є–Ј –љ–Њ—Б–∞, –Є –љ–∞—Б—В—Г–њ–∞–µ—В –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є–µ.
–Я—А–Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є –Є —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –Є–Љ–µ–µ—В —В–µ–љ–і–µ–љ—Ж–Є—О –Ї –Ј–∞—В—П–ґ–љ–Њ–Љ—Г —В–µ—З–µ–љ–Є—О – —Б–≤—Л—И–µ 2 –љ–µ–і., –љ–µ—А–µ–і–Ї–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П —А–∞–Ј–≤–Є—В–Є–µ–Љ —В—А–∞—Е–µ–Є—В–∞ –Є/–Є–ї–Є –±—А–Њ–љ—Е–Є—В–∞.
–Ю—Б–ї–Њ–ґ–љ–µ–љ–Є–µ–Љ —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–∞ —П–≤–ї—П–µ—В—Б—П –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є–µ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, –Њ–±—Л—З–љ–Њ –≤—Л–Ј–≤–∞–љ–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А–Њ–є, –Ї–Њ–ї–Њ–љ–Є–Ј–Є—А—Г—О—Й–µ–є –≤–µ—А—Е–љ–Є–µ –і—Л—Е–∞—В–µ–ї—М–љ—Л–µ –њ—Г—В–Є —А–µ–±–µ–љ–Ї–∞, —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ —Б–Є–љ—Г—Б–Є—В–Њ–≤, –±—А–Њ–љ—Е–Є—В–∞, –Њ—Б—В—А–Њ–≥–Њ —Б—А–µ–і–љ–µ–≥–Њ –Њ—В–Є—В–∞, –њ–љ–µ–≤–Љ–Њ–љ–Є–Є. –≠—В–Њ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Г –Њ—Б–ї–∞–±–ї–µ–љ–љ—Л—Е –Є –Є–Љ–Љ—Г–љ–Њ–Ї–Њ–Љ–њ—А–Њ–Љ–µ—В–Є—А–Њ–≤–∞–љ–љ—Л—Е –і–µ—В–µ–є. –Ф—А—Г–≥–Њ–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–µ —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–∞ – –Њ–±–Њ—Б—В—А–µ–љ–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –ї–µ–≥–Њ—З–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є: –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є—П –±—А–Њ–љ—Е–Њ–ї–µ–≥–Њ—З–љ–Њ–є –і–Є—Б–њ–ї–∞–Ј–Є–Є, –Њ–±–Њ—Б—В—А–µ–љ–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –±—А–Њ–љ—Е–Є—В–∞, –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –∞—Б—В–Љ—Л –Є –і—А. [7].
–Ю–±—Л—З–љ–Њ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–∞ —В—А–µ–±—Г–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –њ—А–Є –µ–≥–Њ –Ј–∞—В—П–ґ–љ–Њ–Љ —В–µ—З–µ–љ–Є–Є, –Ї–Њ–≥–і–∞ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Є—Б–Ї–ї—О—З–Є—В—М –љ–µ–Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Г—О –њ—А–Є—А–Њ–і—Г –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П: –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–є –Є –≤–∞–Ј–Њ–Љ–Њ—В–Њ—А–љ—Л–є —А–Є–љ–Є—В—Л, –њ–Њ–ї–ї–Є–љ–Њ–Ј, –Є–љ–Њ—А–Њ–і–љ–Њ–µ —В–µ–ї–Њ –≤ –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞, –∞ —В–∞–Ї–ґ–µ (–Ї—А–∞–є–љ–µ —А–µ–і–Ї–Њ) –і–Є—Д—В–µ—А–Є—О –љ–Њ—Б–∞. –Я—А–Є —Н—В–Њ–Љ –Њ—Б–љ–Њ–≤–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ—О—В —Б–±–Њ—А –∞–љ–∞–Љ–љ–µ–Ј–∞ –Є –Њ—Б–Љ–Њ—В—А –Ы–Ю–†-–≤—А–∞—З–∞–Њ–Љ, –≤ —В. —З. —Н–љ–і–Њ—Б–Ї–Њ–њ–Є—П –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞, —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–∞ –љ–Њ—Б–∞, –∞ –Є–љ–Њ–≥–і–∞ –Є –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є (—Д–Є–±—А–Њ—Б–Ї–Њ–њ–Є—П), —Г–ї—М—В—А–∞–Ј–≤—Г–Ї–Њ–≤–Њ–µ —Б–Ї–∞–љ–Є—А–Њ–≤–∞–љ–Є–µ [7].
–†–µ–±–µ–љ–Њ–Ї –і–Њ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Љ–Њ–ґ–µ—В –љ–µ –њ—А–µ–і—К—П–≤–ї—П—В—М –Ї–Њ–љ–Ї—А–µ—В–љ—Л—Е –ґ–∞–ї–Њ–±, –њ–Њ—Н—В–Њ–Љ—Г –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Г—З–Є—В—Л–≤–∞—О—В—Б—П –Њ–±—К–µ–Ї—В–Є–≤–љ—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П: –Є–Ј–Љ–µ–љ–µ–љ–Є–µ –Њ–Ї—А–∞—Б–Ї–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є —А–Њ—В–Њ–≥–ї–Њ—В–Ї–Є, –Њ—В–Ї–∞–Ј –Њ—В –њ–ї–Њ—В–љ–Њ–є –њ–Є—Й–Є –Є–ї–Є –њ–Њ—П–≤–ї–µ–љ–Є–µ –Ї–∞–њ—А–Є–Ј–љ–Њ—Б—В–Є –њ—А–Є –µ–µ –њ—А–Є–µ–Љ–µ.
–Я—А–Є —Д–∞—А–Є–љ–≥–Њ—Б–Ї–Њ–њ–Є–Є –Њ–њ—А–µ–і–µ–ї—П—О—В—Б—П –≥–Є–њ–µ—А–µ–Љ–Є—П, –Њ—В–µ–Ї –Є –Є–љ—Д–Є–ї—М—В—А–∞—Ж–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –Ј–∞–і–љ–µ–є —Б—В–µ–љ–Ї–Є –≥–ї–Њ—В–Ї–Є, –љ–µ–±–љ—Л—Е –і—Г–ґ–µ–Ї –Є –Љ—П–≥–Ї–Њ–≥–Њ –љ–µ–±–∞. –Я—А–Є –±–Њ–Ї–Њ–≤–Њ–Љ —Д–∞—А–Є–љ–≥–Є—В–µ –љ–∞–±–ї—О–і–∞—О—В—Б—П –≥–Є–њ–µ—А–µ–Љ–Є—П –Є –Њ—В–µ–Ї –±–Њ–Ї–Њ–≤—Л—Е –≤–∞–ї–Є–Ї–Њ–≤ –≥–ї–Њ—В–Ї–Є. –°—В–µ–њ–µ–љ—М –≥–Є–њ–µ—А–µ–Љ–Є–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –≥–ї–Њ—В–Ї–Є –Љ–Њ–ґ–µ—В –±—Л—В—М —А–∞–Ј–ї–Є—З–љ–Њ–є: –Њ—В —Б–ї–∞–±–Њ–є –і–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П —Б –љ–∞–ї–µ—В–∞–Љ–Є –Є–ї–Є –≥–љ–Њ–є–љ—Л–Љ —Н–Ї—Б—Б—Г–і–∞—В–Њ–Љ. –Ы–Є—Е–Њ—А–∞–і–Ї–∞, —И–µ–є–љ–∞—П –ї–Є–Љ—Д–∞–і–µ–љ–Њ–њ–∞—В–Є—П –Є –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј –Њ—В–Љ–µ—З–∞—О—В—Б—П –Ї–∞–Ї –њ—А–Є –≤–Є—А—Г—Б–љ–Њ–Љ, —В–∞–Ї –Є –њ—А–Є –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–Љ —Д–∞—А–Є–љ–≥–Є—В–µ.
–Ю—Б–љ–Њ–≤–љ—Л–µ –њ—А–Є–љ—Ж–Є–њ—Л —В–µ—А–∞–њ–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≤–µ—А—Е–љ–Є—Е –Њ—В–і–µ–ї–Њ–≤ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є –њ–Њ–ї–Њ—Б—В–Є —А—В–∞ —Г –і–µ—В–µ–є: —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –±–Њ–ї–µ–Ј–љ–Є, –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є–µ —А–∞–Ј–≤–Є—В–Є—П –≥–љ–Њ–є–љ—Л—Е –Є –љ–µ–≥–љ–Њ–є–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –њ—А–Є –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, —Б–љ–Є–ґ–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л —А–∞–Ј–≤–Є—В–Є—П –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –ї–µ—З–µ–љ–Є—П. –Р–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –њ—А–Є –ї–µ—З–µ–љ–Є–Є –Ю–†–Т–Ш –њ–Њ–Ї–∞–Ј–∞–љ—Л —В–Њ–ї—М–Ї–Њ –њ—А–Є —А–∞–Ј–≤–Є—В–Є–Є –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є: —Б–Є–љ—Г—Б–Є—В–∞, –Њ—В–Є—В–∞, –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –±—А–Њ–љ—Е–Є—В–∞.
–Т–Љ–µ—Б—В–µ —Б —В–µ–Љ –і–∞–љ–љ—Л–µ –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –Ї–∞–Ї –≤ –љ–∞—И–µ–є —Б—В—А–∞–љ–µ, —В–∞–Ї –Є –Ј–∞ —А—Г–±–µ–ґ–Њ–Љ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ —В–Њ–Љ, —З—В–Њ –≤ 50–70% —Б–ї—Г—З–∞–µ–≤ –њ—А–Є –Њ—Б—В—А—Л—Е —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–∞—Е, —В—А–∞—Е–µ–Є—В–∞—Е, –±—А–Њ–љ—Е–Є—В–∞—Е —Г –і–µ—В–µ–є, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –Є—Е –≤–Є—А—Г—Б–љ—Г—О —Н—В–Є–Њ–ї–Њ–≥–Є—О, –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є. –•–Њ—В—П —А–µ–Ј—Г–ї—М—В–∞—В—Л –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є MEDLINE –Є SCIELO (—Б —П–љ–≤–∞—А—П 2000 –њ–Њ –Њ–Ї—В—П–±—А—М 2006 –≥.), –Ї–∞—Б–∞—О—Й–Є—Е—Б—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–Њ–≤ –Є —Б–Є–љ—Г—Б–Є—В–Њ–≤ –≤ –њ–µ–і–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ, –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ —Н—В–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –±–µ–Ј –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Г–ґ–µ —З–µ—А–µ–Ј 2–3 —Б—Г—В. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Љ–Њ–≥—Г—В –Њ–Ї–∞–Ј–∞—В—М—Б—П –њ–Њ–њ—А–Њ—Б—В—Г –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ–Є [8–10]. –Ґ–∞–Ї–ґ–µ –≤—Л—И–µ–љ–∞–Ј–≤–∞–љ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ –љ–µ –Њ–±–ї–∞–і–∞—О—В –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ –Є –ґ–∞—А–Њ–њ–Њ–љ–Є–ґ–∞—О—Й–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ. –Х—Й–µ –±–Њ–ї–µ–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —В–Њ, —З—В–Њ, —Г–љ–Є—З—В–Њ–ґ–∞—П –Є –њ–∞—В–Њ–≥–µ–љ–љ—Г—О, –Є –љ–µ–њ–∞—В–Њ–≥–µ–љ–љ—Г—О –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Г —А–Њ—В–Њ–≥–ї–Њ—В–Ї–Є, –Њ–љ–Є —Б–љ–Є–ґ–∞—О—В –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є —Б—В–∞—В—Г—Б —А–µ–±–µ–љ–Ї–∞, —Г–≤–µ–ї–Є—З–Є–≤–∞—О—В —З–Є—Б–ї–Њ —А–µ—Ж–Є–і–Є–≤–Њ–≤ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≥–ї–Њ—В–Ї–Є, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В —А–∞–Ј–≤–Є—В–Є—О –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є, –њ–Њ—П–≤–ї–µ–љ–Є—О —А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤ –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤, –і–Є—Б–±–∞–Ї—В–µ—А–Є–Њ–Ј–∞ –њ–Њ–ї–Њ—Б—В–Є —А—В–∞, —А–Њ—В–Њ–≥–ї–Њ—В–Ї–Є –Є –Ї–Є—И–µ—З–љ–Є–Ї–∞. –Я—А–Є—З–µ–Љ —В—П–ґ–µ—Б—В—М –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –љ–µ—А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—В–µ—А–∞–њ–Є–Є –њ–Њ—А–Њ–є –њ—А–µ–≤–Њ—Б—Е–Њ–і–Є—В —В—П–ґ–µ—Б—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≥–ї–Њ—В–Ї–Є, –і–ї—П –ї–µ—З–µ–љ–Є—П –Ї–Њ—В–Њ—А–Њ–≥–Њ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П.
–Я–Њ—Н—В–Њ–Љ—Г —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В—Л —Б–µ–≥–Њ–і–љ—П –Њ–±—А–∞—Й–∞—О—В –≤–љ–Є–Љ–∞–љ–Є–µ –љ–∞ —З—А–µ–Ј–Љ–µ—А–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Б–Є—Б—В–µ–Љ–љ—Л—Е –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –Њ—Б—В—А—Л—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є, —А–µ–Ї–Њ–Љ–µ–љ–і—Г—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ –њ—А–Є –љ–Є–Ј–Ї–Њ–Љ —А–Є—Б–Ї–µ —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Ш —В–Њ–ї—М–Ї–Њ –њ—А–Є —П–≤–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ–µ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є, –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є, —Г—Е—Г–і—И–µ–љ–Є–Є —Б–Њ—Б—В–Њ—П–љ–Є—П —А–µ–±–µ–љ–Ї–∞ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–µ–Љ–µ–і–ї–µ–љ–љ–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≤ –ї–µ—З–µ–љ–Є–Є —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–Њ–≤ —Г –і–µ—В–µ–є –њ—А–µ–і–ї–∞–≥–∞–µ—В—Б—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Љ–µ—Б—В–љ—Л—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –≤–Њ–Ј–і–µ–є—Б—В–≤—Г—О—Й–Є—Е –љ–∞ –Њ—Б–љ–Њ–≤–љ—Л–µ –Ј–≤–µ–љ—М—П –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞: –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є, –Њ—В–µ—З–љ—Л–є, –±–Њ–ї–µ–≤–Њ–є.
–Ы–µ—З–µ–±–љ—Л–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П –њ—А–Є –Њ—Б—В—А–Њ–Љ —Д–∞—А–Є–љ–≥–Є—В–µ –≤–Ї–ї—О—З–∞—О—В:
• —Й–∞–і—П—Й—Г—О –і–Є–µ—В—Г: —В–µ–њ–ї—Л–µ –±—Г–ї—М–Њ–љ—Л, –љ–µ–≥—Г—Б—В—Л–µ –Ї–∞—И–Є. –Э–∞ –≤—А–µ–Љ—П –Њ—Б—В—А–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Є—Б–Ї–ї—О—З–Є—В—М –≥–Њ—А—П—З—Г—О, —Е–Њ–ї–Њ–і–љ—Г—О, –Ї–Є—Б–ї—Г—О, –Њ—Б—В—А—Г—О –њ–Є—Й—Г. –Я–Є—В—М —Б–ї–µ–і—Г–µ—В –±–Њ–ї—М—И–µ –Њ–±—Л—З–љ–Њ–≥–Њ;
• –њ–Њ–ї–Њ—Б–Ї–∞–љ–Є–µ –≥–ї–Њ—В–Ї–Є –∞–љ—В–Є—Б–µ–њ—В–Є—З–µ—Б–Ї–Є–Љ–Є —А–∞—Б—В–≤–Њ—А–∞–Љ–Є —Б –Љ–Њ—А—Б–Ї–Њ–є —Б–Њ–ї—М—О, —В—А–∞–≤–∞–Љ–Є, —А–∞—Б—В–≤–Њ—А–Њ–Љ —Н–≤–Ї–∞–ї–Є–њ—В–∞ –Є –і—А. 3–4 —А./—Б—Г—В, –ґ–µ–ї–∞—В–µ–ї—М–љ–Њ –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є;
• –Њ—А–Њ—И–µ–љ–Є–µ –≥–ї–Њ—В–Ї–Є –∞–љ—В–Є—Б–µ–њ—В–Є—З–µ—Б–Ї–Є–Љ–Є –Є–ї–Є —Б–Њ–і–µ—А–ґ–∞—Й–Є–Љ–Є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ –∞—Н—А–Њ–Ј–Њ–ї—П–Љ–Є –њ–Њ 2–3 –і–Њ–Ј—Л 2–4 —А./—Б—Г—В;
• —А–∞—Б—Б–∞—Б—Л–≤–∞–љ–Є–µ —В–∞–±–ї–µ—В–Њ–Ї –Є–ї–Є –ї–µ–і–µ–љ—Ж–Њ–≤ —Б –∞–љ—В–Є—Б–µ–њ—В–Є—З–µ—Б–Ї–Є–Љ, –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–Є–Љ, —Б–Љ—П–≥—З–∞—О—Й–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ;
• –њ—А–Є –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–Љ —Д–∞—А–Є–љ–≥–Є—В–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Б–Є—Б—В–µ–Љ–љ—Л—Е –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤.
–Я—А–Њ—В–Є–≤–Њ–Ї–∞—И–ї–µ–≤—Л–µ –Њ—В—Е–∞—А–Ї–Є–≤–∞—О—Й–Є–µ –Є –Њ–±–≤–Њ–ї–∞–Ї–Є–≤–∞—О—Й–Є–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ –љ–∞–Ј–љ–∞—З–∞—О—В —В–Њ–ї—М–Ї–Њ –≤ —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –љ–µ–њ—А–Њ–і—Г–Ї—В–Є–≤–љ—Л–Љ, –Љ—Г—З–Є—В–µ–ї—М–љ—Л–Љ, –±–Њ–ї–µ–Ј–љ–µ–љ–љ—Л–Љ –Ї–∞—И–ї–µ–Љ, –њ—А–Є–≤–Њ–і—П—Й–Є–Љ –Ї –љ–∞—А—Г—И–µ–љ–Є—О —Б–љ–∞ –Є –∞–њ–њ–µ—В–Є—В–∞ —А–µ–±–µ–љ–Ї–∞. –Ю—В—Е–∞—А–Ї–Є–≤–∞—О—Й–Є–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ –њ–Њ–Ї–∞–Ј–∞–љ—Л, –µ—Б–ї–Є –Ї–∞—И–µ–ї—М –љ–µ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –љ–∞–ї–Є—З–Є–µ–Љ –≥—Г—Б—В–Њ–є, –≤—П–Ј–Ї–Њ–є –Љ–Њ–Ї—А–Њ—В—Л, –љ–Њ –Њ—В–і–µ–ї–µ–љ–Є–µ –µ–µ –Ј–∞—В—А—Г–і–љ–µ–љ–Њ. –Я—А–µ–њ–∞—А–∞—В—Л –љ–∞–Ј–љ–∞—З–∞—О—В –њ—А–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–Љ –Ї–∞—И–ї–µ –љ–∞ 7–10 –і–љ–µ–є. –Э–∞–і–Њ —Б–Ї–∞–Ј–∞—В—М, —З—В–Њ –Њ—В—Е–∞—А–Ї–Є–≤–∞—О—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –Њ—З–µ–љ—М —И–Є—А–Њ–Ї–Њ, —Е–Њ—В—П —Б—В—А–Њ–≥–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Н—В–Є—Е —Б—А–µ–і—Б—В–≤ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М.
–≠–ї–µ–Ї—В—А–Њ–њ—А–Њ—Ж–µ–і—Г—А—Л (—Г–ї—М—В—А–∞–≤—Л—Б–Њ–Ї–Њ—З–∞—Б—В–Њ—В–љ–∞—П, —Б–≤–µ—А—Е–≤—Л—Б–Њ–Ї–Њ—З–∞—Б—В–Њ—В–љ–∞—П —В–µ—А–∞–њ–Є—П, –і–Є–∞—В–µ—А–Љ–Є—П) –њ–Њ–Ї–∞–Ј–∞–љ—Л –њ—А–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ–Њ–Љ —А–Є–љ–Њ—Д–∞—А–Є–љ–≥–Є—В–µ, –љ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М «–њ—А–Њ–≥—А–µ–≤–∞–љ–Є–є» –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, —Н–ї–µ–Ї—В—А–Њ—Д–Њ—А–µ–Ј–∞ –ї–µ–Ї–∞—А—Б—В–≤, –≤—Б–µ –µ—Й–µ —И–Є—А–Њ–Ї–Њ –Є—Б–њ–Њ–ї—М–Ј—Г—О—Й–Є—Е—Б—П –≤ –љ–∞—И–µ–є —Б—В—А–∞–љ–µ, –љ–µ –і–Њ–Ї–∞–Ј–∞–љ–∞, –њ–Њ—Н—В–Њ–Љ—Г –Є—Е –њ—А–Є–Љ–µ–љ—П—В—М –љ–µ —Б–ї–µ–і—Г–µ—В. –°–Њ–Љ–љ–Є—В–µ–ї–µ–љ –Є —Н—Д—Д–µ–Ї—В —Г–ї—М—В—А–∞—Д–Є–Њ–ї–µ—В–Њ–≤–Њ–≥–Њ –Њ–±–ї—Г—З–µ–љ–Є—П –Ј–µ–≤–∞ —В—Г–±—Г—Б-–Ї–≤–∞—А—Ж–µ–Љ. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –≥–Њ—А—З–Є—З–љ–Є–Ї–Њ–≤, –±–∞–љ–Њ–Ї, –ґ–≥—Г—З–Є—Е –њ–ї–∞—Б—В—Л—А–µ–є –Є —А–∞—Б—В–Є—А–∞–љ–Є–є –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ, —З—А–µ–≤–∞—В–Њ –Њ–ґ–Њ–≥–∞–Љ–Є –Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є —А–µ–∞–Ї—Ж–Є—П–Љ–Є.
–Я—А–Є –ї–µ—З–µ–љ–Є–Є –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Є—В–∞ —Б–ї–µ–і—Г–µ—В —Г—З–Є—В—Л–≤–∞—В—М —Б—В–∞–і–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П:
1) —Б—Г—Е–∞—П (—Б—В–∞–і–Є—П —А–∞–Ј–і—А–∞–ґ–µ–љ–Є—П);
2) —Б–µ—А–Њ–Ј–љ–Њ–≥–Њ –Њ—В–і–µ–ї—П–µ–Љ–Њ–≥–Њ;
3) —Б–ї–Є–Ј–Є—Б—В–Њ-–≥–љ–Њ–є–љ–Њ–≥–Њ –Њ—В–і–µ–ї—П–µ–Љ–Њ–≥–Њ (—Б—В–∞–і–Є—П —А–∞–Ј—А–µ—И–µ–љ–Є—П).
–Т –њ–µ—А–≤—Г—О —Д–∞–Ј—Г –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —А–∞–Ј–ї–Є—З–љ—Л–µ –Љ–∞—Б–ї—П–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Ї–Њ—В–Њ—А—Л–µ –≤–≤–Њ–і—П—В—Б—П –≤ –њ–Њ–ї–Њ—Б—В—М –љ–Њ—Б–∞. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –∞—Н—А–Њ–Ј–Њ–ї–µ–є. –Э–µ–њ–ї–Њ—Е–Њ–є —Н—Д—Д–µ–Ї—В –і–Њ—Б—В–Є–≥–∞–µ—В—Б—П –Њ—В –Љ–µ—Б—В–љ–Њ–≥–Њ –≤–≤–µ–і–µ–љ–Є—П –Є–Љ–Љ—Г–љ–љ—Л—Е –Є –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –љ–∞–њ—А–Є–Љ–µ—А –Є–љ—В–µ—А—Д–µ—А–Њ–љ–∞ [11]. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –≥–Њ—А—П—З–Є—Е –≤–∞–љ–љ, —А–∞—Б—В–Є—А–∞–љ–Є–є, —В–µ–њ–ї–Њ–≤—Л—Е –њ—А–Њ—Ж–µ–і—Г—А.
–Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–Љ—Л–≤–∞–љ–Є–µ –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ —Б–Њ–ї–µ–≤—Л–Љ–Є —А–∞—Б—В–≤–Њ—А–∞–Љ–Є, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є–Љ–Є –ї—Г—З—И–µ–Љ—Г –Њ—З–Є—Й–µ–љ–Є—О —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –љ–Њ—Б–∞ –Є —Н–ї–Є–Љ–Є–љ–∞—Ж–Є–Є –≤–Є—А—Г—Б–∞. –°—З–Є—В–∞–µ—В—Б—П, —З—В–Њ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –≤ —А–∞—Б—В–≤–Њ—А–µ –і–ї—П –њ—А–Њ–Љ—Л–≤–∞–љ–Є—П –љ–Њ—Б–∞ —В–∞–Ї–Є—Е –Љ–Є–Ї—А–Њ—Н–ї–µ–Љ–µ–љ—В–Њ–≤, –Ї–∞–Ї –°–∞, F–µ, –Ъ, –Ьg, –°u, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –њ–Њ–≤—Л—И–µ–љ–Є—О –і–≤–Є–≥–∞—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —А–µ—Б–љ–Є—З–µ–Ї, –∞–Ї—В–Є–≤–Є–Ј–∞—Ж–Є–Є —А–µ–њ–∞—А–∞—В–Є–≤–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –≤ –Ї–ї–µ—В–Ї–∞—Е —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –љ–Њ—Б–∞ –Є –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є —Д—Г–љ–Ї—Ж–Є–Є –µ–µ –ґ–µ–ї–µ–Ј [12]. –Я–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л–µ –Љ–Є–Ї—А–Њ—Н–ї–µ–Љ–µ–љ—В—Л —Б–Њ–і–µ—А–ґ–∞—В—Б—П –≤ –њ—А–µ–њ–∞—А–∞—В–∞—Е –Є–Ј –≤–Њ–і—Л –Љ–Є–љ–µ—А–∞–ї—М–љ—Л—Е –Є—Б—В–Њ—З–љ–Є–Ї–Њ–≤, –Њ–±–ї–∞–і–∞—О—Й–µ–є –ї–µ—З–µ–±–љ—Л–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є, –Є –њ—А–µ–њ–∞—А–∞—В–∞—Е, –Ї–Њ—В–Њ—А—Л–µ –≥–Њ—В–Њ–≤—П—В –Є–Ј –Љ–Њ—А—Б–Ї–Њ–є –≤–Њ–і—Л, —Б—В–µ—А–Є–ї–Є–Ј—Г—П –µ–µ –Є –і–Њ–≤–Њ–і—П —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ —Б–Њ–ї–µ–є –і–Њ –Є–Ј–Њ—В–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є. –Ф–∞–љ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В —А–∞–Ј–ґ–Є–ґ–µ–љ–Є—О —Б–ї–Є–Ј–Є –Є –Њ–±–ї–µ–≥—З–∞—О—В –µ–µ —Г–і–∞–ї–µ–љ–Є–µ –Є–Ј –љ–Њ—Б–∞, —Г—Б–Є–ї–Є–≤–∞—О—В —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –љ–Њ—Б–∞ –Ї –±–Њ–ї–µ–Ј–љ–µ—В–≤–Њ—А–љ—Л–Љ –±–∞–Ї—В–µ—А–Є—П–Љ –Є –≤–Є—А—Г—Б–∞–Љ.
–Т —Б—В–∞–і–Є–Є —Б–µ—А–Њ–Ј–љ–Њ–є —Н–Ї—Б—Б—Г–і–∞—Ж–Є–Є —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –њ—А–Є–Љ–µ–љ—П—В—М –Љ–µ—Б—В–љ—Л–µ –≤—П–ґ—Г—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л (–Ъ–Њ–ї–ї–∞—А–≥–Њ–ї –Є –Я—А–Њ—В–∞—А–≥–Њ–ї), –Є–Ј–Њ—В–Њ–љ–Є—З–µ—Б–Ї–Є–µ —А–∞—Б—В–≤–Њ—А—Л –і–ї—П –њ—А–Њ–Љ—Л–≤–∞–љ–Є—П –љ–Њ—Б–∞, –і–µ–Ї–Њ–љ–≥–µ—Б—В–∞–љ—В—Л –≤ –≤–Є–і–µ –≥–µ–ї—П –Є–ї–Є –Ї–∞–њ–µ–ї—М –≤ –љ–Њ—Б. –Я—А–Є –љ–∞–ї–Є—З–Є–Є –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е –Њ–±—Й–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П –ґ–∞—А–Њ–њ–Њ–љ–Є–ґ–∞—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Њ–±–Є–ї—М–љ–Њ–µ –њ–Є—В—М–µ.
–Т —В—А–µ—В—М–µ–є —Б—В–∞–і–Є–Є —В–∞–Ї–ґ–µ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П –Є–Ј–Њ—В–Њ–љ–Є—З–µ—Б–Ї–Є–µ —А–∞—Б—В–≤–Њ—А—Л –і–ї—П –њ—А–Њ–Љ—Л–≤–∞–љ–Є—П –љ–Њ—Б–∞, —Б–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л. –°–ї–µ–і—Г–µ—В –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ –Є–Ј-–Ј–∞ –Њ–њ–∞—Б–љ–Њ—Б—В–Є —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–≥–Њ —А–Є–љ–Є—В–∞ (—Б–Є–љ–і—А–Њ–Љ «—А–Є–Ї–Њ—И–µ—В–∞») —Б—А–Њ–Ї–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Љ–µ—Б—В–љ—Л—Е –і–µ–Ї–Њ–љ–≥–µ—Б—В–∞–љ—В–Њ–≤ —Г –і–µ—В–µ–є –њ—А–Є–Љ–µ—А–љ–Њ –≤ 2 —А–∞–Ј–∞ –Љ–µ–љ—М—И–µ, —З–µ–Љ —Г –≤–Ј—А–Њ—Б–ї—Л—Е, –Є —Б–Њ—Б—В–∞–≤–ї—П—О—В 3–5 –і–љ–µ–є. –Ф–µ—В—П–Љ –Љ–ї–∞–і—И–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –ґ–µ–ї–∞—В–µ–ї—М–љ–Њ –њ—А–Є–Љ–µ–љ—П—В—М –њ—А–µ–њ–∞—А–∞—В—Л –Ї–Њ—А–Њ—В–Ї–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –њ–Њ –њ—А–Є—З–Є–љ–µ –Њ–њ–∞—Б–љ–Њ—Б—В–Є –і–ї–Є—В–µ–ї—М–љ–Њ–є –Є—И–µ–Љ–Є–Є –љ–µ —В–Њ–ї—М–Ї–Њ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞, –љ–Њ –Є –Љ–Њ–Ј–≥–∞, —З—В–Њ –Љ–Њ–ґ–µ—В –њ—А–Њ–≤–Њ—Ж–Є—А–Њ–≤–∞—В—М –Њ–±—Й–Є–µ —Б—Г–і–Њ—А–Њ–≥–Є [13]. –Я—А–Є–Љ–µ–љ—П—О—В—Б—П –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Є–Љ–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї—П—В–Њ—А—Л. –Ґ–∞–Ї–ґ–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–∞ –∞–љ—В–Є–≥–Є—Б—В–∞–Љ–Є–љ–љ–∞—П —В–µ—А–∞–њ–Є—П.
–Я—А–Є –≤—Л–±–Њ—А–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ –і–ї—П –і–µ—В–µ–є –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–∞—В—М—Б—П –љ–∞ –њ—А–µ–њ–∞—А–∞—В—Л —Б –љ–∞–Є–Љ–µ–љ—М—И–Є–Љ —А–Є—Б–Ї–Њ–Љ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤.
–Э–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М —Б—Г—Й–µ—Б—В–≤—Г–µ—В –Љ–љ–Њ–≥–Њ–ї–µ—В–љ–Є–є –Њ–њ—Л—В —Г—Б–њ–µ—И–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Я—А–Њ—В–∞—А–≥–Њ–ї–∞ –њ—А–Є –Њ—Б—В—А–Њ–Љ –љ–∞—Б–Љ–Њ—А–Ї–µ –≤ –ї—О–±–Њ–є –µ–≥–Њ —Д–∞–Ј–µ, –љ–∞—З–Є–љ–∞—П –Њ—В –Ј–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В–Є –љ–Њ—Б–∞ –Є –ґ–Є–і–Ї–Є—Е –≤—Л–і–µ–ї–µ–љ–Є–є –Є –Ј–∞–Ї–∞–љ—З–Є–≤–∞—П –≥—Г—Б—В—Л–Љ–Є —Б–ї–Є–Ј–Є—Б—В—Л–Љ–Є –≤—Л–і–µ–ї–µ–љ–Є—П–Љ–Є.
–Я—А–Њ—В–∞—А–≥–Њ–ї, –Є–ї–Є —Б–µ—А–µ–±—А–∞ –њ—А–Њ—В–µ–Є–љ–∞—В – —Н—В–Њ —Б–µ—А–µ–±—А–Њ—Б–Њ–і–µ—А–ґ–∞—Й–µ–µ –±–µ–ї–Ї–Њ–≤–Њ–µ —Б–Њ–µ–і–Є–љ–µ–љ–Є–µ, –Њ–±–ї–∞–і–∞—О—Й–µ–µ –≤—П–ґ—Г—Й–Є–Љ, –∞–љ—В–Є—Б–µ–њ—В–Є—З–µ—Б–Ї–Є–Љ –Є –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ. –°–µ—А–µ–±—А–Њ –Є–Ј–і–∞–≤–љ–∞ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Њ—Б—М –Ї–∞–Ї –Љ–Њ—Й–љ—Л–є –∞–љ—В–Є—Б–µ–њ—В–Є–Ї, —Б–њ–Њ—Б–Њ–±–љ—Л–є —Г–љ–Є—З—В–Њ–ґ–Є—В—М –Љ–љ–Њ–ґ–µ—Б—В–≤–Њ –±–∞–Ї—В–µ—А–Є–є – –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –±–Њ–ї–µ–Ј–љ–µ–є. –Я—А–Њ—В–∞—А–≥–Њ–ї –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є –Ї–Њ—А–Є—З–љ–µ–≤–Њ-–ґ–µ–ї—В—Л–є –Є–ї–Є –Ї–Њ—А–Є—З–љ–µ–≤—Л–є –њ–Њ—А–Њ—И–Њ–Ї –±–µ–Ј –Ј–∞–њ–∞—Е–∞, —Е–Њ—А–Њ—И–Њ —А–∞—Б—В–≤–Њ—А—П–µ—В—Б—П –≤ –≤–Њ–і–µ, –Є–Љ–µ–µ—В —Б–ї–∞–±–Њ–≥–Њ—А—М–Ї–Є–є –≤—П–ґ—Г—Й–Є–є –≤–Ї—Г—Б. –°–Њ–і–µ—А–ґ–∞–љ–Є–µ —Б–µ—А–µ–±—А–∞ –≤ –љ–µ–Љ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 7,8–8,3%. –Ш–Ј –њ–Њ—А–Њ—И–Ї–∞ –≤ –∞–њ—В–µ–Ї–∞—Е –≥–Њ—В–Њ–≤—П—В 1–5% —А–∞—Б—В–≤–Њ—А—Л, –Ї–Њ—В–Њ—А—Л–µ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –і–ї—П –љ–∞—А—Г–ґ–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П.
–Т –Њ—В–ї–Є—З–Є–µ –Њ—В —Б–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–Є—Е –Ї–∞–њ–µ–ї—М –Я—А–Њ—В–∞—А–≥–Њ–ї –±–Њ—А–µ—В—Б—П —Б –њ—А–Є—З–Є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ-–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –Ы–Ю–†-–Њ—А–≥–∞–љ–Њ–≤, –њ–Њ–і–∞–≤–ї—П–µ—В –ґ–Є–Ј–љ–µ–і–µ—П—В–µ–ї—М–љ–Њ—Б—В—М –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Є–љ—Д–µ–Ї—Ж–Є–Є –Є —Г–Љ–µ–љ—М—И–∞–µ—В –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б. –°–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–µ–µ –і–µ–є—Б—В–≤–Є–µ —Г –Я—А–Њ—В–∞—А–≥–Њ–ї–∞ –Љ—П–≥–Ї–Њ–µ, –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є —Б–Њ —Б—В–Њ—А–Њ–љ—Л –Ї—А–Њ–≤–µ–љ–Њ—Б–љ—Л—Е —Б–Њ—Б—Г–і–Њ–≤ –љ–µ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В, –њ–Њ—Н—В–Њ–Љ—Г –µ–≥–Њ –Љ–Њ–ґ–љ–Њ –њ—А–Є–Љ–µ–љ—П—В—М –≤ —В–µ—З–µ–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –≤—А–µ–Љ–µ–љ–Є.
–Т –Њ—В–ї–Є—З–Є–µ –Њ—В –і—А—Г–≥–Є—Е —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Я—А–Њ—В–∞—А–≥–Њ–ї –Њ–±–ї–∞–і–∞–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ –њ—А–Њ—В–Є–≤–Њ–Љ–Є–Ї—А–Њ–±–љ—Л–Љ, –љ–Њ –Є –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ—Л–Љ –Є –Є–Љ–Љ—Г–љ–Њ—Б—В–Є–Љ—Г–ї–Є—А—Г—О—Й–Є–Љ —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —А–∞—Б—В–≤–Њ—А–∞ –Я—А–Њ—В–∞—А–≥–Њ–ї–∞ –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П—Е –љ–∞ –Ї—Г–ї—М—В—Г—А–µ –Ї–ї–µ—В–Њ–Ї –Њ—В–Љ–µ—З–µ–љ–Њ —Г–≥–љ–µ—В–µ–љ–Є–µ —А–µ–њ—А–Њ–і—Г–Ї—Ж–Є–Є –≤–Є—А—Г—Б–Њ–≤, –≤—Л–Ј—Л–≤–∞—О—Й–Є—Е –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є —А–Є–љ–Њ—В—А–∞—Е–µ–Є—В –Є –≤–Є—А—Г—Б–љ—Г—О –і–Є–∞—А–µ—О, –њ—А–Є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є 0,25–0,5% [14].
–Я—А–Є –Њ—Б—В—А–Њ–Љ –љ–∞—Б–Љ–Њ—А–Ї–µ –і–µ—В—П–Љ –Љ–ї–∞–і—И–µ 6 –ї–µ—В –Я—А–Њ—В–∞—А–≥–Њ–ї –Ј–∞–Ї–∞–њ—Л–≤–∞—О—В –њ–Њ 1–2 –Ї–∞–њ–ї–Є 3 —А./—Б—Г—В, –≤–Ј—А–Њ—Б–ї—Л–Љ –Є –і–µ—В—П–Љ —Б—В–∞—А—И–µ 6 –ї–µ—В – –њ–Њ 2–3 –Ї–∞–њ–ї–Є 3 —А./—Б—Г—В. –Т–Ј—А–Њ—Б–ї—Л–µ –Є –і–µ—В–Є —Б—В–∞—А—И–µ 6 –ї–µ—В —В–∞–Ї–ґ–µ –Љ–Њ–≥—Г—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —Б–њ—А–µ–є (–њ–Њ 1 –≤–њ—А—Л—Б–Ї—Г 3 —А./—Б—Г—В). –Ю–±—Л—З–љ–Њ –±—Л–≤–∞–µ—В –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –љ–µ–і–µ–ї—М–љ–Њ–≥–Њ –Ї—Г—А—Б–∞ –ї–µ—З–µ–љ–Є—П –Я—А–Њ—В–∞—А–≥–Њ–ї–Њ–Љ, –љ–Њ –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–Љ –љ–∞—Б–Љ–Њ—А–Ї–µ –њ—А–µ–њ–∞—А–∞—В –љ–∞–Ј–љ–∞—З–∞—О—В –Ї—Г—А—Б–∞–Љ–Є –њ–Њ 14 –Є –±–Њ–ї–µ–µ –і–љ–µ–є. –Т —Н—В–Њ–Љ —Б–ї—Г—З–∞–µ –Њ–љ –Љ—П–≥–Ї–Њ –≤–Њ–Ј–і–µ–є—Б—В–≤—Г–µ—В –љ–∞ –Ї—А–Њ–≤–µ–љ–Њ—Б–љ—Л–µ —Б–Њ—Б—Г–і—Л –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞, —Б—Г–ґ–Є–≤–∞–µ—В –Є—Е, —З—В–Њ —Г–Љ–µ–љ—М—И–∞–µ—В –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є–µ –Ї —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–µ –Ї—А–Њ–≤–Є. –Ю—В—Б—Г—В—Б—В–≤–Є–µ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ–Є—В–∞–љ–Є—П —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —В–Њ–Љ—Г, —З—В–Њ —А–∞–Ј—А–∞—Б—В–∞–љ–Є–µ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є —Г–Љ–µ–љ—М—И–∞–µ—В—Б—П –Є–ї–Є –Њ—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П.
–Я—А–Њ—В–∞—А–≥–Њ–ї –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –±–∞–Ї—В–µ—А–Є–Њ—Б—В–∞—В–Є—З–µ—Б–Ї–Є–є –Є –±–∞–Ї—В–µ—А–Є—Ж–Є–і–љ—Л–є —Н—Д—Д–µ–Ї—В—Л –љ–∞ —И—В–∞–Љ–Љ—Л, –≤—Л–Ј—Л–≤–∞—О—Й–Є–µ –Ю–†–Ч, —В–∞–Ї–Є–µ –Ї–∞–Ї Staphylococcus spp., Streptococcus spp., Moraxella spp. –Є –і—А.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Я—А–Њ—В–∞—А–≥–Њ–ї–∞, –Њ–±–ї–∞–і–∞—О—Й–µ–≥–Њ –∞–Ї—В–Є–≤–љ—Л–Љ –∞–љ—В–Є—Б–µ–њ—В–Є—З–µ—Б–Ї–Є–Љ –Є –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —А–∞–љ–љ–µ–Љ—Г –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—О –Є –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є—О –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Є—В–∞. –Ь–љ–Њ–≥–Њ–ї–µ—В–љ–Є–є –Њ–њ—Л—В –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Я—А–Њ—В–∞—А–≥–Њ–ї–∞ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В –Њ –µ–≥–Њ —Е–Њ—А–Њ—И–µ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –≤—Л—Б–Њ–Ї–Њ–Љ –њ—А–Њ—Д–Є–ї–µ –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –≤ –ї–µ—З–µ–љ–Є–Є –і–µ—В–µ–є —Б –Њ—Б—В—А—Л–Љ —А–Є–љ–Є—В–Њ–Љ –≤ –ї—О–±–Њ–є –µ–≥–Њ —Д–∞–Ј–µ.

–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –Ю–± —Г—Б–Є–ї–µ–љ–Є–Є –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є –њ–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –≥—А–Є–њ–њ–∞ –Є –і—А—Г–≥–Є—Е –Њ—Б—В—А—Л—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є. –Я—А–Є–Ї–∞–Ј –Ь–Ч –†–§ вДЦ 25 –Њ—В 27.01.1998 –≥.
2. –†–∞—В–љ–Є–Ї–Њ–≤–∞ –Ы.–Ш., –°—В–µ–љ—М–Ї–Њ –Х.–Р. –Э–Њ–≤—Л–є –њ–Њ–і—Е–Њ–і –Ї —В–µ—А–∞–њ–Є–Є –Њ—Б—В—А—Л—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –Є –≥—А–Є–њ–њ–∞ // –Я–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–∞. 2009. вДЦ 2. –°. 70–72.
3. –Ъ–ї—О—З–љ–Є–Ї–Њ–≤ –°. –Ю. –Ы–µ—З–µ–љ–Є–µ –Ї–∞—И–ї—П –њ—А–Є –Ю–†–Т–Ш —Г —З–∞—Б—В–Њ –±–Њ–ї–µ—О—Й–Є—Е –і–µ—В–µ–є // –†–Ь–Ц. 2012. вДЦ 2 (–Я–µ–і–Є–∞—В—А–Є—П). –°. 68–72.
4. –Ъ–Њ–Ј—Г–ї–Є–љ–∞ –Ш.–°. –Э–Њ–≤—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–µ –∞–≥–µ–љ—В—Л – –Љ–µ—В–∞–њ–љ–µ–≤–Љ–Њ–≤–Є—А—Г—Б –Є –±–Њ–Ї–∞–≤–Є—А—Г—Б —З–µ–ї–Њ–≤–µ–Ї–∞: –Р–≤—В–Њ—А–µ—Д. –і–Є—Б. ... –Ї–∞–љ–і. –Љ–µ–і. –љ–∞—Г–Ї. –Ь., 2010.
5. –Ю—Б—В—А—Л–µ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Г –і–µ—В–µ–є: –ї–µ—З–µ–љ–Є–µ –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞. –Э–∞—Г—З–љ–Њ-–њ—А–∞–Ї—В–Є—З–µ—Б–Ї–∞—П –њ—А–Њ–≥—А–∞–Љ–Љ–∞ –°–Њ—О–Ј–∞ –њ–µ–і–Є–∞—В—А–Њ–≤ –†–Њ—Б—Б–Є–Є. –Ь.: –Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л–є —Д–Њ–љ–і –Њ—Е—А–∞–љ—Л –Ј–і–Њ—А–Њ–≤—М—П –Љ–∞—В–µ—А–Є –Є —А–µ–±–µ–љ–Ї–∞, 2002.
6. –Ъ–ї—О—З–љ–Є–Ї–Њ–≤ –°.–Ю., –Ч–∞–є—Ж–µ–≤–∞ –Ю.–Т., –Ю—Б–Љ–∞–љ–Њ–≤ –Ш.–Ь. –Є –і—А. –Ю—Б—В—А—Л–µ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Г –і–µ—В–µ–є. –Я–Њ—Б–Њ–±–Є–µ –і–ї—П –≤—А–∞—З–µ–є // –†–Њ—Б. –≤–µ—Б—В–љ. –њ–µ—А–Є–љ–∞—В–Њ–ї–Њ–≥–Є–Є –Є –њ–µ–і–Є–∞—В—А–Є–Є. 2008. вДЦ 3. –°. 1–36.
7. –°–∞–Љ—Б—Л–≥–Є–љ–∞ –У.–Р., –С–Њ–≥–Њ–Љ–Є–ї—М—Б–Ї–Є–є –Ь.–†. –Ш–љ—Д–µ–Ї—Ж–Є–Є –≤–µ—А—Е–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є. –Я–µ–і–Є–∞—В—А–Є—П. –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ. –Ґ. 2. –Ь.: –У–≠–Ю–Ґ–Р–†-–Ь–µ–і–Є–∞, 2009. –°. 56–62.
8. Battist N. The evaluation of the analgesic and antiinflammatory effects of flurbiprofen mouth wash and 100 mg tablets in oral medicine // Minerva Stomatol. 1994. Vol. 43. вДЦ 4. –†. 141–144.
9. Benzimoj S.I., Langford J.H., Homan H.D. et al. Efficacy and safety of the anti-inflammatory throat lozenge flurbiprofen 8.75 mg in the treatment of sore throat // Fundament. Clin. Pharmacol. 1999. Vol. 13. –†. 189.
10. Benzimoj S.I., Langford J.H., Christian J. et al. Efficacy and tolerability of the anti-inflammatory throat lozenge Flurbiprofen 8.75 mg in the treatment of sore throat // Clin. Drug Invest. 2001. Vol. 21. вДЦ 3. –†. 183–193.
11. –Ъ–ї—О—З–љ–Є–Ї–Њ–≤ –°.–Ю., –Ч–∞–є—Ж–µ–≤–∞ –Ю.–Т., –Ю—Б–Љ–∞–љ–Њ–≤ –Ш.–Ь., –Ъ—А–∞–њ–Є–≤–Ї–Є–љ –Р.–Ш., –Ъ–µ—И–Є—И—П–љ –Х.–°., –С–ї–Є–љ–Њ–≤–∞ –Ю.–Т., –С—Л—Б—В—А–Њ–≤–∞ –Ю.–Т. –Ю—Б—В—А—Л–µ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Г –і–µ—В–µ–є. –Я–Њ—Б–Њ–±–Є–µ –і–ї—П –≤—А–∞—З–µ–є // –†–Њ—Б—Б–Є–є—Б–Ї–Є–є –≤–µ—Б—В–љ–Є–Ї –њ–µ—А–Є–љ–∞—В–Њ–ї–Њ–≥–Є–Є –Є –њ–µ–і–Є–∞—В—А–Є–Є. 2008. вДЦ 3. –°. 1–36.
12. –Ы–Њ–њ–∞—В–Є–љ –Р.–°., –Ю–≤—З–Є–љ–љ–Є–Ї–Њ–≤ –Р.–Ѓ., –°–≤–Є—Б—В—Г—И–Ї–Є–љ –Т.–Ь., –Э–Є–Ї–Є—Д–Њ—А–Њ–≤–∞ –У.–Э. –Ґ–Њ–њ–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л –і–ї—П –ї–µ—З–µ–љ–Є—П –Њ—Б—В—А–Њ–≥–Њ –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —А–Є–љ–Є—В–∞ // –†—Г—Б—Б–Ї–Є–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї. 2003. –Ґ. 11. вДЦ 8. –°. 446–448.
13. –У–∞—А–∞—Й–µ–љ–Ї–Њ –Ґ. –Ш. –°–Њ–≤—А–µ–Љ–µ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–Є–љ–Є—В–Њ–≤ —Г –і–µ—В–µ–є // –†—Г—Б—Б–Ї–Є–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї. 2002. –Ґ. 10. вДЦ 5. –°. 273–278.
14. –Ъ—А–∞—Б–Њ—З–Ї–Њ –Я.–Р. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –Ґ-–∞–Ї—В–Є–≤–Є–љ–∞ –Є –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ –і–ї—П –ї–µ—З–µ–љ–Є—П —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –±–Њ–ї–µ–Ј–љ–µ–є —В–µ–ї—П—В / –Я.–Р. –Ъ—А–∞—Б–Њ—З–Ї–Њ, –Ґ.–Ш. –Я–Њ–Љ–Є—А–Ї–Њ, –Я.–Ш. –ѓ—А–Њ–≤–Њ–є // –Т–µ—В–µ—А–Є–љ–∞—А–Є—П. 1990. вДЦ 11. –°. 22–23.











