Выбранные лекарственные формы оказывают терапевтическое воздействие благодаря своим физическим свойствам, а также могут содержать антисептические, вяжущие средства, кератопластические, редуцирующие средства, зудоуспокаивающие и другие средства. Наиболее выраженный клинический эффект оказывают препараты, содержащие топические глюкокортикостероиды (ГКС) благодаря значительной противовоспалительной, противоаллергической, противозудной активности [3]. Использование топических ГКС подавляет 3 основных компонента развития аллергического воспаления: высвобождение медиаторов, миграцию клеток в зону поражения и их пролиферацию. Противовоспалительная активность и выраженность побочных эффектов от применения топических ГКС зависят от структуры их молекулы и лекарственной формы препарата.
Из наружных ГКС в детской дерматологической практике должны применяться препараты, обладающие минимальными побочными эффектами, при сохранении достаточно высокой степени противовоспалительного действия. В настоящее время предпочтение отдается сильным ГКС–препаратам 3–го класса по Европейской классификации потенциальной активности местных ГКС (Miller & Munro), таким как мометазона фуроат, метилпреднизолона ацепонат, гидрокортизона бутират. Они обладают высокой эффективностью и безопасностью, минимумом побочных эффектов и возможностью применения 1 раз в сутки, в том числе у детей раннего возраста. Длительность лечения данными препаратами в среднем может составлять 14–21 день [4].
По данным многочисленных многоцентровых клинических исследований, в ряду современных топических стероидов мометазона фуроат (Момат, Glenmark Pharmaceuticals LTD) отличается особенно высокой переносимостью и минимумом побочных эффектов (клинически и гистологически не было зафиксировано ни одного случая атрофии кожи). В специальных испытаниях было установлено, что при нанесении мази мометазона фуроата под окклюзионную повязку в течение 8 ч только 0,7% препарата абсорбируется в системный кровоток, что указывает на отсутствие влияния мометазона фуроата на гормональную систему гипофиз–надпочечники. В целом всасывание мометазона фуроата в системный кровоток достоверно ниже, чем системная абсорбция большинства галогенизированных и негалогенизированных топических стероидов. Эти данные позволяют рассматривать мометазона фуроат как топический стероид, действующий исключительно в очаге поражения. Анализ содержания 17–оксикортикостероидов (17–ОКС) в моче у этих больных не выявил существенных нарушений выделения этих соединений [5–7].
Основой молекулы мометазона фуроата служит метилпреднизолон, содержащий хлор в 9–й и 21–й позиции и боковую цепь сложного эфира двойной фуранилкарбоновой кислоты (фуроата) в 17–й позиции [8,9]. Именно эта боковая цепочка фуроата определяет его уникальные свойства, значительно отличающие его от прочих ГКС.
Одним из преимуществ мометазона фуроата перед другими стероидными гормонами, несомненно, является способность более активно ингибировать цитокины (интерлейкин–1, интерлейкин–6, фактор некроза опухоли и др.). Мометазона фуроат замедляет процесс образования и освобождения воспалительных медиаторов в гораздо более низких концентрациях по сравнению с другими препаратами своего класса [10–12].
Мометазона фуроат имеет приоритет для детской дерматологии, так как используется 1 раз в сутки и по фармакологическим свойствам приближается к идеальному препарату выбора для местного лечения гормончувствительных дерматозов [2,4].
Целью проведенного нами исследования явилась сравнительная оценка клинической эффективности и переносимости различных лекарственных форм 0,1% мометазона фуроата (Момат, Glenmark Pharmaceuticals LTD) и 0,1% метилпреднизолона ацепоната в наружной терапии детей с атопическим дерматитом различной степени тяжести в возрасте от 2 до 17 лет.
Для этого были отобраны 60 детей (29 девочек, 31 мальчик) (табл. 1) с различными клиническими формами атопического дерматита (эритематозная, эритематозно–сквамозная, эритематозно–сквамозная с лихенификацией, лихеноидная) легкой, средней и тяжелой степени тяжести, находившихся на лечении в дерматологическом отделении Российской детской клинической больницы г. Москвы.
Все дети имели подтвержденный диагноз атопического дерматита и находились в состоянии обострения кожного процесса. Длительность заболевания колебалась от 3 месяцев до 16 лет.
В соответствии с клиническими формами заболевания 0,1% мометазона фуроат и 0,1% метилпреднизолона ацепонат в форме мази применяли один раз в сутки на очаги атопического дерматита тонким слоем у больных эритематозно–сквамозной с лихенификацией или лихеноидной формой атопического дерматита легкой, средней и тяжелой степени тяжести.
0,1% мометазона фуроат и 0,1% метилпреднизолона ацепонат в форме крема использовали на очаги поражения один раз в сутки при эритематозной или эритематозно–сквамозной форме атопического дерматита различной степени тяжести.
Общая продолжительность исследования составила 3 недели и включала первичный клинический осмотр с контрольными осмотрами после окончания каждой из первых трех недель лечения.
Кроме этого, в процессе лечения больные по показаниям получали антигистаминные препараты, седативную микстуру, туширование расчесов 5% раствором перманганата калия или 1% раствором метиленового синего. В наружной терапии применялись только исследуемые препараты.
В исследование не включались пациенты, не соответствующие указанному возрасту, а также пациенты, соответствующие критериям включения, но получающие системную и местную терапию основного заболевания следующими препаратами:
• глюкокортикостероидами (преднизолон, дексаметазон и др.);
• цитостатиками (циклоспорин);
• любыми топическими глюкокортикостероидами и их комбинациями, а также увлажняющими местными средствами менее чем за 7 дней до момента включения в исследование.
Для объективной оценки степени тяжести течения заболевания и эффективности проводимой терапии у наблюдаемых детей мы использовали коэффициент SCORAD (kS). Этот коэффициент объединяет площадь поражения кожи, степень выраженности объективных (эритема, образование папул/везикул, мокнутие, экскориации, лихенификация, сухость кожи) и субъективных (зуд кожи и/или нарушение сна) симптомов. Используя коэффициент SCORAD (kS), объективно оценивали степень тяжести течения кожного процесса у каждого обследуемого ребенка:
0 ≤kS ≤20 – легкая степень,
20 ≤kS ≤40 – средняя степень,
kS>40 – тяжелая степень заболевания.
Для определения коэффициента SCORAD (kS) применяли специально разработанную компьютерную программу «Калькулятор SCORAD» Бельгийской компании «AIMS» (USB Pharmar – 1997; E–mail:medinfo@aims.be).
На каждого больного была заведена индивидуальная карта, в которой оценивалась динамика кожного процесса в ходе лечения, а также отмечались сведения об анамнезе заболевания, особенностях его течения (длительность заболевания, количество обострений в год, длительность обострений, провоцирующие факторы и др.), предшествующем лечении за последний год, сопутствующих заболеваниях, переносимости исследуемых препаратов, нежелательных явлениях (НЯ). Если таковые имели место, то заполнялся специальный формуляр, где вносились подробные комментарии по каждому НЯ.
Эффективность проводимой терапии оценивали по следующим параметрам: клиническая ремиссия, значительное улучшение, улучшение, без эффекта, ухудшение и отражали в виде графика изменения значения SCORAD во времени на 7, 14 и 21–е сутки от начала исследования. По горизонтали отмечали время лечения в днях, а по вертикали значение SCORAD.
В соответствии с целью исследования и критериями включения на первичном осмотре мы разделили всех детей (60 человек) с различными клиническими формами атопического дерматита легкой, средней и тяжелой степени тяжести на 4 группы лечения (табл. 2).
I группу больных составили 20 детей с эритематозно–сквамозной с лихенификацией или лихеноидной формой атопического дерматита, получавших наружную терапию мазью 0,1% мометазона фуроата. Легкая степень тяжести заболевания была диагностирована у 5 больных (среднее значение kS – 17,2), средняя – у 8 пациентов (среднее значение kS – 27,5) и тяжелая – у 7 детей (среднее значение kS – 43,1).
Во II группу вошли 20 пациентов с эритематозно–сквамозной с лихенификацией или лихеноидной формой атопического дерматита, получавших наружную терапию мазью 0,1% метилпреднизолона ацепоната. Легкая степень тяжести заболевания была диагностирована у 5 больных (среднее значение kS – 18,0), средняя – у 8 пациентов (среднее значение kS – 28,3) и тяжелая – у 7 (среднее значение kS – 42,3).
III группу больных составили 10 больных с эритематозной или эритематозно–сквамозной формой атопического дерматита, получавших наружную терапию кремом 0,1% мометазона фуроата. Легкая степень тяжести заболевания была диагностирована у 5 больных (среднее значение kS – 17,8), средняя – у 3 пациентов (среднее значение kS – 23,3) и тяжелая – у 2 человек (среднее значение kS – 41,5).
В IV группу вошли 10 пациентов с эритематозной или эритематозно–сквамозной формой атопического дерматита, получавших наружную терапию кремом 0,1% метилпреднизолона ацепоната. Легкая степень тяжести заболевания была диагностирована у 5 больных (среднее значение kS – 18,2), средняя – у 3 (среднее значение kS – 23,3) и тяжелая – у 2 детей (среднее значение kS – 42,5).
Независимо от группы лечения патологический кожный процесс у больных с легкой степенью тяжести заболевания в целом, характеризовался ограниченной площадью поражения кожных покровов. Высыпания локализовались в локтевых сгибах, подколенных ямках, периоральной области и были представлены слабо выраженной эритемой, единичными мелко папулезными элементами, экскориациями, умеренно выраженной сухостью кожи и мелкопластинчатым шелушением. Кроме этого, у некоторых пациентов отмечался незначительный зуд кожи и лихенификация в очагах поражения.
Среди преобладающих симптомов у пациентов со средней степенью тяжести заболевания мы выделили более интенсивный кожный зуд, в ряде случаев сопровождающийся нарушением сна. Кожный процесс носил более распространенный характер и локализовался на коже лица (периорбитальная и периоральная области), передней поверхности шеи, локтевых сгибах, сгибательной и разгибательной поверхностях лучезапястных суставов, подколенных ямках. Отмечалась более выраженная острота воспалительной реакции: умеренно выраженные эритема и отек, папулезные элементы ярко–красного цвета, экскориации, трещины на фоне очагов лихенефикации, выраженной сухости кожи и значительного шелушения как в очагах АД, так и на не пораженной коже.
У детей с тяжелым течением заболевания патологический процесс локализовался на коже лица, передне– и заднебоковых поверхностей шеи, туловища, верхних и нижних конечностей, где отмечались яркая или застойно–красная эритема, шелушение, множественные экскориации на фоне хронической папулезной инфильтрации и выраженной лихенификации кожи. Больные жаловались на интенсивный зуд кожи, сопровождающийся нарушением сна.
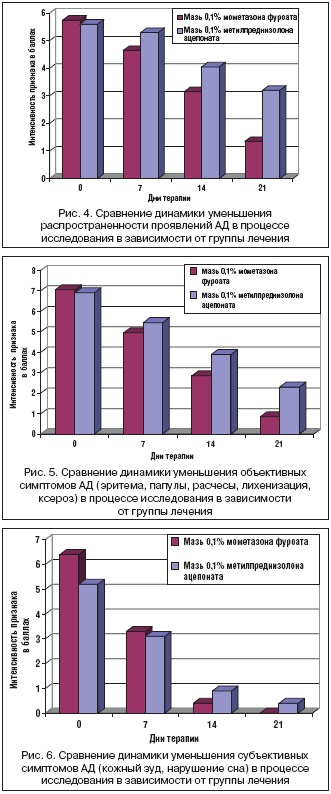
У 20 детей I группы, получавших наружную терапию мазью 0,1% мометазона фуроата и у 10 пациентов III группы, получавших наружную терапию кремом 0,1% мометазона фуроата, мы отмечали выраженную положительную динамику, проявляющуюся в снижении среднего значения коэффициента Scorad и уменьшении объективных симптомов атопического дерматита уже в первые дни лечения.
Во II группе у 20 больных, применявших мазь 0,1% метилпреднизолона ацепоната, и в IV группе у 10 пациентов, применявших крем 0,1% метилпреднизолона ацепоната, положительная динамика в большинстве случаев была менее выражена и регистрировалась нами в более поздние сроки наблюдения (табл. 3, рис. 1–6, табл. 4, рис. 7–12).
Обобщая результаты проведенного 3–х недельного исследования, у 20 детей I группы лечения, применявших мазь 0,1% мометазона фуроата (табл. 5), мы констатировали клиническую ремиссию (отсутствие проявлений АД) у 7 детей (35%), значительное улучшение (сохранение незначительных проявлений АД, таких как легкая эритема или лихенификация) у 10 пациентов (50%), улучшение (уменьшение объективных и субъективных проявлений АД) у 3 больных (15%). Случаев отсутствия эффекта или ухудшения в процессе применения мази 0,1% мометазона фуроата мы не наблюдали.
У 20 детей II группы лечения, использовавших мазь 0,1% метилпреднизолона ацепоната (табл. 5), нами отмечена клиническая ремиссия у 1 ребенка (5%), значительное улучшение у 10 пациентов (50%), улучшение у 8 больных (40%), отсутствие эффекта у 1 ребенка (5%). Случаев ухудшения в процессе применения мази 0,1% метилпреднизолона ацепоната не наблюдалось.
У больных III группы лечения, получавших крем 0,1% мометазона фуроата (табл. 5), клиническая ремиссия (отсутствие проявлений АД) наступила в 3 случаях (30%) и значительное улучшение (сохранение незначительных проявлений АД, таких как легкая эритема) у 7 пациентов (70%). Случаев отсутствия эффекта или ухудшения в процессе применения крема 0,1% мометазона фуроата мы не отмечено.
В IV группе лечения, применявшей крем 0,1% метилпреднизолона ацепоната (табл. 5), мы наблюдали клиническую ремиссию у 3 детей (30%), значительное улучшение у 4 пациентов (40%), улучшение у 3 больных (30%). Случаев отсутствия эффекта или ухудшения в процессе применения крема 0,1% метилпреднизолона ацепоната мы не наблюдали.
Переносимость мази и крема Момат (0,1% мометазона фуроата) среди больных атопическим дерматитом различной степени тяжести на протяжении всего курса лечения оценена нами и родителями пациентов в 100% случаев как очень хорошая, а мази и крема 0,1% метилпреднизолона ацепоната как очень хорошая – в 66,7% случаев, хорошая – в 23,3% и удовлетворительная – в 10% случаев (рис. 13).
Случаев развития побочных эффектов, осложнений, а также отсутствия клинического эффекта на фоне наружной терапии мазью и кремом Момат (0,1% мометазона фуроата) нами не наблюдалось, в то время как применение мази 0,1% метилпреднизолона ацепоната у одного больного оказалось неэффективным, а у 2 пациентов отмечались нежелательные явления (НЯ): у одного ребенка в виде усиления зуда, а у второго – присоединение вторичной бактериальной инфекции, что потребовало изменения сопутствующей терапии для их коррекции.
Таким образом, в ходе 3–недельного исследования нами констатирована более высокая клиническая эффективность и лучшая переносимость 0,1% мази и крема мометазона фуроата (Момат, Glenmark Pharmaceuticals LTD) по сравнению с 0,1% мазью и кремом метилпреднизолона ацепоната в лечении различных клинических форм атопического дерматита легкой, средней и тяжелой степени тяжести у детей в возрасте от 2 до 17 лет.





Литература
1. Атопический дерматит: рекомендации для практических врачей. – М.: «Фармарус Принт», 2002. – 192 с.
2. Короткий Н.Г., Тихомиров А.А. и соавт. Атопический дерматит у детей. Тверь: ООО «Издательство «Триада», 2003. – 238 с.
3. Короткий Н.Г., Таганов А.В. Атопический дермат у детей: принципы наружной терапии. Методическое пособие для педиатров. Серия: аллергические болезни. М.: Информатик, 2000. 51 с.
4. Короткий Н.Г., Таганов А.В., Тихомиров А.А. Современная наружная и физиотерапия дерматозов. М: «Экзамен», 2007. – 703 с.
5. Vernon H.J., Lane A.T., Weston W. Comparison of mometasone furoate 0.1% cream and hydrocortisone 1.0% cream in the treatment of childhood atopic dermatitis. J Am Acad Dermatol 1991 Apr; 24: 603–7.
6. Rafanelli A., Rafanelli S., Stanganelli I. et al. Mometasone furoate in the treatment of atopic dermatitis in children. J Eur Acad Dermatol Venereol 1993; 2 (3): 225–30.
7. Lebwohl M., Lane A.T., Berman B. et al. Efficacy and safety of 0.1% mometasone furoate cream versus 0.2% hydrocortisone valerate cream in pediatric patients with atopic dermatitis unresponsive to topical hydrocortisone treatment [abstract no.P–43]. Proceedings of the 55th Annual Meeting of the American Academy of Dermatology: 1997 Mar 21–26: San Francisco.
8. Shapiro E.L., Gentles M.J., Tiberi R.L. et al. 17–Heteroaryl esters of corticosteroids. 2. 11beta –hydroxy series. J Med Chem 1987; 30: 1581–8.
9. Popper T.L., Gentles M.J., Kung T.T. et al. Structure–activity relationships of aseries of novel topical corticosteroids. J Steroid Biochem Mol Biol 1987; 27 (4–6): 837–43.
10. Crocker I.C., Zhou C–Y., Kreutner W. et al. Glucocorticoids inhibit leukotriene release by mixed leukocytes [abstract]. J Allergy Clin Immunol 1996; 97(Pt 3): 289.
11. Umland S.P., Nahrebne D.K., Razac S. et al. Effects of mometasone furoate and other glucocorticoids on cytokine production from cultured peripheral blood CD4+ T cells [abstract]. J Allergy Clin Immunol 1996; 97(Pt 3): 288.
12. Barton B.E., Jakway J.P., Smith S.R. et al. Cytokine inhibition by a novel steroid, mometasone furoate. Immunopharmacol Immunotoxicol 1991; 13 (3): 251–61.











