–Т —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є –і–µ–њ—А–µ—Б—Б–Є–≤–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –њ—А–Є–≤–ї–µ–Ї–∞—О—В –Њ—Б–Њ–±–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ, –Ї–∞–Ї –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –Є —Б–Њ—Ж–Є–∞–ї—М–љ—Л–є —Д–µ–љ–Њ–Љ–µ–љ –Є –Ї–∞–Ї –Њ–±—К–µ–Ї—В —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –њ–Њ–Є—Б–Ї–Њ–≤. –Т –љ–µ–і–∞–≤–љ–µ–є –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є –≤ –†–Ь–Ц (вДЦ 25, 2001 –≥.) [6] –љ–∞–Љ–Є –±—Л–ї–Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –љ–µ–Ї–Њ—В–Њ—А—Л–µ –і–∞–љ–љ—Л–µ, —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—Й–Є–µ –Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –і–µ–њ—А–µ—Б—Б–Є–Є –≤–Њ –≤—Б–µ–Љ –Љ–Є—А–µ –Є –Њ —В–Њ–Љ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–Љ —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–Љ –±—А–µ–Љ–µ–љ–Є, –Ї–Њ—В–Њ—А–Њ–µ –љ–µ—Б–µ—В —Б —Б–Њ–±–Њ–є —Н—В–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ. –Я–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є–µ –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –љ–∞ –±–ї–Є–ґ–∞–є—И–Є–µ –і–µ—Б—П—В–Є–ї–µ—В–Є—П –љ–µ –Љ–Њ–ґ–µ—В –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М—Б—П –±–µ–Ј —Г—З–µ—В–∞ –Љ–∞—Б—И—В–∞–±–∞ –њ—А–Њ–±–ї–µ–Љ –і–µ–њ—А–µ—Б—Б–Є–є, –Є—Е —Б–≤—П–Ј–Є –љ–µ —В–Њ–ї—М–Ї–Њ —Б –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–Њ–є, –љ–Њ –Є —Б–Њ –Љ–љ–Њ–≥–Є–Љ–Є –Њ–±–ї–∞—Б—В—П–Љ–Є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л [2].
–Ъ –љ–∞—Б—В–Њ—П—Й–µ–Љ—Г –≤—А–µ–Љ–µ–љ–Є –Є–Љ–µ–µ—В—Б—П —А—П–і –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Њ–љ–љ—Л—Е, —Б–Њ—Ж–Є–∞–ї—М–љ—Л—Е –Є —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –њ—А–µ–і–њ–Њ—Б—Л–ї–Њ–Ї –і–ї—П —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –і–µ–ї–µ –Њ–Ї–∞–Ј–∞–љ–Є—П –њ–Њ–Љ–Њ—Й–Є –ї–Є—Ж–∞–Љ, —Б—В—А–∞–і–∞—О—Й–Є–Љ –і–µ–њ—А–µ—Б—Б–Є—П–Љ–Є, –Є –Ї –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є—О —В—П–ґ–µ–ї—Л—Е, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е, –Є–љ–≤–∞–ї–Є–і–Є–Ј–Є—А—Г—О—Й–Є—Е —Д–Њ—А–Љ –і–µ–њ—А–µ—Б—Б–Є–є. –Ь–µ–ґ–і—Г —В–µ–Љ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–µ —Б—А–µ–і—Б—В–≤–∞ –і–ї—П –ї–µ—З–µ–љ–Є—П –і–µ–њ—А–µ—Б—Б–Є–є –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —П–≤–љ–Њ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –ї–Є–±–Њ –љ–µ –≤–њ–Њ–ї–љ–µ –∞–і–µ–Ї–≤–∞—В–љ–Њ, –±–µ–Ј —Б–Њ–±–ї—О–і–µ–љ–Є—П –љ–∞—Г—З–љ–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ—Л—Е –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–є –Є —Г—З–µ—В–∞ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–є.
–Ф–µ–њ—А–µ—Б—Б–Є–≤–љ—Л–µ –Є —В—А–µ–≤–Њ–ґ–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Ј–∞—З–∞—Б—В—Г—О –њ—А–Њ—П–≤–ї—П—О—В—Б—П –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–Љ–Є (—Б–Њ–Љ–∞—В–Њ––≤–µ–≥–µ—В–∞—В–Є–≤–љ—Л–Љ–Є) —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є –Є –њ—А–µ–і—Б—В–∞–≤–ї—П—О—В —Б–Њ–±–Њ–є –≤ —В–Њ–є –ґ–µ –Љ–µ—А–µ —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–µ, –Ї–∞–Ї –Є –њ—Б–Є—Е–Є—З–µ—Б–Ї–Њ–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–Њ. –Э–∞—А—П–і—Г —Б —Н—В–Є–Љ —Б—Г—Й–µ—Б—В–≤—Г–µ—В –Є –њ—А–Є–Њ–±—А–µ—В–∞–µ—В –≤—Б–µ –±–Њ–ї—М—И—Г—О –∞–Ї—В—Г–∞–ї—М–љ–Њ—Б—В—М –њ—А–Њ–±–ї–µ–Љ–∞ —Б–Њ–њ—А—П–ґ–µ–љ–љ–Њ—Б—В–Є —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–Њ—А–Љ —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є —Б –і–µ–њ—А–µ—Б—Б–Є—П–Љ–Є. –Т –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Н—В–Њ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї —В.–љ. –њ—Б–Є—Е–Њ—Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ—А–Њ–≥–љ–Њ–Ј—Л –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—В —Б—Е–Њ–і–љ—Л–µ —В–µ–љ–і–µ–љ—Ж–Є–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –і–µ–њ—А–µ—Б—Б–Є–є –Є –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –Я—А–Є —Н—В–Њ–Љ –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В—Б—П –Њ—Б–Њ–±–Њ —В–µ—Б–љ—Л–µ —Б–≤—П–Ј–Є –і–µ–њ—А–µ—Б—Б–Є–є –Є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –Ъ–Њ–Љ–Њ—А–±–Є–і–љ–Њ—Б—В—М –і–µ–њ—А–µ—Б—Б–Є–Є –Є –≥–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В –Њ–Ї–Њ–ї–Њ 30% [17], –∞ —Г –±–Њ–ї—М–љ—Л—Е –≤ –њ–Њ—Б—В–Є–љ—Д–∞—А–Ї—В–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –і–µ–њ—А–µ—Б—Б–Є–Є –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞—О—В—Б—П –≤ 16–45% —Б–ї—Г—З–∞–µ–≤ [10,16,21]. –Э–∞–ї–Є—З–Є–µ –і–µ–њ—А–µ—Б—Б–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –љ–µ —В–Њ–ї—М–Ї–Њ –Њ—Б–ї–Њ–ґ–љ—П–µ—В —В–µ—З–µ–љ–Є–µ –Є —В–µ—А–∞–њ–Є—О —Н—В–Є—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤, –љ–Њ –Є —Б–Њ–Ї—А–∞—Й–∞–µ—В –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ—Л—Е. –Ґ–∞–Ї, –і–µ–њ—А–µ—Б—Б–Є—П, —А–∞–Ј–≤–Є–≤–∞—О—Й–∞—П—Б—П –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ–Њ –њ–Њ—Б–ї–µ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, –≤ 3,5 —А–∞–Ј–∞ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —А–Є—Б–Ї —Б–Љ–µ—А—В–µ–ї—М–љ–Њ–≥–Њ –Є—Б—Е–Њ–і–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [14,22].
–Т —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ–µ –љ–µ—В –і—А—Г–≥–Њ–є –±–Њ–ї–µ–µ –і—А–∞–Љ–∞—В–Є—З–љ–Њ –Є –њ–Њ—З—В–Є —Б–Є–љ—Е—А–Њ–љ–љ–Њ –Є–Ј–Љ–µ–љ—П—О—Й–µ–є—Б—П –≥—А—Г–њ–њ—Л —А–∞—Б—Б—В—А–Њ–є—Б—В–≤, –Ї–∞–Ї–Є–Љ–Є —П–≤–ї—П—О—В—Б—П –і–µ–њ—А–µ—Б—Б–Є–Є –Є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –Њ–љ–Є –≤—Л–і–µ–ї—П—О—В—Б—П –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–Љ–Є —В–µ–љ–і–µ–љ—Ж–Є—П–Љ–Є –њ–Њ–≤—Л—И–µ–љ–Є—П —А–µ–є—В–Є–љ–≥–∞ «–±—А–µ–Љ–µ–љ–Є –±–Њ–ї–µ–Ј–љ–Є» —Б—А–µ–і–Є –і—А—Г–≥–Є—Е —Д–Њ—А–Љ –њ–∞—В–Њ–ї–Њ–≥–Є–Є. –≠—В–Њ —Б–Њ –≤—Б–µ–є –Њ—З–µ–≤–Є–і–љ–Њ—Б—В—М—О –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В—Б—П –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є —Б—В–∞—В–Є—Б—В–Є–Ї–Є –Є –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–Љ–Є –Љ–Њ–і–µ–ї—П–Љ–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–Њ—А–Љ –њ–∞—В–Њ–ї–Њ–≥–Є–Є. –Ю—Б–Њ–±–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П –Ј–∞—Б–ї—Г–ґ–Є–≤–∞—О—В –і–∞–љ–љ—Л–µ –Т–Ю–Ч –Є –Т—Б–µ–Љ–Є—А–љ–Њ–≥–Њ –С–∞–љ–Ї–∞, –Њ—Б–љ–Њ–≤–∞–љ–љ—Л–µ –љ–∞ –њ—А–Њ–≥–љ–Њ–Ј–∞—Е –У–∞—А–≤–∞—А–і—Б–Ї–Њ–є —И–Ї–Њ–ї—Л –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П [2,19]. –°–Њ–≥–ї–∞—Б–љ–Њ –Ї—А–Є—В–µ—А–Є—П–Љ DALY (—Б–Њ–Ї—А–∞—Й–µ–љ–Є–µ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є —А–∞–±–Њ—В–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ–є, —Б–Њ—Ж–Є–∞–ї—М–љ–Њ––њ–Њ–ї–љ–Њ—Ж–µ–љ–љ–Њ–є –ґ–Є–Ј–љ–Є) –љ–∞–Є–±–Њ–ї–µ–µ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Њ–є c –љ–∞—З–∞–ї–∞ 90–—Е –≥–Њ–і–Њ–≤ –Є –љ–∞ –њ—А–µ–і—Б—В–Њ—П—Й–Є–µ –і–µ—Б—П—В–Є–ї–µ—В–Є—П –Њ—В–ї–Є—З–∞—О—В—Б—П 3 –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Д–Њ—А–Љ—Л: —Г–љ–Є–њ–Њ–ї—П—А–љ–∞—П –і–µ–њ—А–µ—Б—Б–Є—П, –Є—И–µ–Љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М —Б–µ—А–і—Ж–∞, —Ж–µ—А–µ–±—А–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ—Л–µ –±–Њ–ї–µ–Ј–љ–Є. –Т 1990 –≥. —Г–Ї–∞–Ј–∞–љ–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (—В–Њ—З–љ–µ–µ, –±—А–µ–Љ—П —Н—В–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є) –Ј–∞–љ–Є–Љ–∞–ї–Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ 4, 5, 6 –Љ–µ—Б—В–∞. –Ъ 2020 –≥–Њ–і—Г –±—А–µ–Љ—П –≤—Б–µ—Е —Н—В–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≤–Њ–Ј—А–∞—Б—В–µ—В, –њ—А–Є—З–µ–Љ –Є—И–µ–Љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М —Б–µ—А–і—Ж–∞ —Б—В–∞–љ–µ—В –ї–Є–і–Є—А—Г—О—Й–µ–є –њ—А–Є—З–Є–љ–Њ–є —Б–Њ–Ї—А–∞—Й–µ–љ–Є—П –њ–Њ–ї–љ–Њ—Ж–µ–љ–љ–Њ–є –ґ–Є–Ј–љ–Є —З–µ–ї–Њ–≤–µ–Ї–∞, —Г–љ–Є–њ–Њ–ї—П—А–љ–∞—П –і–µ–њ—А–µ—Б—Б–Є—П –Њ–Ї–∞–ґ–µ—В—Б—П –љ–∞ –≤—В–Њ—А–Њ–Љ –Љ–µ—Б—В–µ, –∞ —Ж–µ—А–µ–±—А–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ—Л–µ –±–Њ–ї–µ–Ј–љ–Є –Ј–∞–є–Љ—Г—В 4 –њ–Њ–Ј–Є—Ж–Є—О (–љ–∞ 3–—О –≤—Л–є–і—Г—В –і–Њ—А–Њ–ґ–љ—Л–µ —В—А–∞–≤–Љ—Л).
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П (–Є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–∞—П) –Ј–љ–∞—З–Є–Љ–Њ—Б—В—М —Б–Њ—З–µ—В–∞–љ–Є—П –і–µ–њ—А–µ—Б—Б–Є–є —Б —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є –Є –≤—Б–µ –±–Њ–ї–µ–µ —З–∞—Б—В–∞—П –≤—Л—П–≤–ї—П–µ–Љ–Њ—Б—В—М –і–µ–њ—А–µ—Б—Б–Є–є –≤ –њ–µ—А–≤–Є—З–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є —Б–µ—В–Є —В—А–µ–±—Г—О—В —В–µ—Б–љ–Њ–≥–Њ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П –њ—Б–Є—Е–Є–∞—В—А–Њ–≤ –Є –Є–љ—В–µ—А–љ–Є—Б—В–Њ–≤, –њ–Њ–Є—Б–Ї–∞ –љ–Њ–≤—Л—Е —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е —Д–Њ—А–Љ —В–∞–Ї–Њ–≥–Њ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П —Б –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–µ–є –њ–Њ–Љ–Њ—Й–Є –±–Њ–ї—М–љ—Л–Љ –і–µ–њ—А–µ—Б—Б–Є—П–Љ–Є –Ј–∞ –њ—А–µ–і–µ–ї–∞–Љ–Є —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л—Е –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е —Г—З—А–µ–ґ–і–µ–љ–Є–є. –Ґ–∞–Ї–Њ–≥–Њ —А–Њ–і–∞ –њ–Њ–њ—Л—В–Ї–Є –њ—А–µ–і–њ—А–Є–љ–Є–Љ–∞—О—В—Б—П [4,5,9], –љ–Њ –љ–Њ—Б—П—В –њ–Њ–Ї–∞ –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А. –Т–Љ–µ—Б—В–µ —Б —В–µ–Љ –Њ–±—Й–∞—П –Ї–Њ–љ—Ж–µ–њ—Ж–Є—П —В–µ—А–∞–њ–Є–Є –і–µ–њ—А–µ—Б—Б–Є–є –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –≤–Є–і–Њ–Є–Ј–Љ–µ–љ—П–µ—В—Б—П –Є –≤ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–є –Љ–µ—А–µ –Њ–њ–Є—А–∞–µ—В—Б—П –љ–∞ —Б–Љ–µ–љ—Г «–њ–Њ–Ї–Њ–ї–µ–љ–Є–є» –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤, –љ–∞ –њ–Њ—П–≤–ї–µ–љ–Є–µ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л—Е –љ–µ–Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е –і–µ–њ—А–µ—Б—Б–Є—П–Љ–Є [1,3,7,8,11,12,18]. –Э–Њ–≤—Л–µ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–µ —Б—А–µ–і—Б—В–≤–∞ –њ–Њ–±—Г–ґ–і–∞—О—В –Є–љ–∞—З–µ –Њ—Ж–µ–љ–Є–≤–∞—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –Є –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Њ–љ–љ—Л–µ —Д–Њ—А–Љ—Л —В–µ—А–∞–њ–Є–Є –і–µ–њ—А–µ—Б—Б–Є–є, –љ–µ–ґ–µ–ї–Є 20–30 –ї–µ—В –љ–∞–Ј–∞–і. –Т —Н—В–Њ–є —Б–≤—П–Ј–Є –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –Њ–њ—А–∞–≤–і–∞–љ–љ—Л–Љ –Ї—А–∞—В–Ї–Њ –Њ–±–Њ–Ј–љ–∞—З–Є—В—М —Н—В–∞–њ—Л —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —Б—В—А–∞—В–µ–≥–Є–Є —В–µ—А–∞–њ–Є–Є –і–µ–њ—А–µ—Б—Б–Є–є – –Є–Љ–µ–љ–љ–Њ —Б—В—А–∞—В–µ–≥–Є–Є, –Є–±–Њ —А–µ—З—М –Є–і–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ –Є –љ–µ —Б—В–Њ–ї—М–Ї–Њ –Њ –Ї–Њ–љ–Ї—А–µ—В–љ—Л—Е –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞—Е, —Г–ї—Г—З—И–µ–љ–Є–Є –Є—Е —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Б–≤–Њ–є—Б—В–≤ –Є –њ–Њ–≤—Л—И–µ–љ–Є–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є, —Б–Ї–Њ–ї—М–Ї–Њ –Њ–± –Є–Ј–Љ–µ–љ–µ–љ–Є–Є –Є—Е —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є—П —Б –і—А—Г–≥–Є–Љ–Є –Љ–µ—В–Њ–і–∞–Љ–Є —В–µ—А–∞–њ–Є–Є –≤ –Њ–±—Й–µ–є —Б–Є—Б—В–µ–Љ–µ –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е, —Б—В—А–∞–і–∞—О—Й–Є—Е –і–µ–њ—А–µ—Б—Б–Є—П–Љ–Є. –Э–∞–Ї–Њ–љ–µ—Ж, —А–µ—З—М –Є–і–µ—В –Є –Њ–± –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–Љ –Є–Ј–Љ–µ–љ–µ–љ–Є–Є —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –њ–Њ–љ—П—В–Є—П —В–µ—А–∞–њ–Є–Є, –Ї–Њ—В–Њ—А–Њ–µ —Б–µ–≥–Њ–і–љ—П –≤–Ї–ї—О—З–∞–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ –Љ–µ—В–Њ–і—Л –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є (–њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–Є), –љ–Њ –Є —Д–Њ—А–Љ—Л –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –њ—Б–Є—Е–Њ—Б–Њ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П (—В–∞–±–ї. 1)
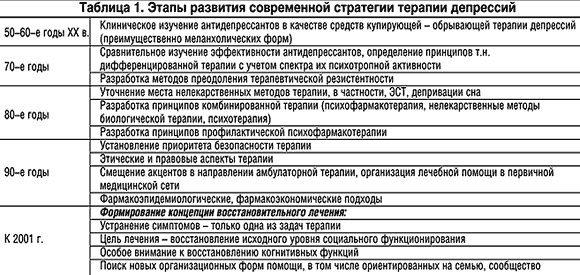
–Т–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –Ї–∞–Ї –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –њ—А–µ–ґ–љ–µ–є —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–є —А–Њ–ї–Є –Є –њ—А–Њ—Д–µ—Б—Б–Є–Њ–љ–∞–ї—М–љ—Л—Е —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–µ–є –њ–∞—Ж–Є–µ–љ—В–∞, —А–µ–∞–ї—М–љ–Њ –њ–Њ—П–≤–Є–ї–Є—Б—М —В–Њ–ї—М–Ї–Њ –≤ –њ–Њ—Б–ї–µ–і–љ–µ–µ –і–µ—Б—П—В–Є–ї–µ—В–Є–µ. –≠—В–Њ —Б–≤—П–Ј–∞–љ–Њ —Б —В–µ–Љ, —З—В–Њ –љ–∞—А—П–і—Г —Б –Њ–њ—А–∞–≤–і–∞–≤—И–Є–Љ–Є —Б–µ–±—П –њ—А–Є –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е, —В—П–ґ–µ–ї—Л—Е –і–µ–њ—А–µ—Б—Б–Є—П—Е —В—А–Є—Ж–Є–Ї–ї–Є—З–µ—Б–Ї–Є–Љ–Є –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞–Љ–Є –њ–Њ—П–≤–Є–ї–Є—Б—М –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –љ–Њ–≤—Л—Е —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –≥—А—Г–њ–њ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤. –Ш—Е –і–Њ—Б—В–Њ–Є–љ—Б—В–≤–∞ –Є –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —В—А–Є—Ж–Є–Ї–ї–Є—З–µ—Б–Ї–Є–Љ–Є —Б–Њ–µ–і–Є–љ–µ–љ–Є—П–Љ–Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ—Л –љ–µ —Б—В–Њ–ї—М–Ї–Њ –Љ–Њ—Й–љ–Њ—Б—В—М—О –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–Є–≤–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П (–Ј–і–µ—Б—М –Њ–љ–Є —З–∞—Й–µ —Г—Б—В—Г–њ–∞—О—В —В—А–Є—Ж–Є–Ї–ї–Є—З–µ—Б–Ї–Є–Љ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞–Љ), —Б–Ї–Њ–ї—М–Ї–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Љ–µ–љ—М—И–µ–є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М—О –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ – –±–Њ–ї–µ–µ –љ–∞–і–µ–ґ–љ–Њ–є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М—О. –Ш–Љ–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –њ–Њ–±–Њ—З–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Ї–∞—А–і–Є–Њ—В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є–µ, –≥–µ–њ–∞—В–Њ—В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є–µ, –љ–µ–є—А–Њ—В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є–µ, –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—О—В —Б–µ–≥–Њ–і–љ—П —Б—Д–µ—А—Г –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —В–∞–Ї–Є—Е –≤—Л—Б–Њ–Ї–Њ—Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е —В—А–Є—Ж–Є–Ї–ї–Є—З–µ—Б–Ї–Є—Е –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤, –Ї–∞–Ї –∞–Љ–Є—В—А–Є–њ—В–Є–ї–Є–љ, –Є–Љ–Є–њ—А–∞–Љ–Є–љ, –љ–µ–Њ–±—А–∞—В–Є–Љ—Л—Е –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –Ь–Р–Ю. –С–Њ–ї–µ–µ –≤—Б–µ–≥–Њ —Н—В–Є –Њ–≥—А–∞–љ–Є—З–µ–љ–Є—П –Ї–∞—Б–∞—О—В—Б—П –Њ–±—Й–µ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є. –Т–Љ–µ—Б—В–µ —Б —В–µ–Љ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–є –≤—Л–±–Њ—А –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤ (–Њ—Б–љ–Њ–≤–љ—Л–µ –Є–Ј –љ–Є—Е –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї. 2) –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —И–Є—А–Њ–Ї. –Ь–љ–Њ–≥–Є–µ –Є–Ј —Н—В–Є—Е —Б—А–µ–і—Б—В–≤ –ї–Є—И–µ–љ—Л —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –Є –њ—А–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е –Љ–Њ–≥—Г—В —Б —Г—Б–њ–µ—Е–Њ–Љ –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –≤ –Њ–±—Й–µ—Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е —Г—З—А–µ–ґ–і–µ–љ–Є—П—Е –Є –њ–µ—А–≤–Є—З–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є —Б–µ—В–Є.
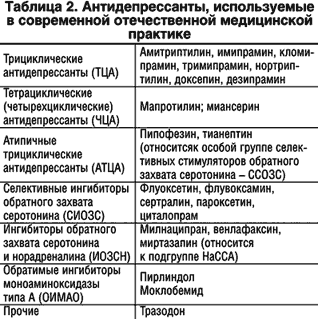
–Я—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –≤ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–µ–њ—А–µ—Б—Б–Є–є –Њ—В–і–∞–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В–∞–Љ —Б –љ–∞–Є–Љ–µ–љ–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –њ–Њ–±–Њ—З–љ—Л–Љ–Є —Н—Д—Д–µ–Ї—В–∞–Љ–Є. –Ъ—А–Њ–Љ–µ —Н—В–Њ–≥–Њ, –Љ–љ–Њ–≥–Є–µ –Є–Ј —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ –Љ–Њ–≥—Г—В –њ—А–Є–љ–Є–Љ–∞—В—М—Б—П 1–2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є, —З—В–Њ –≤–∞–ґ–љ–Њ –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є. –Я—А–Є –≤—Л–±–Њ—А–µ –њ—А–µ–њ–∞—А–∞—В–∞ —Г—З–Є—В—Л–≤–∞—О—В—Б—П –Є–Ј–≤–µ—Б—В–љ—Л–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П —В–Њ–≥–Њ –Є–ї–Є –Є–љ–Њ–≥–Њ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞:
- —Б–±–∞–ї–∞–љ—Б–Є—А–Њ–≤–∞–љ–љ–Њ—Б—В—М –і–µ–є—Б—В–≤–Є—П —В–Є–∞–љ–µ–њ—В–Є–љ–∞, –∞ —В–∞–Ї–ґ–µ –Љ–∞–њ—А–Њ—В–Є–ї–Є–љ–∞, –Љ–Є—А—В–∞–Ј–∞–њ–Є–љ–∞, –Љ–Є–ї–љ–∞—Ж–Є–њ—А–∞–љ–∞;
- –љ–∞–ї–Є—З–Є–µ –∞–Ї—В–Є–≤–Є—А—Г—О—Й–µ–≥–Њ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–∞ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–Є–≤–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Г —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –Њ–±—А–∞—В–љ–Њ–≥–Њ –Ј–∞—Е–≤–∞—В–∞ —Б–µ—А–Њ—В–Њ–љ–Є–љ–∞ – —Д–ї—Г–Њ–Ї—Б–µ—В–Є–љ–∞, —Б–µ—А—В—А–∞–ї–Є–љ–∞, –њ–∞—А–Њ–Ї—Б–µ—В–Є–љ–∞, –≤ –Љ–µ–љ—М—И–µ–є —Б—В–µ–њ–µ–љ–Є —Ж–Є—В–∞–ї–Њ–њ—А–∞–Љ–∞ –Є —Д–ї—Г–≤–Њ–Ї—Б–∞–Љ–Є–љ–∞ (–њ–Њ—Б–ї–µ–і–љ–Є–µ –Љ–Њ–≥—Г—В –њ—А–Њ—П–≤–ї—П—В—М –Є –њ—А–Њ—В–Є–≤–Њ—В—А–µ–≤–Њ–ґ–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ);
- —Б–Њ—З–µ—В–∞–љ–Є–µ —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–Є–≤–љ—Л—Е (—В–Є–Љ–Њ–∞–љ–∞–ї–µ–њ—В–Є—З–µ—Б–Ї–Є—Е), –∞–љ–Ї—Б–Є–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є—Е (—В—А–∞–љ–Ї–≤–Є–ї–Є–Ј–Є—А—Г—О—Й–Є—Е,—Г—Б–њ–Њ–Ї–∞–Є–≤–∞—О—Й–Є—Е) –≤–µ–≥–µ—В–Њ—Б—В–∞–±–Є–ї–Є–Ј–Є—А—Г—О—Й–Є—Е —Б–≤–Њ–є—Б—В–≤ —Г –Љ–Є–∞–љ—Б–µ—А–Є–љ–∞. –•–Њ—А–Њ—И–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –µ–≥–Њ –њ—А–Є –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е —В—А–µ–≤–Њ–ґ–љ—Л—Е –≤–µ–≥–µ—В–∞—В–Є–≤–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є—П—Е –і–µ–њ—А–µ—Б—Б–Є–Є;
- –љ–∞–ї–Є—З–Є–µ —Б–љ–Њ—В–≤–Њ—А–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –њ—А–Є —Б—В–Њ–є–Ї–Њ–є –±–µ—Б—Б–Њ–љ–Є—Ж–µ —Г —В—А–∞–Ј–Њ–і–Њ–љ–∞;
- –≤—Л—А–∞–ґ–µ–љ–љ–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є –∞–њ–∞—В–Є–Є –Є –∞–љ–µ—А–≥–Є–Є —Г –Љ–Њ–Ї–ї–Њ–±–µ–Љ–Є–і–∞.
–Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—Б—В–∞–љ–Њ–≤–Є—В—М—Б—П –љ–∞ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –Њ–±—Й–Є—Е –њ—А–Є–љ—Ж–Є–њ–∞—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤.
–Ь–Њ–љ–Њ—В–µ—А–∞–њ–Є—П – –Њ—Б–љ–Њ–≤–љ–Њ–µ —В—А–µ–±–Њ–≤–∞–љ–Є–µ –Ї —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–µ–њ—А–µ—Б—Б–Є–є: –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ 1 –≤—Л–±—А–∞–љ–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –µ–≥–Њ –≤ —В–µ—З–µ–љ–Є–µ, –њ–Њ –Ї—А–∞–є–љ–µ–є –Љ–µ—А–µ, 4 –љ–µ–і–µ–ї—М —Б –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ–Љ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ–є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є –і–Њ–Ј—Л –ґ–µ–ї–∞—В–µ–ї—М–љ–Њ –Ї 7–14 –і–љ—О –ї–µ—З–µ–љ–Є—П. –Я—А–Є —Н—В–Њ–Љ –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –Љ–Њ–ґ–µ—В –і–Њ–њ—Г—Б–Ї–∞—В—М —Г–Љ–µ—А–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –њ—А–µ—Е–Њ–і—П—Й–Є–µ –њ–Њ–±–Њ—З–љ—Л–µ —П–≤–ї–µ–љ–Є—П, –Њ –Ї–Њ—В–Њ—А—Л—Е –њ–∞—Ж–Є–µ–љ—В –Ј–∞—А–∞–љ–µ–µ –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ –Є –≥–Њ—В–Њ–≤ –Є—Е –њ—А–µ—В–µ—А–њ–µ—В—М —А–∞–і–Є –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞, –Ї–Њ—В–Њ—А—Л–є (–Є –Њ–± —Н—В–Њ–Љ —В–∞–Ї–ґ–µ –і–Њ–ї–ґ–µ–љ –Ј–љ–∞—В—М –њ–∞—Ж–Є–µ–љ—В) –Њ–±—Л—З–љ–Њ –Њ–ґ–Є–і–∞–µ—В—Б—П –љ–µ —А–∞–љ–µ–µ –Ї–Њ–љ—Ж–∞ 1––є, –∞ —З–∞—Й–µ – –љ–∞ 3––µ–є –љ–µ–і–µ–ї–µ —В–µ—А–∞–њ–Є–Є.
–Я–Њ–Љ–Є–Љ–Њ –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є (–Њ—Б–Њ–±–Њ–є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Е–Њ–ї–Є–љ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є—Е –Є–ї–Є –Є–љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е —П–≤–ї–µ–љ–Є–є), –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ—Г—О –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М – –Њ—Б–Њ–±—Г—О —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М, –љ–µ–≤—Л–љ–Њ—Б–ї–Є–≤–Њ—Б—В—М –њ–∞—Ж–Є–µ–љ—В–∞ –Ї —В–µ–Љ –Є–ї–Є –Є–љ—Л–Љ, –і–∞–ґ–µ –≤–њ–Њ–ї–љ–µ —Г–Љ–µ—А–µ–љ–љ—Л–Љ, –њ–Њ–±–Њ—З–љ—Л–Љ —П–≤–ї–µ–љ–Є—П–Љ. –Ш–љ–Њ–≥–і–∞ —Н—В–Њ –Є–Љ–µ–µ—В –Њ–њ—А–∞–≤–і–∞–љ–Є–µ –≤ –Њ—Б–Њ–±–Њ–Љ (–Є –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ–Њ–Љ) –≤–љ–Є–Љ–∞–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–∞ –Ї —Б–Њ—Е—А–∞–љ–љ–Њ—Б—В–Є –Є –њ–Њ–і–і–µ—А–ґ–∞–љ–Є—О –љ–µ–Ї–Њ—В–Њ—А—Л—Е –∞–Ї—В—Г–∞–ї—М–љ—Л—Е –і–ї—П –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є —Д—Г–љ–Ї—Ж–Є–є: –љ–µ–њ—А–Є–µ–Љ–ї–µ–Љ–Њ—Б—В—М –і–∞–ґ–µ –ї–µ–≥–Ї–Њ–≥–Њ —В—А–µ–Љ–Њ—А–∞ –њ–∞–ї—М—Ж–µ–≤ —А—Г–Ї —Г –Љ—Г–Ј—Л–Ї–∞–љ—В–Њ–≤, —Б—Г—Е–Њ—Б—В–Є –≤–Њ —А—В—Г –і–ї—П –њ—А–µ–њ–Њ–і–∞–≤–∞—В–µ–ї–µ–є –Є —В.–њ. –Э–Њ –љ–µ—А–µ–і–Ї–Њ –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М —Б–≤—П–Ј–∞–љ–∞ —Б –Њ—Б–Њ–±–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –Ї –±–Њ–ї–Є, —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–Љ—Г –і–Є—Б–Ї–Њ–Љ—Д–Њ—А—В—Г, «—Б–µ–љ–Ј–Є—В–Є–≤–љ–Њ—Б—В–Є», –Ї–∞–Ї –ї–Є—З–љ–Њ—Б—В–љ–Њ–є —З–µ—А—В–µ. –Я—А–Є–Ј–љ–∞–≤–∞—П –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є—О –≤–∞–ґ–љ–µ–є—И–Є–Љ –њ—А–Є–љ—Ж–Є–њ–Њ–Љ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–µ–њ—А–µ—Б—Б–Є–є, –Љ–Њ–ґ–љ–Њ —Б—З–Є—В–∞—В—М –Њ–њ—А–∞–≤–і–∞–љ–љ—Л–Љ–Є –љ–µ–Ї–Њ—В–Њ—А—Л–µ –≤–Є–і—Л –і–Њ–њ–Њ–ї–љ—П—О—Й–µ–є, —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є —В–µ—А–∞–њ–Є–Є: 1) —В.–љ. «—В–µ—А–∞–њ–Є—П –њ—А–Є–Ї—А—Л—В–Є—П», –Ї–Њ—В–Њ—А–∞—П –Њ–±—Л—З–љ–Њ –њ—А–µ–і—И–µ—Б—В–≤—Г–µ—В –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞, –Є 2) –∞–і—М—О–≤–∞–љ—В–љ–∞—П —В–µ—А–∞–њ–Є—П, –њ—А–Є—Б–Њ–µ–і–Є–љ—П–µ–Љ–∞—П –Ї –Њ—Б–љ–Њ–≤–љ–Њ–є –і–ї—П —Г—Б–Є–ї–µ–љ–Є—П –Є–ї–Є —Б—В–∞–±–Є–ї–Є–Ј–∞—Ж–Є–Є –і–µ–є—Б—В–≤–Є—П –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞. –Ґ–µ—А–∞–њ–Є—П –њ—А–Є–Ї—А—Л—В–Є—П –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В—Б—П —Б–Њ–Љ–∞—В–Њ—В—А–Њ–њ–љ—Л–Љ–Є –Є –љ–µ–є—А–Њ–Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є –Є –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–∞–љ–∞ –љ–∞ —Б–Љ—П–≥—З–µ–љ–Є–µ –Є–ї–Є –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є–µ —А–µ–∞–Ї—Ж–Є–є –Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Є –Є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є –Є–Ј–Љ–µ–љ–µ–љ–љ–Њ–є –њ–Њ—З–≤—Л. –≠—В–Њ –Љ–Њ–≥—Г—В –±—Л—В—М –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ (–њ—А–µ–і–њ–Њ—З—В–Є—В–µ–ї—М–љ—Л b––±–ї–Њ–Ї–∞—В–Њ—А—Л), –≤–µ–≥–µ—В–Њ—Б—В–∞–±–Є–ї–Є–Ј–Є—А—Г—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л (–±–µ–љ–Ј–Њ–і–Є–∞–Ј–µ–њ–Є–љ—Л –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є); —Ж–µ—А–µ–±—А–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ (–≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –љ–Њ–Њ—В—А–Њ–њ—Л) –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П –њ—А–Є –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є—П—Е, –Њ—Б–Њ–±–µ–љ–љ–Њ, –µ—Б–ї–Є —Н—В–Є —П–≤–ї–µ–љ–Є—П –≤—Л—П–≤–ї—П–ї–Є—Б—М –њ—А–Є –њ—А–µ–і—И–µ—Б—В–≤—Г—О—Й–Є—Е –Ї—Г—А—Б–∞—Е —В–µ—А–∞–њ–Є–Є –Є –Ј–∞—В—А—Г–і–љ—П–ї–Є –њ–Њ–ї–љ–Њ—Ж–µ–љ–љ—Г—О —А–µ–Љ–Є—Б—Б–Є—О –Є —А–µ—Б–Њ—Ж–Є–∞–ї–Є–Ј–∞—Ж–Є—О –±–Њ–ї—М–љ–Њ–≥–Њ. –Т–Љ–µ—Б—В–µ —Б —В–µ–Љ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –∞–і—М—О–≤–∞–љ—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ—А–µ–і–њ–Њ—З—В–Є—В–µ–ї—М–љ–Њ –Њ—В–ї–Њ–ґ–Є—В—М –і–Њ —Н—В–∞–њ–∞, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–µ–≥–Њ –Њ—Ж–µ–љ–Є—В—М —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є (—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М) –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—А–µ–і—Б—В–≤–∞. –Т –Њ—Б–Њ–±–Њ–є –Љ–µ—А–µ —Н—В–Њ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л–Љ –љ–∞—А—Г—И–µ–љ–Є—П–Љ –Є –њ—Б–Є—Е–Њ–≤–µ–≥–µ—В–∞—В–Є–≤–љ—Л–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ (–Њ—В—А–∞–ґ–∞—О—Й–Є–Љ —Б–Њ–Љ–∞—В–Є–Ј–∞—Ж–Є—О –∞—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤), –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –і–∞–љ–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П —В–µ—Б–љ–Њ —Б–≤—П–Ј–∞–љ—Л —Б –і–µ–њ—А–µ—Б—Б–Є–µ–є –Є —А–µ–і—Г—Ж–Є—А—Г—О—В—Б—П –≤–Љ–µ—Б—В–µ —Б —А–µ–і—Г–Ї—Ж–Є–µ–є –µ–µ –Њ—Б–љ–Њ–≤–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є – –∞—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е (–њ–Њ–і–∞–≤–ї–µ–љ–љ–Њ—Б—В—М, —В—А–µ–≤–Њ–≥–∞), –Љ–Њ—В–Є–≤–∞—Ж–Є–Њ–љ–љ–Њ –≤–Њ–ї–µ–≤—Л—Е (–њ–Њ–±—Г–ґ–і–µ–љ–Є—П –Ї –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є) –Є –≤–Є—В–∞–ї—М–љ—Л—Е (—Г–≥–љ–µ—В–µ–љ–Є–µ –Є –Є–Ј–Љ–µ–љ–µ–љ–Є–µ –≤–ї–µ—З–µ–љ–Є–є).
–Т –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є –Љ–µ—А–µ –Ї –∞–і—М—О–≤–∞–љ—В–љ—Л–Љ —Б—А–µ–і—Б—В–≤–∞–Љ –Љ–Њ–≥—Г—В –±—Л—В—М –Њ—В–љ–µ—Б–µ–љ—Л —В–Є–Љ–Њ—Б—В–∞–±–Є–ї–Є–Ј–∞—В–Њ—А—Л, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –Ї–∞—А–±–∞–Љ–∞–Ј–µ–њ–Є–љ, –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –љ–∞ —Н—В–∞–њ–µ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–∞ –Є –Ј–∞–≤–µ—А—И–µ–љ–Є—П –∞–Ї—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞–Љ–Є –Њ–њ—А–∞–≤–і–∞–љ–Њ –љ–µ —В–Њ–ї—М–Ї–Њ –і–ї—П —Б–≥–ї–∞–ґ–Є–≤–∞–љ–Є—П —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –Є –≤–µ–≥–µ—В–∞—В–Є–≤–љ–Њ–є –љ–µ—Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є, –Њ–±—Л—З–љ–Њ–є –і–ї—П –Ј–∞–≤–µ—А—И–µ–љ–Є—П –Њ—Б–љ–Њ–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –љ–Њ –Є —Б —Ж–µ–ї—М—О –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–≥–Њ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—В–Є–≤–Њ—А–µ—Ж–Є–і–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П, —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —Г—Е—Г–і—И–µ–љ–Є–є –Є —А–µ—Ж–Є–і–Є–≤–Њ–≤ –і–µ–њ—А–µ—Б—Б–Є–Є –Є –≤–Њ–Њ–±—Й–µ –∞—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –Ї–Њ–ї–µ–±–∞–љ–Є–є –њ—А–Є –≤–µ—А–Њ—П—В–љ–Њ—Б—В–Є –Є—Е –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П.
–Ю–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ 2–—Е –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤ —А–∞–Ј–љ–Њ–є —Е–Є–Љ–Є—З–µ—Б–Ї–Њ–є —Б—В—А—Г–Ї—В—Г—А—Л –Њ–њ—А–∞–≤–і–∞–љ–Њ –≤ –Ї–∞—З–µ—Б—В–≤–µ –њ—А–Є–µ–Љ–∞ –њ—А–µ–Њ–і–Њ–ї–µ–љ–Є—П —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї —В–µ—А–∞–њ–Є–Є, –љ–Њ —В–Њ–ї—М–Ї–Њ –њ–Њ—Б–ї–µ –њ—А–Њ–≤–µ–і–µ–љ–Є—П –њ–Њ –Ї—А–∞–є–љ–µ–є –Љ–µ—А–µ 2–—Е –њ–Њ–ї–љ–Њ—Ж–µ–љ–љ—Л—Е –Ї—Г—А—Б–Њ–≤ –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є —А–∞–Ј–љ—Л–Љ–Є –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞–Љ–Є. –°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л–µ –і–µ–њ—А–µ—Б—Б–Є–Є —П–≤–ї—П—О—В—Б—П –њ–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –і–ї—П —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П, –њ—А–µ–і–њ–Њ—З—В–Є—В–µ–ї—М–љ–Њ –≤ —Г—Б–ї–Њ–≤–Є—П—Е —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е —Г—З—А–µ–ґ–і–µ–љ–Є–є. –≠—В–Њ —Б–≤—П–Ј–∞–љ–Њ —Б —В—А—Г–і–љ–Њ—Б—В—П–Љ–Є –њ–Њ–і–±–Њ—А–∞ —В–µ—А–∞–њ–Є–Є, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М—О –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є, —З–µ–Љ –і–Њ–њ—Г—Б—В–Є–Љ–Њ –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е, –і–Њ–Ј –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ —Б—Г–Є—Ж–Є–і–∞.
–Я—А–Є —Н—В–Њ–Љ —А–µ–∞–ї—М–љ–∞—П, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –і–Њ—Б—В–∞—В–Њ—З–љ–∞—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М —В–µ—А–∞–њ–Є–Є (–Њ–±—Л—З–љ–Њ –Є—Б—З–Є—Б–ї—П–µ–Љ–∞—П –љ–µ—Б–Ї–Њ–ї—М–Ї–Є–Љ–Є –Љ–µ—Б—П—Ж–∞–Љ–Є) –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –љ–µ –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –±—Л—Б—В—А–Њ–≥–Њ –љ–∞—Б—В—Г–њ–ї–µ–љ–Є—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞ (–Њ–љ –Њ–±—Л—З–љ–Њ –Њ–ґ–Є–і–∞–µ—В—Б—П —З–µ—А–µ–Ј 3–6 –љ–µ–і–µ–ї—М), –∞ –Є–Ј–≤–µ—Б—В–љ—Л–Љ–Є –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ–Њ—Б—В—П–Љ–Є –Њ–±—А–∞—В–љ–Њ–≥–Њ —А–∞–Ј–≤–Є—В–Є—П –і–µ–њ—А–µ—Б—Б–Є–Є, —Г—Б—В—А–∞–љ–µ–љ–Є–µ–Љ –њ—А–µ–і–њ–Њ—Б—Л–ї–Њ–Ї —А–µ—Ж–Є–і–Є–≤–∞ –Є–ї–Є —Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ–Є—П —А—Г–і–Є–Љ–µ–љ—В–∞—А–љ–Њ–є —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є. –Ь–љ–Њ–≥–Њ–Љ–µ—Б—П—З–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤ (—Г–ґ–µ –Ј–∞ –њ—А–µ–і–µ–ї–∞–Љ–Є –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –Њ—З–µ–≤–Є–і–љ–Њ–≥–Њ —Г–ї—Г—З—И–µ–љ–Є—П) —В–∞–Ї–ґ–µ –њ—А–Є–љ–∞–і–ї–µ–ґ–Є—В —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –њ—А–Є–љ—Ж–Є–њ–∞–Љ —В–µ—А–∞–њ–Є–Є –і–µ–њ—А–µ—Б—Б–Є–є: –≤ –њ—А–Њ—И–ї–Њ–Љ, –Ї–∞–Ї —Г–ґ–µ —Г–Ї–∞–Ј—Л–≤–∞–ї–Њ—Б—М –≤—Л—И–µ, –Њ–±—А—Л–≤ –і–µ–њ—А–µ—Б—Б–Є–Є, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Њ—Б–љ–Њ–≤–љ—Л—Е –Є –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –і–µ–њ—А–µ—Б—Б–Є–Є –≤ —В–µ—З–µ–љ–Є–µ 2 –љ–µ–і–µ–ї—М –Њ–±—Л—З–љ–Њ —Б—З–Є—В–∞–ї–Є—Б—М –і–Њ—Б—В–∞—В–Њ—З–љ—Л–Љ –Њ—Б–љ–Њ–≤–∞–љ–Є–µ–Љ –і–ї—П –±—Л—Б—В—А–Њ–≥–Њ –њ–Њ—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ–≥–Њ —Г–Љ–µ–љ—М—И–µ–љ–Є—П –і–Њ–Ј –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞ –і–Њ –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Л—Е –ї–Є–±–Њ –≤–Њ–Њ–±—Й–µ –і–ї—П –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П –µ–≥–Њ –њ—А–Є–µ–Љ–∞. –Я–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤ –Є–Љ–µ—О—В –Њ—Б–Њ–±–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –≤ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Я–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –≤–Ї–ї—О—З–∞–µ—В –≤ —Б–µ–±—П –Њ—В—Б—Г—В—Б—В–≤–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е —П–≤–ї–µ–љ–Є–є, –Ї–∞–Ї –Њ—З–µ–≤–Є–і–љ—Л—Е –і–ї—П –њ–∞—Ж–Є–µ–љ—В–∞ (–љ–∞–њ—А–Є–Љ–µ—А, —Б—Г—Е–Њ—Б—В–Є –≤–Њ —А—В—Г, –≥–Њ–ї–Њ–≤–љ—Л—Е –±–Њ–ї–µ–є, –љ–∞—А—Г—И–µ–љ–Є–є –Ј—А–µ–љ–Є—П, —З—В–Њ –Љ–Њ–ґ–µ—В —Б–ї—Г–ґ–Є—В—М –њ–Њ—З–≤–Њ–є –і–ї—П —Б—Г–±—К–µ–Ї—В–Є–≤–љ–Њ–є –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є), —В–∞–Ї –Є –љ–µ –≤—Б–µ–≥–і–∞ –Њ—З–µ–≤–Є–і–љ—Л—Е – –Є–Ј–Љ–µ–љ–µ–љ–Є–є —Б–µ—А–і–µ—З–љ–Њ–≥–Њ —А–Є—В–Љ–∞, –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, —П–≤–ї–µ–љ–Є–є –њ–Њ–≤–µ–і–µ–љ—З–µ—Б–Ї–Њ–є —В–Њ–Ї—Б–Є—З–љ–Њ—Б—В–Є, —В–∞–Ї–Є—Е –Ї–∞–Ї –љ–∞—А—Г—И–µ–љ–Є–µ —В–Њ–љ–Ї–Њ–є –Ї–Њ–Њ—А–і–Є–љ–∞—Ж–Є–Є –і–≤–Є–ґ–µ–љ–Є–є, —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –±–Њ–і—А—Б—В–≤–Њ–≤–∞–љ–Є—П, –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є (–Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –≤–љ–Є–Љ–∞–љ–Є—П, –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–є –њ–∞–Љ—П—В–Є, —Б–Ї–Њ—А–Њ—Б—В–Є –≤—Л–њ–Њ–ї–љ–µ–љ–Є—П –ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Њ–њ–µ—А–∞—Ж–Є–є, –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–µ–љ–љ–Њ–є –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–Ї–Є). –Ъ–Њ–≥–љ–Є—В–Є–≤–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ—Л –і–ї—П —А–∞–±–Њ—В–∞—О—Й–µ–≥–Њ —З–µ–ї–Њ–≤–µ–Ї–∞, –Є–Љ–µ—О—Й–µ–≥–Њ –і–µ–ї–Њ —Б –њ–Њ—Б—В–Њ—П–љ–љ–Њ–є –Є–љ—В–µ–ї–ї–µ–Ї—В—Г–∞–ї—М–љ–Њ–є —Б–Њ—Б—В–∞–≤–ї—П—О—Й–µ–є –њ—А–Є –≤—Л–њ–Њ–ї–љ–µ–љ–Є–Є –њ—А–Њ—Д–µ—Б—Б–Є–Њ–љ–∞–ї—М–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є. –°–Њ–≤—А–µ–Љ–µ–љ–љ–∞—П –Є–љ—В–µ–ї–ї–µ–Ї—В—Г–∞–ї–Є–Ј–∞—Ж–Є—П —В—А—Г–і–∞, –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —В–µ—Е–љ–Є—З–µ—Б–Ї–Є—Е, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –Ї–Њ–Љ–њ—М—О—В–µ—А–љ—Л—Е, –њ–Њ—Б—А–µ–і–љ–Є–Ї–Њ–≤ –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є, —З–∞—Б—В–Њ–µ –≤—Л–њ–Њ–ї–љ–µ–љ–Є–µ –Њ–њ–µ—А–∞—В–Њ—А—Б–Ї–Є—Е –і–µ–є—Б—В–≤–Є–є, —В—А–µ–±—Г—О—Й–Є—Е –њ–Њ—Б—В–Њ—П–љ–љ–Њ–≥–Њ –њ–µ—А–µ–Ї–ї—О—З–µ–љ–Є—П –Є –њ–µ—А—А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П –≤–љ–Є–Љ–∞–љ–Є—П, –Ї–Њ–Љ–Љ—Г–љ–Є–Ї–∞—Ж–Є–Њ–љ–љ–∞—П –і–µ—П—В–µ–ї—М–љ–Њ—Б—В—М – –≤—Б–µ —Н—В–Њ —В—А–µ–±—Г–µ—В –Њ—В —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Й–∞–і—П—Й–Є—Е –Є –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—О—Й–Є—Е (–≤–Њ –≤—Б—П–Ї–Њ–Љ —Б–ї—Г—З–∞–µ –љ–µ —Г–≥–љ–µ—В–∞—О—Й–Є—Е) –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є —Б–≤–Њ–є—Б—В–≤.
–Т –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –≤—Б–µ –±–Њ–ї—М—И–µ –≤–љ–Є–Љ–∞–љ–Є—П –њ—А–Є —В–µ—А–∞–њ–Є–Є –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞–Љ–Є –Њ–њ—А–∞–≤–і–∞–љ–љ–Њ —Г–і–µ–ї—П–µ—В—Б—П —Б–Њ—Е—А–∞–љ–љ–Њ—Б—В–Є —Б–µ–Ї—Б—Г–∞–ї—М–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є, –Њ—В—Б—Г—В—Б—В–≤–Є—О —Г –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤ —В–∞–Ї–Є—Е –њ–Њ–±–Њ—З–љ—Л—Е —П–≤–ї–µ–љ–Є–є, –Ї–∞–Ї –Њ—Б–ї–∞–±–ї–µ–љ–Є–µ —Н—А–µ–Ї—Ж–Є–Є, –Ј–∞–і–µ—А–ґ–Ї–Є —Н—П–Ї—Г–ї—П—Ж–Є–Є, –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ –Њ—А–≥–∞–Ј–Љ–∞. –Я—А–Є —Н—В–Њ–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М, —З—В–Њ —Б–µ–Ї—Б—Г–∞–ї—М–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є (–Њ—Б–Њ–±–µ–љ–љ–Њ –ї–Є–±–Є–і–Њ) —Б–∞–Љ–Є –њ–Њ —Б–µ–±–µ —Б—В—А–∞–і–∞—О—В –њ—А–Є –і–µ–њ—А–µ—Б—Б–Є–Є –Є –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞—О—В—Б—П –њ—А–Є –∞–і–µ–Ї–≤–∞—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–∞–Љ–Є. –С–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М – –±–Њ–ї–µ–µ —И–Є—А–Њ–Ї–∞—П –Ї–∞—В–µ–≥–Њ—А–Є—П, –њ–µ—А–µ–Ї—А—Л–≤–∞—О—Й–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М. –Ю–љ–∞ –≤–Ї–ї—О—З–∞–µ—В –≤ —Б–µ–±—П –Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –љ–∞ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—Ж–µ—Б—Б—Л, —Д—Г–љ–Ї—Ж–Є–Є –Њ—В–і–µ–ї—М–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤ –Є —Б–Є—Б—В–µ–Љ, —З—В–Њ –Њ—Б–Њ–±–µ–љ–љ–Њ –Ј–љ–∞—З–Є–Љ–Њ –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–°–ї–µ–і–Њ–≤–∞–љ–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ, —В.–љ. –Ї–Њ–Љ–њ–ї–∞–є–µ–љ—Б, —В.–µ. —Б–Њ–≥–ї–∞—Б–Є–µ, —Б–Њ–≥–ї–∞—Б–Њ–≤–∞–љ–љ–Њ—Б—В—М –і–µ–є—Б—В–≤–Є–є –њ–∞—Ж–Є–µ–љ—В–∞ –Є –≤—А–∞—З–∞ – –≤–∞–ґ–љ–µ–є—И–Є–є —Д–∞–Ї—В–Њ—А —Г—Б–њ–µ—И–љ–Њ—Б—В–Є –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Ю–±—Л—З–љ–Њ –љ–µ –Љ–µ–љ–µ–µ 1/3 —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –≤—Л–њ–Њ–ї–љ—П—О—В—Б—П –љ–µ –њ–Њ–ї–љ–Њ—Б—В—М—О, —Б –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є —А–µ–≥—Г–ї—П—А–љ–Њ—Б—В–Є –Є —В–Њ—З–љ–Њ—Б—В–Є –њ—А–µ–і–њ–Є—Б–∞–љ–љ—Л—Е –љ–∞–Ј–љ–∞—З–µ–љ–Є–є. –°–Њ–≥–ї–∞—Б–Њ–≤–∞–љ–Є–µ –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ, –≥–і–µ —Д—Г–љ–Ї—Ж–Є–Є –Ї–Њ–љ—В—А–Њ–ї—П –Ј–∞ —В–µ—А–∞–њ–Є–µ–є –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є –Љ–µ—А–µ –њ–µ—А–µ–і–∞—О—В—Б—П, «–њ–µ—А–µ–њ–Њ—А—Г—З–∞—О—В—Б—П» —Б–∞–Љ–Њ–Љ—Г –њ–∞—Ж–Є–µ–љ—В—Г, —А–∞–Ј—Г–Љ–µ–µ—В—Б—П, –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ –і–ї—П —Н—В–Њ–≥–Њ –њ–Њ–і–≥–Њ—В–Њ–≤–ї–µ–љ–љ–Њ–Љ—Г.
1. –Р–≤—А—Г—Ж–Ї–Є–є –У.–ѓ. –Э–µ–і—Г–≤–∞ –Р.–Р.–Ы–µ—З–µ–љ–Є–µ –њ—Б–Є—Е–Є—З–µ—Б–Ї–Є –±–Њ–ї—М–љ—Л—Е – –Ь.:–Ь–µ–і–Є—Ж–Є–љ–∞,1984.
2. –Ф–Њ–Ї–ї–∞–і –Њ —Б–Њ—Б—В–Њ—П–љ–Є–Є –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –≤ –Љ–Є—А–µ 2001.–Я—Б–Є—Е–Є—З–µ—Б–Ї–Њ–µ –Ј–і–Њ—А–Њ–≤—М–µ: –Э–Њ–≤–Њ–µ –њ–Њ–љ–Є–Љ–∞–љ–Є–µ, –љ–Њ–≤–∞—П –љ–∞–і–µ–ґ–і–∞. ––Т–Ю–Ч, 2001
3. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ: –Ь–Њ–і–µ–ї–Є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є —В–µ—А–∞–њ–Є–Є –њ—Б–Є—Е–Є—З–µ—Б–Ї–Є—Е –Є –њ–Њ–≤–µ–і–µ–љ—З–µ—Б–Ї–Є—Е —А–∞—Б—Б—В–Њ—А–Њ–є—Б—В–≤/ –Я–Њ–і —А–µ–і.–Т.–Э.–Ъ—А–∞—Б–љ–Њ–≤–∞ –Є –Ш.–ѓ.–У—Г—А–Њ–≤–Є—З–∞.– –Ь.: –Я—А–Є–ї–Њ–ґ–µ–љ–Є–µ –Ї –ґ—Г—А–љ–∞–ї—Г «–°–Њ—Ж–Є–∞–ї—М–љ–∞—П –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –њ—Б–Є—Е–Є–∞—В—А–Є—П»,1999
4. –Ъ–Њ—А–љ–µ—В–Њ–≤–Э.–Р.–Ф–µ–њ—А–µ—Б—Б–Є–≤–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞. –°–Є—Б—В–µ–Љ–∞—В–Є–Ї–∞,–і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞,—Б–µ–Љ–Є–Њ—В–Є–Ї–∞,—В–µ—А–∞–њ–Є—П.– –Ґ–Њ–Љ—Б–Ї.:–°–Є–±–Є—А—Б–Ї–Є–є –Є–Ј–і–∞—В–µ–ї—М—Б–Ї–Є–є –і–Њ–Љ,2001
5. –Ъ—А–∞—Б–љ–Њ–≤ –Т.–Э. –Ю—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Њ–љ–љ–∞—П –Љ–Њ–і–µ–ї—М –њ–Њ–Љ–Њ—Й–Є –ї–Є—Ж–∞–Љ ,—Б—В—А–∞–і–∞—О—Й–Є–Љ –і–µ–њ—А–µ—Б—Б–Є—П–Љ–Є, –≤ —Г—Б–ї–Њ–≤–Є—П—Е —В–µ—А—А–Є—В–Њ—А–Є–∞–ї—М–љ–Њ–є –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–Є.–Ь–µ—В–Њ–і–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є.––Ь: –Ь–Є–љ–Ј–і—А–∞–≤ –†–Њ—Б—Б–Є–Є.2000.
6. –Ъ—А–∞—Б–љ–Њ–≤ –Т.–Э. –Я—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –≤ –Њ–±—Й–µ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ.––†—Г—Б—Б–Ї–Є–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї.2001.—В–Њ–Љ9.N 25.—Б.1187–1191
7. –Ь–Њ—Б–Њ–ї–Њ–≤ –°.–Э. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤.– –°–Я–±.:–Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–µ –Є–љ—Д–Њ—А–Љ–∞—Ж–Є–Њ–љ–љ–Њ–µ –∞–≥–µ–љ—В—Б—В–≤–Њ 1995.
8. –Ю–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ–∞—П –Я—А–Њ–≥—А–∞–Љ–Љ–∞ –њ–Њ –і–µ–њ—А–µ—Б—Б–Є–≤–љ—Л–Љ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ. –Ь–Њ–і—Г–ї—М 1. –Ю–±–Ј–Њ—А –Є –Њ—Б–љ–Њ–≤–љ—Л–µ –∞—Б–њ–µ–Ї—В—Л/ –Т—Б–µ–Љ–Є—А–љ–∞—П –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–∞—П –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є—П.–Я–µ—А. —Б –∞–љ–≥–ї.––Ь.:–≠–ї–Є –Ы–Є–ї–ї–Є –Т–Њ—Б—В–Њ–Ї,1999.
9. –°–Љ—Г–ї–µ–≤–Є—З –Р.–С. –Ъ–Њ–Ј—Л—А–µ–≤ –Т.–Э. –°—Л—А–Ї–Є–љ –Р.–Ы. –Ф–µ–њ—А–µ—Б—Б–Є–Є —Г —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є –±–Њ–ї—М–љ—Л—Е. – –Ь.:1997
10. –°–Љ—Г–ї–µ–≤–Є—З –Р.–С. –Ф–µ–њ—А–µ—Б—Б–Є–Є –≤ –Њ–±—Й–µ–є –Љ–µ–і–Є—Ж–Є–љ–µ. –Ь.2001
11. –§–µ–і–µ—А–∞–ї—М–љ–Њ–µ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ –і–ї—П –≤—А–∞—З–µ–є –њ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—О –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ (–§–Њ—А–Љ—Г–ї—П—А–љ–∞—П —Б–Є—Б—В–µ–Љ–∞).–Т—Л–њ—Г—Б–Ї –Я.– –Ь.,2001
12. Bech P. Pharmacological treatment of depressive disorders : A review.–
Depressive Disorders. Eds. M.Maj,N.Sartorius. Chichester etc: Wiley.1999, pp.89–127
13.Carney R.M., Freedland K.E. Major depressive disorder predicts cardiac events in patients with coronary artery disease. – Psychosom. Med. 1988, v.50,pp.627–633
14.Glassman A.H., Pier—Бe D.W. Treatment of depression in patients with heart disease. – J. Pract. Psychiat.a.Behav.Health., 1998,v.4, pp.140–149
15.Katon W.,Sullivan M.D. Depression and chronic mental illness. – J.Clin. Psychiatry, 1990,v.51, pp. 3–11
16.Lesperance F. et al. Major depression before and after miocardial infartion: its nature and consequences. – Psychosomatic Medicine, 1996, v. 58, pp.99–110
17.Lyness J.M. et al . Depressive symptoms, medical illness and functional status in depressed psychiatric inpatients. – Am.J. Psychiatry. 1993, v. 150, pp.910–915
18.Moeller H.J.(Hrsg)Therapie psychhiatrischer Erkrankungen.–Stuttgart: Enke Verlag, 1993
19.Murray Ch.J.L.,Lopes A.D. The global burden of disease.– Cambridge, MA: Harvard University Press,1996
20.Potts S.G., Bass C.M. Psychological morbidity in patients with chest pain and normal or near–normal coronary arteries. – Psychol. Med.1995,v.25,pp/ 339–347
21. Shapiro P.A.Lidagoster L. Glassman A.H.Depression and heart disease. –Psychiatr.Ann.,1997, v.27,pp.347–352
22.Sharma R.,Markar H.R. Mortality in affective disorder. – J. Affect.Dis.,1994, v.31, pp.91–96












