Бронхолегочная дисплазия (БЛД) – заболевание легких, развивающееся преимущественно у недоношенных детей в периоде новорожденности, после острого эпизода дыхательных расстройств, требующих искусственной вентиляции легких (ИВЛ). БЛД формируется в результате воздействия многих факторов, среди которых наибольшее значение придается незрелости легких и ИВЛ с жесткими параметрами. Сочетанное действие высокой концентрации кислорода и положительного давления на выдохе, а также баротравма при длительной механической вентиляции играют основную роль в развитии болезни. Диагностическими критериями БЛД в периоде новорожденности являются сохраняющиеся респираторные симптомы, ИВЛ не менее 3 суток, потребность в кислородотерапии не менее 28 дней.
Морфологическое исследование при БЛД выявляет хронический бронхиолит с утолщением стенки и сужением просвета за счет перибронхиолярного склероза, гипертрофию гладкой мускулатуры мелких бронхов и бронхиол, деструкцию межальвеолярных перегородок и эмфизематозную перестройку легочной паренхимы.
В период с 1992 по 2000 г.г. с диагнозом БЛД наблюдались 96 детей в возрасте от 1 месяца до 7 лет. Дети рождались в тяжелом и крайне тяжелом состоянии с признаками дистресс-синдрома новорожденных, что требовало применения ИВЛ длительностью от нескольких дней до нескольких месяцев. В периоде новорожденности отмечались тахипноэ, цианоз, кислородозависимость в течение 28 дней и более, стойкие физикальные изменения в легких (ослабление дыхания, затруднение выдоха, сухие свистящие хрипы, влажные мелкопузырчатые хрипы и крепитация). В раннем периоде у детей на рентгенограммах определялись признаки болезни гиалиновых мембран («воздушная» бронхограмма, ателектазы и дистелектазы на фоне интерстициального отека), симптомы утечки воздуха (интерстициальная эмфизема, пневмомедиастинум, пневмоторакс).
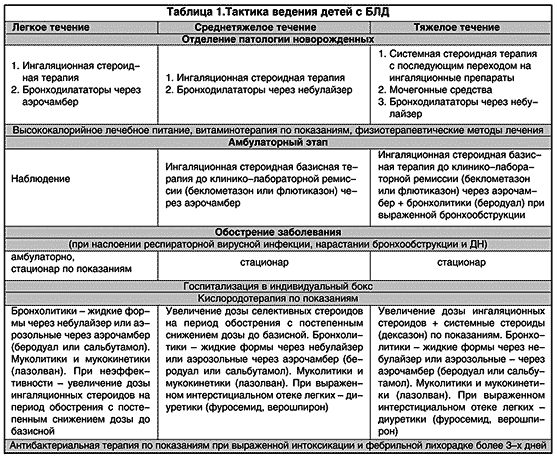
Наблюдение за детьми позволило выявить легкое, тяжелое и среднетяжелое течение болезни. Легкое течение характеризовалось отсутствием тахипноэ в покое и аускультативных изменений в легких, которые обычно появлялись при присоединении вирусной инфекции. Не отмечалось отставания в физическом развитии и признаков легочного сердца. Рентгенологическое исследование грудной клетки выявляло умеренные признаки вздутия. При среднетяжелом течении тахипноэ появлялось при физической нагрузке (плач, беспокойство, кормление), симптомы обструкции были выражены умеренно и нарастали при вирусной инфекции. Инструментальное исследование у части больных обнаруживало признаки легочного сердца. При рентгенографии грудной клетки отмечались вздутие легочной ткани, участки локального пневмосклероза, у отдельных больных – кардиомегалия. Дети с тяжелым течением БЛД имели тахипноэ в покое, усиливающееся при физической нагрузке и вирусной инфекции. Больные значительно отставали в физическом развитии, имелись выраженные аускультативные симптомы обструкции. Эхокардиография выявляла признаки легочного сердца (легочную гипертензию, дилатацию и гипертрофию правого желудочка). При рентгенологическом исследовании наблюдалось значительное вздутие, буллы, множественные участки пневмосклероза, гиповентиляции, перибронхиальные изменения, кардиомегалия, выбухание ствола легочной артерии.
Обычно течение БЛД волнообразное. При наслоении респираторной вирусной инфекции значительно нарастала дыхательная недостаточность, и в ряде случаев требовалась интенсивная терапия или даже реанимационное пособие.
Характер воспаления слизистой дыхательных путей изучали с помощью цитоморфологического исследования бронхиальных смывов. Воспалительные изменения слизистой бронхов характеризовались повышением числа нейтрофилов и лимфоцитов, выявлением пластов дедифференцированного метаплазированного эпителия, что свидетельствовало о длительно сохраняющемся повреждении эпителиального слоя слизистой оболочки бронхов. Выраженность этих изменений коррелировала с тяжестью течения заболевания.
Лечение БЛД включало проведение оксигенотерапии для поддержания сатурации кислорода в пределах 94–96%, назначение стероидных препаратов с целью ликвидации воспалительных изменений в слизистой оболочке дыхательных путей и бронхолитических препаратов, а также витаминов А и Е. В ряде случаев возникала необходимость в применении мочегонных средств. Успех лечения больных зависит также от адекватного энергетического обеспечения, которое достигалось увеличением калорийности пищи в 1,5–2 раза и дотацией белка до 3–3,5 г на 1 кг веса ребенка.
Клинические симптомы бронхиальной обструкции, обусловленные гиперреактивностью и воспалительными изменениями слизистой оболочки, диктуют необходимость назначения стероидных препаратов. При БЛД предпочтение отдавалось ингаляционным стероидам в виде дозированных аэрозолей или жидких форм, которые доставлялись в дыхательные пути при помощи специального спейсера с маской (аэрочамбер или бебихалер) или небулайзера. Начинали с низких доз, которые повышали до минимально эффективной, терапию продолжали до стойкого клинического и рентгенологического улучшения (от 1 месяца до 2,5 лет). Ухудшение состояния требовало удвоения дозы на 2–3 недели. При достижении клинико–лабораторной ремиссии базисную терапию ингаляционными стероидами постепенно отменяли.
Ингаляционные бронходилататоры высокооэффективны при БЛД, что определяется гипертрофией гладкой мускулатуры бронхов, отмечаемой при морфологических исследованиях. Использовались адреномиметики (сальбутамол) и холинолитики (атровент), а также комбинированные формы (беродуал) в виде дозированных ингаляторов через спейсер или жидких форм через небулайзер, в возрастных дозировках сроком от 10 дней до 3 месяцев, обычно совместно с ингаляционными стероидами.
Важным моментом для благоприятного исхода болезни является сотрудничество врача и родителей больного, которые должны знать, что следует делать регулярно, а что – во время ухудшения состояния при наслоении респираторной инфекции. Кроме того, необходимо постоянное мониторирование состояния больного ребенка с целью коррекции лечебных мероприятий (родители должны вести дневник состояния ребенка, отмечать частоту дыхания и частоту сердечных сокращений во сне, а также до и после приема лекарств).
Исходя из того, что наиболее тяжелое состояние у больных с БЛД отмечается на фоне вирусной инфекции, родителям рекомендовалось соблюдение строгого охранительного режима для ребенка; при угрозе инфицирования с профилактической целью назначался интерферон интраназально. Если инфицирования избежать не удавалось, то дозировка базисных препаратов (ингаляционных стероидов) и симптоматических средств изменялась с учетом индивидуальных особенностей ребенка и характера заболевания. При длительном обострении (более 7 дней) с фебрильной температурой более 3 дней, нарастающими катаральными симптомами и дыхательной недостаточностью проводилась антибактериальная терапия коротким курсом (7–10 дней) с учетом выделенной микрофлоры. Тактика ведения больных с БЛД на разных этапах наблюдения и при разной степени тяжести представлена в табл. 1.