–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –њ–Њ—Б—В–Њ—П–љ–љ–Њ–µ —Б–Њ–≤–µ—А—И–µ–љ—Б—В–≤–Њ–≤–∞–љ–Є–µ –Љ–µ—В–Њ–і–Њ–≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П, –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–∞—П –њ–љ–µ–≤–Љ–Њ–љ–Є—П –Њ—Б—В–∞–µ—В—Б—П –Њ–і–љ–Њ–є –Є–Ј –∞–Ї—В—Г–∞–ї—М–љ—Л—Е –њ—А–Њ–±–ї–µ–Љ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л –≤ —Б–≤—П–Ј–Є —Б —Б–Њ—Е—А–∞–љ—П—О—Й–µ–є—Б—П –≤—Л—Б–Њ–Ї–Њ–є –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М—О –Є —Б–Љ–µ—А—В–љ–Њ—Б—В—М—О. –†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Б—А–µ–і–Є –≤–Ј—А–Њ—Б–ї–Њ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П –†–Њ—Б—Б–Є–Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В 5–8 —Б–ї—Г—З–∞–µ–≤ –љ–∞ 1000 —З–µ–ї–Њ–≤–µ–Ї –≤ –≥–Њ–і (–І—Г—З–∞–ї–Є–љ –Р.–У., 2000). –Э–∞–Є–±–Њ–ї–µ–µ —Б–µ—А—М–µ–Ј–љ—Г—О –њ—А–Њ–±–ї–µ–Љ—Г –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–∞—П –њ–љ–µ–≤–Љ–Њ–љ–Є—П —Г –±–Њ–ї—М–љ—Л—Е –њ–Њ–ґ–Є–ї–Њ–≥–Њ –Є —Б—В–∞—А—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М —Г –Ї–Њ—В–Њ—А—Л—Е, –њ–Њ –і–∞–љ–љ—Л–Љ National Center for H–µalth Statistics (1998), –≤ 2 —А–∞–Ј–∞, –∞ —З–∞—Б—В–Њ—В–∞ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є – –≤ 10 —А–∞–Ј –≤—Л—И–µ, —З–µ–Љ —Г –ї–Є—Ж –Љ–Њ–ї–Њ–і–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞. –Ы–µ—В–∞–ї—М–љ–Њ—Б—В—М –Њ—В –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞—А—И–µ 60 –ї–µ—В –і–Њ—Б—В–Є–≥–∞–µ—В 14–20% –Є –Ј–∞–љ–Є–Љ–∞–µ—В 4––µ –Љ–µ—Б—В–Њ —Б—А–µ–і–Є –≤—Б–µ—Е –њ—А–Є—З–Є–љ —Б–Љ–µ—А—В–Є –≤ —Н—В–Њ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ–µ [–Э–Њ–љ–Є–Ї–Њ–≤ –Т.–Х., 1999, –І—Г—З–∞–ї–Є–љ –Р.–У., 1999; Thomas M., 1997; Trila A., 1999].
–°—В–∞—А–µ–љ–Є–µ – –Љ—Г–ї—М—В–Є—Д–∞–Ї—В–Њ—А–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б, –≤ –Њ—Б–љ–Њ–≤–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –ї–µ–ґ–∞—В –≤–Њ–Ј—А–∞—Б—В–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Є–Љ–Љ—Г–љ–љ–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞, –њ—А–Њ—П–≤–ї—П—О—Й–Є–µ—Б—П –і–≤—Г–Љ—П –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є —В–Є–њ–∞–Љ–Є: –≤–Њ–Ј—А–∞—Б—В–љ—Л–Љ–Є –Є–Љ–Љ—Г–љ–Њ–і–µ—Д–Є—Ж–Є—В–љ—Л–Љ–Є —Б–Њ—Б—В–Њ—П–љ–Є—П–Љ–Є –Є –∞—Г—В–Њ–Є–Љ–Љ—Г–љ–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є. –Я—А–Є —Н—В–Њ–Љ –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Г –њ–Њ–ґ–Є–ї—Л—Е –Ј–∞—В—А–∞–≥–Є–≤–∞—О—В –≤—Б–µ –Њ—Б–љ–Њ–≤–љ—Л–µ –Ј–≤–µ–љ—М—П –Є–Љ–Љ—Г–љ–љ–Њ–є —Ж–µ–њ–Є (–Ї–ї–µ—В–Њ—З–љ—Л–є –Є –≥—Г–Љ–Њ—А–∞–ї—М–љ—Л–є –Є–Љ–Љ—Г–љ–Є—В–µ—В, –Є–Љ–Љ—Г–љ–Є—В–µ—В —Б–ї–Є–Ј–Є—Б—В—Л—Е, —Б–Є—Б—В–µ–Љ—Г –Ї–Њ–Љ–њ–ї–µ–Љ–µ–љ—В–∞, –љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–µ —Д–∞–Ї—В–Њ—А—Л –Ј–∞—Й–Є—В—Л, —Б–Є—Б—В–µ–Љ—Г –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –Љ–µ–ґ–Ї–ї–µ—В–Њ—З–љ—Л—Е –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–є – —Ж–Є—В–Њ–Ї–Є–љ–Њ–≤ –Є –і—А.). –° –њ–Њ–і–Њ–±–љ—Л–Љ–Є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ —Г –њ–Њ–ґ–Є–ї—Л—Е –±–Њ–ї—М–љ—Л—Е —Б–≤—П–Ј–∞–љ –Є —А—П–і –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ–±–ї–µ–Љ – –њ–Њ–≤—Л—И–µ–љ–љ–∞—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –≤–љ–µ– –Є –≤–љ—Г—В—А–Є–±–Њ–ї—М–љ–Є—З–љ—Л–Љ –Є–љ—Д–µ–Ї—Ж–Є—П–Љ; –њ–Њ–і–Њ—Б—В—А–Њ–µ —В–µ—З–µ–љ–Є–µ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞, —Г—Б—Г–≥—Г–±–ї—П—О—Й–µ–≥–Њ —Д–Њ–љ–Њ–≤—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
–Т —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б—В—А—Г–Ї—В—Г—А–µ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –ї–Є—Ж –њ–Њ–ґ–Є–ї–Њ–≥–Њ –Є —Б—В–∞—А—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –≥–ї–∞–≤–љ–Њ–µ –Љ–µ—Б—В–Њ –Ј–∞–љ–Є–Љ–∞–µ—В S. pneumoniae (30%) –Є H. influenzae (5–18%). –Я—А–Є—З–µ–Љ —Б—В—А—Г–Ї—В—Г—А–∞ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є, –Є—Е –ї–Њ–Ї–∞–ї—М–љ–∞—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –Ї –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ –љ–µ–Њ–і–Є–љ–∞–Ї–Њ–≤–∞ –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е —А–µ–≥–Є–Њ–љ–∞—Е. –Ґ–∞–Ї, –њ—А–Є –Є–Ј—Г—З–µ–љ–Є–Є –≤ 1999–2000 –≥–≥. –≤ –°–®–Р 22689 –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Њ–±—А–∞–Ј—Ж–Њ–≤ –≤ —А–∞–Љ–Ї–∞—Е Respiratory Surveillance –†rogram (RESP) –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–Љ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –≤–Њ –≤—Б–µ—Е —А–µ–≥–Є–Њ–љ–∞—Е –°–®–Р —П–≤–ї—П–µ—В—Б—П H. influenzae (38%), —А–µ–ґ–µ – S. pneumoniae (18%). –Я—А–Є —Н—В–Њ–Љ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–∞—П –±–µ—В–∞––ї–∞–Ї—В–∞–Љ–∞–Ј–∞–Љ–Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М H. influenzae –Ї –∞–Љ–њ–Є—Ж–Є–ї–ї–Є–љ—Г –Ї–Њ–ї–µ–±–∞–ї–∞—Б—М –Њ—В 15% –і–Њ 32%. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л (–њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ) –±—Л–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –±–Њ–ї–µ–µ —З–µ–Љ –≤ 99% —Б–ї—Г—З–∞–µ–≤ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞, –≤—Л–Ј–≤–∞–љ–љ—Л—Е –Є S. —Аneumoniae, –Є H. influenzae, –Є –Ь. catarrhalis [Pfaller M.A., 2001].
–Ю–±—Й–µ–њ—А–Є–Ј–љ–∞–љ–Њ, —З—В–Њ –∞–і–µ–Ї–≤–∞—В–љ–∞—П –Є —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ –љ–∞—З–∞—В–∞—П –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј —А–µ—И–∞—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, –Њ–њ—А–µ–і–µ–ї—П—О—Й–Є—Е –њ—А–Њ–≥–љ–Њ–Ј –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –°—Д–Њ—А–Љ—Г–ї–Є—А–Њ–≤–∞–љ—Л –Њ—Б–љ–Њ–≤–љ—Л–µ –µ—С –њ—А–Є–љ—Ж–Є–њ—Л —Б —Г—З–µ—В–Њ–Љ –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є, –≤–Њ–Ј—А–∞—Б—В–∞ –±–Њ–ї—М–љ—Л—Е –Є —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (—А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –Ь–Ч –†–§, 1998, –Р–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–≥–Њ —В–Њ—А–∞–Ї–∞–ї—М–љ–Њ–≥–Њ –Њ–±—Й–µ—Б—В–≤–∞, 1998, 2001, –Х–≤—А–Њ–њ–µ–є—Б–Ї–Њ–є —А–∞–±–Њ—З–µ–є –≥—А—Г–њ–њ—Л –њ–Њ –Є–Ј—Г—З–µ–љ–Є—О –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ—Л—Е –њ–љ–µ–≤–Љ–Њ–љ–Є–є, 1998, 2000 –Є –і—А.). –Ю–і–љ–∞–Ї–Њ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л—Е –і–Њ—Б—В–Є–ґ–µ–љ–Є–є –≤ –ї–µ—З–µ–љ–Є–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –≤ –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є –љ–µ –і–Њ—Б—В–Є–≥–љ—Г—В–Њ. –≠—В–Њ —Б–≤—П–Ј–∞–љ–Њ, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ –Ї –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞–Љ (–≤—Б–ї–µ–і—Б—В–≤–Є–µ –Є—Е –±–µ—Б–Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–≥–Њ –Є–ї–Є –љ–µ—А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –њ—А–Є —Н–Љ–њ–Є—А–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є), —Б –і—А—Г–≥–Њ–є – –љ–µ—Г—З–µ—В–∞ –ї–Њ–Ї–∞–ї—М–љ–Њ–≥–Њ –Љ–Є–Ї—А–Њ–±–љ–Њ–≥–Њ –њ–µ–є–Ј–∞–ґ–∞.
–С–Њ–ї—М—И–Њ–Љ—Г —З–Є—Б–ї—Г –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –љ–µ—Г–і–∞—З –њ—А–Є –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —В–∞–Ї–ґ–µ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л—Е –Є —Д–∞—А–Љ–∞–Ї–Њ—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –≤ —Н—В–Њ–є –Њ–±–ї–∞—Б—В–Є, –Љ–∞–ї–∞—П –Њ—Б–≤–µ–і–Њ–Љ–ї–µ–љ–љ–Њ—Б—В—М –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –≤—А–∞—З–µ–є –Є –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–µ —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є–µ —В—А—Г–і–љ–Њ—Б—В–Є –≤ –†–Њ—Б—Б–Є–Є. –Т–µ–ї–Є–Ї «–Њ–њ—Л—В» —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ–Њ–і—Е–Њ–і–∞ –Ї –ї–µ—З–µ–љ–Є—О —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –њ—А–Є–≤—Л—З–љ—Л—Е, –і–Њ—Б—В—Г–њ–љ—Л—Е, –і–µ—И–µ–≤—Л—Е, –љ–Њ –Љ–∞–ї–Њ—Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е —Б—А–µ–і—Б—В–≤. –Я–Њ—Н—В–Њ–Љ—Г –∞–і–∞–њ—В–∞—Ж–Є—П –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –њ–Њ –ї–µ—З–µ–љ–Є—О –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –Є –Є—Е —Б–Ї–Њ—А–µ–є—И–µ–µ –≤–љ–µ–і—А–µ–љ–Є–µ –≤ –њ—А–∞–Ї—В–Є–Ї—Г —П–≤–ї—П—О—В—Б—П —Б–µ—А—М–µ–Ј–љ–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П.
–Э–∞–Љ–Є –±—Л–ї–Њ –њ—А–Њ–≤–µ–і–µ–љ–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≤ –і–≤—Г—Е –Љ–љ–Њ–≥–Њ–њ—А–Њ—Д–Є–ї—М–љ—Л—Е —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞—Е –≥. –Ь–Њ—Б–Ї–≤—Л –Ј–∞ –њ–µ—А–Є–Њ–і —Б 1996 –њ–Њ 2001 –≥–≥., —Ж–µ–ї—М—О –Ї–Њ—В–Њ—А–Њ–≥–Њ –±—Л–ї–Њ —Б—А–∞–≤–љ–µ–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є, –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –Є —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–є —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В–Є —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ–Њ–є –Є «—В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ–є» –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞—А—И–µ 60 –ї–µ—В.
–Ь–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і—Л
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Њ –≤–Ї–ї—О—З–µ–љ–Њ 250 –±–Њ–ї—М–љ—Л—Е –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є —Б—В–∞—А—И–µ 60 –ї–µ—В, –Ї–Њ—В–Њ—А—Л—Е –≤–њ–Њ—Б–ї–µ–і—Б—В–≤–Є–Є —А–∞—Б–њ—А–µ–і–µ–ї–Є–ї–Є –љ–∞ 2 –≥—А—Г–њ–њ—Л: I –≥—А—Г–њ–њ–∞ – 112 –±–Њ–ї—М–љ—Л—Е, –њ–љ–µ–≤–Љ–Њ–љ–Є—П —Г –Ї–Њ—В–Њ—А—Л—Е –Ј–∞–≤–µ—А—И–Є–ї–∞—Б—М –ї–µ—В–∞–ї—М–љ—Л–Љ –Є—Б—Е–Њ–і–Њ–Љ, II – 138 –±–Њ–ї—М–љ—Л—Е —Б —А–∞–Ј—А–µ—И–Є–≤—И–µ–є—Б—П –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є.
–Ъ—А–Є—В–µ—А–Є—П–Љ–Є –≤–Ї–ї—О—З–µ–љ–Є—П –≤ I –≥—А—Г–њ–њ—Г —Б–ї—Г–ґ–Є–ї–Є: —Б—В–µ–њ–µ–љ—М —В—П–ґ–µ—Б—В–Є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є (—Б—А–µ–і–љ—П—П –Є —В—П–ґ–µ–ї–∞—П), –љ–∞–ї–Є—З–Є–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —В–Њ–Ї—Б–Є—З–µ—Б–Ї–∞—П –њ–Њ–ї–Є–≤–Є—Б—Ж–µ—А–Њ–њ–∞—В–Є—П –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –∞–ї–Ї–Њ–≥–Њ–ї—М–љ–Њ–є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є, –њ–Њ–Ј–і–љ–Є–µ —Б—А–Њ–Ї–Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –ї–µ—З–µ–љ–Є—П –Є–ї–Є –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–∞—П –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –љ–∞ –і–Њ–≥–Њ—Б–њ–Є—В–∞–ї—М–љ–Њ–Љ —Н—В–∞–њ–µ, –Є–љ–Є—Ж–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –љ–µ—А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ, —Б–Љ–µ–љ–∞ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –±–µ–Ј —Г—З–µ—В–∞ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є.
–Ъ—А–Є—В–µ—А–Є—П–Љ–Є –≤–Ї–ї—О—З–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤–Њ II –≥—А—Г–њ–њ—Г –±—Л–ї–Є: —Б—В–µ–њ–µ–љ—М —В—П–ґ–µ—Б—В–Є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є (—Б—А–µ–і–љ—П—П –Є —В—П–ґ–µ–ї–∞—П), –љ–∞–ї–Є—З–Є–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —В–Њ–Ї—Б–Є—З–µ—Б–Ї–∞—П –њ–Њ–ї–Є–≤–Є—Б—Ж–µ—А–Њ–њ–∞—В–Є—П –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –∞–ї–Ї–Њ–≥–Њ–ї—М–љ–Њ–є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є, –њ–Њ–Ј–і–љ–Є–µ —Б—А–Њ–Ї–Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Є–ї–Є –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–∞—П –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–∞—П —В–µ—А–∞–њ–Є—П, –Є–љ–Є—Ж–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ—Л–Љ–Є –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞–Љ–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л–µ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П.
–Ф–ї—П –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±–Њ–ї—М–љ—Л—Е –±—Л–ї–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ—Л —Б–ї–µ–і—Г—О—Й–Є–µ –Љ–µ—В–Њ–і—Л: —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Њ—А–≥–∞–љ–Њ–≤ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є; –Њ–±—Й–Є–є –Є –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є (—Б –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ–Љ –±–Є–ї–Є—А—Г–±–Є–љ–∞, –Љ–Њ—З–µ–≤–Є–љ—Л, –Ї—А–µ–∞—В–Є–љ–Є–љ–∞, —В—А–∞–љ—Б–∞–Љ–Є–љ–∞–Ј (–Р–°–Ґ, –Р–Ы–Ґ), —Й–µ–ї–Њ—З–љ–Њ–є —Д–Њ—Б—Д–∞—В–∞–Ј—Л, –≥–ї—О–Ї–Њ–Ј—Л); –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Љ–Њ–Ї—А–Њ—В—Л —Б –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ–Љ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П –Ї –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞–Љ –і–Є—Б–Ї–Њ––і–Є—Д—Д—Г–Ј–Є–Њ–љ–љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ —Б –њ–Њ–Љ–Њ—Й—М—О —Б—В–∞–љ–і–∞—А—В–љ—Л—Е –±—Г–Љ–∞–ґ–љ—Л—Е –і–Є—Б–Ї–Њ–≤; –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —Б –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ–Љ –њ–Њ–њ—Г–ї—П—Ж–Є–є –Є —Б—Г–±–њ–Њ–њ—Г–ї—П—Ж–Є–є –ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–≤ (CD3+, CD4+, CD8+), —Г—А–Њ–≤–љ–µ–є Ig A, M, G, —Ж–Є—В–Њ–Ї–Є–љ–Њ–≤–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞ (–Ш–Ы–1, –Ш–Ы–2, –Ш–Ы–6, –§–Э–Ю–a, –Ш–§–Э–g); —Д–∞—А–Љ–∞–Ї–Њ—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞—В—А–∞—В —Б —Г—З–µ—В–Њ–Љ —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є—П –Љ–µ–ґ–і—Г –±–∞–Ј–Њ–≤–Њ–є —Б—В–Њ–Є–Љ–Њ—Б—В—М—О –ї–µ—З–µ–љ–Є—П (–С–°–Ы) –Є –њ—А–Њ—Ж–µ–љ—В–Њ–Љ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є –Њ–±—Б—Г–ґ–і–µ–љ–Є–µ
–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞–ї–Њ, —З—В–Њ –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–є —А–∞–Ј–љ–Є—Ж—Л –≤ –≤–Њ–Ј—А–∞—Б—В–µ –±–Њ–ї—М–љ—Л—Е I –Є II –≥—А—Г–њ–њ—Л –≤ –∞–±—Б–Њ–ї—О—В–љ–Њ–Љ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ (96,0%) –њ–љ–µ–≤–Љ–Њ–љ–Є—П –њ—А–Њ—В–µ–Ї–∞–ї–∞ –љ–∞ —Д–Њ–љ–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –•–Ю–С–Ы, –Ш–С–°, —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ 2 —В–Є–њ–∞. –£ —В—А–µ—В–Є –±–Њ–ї—М–љ—Л—Е –њ–љ–µ–≤–Љ–Њ–љ–Є—П –њ—А–Њ—В–µ–Ї–∞–ї–∞ –љ–∞ —Д–Њ–љ–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –∞–ї–Ї–Њ–≥–Њ–ї—М–љ–Њ–є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є (—В–∞–±–ї.1). –£ 72,3% –±–Њ–ї—М–љ—Л—Е –≤ I –≥—А—Г–њ–њ–µ –Є 64,7% – –≤–Њ II –≥—А—Г–њ–њ–µ –±—Л–ї–Њ —Б–Њ—З–µ—В–∞–љ–Є–µ –і–≤—Г—Е –Є –±–Њ–ї–µ–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –Ј–∞ —А–µ–і–Ї–Є–Љ –Є—Б–Ї–ї—О—З–µ–љ–Є–µ–Љ – –≤ —Б—В–∞–і–Є–Є –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є –Є–ї–Є –Њ–±–Њ—Б—В—А–µ–љ–Є—П.
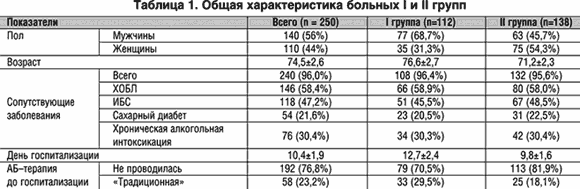
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –њ–Њ–Ј–і–љ–Є–µ —Б—А–Њ–Ї–Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є, –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –±–Њ–ї—М–љ—Л—Е (70,5% –Є 81,9% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ) –љ–µ –њ–Њ–ї—Г—З–∞–ї–Є –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—В–µ—А–∞–њ–Є—О –љ–∞ –і–Њ–≥–Њ—Б–њ–Є—В–∞–ї—М–љ–Њ–Љ —Н—В–∞–њ–µ, –Є–ї–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є—Б—М –њ—А–µ–њ–∞—А–∞—В—Л, –љ–µ –≤—Е–Њ–і—П—Й–Є–µ –≤ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є (—В–∞–±–ї. 1). –°—А–µ–і–Є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ—А–Є–Љ–µ–љ—П–≤—И–Є—Е—Б—П –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е, –њ—А–µ–Њ–±–ї–∞–і–∞–ї–Є «—В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–µ» –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ, —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ, –≥–µ–љ—В–∞–Љ–Є—Ж–Є–љ, –ї–Є–љ–Ї–Њ–Љ–Є—Ж–Є–љ. –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –љ–∞–Љ–Є –і–∞–љ–љ—Л–µ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—В —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –љ–µ–Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е —А–Њ—Б—Б–Є–є—Б–Ї–Є—Е —Д–∞—А–Љ–∞–Ї–Њ—Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є. –Т —З–∞—Б—В–љ–Њ—Б—В–Є, –≤ –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е –≥–Њ—А–Њ–і–∞—Е –Є —А–µ–≥–Є–Њ–љ–∞—Е –†–Њ—Б—Б–Є–Є, –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –њ—А–Є –ї–µ—З–µ–љ–Є–Є 778 –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є —Б—А–µ–і–Є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —З–∞—Й–µ –≤—Б–µ–≥–Њ –њ—А–Є–Љ–µ–љ—П–ї–Є—Б—М –≥–µ–љ—В–∞–Љ–Є—Ж–Є–љ (29,3%) –Є –∞–Љ–њ–Є—Ж–Є–ї–ї–Є–љ (20,3%) [8].
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —А–µ–∞–ї—М–љ–∞—П –њ—А–∞–Ї—В–Є–Ї–∞ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В –Њ —Б—Г—Й–µ—Б—В–≤–Њ–≤–∞–љ–Є–Є —Б–µ—А—М–µ–Ј–љ—Л—Е –њ—А–Њ–±–ї–µ–Љ –≤ –ї–µ—З–µ–љ–Є–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е. –Я—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ —Н—В–Њ –љ–µ–Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ—Л–є –≤—Л–±–Њ—А –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ —Б –љ–µ–і–Њ–Ї–∞–Ј–∞–љ–љ–Њ–є –њ—А–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О –Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ – –Ј–љ–∞—З–Є—В–µ–ї—М–љ–∞—П —З–∞—Б—В–Њ—В–∞ –і–Њ–≥–Њ—Б–њ–Є—В–∞–ї—М–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –љ–µ—Г–і–∞—З.
–Т–Њ–Ј–Љ–Њ–ґ–љ–Њ, —Н—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ —Б–ї–µ–і—Г—О—Й–Є–Љ–Є –њ—А–Є—З–Є–љ–∞–Љ–Є: –і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М—О –Є –љ–∞–ї–Є—З–Є–µ–Љ –≤ –∞–њ—В–µ—З–љ–Њ–є —Б–µ—В–Є –±–Њ–ї—М—И–Њ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –і–µ—И–µ–≤—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ –±–Њ–ї—М–љ—Л–µ –Љ–Њ–≥—Г—В –њ—А–Є–љ–Є–Љ–∞—В—М —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ; —Б–ї–Њ–ґ–Є–≤—И–Є–Љ–Є—Б—П —Б—В–µ—А–µ–Њ—В–Є–њ–∞–Љ–Є —Б—А–µ–і–Є —Г—З–∞—Б—В–Ї–Њ–≤—Л—Е —В–µ—А–∞–њ–µ–≤—В–Њ–≤ –њ–Њ –ї–µ—З–µ–љ–Є—О –њ–љ–µ–≤–Љ–Њ–љ–Є–є –Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є –Є–љ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ–Њ—Б—В—М—О –Є—Е –Њ –љ–Њ–≤–µ–є—И–Є—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е.
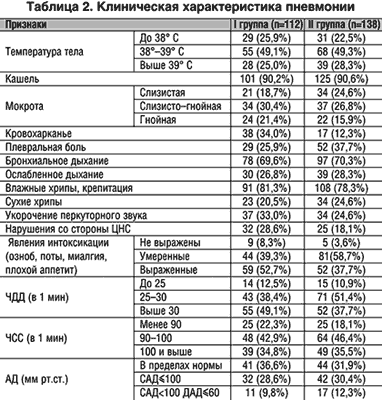
–Ш–Ј—Г—З–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –љ–µ –≤—Л—П–≤–Є–ї–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–є —А–∞–Ј–љ–Є—Ж—Л –Љ–µ–ґ–і—Г —З–∞—Б—В–Њ—В–Њ–є –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ —Г –±–Њ–ї—М–љ—Л—Е I –Є II –≥—А—Г–њ–њ (—В–∞–±–ї. 2). –Т –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е –њ—А–µ–≤–∞–ї–Є—А–Њ–≤–∞–ї–Є —П–≤–ї–µ–љ–Є—П –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є –Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є. –•–∞—А–∞–Ї—В–µ—А–љ–Њ–є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—М—О –±—Л–ї–Є –љ–∞—А—Г—И–µ–љ–Є—П —Б–Њ —Б—В–Њ—А–Њ–љ—Л –¶–Э–°, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –≥–Њ–ї–Њ–≤–љ–∞—П –±–Њ–ї—М, –±–µ—Б—Б–Њ–љ–љ–Є—Ж–∞, –Ј–∞—В–Њ—А–Љ–Њ–ґ–µ–љ–љ–Њ—Б—В—М, 7 –±–Њ–ї—М–љ—Л—Е –њ–Њ—Б—В—Г–њ–Є–ї–Є –≤ –Ї–Њ–Љ–µ.
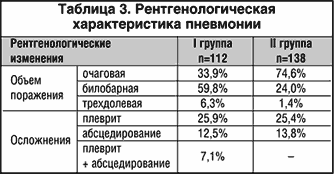
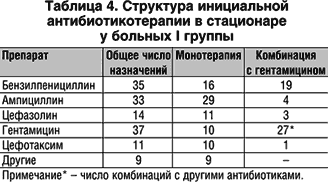
–Р–љ–∞–ї–Є–Ј —Б—В—А—Г–Ї—В—Г—А—Л –љ–∞–Ј–љ–∞—З–µ–љ–Є–є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Г –±–Њ–ї—М–љ—Л—Е –≤ I –≥—А—Г–њ–њ–µ –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ –≤ 60,7% —Б–ї—Г—З–∞–µ–≤ –њ—А–Є –Є–љ–Є—Ж–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –±—Л–ї–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ—Л –њ—А–µ–њ–∞—А–∞—В—Л, –љ–µ –≤—Е–Њ–і—П—Й–Є–µ –≤ —З–Є—Б–ї–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ—Л—Е –і–ї—П –ї–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є.
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —В–∞–±–ї–Є—Ж—Л 4, —Б—А–µ–і–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—А–µ–≤–∞–ї–Є—А–Њ–≤–∞–ї–Є –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ, —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ –Є –≥–µ–љ—В–∞–Љ–Є—Ж–Є–љ. –Э–µ–Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ –≤–µ–і—Г—Й–Є–µ —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В—Л –њ–Њ –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ–Њ–і—З–µ—А–Ї–Є–≤–∞–ї–Є: –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ –Є —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ –љ–µ –Љ–Њ–≥—Г—В –±—Л—В—М —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ—Л –і–ї—П –ї–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –ї–Є—Ж —Б—В–∞—А—И–µ 60 –ї–µ—В –≤ —Б–≤—П–Ј–Є —Б –љ–Є–Ј–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤, —А–Њ–ї—М –Ї–Њ—В–Њ—А—Л—Е –≤ —Б—В—А—Г–Ї—В—Г—А–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ –і–∞–љ–љ–Њ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ–µ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –±–Њ–ї—М—И–∞—П [11]. –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –≥–µ–љ—В–∞–Љ–Є—Ж–Є–љ–∞ –љ–µ—Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –Ї–∞–Ї —Б —Г—З–µ—В–Њ–Љ –љ–Є–Ј–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Њ—Б–љ–Њ–≤–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, —В–∞–Ї –Є –Њ—В–Њ—В–Њ–Ї—Б–Є—З–љ–Њ—Б—В–Є –Є –љ–µ—Д—А–Њ—В–Њ–Ї—Б–Є—З–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ [11], –Њ—Б–Њ–±–µ–љ–љ–Њ —Г –ї–Є—Ж —Б—В–∞—А—И–µ 60 –ї–µ—В. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Њ—Б–љ–Њ–≤–љ–Њ–є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—М –њ–љ–µ–≤–Љ–Њ–љ–Є–Є (–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї) –Њ–±–ї–∞–і–∞–µ—В –њ—А–Є—А–Њ–і–љ–Њ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О –Ї –≥–µ–љ—В–∞–Љ–Є—Ж–Є–љ—Г [5]. –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –≤—Л—И–µ—Г–Ї–∞–Ј–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ, –≤–µ—А–Њ—П—В–љ–µ–µ –≤—Б–µ–≥–Њ, –љ–Є–Ј–Ї–Њ–є —Ж–µ–љ–Њ–є —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –∞ —В–∞–Ї–ґ–µ —В–µ–Љ, —З—В–Њ –Њ–љ–Є –њ–Њ—Б—В–Њ—П–љ–љ–Њ –Є–Љ–µ—О—В—Б—П –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞—Е, —Б–љ–∞–±–ґ–∞–µ–Љ—Л—Е —Ж–µ–љ—В—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ–Њ.
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –њ—А–Њ–≤–Њ–і–Є–Љ—Г—О –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Г—О, –і–µ–Ј–Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Њ–љ–љ—Г—О —В–µ—А–∞–њ–Є—О –Є (–≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤) —А–µ–∞–љ–Є–Љ–∞—Ж–Є–Њ–љ–љ—Л–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П (–Ш–Т–Ы), —Г 24 (21,4%) –±–Њ–ї—М–љ—Л—Е –±—Л–ї–∞ –і–Њ—Б—Г—В–Њ—З–љ–∞—П –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М. –≠—В–Є –±–Њ–ї—М–љ—Л–µ –њ–Њ—Б—В—Г–њ–Є–ї–Є –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А –≤ –Ї—А–∞–є–љ–µ —В—П–ґ–µ–ї–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є —П–≤–ї–µ–љ–Є—П–Љ–Є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є –Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, 4 –Є–Ј –љ–Є—Е – –≤ –Ї–Њ–Љ–µ. –£ –≤—Б–µ—Е –њ–љ–µ–≤–Љ–Њ–љ–Є—П –Є–Љ–µ–ї–∞ –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А, —Г 87,5% –Є–Ј –љ–Є—Е –Њ—В–Љ–µ—З–∞–ї—Б—П –±–Њ–ї—М—И–Њ–є –Њ–±—К–µ–Љ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Ї–Є—Е.
–£ 53 (47,3%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Є —П–≤–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–∞—Е –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є —Б–Љ–µ–љ–∞ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –љ–µ –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М. –Ш–љ–Є—Ж–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –±—Л–ї–∞ –Є–Ј–Љ–µ–љ–µ–љ–∞ –ї–Є—И—М —Г 35 (31,3%) –±–Њ–ї—М–љ—Л—Е: –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –љ–∞ —В–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Ї–Њ—В–Њ—А—Л–µ –≤ –і–∞–љ–љ—Л–є –Љ–Њ–Љ–µ–љ—В –Є–Љ–µ–ї–Є—Б—М –≤ —А–∞—Б–њ–Њ—А—П–ґ–µ–љ–Є–Є –≤—А–∞—З–∞, –∞ –Є–Љ–µ–љ–љ–Њ – –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ, –≥–µ–љ—В–∞–Љ–Є—Ж–Є–љ –Є —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ, –Є –±–µ–Ј —Г—З–µ—В–∞ —Б–њ–µ–Ї—В—А–∞ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –≤ —Б–≤—П–Ј–Є —Б –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –і–∞–љ–љ—Л—Е –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Г 92,5% –±–Њ–ї—М–љ—Л—Е. –Я—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –љ–∞—Е–Њ–ґ–і–µ–љ–Є—П —Н—В–Є—Е –±–Њ–ї—М–љ—Л—Е –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 19,3±2,4 –і–љ–µ–є.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –∞–љ–∞–ї–Є–Ј–Є—А—Г—П –ї–µ—В–∞–ї—М–љ—Л–µ —Б–ї—Г—З–∞–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е –њ–Њ–ґ–Є–ї–Њ–≥–Њ –Є —Б—В–∞—А—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, –Љ–Њ–ґ–љ–Њ –≤—Л–і–µ–ї–Є—В—М —Б–ї–µ–і—Г—О—Й–Є–µ –љ–µ–і–Њ—Б—В–∞—В–Ї–Є –≤ –≤–µ–і–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е: –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е – –Њ—В—Б—Г—В—Б—В–≤–Є–µ, –љ–µ—Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–∞—П –Є–ї–Є –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–∞—П –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П; –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ – –љ–µ–Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ—Л–є –≤—Л–±–Њ—А –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ—Г—В–µ–є –Є—Е –≤–≤–µ–і–µ–љ–Є—П –Є –і–Њ–Ј–Є—А–Њ–≤–Ї–Є, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –∞ —В–∞–Ї–ґ–µ –і–Њ–ї–ґ–љ–Њ–≥–Њ –Ї–Њ–љ—В—А–Њ–ї—П –Ј–∞ —В–µ—З–µ–љ–Є–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Є –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–≥–Њ –і–ї—П –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –Є –њ—А–Њ–≥–љ–Њ–Ј–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
–Т –Њ—В–ї–Є—З–Є–µ –Њ—В –±–Њ–ї—М–љ—Л—Е I –≥—А—Г–њ–њ—Л, —Г 50,3% –±–Њ–ї—М–љ—Л—Е II –≥—А—Г–њ–њ—Л –±—Л–ї–Њ –њ—А–Њ–≤–µ–і–µ–љ–Њ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ. –£ –Њ—Б—В–∞–ї—М–љ—Л—Е –±–Њ–ї—М–љ—Л—Е (49,7%) –Њ—В—Б—Г—В—Б—В–≤–Њ–≤–∞–ї –њ—А–Њ–і—Г–Ї—В–Є–≤–љ—Л–є –Ї–∞—И–µ–ї—М –Є–ї–Є –Ј–∞—В—А—Г–і–љ—П–ї—Б—П –њ—А–∞–≤–Є–ї—М–љ—Л–є —Б–±–Њ—А –Љ–∞—В–µ—А–Є–∞–ї–∞ –≤ —Б–≤—П–Ј–Є —Б —В—П–ґ–µ—Б—В—М—О —Б–Њ—Б—В–Њ—П–љ–Є—П. –Ф–∞–љ–љ—Л–µ —А–∞–Ј–ї–Є—З–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Д–∞–Ї—В–Њ—А–∞ —Г 40–60% –±–Њ–ї—М–љ—Л—Е [7,9].
–Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±—Л–ї–Њ –≤—Л–і–µ–ї–µ–љ–Њ 152 —И—В–∞–Љ–Љ–∞ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е 83 (54,6%) –≥—А–∞–Љ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Є 69 (45,4%) – –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е (—А<0,01). –°–њ–µ–Ї—В—А –≥—А–∞–Љ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –±—Л–ї –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ S. pneumoniae (25%), S. aureus (10,5%), S. haemoliticus, S. viridans, S. –µpidermidis –Є S. mitior. –Т —З–Є—Б–ї–µ –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ –±—Л–ї–Є –≤—Л—П–≤–ї–µ–љ—Л H. influenzae (15,7%), –Ь. catarrhalis (8,6%), K. pneumoniae (8,6%), E. coli, Acinetobacter spp., K. oxitoca, P. aeruginosa, S. marcescens. –°—А–µ–і–Є –≤—Л–і–µ–ї–µ–љ–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤ –њ—А–µ–Њ–±–ї–∞–і–∞–ї–Є S. pneumoniae (25%), H. influenzae (15,7%), –∞ –њ—А–Є —В—П–ґ–µ–ї–Њ–Љ —В–µ—З–µ–љ–Є–Є —Г–≤–µ–ї–Є—З–Є–≤–∞–ї–∞—Б—М –і–Њ–ї—П S. aureus (17,8%). –£ 65,1% –±–Њ–ї—М–љ—Л—Е —Б–Њ —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї—Л–Љ –Є 69,2% – c —В—П–ґ–µ–ї—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –±—Л–ї–Є –≤—Л–і–µ–ї–µ–љ—Л –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –≥—А–∞–Љ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤. –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –љ–∞–Љ–Є —А–µ–Ј—Г–ї—М—В–∞—В—Л —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—В –і–∞–љ–љ—Л–Љ –ї–Є—В–µ—А–∞—В—Г—А—Л [7,14].
–Э–∞–Є–±–Њ–ї–µ–µ –∞–Ї—В–Є–≤–љ—Л–Љ–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Њ—Б–љ–Њ–≤–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –Њ–Ї–∞–Ј–∞–ї–Є—Б—М –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ, —В–Њ–≥–і–∞ –Ї–∞–Ї –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ–∞ –±—Л–ї–∞ –Ї—А–∞–є–љ–µ –љ–Є–Ј–Ї–Њ–є. –І—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–∞ –Ї –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г (99,0%) –Є —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ—Г (92,2%) –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤—Л—И–µ, —З–µ–Љ –Ї —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ—Г (63,9%, —А<0,01) (—В–∞–±–ї. 5). –≠—В–Є –і–∞–љ–љ—Л–µ –µ—Й–µ —А–∞–Ј –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ–∞ –Є –Њ—В–Ї–∞–Ј –Њ—В –љ–∞–Ј–љ–∞—З–µ–љ–Є—П —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ–∞ –њ—А–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е –њ–Њ–ґ–Є–ї–Њ–≥–Њ –Є —Б—В–∞—А—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ [1,11].

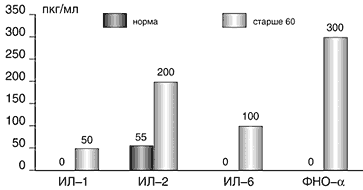
–†–Є—Б.1. –°–Њ–і–µ—А–ґ–∞–љ–Є–µ —Ж–Є—В–Њ–Ї–Є–љ–Њ–≤ –≤ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є –њ—А–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞—А—И–µ 60 –ї–µ—В
–Ю—В–Љ–µ—З–µ–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ (–≤ 5 —А–∞–Ј –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Ї–Њ–љ—В—А–Њ–ї—М–љ—Л–Љ–Є –Ј–љ–∞—З–µ–љ–Є—П–Љ–Є) —Г—А–Њ–≤–љ—П –Ш–§–Э–g (—А<0,01). –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –±–Њ–ї—М—И–Є–Љ –Њ–±—К–µ–Љ–Њ–Љ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Н—В–Њ–≥–Њ —Ж–Є—В–Њ–Ї–Є–љ–∞ –±—Л–ї–Њ –≤—Л—А–∞–ґ–µ–љ–Њ –≤ –±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є, —З–µ–Љ —Г –ї–Є—Ж —Б –Њ—З–∞–≥–Њ–≤–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є (–≤ 3,5 –Є 4 —А–∞–Ј–∞ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, —А<0,05).–Ш–Ј–Љ–µ–љ–µ–љ–Є—П –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ —Г –±–Њ–ї—М–љ—Л—Е –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є —Б—В–∞—А—И–µ 60 –ї–µ—В –≤—Л—А–∞–ґ–∞–ї–Є—Б—М –≤ —Б–љ–Є–ґ–µ–љ–Є–Є –Ї–∞–Ї –Њ–±—Й–µ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Ґ––ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–≤ (CD3+), —В–∞–Ї –Є –≤ —Б–љ–Є–ґ–µ–љ–Є–Є —Б—Г–±–њ–Њ–њ—Г–ї—П—Ж–Є–є (CD4+ —Е–µ–ї–њ–µ—А–Њ–≤/—Н—Д—Д–µ–Ї—В–Њ—А–Њ–≤, CD8+ —Б—Г–њ—А–µ—Б—Б–Њ—А–Њ–≤/—Ж–Є—В–Њ—В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є—Е –Ґ––ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–≤), –∞ —В–∞–Ї–ґ–µ –≤ –њ–Њ—П–≤–ї–µ–љ–Є–Є –Љ–∞—А–Ї–µ—А–Њ–≤ –∞–Ї—В–Є–≤–∞—Ж–Є–Є –Ґ––ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–≤ (b2––Ь–У) (—А–Є—Б. 2).
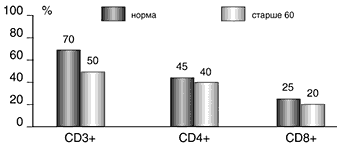
–†–Є—Б. 2. –Я–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ –њ—А–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞—А—И–µ 60 –ї–µ—В
–Э–∞–Є–±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ –±—Л–ї–Є –Њ—В–Љ–µ—З–µ–љ—Л —Г –±–Њ–ї—М–љ—Л—Е —Б —В—П–ґ–µ–ї—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –∞–ї–Ї–Њ–≥–Њ–ї—М–љ–Њ–є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–µ–є, –±–Њ–ї—М—И–Є–Љ –Њ–±—К–µ–Љ–Њ–Љ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є –Є –њ—А–Є–Ј–љ–∞–Ї–∞–Љ–Є –∞–±—Б—Ж–µ–і–Є—А–Њ–≤–∞–љ–Є—П.–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ –≤ —Б–Њ–≤–Њ–Ї—Г–њ–љ–Њ—Б—В–Є —Б –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є —Ж–Є—В–Њ–Ї–Є–љ–Њ–≤–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞ –Љ–Њ–≥—Г—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М—Б—П –і–ї—П –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, —З—В–Њ —Б–Њ–≥–ї–∞—Б—Г–µ—В—Б—П —Б –і–∞–љ–љ—Л–Љ–Є –і—А—Г–≥–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є [3,15].
–Ф–ї—П —Г—Б–њ–µ—И–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ –≤—Л–±–Њ—А –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ —Б —Г—З–µ—В–Њ–Љ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є [6,12,14]. –Ф–ї—П –Є–љ–Є—Ж–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤–Њ II –≥—А—Г–њ–њ–µ –±—Л–ї–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ—Л –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –≤—Е–Њ–і—П—Й–Є–µ –≤ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є: —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ, —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, «—А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–є» —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ (–Ґ–∞–≤–∞–љ–Є–Ї). –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –њ—А–Є —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї–Њ–Љ —В–µ—З–µ–љ–Є–Є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є –∞–Љ–њ–Є—Ж–Є–ї–ї–Є–љ (—А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ–Љ—Л–є –і–ї—П –ї–µ—З–µ–љ–Є—П –љ–µ—В—П–ґ–µ–ї–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є) –Є —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ, –љ–µ –≤—Е–Њ–і—П—Й–Є–є –љ–Є –≤ –Њ–і–Є–љ –Є–Ј —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ—Л—Е —Б–њ–Є—Б–Ї–Њ–≤ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–ї—П –ї–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –љ–Њ —Ж–µ–љ—В—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ–Њ —А–∞—Б–њ—А–µ–і–µ–ї—П–µ–Љ—Л–є, –њ–Њ—Б—В–Њ—П–љ–љ–Њ –Є–Љ–µ—О—Й–Є–є—Б—П –Є —И–Є—А–Њ–Ї–Њ –Є—Б–њ–Њ–ї—М–Ј—Г–µ–Љ—Л–є –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞—Е –≥. –Ь–Њ—Б–Ї–≤—Л –њ—А–Є –ї–µ—З–µ–љ–Є–Є –ї—О–±–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є (—В–∞–±–ї. 6).

–Я—А–Є –ї–µ—З–µ–љ–Є–Є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –≤—Л—Б–Њ–Ї—Г—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Њ—П–≤–Є–ї–Є —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ–Љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л: –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ (94,4%) –Є —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ (82,4%), —В–Њ–≥–і–∞ –Ї–∞–Ї —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–Љ–њ–Є—Ж–Є–ї–ї–Є–љ–∞ –Є —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ–∞ –±—Л–ї–∞ –љ–Є–Ј–Ї–Њ–є (56,3% –Є 47,1%). –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 75%.
–°—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ –љ–µ–±–Њ–ї—М—И–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ —Б–≤—П–Ј–∞–љ–∞ —Б –µ–≥–Њ –љ–Є–Ј–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤, –і–Њ–ї—П –Ї–Њ—В–Њ—А—Л—Е –≤ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б—В—А—Г–Ї—В—Г—А–µ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–∞. –Т –Њ—В–ї–Є—З–Є–µ –Њ—В —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞, –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Њ–±–ї–∞–і–∞–µ—В –≤—Л—Б–Њ–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤ (99%), –Є–Љ–µ–µ—В –ї—Г—З—И–Є–µ —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є–µ –Є —Д–∞—А–Љ–∞–Ї–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є: –Њ–±–ї–∞–і–∞–µ—В –і–ї–Є—В–µ–ї—М–љ—Л–Љ –њ–µ—А–Є–Њ–і–Њ–Љ –њ–Њ–ї—Г–≤—Л–≤–µ–і–µ–љ–Є—П – –і–Њ 9 —З–∞—Б–Њ–≤, –≤—Л—Б–Њ–Ї–Њ–є –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М—О – 99%, —Е–Њ—А–Њ—И–µ–є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М—О [1,10], —З—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ –µ–≥–Њ –≤—Л—Б–Њ–Ї—Г—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М, –љ–Њ –Є —Г–і–Њ–±—Б—В–≤–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П (500 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є, –≤–љ—Г—В—А—М).
–Я–Њ–±–Њ—З–љ—Л–µ –і–µ–є—Б—В–≤–Є—П —З–∞—Й–µ –±—Л–ї–Є –Њ—В–Љ–µ—З–µ–љ—Л –њ—А–Є —В–µ—А–∞–њ–Є–Є –∞–Љ–њ–Є—Ж–Є–ї–ї–Є–љ–Њ–Љ (12,5%) –Є —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ (18,8%). –Ю–і–љ–∞–Ї–Њ –њ–Њ–±–Њ—З–љ—Л–µ –і–µ–є—Б—В–≤–Є—П —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –≤ –≤–Є–і–µ –і–Є—Б–њ–µ–њ—Б–Є–Є –љ–µ —В—А–µ–±–Њ–≤–∞–ї–Є –Њ—В–Љ–µ–љ—Л –њ—А–µ–њ–∞—А–∞—В–∞, —В–Њ–≥–і–∞ –Ї–∞–Ї –∞–ї–ї–µ—А–≥–Є—П –љ–∞ –∞–Љ–њ–Є—Ж–Є–ї–ї–Є–љ –≤—Б–µ–≥–і–∞ –њ—А–Є–≤–Њ–і–Є–ї–∞ –Ї —Б–Љ–µ–љ–µ —В–µ—А–∞–њ–Є–Є.
–Я—А–Є —Д–∞—А–Љ–∞–Ї–Њ—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є—Е —А–∞—Б—З–µ—В–∞—Е —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞—В—А–∞—В –њ–Њ –Ї–∞–ґ–і–Њ–Љ—Г –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–љ–Њ–Љ—Г –њ—А–µ–њ–∞—А–∞—В—Г –±—Л–ї–Њ –≤—Л—П–≤–ї–µ–љ–Њ —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ —Б—Е–µ–Љ—Л —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ––∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ/–Ї–ї–∞–≤—Г–ї–∞–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞, —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ (–Ї–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞—В—А–∞—В 42,3, 39,8 –Є 43,5 —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ) –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –∞–Љ–њ–Є—Ж–Є–ї–ї–Є–љ–Њ–Љ (63,9; —А<0,01) –Є —Ж–µ—Д–∞–Ј–Њ–ї–Є–љ–Њ–Љ (140,3; —А<0,001). –Ф–Њ—Б—В–Њ–≤–µ—А–љ–Њ–є —А–∞–Ј–љ–Є—Ж—Л –њ–Њ —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є—О —Б—В–Њ–Є–Љ–Њ—Б—В—М/—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Љ–µ–ґ–і—Г —В–µ—А–∞–њ–Є–µ–є —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ, –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ –Є —Б—Е–µ–Љ–Њ–є —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ––∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ/–Ї–ї–∞–≤—Г–ї–∞–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞ –љ–µ –њ–Њ–ї—Г—З–µ–љ–Њ. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –≤—Л—Б–Њ–Ї–∞—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є —Б—Е–µ–Љ—Л —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ––∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ/–Ї–ї–∞–≤—Г–ї–∞–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞ –њ–Њ–Ј–≤–Њ–ї—П—О—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Є–Љ–µ–љ–љ–Њ –Є—Е –њ—А–Є –ї–µ—З–µ–љ–Є–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П.
–Я—А–Є –ї–µ—З–µ–љ–Є–Є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —В—П–ґ–µ–ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –≤—Л—Б–Њ–Ї–∞—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –±—Л–ї–∞ –Њ—В–Љ–µ—З–µ–љ–∞ –њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ (94,1%) –Є —Б—Е–µ–Љ—Л —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ––∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ/–Ї–ї–∞–≤—Г–ї–∞–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞ (84,2%). –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 72,2%.
–§–∞—А–Љ–∞–Ї–Њ—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ —Б—Е–µ–Љ–∞ —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ––∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ/–Ї–ї–∞–≤—Г–ї–∞–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —В—П–ґ–µ–ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –Њ–њ—А–∞–≤–і–∞–љ–∞ —Б —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–є —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П, –Њ—Б–Њ–±–µ–љ–љ–Њ —Б —Г—З–µ—В–Њ–Љ –µ–µ –≤—Л—Б–Њ–Ї–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є (84,2%) –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є.
–°—В–Њ–Є–Љ–Њ—Б—В—М —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї—М—И–µ, —З–µ–Љ —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ (–Ї–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞—В—А–∞—В 104,4 –Є 60,1 —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, —А<0,001). –Ю–і–љ–∞–Ї–Њ –≤—Л—Б–Њ–Ї–∞—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М (94,1%) –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ (72,2%) –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Є–Љ–µ–љ–љ–Њ «—А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–є» —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —В—П–ґ–µ–ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П, —В–∞–Ї –Ї–∞–Ї –≤ –њ–Њ–і–Њ–±–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є—В—Г–∞—Ж–Є—П—Е –≤—Л–±–Њ—А –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞ –љ–µ –Љ–Њ–ґ–µ—В –Њ—Б–љ–Њ–≤—Л–≤–∞—В—М—Б—П —В–Њ–ї—М–Ї–Њ –љ–∞ –µ–≥–Њ —Б—В–Њ–Є–Љ–Њ—Б—В–Є. –≠–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є–µ –њ–Њ—В–µ—А–Є –Љ–Њ–≥—Г—В –Њ–Ї–∞–Ј–∞—В—М—Б—П –Ї—Г–і–∞ –±–Њ–ї–µ–µ –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ–Є –Є–Ј––Ј–∞ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –љ–µ–і–Њ—А–Њ–≥–Є—Е, –љ–Њ –Љ–∞–ї–Њ—Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ – –≤ —Б–≤—П–Ј–Є —Б –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ —А–Є—Б–Ї–Њ–Љ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞, —А–∞–Ј–≤–Є—В–Є–µ–Љ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Є, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –ї–µ—В–∞–ї—М–љ—Л–Љ –Є—Б—Е–Њ–і–Њ–Љ.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Б—А–∞–≤–љ–µ–љ–Є–µ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –±–Њ–ї—М–љ—Л—Е —Б –Њ–і–Є–љ–∞–Ї–Њ–≤—Л–Љ –њ—А–µ–Љ–Њ—А–±–Є–і–љ—Л–Љ —Д–Њ–љ–Њ–Љ, –њ–Њ–Ј–і–љ–Є–Љ–Є —Б—А–Њ–Ї–∞–Љ–Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є, –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–Њ–є —В–µ—А–∞–њ–Є–µ–є –љ–∞ –і–Њ–≥–Њ—Б–њ–Є—В–∞–ї—М–љ–Њ–Љ —Н—В–∞–њ–µ –њ–Њ–Ї–∞–Ј–∞–ї–Њ, —З—В–Њ –ї–Є—И—М –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –≤ –Ї–∞—З–µ—Б—В–≤–µ –Є–љ–Є—Ж–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ—Л—Е –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—А–Є–≤–µ–ї–Њ –Ї —А–∞–Ј—А–µ—И–µ–љ–Є—О –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –±–Њ–ї—М–љ—Л—Е.
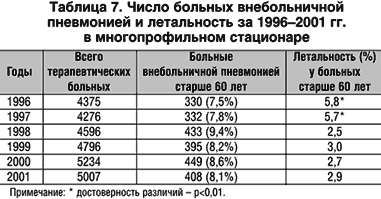
–Р–љ–∞–ї–Є–Ј —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є—Е –і–∞–љ–љ—Л—Е –≤ –Љ–љ–Њ–≥–Њ–њ—А–Њ—Д–Є–ї—М–љ–Њ–Љ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ –њ–Њ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –Ј–∞ –њ–µ—А–Є–Њ–і 1996–2001 –≥–≥. –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ –≤–љ–µ–і—А–µ–љ–Є–µ –≤ –њ—А–∞–Ї—В–Є–Ї—Г —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ—Л—Е –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б 1998 –≥. –њ—А–Є–≤–µ–ї–Њ –Ї –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ—Г —Б–љ–Є–ґ–µ–љ–Є—О –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –Њ—В –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞—А—И–µ 60 –ї–µ—В –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б 1996 –Є 1997 –≥–≥. (—В–∞–±–ї. 7).
1. –С—Г–і–∞–љ–Њ–≤ –°.–Т., –°–Љ–Є—А–љ–Њ–≤–∞ –Ы.–С. –Ы–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ (–Ґ–∞–≤–∞–љ–Є–Ї) – –љ–Њ–≤—Л–є —Е–Є–љ–Њ–ї–Њ–љ III –њ–Њ–Ї–Њ–ї–µ–љ–Є—П. –Р–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М, —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–∞, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ // –Р–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –Є —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П.– 2001.– –Ґ5.– вДЦ6.– –°. 31–38.
2. –У.–Ь. –С—Г—В–µ–љ–Ї–Њ. –Ш–Љ–Љ—Г–љ–Є—В–µ—В –њ—А–Є —Б—В–∞—А–µ–љ–Є–Є // –Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї.– 1999.– вДЦ2.– –° 6–10.
3. –Х–≤—В–µ—А–µ–≤ –Т.–Т., –Ф–Њ—А–Њ–љ–Є–љ –Т.–°., –Ъ—А—Г–≥–ї—П–љ—Б–Ї–∞—П –Ы.–°. –°–Њ—Б—В–Њ—П–љ–Є–µ –Є–Љ–Љ—Г–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л —Г –±–Њ–ї—М–љ—Л—Е –Њ—Б—В—А–Њ–є –Є–ї–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є // –Ш–Ј–±—А–∞–љ–љ—Л–µ –≤–Њ–њ—А–Њ—Б—Л –≤–Њ–µ–љ–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л. –Ь–Є–љ—Б–Ї.– 2000.– –°. 43–52.
4. –Э–Њ–љ–Є–Ї–Њ–≤ –Т.–Х. –Р–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –њ–љ–µ–≤–Љ–Њ–љ–Є–є –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ // –†–Ь–Ц: –Я—Г–ї—М–Љ–Њ–љ–Њ–ї–Њ–≥–Є—П.– 2001.– –Ґ9.– вДЦ21 (140).– –°. 923–928.
5. –°—В—А–∞—З—Г–љ—Б–Ї–Є–є –Ы.–°. –Я—А–Њ–±–ї–µ–Љ—Л –Є –њ–µ—А—Б–њ–µ–Ї—В–Є–≤—Л –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є // –†–Ь –Т–µ—Б—В–Є. 1998.– вДЦ1.– –°. 23–27.
6. –°–Є–љ–Њ–њ–∞–ї—М–љ–Є–Ї–Њ–≤ –Р.–Ш., –°–Є–і–Њ—А–µ–љ–Ї–Њ –°.–Т. –Т–љ–µ–±–Њ–ї—М–љ–Є—З–љ–∞—П –њ–љ–µ–≤–Љ–Њ–љ–Є—П: —Б—В–∞–љ–і–∞—А—В—Л —Н–Љ–њ–Є—А–Є—З–µ—Б–Ї–Њ–є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є // –Р–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –Є —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П. 1999.– –Ґ. 44.– вДЦ5.– –°. 22–28.
7. –°–Є–љ–Њ–њ–∞–ї—М–љ–Є–Ї–Њ–≤ –Р.–Ш., –°—В—А–∞—З—Г–љ—Б–Ї–Є–є –Ы.–°., –°–Є–≤–∞—П –Ю.–Т. –Э–Њ–≤—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –≤–µ–і–µ–љ–Є—О –≤–Ј—А–Њ—Б–ї—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є: –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞, –Њ—Ж–µ–љ–Ї–∞ —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є, –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П, –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ // –Р–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –Є —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П.– 2001.– –Ґ3.– вДЦ4.– –° 355–370.
8. –°—В—А–∞—З—Г–љ—Б–Ї–Є–є –Ы.–°., –Ъ–Њ–Ј–ї–Њ–≤ –°.–Э., –†–∞—З–Є–љ–∞ –°.–Р. –Є –і—А. –§–∞—А–Љ–∞–Ї–Њ—Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –ї–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е // –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Њ–Є—П –Є –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–∞—П —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П.– 2000.– –Ґ 2.–N 3.– –°. 74–81.
9. –ѓ–Ї–Њ–≤–ї–µ–≤ –°.–Т. –Т–љ–µ–±–Њ–ї—М–љ–Є—З–љ–∞—П –њ–љ–µ–≤–Љ–Њ–љ–Є—П —Г –њ–Њ–ґ–Є–ї—Л—Е: –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —Н—В–Є–Њ–ї–Њ–≥–Є–Є, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –Є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є // –†–Ь–Ц.– 1999.– –Ґ.7.– вДЦ16. ––°. 763–768.
10. –ѓ–Ї–Њ–≤–ї–µ–≤ –°.–Т. –Э–Њ–≤–Њ–µ –њ–Њ–Ї–Њ–ї–µ–љ–Є–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ – –љ–Њ–≤—Л–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –љ–Є–ґ–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є // –Ц. –Р–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –Є —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П.– 2001.– –Ґ46.– вДЦ6.– –°. 38–42.
11. –ѓ–Ї–Њ–≤–ї–µ–≤ –°.–Т. –Ъ—А–Є—В–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–ї—П –ї–µ—З–µ–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–є –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ // Consilium medicum.– 2002.– –Ґ4.– вДЦ1. –°. 22–30.
12. Bartlett JG, Breiman RF, Mandell LA, File TM. Community–acquired pneumonia in adults: guidelines for management. // Clin Infect Dis 1998.– 26: –†.811–838.
13. Cluzel R., Porteir H., Modai J. Treatment of bacterial pneumonias with cefuroxim–axetil. Predictive value of measurement of the in vitro susceptibility. //Pathol Biol (Paris) 1996 Mar.– Vol. 44.–вДЦ3.––†. 217–223.
14. Huchon G., Woodhead M., Gialdroni–Grassi G. Et al. Guidelines for management of adult community–acquired lower respiratory tract infections. // Eur. Respir. J., 1998.– Vol. 11.––†. 986 – 991.
15. Thierry C, Georges E.G., Michel P.G. Prognostic Values of Tumor Necrosis Factor/Cachectin, Interleukin–1, Interferon–(, and Interferon–( in the Serum of Patients with Septic Shock. // J Infectious Diseases 1990.– Vol. 161.– –†. 982–987.
16. –®–∞–Љ—Г–Є–ї–Њ–≤–∞ –Ь.–Ь. –Ю–њ—В–Є–Љ–Є–Ј–∞—Ж–Є—П —Н–Љ–њ–Є—А–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е –њ–Њ–ґ–Є–ї–Њ–≥–Њ –Є —Б—В–∞—А—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞. –Р–≤—В–Њ—А–µ—Д–µ—А–∞—В –і–Є—Б. –Ї–∞–љ–і. –Љ–µ–і.–љ–∞—Г–Ї.– –Ь. 2002.– –°.26.












