В узком понимании этого термина гнойные заболевания легких включают в себя осложненные пороки развития бронхо–легочной системы, бронхоэктазы и инфекционную легочную деструкцию – абсцессы и гангрену легких. При более широком толковании к группе легочных нагноений можно также отнести гнойные формы острого и хронического бронхита и гнойный плеврит – эмпиему плевры, хотя, на наш взгляд, их следует рассматривать отдельно. Эти различные по своей этиологии и патогенезу заболевания объединяются наличием гноеобразующей инфекции, определяющей клиническую картину и симптоматику легочного или легочно–плеврального нагноения.
Пороки развития легких
Пороки развития легких нередко лежат в основе вторичного воспалительного процесса в бронхо–легочной системе и чаще встречаются в детском и юношеском возрасте. К ним относятся, в первую очередь, различные варианты кистозной гипоплазии легкого, врожденные солитарные кисты, легочная секвестрация и редко встречающиеся аномалии трахеи и бронхов.
Кистозная гипоплазия
Кистозная гипоплазия (врожденный поликистоз, кистозное недоразвитие) легкого имеет много клинико – рентгенологических форм, так как возникает на разных этапах эмбрионального и постнатального развития легких. Кистозными расширениями могут заканчиваться главные, долевые, сегментарные бронхи (остановка развития на ранних стадиях эмбриогенеза), более мелкие стволовые бронхи и самые дистальные бронхиальные разветвления, недоразвитие которых приводит к формированию мелкокистозных форм гипоплазии легкого. Кистозно измененное недоразвитое легкое или его доля являются хорошей почвой для развития хронического нагноения, так как дренажная функция бронхов при этом резко нарушена.
Заболевание может проявиться сразу же после рождения ребенка или в более позднем, иногда даже в подростковом, возрасте, в зависимости от сроков присоединения инфекции. Больные жалуются на кашель с гнойной мокротой, частые простудные заболевания, одышку при физической нагрузке, повышенную утомляемость. Рано развиваются изменения ногтевых фаланг и ногтей в виде барабанных палочек и часовых стекол. В связи с уменьшенным объемом недоразвитого легкого отмечается асимметрия грудной клетки. Дети, как правило, страдают гипотрофией и отстают в физическом развитии. При аускультации над пораженными участками легкого постоянно выслушиваются сухие и влажные разнокалиберные хрипы.
Рентгенологическая картина зависит от уровня и объема поражения бронхиального дерева. При гипоплазии всего легкого отмечается выраженное смещение средостения в больную сторону, высокое стояние купола диафрагмы (рис. 1). Пораженное легкое уменьшено в объеме, уплотнено, иногда с кольцевидными просветлениями. При гипоплазии доли легкого развивается картина долевого фиброателектаза с уменьшением и уплотнением доли, как правило, прижатой к средостению и потому не всегда сразу заметной. Соседние здоровые участки легкого выглядят более прозрачными по сравнению с противоположным легким за счет перерастяжения.
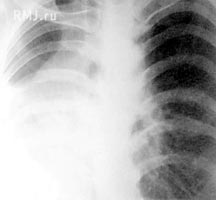
Рис. 1. Гипоплазия правого легкого
Наиболее демонстративную картину позволяют получить бронхография и компьютерная томография (КТ). При этом выявляются множественные кистозные полости, которыми заканчиваются долевые, сегментарные (рис. 2) или более мелкие бронхи. При ангиопульмонографии могут быть выявлены признаки недоразвития легочных сосудов – их истончение, отсутствие контрастирования мелких ветвей, расширение углов разветвления (Климанский В.А., 1975).
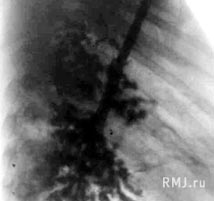
Рис. 2. Кистозная гипоплазия правого легкого (бронхограмма в боковой проекции)
Изменения при кистозной гипоплазии, развивающейся на поздних стадиях эмбриогенеза, весьма схожи с приобретенными ателектатическими бронхоэктазами. При отсутствии характерных рентгенологических признаков установить врожденный характер патологии можно лишь при морфологическом исследовании резецированных препаратов, да и то не всегда.Врожденные (истинные) солитарные кисты
Врожденные (истинные) солитарные кисты легкого – достаточно частая патология в детском возрасте. В отличие от кистозной гипоплазии солитарные кисты, как правило, не имеют широкого сообщения с бронхами и поэтому инфицируются значительно реже и позже, чем поликистоз. Истинные кисты легкого при рождении ребенка заполнены слизью, нередко имеющей темнокоричневую окраску (т.н. «шоколадные» кисты). При сообщении с мелкими бронхами кисты могут осложняться клапанным механизмом («напряженные» кисты), прорывом в плевральную полость или инфицированием.
При инфицировании содержимого кисты на первое место выступают симптомы гнойной интоксикации: высокая лихорадка, потливость, нарастающая слабость, вялость, снижение аппетита. При больших размерах кисты могут появиться симптомы дыхательной недостаточности: одышка, цианоз губ и конечностей, что чаще наблюдается у детей раннего возраста. Характерно появление сухого или влажного кашля. При перкуссии над полостью кисты при ее достаточных размерах можно отметить притупление звука, а при перкуссии – ослабление дыхания и разнокалиберные хрипы.
На обзорных рентгенограммах и томограммах легких нагноившиеся кисты выглядят, как округлые или овальные полостные образования, как правило, с уровнем жидкости и воздухом над ним. В отличие от абсцессов легкого наружный и внутренний контуры кисты четкие и ровные, перифокальная реакция выражена незначительно (рис 3). Нередко кисты бывают многокамерными и верхний край жидкости в отдельных камерах может быть на разном уровне. Малоизмененные бронхи и сосуды, хорошо видимые при контрастном их исследовании и на томограммах, равномерно огибают контуры кисты, чего не бывает при абсцессах легкого.
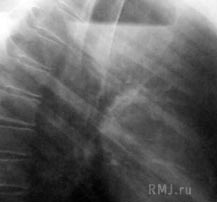
Рис. 3. Нагноившаяся киста верхней доли правого легкого (рентгенограмма в боковой проекции)
Нагноившиеся кисты, как только что было сказано, следует дифференцировать с абсцессами легкого, главным отличием которых является выраженная перифокальная инфильтрация, распространяющаяся на окружающие отделы легкого (рис.4) и неравномерно утолщенные контуры их стенок. Дренирование абсцесса быстро приводит к уменьшению его размеров и стиханию перифокального воспаления. При опорожнении кисты ее размеры существенно не изменяются, а жидкость, как правило, вновь накапливается. В дифференциальной диагностике нагноившихся кист необходимо помнить и о туберкулезной каверне, тем более, что их локализация (преимущественно в верхних долях) обычно совпадает. Туберкулезную каверну отличает неровный, «изъеденный» внутренний контур и фиброзно–очаговые тени по периферии полости. Кроме того, для каверны характерно наличие теней увеличенных и уплотненных лимфатических узлов в корне легкого и тени дренирующего бронха, хорошо видимой на томограммах.
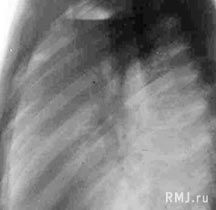
Рис. 4. Острый абсцесс верхней доли левого легкого. Видна массивная воспалительная инфильтрация вокруг полости абсцесса
Внутрилегочная секвестрацияВнутрилегочная секвестрация – порок развития, при котором часть легкого, отделившаяся на ранних стадиях эмбриогенеза от основного органа, развивается самостоятельно и имеет отдельное кровоснабжение из аорты или ее ветвей. Секвестрированная легочная ткань, как правило, кистозно изменяется и даже может сообщаться с бронхами основного легкого. В этом случае содержимое кист инфицируется и заболевание приобретает клинические и рентгенологические признаки нагноившихся кист легкого. Большинство авторов, описывающих этот порок развития, выделяют внутридолевую и внедолевую форму легочной секвестрации (Исаков Ю.Ф. с соавт.,1978; Сазонов А.М. с соавт.,1981). При первой патологически сформировавшийся участок легкого не окружен плевральным листком, тогда как при второй он имеет собственную плевру и является, по существу, добавочной долей легкого. Наиболее частая локализация легочной секвестрации – медиально–базальные отделы нижней доли правого легкого, хотя изредка встречаются и другие варианты.
Внутрилегочная секвестрация – порок развития, при котором часть легкого, отделившаяся на ранних стадиях эмбриогенеза от основного органа, развивается самостоятельно и имеет отдельное кровоснабжение из аорты или ее ветвей. Секвестрированная легочная ткань, как правило, кистозно изменяется и даже может сообщаться с бронхами основного легкого. В этом случае содержимое кист инфицируется и заболевание приобретает клинические и рентгенологические признаки нагноившихся кист легкого. Большинство авторов, описывающих этот порок развития, выделяют внутридолевую и внедолевую форму легочной секвестрации (Исаков Ю.Ф. с соавт.,1978; Сазонов А.М. с соавт.,1981). При первой патологически сформировавшийся участок легкого не окружен плевральным листком, тогда как при второй он имеет собственную плевру и является, по существу, добавочной долей легкого. Наиболее частая локализация легочной секвестрации – медиально–базальные отделы нижней доли правого легкого, хотя изредка встречаются и другие варианты.Главным отличительным признаком секвестрации легкого является дополнительный крупный сосуд, отходящий от аорты и разветвляющийся в секвестрированной легочной ткани (рис. 5). Этот сосуд можно выявить при аортографии, томографии и при КТ. Иногда в виде случайной находки его обнаруживают во время операции.

Рис. 5а. Секвестрация легкого. Виден кистозно измененный участок в области S10 нижней доли левого легкого
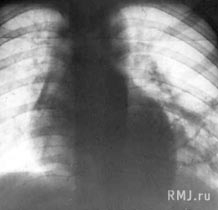
Рис. 5б. Аортограмма того же больного. Видны дополнительные сосуды, отходящие к легкому от брюшного отдела аорты
Пороки развития трахеи и бронховСреди редко встречающихся пороков развития трахеи и бронхов, способствующих развитию внутрилегочного нагноения, следует в первую очередь назвать трахеобронхомегалию, как правило, сочетающуюся с трахеомаляцией и ивестную под названием синдрома Мунье–Куна, а также врожденные стенозы бронхов, описанные в виде казуистических наблюдений (Климкович И.Г., 1975; Исаков Ю.Ф. с соавт.,1978).
Среди редко встречающихся пороков развития трахеи и бронхов, способствующих развитию внутрилегочного нагноения, следует в первую очередь назвать трахеобронхомегалию, как правило, сочетающуюся с трахеомаляцией и ивестную под названием , а также , описанные в виде казуистических наблюдений (Климкович И.Г., 1975; Исаков Ю.Ф. с соавт.,1978).При трахеобронхомегалии и маляции размягченные и потерявшие упругость хрящи трахеи и крупных бронхов превращают дыхательные пути в дряблую, расширенную трубку, спадающуюся при выдохе и кашле. Дренажная функция бронхов при этом резко нарушается, и задерживающаяся мокрота, быстро инфицируясь, способствует развитию нагноения в дистальных отделах легкого. Аналогичный механизм развития гнойных осложнений возникает и при бронхиальных стенозах, нарушающих нормальную экспекторацию и самоочищение бронхов.
Аномалии трахеи и бронхов можно заподозрить по наличию характерного кашля с металлическим, дребезжащим оттенком, затруднении форсированного выдоха и наличию трудноотделяемой гнойной мокроты у больных преимущественно молодого возраста. При аускультации над легкими выслушиваются многочисленные разнокалиберные хрипы, не исчезающие после откашливания. При рентгенологическом обследовании часто выявляются признаки бронхоэктазов, а при обострении воспаления – массивной двусторонней пневмонии, нередко с абсцедированием.
Установить правильный диагноз помогает бронхофиброскопия, при которой, в случае трахеобронхомегалии, определяется значительное расширение просвета трахеи и главных бронхов, деформация их стенок с искривлением хрящевых колец и глубокими, мешковидными межхрящевыми промежутками, утолщение слизистой оболочки в виде циркулярных складок и практически полное спадение просвета при кашле и форсированном выдохе – экспираторный стеноз (рис. 6). Врожденные стенозы крупных бронхов определяются в виде гладкостенных воронкообразных или мембранозных сужений с небольшим округлым отверстием в центре.

Рис. 6. Трахеобронхомаляция - синдром Мунье-Куна (бронхоскопия)
БронхоэктазыБронхоэктазы – множественные патологически расширенные участки бронхов, в слизистой оболочке которых развивается хроническое воспаление, как правило, с гнойной экссудацией в их просвет и склеротическими изменениями в перибронхиальных тканях.
Бронхоэктазы – множественные патологически расширенные участки бронхов, в слизистой оболочке которых развивается хроническое воспаление, как правило, с гнойной экссудацией в их просвет и склеротическими изменениями в перибронхиальных тканях.Развитие бронхоэктазов – процесс полиэтиологический. В их основе может лежать генетически обусловленная неполноценность бронхиальной стенки, воздействие различных патологических процессов на формирующиеся легкие в эмбриональном периоде и в периоде постнатального их развития, хронические рецидивирующие воспалительные заболевания органов дыхания, туберкулез, инородные тела, рубцовые стенозы бронхов, увеличенные перибронхиальные лимфатические узлы, сдавливающие бронхи и сосуды и вызывающие нарушения вентиляции и кровотока в участке легкого. Бронхоэктазы – это патология преимущественно молодого возраста, и диагностируются они, главным образом, у детей и подростков, но могут возникать и у взрослых, и даже у пожилых людей к концу их жизни.
Разделение бронхоэктазов по этиологическому признаку практического значения не имеет, так как достоверно определить причину их появления в большинстве случаев невозможно. Бронхоэктазы принято разделять на первичные («идиопатические») и вторичные, которые являются осложнением какого–либо перенесенного пациентом заболевания – хронического бронхита, хронической пневмонии, туберкулеза, инородного тела бронхов и т.д. Но и т.н. «идиопатические» бронхоэктазы, строго говоря, первичными также не являются, возникая в большинстве случаев в результате перенесенных в раннем детстве острых инфекционных заболеваний легких, например, коревой пневмонии.
Значительно большее значение имеет деление бронхоэктазов на ателектатические, возникающие в атектазированной легочной ткани или сопровождающиеся развитием фиброателектаза, и неателектатические, при которых в окружающей легочной ткани чередуются участки эмфиземы и пневмосклероза. Ателектатические бронхоэктазы, как правило, ограничены пределами одной или двух долей легких, чаще нижней (иногда вместе с язычковыми сегментами) или средней. Неателектатические бронхоэктазы менее локализованы и могут наблюдаться одновременно в различных участках одного или обоих легких.
По форме расширения бронхов выделяют мешотчатые, цилиндрические и смешанные бронхоэктазы. В ателектазированных участках легкого чаще встречаются мешотчатые бронхоэктазы, а неателектатические бронхоэктазы чаще бывают цилиндрическими или смешанными.
Особенности клинической картины бронхоэктазов зависят от их объема, степени выраженности воспалительных изменений в бронхах и сопутствующих или первопричинных заболеваний – муковисцидоза, бронхита, эмфиземы, обтурации бронха и т.д. Существенную роль играет возраст больных. Заболевание часто впервые проявляется в детском возрасте в виде повторных, рецидивирующих пневмоний, затяжных простудных заболеваний, сопровождающихся кашлем с выделением светлой, а затем серой или зеленоватой мокроты, умеренной лихорадкой. Такие клинические проявления, как выделение зловонной гнойной мокроты, гнойная интоксикация и сердечно–легочная недостаточность, считавшиеся «классическими», у детей в настоящее время встречаются редко. Часто отмечается патология со стороны верхних дыхательных путей – синуситы, аденоиды, хронический тонзиллит. Дети отстают в развитии, часто болеют, быстро утомляются, выглядят бледнее своих здоровых сверстников. При обширных двусторонних бронхоэктазах могут наблюдаться изменения ногтевых фаланг и ногтей, свойственные гипоксии и хронической гнойной интоксикации.
У взрослых клинические симптомы более выражены. Характерно рецидивирующее течение заболевания с частыми обострениями и непродолжительными ремиссиями. Кашель с гнойной мокротой сохраняется и в светлых промежутках, а при обострении процесса интенсивность его резко усиливается, мокрота приобретает неприятный запах, становится двуслойной (при отстаивании), нередко возникает кровохарканье. В периоды обострения больные жалуются на субфебрильную лихорадку, одышку, потливость, вялость, быструю утомляемость, иногда на боли в груди.
На основании данных анамнеза и физикального обследования установить диагноз бронхоэктазов и их локализацию можно лишь приблизительно. Характерный кашель и обильные разнокалиберные хрипы, локализующиеся в нижних отделах легкого позволяют лишь заподозрить наличие бронхоэктазов. При рентгеноскопии и на обзорных снимках достаточно отчетливо выявляются только ателектатические участки легкого, а также изменения легочного рисунка и очаги пневмосклероза. Для верификации диагноза необходимо проведение бронхографии (рис. 7), которая в последние годы с успехом заменяется КТ и ядерно–магнитно–резонансной томографией (ЯМР) легких.
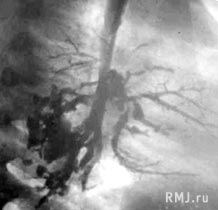
Рис. 7. Мешотчатые ателектатические бронхоэктазы нижней доли левого легкого (бронхограмма в боковой проекции)
В комплекс обследования больных включают бронхоскопию, позволяющую определить характер и степень выраженности эндобронхита (а иногда и установить причину бронхоэктазов, например, в случае ранее не диагностированной аспирации инородного тела). У пожилых пациентов и при больших объемах поражения при решении вопроса о хирургическом лечении важную роль играет функциональное исследование легких и эхокардиография, позволяющие определить характер и степень дыхательных расстройств, легочной гипертензии и компенсаторные возможности легких и сердца.При длительном течении бронхоэктазы могут осложняться развитием диффузного обструктивного бронхита, приводящего к гипертензии малого круга кровообращения и развитию легочного сердца. Постоянная и продолжительная гнойная интоксикация приводит к тяжелым почечным осложнениям – очаговому нефриту, амилоидозу почек. Деструкция стенок расширенных бронхов под влиянием гнойного воспаления в них может привести к абсцедированию, а в отдельных случаях и к эмпиеме плевры. При обострении воспаления (а иногда и вне его) может наблюдаться кровохарканье, а иногда и более массивное легочное кровотечение.
Острые абсцессы легкого
Деструкция легочной паренхимы под действием патогенных микроорганизмов и выделяемых ими ферментов приводит к формированию отграниченных очагов расплавления ткани в виде полостей, заполненных гнойным экссудатом и детритом, а иногда содержащих секвестрированные фрагменты ткани легкого.
Абсцедирование в легком развивается при наличии нескольких условий, главными из которых, помимо наличия гноеобразующей патогенной микрофлоры, являются нарушение бронхиальной проходимости и местное расстройство легочного кровообращения. По механизму развития выделяют бронхогенные (в т.ч. аспирационные), гематогенно–эмболические, посттравматические и лимфогенные абсцессы легкого. Как справедливо утверждают Н.В.Путов с соавт.(1984), выделение так называемых пара– и постпневмонических абсцессов является некорректным, т.к. начальной фазой любых абсцессов легкого является воспаление легочной ткани, и в связи с этим абсцесс любого генеза является пара– или постпневмоническим.
Предрасполагающими моментами к развитию абсцессов легкого являются хронические заболевания легких – хронический обструктивный бронхит (у курильщиков), бронхоэктазы, бронхиальная астма. Абсцессы легкого осложняют течение пневмонии преимущественно у лиц со сниженным иммунитетом – алкоголиков, наркоманов, ВИЧ–инфицированных. Резко нарушают общую резистентность организма и тем способствуют развитию абсцессов легкого инфекционные заболевания и, в первую очередь, эпидемический грипп, тяжелая травма, заболевания крови, гиповитаминозы. Серьезным предрасполагающим фактором для развития гнойных осложнений, в том числе абсцессов легкого, является сахарный диабет.
Абсцессы легкого могут вызываться различными микроорганизмами и поэтому являются полиэтиологическим заболеванием. Важную роль в развитии абсцессов легкого, особенно в детском возрасте, играют гноеродные кокки, и прежде всего – стафилококки. Эти микробы выделяют целый набор токсинов и ферментов, способствующих некротическим и деструктивным изменениям легочной ткани. Несколько реже причинами легочного абсцедирования являются стрептококки, Klebsiella pneumoniae, Enterobacter, Pseudomonas aeruginosa или их сочетания со стафилококком. В последние 2–3 десятилетия в развитии абсцессов легкого значительно увеличилась роль анаэробной инфекции, которая особенно часто выявляется при абсцессах аспирационного генеза. У многих больных обнаруживают сочетание различных микроорганизмов, и они могут меняться в различные периоды болезни.
Помимо уже упомянутого деления по механизму развития, острые абсцессы легкого разделяют на простые (гнойные) и гангренозные. К последним относят абсцессы, содержащие участки отторгнутой и некротизированной в результате ихорозного воспаления легочной ткани, именуемые секвестрами. Кроме того, абсцессы бывают одиночными и множественными, центральными и периферическими, односторонними и двусторонними, неосложненными и осложненными.
Заболевание, как правило, начинается на фоне одно– или двусторонней пневмонии, чаще всего аспирационного генеза или гриппозной. Клиническая картина в стадии формирования гнойной полости в легком определяется симптомами гнойно–резорбтивной лихорадки, в основе которой лежат три фактора: фактор нагноения, обусловленный наличием некроза и расплавления легочной ткани, фактор резорбции, в результате всасывания продуктов распада тканей и жизнедеятельности микробов и фактор потерь, неизбежный при воспалительном процессе за счет потерь белка с гнойным отделяемым (Лукомский Г.И. и Алексеева М.Е.,1988). У больных в этот период отмечается высокая, иногда гектическая, температура, озноб, повышенная потливость, признаки интоксикации. Больных часто беспокоит сухой кашель, боли в груди. При физикальном обследовании выявляется больших или меньших размеров участок притупления перкуторного звука, над которым дыхание ослаблено, а голосовое дрожание усилено. После прорыва абсцесса в бронх кашель становится влажным, иногда внезапно откашливается большое количество гнойной, нередко геморрагической мокроты, после чего температура может снизиться.
Наиболее тяжело и длительно протекают множественные (особенно двусторонние) и гангренозные абсцессы. Последние наиболее часто переходят в хроническую форму или осложняются прорывом в плевральную полость, кровотечением и сепсисом. При тяжелом, прогрессирующем течении и продолжающемся распаде и нагноении легочной ткани на фоне усиления интоксикации возникают функциональные нарушения со стороны сердечно–сосудистой системы, печени и почек, которые по мере прогрессирования болезни могут сменяться органическими изменениями внутренних органов, характерными для септического состояния.
Выраженные потери белка и электролитов в острой фазе воспаления при недостаточной их компенсации приводят к волемическим и водно–электролитным расстройствам, уменьшению мышечной массы и похуданию. На этом фоне могут возникать отеки нижних конечностей. По мере прогрессирования заболевания и развития осложнений гнойно–резорбтивная лихорадка переходит в гнойно–резорбтивное истощение. Как правило, это наблюдается у больных с обширной деструкцией легкого, осложненной эмпиемой плевры. На фоне прогрессирующей гипопротеинемии больные худеют и истощаются. Высокая температура сменяется субфебрилитетом или нормализуется, что является прогностически неблагоприятным признаком, свидетельствующим о резком снижении реактивности организма.
Заподозрить начало абсцедирования у больного с тяжелой пневмонией можно на основании изменений клинической картины и физикальных данных, однако основную роль в диагностике абсцессов легкого играет рентгенологическое исследование, которое желательно выполнять в вертикальном положении больного. Появление одного или нескольких просветлений на фоне гомогенного затемнения в легком свидетельствует о формировании одиночного или множественных абсцессов (рис. 8). Широко используемый термин «абсцедирующая пневмония», по мнению Н.В. Путова с соавт. (1984), означает лишь определенный период в течении воспалительного процесса в легких и не является самостоятельной нозологической формой. В дальнейшем множественные мелкие полости могут сливаться в более крупные, в которых, после откашливания мокроты, начинают определяться уровни жидкости (рис. 9). Для уточнения локализации абсцессов выполняют многоосевое просвечивание и рентгенографию в прямой и боковой проекциях. Дополнительную информацию о количестве и локализации абсцессов, а также о появлении сопутствующего плеврального выпота, плохо заметного на обычных рентгенограммах, можно получить при компьютерной томографии легких.
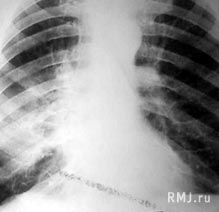
Рис. 8. Абсцедирование в средней доле правого легкого
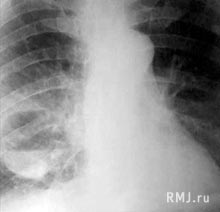
Рис. 9. Острый абсцесс средней доли правого легкого
Абсцессы легкого следует дифференцировать с туберкулезными кавернами, нагноившимися кистами, абсцедирующими бронхоэктазами и полостной формой рака легкого. При этом важную играет бронхоскопия с прицельной биопсией, позволяющая исключить наличие инородного тела, опухоли бронха, выявить признаки специфического воспаления в бронхах, получить материал для морфологического и бактериологического исследования.Очень часто при развитии абсцесса на периферии легкого возникают трудности в его дифференциальной диагностике с осумкованными эмпиемой плевры и пиопневмотораксом. Иногда бывает очень непросто определить, где находится гнойная полость – в легком или в плевре, особенно если этих полостей несколько. Если при многоосевой рентгеноскопии удается увидеть тень висцеральной плевры или край легкого, наличие эмпиемы может быть в значительной степени исключено. Шаровидная или слегка овальная форма полости так же свидетельствует в пользу абсцесса легкого (рис. 10), вытянутая в каудально–краниальном направлении – эмпиемы (рис. 11). При эмпиеме поперечник полости у нижнего ее полюса всегда превышает таковой у верхнего. Стенки полости абсцесса примерно одинаковы по толщине, тогда как медиальная стенка полости эмпиемы, образованная висцеральной плеврой, как правило, тоньше латеральной. Внутренние контуры стенки абсцесса – более бугристые и неровные. При массивной краевой деструкции легкого внутренней границей осумкованной полости эмпиемы может являться не висцеральная плевра, а разрушенная и деформированная паренхима легкого. Характерным рентгенологическим признаком такой «абсцесс–эмпиемы» является неровная, изъеденная и утолщенная медиальная стенка полости. Наиболее точно локализовать полость позволяют компьютерная и ЯМР томография.
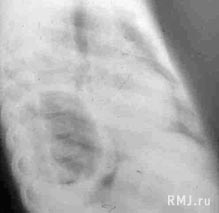
Рис. 10. Полость опорожнившегося абсцесса в S6 правого легкого Утолщенные стенки полости видны практически на всем протяжении
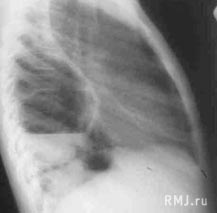
Рис. 11. Осумкованный пиопневмоторакс. Задние контуры полости сливаются с грудной стенкой. Вертикальные размеры полости существенно превышают горизонтальные
К осложнениям острых абсцессов легкого относят эмпиему плевры, пиопневмоторакс, легочное кровотечение и септическое состояние. Развитие того или иного осложнения значительно отягощает течение заболевания и ухудшает его прогноз. Исходом острого абсцесса легкого помимо полного выздоровления с опорожнением и рубцеванием (облитерацией) гнойной полости, может быть т.н. «клиническое выздоровление» с очищением хорошо дренирующейся через бронхи полости, ее стабилизацией и превращением в тонкостенную воздушную кисту. Такая киста при ее относительно небольших размерах может быть совершенно бессимптомной, однако при неблагоприятных обстоятельствах (активизация инфекции, нарушение проходимости дренирующих бронхов) в ней может появиться жидкость и возникнуть рецидив нагноения. Менее благоприятным развитием является хронизация воспалительного процесса, а его прогрессирование с присоединением осложнений неизбежно приводят к летальному исходу.Гангрена легкого
Это относительно редко встречающееся тяжелое заболевание развивается в основном у лиц с резко нарушенным иммунитетом и, в отличие от абсцессов, характеризуется обширным гнойно–некротическим воспалением без четких границ. Гангрена легкого, как правило, вызывается ассоциациями микроорганизмов, среди которых обязательно присутствует анаэробная микрофлора. Гнойное воспаление при гангрене приобретает ихорозный характер, быстро распространяется на соседние участки легкого, часто захватывая и подвергая некрозу весь орган, вовлекает плевру, вызывая развитие ихорозной эмпиемы.
Вскоре после начала заболевания возникает гектическая лихорадка, сопровождающаяся потрясающими ознобами и проливными потами, резко усиливается интоксикация. Кашель становится болезненным, появляется мокрота с неприятным запахом, дыхание становится зловонным. В легких определяется обширная зона притупления и ослабления дыхания. В крови высокий лейкоцитоз нередко сменяется лейкопенией с появлением юных форм лейкоцитов, прогрессирует анемия. Очень быстро, несмотря на лечение, развиваются симптомы гнойно–резорбтивного истощения, септического состояния. Больные часто погибают от профузного легочного кровотечения.
Диагноз гангрены легкого ставится на основании особенностей клинических и рентгенологических проявлений, причем клиника приобретает главенствующее значение. На рентгенограммах, в отличие от абсцесса, воспалительная инфильтрация и затемнение легочной ткани при гангрене легкого не имеет четких границ и захватывает больше одной доли, нередко все легкое. Иногда появляются разнокалиберные просветления на месте очагов распада, в наиболее крупных из них могут быть хорошо видны участки омертвевшей ткани – легочные секвестры. Характерно быстрое присоединение рентгенологических признаков плеврального выпота, а затем и пиопневмоторакса.
Хронические абсцессы легкого
Характерным критерием хронического течения абсцесса является стихание признаков острого нагноения при сохранении самой полости на фоне развития пневмосклероза. Часто в такой полости сохраняется небольшой уровень жидкости, а у больного продолжается кашель с отделением гнойной мокроты на фоне уменьшения симптомов интоксикации и относительного улучшения состояния больного. При торпидном течении абсцесса, когда гнойная интоксикация и симптоматика сохраняется длительное время, условными сроками перехода процесса в хроническую форму, по мнению Н.В.Путова с соавт. (1984), являются 2 месяца от начала лечения.
Основными причинами перехода острого абсцесса в его хроническую форму служат наличие секвестров в полости и недостаточное ее дренирование через бронхи. Возможно, играют роль и особенности микрофлоры и реактивности макроорганизма.
Симптоматика зависит от фазы клинического течения абсцесса – ремиссии или обострения. Во время ремиссии проявления заболевания минимальны. Пациенты жалуются на кашель с умеренным количеством слизисто–гнойной, вязкой мокроты, иногда – на сохраняющуюся слабость, потливость и похудание. Обострение может быть спровоцировано вирусной инфекцией (грипп, ОРЗ), переохлаждением (особенно ног), сильным утомлением, стрессом. У больных поднимается тмпература тела, усиливается кашель, появляется одышка, боли в груди, недомогание. Увеличивается количество мокроты, приобретающей неприятный запах. Нередко присоединяется кровохарканье. При длительном течении заболевания и частых обострениях у больных развивается выраженная гипопротеинемия, появляются признаки хронической гипоксии и интоксикации (утолщения ногтевых фаланг в виде «барабанных палочек», ногти в виде часовых стекол).
На рентгенограммах отмечается наличие одной или нескольких толстостенных внутрилегочных полостей с неровными контурами, пустых или с жидкостью (при обострении), окруженных зоной пневмосклероза (рис. 12). Видимые при бронхографии или КТ бронхи, проникающие в патологически измененные участки легкого, деформированы, просветы их неравномерно сужены или расширены. В период обострения становится заметной воспалительная инфильтрация и количество жидкости в полостях увеличивается. При бронхоскопии отмечается наличие гнойного эндобронхита, наиболее выраженного на стороне поражения. После лечения все изменения медленно регрессируют до очередного обострения.
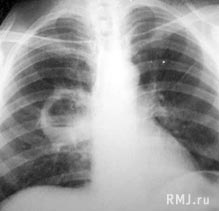
Рис.12. Хронический абсцесс правого легкого. Видны утолщенные, неровные стенки абсцесса.
Лечение гнойных заболеваний легкихЛечение легочного нагноения проводится по нескольким основным направлениям, общим для всех его форм (схема). В данной статье мы остановимся на дренировании гнойного очага и хирургических методах лечения, поскольку антибактериальная терапия и методы воздействия на макроорганизм - тема для отдельной статьи.
Лечение легочного нагноения проводится по нескольким основным направлениям, общим для всех его форм (схема). В данной статье мы остановимся на дренировании гнойного очага и хирургических методах лечения, поскольку антибактериальная терапия и методы воздействия на макроорганизм - тема для отдельной статьи.
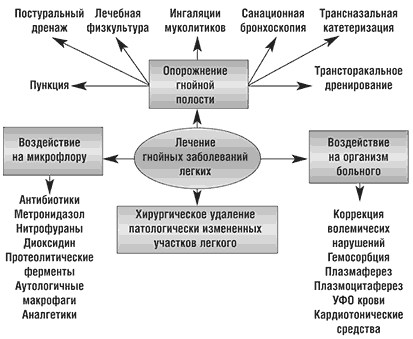
Cхема. Комплексное лечение острых и хронических гнойных заболеваний легких
Лечить больного с гнойником в легком, не предприняв попыток его опорожнения от гноя – это то же самое, что пытаться реанимировать повешенного, не вынимая его из петли. Существует много способов дренирования скоплений гноя в легких. Если полость сообщается с бронхами, оптимальным является ее трансбронхиальный дренаж. С этой целью проводят постуральное дренирование (дренирование положением), ингалируют муколитики – ацетилцистеин, амброксол, выполняют санационные бронхоскопии, под рентгенологическим контролем с помощью бронхоскопа катетеризируют абсцессы и проводят длительное трансназальное их дренирование с инстилляциями лекарственных растворов (Лукомский Г.И. и Овчинников А.А.,1985; Чучалин А.Г. с соавт.,1985; Овчинников А.А. с соавт.,1986).При периферически расположенных гнойниках, когда адекватный дренаж через бронхи создать не удается, проводят пункцию полости и опорожняют ее через иглу, или же дренируют полость, вводя в нее тонкий катетер с помощью троакара по Мональди. Трансторакальные способы дренирования внутрилегочных полостей опасны инфицированием плевральной полости и развитием плевральных осложнений. При осложненных эмпиемой плевры абсцессах легкого дренирование плевральной полости становится обязательным. При крупных гангренозных абсцессах, содержащих секвестры, выполняют торакоабсцессоскопию и удаляют секвестры через троакар под контролем зрения, после чего промывают полость и оставляют в ней дренаж (Лукомский Г.И. и Овчинников А.А.,1985).
Резекция пораженных участков легкого показана в тех случаях, когда гнойник в легком строго отграничен, объем остающихся отделов достаточен для нормальной жизнедеятельности, а их состояние не внушает опасений. Естественно, что при этом приходится учитывать возраст больных, состояние их сердечно–сосудистой системы, наличие сопутствующих заболеваний.
Оперативное вмешательство абсолютно показано у детей с локализованными формами кистозной гипоплазии и ателектатическими бронхоэктазами. При этом даже их двусторонняя локализация не является противопоказанием к операции, если они локализованы в нижних долях обоих легких. Более объемные двустороннние вмешательства и пневмонэктомии в детском возрасте допустимы, но требуют тщательного обсуждения и очень взвешенного подхода. Солитарные кисты легкого также подлежат оперативному удалению при наличии осложнений или когда они достаточно велики и не имеют тенденции к самопроизвольному исчезновению в течение длительного времени.
У взрослых основным показанием к хирургическому лечению служат локализованные формы бронхоэктазов, хотя допускаются и паллиативные резекции наиболее измененных участков легкого при двусторонней асимметричной их локализации. Противопоказанием к операции служат обструктивный бронхит, осложненный эмфиземой легких, дыхательной недостаточностью и легочным сердцем, почечная недостаточность, декомпенсированные формы












