–І–Є—Б–ї–Њ –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –≤–Њ –≤—Б–µ–Љ –Љ–Є—А–µ –њ–Њ—Б—В–Њ—П–љ–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П. –Т –†–Њ—Б—Б–Є–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –і–Њ—Б—В–Є–≥–∞–µ—В 20 –љ–∞ 100 000 –љ–∞—Б–µ–ї–µ–љ–Є—П. –Я–µ—А–µ–і –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—П–Љ–Є –≤ –Њ–±–ї–∞—Б—В–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Њ—Б—В–∞–µ—В—Б—П –Љ–љ–Њ–≥–Њ –љ–µ—А–µ—И–µ–љ–љ—Л—Е –≤–Њ–њ—А–Њ—Б–Њ–≤, –Њ–і–љ–∞–Ї–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –њ–Њ–Ј–≤–Њ–ї—П—О—В –Њ–±–µ—Б–њ–µ—З–Є—В—М –Є–Љ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ—Л–є —Г—А–Њ–≤–µ–љ—М –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є. –Т —Б—В–∞—В—М–µ –њ—А–Є–≤–µ–і–µ–љ—Л —Б–≤–µ–і–µ–љ–Є—П –Њ –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є—П—Е, —В–µ—З–µ–љ–Є–Є, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ, –ї–µ—З–µ–љ–Є–Є –Є –і–Є—Б–њ–∞–љ—Б–µ—А–љ–Њ–Љ –љ–∞–±–ї—О–і–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –±—Л—В—М –Є–љ—В–µ—А–µ—Б–љ—Л –і–ї—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –≤—А–∞—З–µ–є —А–∞–Ј–ї–Є—З–љ–Њ–≥–Њ –њ—А–Њ—Д–Є–ї—П.
Sarcoidosis is a systemic disease of unknown etiology, characterized by granulomatous inflammation in the affected organs. Patients with sarciodosis is on the increse in the world. In Russia, its prevalence is 20 per 100,000 individuals. Many unsolved problems continue to face investigators in sarcoidosis; however, the potentialities of diagnosis and treatment of sarcoidosis allow the patient to have an adequate life quality. The paper provides data on the classification, clinical manifestations, course, diagnosis, treatment, and follow-up of respiratory sarcoidosis, which may be of interest for physicians of many disciples.
–Ш.–≠. –°—В–µ–њ–∞–љ—П–љ – –і–Њ–Ї—В–Њ—А –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –љ–∞—Г–Ї, –≤–µ–і—Г—Й–Є–є –љ–∞—Г—З–љ—Л–є —Б–Њ—В—А—Г–і–љ–Є–Ї –¶–µ–љ—В—А–∞–ї—М–љ–Њ–≥–Њ –Э–Ш–Ш —В—Г–±–µ—А–Ї—Г–ї–µ–Ј–∞ –†–Р–Ь–Э, –Ь–Њ—Б–Ї–≤–∞
–Ы.–Т. –Ю–Ј–µ—А–Њ–≤–∞ – –Ї–∞–љ–і–Є–і–∞—В –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –љ–∞—Г–Ї, –і–Њ—Ж–µ–љ—В, —Б—В–∞—А—И–Є–є –љ–∞—Г—З–љ—Л–є —Б–Њ—В—А—Г–і–љ–Є–Ї –¶–µ–љ—В—А–∞–ї—М–љ–Њ–≥–Њ –Э–Ш–Ш —В—Г–±–µ—А–Ї—Г–ї–µ–Ј–∞ –†–Р–Ь–Э, –Ь–Њ—Б–Ї–≤–∞
E.E. Stepanyan, MD, Leading Researcher, Central Research Institute of Tuberculosis, Russian Academy of Medical Sciences, Moscow
L.V. Ozerova, Candidate of Medical Sciences, Senior Researcher, Central Research Institute of Tuberculosis, Russian Academy of Medical Sciences, Moscow
–°–∞—А–Ї–Њ–Є–і–Њ–Ј – —Б–Є—Б—В–µ–Љ–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–µ–µ—Б—П —А–∞–Ј–≤–Є—В–Є–µ–Љ –њ—А–Њ–і—Г–Ї—В–Є–≤–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П —Б —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ–Љ —Н–њ–Є—В–µ–ї–Є–Њ–Є–і–љ–Њ-–Ї–ї–µ—В–Њ—З–љ—Л—Е –≥—А–∞–љ—Г–ї–µ–Љ –±–µ–Ј –љ–µ–Ї—А–Њ–Ј–∞ –Є –Є—Б—Е–Њ–і–Њ–Љ –≤ —А–∞—Б—Б–∞—Б—Л–≤–∞–љ–Є–µ –Є–ї–Є —Д–Є–±—А–Њ–Ј.
–Т–њ–µ—А–≤—Л–µ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј –±—Л–ї –Њ–њ–Є—Б–∞–љ –Ї–∞–Ї –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –Ї–Њ–ґ–Є (–њ–∞–њ–Є–ї–ї—П—А–љ—Л–є –њ—Б–Њ—А–Є–∞–Ј) –У–µ—В—З–Є–љ—Б–Њ–љ–Њ–Љ (J.Hutchinson) –≤ 1869 –≥., –Ј–∞—В–µ–Љ –С–µ–љ—М–µ (E.Besnier, 1889) –Є –≤ 1899 –≥. –С–µ–Ї–Њ–Љ (C.Boeck), –Ї–Њ—В–Њ—А—Л–є –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —Б—Е–Њ–і—Б—В–≤–∞ –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –Ї–Њ–ґ–µ —Б —Б–∞—А–Ї–Њ–Љ–Њ–є –њ—А–µ–і–ї–Њ–ґ–Є–ї —В–µ—А–Љ–Є–љ "—Б–∞—А–Ї–Њ–Є–і".
–°–Є—Б—В–µ–Љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –±—Л–ї –Њ—В–Љ–µ—З–µ–љ –С–µ–љ—М–µ, –Њ–њ–Є—Б–∞–≤—И–Є–Љ —Б–ї—Г—З–∞–є –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –Ї–Њ–ґ–Є, –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є—Е —Г–Ј–ї–Њ–≤ –Є —Б—Г—Б—В–∞–≤–Њ–≤ –Ї–Є—Б—В–µ–є. –Я–Њ–Ј–і–љ–µ–µ –®–∞—Г–Љ–∞–љ–љ (J. Schaumann, 1917) —Г—Б—В–∞–љ–Њ–≤–Є–ї —Е–∞—А–∞–Ї—В–µ—А–љ–Њ–µ –і–ї—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –Є –≤–љ—Г—В—А–Є–≥—А—Г–і–љ—Л—Е –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є—Е —Г–Ј–ї–Њ–≤. –Т 1934 –≥. –љ–∞ –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–Љ —Б—К–µ–Ј–і–µ –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–Њ–≤ –≤ –°—В—А–∞—Б–±—Г—А–≥–µ –±—Л–ї–Њ –њ—А–µ–і–ї–Њ–ґ–µ–љ–Њ –Є–Љ–µ–љ–Њ–≤–∞—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –±–Њ–ї–µ–Ј–љ—М—О –С–µ–љ—М–µ – –С–µ–Ї–∞ – –®–∞—Г–Љ–∞–љ–љ–∞, –∞ —Б —Б–µ—А–µ–і–Є–љ—Л –•–• –≤. –љ–∞–Є–±–Њ–ї–µ–µ —И–Є—А–Њ–Ї–Њ —Г–њ–Њ—В—А–µ–±–ї—П–µ—В—Б—П —В–µ—А–Љ–Є–љ "—Б–∞—А–Ї–Њ–Є–і–Њ–Ј".
–Ь–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В —А–Њ—Б—В –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –≤–Њ –≤—Б–µ–Љ –Љ–Є—А–µ. –Я—А–Є–≤–Њ–і—П—В—Б—П –і–∞–љ–љ—Л–µ –Њ —В–Њ–Љ, —З—В–Њ —З–Є—Б–ї–Њ –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –µ–ґ–µ–≥–Њ–і–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –љ–∞ 1,9%. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Б—А–µ–і–љ–Є–є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –≤ –Љ–Є—А–µ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 20 –љ–∞ 100 000 –љ–∞—Б–µ–ї–µ–љ–Є—П (–Њ—В 10 –і–Њ 40 –≤ —А–∞–Ј–љ—Л—Е —Б—В—А–∞–љ–∞—Е). –Ч–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –≤–∞—А—М–Є—А—Г–µ—В –Њ—В 1 – 2 –і–Њ 17 –љ–∞ 100 000 —З–µ–ї–Њ–≤–µ–Ї. –Т –†–Њ—Б—Б–Є–Є —Н—В–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Б–Њ—Б—В–∞–≤–ї—П—О—В, –њ–Њ —А–∞–Ј–љ—Л–Љ –і–∞–љ–љ—Л–Љ, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ 12 – 25 –Є 2 – 5 –љ–∞ 100 000 –љ–∞—Б–µ–ї–µ–љ–Є—П. –Ф–∞–љ–љ—Л–µ –∞–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ —В–Њ–Љ, —З—В–Њ —Г –ї–Є—Ж —З–µ—А–љ–Њ–є —А–∞—Б—Л —Б–∞—А–Ї–Њ–Є–і–Њ–Ј –≤—Б—В—А–µ—З–∞–µ—В—Б—П –≤ 10 – 17 —А–∞–Ј —З–∞—Й–µ, —З–µ–Љ —Г –±–µ–ї—Л—Е. –Ъ—А–∞–є–љ–µ —А–µ–і–Ї–Є —Б–ї—Г—З–∞–Є —Б—А–µ–і–Є –Є–љ–і–µ–є—Ж–µ–≤, —Н—Б–Ї–Є–Љ–Њ—Б–Њ–≤, –ґ–Є—В–µ–ї–µ–є –Э–Њ–≤–Њ–є –Ч–µ–ї–∞–љ–і–Є–Є. –°–∞—А–Ї–Њ–Є–і–Њ–Ј –≤—Б—В—А–µ—З–∞–µ—В—Б—П –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —З–∞—Й–µ —Г –ґ–µ–љ—Й–Є–љ, —З–µ–Љ —Г –Љ—Г–ґ—З–Є–љ (–≤ 53 – 66%, –њ–Њ —А–∞–Ј–љ—Л–Љ –і–∞–љ–љ—Л–Љ). –Т–Њ–Ј—А–∞—Б—В 80% –±–Њ–ї—М–љ—Л—Е —Б–Њ—Б—В–∞–≤–ї—П–µ—В 20 – 40 –ї–µ—В, —Е–Њ—В—П –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –±–Њ–ї–µ–Ј–љ—М –Љ–Њ–ґ–µ—В —А–∞–Ј–≤–Є—В—М—Б—П –≤ –ї—О–±–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ.
–≠—В–Є–Њ–ї–Њ–≥–Є—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –љ–µ–Є–Ј–≤–µ—Б—В–љ–∞. –У–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ —Б—Е–Њ–і—Б—В–≤–Њ —Б–∞—А–Ї–Њ–Є–і–љ–Њ–є –Є —В—Г–±–µ—А–Ї—Г–ї–µ–Ј–љ–Њ–є –≥—А–∞–љ—Г–ї–µ–Љ, –Њ–±–љ–∞—А—Г–ґ–µ–љ–Є–µ —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ —Г–ї—М—В—А–∞–Љ–µ–ї–Ї–Є—Е —Д–Њ—А–Љ –Љ–Є–Ї–Њ–±–∞–Ї—В–µ—А–Є–є –і–∞–µ—В –Њ—Б–љ–Њ–≤–∞–љ–Є–µ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—В—М, —З—В–Њ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј –≤—Л–Ј—Л–≤–∞–µ—В—Б—П –Є–Ј–Љ–µ–љ–µ–љ–љ—Л–Љ–Є –Љ–Є–Ї–Њ–±–∞–Ї—В–µ—А–Є—П–Љ–Є. –Ю–±—Б—Г–ґ–і–∞–µ—В—Б—П —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П —А–Њ–ї—М —А–∞–Ј–ї–Є—З–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є, –≤–Є—А—Г—Б–Њ–≤ –Є –≥—А–Є–±–Њ–≤, –∞ —В–∞–Ї–ґ–µ –љ–µ–Є–Ј–≤–µ—Б—В–љ–Њ–≥–Њ –њ–Њ–Ї–∞ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П. –Э–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–∞ –≥–Є–њ–Њ—В–µ–Ј–∞ –Њ –њ–Њ–ї–Є—Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –њ—А–Є—А–Њ–і–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ, –њ—А–Њ–і—Г–Ї—В–Є–≤–љ–Њ–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ —Б –≥—А–∞–љ—Г–ї–µ–Љ–∞—В–Њ–Ј–љ–Њ–є —А–µ–∞–Ї—Ж–Є–µ–є –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ —П–≤–ї—П–µ—В—Б—П –Ј–∞—Й–Є—В–љ—Л–Љ –Њ—В–≤–µ—В–Њ–Љ –Њ—А–≥–∞–љ–Є–Ј–Љ–∞, –њ—А–Њ–і–Њ–ї–ґ–∞—О—Й–Є–Љ—Б—П –Є –њ–Њ—Б–ї–µ –Њ–Ї–Њ–љ—З–∞–љ–Є—П –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Д–∞–Ї—В–Њ—А–∞.
 |
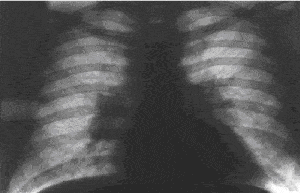 |
| –†–Є—Б. 1. –†–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–∞ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –±–Њ–ї—М–љ–Њ–≥–Њ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –≤–љ—Г—В—А–Є–≥—А—Г–і–љ—Л—Е –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є—Е —Г–Ј–ї–Њ–≤. –Ъ–Њ—А–љ–Є –ї–µ–≥–Ї–Є—Е —А–∞—Б—И–Є—А–µ–љ—Л, –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ –і–≤—Г—Б—В–Њ—А–Њ–љ–љ–µ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –≤–љ—Г—В—А–Є–≥—А—Г–і–љ—Л—Е –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є—Е —Г–Ј–ї–Њ–≤, –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –±—А–Њ–љ—Е–Њ–њ—Г–ї—М–Љ–Њ–љ–∞–ї—М–љ—Л—Е. –£–Љ–µ—А–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ —Г—Б–Є–ї–µ–љ–Є–µ –ї–µ–≥–Њ—З–љ–Њ–≥–Њ —А–Є—Б—Г–љ–Ї–∞ –≤ –њ—А–Є–Ї–Њ—А–љ–µ–≤—Л—Е –Њ—В–і–µ–ї–∞—Е. |
|
–≠–њ–Є—В–µ–ї–Є–Њ–Є–і–љ–Њ-–Ї–ї–µ—В–Њ—З–љ—Л–µ –≥—А–∞–љ—Г–ї–µ–Љ—Л –Љ–Њ–≥—Г—В —Д–Њ—А–Љ–Є—А–Њ–≤–∞—В—М—Б—П –≤ —А–∞–Ј–љ—Л—Е –Њ—А–≥–∞–љ–∞—Е: –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є—Е —Г–Ј–ї–∞—Е, –њ–µ—З–µ–љ–Є, —Б–µ–ї–µ–Ј–µ–љ–Ї–µ, —Б–ї—О–љ–љ—Л—Е –ґ–µ–ї–µ–Ј–∞—Е, –≥–ї–∞–Ј–∞—Е, —Б–µ—А–і—Ж–µ, –Ї–Њ–ґ–µ, –Љ—Л—И—Ж–∞—Е, –Ї–Њ—Б—В—П—Е, –Ї–Є—И–µ—З–љ–Є–Ї–µ, —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є –Є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ–µ. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –њ–Њ—А–∞–ґ–∞—О—В—Б—П –≤–љ—Г—В—А–Є–≥—А—Г–і–љ—Л–µ –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є–µ —Г–Ј–ї—Л (–Т–У–Ы–£) –Є –ї–µ–≥–Ї–Є–µ. –§–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—О –≥—А–∞–љ—Г–ї–µ–Љ –њ—А–µ–і—И–µ—Б—В–≤—Г—О—В –Є –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—В –≤–∞—Б–Ї—Г–ї–Є—В –Є –ї–Є–Љ—Д–Њ–Є–і–љ–Њ-–Љ–∞–Ї—А–Њ—Д–∞–≥–∞–ї—М–љ–∞—П –Є–љ—Д–Є–ї—М—В—А–∞—Ж–Є—П –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –Њ—А–≥–∞–љ–∞ (–≤ –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є – –∞–ї—М–≤–µ–Њ–ї–Є—В). –У—А–∞–љ—Г–ї–µ–Љ—Л –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Є–Љ–µ—О—В —Е–∞—А–∞–Ї—В–µ—А–љ—Л–є "—И—В–∞–Љ–њ–Њ–≤–∞–љ–љ—Л–є" –≤–Є–і, —Ж–µ–љ—В—А–∞–ї—М–љ–∞—П —З–∞—Б—В—М –Є—Е —Б–Њ—Б—В–Њ–Є—В –Є–Ј —Н–њ–Є—В–µ–ї–Є–Њ–Є–і–љ—Л—Е –Є –≥–Є–≥–∞–љ—В—Б–Ї–Є—Е –Љ–љ–Њ–≥–Њ—П–і–µ—А–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –Я–Є—А–Њ–≥–Њ–≤–∞ – –Ы–∞–љ–≥—Е–∞–љ—Б–∞, –њ–Њ –њ–µ—А–Є—Д–µ—А–Є–Є —А–∞—Б–њ–Њ–ї–∞–≥–∞—О—В—Б—П –ї–Є–Љ—Д–Њ—Ж–Є—В—Л, –Љ–∞–Ї—А–Њ—Д–∞–≥–Є, –њ–ї–∞–Ј–Љ–∞—В–Є—З–µ—Б–Ї–Є–µ –Ї–ї–µ—В–Ї–Є –Є —Д–Є–±—А–Њ–±–ї–∞—Б—В—Л. –У—А–∞–љ—Г–ї–µ–Љ—Л –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Є–Љ–µ—О—В –±–Њ–ї—М—И–Њ–µ —Б—Е–Њ–і—Б—В–≤–Њ —Б —В—Г–±–µ—А–Ї—Г–ї–µ–Ј–љ—Л–Љ–Є, –∞ —В–∞–Ї–ґ–µ –≥—А–∞–љ—Г–ї–µ–Љ–∞–Љ–Є, –љ–∞–±–ї—О–і–∞–µ–Љ—Л–Љ–Є –њ—А–Є –Љ–Є–Ї–Њ–Ј–∞—Е –Є —Н–Ї–Ј–Њ–≥–µ–љ–љ—Л—Е –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –∞–ї—М–≤–µ–Њ–ї–Є—В–∞—Е. –Ф–ї—П —Б–∞—А–Ї–Њ–Є–і–љ—Л—Е –≥—А–∞–љ—Г–ї–µ–Љ –љ–µ —Е–∞—А–∞–Ї—В–µ—А–µ–љ –Ї–∞–Ј–µ–Њ–Ј–љ—Л–є –љ–µ–Ї—А–Њ–Ј, –Ї–∞–Ї –њ—А–Є —В—Г–±–µ—А–Ї—Г–ї–µ–Ј–µ; –≤ —З–∞—Б—В–Є –≥—А–∞–љ—Г–ї–µ–Љ –Љ–Њ–ґ–µ—В —Д–Њ—А–Љ–Є—А–Њ–≤–∞—В—М—Б—П —Д–Є–±—А–Є–љ–Њ–Є–і–љ—Л–є –љ–µ–Ї—А–Њ–Ј. –У—А–∞–љ—Г–ї–µ–Љ—Л –Љ–Њ–≥—Г—В —А–∞—Б—Б–∞—Б—Л–≤–∞—В—М—Б—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –±–µ—Б—Б–ї–µ–і–љ–Њ –Є–ї–Є —Д–Є–±—А–Њ–Ј–Є—А–Њ–≤–∞—В—М—Б—П, –њ—А–Є–≤–Њ–і—П –Ї —А–∞–Ј–≤–Є—В–Є—О –і–Є—Д—Д—Г–Ј–љ–Њ–≥–Њ –Є–љ—В–µ—А—Б—В–Є—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –њ–љ–µ–≤–Љ–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞, –≤–њ–ї–Њ—В—М –і–Њ "—Б–Њ—В–Њ–≤–Њ–≥–Њ –ї–µ–≥–Ї–Њ–≥–Њ", —З—В–Њ –љ–∞–±–ї—О–і–∞–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –≤ 5 – 10% —Б–ї—Г—З–∞–µ–≤.
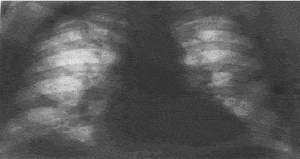 |
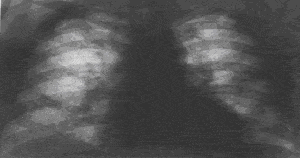 |
| –†–Є—Б. 2. –†–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–∞ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –±–Њ–ї—М–љ–Њ–≥–Њ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –≤–љ—Г—В—А–Є–≥—А—Г–і–љ—Л—Е –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є—Е —Г–Ј–ї–Њ–≤ –Є –ї–µ–≥–Ї–Є—Е. –†–µ–Ј–Ї–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ —Г—Б–Є–ї–µ–љ–Є–µ –Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –ї–µ–≥–Њ—З–љ–Њ–≥–Њ —А–Є—Б—Г–љ–Ї–∞ –Ј–∞ —Б—З–µ—В –і–Є—Д—Д—Г–Ј–љ–Њ–≥–Њ —Г–њ–ї–Њ—В–љ–µ–љ–Є—П –Є –Є–љ—Д–Є–ї—М—В—А–∞—Ж–Є–Є –Є–љ—В–µ—А—Б—В–Є—Ж–Є–∞–ї—М–љ—Л—Е —Б—В—А—Г–Ї—В—Г—А, —А–∞—Б—Б–µ—П–љ–љ—Л—Е –Љ–µ–ї–Ї–Є—Е –Њ—З–∞–≥–Њ–≤–Њ–њ–Њ–і–Њ–±–љ—Л—Е —В–µ–љ–µ–є, –і–Є—Д—Д—Г–Ј–љ–Њ–є —А–µ–∞–Ї—Ж–Є–Є –њ–ї–µ–≤—А—Л. –Ъ–Њ—А–љ–Є –ї–µ–≥–Ї–Є—Е —Г–Љ–µ—А–µ–љ–љ–Њ —А–∞—Б—И–Є—А–µ–љ—Л –Ј–∞ —Б—З–µ—В —Г–≤–µ–ї–Є—З–µ–љ–Є—П –±—А–Њ–љ—Е–Њ–њ—Г–ї—М–Љ–Њ–љ–∞–ї—М–љ—Л—Е –≤–љ—Г—В—А–Є–≥—А—Г–і–љ—Л—Е –ї–Є–Љ—Д–Њ—Г–Ј–ї–Њ–≤. |
|
–Я—А–µ–і–ї–Њ–ґ–µ–љ—Л —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л–µ –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞. –Э–∞–Є–±–Њ–ї–µ–µ —И–Є—А–Њ–Ї–Њ –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П –Ъ.Wurm (1958), –≤ –Ї–Њ—В–Њ—А–Њ–є –≤—Л–і–µ–ї—П—О—В 3 —Б—В–∞–і–Є–Є –±–Њ–ї–µ–Ј–љ–Є: 1 – –Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –≤–љ—Г—В—А–Є–≥—А—Г–і–љ—Л—Е –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є—Е —Г–Ј–ї–Њ–≤, 2 – —Б–Њ—З–µ—В–∞–љ–љ–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Т–У–Ы–£ –Є –ї–µ–≥–Ї–Є—Е, 3 – —Б–Њ—З–µ—В–∞–љ–љ–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Т–У–Ы–£ –Є –ї–µ–≥–Ї–Є—Е —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л–Љ–Є —Д–Є–±—А–Њ–Ј–љ—Л–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є.
–Т –і–∞–љ–љ–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є –ґ–µ—Б—В–Ї–Њ —Б—Е–µ–Љ–∞—В–Є–Ј–Є—А–Њ–≤–∞–љ–Њ —В–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –љ–µ –љ–∞—И–ї–Є –Њ—В—А–∞–ґ–µ–љ–Є—П –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ —А–∞–Ј–≤–Є—В–Є—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Т–У–Ы–£ –Є –ї–µ–≥–Ї–Є—Е, –Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Ї–Є—Е, —Б–Њ—З–µ—В–∞–љ–Є–µ –ї–µ–≥–Њ—З–љ–Њ–є –Є –≤–љ–µ–ї–µ–≥–Њ—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞, –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Њ—Ж–µ—Б—Б–∞. –Т –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П, –њ—А–µ–і–ї–Њ–ґ–µ–љ–љ–Њ–є –Р.–У.–•–Њ–Љ–µ–љ–Ї–Њ –Є —Б–Њ–∞–≤—В. (1982), –≤—Л–і–µ–ї–µ–љ—Л 5 –Ї–ї–Є–љ–Є–Ї–Њ-—А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –≤–∞—А–Є–∞–љ—В–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П: —Б–∞—А–Ї–Њ–Є–і–Њ–Ј –Т–У–Ы–£; —Б–∞—А–Ї–Њ–Є–і–Њ–Ј –Т–У–Ы–£ –Є –ї–µ–≥–Ї–Є—Е; —Б–∞—А–Ї–Њ–Є–і–Њ–Ј –ї–µ–≥–Ї–Є—Е; —Б–∞—А–Ї–Њ–Є–і–Њ–Ј –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П, –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–є —Б –µ–і–Є–љ–Є—З–љ—Л–Љ –≤–љ–µ–ї–µ–≥–Њ—З–љ—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ; –≥–µ–љ–µ—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ—Л–є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј (–Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П –Є –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –і—А—Г–≥–Є—Е –Њ—А–≥–∞–љ–Њ–≤). –£–Ї–∞–Ј–∞–љ—Л —В–∞–Ї–ґ–µ —Д–∞–Ј—Л —А–∞–Ј–≤–Є—В–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (–∞–Ї—В–Є–≤–љ–∞—П, —А–µ–≥—А–µ—Б—Б–Є–Є, —Б—В–∞–±–Є–ї–Є–Ј–∞—Ж–Є–Є), —Е–∞—А–∞–Ї—В–µ—А —В–µ—З–µ–љ–Є—П (—Б–њ–Њ–љ—В–∞–љ–љ–∞—П —А–µ–≥—А–µ—Б—Б–Є—П, –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ, —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–µ–µ, –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–µ–µ), –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П (—Б—В–µ–љ–Њ–Ј –±—А–Њ–љ—Е–∞, –∞—В–µ–ї–µ–Ї—В–∞–Ј, –і—Л—Е–∞—В–µ–ї—М–љ–∞—П –Є –ї–µ–≥–Њ—З–љ–Њ-—Б–µ—А–і–µ—З–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М) –Є –Њ—Б—В–∞—В–Њ—З–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П (–њ–љ–µ–≤–Љ–Њ—Б–Ї–ї–µ—А–Њ–Ј, —Н–Љ—Д–Є–Ј–µ–Љ–∞ –ї–µ–≥–Ї–Є—Е, –∞–і–≥–µ–Ј–Є–≤–љ—Л–є –њ–ї–µ–≤—А–Є—В).
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Є —Б—В–µ–њ–µ–љ—М –Є—Е –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –≤–µ—Б—М–Љ–∞ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л. –Ф–ї—П –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ —Б–ї—Г—З–∞–µ–≤ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –љ–µ—Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–µ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ–Њ–≥–Њ –Њ–±—Й–µ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –Є –Њ–±—И–Є—А–љ–Њ—Б—В–Є –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є –Є –Т–У–Ы–£. –Э–∞—З–∞–ї–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Љ–Њ–ґ–µ—В –±—Л—В—М –±–µ—Б—Б–Є–Љ–њ—В–Њ–Љ–љ—Л–Љ, –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–Љ –Є–ї–Є –Њ—Б—В—А—Л–Љ. –Я—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є, —З—В–Њ –љ–∞–±–ї—О–і–∞–µ—В—Б—П —Г 10% –±–Њ–ї—М–љ—Л—Е, –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –Њ–±—Л—З–љ–Њ –≤—Л—П–≤–ї—П–µ—В—Б—П –њ—А–Є —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ (—Г 2/3 –±–Њ–ї—М–љ—Л—Е) –Є–Љ–µ–µ—В –Љ–µ—Б—В–Њ –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ–µ –љ–∞—З–∞–ї–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б–Њ —Б–Ї—Г–і–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Њ–є: –±–Њ–ї—М—О –≤ –≥—А—Г–і–Є, –Љ–µ–ґ–і—Г –ї–Њ–њ–∞—В–Њ–Ї, —Б—Г—Е–Є–Љ –Ї–∞—И–ї–µ–Љ, –Њ–і—Л—И–Ї–Њ–є –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–Љ –љ–∞–њ—А—П–ґ–µ–љ–Є–Є, –Њ–±—Й–Є–Љ –љ–µ–і–Њ–Љ–Њ–≥–∞–љ–Є–µ–Љ. –Р—Г—Б–Ї—Г–ї—М—В–∞—В–Є–≤–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –ї–µ–≥–Ї–Є—Е —З–∞—Б—В–Њ –Њ—В—Б—Г—В—Б—В–≤—Г—О—В, –Є–љ–Њ–≥–і–∞ –Љ–Њ–≥—Г—В –≤—Л—Б–ї—Г—И–Є–≤–∞—В—М—Б—П –ґ–µ—Б—В–Ї–Њ–µ –і—Л—Е–∞–љ–Є–µ –Є —Б—Г—Е–Є–µ —Е—А–Є–њ—Л. –Ю—Б—В—А–Њ–µ –љ–∞—З–∞–ї–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –љ–∞–±–ї—О–і–∞–µ–Љ–Њ–µ –њ—А–Є–Љ–µ—А–љ–Њ —Г 1/4 –±–Њ–ї—М–љ—Л—Е, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –ї–Є—Е–Њ—А–∞–і–Ї–Њ–є, –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ —Г–Ј–ї–Њ–≤–∞—В–Њ–є —Н—А–Є—В–µ–Љ—Л, –њ–Њ–ї–Є–∞—А—В—А–Є—В–∞.
–£–Ї–∞–Ј–∞–љ–љ—Л–є —Б–Є–Љ–њ—В–Њ–Љ–Њ–Ї–Њ–Љ–њ–ї–µ–Ї—Б –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Т–У–Ы–£ —Е–∞—А–∞–Ї—В–µ—А–µ–љ –і–ї—П —Б–Є–љ–і—А–Њ–Љ–∞ –Ы–µ—Д–≥—А–µ–љ–∞ (S. L–™fgren, 1961). –І–∞—Б—В–Њ –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –њ–Њ—А–∞–ґ–∞—О—В—Б—П —Б–ї—О–љ–љ—Л–µ –ґ–µ–ї–µ–Ј—Л, —З—В–Њ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –Є—Е –њ—А–Є–њ—Г—Е–ї–Њ—Б—В—М—О, —Г–њ–ї–Њ—В–љ–µ–љ–Є–µ–Љ, —Б—Г—Е–Њ—Б—В—М—О –≤–Њ —А—В—Г. –°–Њ—З–µ—В–∞–љ–Є–µ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Т–У–Ы–£, —Б–ї—О–љ–љ—Л—Е –ґ–µ–ї–µ–Ј, –≥–ї–∞–Ј (—Г–≤–µ–Є—В–∞, –Є—А–Є–і–Њ—Ж–Є–Ї–ї–Є—В–∞) –Є –ї–Є—Ж–µ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ –љ–Њ—Б–Є—В –љ–∞–Ј–≤–∞–љ–Є–µ —Б–Є–љ–і—А–Њ–Љ–∞ –•–µ–µ—А—Д–Њ—А–і—В–∞ (–°. F. Heerfordt). –Ю—Б—В—А–Њ–µ –љ–∞—З–∞–ї–Њ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –љ–µ —П–≤–ї—П–µ—В—Б—П –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ –њ—А–Є–Ј–љ–∞–Ї–Њ–Љ, –і–ї—П —В–∞–Ї–Є—Е —Б–ї—Г—З–∞–µ–≤ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –±—Л—Б—В—А–Њ–µ –Є –њ–Њ–ї–љ–Њ–µ —А–∞—Б—Б–∞—Б—Л–≤–∞–љ–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –њ–Њ—А–∞–ґ–µ–љ–љ—Л—Е –Њ—А–≥–∞–љ–∞—Е, –∞ –≤—Л—А–∞–ґ–µ–љ–љ–∞—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–∞ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ —Г—Б—В–∞–љ–Њ–≤–Є—В—М –і–Є–∞–≥–љ–Њ–Ј –Є –љ–∞—З–∞—В—М –ї–µ—З–µ–љ–Є–µ.
–°–∞—А–Ї–Њ–Є–і–Њ–Ј –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б —Н–Ї—Б—В—А–∞–њ—Г–ї—М–Љ–Њ–љ–∞–ї—М–љ—Л–Љ–Є –њ–Њ—А–∞–ґ–µ–љ–Є—П–Љ–Є –њ–Њ—З—В–Є —Г 20% –±–Њ–ї—М–љ—Л—Е. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ–Є –≤–љ–µ–ї–µ–≥–Њ—З–љ—Л–Љ–Є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П–Љ–Є –њ—А–Њ—Ж–µ—Б—Б–∞ —П–≤–ї—П—О—В—Б—П –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є–µ –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є–µ —Г–Ј–ї—Л (–і–Њ 40%), –Ї–Њ–ґ–∞ –Є –њ–Њ–і–Ї–Њ–ґ–љ–∞—П –Ї–ї–µ—В—З–∞—В–Ї–∞ (–Њ–Ї–Њ–ї–Њ 20%), –њ–Њ—З–Ї–Є, –њ–µ—З–µ–љ—М, —Б–µ–ї–µ–Ј–µ–љ–Ї–∞, —Б–µ—А–і—Ж–µ, –љ–µ—А–≤–љ–∞—П —Б–Є—Б—В–µ–Љ–∞. –†–µ–ґ–µ –њ–Њ—А–∞–ґ–∞—О—В—Б—П —Й–Є—В–Њ–≤–Є–і–љ–∞—П –ґ–µ–ї–µ–Ј–∞, –≥–ї–Њ—В–Ї–∞, –Ї–Њ—Б—В–Є, –Љ–Њ–ї–Њ—З–љ—Л–µ –ґ–µ–ї–µ–Ј—Л. –Ш–љ—В–∞–Ї—В–љ—Л–Љ–Є –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Њ—Б—В–∞—О—В—Б—П —В–Њ–ї—М–Ї–Њ –љ–∞–і–њ–Њ—З–µ—З–љ–Є–Ї–Є.
–Т–љ–µ–ї–µ–≥–Њ—З–љ—Л–µ –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Њ–±—Л—З–љ–Њ –Є–Љ–µ—О—В –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А, –Є –Є—Е –љ–∞–ї–Є—З–Є–µ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –њ—А–µ–і–Њ–њ—А–µ–і–µ–ї—П–µ—В —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–µ–µ —В–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
–°—Г—Й–µ—Б—В–≤—Г–µ—В –і–≤–∞ –Њ—Б–љ–Њ–≤–љ—Л—Е –њ—Г—В–Є –≤—Л—П–≤–ї–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ. –Э–∞ –і–Њ–ї—О –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –Њ—Б–Љ–Њ—В—А–Њ–≤, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —Д–ї—О–Њ—А–Њ–≥—А–∞—Д–Є–Є, –њ—А–Є—Е–Њ–і–Є—В—Б—П –Њ—В 1/3 –і–Њ 1/2 —Б–ї—Г—З–∞–µ–≤ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б –±–µ—Б—Б–Є–Љ–њ—В–Њ–Љ–љ—Л–Љ –Є–ї–Є –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–Љ –љ–∞—З–∞–ї–Њ–Љ –±–Њ–ї–µ–Ј–љ–Є. –Ю—В 1/2 –і–Њ 2/3 –±–Њ–ї—М–љ—Л—Е –≤—Л—П–≤–ї—П—О—В –њ—А–Є –Њ–±—А–∞—Й–µ–љ–Є–Є –Ї –≤—А–∞—З–∞–Љ, –њ—А–Є—З–µ–Љ –Ї–∞–Ї –≤ —Б–≤—П–Ј–Є —Б –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞, —В–∞–Ї –Є –њ–Њ –њ–Њ–≤–Њ–і—Г –і—А—Г–≥–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є.
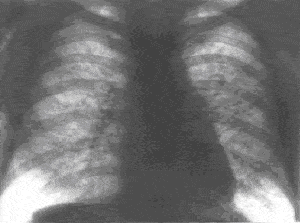 |
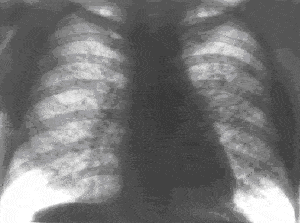 |
| –†–Є—Б. 3. –†–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–∞ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –±–Њ–ї—М–љ–Њ–≥–Њ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –ї–µ–≥–Ї–Є—Е.
–Ф–Є—Д—Д—Г–Ј–љ–Њ–µ —Г—Б–Є–ї–µ–љ–Є–µ –Є –Њ–±–Њ–≥–∞—Й–µ–љ–Є–µ –ї–µ–≥–Њ—З–љ–Њ–≥–Њ —А–Є—Б—Г–љ–Ї–∞ –Ј–∞ —Б—З–µ—В –Є–љ—В–µ—А—Б—В–Є—Ж–Є–∞–ї—М–љ–Њ–є –Є–љ—Д–Є–ї—М—В—А–∞—Ж–Є–Є, —А–∞—Б—Б–µ—П–љ–љ—Л–µ –Љ–µ–ї–Ї–Є–µ –Њ—З–∞–≥–Њ–≤–Њ–њ–Њ–і–Њ–±–љ—Л–µ —В–µ–љ–Є. |
|
–Ю—Б–љ–Њ–≤–љ—Л–Љ–Є –Ј–∞–і–∞—З–∞–Љ–Є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ —П–≤–ї—П—О—В—Б—П –≤—Л–і–µ–ї–µ–љ–Є–µ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ–≥–Њ –Ї–ї–Є–љ–Є–Ї–Њ-—А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞, –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –≤–µ—А–Є—Д–Є–Ї–∞—Ж–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞ –Є –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–Њ—Ж–µ—Б—Б–∞.
–Т–∞–ґ–љ–µ–є—И–∞—П —А–Њ–ї—М –≤ –≤—Л—П–≤–ї–µ–љ–Є–Є –Є —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–Є –њ—А–µ–і–≤–∞—А–Є—В–µ–ї—М–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ–Ј–∞ –њ—А–Є–љ–∞–і–ї–µ–ґ–Є—В —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞—Д–Є–Є; —В–Њ–Љ–Њ- –Є –Ј–Њ–љ–Њ–≥—А–∞—Д–Є—О –ї–µ–≥–Ї–Є—Е —З–µ—А–µ–Ј –њ–ї–Њ—Б–Ї–Њ—Б—В—М –Ї–Њ—А–љ–µ–є —Б –њ–Њ–њ–µ—А–µ—З–љ—Л–Љ —А–∞–Ј–Љ–∞–Ј—Л–≤–∞–љ–Є–µ–Љ —В–µ–љ–µ–є, –Ї–Њ–Љ–њ—М—О—В–µ—А–љ—Г—О —В–Њ–Љ–Њ–≥—А–∞—Д–Є—О –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –Ї–∞–Ї —Г—В–Њ—З–љ—П—О—Й–Є–µ –Љ–µ—В–Њ–і—Л. –Ю—Б–љ–Њ–≤—Г —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞ –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П —Б–Њ—Б—В–∞–≤–ї—П—О—В –≤–љ—Г—В—А–Є–≥—А—Г–і–љ–∞—П –∞–і–µ–љ–Њ–њ–∞—В–Є—П, –і–Є—Б—Б–µ–Љ–Є–љ–∞—Ж–Є—П –Є –Є–љ—В–µ—А—Б—В–Є—Ж–Є–∞–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–µ —П–≤–ї–µ–љ–Є—П–Љ–Є –∞–ї—М–≤–µ–Њ–ї–Є—В–∞ –Є –њ–љ–µ–≤–Љ–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞. –Ф–ї—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –і–≤—Г—Б—В–Њ—А–Њ–љ–љ–µ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Т–У–Ы–£ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –±—А–Њ–љ—Е–Њ–њ—Г–ї—М–Љ–Њ–љ–∞–ї—М–љ—Л—Е –≥—А—Г–њ–њ, —Е–Њ—В—П –≤ 5 – 8% —Б–ї—Г—З–∞–µ–≤ –љ–∞–±–ї—О–і–∞—О—В –Њ–і–љ–Њ—Б—В–Њ—А–Њ–љ–љ–µ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ, —З—В–Њ –Љ–Њ–ґ–µ—В –≤—Л–Ј—Л–≤–∞—В—М –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ —В—А—Г–і–љ–Њ—Б—В–Є. –°–Є–Љ–њ—В–Њ–Љ –≤–љ—Г—В—А–Є–≥—А—Г–і–љ–Њ–є –∞–і–µ–љ–Њ–њ–∞—В–Є–Є –љ–∞–±–ї—О–і–∞—О—В –Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ–Њ –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Т–У–Ы–£ (—А–Є—Б.1) –Є–ї–Є –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Т–У–Ы–£ –Є –ї–µ–≥–Ї–Є—Е (—А–Є—Б.2). –Ы–µ–≥–Њ—З–љ–∞—П –і–Є—Б—Б–µ–Љ–Є–љ–∞—Ж–Є—П —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —А–∞—Б—Б–µ—П–љ–љ—Л–Љ–Є –Њ—З–∞–≥–Њ–≤–Њ–њ–Њ–і–Њ–±–љ—Л–Љ–Є —В–µ–љ—П–Љ–Є –і–Є–∞–Љ–µ—В—А–Њ–Љ –Њ—В 2 –і–Њ 7 –Љ–Љ, —В—П–≥–Њ—В–µ—О—Й–Є–Љ–Є –Ї –њ–ї–µ–≤—А–∞–ї—М–љ—Л–Љ –Њ–±–Њ–ї–Њ—З–Ї–∞–Љ –Є —Б–Њ—Б—Г–і–∞–Љ –Є –±–Њ–ї–µ–µ —В–µ—Б–љ–Њ —А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є–Љ–Є—Б—П –≤ –∞–Ї—Б–Є–ї—П—А–љ—Л—Е –Ј–Њ–љ–∞—Е. –Ш–љ—В–µ—А—Б—В–Є—Ж–Є–∞–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –њ—А–Њ—П–≤–ї—П—О—В—Б—П –Љ–µ–ї–Ї–Њ—Б–µ—В—З–∞—В–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є –ї–µ–≥–Њ—З–љ–Њ–≥–Њ —А–Є—Б—Г–љ–Ї–∞, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–є –Є–љ—Д–Є–ї—М—В—А–∞—Ж–Є–µ–є –≤–љ—Г—В—А–Є–і–Њ–ї—М–Ї–Њ–≤—Л—Е –Є–љ—В–µ—А—Б—В–Є—Ж–Є–∞–ї—М–љ—Л—Е —Б—В—А—Г–Ї—В—Г—А. –І–∞—Б—В–Њ –љ–∞–±–ї—О–і–∞—О—В —Б–Є–Љ–њ—В–Њ–Љ "–Љ–∞—В–Њ–≤–Њ–≥–Њ —Б—В–µ–Ї–ї–∞" – –і–Є—Д—Д—Г–Ј–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –њ—А–Њ–Ј—А–∞—З–љ–Њ—Б—В–Є –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є – –њ—А–Њ—П–≤–ї–µ–љ–Є–µ –∞–ї—М–≤–µ–Њ–ї–Є—В–∞.
–†–µ–ґ–µ –≤—Б—В—А–µ—З–∞—О—В –Є–Ј–Љ–µ–љ–µ–љ–Є—П –њ–љ–µ–≤–Љ–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–Є–њ–∞, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–µ –Є–љ—Д–Є–ї—М—В—А–∞—Ж–Є–µ–є –Є –≥–Є–њ–Њ–≤–µ–љ—В–Є–ї—П—Ж–Є–µ–є —Г—З–∞—Б—В–Ї–∞ –ї–µ–≥–Ї–Њ–≥–Њ. –Ш–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –ї–µ–≥–Ї–Є—Е –±–µ–Ј –∞–і–µ–љ–Њ–њ–∞—В–Є–Є –љ–∞–±–ї—О–і–∞—О—В –њ—А–Є–Љ–µ—А–љ–Њ —Г 5% –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ (—А–Є—Б.3). –Ф–Њ—Б—В–∞—В–Њ—З–љ–Њ —А–µ–і–Ї–Њ –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞—О—В –≤—Л–њ–Њ—В –≤ –њ–ї–µ–≤—А–∞–ї—М–љ—Л—Е –њ–Њ–ї–Њ—Б—В—П—Е, –њ–Њ–ї–Њ—Б—В–љ—Л–µ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П –≤ –ї–µ–≥–Ї–Є—Е.
–°–Њ—З–µ—В–∞–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Є —Е–∞—А–∞–Ї—В–µ—А–љ–Њ–≥–Њ —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–Љ—В–Њ–Љ–Њ–Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞—В—М —Б–∞—А–Ї–Њ–Є–і–Њ–Ј –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П –≤ 30 – 40% —Б–ї—Г—З–∞–µ–≤. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –Њ—В—Б—Г—В—Б—В–≤–Є–µ –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П —З–∞—Б—В–Њ —П–≤–ї—П–µ—В—Б—П –Є—Б—В–Њ—З–љ–Є–Ї–Њ–Љ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –Њ—И–Є–±–Њ–Ї, –Ї–Њ—В–Њ—А—Л–µ –Є–Љ–µ—О—В –Љ–µ—Б—В–Њ —Г 40 – 50% –±–Њ–ї—М–љ—Л—Е.
–Т–µ—А–Є—Д–Є–Ї–∞—Ж–Є—О —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—О—В –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±–Є–Њ–њ—В–∞—В–Њ–≤ –њ–Њ—А–∞–ґ–µ–љ–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤. –Ф–Њ—Б—В–∞—В–Њ—З–љ–Њ –Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ (80%) —П–≤–ї—П–µ—В—Б—П —В—А–∞–љ—Б–±—А–Њ–љ—Е–Є–∞–ї—М–љ–∞—П –≤–љ—Г—В—А–Є–ї–µ–≥–Њ—З–љ–∞—П –±–Є–Њ–њ—Б–Є—П, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–∞—П –њ–Њ–ї—Г—З–Є—В—М –і–ї—П –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Д—А–∞–≥–Љ–µ–љ—В –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є. –С–Њ–ї–µ–µ –Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ—Л (–і–Њ 95%), –љ–Њ –Є –±–Њ–ї–µ–µ —В—А–∞–≤–Љ–∞—В–Є—З–љ—Л –Љ–µ–і–Є–∞—Б—В–Є–љ–Њ—Б–Ї–Њ–њ–Є—П –Є –Љ–µ–і–Є–∞—Б—В–Є–љ–Њ—В–Њ–Љ–Є—П. –Ш–Ј–≤–µ—Б—В–µ–љ –Є –і—А—Г–≥–Њ–є —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–є –Љ–µ—В–Њ–і –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ – –њ—А–Њ–±–∞ –Ъ–≤–µ–є–Љ–∞, –њ—А–µ–і–ї–Њ–ґ–µ–љ–љ–∞—П –≤ 1941–≥. –У–Њ–Љ–Њ–≥–µ–љ–∞—В —В–Ї–∞–љ–Є –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –ї–Є–Љ—Д–Њ—Г–Ј–ї–∞ –Є–ї–Є —Б–µ–ї–µ–Ј–µ–љ–Ї–Є –±–Њ–ї—М–љ–Њ–≥–Њ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ (–∞–љ—В–Є–≥–µ–љ –Ъ–≤–µ–є–Љ–∞) –≤–≤–Њ–і—П—В –Њ–±—Б–ї–µ–і—Г–µ–Љ–Њ–Љ—Г –≤–љ—Г—В—А–Є–Ї–Њ–ґ–љ–Њ. –Т –Љ–µ—Б—В–µ –≤–≤–µ–і–µ–љ–Є—П —З–µ—А–µ–Ј –Љ–µ—Б—П—Ж —Д–Њ—А–Љ–Є—А—Г—О—В—Б—П —Б–∞—А–Ї–Њ–Є–і–љ—Л–µ –≥—А–∞–љ—Г–ї–µ–Љ—Л, –Ї–Њ—В–Њ—А—Л–µ –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞—О—В –њ—А–Є –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Є—Б—Б–µ—З–µ–љ–љ–Њ–≥–Њ —Г—З–∞—Б—В–Ї–∞ –Ї–Њ–ґ–Є. –Ш–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ–Њ—Б—В—М –Љ–µ—В–Њ–і–∞ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 60–70%. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –њ—А–Њ–±–∞ –Ъ–≤–µ–є–Љ–∞ –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П —А–µ–і–Ї–Њ –≤ —Б–≤—П–Ј–Є —Б–Њ —Б–ї–Њ–ґ–љ–Њ—Б—В—М—О, –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –Є –Њ–њ–∞—Б–љ–Њ—Б—В—М—О –њ–µ—А–µ–љ–Њ—Б–∞ –Є–љ—Д–µ–Ї—Ж–Є–Є.
–Р–Ї—В–Є–≤–љ–Њ—Б—В—М –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Љ–Њ–ґ–µ—В –±—Л—В—М –Њ—Ж–µ–љ–µ–љ–∞ –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Љ–љ–Њ–≥–Є—Е –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е —В–µ—Б—В–Њ–≤. –Т –≥–µ–Љ–Њ–≥—А–∞–Љ–Љ–µ –Љ–Њ–≥—Г—В –Є–Љ–µ—В—М –Љ–µ—Б—В–Њ –Ї–∞–Ї –ї–µ–є–Ї–Њ–њ–µ–љ–Є—П, —В–∞–Ї –Є —Г–Љ–µ—А–µ–љ–љ—Л–є –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј, –∞ —В–∞–Ї–ґ–µ –∞–±—Б–Њ–ї—О—В–љ–∞—П –ї–Є–Љ—Д–Њ–њ–µ–љ–Є—П –Є –Љ–Њ–љ–Њ—Ж–Є—В–Њ–Ј. –£ 2/3 –±–Њ–ї—М–љ—Л—Е –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Г–Љ–µ—А–µ–љ–љ–∞—П –і–Є—Б–њ—А–Њ—В–µ–Є–љ–µ–Љ–Є—П. –У–Є–њ–µ—А–Ї–∞–ї—М—Ж–Є—Г—А–Є—П –Є –≥–Є–њ–µ—А–Ї–∞–ї—М—Ж–Є–µ–Љ–Є—П –љ–∞–±–ї—О–і–∞–µ—В—Б—П —Г 15 – 20% –±–Њ–ї—М–љ—Л—Е. –Т–∞–ґ–љ–µ–є—И–Є–Љ–Є –њ—А–Є–Ј–љ–∞–Ї–∞–Љ–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ —П–≤–ї—П—О—В—Б—П –њ–Њ–≤—Л—И–µ–љ–Є–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–≤ (–±–Њ–ї–µ–µ 8%) –≤ –Њ—Б–∞–і–Ї–µ –±—А–Њ–љ—Е–Њ–∞–ї—М–≤–µ–Њ–ї—П—А–љ–Њ–≥–Њ —Б–Љ—Л–≤–∞; –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ —Ж–Є—В—А–∞—В–∞ –≥–∞–ї–ї–Є—П-67 –∞–Ї—В–Є–≤–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є –Љ–∞–Ї—А–Њ—Д–∞–≥–∞–ї—М–љ—Л–Љ–Є —Н–ї–µ–Љ–µ–љ—В–∞–Љ–Є –≤ –њ–Њ—А–∞–ґ–µ–љ–љ—Л—Е –Њ—А–≥–∞–љ–∞—Е, –≤—Л—П–≤–ї—П–µ–Љ–Њ–µ –њ—А–Є —Б–Ї–∞–љ–Є—А–Њ–≤–∞–љ–Є–Є; –Є –њ–Њ–≤—Л—И–µ–љ–Є–µ –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є —Г—А–Њ–≤–љ—П –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–њ—А–µ–≤—А–∞—Й–∞—О—Й–µ–≥–Њ —Д–µ—А–Љ–µ–љ—В–∞, –њ—А–Њ–і—Г—Ж–Є—А—Г–µ–Љ–Њ–≥–Њ —Н–њ–Є—В–µ–ї–Є–Њ–Є–і–љ—Л–Љ–Є –Ї–ї–µ—В–Ї–∞–Љ–Є —Б–∞—А–Ї–Њ–Є–і–љ—Л—Е –≥—А–∞–љ—Г–ї–µ–Љ. –Ы–Є–Љ—Д–Њ—Ж–Є—В–Њ–Ј –≤ –±—А–Њ–љ—Е–Њ–∞–ї—М–≤–µ–Њ–ї—П—А–љ–Њ–Љ —Б–Љ—Л–≤–µ —Е–∞—А–∞–Ї—В–µ—А–µ–љ –і–ї—П –∞–Ї—В–Є–≤–љ–Њ–≥–Њ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Ї–∞–Ї –њ—А–Є –љ–∞–ї–Є—З–Є–Є –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –ї–µ–≥–Ї–Є—Е, —В–∞–Ї –Є –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Т–У–Ы–£ –±–µ–Ј —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –≤—Л—П–≤–ї—П–µ–Љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є, –њ–Њ—Н—В–Њ–Љ—Г –±—А–Њ–љ—Е–Њ–∞–ї—М–≤–µ–Њ–ї—П—А–љ—Л–є –ї–∞–≤–∞–ґ –Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–µ–љ –њ—А–Є –≤—Б–µ—Е —Д–Њ—А–Љ–∞—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞.
–°–њ–Є—А–Њ–≥—А–∞—Д–Є—П –Є –њ–љ–µ–≤–Љ–Њ—В–∞—Е–Њ–≥—А–∞—Д–Є—П –њ–Њ–Ј–≤–Њ–ї—П—О—В –≤—Л—П–≤–Є—В—М —Г —З–∞—Б—В–Є –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П —А–µ—Б—В—А–Є–Ї—В–Є–≤–љ—Л–µ –Є –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П, –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –Ї–Њ—В–Њ—А—Л—Е, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–∞ –Є –љ–µ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г–µ—В –Њ–±—И–Є—А–љ–Њ—Б—В–Є –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Ї–Є—Е. –°–∞—А–Ї–Њ–Є–і–Њ–Ј –Т–У–Ы–£ —З–∞—Й–µ –≤—Б–µ–≥–Њ –њ—А–Є—Е–Њ–і–Є—В—Б—П –і–Є—Д—Д–µ—А–µ–љ—Ж–Є—А–Њ–≤–∞—В—М —Б —В—Г–±–µ—А–Ї—Г–ї–µ–Ј–Њ–Љ –Т–У–Ы–£, –Љ–µ–і–Є–∞—Б—В–Є–љ–∞–ї—М–љ–Њ–є —Д–Њ—А–Љ–Њ–є –ї–Є–Љ—Д–Њ–≥—А–∞–љ—Г–ї–µ–Љ–∞—В–Њ–Ј–∞ –Є –і—А—Г–≥–Є–Љ–Є –ї–Є–Љ—Д–Њ–Љ–∞–Љ–Є, –Є–µ—А—Б–Є–љ–Є–Њ–Ј–Њ–Љ, –Љ–µ—В–∞—Б—В–∞–Ј–∞–Љ–Є —А–∞–Ї–∞ –≤ –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є–µ —Г–Ј–ї—Л —Б—А–µ–і–Њ—Б—В–µ–љ–Є—П, –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–Љ –Љ–Њ–љ–Њ–љ—Г–Ї–ї–µ–Њ–Ј–Њ–Љ, –Ј–∞–≥—А—Г–і–Є–љ–љ—Л–Љ –Ј–Њ–±–Њ–Љ, —В–µ—А–∞—В–Њ–Љ–Њ–є, –±—А–Њ–љ—Е–Њ–≥–µ–љ–љ—Л–Љ–Є –Ї–Є—Б—В–∞–Љ–Є. –°–∞—А–Ї–Њ–Є–і–Њ–Ј –ї–µ–≥–Ї–Є—Е —В—А–µ–±—Г–µ—В –њ—А–Њ–≤–µ–і–µ–љ–Є—П –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є —Б –і–Є—Б—Б–µ–Љ–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–Љ —В—Г–±–µ—А–Ї—Г–ї–µ–Ј–Њ–Љ, –Ї–∞—А—Ж–Є–љ–Њ–Љ–∞—В–Њ–Ј–Њ–Љ, –±—А–Њ–љ—Е–Є–Њ–ї–Њ–∞–ї—М–≤–µ–Њ–ї—П—А–љ—Л–Љ —А–∞–Ї–Њ–Љ, –њ–љ–µ–≤–Љ–Њ–Ї–Њ–љ–Є–Њ–Ј–∞–Љ–Є, —В–Њ–Ї—Б–Њ–њ–ї–∞–Ј–Љ–Њ–Ј–Њ–Љ, –∞–ї—М–≤–µ–Њ–ї–Є—В–∞–Љ–Є, –ї–µ–є–Њ–Љ–Є–Љ–∞—В–Њ–Ј–Њ–Љ –Є —Ж–µ–ї—Л–Љ —А—П–і–Њ–Љ –і—А—Г–≥–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –і–ї—П –Ї–Њ—В–Њ—А—Л—Е —Е–∞—А–∞–Ї—В–µ—А–љ–∞ –ї–µ–≥–Њ—З–љ–∞—П –і–Є—Б—Б–µ–Љ–Є–љ–∞—Ж–Є—П.
–Ы–µ—З–µ–љ–Є–µ
–Т—Б–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Њ—Б–љ–Њ–≤–∞–љ—Л –љ–∞ –њ–Њ–і–∞–≤–ї–µ–љ–Є–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є —А–µ–∞–Ї—Ж–Є–Є –Є –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є–Є —Д–Є–±—А–Њ–Ј–љ–Њ–є —В—А–∞–љ—Б—Д–Њ—А–Љ–∞—Ж–Є–Є –≥—А–∞–љ—Г–ї–µ–Љ. –Э–∞ —Б–µ–≥–Њ–і–љ—П –љ–∞–Є–±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ —Б—А–µ–і—Б—В–≤–Њ–Љ —В–µ—А–∞–њ–Є–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ —П–≤–ї—П—О—В—Б—П –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і—Л, –Ї–Њ—В–Њ—А—Л–µ –Њ–Ї–∞–Ј—Л–≤–∞—О—В –Љ–Њ—Й–љ–Њ–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ, –њ–Њ–і–∞–≤–ї—П—П –≤—Л—А–∞–±–Њ—В–Ї—Г –Є–Љ–Љ—Г–љ–Њ–≥–ї–Њ–±—Г–ї–Є–љ–Њ–≤, –Є–љ—В–µ—А–ї–µ–є–Ї–Є–љ–Њ–≤ –Є –і—А—Г–≥–Є—Е –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П.
–Т–Њ–њ—А–Њ—Б –Њ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П—Е –Ї –љ–∞—З–∞–ї—Г –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ–Њ–є —В–µ—А–∞–њ–Є–Є –љ–µ —А–µ—И–µ–љ –Њ–і–љ–Њ–Ј–љ–∞—З–љ–Њ. –Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Њ–і–љ–Њ–є –Ї—А–∞–є–љ–µ–є —В–Њ—З–Ї–Њ–є –Ј—А–µ–љ–Є—П, –љ–∞–ї–Є—З–Є–µ –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –љ–µ–Њ–±—А–∞—В–Є–Љ—Л—Е —Д–Є–±—А–Њ–Ј–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –Њ—А–≥–∞–љ–∞—Е —В—А–µ–±—Г—О—В –љ–∞—З–Є–љ–∞—В—М –ї–µ—З–µ–љ–Є–µ —Б—А–∞–Ј—Г –ґ–µ –њ–Њ—Б–ї–µ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞. –° –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, –≤—Л—Б–Њ–Ї–∞—П –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М —Б–њ–Њ–љ—В–∞–љ–љ–Њ–є —А–µ–≥—А–µ—Б—Б–Є–Є —Б –њ–Њ–ї–љ—Л–Љ —А–∞—Б—Б–∞—Б—Л–≤–∞–љ–Є–µ–Љ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –Є –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Њ—В –ї–µ—З–µ–љ–Є—П –і–µ–ї–∞—О—В –љ–µ—Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ—Л–Љ —А–∞–љ–љ–µ–µ –љ–∞—З–∞–ї–Њ –ї–µ—З–µ–љ–Є—П –≤–Њ –≤—Б–µ—Е —Б–ї—Г—З–∞—П—Е. –Я—А–Є—З–Є–љ–∞ –Ј–∞—В—А—Г–і–љ–µ–љ–Є–є –≤ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–Є –ї–µ—З–µ–±–љ–Њ–є —В–∞–Ї—В–Є–Ї–Є –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –≤ —В–Њ–Љ, —З—В–Њ —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Є –≤—Л—П–≤–ї–µ–љ–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –љ–µ–ї—М–Ј—П –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –њ—А–Њ–≥–љ–Њ–Ј–Є—А–Њ–≤–∞—В—М –µ–≥–Њ –і–∞–ї—М–љ–µ–є—И–µ–µ —В–µ—З–µ–љ–Є–µ.
–Р–±—Б–Њ–ї—О—В–љ—Л–Љ–Є –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ–Є –і–ї—П –љ–µ–Љ–µ–і–ї–µ–љ–љ–Њ–≥–Њ –љ–∞—З–∞–ї–∞ –ї–µ—З–µ–љ–Є—П —П–≤–ї—П—О—В—Б—П –љ–∞–ї–Є—З–Є–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П —Б–µ—А–і—Ж–∞ –Є –≥–ї–∞–Ј –≤ —Б–≤—П–Ј–Є —Б —А–Є—Б–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –Њ–њ–∞—Б–љ—Л—Е –і–ї—П –ґ–Є–Ј–љ–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Є –њ–Њ—В–µ—А–Є –Ј—А–µ–љ–Є—П. –¶–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ —В–∞–Ї–ґ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ –≤ —Б–ї—Г—З–∞—П—Е:
- –Њ—Б—В—А–Њ–≥–Њ –љ–∞—З–∞–ї–∞ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ —Б –љ–∞–ї–Є—З–Є–µ–Љ –≤—Л—Б–Њ–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞, –њ—А–Њ—П–≤–ї—П—О—Й–µ–≥–Њ—Б—П –њ–Њ–ї–Є–∞—А—В—А–Є—В–Њ–Љ –Є —Г–Ј–ї–Њ–≤–∞—В–Њ–є —Н—А–Є—В–µ–Љ–Њ–є;
- –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–≥–Њ, –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–µ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є —Д—Г–љ–Ї—Ж–Є–Є –і—Л—Е–∞–љ–Є—П;
- —Б–Њ—З–µ—В–∞–љ–Є—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П —Б –ї—О–±—Л–Љ–Є –≤–љ–µ–ї–µ–≥–Њ—З–љ—Л–Љ–Є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П–Љ–Є, –Ї–Њ–≥–і–∞ –≤—Л—Б–Њ–Ї–∞ –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–µ–≥–Њ –Є–ї–Є —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–µ–≥–Њ —В–µ—З–µ–љ–Є—П;
- —А–µ—Ж–Є–і–Є–≤–Њ–≤ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є.
–Т –Њ—Б—В–∞–ї—М–љ—Л—Е —Б–ї—Г—З–∞—П—Е, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є –њ–µ—А–≤–Є—З–љ–Њ–Љ –≤—Л—П–≤–ї–µ–љ–Є–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞, –≤–Њ–њ—А–Њ—Б –Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П —А–µ—И–∞–µ—В—Б—П –њ–Њ—Б–ї–µ 3 – 6 –Љ–µ—Б –љ–∞–±–ї—О–і–µ–љ–Є—П –Ј–∞ –±–Њ–ї—М–љ—Л–Љ.
–Ъ–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ–∞—П —В–µ—А–∞–њ–Є—П –њ—А–Њ–≤–Њ–і–Є—В—Б—П –Њ–±—Л—З–љ–Њ –і–ї–Є—В–µ–ї—М–љ–Њ: –≤ —В–µ—З–µ–љ–Є–µ 6 – 8 –Љ–µ—Б. –Ъ–Њ—А–Њ—В–Ї–Њ–≥–Њ (3-–Љ–µ—Б—П—З–љ–Њ–≥–Њ) –Ї—Г—А—Б–∞ –ї–µ—З–µ–љ–Є—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –і–ї—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Б—В–Њ–є–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є, –Є –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М —А–µ—Ж–Є–і–Є–≤–∞ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤–Њ–Ј—А–∞—Б—В–∞–µ—В. –Ш—Б–њ–Њ–ї—М–Ј—Г–µ–Љ—Л–µ –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –і–Њ–Ј—Л –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ –≤–∞—А—М–Є—А—Г—О—В –Њ—В 20 –і–Њ 80 –Љ–≥ —Н–Ї–≤–Є–≤–∞–ї–µ–љ—В–∞ –њ—А–µ–і–љ–Є–Ј–Њ–ї–Њ–љ–∞ –≤ —Б—Г—В–Ї–Є. –Ю–њ—В–Є–Љ–∞–ї—М–љ–Њ–є —Б —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –њ–Њ–±–Њ—З–љ—Л—Е –і–µ–є—Б—В–≤–Є–є –ї–µ—З–µ–љ–Є—П —П–≤–ї—П–µ—В—Б—П –љ–∞—З–∞–ї—М–љ–∞—П —Б—Г—В–Њ—З–љ–∞—П –і–Њ–Ј–∞ 25 – 30 –Љ–≥. –Я–Њ—Б–ї–µ 40 – 60 –і–љ–µ–є –µ–ґ–µ–і–љ–µ–≤–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Г 70 – 80% –±–Њ–ї—М–љ—Л—Е –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –Њ—В—З–µ—В–ї–Є–≤–∞—П –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞, –≤—Л—А–∞–ґ–∞—О—Й–∞—П—Б—П –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–Љ —Г–ї—Г—З—И–µ–љ–Є–Є –Є —Г–Љ–µ–љ—М—И–µ–љ–Є–Є –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –ї–µ–≥–Ї–Є—Е –Є –Т–У–Ы–£ –љ–∞ —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–∞—Е. –І–∞—Б—В–Њ—В–∞ —Г–Љ–µ—А–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Њ–±—Л—З–љ–Њ –љ–µ –њ—А–µ–≤—Л—И–∞–µ—В 15%. –Ш–љ—В–µ—А–Љ–Є—В—В–Є—А—Г—О—Й–Є–є (—З–µ—А–µ–Ј –і–µ–љ—М) –њ—А–Є–µ–Љ 25 – 30 –Љ–≥ –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –і–Њ–±–Є—В—М—Б—П —Г–ї—Г—З—И–µ–љ–Є—П –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –њ–Њ–Ј–ґ–µ – —З–µ—А–µ–Ј 2 – 3 –Љ–µ—Б, –љ–Њ —З–∞—Б—В–Њ—В–∞ –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –њ–Њ–±–Њ—З–љ—Л—Е –і–µ–є—Б—В–≤–Є–є –ї–µ—З–µ–љ–Є—П —Г–Љ–µ–љ—М—И–∞—О—В—Б—П –≤ 1,5 – 2 —А–∞–Ј–∞. –Я–Њ—Б–ї–µ —А–µ–≥–Є—Б—В—А–∞—Ж–Є–Є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –Њ—В –љ–∞—З–∞—В–Њ–є –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤–Њ–Ј–Љ–Њ–ґ–µ–љ –њ–µ—А–µ—Е–Њ–і —Б –µ–ґ–µ–і–љ–µ–≤–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –љ–∞ –Є–љ—В–µ—А–Љ–Є—В—В–Є—А—Г—О—Й–Є–є, –і–Њ–Ј—Г –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ —Г–Љ–µ–љ—М—И–∞—О—В –і–Њ –њ–Њ–ї–љ–Њ–є –Њ—В–Љ–µ–љ—Л –Є –њ—А–Њ–і–Њ–ї–ґ–∞—О—В –љ–∞–±–ї—О–і–µ–љ–Є–µ –Ј–∞ –њ–∞—Ж–Є–µ–љ—В–∞–Љ–Є (—Б–Љ.–і–∞–ї–µ–µ). –Ц–µ–ї–∞—В–µ–ї—М–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–і–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Њ–±–ї–∞–і–∞—О—Й–Є–µ –ї—Г—З—И–µ–є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М—О (–Љ–µ—В–Є–ї–њ—А–µ–і–љ–Є–Ј–Њ–ї–Њ–љ, —В—А–Є–∞–Љ—Б–Є–љ–Њ–ї–Њ–љ, –±–µ—В–∞–Љ–µ—В–∞–Ј–Њ–љ). –Ъ–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і—Л —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ —Б–Њ—З–µ—В–∞—В—М —Б –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –Ї–∞–ї–Є—П, –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Є–Ј–≤–µ—Б—В–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ –і–ї—П –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –њ–Њ–±–Њ—З–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –ї–µ—З–µ–љ–Є—П.
–Ф—А—Г–≥–Є–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Љ–Њ–ґ–љ–Њ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –Ї–∞–Ї –∞–ї—М—В–µ—А–љ–∞—В–Є–≤—Г –Є–ї–Є –і–Њ–њ–Њ–ї–љ–µ–љ–Є–µ –Ї –±–∞–Ј–Є—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б–Є—Б—В–µ–Љ–љ—Л–Љ–Є –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–∞–Љ–Є –≤ —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ –Є–Љ–µ—О—В—Б—П –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є—П –Є–ї–Є –Њ–≥—А–∞–љ–Є—З–µ–љ–Є—П –і–ї—П –µ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Є–љ–≥–∞–ї—П—Ж–Є–Њ–љ–љ—Л—Е –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ (–±–µ–Ї–ї–Њ–Љ–µ—В–∞–Ј–Њ–љ–∞ –і–Є–њ—А–Њ–њ–Є–Њ–љ–∞—В–∞, —Д–ї—Г–љ–Є–Ј–Њ–ї–Є–і–∞, —Д–ї—Г—В–Є–Ї–∞–Ј–Њ–љ–∞) –Њ—Ж–µ–љ–Є–≤–∞—О—В –љ–µ–Њ–і–љ–Њ–Ј–љ–∞—З–љ–Њ. –Э–µ—Б–Њ–Љ–љ–µ–љ–љ–∞ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В—М –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Љ–µ—Б—В–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –≤ —Б–ї—Г—З–∞—П—Е –њ–Њ—А–∞–ґ–µ–љ–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –±—А–Њ–љ—Е–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ –≤—Л—П–≤–ї—П–µ—В—Б—П —Г 20% –±–Њ–ї—М–љ—Л—Е. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Б–Є—Б—В–µ–Љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–µ–µ –Є–Ј–±–µ–ґ–∞—В—М –Љ–љ–Њ–≥–Є—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ —Б–љ–Є–ґ–∞–µ—В —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В —В–Њ–њ–Є—З–µ—Б–Ї–Є—Е —Б—В–µ—А–Њ–Є–і–Њ–≤.
–Ф–ї—П –ї–µ—З–µ–љ–Є—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В —В–∞–Ї–ґ–µ –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ (–і–µ–ї–∞–≥–Є–ї, –њ–ї–∞–Ї–≤–µ–љ–Є–ї), –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В—Л (–∞–ї—М—Д–∞—В–Њ–Ї–Њ—Д–µ—А–Њ–ї, –∞—Б–Ї–Њ—А—Г—В–Є–љ, —В–Є–Њ—Б—Г–ї—М—Д–∞—В –љ–∞—В—А–Є—П). –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —В–∞–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Б–Ї—А–Њ–Љ–љ–µ–µ —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ —Б–Є—Б—В–µ–Љ–љ–Њ–є –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є–є –Ї—Г—А—Б –њ—А–Њ—В–Є–≤–Њ—В—Г–±–µ—А–Ї—Г–ї–µ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є (–Њ–±—Л—З–љ–Њ –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –У–Ш–Э–Ъ) –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ —Б –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–∞–Љ–Є —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –љ–∞–Ј–љ–∞—З–∞—В—М —В–Њ–ї—М–Ї–Њ –±–Њ–ї—М–љ—Л–Љ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ, —Г –Ї–Њ—В–Њ—А—Л—Е –Є–Љ–µ—О—В—Б—П –Њ—Б—В–∞—В–Њ—З–љ—Л–µ –њ–Њ—Б—В—В—Г–±–µ—А–Ї—Г–ї–µ–Ј–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П.
–Т –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ —Б —Г—Б–њ–µ—Е–Њ–Љ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В —А—П–і –љ–µ–Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤. –†–∞–Ј–≥—А—Г–Ј–Њ—З–љ–Њ-–і–Є–µ—В–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –Њ–±–ї–∞–і–∞–µ—В –Љ–Њ—Й–љ—Л–Љ –Є–Љ–Љ—Г–љ–Њ—Б—Г–њ—А–µ—Б—Б–Є–≤–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ, –∞ —В–∞–Ї–ґ–µ —Б—В–Є–Љ—Г–ї–Є—А—Г–µ—В —Д—Г–љ–Ї—Ж–Є—О –љ–∞–і–њ–Њ—З–µ—З–љ–Є–Ї–Њ–≤.
–Я–Њ –і–∞–љ–љ—Л–Љ –Ь.–Ь.–Ш–ї—М–Ї–Њ–≤–Є—З–∞ –Є —Б–Њ–∞–≤—В., –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –њ–Њ—Б–ї–µ 2 –љ–µ–і. –њ–Њ–ї–љ–Њ–≥–Њ –≥–Њ–ї–Њ–і–∞–љ–Є—П –Є –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–≥–Њ –љ–µ–і–µ–ї—М–љ–Њ–≥–Њ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Г 30 – 80% –±–Њ–ї—М–љ—Л—Е –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б—В–∞–і–Є–Є –±–Њ–ї–µ–Ј–љ–Є.
–≠—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ —Д–Є–Ј–Є–Њ—В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–Љ –Љ–µ—В–Њ–і–Њ–Љ –њ—А–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ —П–≤–ї—П–µ—В—Б—П –Ъ–Т–І-—В–µ—А–∞–њ–Є—П. –Ъ—Г—А—Б –Є–Ј 20 –њ—А–Њ—Ж–µ–і—Г—А –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –і–ї–Є–љ–Њ–є –≤–Њ–ї–љ—Л 5,6, 6,4 –Є–ї–Є 7,1 –Љ–Љ –љ–∞ –Њ–±–ї–∞—Б—В—М –≤–Є–ї–Њ—З–Ї–Њ–≤–Њ–є –ґ–µ–ї–µ–Ј—Л –њ–Њ–Ј–≤–Њ–ї—П–µ—В –і–Њ–±–Є—В—М—Б—П —Г–ї—Г—З—И–µ–љ–Є—П –њ—А–Є –∞–Ї—В–Є–≤–љ–Њ–Љ –≤–њ–µ—А–≤—Л–µ –≤—Л—П–≤–ї–µ–љ–љ–Њ–Љ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–µ –Є–ї–Є —А–µ—Ж–Є–і–Є–≤–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –С–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ —Б–Њ—З–µ—В–∞–љ–Є–µ –Ъ–Т–І-—В–µ—А–∞–њ–Є–Є —Б —А–µ–і—Г—Ж–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є –і–Њ–Ј–∞–Љ–Є (10 – 15 –Љ–≥/—Б—Г—В) –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤.
–•–Њ—А–Њ—И–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –і–∞–µ—В –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ–ї–∞–Ј–Љ–∞—Д–µ—А–µ–Ј–∞, –і–µ–є—Б—В–≤–Є–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –Њ—Б–љ–Њ–≤–∞–љ–Њ –љ–∞ —Г–і–∞–ї–µ–љ–Є–Є —Б –њ–ї–∞–Ј–Љ–Њ–є –Ї—А–Њ–≤–Є –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П, –Є–Љ–Љ—Г–љ–љ—Л—Е –Ї–Њ–Љ–њ–ї–µ–Ї—Б–Њ–≤, —Г–ї—Г—З—И–µ–љ–Є–Є –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—Ж–Є–Є. –Я–ї–∞–Ј–Љ–∞—Д–µ—А–µ–Ј –њ–Њ–Ї–∞–Ј–∞–љ –њ—А–Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–Љ —Н—Д—Д–µ–Ї—В–µ –±–∞–Ј–Є—Б–љ–Њ–є –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є–ї–Є –≤ —Б–ї—Г—З–∞—П—Е –Њ–≥—А–∞–љ–Є—З–µ–љ–љ–Њ–є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –µ–µ –њ—А–Њ–≤–µ–і–µ–љ–Є—П (–љ–∞–њ—А–Є–Љ–µ—А, —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ, —В—П–ґ–µ–ї–Њ–є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є, —П–Ј–≤–µ–љ–љ–Њ–є –±–Њ–ї–µ–Ј–љ—М—О). –Я—А–µ–і–ї–Њ–ґ–µ–љ—Л —А–∞–Ј–ї–Є—З–љ—Л–µ —А–µ–ґ–Є–Љ—Л –њ—А–Њ–≤–µ–і–µ–љ–Є—П –њ–ї–∞–Ј–Љ–∞—Д–µ—А–µ–Ј–∞. –•–Њ—А–Њ—И–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –њ–Њ–ї—Г—З–µ–љ—Л –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –Ї—Г—А—Б–∞ –Є–Ј 3 – 4 –њ–ї–∞–Ј–Љ–∞—Д–µ—А–µ–Ј–Њ–≤ –Њ–±—К–µ–Љ–Њ–Љ 700 – 800 –Љ–ї —Б –Є–љ—В–µ—А–≤–∞–ї–Њ–Љ –≤ 5 – 7 –і–љ–µ–є.
–≠—Д—Д–µ–Ї—В –ї–µ—З–µ–љ–Є—П –њ—А–Є —Е–Њ—А–Њ—И–µ–є –µ–≥–Њ –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –њ—А–Є —Б–Њ—З–µ—В–∞–љ–Є–Є –њ–ї–∞–Ј–Љ–∞—Д–µ—А–µ–Ј–∞ —Б –Љ–∞–ї—Л–Љ–Є –і–Њ–Ј–∞–Љ–Є (10 – 15 –Љ–≥/—Б—Г—В) –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤.
–Я—А–µ–±—Л–≤–∞–љ–Є–µ –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В—Б—П —Б—А–Њ–Ї–Њ–Љ –Є—Е –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –і–ї—П —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞ –Є –Њ—Ж–µ–љ–Ї–Є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –љ–∞–Ј–љ–∞—З–µ–љ–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П (–Њ–±—Л—З–љ–Њ –Њ—В 1 –і–Њ 1,5 –Љ–µ—Б). –Ъ—Г—А—Б —А–∞–Ј–≥—А—Г–Ј–Њ—З–љ–Њ-–і–Є–µ—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –Є –Є–љ–≤–∞–Ј–Є–≤–љ—Л–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П —В–∞–Ї–ґ–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–≤–Њ–і–Є—В—М –≤ –Ї–ї–Є–љ–Є–Ї–µ. –Ы–µ—З–µ–љ–Є–µ –њ—А–Њ–і–Њ–ї–ґ–∞—О—В –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е. –Я—А–Є —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ–Њ–Љ —Б–∞–Љ–Њ—З—Г–≤—Б—В–≤–Є–Є –±–Њ–ї—М–љ—Л—Е –Є —Е–Њ—А–Њ—И–µ–є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л–Љ –љ–µ –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–∞ —В—А—Г–і–Њ–≤–∞—П –і–µ—П—В–µ–ї—М–љ–Њ—Б—В—М.
–Ґ–µ—З–µ–љ–Є–µ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ: —Г 20% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В —Б–њ–Њ–љ—В–∞–љ–љ–∞—П —А–µ–≥—А–µ—Б—Б–Є—П, —Г –њ–Њ–ї–Њ–≤–Є–љ—Л –њ–Њ—Б–ї–µ –Ї—Г—А—Б–∞ –ї–µ—З–µ–љ–Є—П –љ–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П —А–µ—Ж–Є–і–Є–≤–Њ–≤. –†–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–µ–µ —В–µ—З–µ–љ–Є–µ –Њ—В–Љ–µ—З–µ–љ–Њ —Г 25%, –∞ –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–µ–µ – —В–Њ–ї—М–Ї–Њ —Г 5% –±–Њ–ї—М–љ—Л—Е.
–Э–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –Љ–љ–Њ–≥–Є—Е –ї–µ—В –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Є –љ–∞–±–ї—О–і–µ–љ–Є–µ –Ј–∞ –±–Њ–ї—М–љ—Л–Љ–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –≤ –љ–∞—И–µ–є —Б—В—А–∞–љ–µ –њ—А–Њ–≤–Њ–і–Є–ї–Є –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –љ–∞ –±–∞–Ј–µ –њ—А–Њ—В–Є–≤–Њ—В—Г–±–µ—А–Ї—Г–ї–µ–Ј–љ—Л—Е —Г—З—А–µ–ґ–і–µ–љ–Є–є. –Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –±–Њ–ї—М–љ—Л—Е —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ –Њ—В–љ–Њ—Б—П—В –Ї –Њ–і–љ–Њ–є –Є–Ј —В—А–µ—Е –њ–Њ–і–≥—А—Г–њ–њ VIII –≥—А—Г–њ–њ—Л –і–Є—Б–њ–∞–љ—Б–µ—А–љ–Њ–≥–Њ —Г—З–µ—В–∞ –њ—А–Њ—В–Є–≤–Њ—В—Г–±–µ—А–Ї—Г–ї–µ–Ј–љ—Л—Е –і–Є—Б–њ–∞–љ—Б–µ—А–Њ–≤. –Я–Њ–і–≥—А—Г–њ–њ—Г VIII-–Р —Б–Њ—Б—В–∞–≤–ї—П—О—В –±–Њ–ї—М–љ—Л–µ —Б –≤–њ–µ—А–≤—Л–µ –≤—Л—П–≤–ї–µ–љ–љ—Л–Љ –∞–Ї—В–Є–≤–љ—Л–Љ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ. –Ш—Е –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, –≤–Ї–ї—О—З–∞—О—Й–µ–µ –≤—А–∞—З–µ–±–љ—Л–є –Њ—Б–Љ–Њ—В—А, —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞—Д–Є—О, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є –Є —Б–њ–Є—А–Њ–≥—А–∞—Д–Є—О, –њ–Њ–≤—В–Њ—А—П—О—В –Ї–∞–ґ–і—Л–µ 3 –Љ–µ—Б –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –Є –Ї–∞–ґ–і—Л–µ 6 –Љ–µ—Б –≤ —В–µ—З–µ–љ–Є–µ –≤—В–Њ—А–Њ–≥–Њ –≥–Њ–і–∞ –љ–∞–±–ї—О–і–µ–љ–Є—П. –Т –њ–Њ–і–≥—А—Г–њ–њ—Г VIII-–С –≤–Ї–ї—О—З–∞—О—В –±–Њ–ї—М–љ—Л—Е —Б —А–µ—Ж–Є–і–Є–≤–∞–Љ–Є –Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–Є–Љ —В–µ—З–µ–љ–Є–µ–Љ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞.
–С–Њ–ї—М–љ—Л—Е —Н—В–Њ–є –њ–Њ–і–≥—А—Г–њ–њ—Л, –њ–Њ–ї—Г—З–∞—О—Й–Є—Е –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–љ—Г—О —В–µ—А–∞–њ–Є—О, –љ–∞–±–ї—О–і–∞—О—В –µ–ґ–µ–Ї–≤–∞—А—В–∞–ї—М–љ–Њ. –С–Њ–ї—М–љ—Л—Е VIII-–Т –њ–Њ–і–≥—А—Г–њ–њ—Л (—Б –љ–µ–∞–Ї—В–Є–≤–љ—Л–Љ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–Њ–Љ) –љ–∞–±–ї—О–і–∞—О—В 1 —А–∞–Ј –≤ –≥–Њ–і. –Я—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є —А–µ—Ж–Є–і–Є–≤–Њ–≤ –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є 2 –ї–µ—В –Њ–љ–Є –Љ–Њ–≥—Г—В –±—Л—В—М —Б–љ—П—В—Л —Б —Г—З–µ—В–∞, –Њ–і–љ–∞–Ї–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М —А–µ—Ж–Є–і–Є–≤–Њ–≤ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –њ–Њ—Б–ї–µ –Љ–љ–Њ–≥–Њ–ї–µ—В–љ–µ–є —А–µ–Љ–Є—Б—Б–Є–Є –і–µ–ї–∞–µ—В —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ—Л–Љ –±–Њ–ї–µ–µ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –љ–∞–±–ї—О–і–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е –≤ –њ–Њ–і–≥—А—Г–њ–њ–µ VIII-–Т. –Я–∞—Ж–Є–µ–љ—В—Л —Б –≤–љ–µ–ї–µ–≥–Њ—З–љ—Л–Љ–Є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П–Љ–Є —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –љ—Г–ґ–і–∞—О—В—Б—П —В–∞–Ї–ґ–µ –≤ –љ–∞–±–ї—О–і–µ–љ–Є–Є —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–Њ–≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–≥–Њ –њ—А–Њ—Д–Є–ї—П.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ —Н—В–Є–Њ–ї–Њ–≥–Є—П —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Њ—Б—В–∞–µ—В—Б—П –љ–µ—Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ–Њ–є, –Є –Љ–љ–Њ–≥–Є–µ –љ–µ—А–µ—И–µ–љ–љ—Л–µ –≤–Њ–њ—А–Њ—Б—Л —В—А–µ–±—Г—О—В –і–∞–ї—М–љ–µ–є—И–µ–≥–Њ –Є–Ј—Г—З–µ–љ–Є—П —Н—В–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є –ї–µ—З–µ–љ–Є–µ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ —А–∞–Ј—А–∞–±–Њ—В–∞–љ—Л –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —Е–Њ—А–Њ—И–Њ, —З—В–Њ–±—Л –Њ–±–µ—Б–њ–µ—З–Є—В—М –±–Њ–ї—М–љ—Л–Љ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ—Л–є —Г—А–Њ–≤–µ–љ—М –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є.
–Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–љ–∞—П –ї–Є—В–µ—А–∞—В—Г—А–∞:
1. –Ш–ї—М–Ї–Њ–≤–Є—З –Ь.–Ь., –Э–Њ–≤–Є–Ї–Њ–≤–∞ –Ы.–Э., –Ы—Г—З–Ї–µ–≤–Є—З –Т.–°. –°–∞—А–Ї–Њ–Є–і–Њ–Ј –Њ—А–≥–∞–љ–Њ–≤ –і—Л- —Е–∞–љ–Є—П/ –†—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ –і–ї—П –≤—А–∞—З–µ–є.- –°–Я–±., 1996.
2. –Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є –ї–µ—З–µ–љ–Є–µ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П /–Ь–µ—В–Њ–і–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є.- –Ь., 1994.
3. –Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞, –Ї–ї–Є–љ–Є–Ї–∞ –Є –ї–µ—З–µ–љ–Є–µ —Б–∞—А–Ї–Њ–Є–і–Њ–Ј–∞ –ї–µ–≥–Ї–Є—Е.- –Ы. :–Ь–µ–і–Є—Ж–Є–љ–∞, 1978.
4. –†–∞–±—Г—Е–Є–љ –Р.–Х., –Ф–Њ–±—А–Њ—Е–Њ—В–Њ–≤–∞ –Ь.–Ш., –Ґ–Њ–љ–Є—В—А–Њ–≤–∞ –Э.–°. –°–∞—А–Ї–Њ–Є–і–Њ–Ј. – –Ь., 1975.
5. –°–∞—А–Ї–Њ–Є–і–Њ–Ј/ –Я–Њ–і —А–µ–і. –Р.–У.–•–Њ–Љ–µ–љ–Ї–Њ, –Ю.–®–≤–∞–є–≥–µ—А–∞.- 1982.
6. –°—В—А—Г–Ї–Њ–≤ –Р.–Ш., –Ъ–∞—Г—Д–Љ–∞–љ –Ю.–ѓ. –У—А–∞–љ—Г–ї–µ–Љ–∞—В–Њ–Ј–љ—Л–µ –±–Њ–ї–µ–Ј–љ–Є.- –Ь., 1988.












