- ПЭП не более 50% от должного или лучшего значения;
- невозможность произнести предложение на одном выдохе;
- частота дыхания от 25 в 1 мин;
- пульс более 110 в 1 мин.
| Маркеры очень тяжелого, угрожающего приступа по газовому составу крови: - рaCO2 в норме (5 - 6 кПа, 36 мм рт. ст.) или повышено; - тяжелая гипоксия - рaO2 ниже 8 кПа (60 мм рт. ст.) независимо от проводимой кислородной терапии; - снижение pH (или повышение уровня Н+) Не требуется проведения никаких дополнительных исследований для назначения немедленной терапии. |
- ПЭП менее 33% от должного или лучшего значения;
- "немое легкое", цианоз, слабое дыхательное усилие;
- брадикардия и гипотензия;
- вялость, спутанное сознание, кома.
У пациентов с тяжелым или угрожающим приступом может не быть дыхательной недостаточности или каких-либо других описанных нарушений. Появление какого-либо из симптомов требует повышенного внимания со стороны врача.
Немедленная терапия
Кислородотерапия 40 - 60%. У больных астмой кислородотерапия обычно не приводит к ретенции CO2.
- Сальбутамол 5 мг или тербуталин 10 мг через небулайзер.
- Преднизолон в таблетках 30 - 60 мг или гидрокортизон внутривенно 200 мг, или применение обоих препаратов при тяжелом состоянии.
- Никаких седативных препаратов.
- Рентгенография грудной клетки для исключения пневмоторакса.
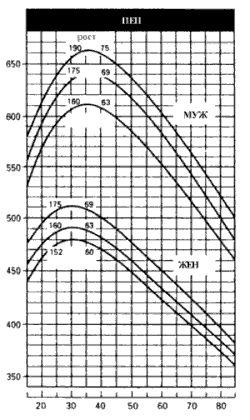
Нормальные показатели ПЭП у взрослых
По оси ординат - ПЭП, л/мин;
По оси ординат - возраст, годы.
При наличии признаков угрожающего состояния:
- В дополнение к терапии b2-агонистом через небулайзер назначить ипратропиум 0,5 мг.
- Внутривенное введение аминофиллина 250 мг в течение 20 мин или сальбутамола или тербуталина 250 мг в течение 10 мин. Не назначать дополнительно аминофиллин пациентам, уже принявшим теофиллины per os.
Последующая терапия
При улучшении состояния продолжать:
- 40 - 60% кислород;
- преднизолон в таблетках 30 - 60 мг или гидрокортизон внутривенно 200 мг каждые 6 ч внутривенно;
- b2-агонисты через небулайзер
каждые 4 ч.
При отсутствии улучшения в течение 15 - 30 мин:
- продолжать кислородотерапию и лечение стероидами;
- давать b2-агонисты через небулайзер чаще, вплоть до приема каждые 15 - 30 мин;
- назначить ипратропиум через небулайзер и повторять каждые 6 ч до наступления улучшения.
Если по-прежнему нет улучшения, назначить:
- аминофиллин внутривенно капельно (750 - 1500 мг в сут в зависимости от массы пациента), мониторировать концентрацию в крови, если инфузия продолжается более 24 ч;
- сальбутамол или тербуталин инфузионно как альтернатива использованию аминофиллина.
Мониторинг лечения
- Повторные измерения ПЭП через 15 - 30 мин после начала лечения.
- Оксиметрия: достижение SaO2 более 92%.
- Повторная оценка газового состава крови через 2 ч от начала лечения, если:
начальное рaO2 ниже 8 кПа (60 мм рт.ст.), пока SaO2 не достигнет 92%;
рaCО2 нормальное или повышенное;
состояние пациента ухудшается.
- Отмечать значения ПЭП до и после небулизации или приема ингаляционных b2-агонистов и по крайней мере 4 раза в день во время пребывания в стационаре.
Перевести пациента в отделение интенсивной терапии в сопровождении врача и подготовить к интубации, если отмечаются:
- ухудшение показателей ПЭП, усиливающаяся или продолжающаяся гипоксия или гиперкапния;
- утомление, слабое дыхательное усилие, заторможенность или вялость;
- кома или остановка дыхания.
При выписке из стационара:
- Пациент должен получать терапию препаратами, рекомендованными к приему после выписки в течение 24 ч и иметь при себе проверенное устройство для ингаляции.
- ПЭП должен составлять более 75% от должного или лучшего показателя, а его дневные колебания - менее 25%, до тех пор выписка больного из стационара не будет согласована с врачом-пульмонологом.
- Рекомендации о лечении оральными или ингаляционными стероидами в дополнение к терапии бронходилататорами.
- Пациент должен иметь собственный пикфлоуметр и подробный план самоконтроля.
- Наблюдение участкового терапевта в течение 1 нед.
- Последующее наблюдение в специализированной пульмонологической
поликлинике в течение 4 нед.
Дополнительно:
- определить причины, приведшие к обострению и госпитализации;
- детально описать данные при поступлении и выписке, а также потенциально лучшие показатели ПЭП для врача поликлиники.












