Современные отечественные [7,11] и международные [13,15,16,25] руководства по лечению пневмоний подчеркивают необходимость установления этиологического диагноза для обоснования этиотропной терапии. Однако ни один из микробиологических методов ввиду существенных ограничений не способен идентифицировать всех потенциальных возбудителей бронхолегочной инфекции, поэтому у 30–50% больных этиологию инфекционного процесса установить не удается, а назначение антимикробных препаратов как в начале, так и на всем протяжении заболевания осуществляется эмпирически. В этой связи важно на первоначальном этапе лечения правильно выбрать лекарственное средство для подавления инфекции с учетом современных представлений об этиологии пневмоний в разных группах больных и фармакологических характеристик химиопрепаратов.
Патогенез
Ведущим патогенетическим механизмом, обусловливающим развитие пневмонии, является микроаспирация бактерий, составляющих нормальную микрофлору верхних дыхательных путей (ВДП). При этом имеет значение массивность дозы микроорганизмов или их повышенная вирулентность на фоне снижения противоинфекционной защиты нижних дыхательных путей (НДП). Менее часто наблюдающийся путь возникновения пневмонии – вдыхание аэрозоля, содержащего возбудитель, что обычно отмечается при инфицировании облигатными патогенами. Еще меньшее значение по частоте встречаемости имеет гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит трехстворчатого клапана, септический тромбофлебит вен таза) и непосредственное распространение инфекции из соседних пораженных тканей (абсцесс печени, проникающие ранения грудной полости и др.).
Таким образом, исходя из патогенеза пневмоний их этиологическая структура чаще всего представлена микрофлорой ВДП, состав которой может отличаться у различных пациентов в зависимости от внешней среды, окружающей индивид, возраста, общего состояния здоровья, наличия сопутствующих заболеваний, предшествующей антибактериальной терапии. Учет этих особенностей важен для прогнозирования этиологии пневмоний внебольничного происхождения (ВП), планирования тактики микробиологического обследования пациента и выбора рациональной эмпирической антимикробной терапии.
Этиология
Описано более 100 микроорганизмов, способных вызывать ВП, почти все они были хотя бы однократно выделены при биопсии легочной ткани. Однако в рутинной практике для установления этиологического диагноза опираются на микробиологические исследования крови, мокроты или плевральной жидкости и результаты серологических исследований.
Данные об этиологии ВП, полученные в различных исследованиях, зависят от:
– обследованной популяции пациентов (возраста, наличия и тяжести сопутствующих заболеваний – ХОБЛ, иммунодефицитных состояний; места развития пневмонии – дома престарелых, изолированные коллективы);
– эндемичных особенностей региона и эпидемиологической обстановки во время проведения исследования;
– применяемого набора диагностических методов, их чувствительности и специфичности, используемых критериев оценки получаемых результатов.
Многочисленные исследования показали, что наиболее частым возбудителем ВП является пневмококк, который, по данным различных авторов, в 15–60% случаев вызывает заболевание [14,19]. Реже (табл. 1) встречаются гемофильные палочки, микоплазмы, хламидии, легионеллы, золотистый стафилококк, моракселла, грамотрицательные бактерии (ГОБ – Klebsiella pneumoniae, Escherichia coli, Enterobacter spp., Pseudomonas spp. и др.), вирусы (респираторно–синтициальный, вирусы гриппа А и В, парагриппа, аденовирусы).
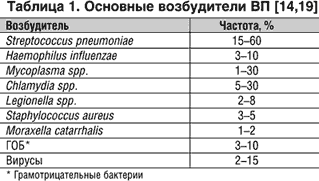
Постгриппозные пневмонии чаще вызываются гемолитическим стрептококком серогруппы А (Streptococcus pyogenes), S. aureus, H. influenzae или S. pneumoniae. У курильщиков наиболее частые возбудители ВП – нетипируемые штаммы H. influenzae. У больных с иммунодефицитами, в том числе с нейтропенией, помимо пневмококков, стафилококков и ГОБ, нередко встречаются пневмоцисты (Pneumocystis carinii), «атипичные» микобактерии, грибы, цитомегаловирусы (последние считаются маркерами ВИЧ–инфекции). При муковисцидозе ведущими возбудителями пневмонии являются P. aeruginosa, S. aureus и грибы рода Candida, часто в виде смешанной инфекции [5].
На практике широко используется термин «атипичные пневмонии», под ним в 40–е годы понимали интерстициальное или сегментарное поражение более легкого течения, чем типичная пневмококковая долевая пневмония. Позднее атипичными стали считать пневмонии с необычными клиническими проявлениями. Они могут протекать как в стертой форме (растянутое во времени начало с симптомами вирусной продромы, недомогание, артралгия, боли в горле, субфебрилитет), так и с выраженной интоксикацией, кашлем с минимальным отделением мокроты в течение 3 суток или более скудной аускультативной картиной, отсутствием или слабо выраженным лейкоцитозом. Группа возбудителей этих пневмоний включает разные по своей биологии микроорганизмы, характеризующиеся преимущественно внутриклеточной локализацией [18] (табл. 2).

Наиболее наглядно различия в этиологии пневмоний в зависимости от возраста выражены у детей [26] (табл. 3).

До 10% ВП обусловлено ассоциацией двух и более микроорганизмов, чаще всего S. pneumoniae и H. influenzae. При этом неясно, являются ли в каждом случае оба микроорганизма равноценными этиологическими агентами, или один из них служит только предрасполагающим фактором инфекции, вызванной другим возбудителем [15].
Следует также отметить, что целый ряд инфекционных заболеваний сопровождается поражением НДП, в том числе: туберкулез легких (Mycobacterium tuberculosis), Ку–лихорадка (Coxiella burnetii), пситтакоз (Chlamydophila psittaci), хламидийная инфекция у детей (Chlamydia trachomatis), эндемичные микозы (гистоплазмоз, бластомикоз, кокцидиоидомикоз), гантавирусный легочный синдром (Hantaviruses), туляремия (Francisella tularensis), другие особо опасные инфекции (сибирская язва – Bacillus antrhacis, чума – Yersinia pestis), вероятность которых увеличивается в связи с появлением случаев биотерроризма [24].
Микробиологическая диагностика
Несмотря на развитие методов лабораторной диагностики, в 30–50% случаев этиологический диагноз ВП установить не удается, причем у пациентов с легким течением заболевания, не нуждающихся в госпитализации, этот показатель достигает 90% [15]. Отчасти это связано с известными трудностями в своевременном получении полноценного материала из очага воспаления и интерпретации результатов исследования. Крайне затрудняет этиологическую диагностику ВП:
– отсутствие мокроты (особенно в ранние сроки заболевания у 10–30% больных) и трудность ее получения у детей;
– невозможность получения бронхиального секрета инвазивными методами из–за тяжести состояния больного, недостаточной квалификации медперсонала либо по другим причинам;
– контаминация бронхиального содержимого микрофлорой ВДП и полости рта;
– высокий уровень носительства S. pneumoniae, H. influenzae и других условных патогенов (от 5 до 60% в разных возрастных группах и коллективах населения);
– применение антибактериальных препаратов на догоспитальном этапе [2]. Нельзя также исключить, что часть случаев ВП неустановленной этиологии вызвана еще неизвестными науке возбудителями или не культивируемыми формами микроорганизмов (в том числе L–формами бактерий, которые нуждаются в специальных факторах роста [12]).
Однако необходимо стремиться к установлению этиологии ВП, что, во–первых, позволяет выбрать наиболее оптимальный препарат против определенного микроорганизма у конкретного больного и снизить риск развития нежелательных лекарственных реакций и индуцированной антибиотикорезистентности возбудителя в процессе лечения. Во–вторых, получить данные о возникновении инфекций, требующих проведения мер по инфекционному контролю (например, легионеллеза) или профилактических мероприятий у контактных лиц (M. tuberculosis); накопить сведения о новых (Hantaviruses) или резистентных возбудителях; избежать необоснованного избыточного применения антибиотиков в популяции. В–третьих, улучшить показатели «стоимости – эффективности» за счет использования для терапии антибиотика узкого спектра, что является более дешевым в лечении и менее вредным для больного [15,25].
Результативность и достоверность микробиологической диагностики ВП во многом зависят от характера исследуемого материала, применяемых методов и их комбинаций, правильной трактовки полученных результатов. Необходимо соблюдать разумный баланс между интенсивностью и инвазивностью проводимых у пациента диагностических процедур и назначением эмпирической антибактериальной терапии без установления точного этиологического диагноза.
У пациентов с ВП, лечение которых проводится в амбулаторных условиях, рутинные микробиологические исследования (мокроты, крови и др.) не рекомендуются [13,15,25]. Только при неэффективности стартовой эмпирической антимикробной терапии показано бактериологическое исследование мокроты. Серологические исследования могут быть необходимы в период эпидемий (например, легионеллеза, микоплазменной инфекции) или по особым клиническим или эпидемиологическим причинам [16].
У госпитализированных пациентов набор исследований определяется тяжестью заболевания, наличием эпидемиологических факторов риска и эффективностью проводимой эмпирической терапии. Обычно рекомендуется посев крови, взятой двумя раздельными венопункциями с интервалом 30–40 мин, что снижает частоту ложноположительных результатов за счет бактерий–контаминантов кожи на 70% [21]. Так, при пневмококковой ВП транзиторная бактериемия отмечается в 20–30% случаев (выделение гемокультуры) в первые дни заболевания; более длительная бактериемия служит неблагоприятным прогностическим признаком. ВП, обусловленная H. influenzae, сопровождается бактериемией у 30% больных.
Бактериологическое исследование мокроты с полуколичественной оценкой выделенной микрофлоры позволяет выявить диагностически значимые титры возбудителя (106 кл/мл и выше), а предварительная микроскопия мазков в окраске по Граму при малом увеличении (объектив х10) – оценить качество биоматериала по наличию в полях зрения полиморфноядерных лейкоцитов, или «клеток воспаления» [3] (рис. 1). Кроме того, бактериоскопический метод позволяет в максимально короткие сроки выявить в патологическом материале грамположительные и грамотрицательные кокки или палочки (под иммерсией, объектив х90; рис. 2), что помогает в выборе стартовой антибактериальной терапии. При наличии выраженного плеврита дополнительно производят посев плевральной жидкости.
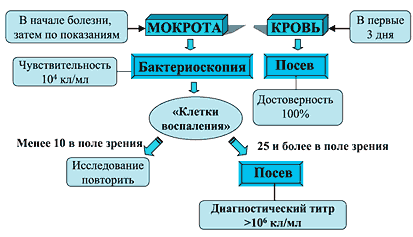
Рис. 1. Схема бактериологической диагностики пневмонии

Рис. 2. Пневмококки в гнойной мокроте
Согласно рекомендациям Британского торакального общества [16] при поступлении пациента в стационар следует брать образец сыворотки крови для серологического исследования и сохранять его в замороженном виде. При тяжелом течении ВП, неэффективности b-лактамных антибиотиков, наличии эпидемиологических факторов риска, а также в других случаях необходимости установления точного этиологического диагноза через 7–10 дней получают повторный образец сыворотки и тестируют его одновременно для выявления нарастания титров антител к «атипичным» (легионеллы, микоплазмы, хламидии и др.) возбудителям (рис. 3). По тем же показаниям и при наличии возможностей используют дополнительные методы диагностики, включая определение легионеллезного антигена в моче, полимеразную цепную реакцию (ПЦР) и др. [20,23] (рис. 4).
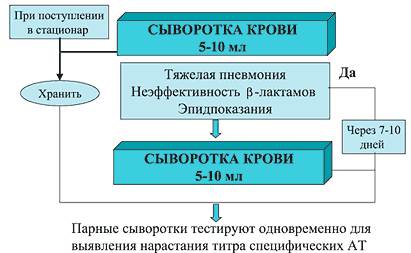
Рис. 3. Серодиагностика пневмонии
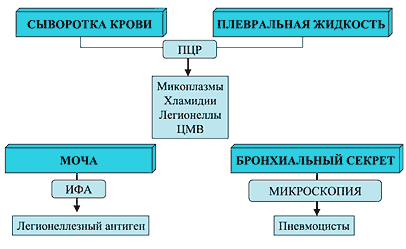
Рис. 4. Дополнительные методы диагностики пневмонии
Антимикробная терапияСовременная тенденция к изменению этиологии ВП заключается в расширении спектра потенциальных возбудителей инфекции, что определяет необходимость пересмотра подходов к терапии этого заболевания. Если в 70–е годы схемы эмпирической антибактериальной терапии ВП были направлены против трех ключевых возбудителей: S. pneumoniae, M. pneumoniae, S. aureus (и анаэробов при аспирационной пневмонии), то в настоящее время следует учитывать возможную роль H. influenzae, M. catarrhalis, ГОБ, хламидий, легионелл, вирусов и грибов в этиологии ВП у взрослых пациентов [19]. Дополнительно следует учитывать тенденции формирования антибиотикорезистентности ведущих этиологических агентов ВП.
Современная тенденция к изменению этиологии ВП заключается в расширении спектра потенциальных возбудителей инфекции, что определяет необходимость пересмотра подходов к терапии этого заболевания. Если в 70–е годы схемы эмпирической антибактериальной терапии ВП были направлены против трех ключевых возбудителей: , , (и анаэробов при аспирационной пневмонии), то в настоящее время следует учитывать возможную роль , ГОБ, хламидий, легионелл, вирусов и грибов в этиологии ВП у взрослых пациентов [19]. Дополнительно следует учитывать тенденции формирования антибиотикорезистентности ведущих этиологических агентов ВП.У S. pneumoniae – наиболее частого возбудителя ВП во всех возрастных группах больных – важной проблемой является рост числа штаммов со сниженной чувствительностью к пенициллину. В некоторых странах (Венгрия, Франция, Испания) удельный вес резистентных к пенициллину пневмококков достигает 40–60% [17]. Так как механизм резистентности связан не с продукцией b-лактамаз, а с модификацией мишени действия антибиотика – пенициллин–связывающих белков, ингибитор–защищенные пенициллины так же не эффективны, как природные и аминопенициллины. Обычно устойчивость пневмококка к пенициллину ассоциируется с устойчивостью к цефалоспоринам I–II поколений, макролидам, тетрациклинам и ко–тримоксазолу. Россия относится к странам с низким уровнем резистентности. По данным локальных исследований, в Москве частота устойчивых штаммов составляет 2%, штаммов с промежуточной устойчивостью – 10%, что позволяет использовать при лечении ВП амоксициллин и цефалоспорины [6]. В то же время продолжает расти резистентность пневмококков к тетрациклинам (34–43%) и ко–тримоксазолу (14–38%) [8,10], в отличие от низкого уровня резистентности к макролидам – 4% [27], которые могут применяться при лечении ВП в амбулаторных условиях в виде монотерапии. Ранние фторхинолоны (ципрофлоксацин, офлоксацин, пефлоксацин, ломефлоксацин) характеризуются низкой активностью против пневмококков (риск клинического и бактериологического неуспеха при лечении). Более поздние препараты этой группы (левофлоксацин, моксифлоксацин, гатифлоксацин) отличаются высокой антипневмококковой активностью [15], а при их использовании не выявлено резистентности в России [6].
H. influenzae – второй по частоте возбудитель ВП, особенно у курильщиков и больных ХОБЛ (Хроническая обструктивная болезнь легких) . Высокой природной активностью против гемофильной палочки обладают аминопенициллины (амоксициллин при приеме внутрь предпочтительнее ампициллина, так как в 2 раза лучше всасывается из желудочно–кишечного тракта), цефалоспорины II–IV поколений, карбапенемы, фторхинолоны. Основным механизмом развития устойчивости H. influenzae является продукция b-лактамаз широкого спектра (до 10% штаммов), которые способны разрушать природные и полусинтетические пенициллины, цефалоспорины I поколения, частично цефаклор [4]. Препаратами выбора для лечения ВП, вызванных резистентными штаммами H. influenzae, являются защищенные аминопенициллины и цефалоспорины II поколения (цефалоспорины III–IV поколений и карбапенемы не имеют преимуществ). Крайне редко встречается устойчивость к ранним фторхинолонам (ципрофлоксацину, офлоксацину, ломефлоксацину) [9]. Макролиды обладают клинически значимой активностью.
M. catarrhalis занимает третье место среди возбудителей ВП, а 80–90% штаммов продуцируют b-лактамазы, разрушающие бензилпенициллин, аминопенициллины и цефалоспорины I поколения [1]. Активность b-лактамаз полностью подавляется ингибиторами, поэтому амоксициллин/клавуланат сохраняет активность, как и цефалоспорины II поколения, фторхинолоны и в определенной мере – макролиды.
S. aureus достаточно редко вызывает ВП, но его значение возрастает у больных пожилого возраста, у алкоголиков и наркоманов, а также после перенесенного гриппа. Около 70–80% штаммов продуцируют b-лактамазы, разрушающие природные и полусинтетические пенициллины, кроме оксациллина и метициллина. Однако они полностью подавляются ингибиторами и не способны разрушать цефалоспорины и карбапенемы. Средствами выбора для лечения стафилококковых ВП являются оксациллин, амоксициллин/клавуланат, цефалоспорины I–II поколений (цефалоспорины III поколения менее активны in vitro, а оральные препараты цефиксим и цефтибутен лишены антистафилококковой активности). Амоксициллин/клавуланат (Панклав) хорошо всасывается после приема внутрь, пик плазменных концентраций достигается приблизительно через час после приема. Препарат характеризуется хорошим объемом распределения в жидкостях и тканях организма, проникает в бронхиальный секрет. Панклав демонстрирует высокий процент эрадикации возбудителя и хорошую переносимость.
При аллергии на b-лактамы используют макролиды (кларитромицин обладает наилучшим эффектом против S. aureus), линкосамиды; среди фторхинолонов самой высокой антистафилококковой активностью обладает моксифлоксацин. Метициллинрезистентные штаммы S. aureus (MRSA) не характерны для ВП, но могут выделяться у больных при муковисцидозе (часто в ассоциации с P. aeruginosa) [5]. Против MRSA активны гликопептиды (ванкомицин), оксазолидиноны (линезолид) и рифампицин (в 80% случаев).
M. pneumoniae обладают природной устойчивостью к b-лактамным антибиотикам, так как лишены клеточной стенки и ее составной части – пептидогликана, который является мишенью действия b-лактамов. Наибольшей природной активностью обладают макролиды и тетрациклины, а новые фторхинолоны по активности превосходят ранние фторхинолоны.
C. pneumoniae тоже устойчивы к b-лактамам, аминогликозидам, а препаратами выбора для лечения хламидийных ВП являются макролидные антибиотики и тетрациклины (доксициклин). Высокой активностью характеризуются новые фторхинолоны, а из ранних фторхинолонов наиболее активным против хламидий является офлоксацин. Среди макролидов особого внимания заслуживает азитромицин (Хемомицин), который быстро абсорбируется из ЖКТ, что обусловлено его устойчивостью в кислой среде и липофильностью, хорошо проникает в дыхательные пути. Высокая концентрация в тканях (в 10–50 раз выше, чем в плазме крови) и длительный T1/2 обусловлены низким связыванием азитромицина с белками плазмы крови. Способность азитромицина накапливаться преимущественно в лизосомах особенно важна для элиминации внутриклеточных возбудителей. Доказано, что фагоциты доставляют азитромицин в места локализации инфекции, где он высвобождается в процессе фагоцитоза. Концентрация азитромицина в очагах инфекции достоверно выше, чем в здоровых тканях (в среднем на 24–34%) и коррелирует со степенью воспалительного отека. Несмотря на высокую концентрацию в фагоцитах, азитромицин не оказывает существенного влияния на их функцию.
Азитромицин сохраняется в бактерицидных концентрациях в очаге воспаления в течение 5–7 дней после приема последней дозы, что позволило разработать короткие (3–дневные и 5–дневные) курсы лечения и применять препарат 1 раз/сут.
L. pneumophila не является частым возбудителем ВП, но обычно приводит к тяжелому течению заболевания с развитием системной воспалительной реакции и экстрапульмональной симптоматикой. Наиболее высокой природной активностью против легионелл обладает рифампицин, который часто используют в комбинации с эритромицином. Также эффективны другие макролиды (особенно кларитромицин и азитромицин, создающие высокие концентрации в бронхиальном секрете), новые и ранние фторхинолоны.
K. pneumoniae превалирует среди других ГОБ в качестве возбудителя ВП, но встречается редко, как правило, у пациентов с тяжелыми сопутствующими заболеваниями (сахарный диабет, застойная сердечная недостаточность, цирроз печени и др.). Наиболее высокой природной активностью в отношении этого возбудителя обладают цефалоспорины III–IV поколений, карбапенемы, фторхинолоны.
P. aeruginosa при ВП играет минимальную роль и в редких случаях может вызывать заболевание у больных с бронхоэктазами и иммуносупрессией (например, терапия глюкокортикоидами), у героиновых наркоманов, а также при муковисцидозе (часто в ассоциации с S. aureus, грибами рода Candida [5]). В отношении синегнойной палочки проявляют активность некоторые b-лактамы (пиперациллин/тазобактам, цефтазидим, цефоперазон, цефепим, имипенем, меропенем), аминогликозиды и фторхинолоны (наиболее активны ципрофлоксацин и моксифлоксацин).
Поскольку по клинико–рентгенологическим данным и с помощью общепринятых микробиологических методов, как правило, нельзя достоверно установить этиологию ВП, основу лечения составляет эмпирический выбор препаратов, который должен учитывать факторы риска наличия наиболее вероятных возбудителей.
У амбулаторных пациентов в возрасте до 60 лет без сопутствующих заболеваний и при нетяжелом течении ВП выраженный клинический эффект может быть получен при пероральном приеме амоксициллина (500 мг 3 раза/сут.) или макролида (азитромицин 500 мг в первые сутки, затем в последующие 4 сут. 250 мг 1 раз/сут.; кларитромицин 500 мг 2 раза/сут.; рокситромицин 150 мг 2 раза/сут.; мидекамицин 400 мг 3 раза/сут.; спирамицин 3 млн МЕ 2 раза/сут.; эритромицин 500 мг 4 раза/сут.); ориентировочные сроки лечения 7–10 сут. При аллергии на пенициллины или неэффективности амоксициллина в течение первых 3 дней назначают макролиды, респираторные фторхинолоны (внутрь 1 раз/сут. в течение 5–7 сут.: гатифлоксацин 400 мг; ломефлоксацин 500 мг; моксифлоксацин 400 мг) или доксициклин (100 мг 2 р/сут).
Пациентам с ВП, не требующим госпитализации, но с наличием клинических и микробиологических факторов риска появления: 1) антибиотикорезистентных пневмококков (возраст старше 65 лет, алкоголизм, иммуносупрессия, сопутствующие заболевания внутренних органов, терапия системными глюкокортикоидами и/или b-лактамами в течение последних 3 месяцев); 2) ГОБ (пребывание в домах престарелых, множественные сопутствующие заболевания, наличие застойной сердечной недостаточности, ХОБЛ, предшествующая антибактериальная терапия в течение последних 3 месяцев) следует назначать либо комбинированную терапию – бета–лактам (цефуроксим аксетил 500 мг 2 раза/сут. или амоксициллин/клавуланат 625 мг 3 раза/сут.) + макролид или доксициклин, либо монотерапию новыми фторхинолонами (левофлоксацин, моксифлоксацин).
У госпитализированных пациентов подразумевается более тяжелое течение ВП, поэтому терапию целесообразно начинать с парентеральных антибиотиков. При тяжелой ВП (табл. 4) на начальном этапе назначают внутривенно цефалоспорин III поколения (цефотаксим 1–2 г 3 раза/сут. или цефтриаксон 1–2 г/сут.) + макролид (эритромицин 0,6–1 г 4 раза/сут., кларитромицин 500 мг 2 раза/сут. или спирамицин 1,5 млн МЕ 3 раза/сут.) либо амоксициллин/клавуланат (в/в 1,2 г 3 раза/сут.) + макролид в/в, либо новый фторхинолон в/в (левофлоксацин 500 мг, моксифлоксацин 400 мг). Через 3–4 дня лечения при достижении клинического эффекта (нормализация или снижение температуры до субфебрильной, уменьшение выраженности интоксикации и других симптомов заболевания) возможен переход на пероральный прием антибиотика до завершения курса антимикробной терапии.

При высоком риске пневмоцистной ВП у больных с иммунодефицитами назначают фторхинолон в/в + ко–тримоксазол (в/в 2–4 мкг/кг по триметоприму 4 раза/сут.) или фторхинолон в/в + макролид в/в + ко–тримоксазол в/в.
Продолжительность антимикробной терапии
При неосложненной ВП длительность лечения обычно составляет 7–10 дней. При атипичной (микоплазменной и хламидийной) ВП антимикробную терапию продолжают 14 дней, при ВП стафилококковой этиологии срок лечения до 2–3 недель, при установленной легионеллезной пневмонии – не менее 3 недель. Длительность антимикробной терапии осложненной пневмонии (деструкция, абсцедирование, эмпиема) (Лечение осложнений ВП в данной публикации не рассматривается) определяют индивидуально.
Для принятия решения о завершении антибактериальной терапии пневмонии используют следующие критерии:
– нормализация температуры не менее 2–3 дней;
– отсутствие интоксикации;
– стабильность гемодинамики и отсутствие дыхательной недостаточности;
– отсутствие гнойной мокроты;
– отсутствие отрицательной рентгенологической динамики;
– количество лейкоцитов в периферической крови менее 10х109/л, нейтрофилов <80%, юных форм <6%.
Сохранение отдельных клинических, лабораторных и/или рентгенологических признаков заболевания не является показанием к продолжению антимикробной терапии или ее модификации. Как правило, эти признаки разрешаются самостоятельно или под влиянием симптоматической терапии. Но при длительно сохраняющейся клинической или рентгенологической симптоматике пневмонии, превышающей средние сроки антибактериальной терапии, следует провести дифференциальную диагностику для исключения опухолевого процесса, туберкулеза легких, рецидивирующей тромбоэмболии легочной артерии, застойной сердечной недостаточности, лекарственной лихорадки.
1. Зубков М.Н. Moraxella (Branchamella) catarrhalis: роль в патологии человека, идентификация и антибиотикорезистентность. Инфекции и антимикробная терапия 2001; №4 С.115–116.
2. Зубков М.Н. К вопросу об этиологии пневмоний. Пульмонология 1997. Прил. С.7–10.
3. Зубков М.Н., Гугуцидзе Е.Н. Микробиологические аспекты диагностики пневмоний. Пульмонология 1997; №1 С.41–45.
4. Зубков М.Н., Гугуцидзе Е.Н., Ноников В.Е. Эпидемиологические аспекты антибиотикорезистентности клинических изолятов H.influenzae. Пульмонология 1995; №3 С.89–94.
5. Зубков М.Н., Самойленко В.А., Гугуцидзе Е.Н., Чучалин А.Г. Микробиологические аспекты этиологии и антимикробной терапии бронхолегочной инфекции при муковисцидозе у взрослых. Пульмонология 2001; №3 С.38–41.
6. Козлов Р.С. Пути оптимизации мониторинга, профилактики и фармакотерапии пневмококковых инфекций. Авт. докт. дисс. Смоленск 2004.
7. Навашин С.М., Чучалин А.Г., Белоусов Ю.Б. и др. Антибактериальная терапия пневмоний у взрослых. Учебно–методическое пособие для врачей. М; 1998.
8. Ноников В.Е., Зубков М.Н., Гугуцидзе Е.Н. Этиология острых пневмоний у лиц пожилого и старческого возраста. Тер. Архив 1990; №3 С.30–33.
9. Ноников В.Е., Макарова О.В., Зубков М.Н., Гугуцидзе Е.Н. Максаквин при лечении обострений хронического бронхита и очаговых пневмоний. Пульмонология 1993; Прил. С.67–71.
10. Синопальников А.И., Страчунский Л.С. Новые рекомендации по ведению взрослых пациентов с внебольничной пневмонией. Клиническая микробиология и антимикробная химиотерапия 2001; 3: 54–68.
11. Стандарты (протоколы) диагностики и лечения больных неспецифическими заболеваниями легких (взрослое население). Прил. к Приказу № 300 Минздрава РФ «Об утверждении стандартов (протоколов) диагностики и лечения больных с неспецифическими заболеваниями легких» от 09.10.98 г.
12. Тимаков В.Д., Каган Г.Я. L–формы бактерий и семейство Mycoplasmataceae в патологии. М. 1973.
13. American Thoracic Society. Guidelines for the management of adults with community–acquired pneumonia. Diagnosis, assessment of severity, antimicrobial therapy and prevention. Am. J. Respir. Crit. Care Med. 2001; 163: 1730–1754.
14. Bartlett J.C., Mundy L.M. Community–acquired pneumonia. N. Eng. J. Med. 1995; 333: 1618–1624.
15. Bartlett J.G., Dowell S.F., Mandell L.A. et al. Guidelines from the Infectious Diseases Society of America. Practice guidelines for the management of community–acquired pneumonia in adults. Clin. Infect. Dis. 2000; 31: 347–382.
16. British Thoracic Society. British Thoracic Society guidelines for the management of community–acquired pneumonia in adults. Thorax 2001; 56 (suppl. IV): iv1–iv64.
17. Cuchna B.A. Pneumonia in the elderly. Clin. Microbiol. Infect. 2001; 7: 581–588.
18. File T., Tan J., Plouffe J. The role of atypical pathogens: Mycoplasma pneumoniae, Clamydia pneumoniae and Legionella pneumophila in respiratory infection. Infect. Dis. Clin. North Am. 1998; 12: 3: 569–592.
19. File T.M.Jr. Etiology and incidence of community–acquired pneumonia. Infect. Dis. Clin. Pract. 1996; 5: S127–S135.
20. Hauksdottir G., Jonsson T., Sigurdardottir V. et al. Seroepidemiology of Mycoplasma pneumoniae infections in Iceland 1987–96. Scand. J. Infect. Dis. 1998; 30: 2: 177–180.
21. Kronemyer B. Drowing blood from site results in lower contamination rates. Inf. Dis. in Children 2003; April: 60–63.
22. Liberman D., Schlaeffer F., Lieberman D. et al. Mycoplasma pneumoniae community–acquired pneumonia: a review of 101 hospitalized adult patients. Respiration 1966; 63: 5: 261–266.
23. Lipschik G.Y. Improved diagnosis of Pneumocystis carinii infection by polymerase chain reaction on induced sputum and blood. Lancet 1992; 340: 203–206.
24. Macfarlane J. An overview of community–acquired pneumonia with lessons seamed from the British Thoracic Society. Semin. Respir. Infect. 1994; 9: 153–156.
25. Mandell L.A., Marrie T.J., Grossman R.E. et al. Canadian guidelines for the initial management of community–acquired pneumonia: en evidence–based update by the Canadian Infectious Diseases Society and the Canadian Thoracic Society. Clin. Infect. Dis. 2000; 31: 383–421.
26. Nelson F. Textbook of Pediatrics. Philadelphia–London–Toronto–Montreal–Sydney– Tokyo. 1992, 14th ed.
27. Stratchounski L., Kozlov R., Ednie L. et al. Antipneumococcal activity of telithromycin compared with 7 other drugs in Russia. Proceedings of the 41st Interscience Conference on Antimocrobial Agents and Chemotherapy; 2001 Dec 16–19; Chicago, USA. P. 189.












