Для цитирования. Игнатова Г.Л., Блинова Е.В., Антонов В.Н., Гребнева И.В., Родионова О.В. Острый бронхит: влияние схемы терапии на течение заболевания // РМЖ. 2016. № 00. С. 1–1.
Острый бронхит (ОБ) является одной из самых распространенных причин обращения за амбулаторной помощью [1, 2]. Эпидемиология ОБ связана с острыми респираторными инфекциями (ОРИ). Доминирующими этиологическими факторами ОБ являются вирусы гриппа, парагриппа, адено- и респираторно-синцитиальный вирус и бактериальные возбудители: пневмококк, гемофильная палочка, M. catarrhalis, а также атипичные микроорганизмы (наиболее часто – M. pneumoniae) [3].
Несмотря на тенденцию к доброкачественному течению и самоограничению процесса при ОБ, для предупреждения его затяжного течения, хронизации и развития осложнений важна адекватная терапия. Поскольку ведущим симптомом ОБ является остро возникший кашель с мокротой или без нее продолжительностью до 3 нед., наиболее часто применяемыми при данном заболевании являются препараты, влияющие на кашель.
Стоит заметить, что ОБ – одно из заболеваний, антибиотикотерапия которого наиболее часто назначается нерационально [4]. В связи с высоким риском нежелательных эффектов (НЭ) и формирования антибиотикорезистентности с точки зрения доказательной медицины сегодня активно дискутируется целесообразность применения антибиотиков при ОБ. На протяжении более 10 лет в кокрановских систематических обзорах, ведущих научно-медицинских журналах, таких как «Журнал Американской медицинской ассоциации» (JAMA), «Британский медицинский журнал» (BMJ» и ряде других, обращается внимание врачей на незначительное влияние антибиотиков на продолжительность кашля при ОБ по сравнению с плацебо [1, 3, 5, 6]. На вероятность преимущества антибиотикотерапии по сравнению с плацебо указывается только у пациентов с полиморбидностью, курящих и пожилых людей. При этом сохраняется высокий риск побочных реакций и формирования устойчивости микроорганизмов к антибиотику, а также увеличивается стоимость терапии.
Таким образом, согласно актуальным подходам к лечению ОБ, антибиотикотерапия при его неосложненном течении не показана. Лечение антибиотиками при ОБ оправданно при верифицированном бактериальном возбудителе, а при отсутствии возможности его верифицировать – при наличии убедительных симптомов бактериальной инфекции (наличие гнойной мокроты и увеличение ее количества, возникновение или нарастание одышки и признаков интоксикации).
Вследствие необходимости исключения нерациональной антибиотикотерапии при ОБ, а также в связи с отсутствием специфической противовирусной терапии в отношении большинства респираторных вирусов – возбудителей данного заболевания на первый план выходит патогенетическая терапия – противовоспалительная, бронхолитическая. Однако для классических нестероидных противовоспалительных препаратов в плацебо-контролируемых исследованиях установлено, что у пациентов с неосложненным ОБ их эффективность не превосходит эффективность плацебо [7]. При этом воспаление продолжает оставаться ведущим патогенетическим фактором развития ОБ. Сложившаяся ситуация делает очевидной необходимость применения препаратов с принципиально другим механизмом действия, в то же время обладающих достаточным противовоспалительным эффектом. Таким образом, с точки зрения минимизации полипрагмазии перспективным в данной ситуации становится поиск препаратов с комбинированным действием, включающим и противовоспалительный эффект.
При анализе широко применяемых в клинической практике лекарственных препаратов для лечения кашля при ОБ обращает на себя внимание инновационный комбинированный лекарственный препарат Ренгалин. Он относится к группе релиз-активных препаратов и сочетает противокашлевое действие с противовоспалительным и бронхолитическим [8]. Благодаря своему составу Ренгалин модифицирует активность взаимодействия с В1- и В2-рецепторами (рецепторы брадикинина), с Н1-гистаминовыми и опиатными рецепторами. Препарат влияет на центральные и периферические звенья кашлевого рефлекса, регулируя активность кашлевого центра через опиоидные рецепторы (в частности, µ-рецепторы), оказывая угнетающее действие на болевой центр и периферическую болевую импульсацию, обеспечивая анальгезирующее действие. Релиз-активные антитела к брадикинину в составе Ренгалина оказывают влияние на воспалительный процесс и формирование кашлевого рефлекса за счет подавления синтеза и освобождения брадикинина и расслабления гладкой мускулатуры органов дыхания, а релиз-активные антитела к гистамину влияют на гистамин-зависимую активацию H-рецепторов, уменьшают сосудистую проницаемость, гиперпродукцию слизи и снижают отек слизистой оболочки.
Выбор препарата для лечения кашля как симптома ОБ практически всегда сопряжен с необходимостью постоянного динамического контроля клинической картины у пациента для смены препарата при переходе сухого кашля во влажный. Клинически доказано, что за счет регуляции рефлекторных и воспалительных механизмов развития кашля Ренгалин эффективен как при сухом, так и при влажном кашле на любом этапе инфекционно-воспалительного процесса при ОРИ [9]. Следует отметить, что, по данным исследований, модифицирующее влияние релиз-активных антител, входящих в состав Ренгалина, на возбудимость кашлевого центра и порог чувствительности кашлевых рецепторов на фоне появления продуктивного кашля не приводит к нарушению эвакуации образующейся мокроты даже в комбинации с муколитиками [10].
Среди применяемых при ОБ препаратов противовоспалительным действием в сочетании с антибронхоконстрикторным обладает еще одно лекарственное средство – фенспирид [11]. Фенспирид отличается антагонистической активностью в отношении Н1-гистаминовых рецепторов, что позволяет ингибировать метаболизм арахидоновой кислоты, а также блокирует α-адренорецепторы, способствуя снижению секреции бронхиальных желез. Таким образом, фенспирид уменьшает действие ряда провоспалительных факторов и снижает бронхиальную обструкцию, опосредованно уменьшая кашель.
В связи со значимостью адекватной терапии ОБ в амбулаторных условиях и для облегчения выбора препарата в повседневной практике представляется интересной сравнительная клиническая оценка эффективности и безопасности препаратов Ренгалин и фенспирид.
В рамках «Программы по изучению течения острого бронхита у взрослых в зависимости от схем терапии» было изучено влияние схемы терапии на течение ОБ у взрослых, возникшего в первые 7 сут от появления первых симптомов ОРИ. Цель исследования – оценка различий в течении ОБ у взрослых в зависимости от схем терапии. Исследуемые схемы предусматривали прием Ренгалина или фенспирида.
Программа проведена как открытое наблюдение за течением ОБ в параллельно сформированных случайным образом группах, получавших различные схемы терапии. Использована блоковая рандомизация с применением генератора случайных чисел.
Материал и методы
Исследование выполнено с участием 54 пациентов: 26 человек составили группу Ренгалина и 28 – группу фенспирида. Средний возраст пациентов – 37,7±10,9 года. В исследовании включались пациенты обоего пола в возрасте ≥18 лет с ОБ (код J20 по МКБ-10), развившимся на фоне ОРИ, начавшейся не более чем за 7 сут до включения пациента в программу, при наличии подписанной пациентом формы информированного согласия. Исследование проведено в период с 10 марта по 23 июня 2015 г.
Критериями невключения, помимо возраста <18 лет, стали: обострение или декомпенсация хронических заболеваний, влияющих на течение ОБ (включая онкологические заболевания), бронхиальная астма, подозрение на пневмонию, муковисцидоз, первичная цилиарная дискинезия, пороки развития бронхолегочной системы, острая дыхательная недостаточность, заболевания центральной нервной системы, аллергия/непереносимость любого из компонентов лекарственных препаратов, используемых в лечении, а также употребление наркотиков, алкоголизм, психические заболевания; участие в клинических исследованиях в течение 1 мес. перед включением в данную программу.
Одним из критериев исключения был прием препаратов, способных повлиять на развитие ОБ, в течение 15 сут до включения в наблюдение: антигистаминных, спазмолитических, бронхолитических, противовоспалительных, противокашлевых средств, муколитиков, мукорегуляторов, мукокинетиков, секретолитиков, отхаркивающих; препаратов, в описании которых указано раздражающее или подавляющее влияние на кашлевой центр в ЦНС, в т. ч. в качестве побочного эффекта; препаратов, вызывающих или подавляющих рвотный рефлекс; ингибиторов ангиотензин-превращающего фермента, β-блокаторов. Не допускалось использование препаратов, при применении которых у пациента ранее отмечались аллергические реакции.
План наблюдения предусматривал проведение 3 визитов. Визит 1 – день лечения 0 – осуществлялся не позднее 7 сут от момента возникновения первых симптомов ОРИ: проводились информирование пациента и (в случае его согласия) распределение в группу, выдача препарата и инструктаж относительно правильности его приема, клинический осмотр и фиксация результатов в индивидуальной регистрационной карте (ИРК).
На визите 2 – день лечения 4 (±1) – проводились клинический осмотр, фиксация результатов в ИРК и оценка безопасности проводимой терапии.
Визит 3 – день лечения/наблюдения 7 (±1) – также предусматривал клинический осмотр и фиксацию результатов в ИРК, оценку безопасности проводимой терапии. Дополнительно на визите 3 проводились оценка приверженности лечению, заполнение врачом опросника CGI-ЕI («Общее клиническое впечатление об эффективности и улучшении»).
Как в основной группе (Ренгалин), так и в группе сравнения (фенспирид) продолжительность терапии составила 7 сут. Использованы таблетированные формы и стандартные схемы приема данных препаратов согласно рекомендациям по применению в их инструкциях [9, 12]. Ренгалин применялся по следующей схеме: в первые 3-е сут по 2 таблетки на прием 3 р./сут, 4–7-е сут – по 1 таблетке 3 р./сут. Всего на курс – 30 таблеток. Фенспирид назначался по следующей схеме: в первые 3-е сут по 1 таблетке (80 мг) 3 р./сут, 4–7-е сут – по 1 таблетке 2 р./сут. Всего на курс – 17 таблеток.
В течение всего наблюдения пациенты обеих групп получали терапию ОБ в соответствии с принятыми стандартами лечения (по показаниям − жаропонижающие, деконгестанты и другие необходимые препараты, за исключением запрещенных к применению в течение данного наблюдения). Также по показаниям разрешалось назначение антибактериальных препаратов с отражением данного факта в ИРК.
В общей сложности пациент наблюдался до 8 сут (скрининг и назначение препарата – 1-е сут, период лечения – 7 сут, последний визит – на 7-е сут от начала лечения.
В качестве первичного критерия оценки была выбрана доля пациентов, у которых клинические проявления бронхита купировались на момент завершения наблюдения. Оценка данного критерия проводилась по достижении значения суммарного клинического индекса (СКИ) диапазона 0–2 балла. СКИ представляет собой интегральный показатель, рассчитываемый с использованием суммарного балла интоксикации (СБИ) и суммарного балла катаральных симптомов (СБКС).
В свою очередь СБИ рассчитывался как сумма балльной оценки 5 показателей по шкале от 0 до 3 баллов в зависимости от выраженности симптомов: утренней и вечерней температуры тела, слабости, головной боли, боли в мышцах и суставах. Значения СБИ колебались от 0 (полное отсутствие симптомов интоксикации) до 15 баллов (все симптомы интоксикации выражены максимально).
СБКС определялся как сумма балльной оценки 9 показателей по шкале от 0 до 3 баллов в зависимости от выраженности таких симптомов, как: заложенность носа, слизисто-серозное, слизисто-гнойное отделяемое из носовых ходов, осиплость голоса, боль в горле, ранжированный суммарный кашлевой индекс, конъюнктивит, жесткое дыхание, сухие хрипы, влажные хрипы. СБКС находился в границах от 0 (полное отсутствие катаральных симптомов) до 30 баллов (все катаральные симптомы выражены максимально).
Дополнительными критериями стали сроки купирования дневного и ночного кашля, средний показатель суммарного кашлевого индекса за время наблюдения (от визита 1 к визиту 3), а также средние баллы шкалы CGI-EI, оценки эффективности и приверженности проводимой терапии.
Кашлевой индекс – условное понятие, отражающее субъективную оценку выраженности кашля пациентом и оцениваемое в баллах по шкале от 0 до 5 как для дневного, так и для ночного кашля. Балл 0 соответствовал отсутствию как дневного, так и ночного кашля, оценка 5 баллов соответствовала постоянному изнуряющему кашлю. Для дневного кашля балл 1 соответствовал кратковременному, однократному кашлю, для ночного – наличию кашля при засыпании или пробуждении. Балл 2 – кратковременный кашель, 2–3 раза днем и однократное пробуждение из-за кашля ночью. Оценка 3 балла соответствовала частому, но не влияющему на обычную активность кашлю днем и частому пробуждению из-за кашля ночью. И, наконец, в 4 балла оценивался частый, влияющий на повседневную активность кашель днем и частый кашель почти всю ночь. Проводился расчет суммарной оценки этих показателей – средний показатель суммарного кашлевого индекса в группе, соответственно, со значением от 0 до 10 баллов.
Для анализа и оценки полученных данных применялись стандартные методы статистики.
Результаты и их обсуждение
Исходно сформированные группы не имели статистически значимых демографических различий (p~0,6). Группы были однородными по выраженности клинической симптоматики – они имели исходно сопоставимые утреннюю и вечернюю температуру, выраженность интоксикации и катаральных явлений, включая кашель, при их балльной оценке (р>0,1). Не различались они и по срокам начала терапии (в среднем она была начата в обеих группах на 3,13±1,47 дня от начала ОРИ), и по ее продолжительности (в среднем 6,5±0,86 дня) (p>0,4).
При оценке эффективности терапии в соответствии с выбранным первичным критерием Ренгалин хорошо себя зарекомендовал с клинической точки зрения, продемонстрировав более устойчивую тенденцию к полному регрессу клинической симптоматики практически у половины пациентов, несмотря на некоторые исходные различия в пользу группы сравнения (статистически не значимые). Так, на визите 3 доля выздоровевших пациентов (СКИ ≤2 баллов) в группе Ренгалина составила 42%, тогда как в группе фенспирида таких пациентов было всего 28,6% (p=0,4).
Оценка динамики аускультативных данных (наличие жесткого дыхания, хрипов) на фоне исходно сопоставимых результатов физикального обследования пациентов в обеих группах продемонстрировала значимое преимущество Ренгалина (рис. 1). Начиная уже со визита 2 патологическая аускультативная картина, характерная для ОБ, осталась лишь у 50% пациентов группы Ренгалина, тогда как в группе фенспирида таких пациентов было 86%. К визиту 3 динамика стала еще более убедительной – жесткое дыхание сохранялось лишь у 15% пациентов группы Ренгалина против 61% пациентов группы фенспирида (р<0,01).

Полученные данные свидетельствуют о наличии у Ренгалина комбинированного действия, не зависящего от фазы ОБ и позволяющего применять Ренгалин как при сухом, так и при влажном кашле без риска осложнений и необходимости замены препарата по ходу заболевания.
Анализ результатов, полученных при использовании дополнительных критериев исследования, также продемонстрировал клинические преимущества применения Ренгалина при ОБ. При оценке продолжительности и выраженности дневного кашля на фоне приема Ренгалина и фенспирида были выявлены статистически значимые различия между группами (p<0,001). В табл.1 представлена динамика выраженности дневного кашля в группах. Доля пациентов, полностью избавившихся от каких-либо проявлений дневного кашля, в группе Ренгалина составила 27% против 4% в группе сравнения (p=0,02). При проведении частотного анализа на визите 3 также выявлялось преимущество Ренгалина: доля пациентов с существенным улучшением (выраженность дневного кашля – 1–2 балла) в 1-й группе составила 69%, в то время как во 2-й группе – только 36% (p=0,01). Пациенты, имевшие выраженный кашель, составили в группе Ренгалина 4% (1 пациент с дневным кашлем в 3 балла), а в группе фенспирида – 61%, из которых 18% имели выраженность кашля >3 баллов (p=0,0001). В общей сложности, доля пациентов, выздоровевших полностью или имевших незначительные остаточные проявления кашля (≤2 баллов), составила 96% в группе Ренгалина против 39% пациентов в группе фенспирида (рис. 2).
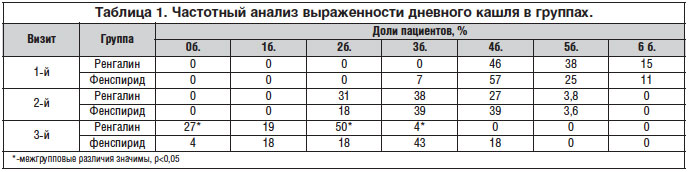
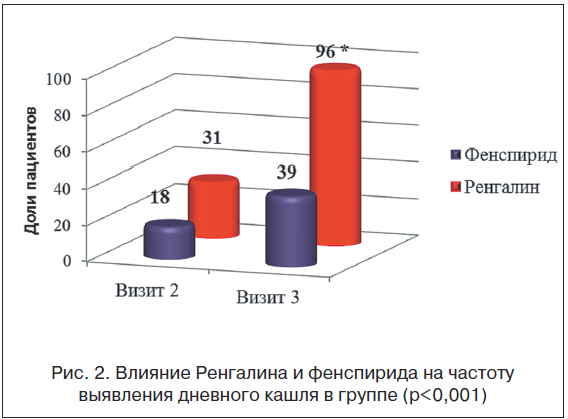
Таким образом, клиническая эффективность Ренгалина в отношении купирования дневного кашля через 7 сут терапии более чем в 2,5 раза превышала таковую фенспирида.
Выявлена отчетливая тенденция к более быстрому уменьшению выраженности ночного кашля под действием Ренгалина (см. табл. 2). К визиту 2 доля пациентов без ночного кашля в группе Ренгалина увеличилась с 0 до 15%, в то время в группе фенспирида этот показатель изначально составил 7% и к визиту 2 достиг 14%.

К визиту 3 у всех пациентов 1-й группы отмечалось купирование ночного кашля (оценка 0–1 балл), более 40% больных, получавших Ренгалин, полностью избавились от ночного кашля (0 баллов), а 23% пациентов – от любых проявлений кашля (и дневного, и ночного). В группе фенспирида к визиту 3 преобладали пациенты, у которых ночной кашель оценивался в 2 балла (однократное пробуждение каждую ночь), – 54%. У 25% пациентов не было ночного кашля, 21% пациентов кашляли при засыпании (1 балл), и только 1 пациент (4%) полностью перестал кашлять и днем, и ночью.
Средняя продолжительность ночного кашля в группе Ренгалина составила 1,72±0,13 дня, а в группе фенспирида – 1,91±0,14 дня (p>0,2). Вместе с тем при сопоставимой продолжительности ночного кашля Ренгалин отличается более существенным влиянием на его выраженность в группе, что значимо для обеспечения полноценного сна пациентов с ОБ.
При статистической однородности сравниваемых групп средние значения показателей дневного и ночного кашля, а также СКИ на визите 1 свидетельствовали о большей выраженности патологического процесса в группе Ренгалина. Однако уже к визиту 2 выявлено статистически значимое преобладание терапевтических эффектов Ренгалина, а к визиту 3 средние значения СКИ в сравниваемых группах различались более чем в 2 раза (рис. 3). Так, среднее значение СКИ в группе Ренгалина к визиту 2 снизилось в 1,7 раза по сравнению с исходным значением, а к визиту 3 отличалось в 2,2 раза от такового при визите 2. Во 2-й группе уменьшение данного показателя от визита к визиту происходило более медленными темпами и без усиления эффекта в процессе лечения (коэффициент снижения каждый раз был равен 1,3). Различия в выраженности терапевтического действия статистически значимы на протяжении всего лечения (p<0,001). Таким образом, терапевтическое действие Ренгалина проявляется более полно, начинается в более ранние сроки и усиливается в процессе лечения.

Поскольку суммарный кашлевой индекс позволяет оценить динамику дневного и ночного кашля на фоне проводимой терапии, полученные данные свидетельствуют о наличии у Ренгалина значительного терапевтического потенциала при ОБ. Применение Ренгалина способствует уменьшению выраженности кашля на любом этапе инфекционно-воспалительного процесса при ОБ благодаря влиянию на рефлекторные и воспалительные механизмы кашля.
С большой долей вероятности можно предположить, что найденные различия в терапевтической эффективности при кашле на фоне ОБ связаны с отсутствием у фенспирида прямого противокашлевого действия и его опосредованным влиянием на кашель через противовоспалительное и антибронхоконстрикторное действие. Тогда как Ренгалин оказывает регулирующее влияние на брадикининовые, гистаминовые и опиатные рецепторы, которые непосредственно вовлечены в центральные и периферические звенья формирования кашля, что позволяет ему помимо эффекта, аналогичного эффекту фенспирида, оказывать противокашлевое действие и более выраженное клиническое влияние на кашель при ОБ.
Соответственно динамике симптомов достоверно отличался в группах индекс общего клинического впечатления по шкале CGI-ЕI, составив в группе Ренгалина 3,58±0,11 балла при 1,41±0,15 балла в группе пациентов, принимавших фенспирид (рис. 4).

Полученные результаты свидетельствуют об эффективности Ренгалина в решении разных терапевтических задач при лечении пациентов как с сухим, так и с влажным кашлем при ОБ, что подтверждает описанное ранее другими исследователями анти- и протуссивное («оптимизирующее» кашель) действие Ренгалина [9].
Таким образом, при ОБ с точки зрения динамики клинических симптомов комбинация противокашлевого, противовоспалительного и бронхолитического действия Ренгалина представляется существенно более выигрышной по сравнению с противовоспалительным и антибронхоконстрикторным действием фенспирида.
Преимущества Ренгалина подтверждает высокая оценка эффективности и переносимости сравниваемых препаратов (рис. 5).
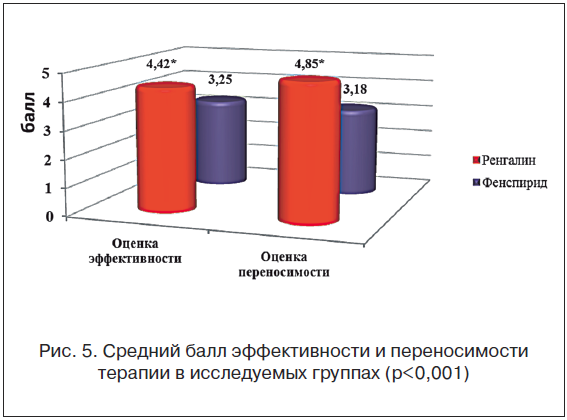
При оценке безопасности в ходе данного исследования Ренгалин продемонстрировал практически полное отсутствие НЭ на фоне терапии (у 1 пациента отмечалось временное снижение аппетита, не потребовавшее отмены препарата). В группе фенспирида был зарегистрирован ряд НЭ, соответствующих указанным в официальной инструкции к препарату [11]: тахикардия, ощущение сердцебиения, тошнота, головокружение. Несмотря на то, что в инструкции указаны НЭ со стороны органов пищеварении как наиболее частые побочные явления, в нашем исследовании они занимали второе место по частоте и проявились у 18% пациентов. Значительно чаще на фоне приема фенспирида отмечалась тахикардия – у 36% пациентов. Стоит заметить, что и в других исследованиях по изучению эффективности и переносимости фенспирида при ОБ отмечено достаточно большое количество НЭ, в т. ч. послуживших поводом к отказу от терапии данным препаратом [12].
При анализе особенностей применения фармакологических групп препаратов для лечения ОРВИ у пациентов было показано, что по количеству препаратов не имелось различий (2,2±0,2 и 2,3±0,2 для 1-й и 2-й групп соответственно). При этом в группе Ренгалина потребность в назначении жаропонижающих препаратов возникла у 73% пациентов против 86% в группе фенспирида, продолжительность их применения в группе Ренгалина была меньше (3,2±0,2 и 3,9±0,2 дня соответственно, p=0,004). Это подтверждалось данными частотного анализа: 79% пациентов из группы Ренгалина нуждались в применении жаропонижающих не дольше 3 сут, в то время как в группе фенспирида 63% пациентов были вынуждены применять жаропонижающие 4 сут и дольше (p=0,013). Применение деконгестантов также различалось по продолжительности: в группе Ренгалина местные сосудосуживающие препараты применялись в среднем 6,5±0,4 дня, а в группе фенспирида – 7,8±0,4 дня (p=0,02). В группе Ренгалина 25% пациентов использовали деконгестанты не более 5 дней, при этом в группе фенспирида все пациенты вынуждены были применять данные препараты дольше 5 дней, причем 64,7% применяли их дольше 1 нед. (против 22% в группе Ренгалина, p=0,02). Очевидно, такой эффект может быть объяснен наличием у Ренгалина противоотечного действия. Эти данные важны с точки зрения минимизации лекарственной нагрузки на организм пациента и уменьшения стоимости терапии.
Высокая терапевтическая эффективность и отсутствие НЭ при приеме Ренгалина повлияли и на формирование приверженности пациентов терапии, оцениваемой по 5-балльной шкале. Применение Ренгалина способствовало достоверно более высокой приверженности пациентов терапии – 4,62±0,12 балла против 3,25±0,09 балла в группе фенспирида (р<0,05).
Таким образом, полученные ранее другими исследователями клинические данные об эффективности и безопасности использования Ренгалина при кашле на фоне ОРИ нашли свое подтверждение и в нашем исследовании [9].
Выводы
Проведенное исследование продемонстрировало, что в целом применение и Ренгалина, и фенспирида способствует достижению целей терапии. При этом для лечения ОБ более предпочтительна комбинация терапевтических свойств Ренгалина. В первую очередь это связано с оптимальным сочетанием противокашлевого, противовоспалительного и бронхолитического действия Ренгалина, что позволяет решать разные терапевтические задачи при лечении пациентов с кашлем, меняющим характер с непродуктивного на продуктивный и на остаточный в течение всего периода заболевания.
Помимо высокой эффективности в ходе данного исследования установлено, что терапия ОБ Ренгалином имеет ряд существенных клинических преимуществ:
1. Ренгалин статистически значимо – более чем в 2,5 раза по сравнению с фенспиридом способствует уменьшению выраженности дневного кашля.
2. При сопоставимом с фенспиридом действии на продолжительность ночного кашля Ренгалин отличается более существенным влиянием на его выраженность, что значимо для обеспечения полноценного сна пациентов с ОБ.
3. Ренгалин более чем в 2 раза уменьшает кашлевой индекс по сравнению с таковым фенспирида, что свидетельствует о наличии у Ренгалина значительного терапевтического потенциала при ОБ.
4. Ренгалин обладает высоким индексом по шкале общего клинического впечатления, более чем в 3 раза превосходящим таковой фенспирида.
5. Ренгалин имеет высокий профиль безопасности – побочные эффекты у препарата отсутствуют. Ренгалин хорошо переносится и сочетается с жаропонижающими, деконгестантами и другими симптоматическими средствами.
6. Ренгалин способствует формированию высокой приверженности пациентов терапии.
7. Благодаря комбинированному составу Ренгалина, обеспечивающему его комплексное действие, уменьшается потребность в жаропонижающих препаратах, что способствует минимизации лекарственной нагрузки на организм пациента и уменьшению стоимости лечения.
Полученные результаты позволяют рекомендовать Ренгалин к широкому применению в клинической практике для терапии кашля как симптома ОБ.












