–С–Њ–ї–µ–Ј–љ—М –С–µ—Е—З–µ—В–∞ (–С–С) – –Љ—Г–ї—М—В–Є—Б–Є—Б—В–µ–Љ–љ–Њ–µ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ, –≤ –Ї–ї–Є–љ–Є–Ї–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –і–Њ–Љ–Є–љ–Є—А—Г—О—В —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–µ –∞—Д—В—Л –њ–Њ–ї–Њ—Б—В–Є —А—В–∞, —П–Ј–≤—Л –≥–µ–љ–Є—В–∞–ї–Є–є, —Г–≤–µ–Є—В –Є —Г–Ј–ї–Њ–≤–∞—В–∞—П —Н—А–Є—В–µ–Љ–∞. –С–С –Њ—В–љ–Њ—Б—П—В –Ї –≤–∞—Б–Ї—Г–ї–Є—В–∞–Љ —Б –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ —Б–Њ—Б—Г–і–Њ–≤ —А–∞–Ј–ї–Є—З–љ—Л—Е —А–∞–Ј–Љ–µ—А–Њ–≤ –Є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–є [23].
–†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–∞ –±–Њ–ї–µ–Ј–љ—М –њ–Њ–≤—Б–µ–Љ–µ—Б—В–љ–Њ, –љ–Њ –µ—Б—В—М —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–µ —А–∞–Ј–ї–Є—З–Є—П –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–µ –±–Њ–ї–µ–Ј–љ–Є –Љ–µ–ґ–і—Г —Н—В–љ–Є—З–µ—Б–Ї–Є–Љ–Є –≥—А—Г–њ–њ–∞–Љ–Є, –њ—А–Њ–ґ–Є–≤–∞—О—Й–Є–Љ–Є –≤ —А–∞–Ј–љ—Л—Е –≥–µ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є—Е —А–µ–≥–Є–Њ–љ–∞—Е. –І–∞—Й–µ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –С–С –≤ —Б—В—А–∞–љ–∞—Е –і—А–µ–≤–љ–µ–≥–Њ –®–µ–ї–Ї–Њ–≤–Њ–≥–Њ –њ—Г—В–Є (–Њ—В –ѓ–њ–Њ–љ–Є–Є –і–Њ –°—А–µ–і–Є–Ј–µ–Љ–љ–Њ–Љ–Њ—А—Б–Ї–Њ–≥–Њ –±–∞—Б—Б–µ–є–љ–∞). –Я—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В—Б—П, —З—В–Њ –њ–Њ–Ї–∞ –µ—Й–µ –љ–µ–Є–Ј–≤–µ—Б—В–љ—Л–є –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–є —Д–∞–Ї—В–Њ—А –±—Л–ї —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ –њ—А–Є –њ–µ—А–µ–Љ–µ—Й–µ–љ–Є–Є –і—А–µ–≤–љ–Є—Е –Ї–Њ—З–µ–≤—Л—Е –њ–ї–µ–Љ–µ–љ [3]. –Х—Б–ї–Є –≤ –Њ–і–љ–Є—Е —Б—В—А–∞–љ–∞—Е —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –С–С –Њ—З–µ–љ—М –≤—Л—Б–Њ–Ї–∞—П (–≤ –Ґ—Г—А—Ж–Є–Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В –Њ—В 80/100000, –∞ –≤ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –і–µ—А–µ–≤–љ—П—Е –Њ–Ї–Њ–ї–Њ –°—В–∞–Љ–±—Г–ї–∞ –і–Њ 370/100000 [27]), —В–Њ –≤ –і—А—Г–≥–Є—Е – –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –і–Њ–≤–Њ–ї—М–љ–Њ —А–µ–і–Ї–Њ – —В–∞–Ї, –≤ –°–®–Р —Б–Њ—Б—В–∞–≤–ї—П–µ—В 1/300000 [22].
–С–Њ–ї–µ—О—В –Ї–∞–Ї –Љ—Г–ґ—З–Є–љ—Л, —В–∞–Ї –Є –ґ–µ–љ—Й–Є–љ—Л. –Т —А–∞–Ј–љ—Л—Е –≥–µ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є—Е –Њ–±–ї–∞—Б—В—П—Е –Љ–Є—А–∞ –Њ–њ–Є—Б–∞–љ–Њ –њ—А–µ–≤–∞–ї–Є—А–Њ–≤–∞–љ–Є–µ –±–Њ–ї–µ–Ј–љ–Є —Г –ї–Є—Ж —В–Њ–≥–Њ –Є–ї–Є –і—А—Г–≥–Њ–≥–Њ –њ–Њ–ї–∞. –Э–∞–њ—А–Є–Љ–µ—А, –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–∞—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –С–С –Є–Љ–µ–µ—В –Љ–µ—Б—В–Њ —Г –≤–Ј—А–Њ—Б–ї—Л—Е –ґ–µ–љ—Й–Є–љ –≤ –Ъ–Њ—А–µ–µ [5], –Ш–Ј—А–∞–Є–ї–µ [18], –°–Є–љ–≥–∞–њ—Г—А–µ [25], –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –С–С —Г –Љ—Г–ґ—З–Є–љ —З–∞—Й–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П –≤ –Т–µ—Б—В––Ш–љ–і–Є–Є [20], –Ш—Б–њ–∞–љ–Є–Є [9], –ѓ–њ–Њ–љ–Є–Є [21], –Ш–Њ—А–і–∞–љ–Є–Є [1], –Ш—А–∞–љ–µ –Є –Ґ—Г—А—Ж–Є–Є [11,14]. –Т–ї–Є—П–љ–Є–µ –њ–Њ–ї–∞ –љ–∞ —В–µ—З–µ–љ–Є–µ –Є –њ—А–Њ–≥–љ–Њ–Ј –±–Њ–ї–µ–Ј–љ–Є —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Њ–є –Є–Ј –∞–Ї—В—Г–∞–ї—М–љ—Л—Е –њ—А–Њ–±–ї–µ–Љ –≤ –Є–Ј—Г—З–µ–љ–Є–Є –С–С. –Т –љ–µ–і–∞–≤–љ–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –Љ—Г–ґ—Б–Ї–Њ–є –њ–Њ–ї –Є –љ–∞—З–∞–ї–Њ –±–Њ–ї–µ–Ј–љ–Є –≤ —А–∞–љ–љ–µ–Љ –≤–Њ–Ј—А–∞—Б—В–µ –∞—Б—Б–Њ—Ж–Є—А—Г—О—В—Б—П —Б –±–Њ–ї–µ–µ —В—П–ґ–µ–ї—Л–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є –С–С, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е –њ–Њ—А–∞–ґ–µ–љ–Є–µ —Б–Њ—Б—Г–і–Њ–≤ (—В—А–Њ–Љ–±–Њ–Ј—Л –Є –і—А.), –≥–ї–∞–Ј, –ґ–µ–ї—Г–і–Њ—З–љ–Њ––Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л [8,7,19].
–Я–Є–Ї –љ–∞—З–∞–ї–∞ –±–Њ–ї–µ–Ј–љ–Є –њ—А–Є—Е–Њ–і–Є—В—Б—П –љ–∞ —В—А–µ—В—М–µ –і–µ—Б—П—В–Є–ї–µ—В–Є–µ –ґ–Є–Ј–љ–Є [30], —Е–Њ—В—П –≤–Њ–Ј—А–∞—Б—В, –Ї–Њ–≥–і–∞ –Њ–Ї–Њ–љ—З–∞—В–µ–ї—М–љ–Њ –≤–µ—А–Є—Д–Є—Ж–Є—А—Г–µ—В—Б—П –і–Є–∞–≥–љ–Њ–Ј – —З–∞—Й–µ – –љ–∞ —З–µ—В–≤–µ—А—В–Њ–Љ –і–µ—Б—П—В–Є–ї–µ—В–Є–Є –ґ–Є–Ј–љ–Є [6].
–£ –і–µ—В–µ–є –С–С –≤—Б—В—А–µ—З–∞–µ—В—Б—П —А–µ–і–Ї–Њ, –і–∞–ґ–µ –≤ —Б—В—А–∞–љ–∞—Е —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є.
–≠–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ–Њ –Ѓ–С–С –Ї—А–∞–є–љ–µ –Љ–∞–ї–Њ. –Т —А–∞–±–Њ—В–µ Albuquerque P. –Є —Б–Њ–∞–≤—В. [2] —Г–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –С–С —Г –і–µ—В–µ–є —Б–Њ—Б—В–∞–≤–ї—П–µ—В 1:20000. –С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –і–∞–љ–љ—Л—Е –Њ—Б–љ–Њ–≤–∞–љ–Њ –љ–∞ —А–µ—В—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–Љ –∞–љ–∞–ї–Є–Ј–µ. –°—А–µ–і–Є –≤—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –С–С (–њ–Њ–ї–љ–Њ—Б—В—М—О –Њ—В–≤–µ—З–∞—О—Й–Є—Е –Ї—А–Є—В–µ—А–Є—П–Љ –Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є –≥—А—Г–њ–њ—Л –њ–Њ –Є–Ј—Г—З–µ–љ–Є—О –С–С [12]) –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ 2–3% —Б–Њ—Б—В–∞–≤–ї—П—О—В –±–Њ–ї—М–љ—Л–µ –≤ –≤–Њ–Ј—А–∞—Б—В–µ –і–Њ 16 –ї–µ—В. –Ю–і–љ–∞–Ї–Њ –љ–∞–і–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —Г –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–≥–Њ —З–Є—Б–ї–∞ –≤–Ј—А–Њ—Б–ї—Л—Е –±–Њ–ї—М–љ—Л—Е –њ–µ—А–≤—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–Њ—П–≤–ї—П—О—В—Б—П –≤ –і–µ—В—Б—В–≤–µ, –љ–Њ –ї–Є—И—М —Б–њ—Г—Б—В—П –≥–Њ–і—Л —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ–Њ–ї–љ—Л–є —В–Є–њ –±–Њ–ї–µ–Ј–љ–Є. –≠—В–Њ –Љ–Њ–ґ–µ—В –Є–Љ–µ—В—М –Ј–љ–∞—З–µ–љ–Є–µ –і–ї—П –њ—А–Њ–≥–љ–Њ–Ј–∞ –±–Њ–ї–µ–Ј–љ–Є, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –µ—Б—В—М —Б–Њ–Њ–±—Й–µ–љ–Є—П, —З—В–Њ –≤–Ј—А–Њ—Б–ї—Л–µ –±–Њ–ї—М–љ—Л–µ, —Г –Ї–Њ—В–Њ—А—Л—Е –њ–µ—А–≤—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–Њ—П–≤–Є–ї–Є—Б—М –≤ –Љ–Њ–ї–Њ–і–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ, –Є–Љ–µ—О—В —Е—Г–і—И–Є–є –њ—А–Њ–≥–љ–Њ–Ј, —З–µ–Љ –њ–∞—Ж–Є–µ–љ—В—Л —Б –љ–∞—З–∞–ї–Њ–Љ –±–Њ–ї–µ–Ј–љ–Є –њ–Њ—Б–ї–µ 40 –ї–µ—В [29].
–£ –і–µ—В–µ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –±–Њ–ї–µ–Ј–љ–Є —Д–Њ—А–Љ–Є—А—Г–µ—В—Б—П –Љ–µ–ґ–і—Г 7 –Є 13 –≥–Њ–і–∞–Љ–Є [4,17,10]. –Х—Б—В—М –µ–і–Є–љ–Є—З–љ—Л–µ —Б–Њ–Њ–±—Й–µ–љ–Є—П –Њ –љ–∞—З–∞–ї–µ –С–С —Г –і–µ—В–µ–є 2 –ї–µ—В [13]. –С–С —Г –і–µ—В–µ–є —Б –±–Њ–ї—М—И–µ–є –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М—О, —З–µ–Љ —Г –≤–Ј—А–Њ—Б–ї—Л—Е, –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–Њ–њ—А—П–ґ–µ–љ–∞ —Б —Б–µ–Љ–µ–є–љ—Л–Љ –∞–љ–∞–Љ–љ–µ–Ј–Њ–Љ [26, 15].
–¶–µ–ї—М: –°–Њ–њ–Њ—Б—В–∞–≤–Є—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Б–њ–µ–Ї—В—А –С–С —Г –±–Њ–ї—М–љ—Л—Е —Б –і–µ–±—О—В–Њ–Љ –±–Њ–ї–µ–Ј–љ–Є –≤ –і–µ—В—Б–Ї–Њ–Љ –Є –≤–Ј—А–Њ—Б–ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ.
–Ь–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і—Л: 151 –њ–∞—Ж–Є–µ–љ—В —Б –±–Њ–ї–µ–Ј–љ—М—О –С–µ—Е—З–µ—В–∞ (—Б–Њ–≥–ї–∞—Б–љ–Њ –Ї—А–Є—В–µ—А–Є—П–Љ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є –У—А—Г–њ–њ—Л –њ–Њ –Є–Ј—Г—З–µ–љ–Є—О –±–Њ–ї–µ–Ј–љ–Є –С–µ—Е—З–µ—В–∞), –љ–∞–±–ї—О–і–∞—О—Й–Є—Е—Б—П –≤ –Ш–љ—Б—В–Є—В—Г—В–µ —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є–Є, –±—Л–ї–Є —А–∞–Ј–і–µ–ї–µ–љ—Л –љ–∞ –і–≤–µ –≥—А—Г–њ–њ—Л: I – —О–≤–µ–љ–Є–ї—М–љ–∞—П, —Б –љ–∞—З–∞–ї–Њ–Љ –±–Њ–ї–µ–Ј–љ–Є –≤ –≤–Њ–Ј—А–∞—Б—В–µ <16 –ї–µ—В – 58 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (38,4%), –Є II – –≤–Ј—А–Њ—Б–ї–∞—П, —Б –љ–∞—З–∞–ї–Њ–Љ –±–Њ–ї–µ–Ј–љ–Є >16 –ї–µ—В – 93 –њ–∞—Ж–Є–µ–љ—В–∞ (61,6%).
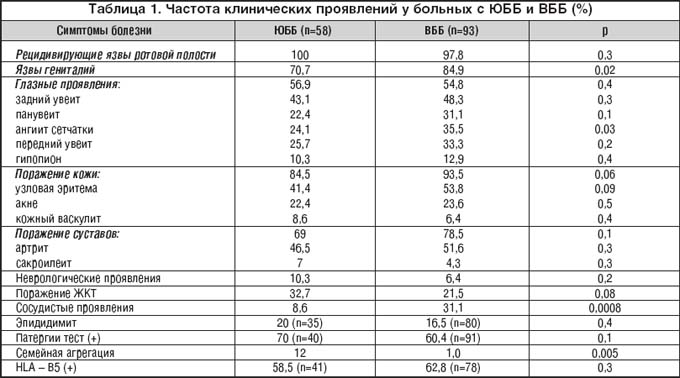
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є –Њ–±—Б—Г–ґ–і–µ–љ–Є–µ
–Т –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е –њ—А–µ–Њ–±–ї–∞–і–∞–ї–Є –Љ—Г–ґ—З–Є–љ—Л: 60,3% –≤ —О–≤–µ–љ–Є–ї—М–љ–Њ–є –≥—А—Г–њ–њ–µ (–Ѓ–С–С) –Є 86% —Г –≤–Ј—А–Њ—Б–ї—Л—Е (–Т–С–С). –°—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В –њ—А–Є –њ–µ—А–≤—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–∞—Е –±–Њ–ї–µ–Ј–љ–Є –±—Л–ї 9,4±4,7 –≥–Њ–і–∞ –≤ –≥—А—Г–њ–њ–µ –Ѓ–С–С –Є 26±6,5 –ї–µ—В –≤ –≥—А—Г–њ–њ–µ –Т–С–С, —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В –њ—А–Є –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–µ –і–Є–∞–≥–љ–Њ–Ј–∞ – 14,6±11,4 –ї–µ—В –Є 31±7,6 –ї–µ—В —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ. –У—А—Г–њ–њ–∞ –Ѓ–С–С –Є–Љ–µ–ї–∞ –±–Њ–ї—М—И—Г—О –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –±–Њ–ї–µ–Ј–љ–Є –і–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞ (12,5±11,4 –ї–µ—В), —З–µ–Љ –≥—А—Г–њ–њ–∞ –Т–С–С (4±5,6 –ї–µ—В). –Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —В–∞–±–ї–Є—Ж—Л 1, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Б–њ–µ–Ї—В—А –Ѓ–С–С –љ–∞–њ–Њ–Љ–Є–љ–∞–ї —В–∞–Ї–Њ–≤–Њ–є —Г –Т–С–С; –Њ–і–љ–∞–Ї–Њ —З–∞—Б—В–Њ—В–∞ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –±—Л–ї–∞ –Њ—В–ї–Є—З–љ–Њ–є –≤ —Б—А–∞–≤–љ–Є–≤–∞–µ–Љ—Л—Е –≥—А—Г–њ–њ–∞—Е. –С–Њ–ї—М–љ—Л–µ —Б –Ѓ–С–С –Є–Љ–µ–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї—М—И–µ (p<0,05) —Б–ї—Г—З–∞–µ–≤ —Б–µ–Љ–µ–є–љ–Њ–є –∞–≥—А–µ–≥–∞—Ж–Є–Є (12% –њ—А–Њ—В–Є–≤ 1%; p=0,005) –Є –љ–Є–ґ–µ –±—Л–ї–∞ —З–∞—Б—В–Њ—В–∞ (p<0,1) –њ–Њ—А–∞–ґ–µ–љ–Є—П –Ї–Њ–ґ–Є (84,5% –њ—А–Њ—В–Є–≤ 93,5%; p=0,06), —Г–Ј–ї–Њ–≤–∞—В–Њ–є —Н—А–Є—В–µ–Љ—Л (41,4% –њ—А–Њ—В–Є–≤ 53,8%; p=0,09). –Я—А–Њ—Ж–µ–љ—В –±–Њ–ї—М–љ—Л—Е —Б –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –Ц–Ъ–Ґ –њ—А–Є –Ѓ–С–С –±—Л–ї –≤—Л—И–µ (32,7% –њ—А–Њ—В–Є–≤ 21,5%; p=0,08).
–°–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –≥—А—Г–њ–њ–∞ —Б –Ѓ–С–С –Є–Љ–µ–ї–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —З–∞—Й–µ –њ–Њ–≤—В–Њ—А–љ—Л–µ —Б–ї—Г—З–∞–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ —Б–µ–Љ—М—П—Е, –њ—А–Є –±–Њ–ї–µ–µ —А–µ–і–Ї–Њ–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–Є –Ї–Њ–ґ–Є –Є —Г–Ј–ї–Њ–≤–∞—В–Њ–є —Н—А–Є—В–µ–Љ—Л. –£ –±–Њ–ї—М–љ—Л—Е —Б –Т–С–С –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —З–∞—Й–µ –±—Л–ї–Є —П–Ј–≤—Л –≥–µ–љ–Є—В–∞–ї–Є–є, –∞–љ–≥–Є–Є—В —Б–µ—В—З–∞—В–Ї–Є –Є —Б–Њ—Б—Г–і–Є—Б—В—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П. –Э–∞—И–Є —А–µ–Ј—Г–ї—М—В–∞—В—Л –љ–µ –њ–Њ–Ї–∞–Ј–∞–ї–Є –±–Њ–ї–µ–µ —В—П–ґ–µ–ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –±–Њ–ї–µ–Ј–љ–Є —Г –±–Њ–ї—М–љ—Л—Е –Ѓ–С–С –Ј–∞ –Є—Б–Ї–ї—О—З–µ–љ–Є–µ–Љ –±–Њ–ї–µ–µ —З–∞—Б—В—Л—Е –Ц–Ъ–Ґ –њ—А–Њ—П–≤–ї–µ–љ–Є–є, –Њ—В–љ–Њ—Б—П—Й–Є—Е—Б—П –Ї —Б–µ—А—М–µ–Ј–љ—Л–Љ —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ –±–Њ–ї–µ–Ј–љ–Є.
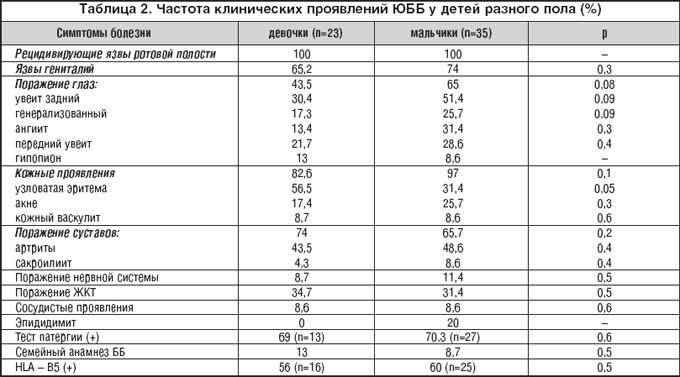
–°–ї–µ–і—Г—О—Й–µ–є –Ј–∞–і–∞—З–µ–є –±—Л–ї–Њ —Б–Њ–њ–Њ—Б—В–∞–≤–ї–µ–љ–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ѓ–С–С –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –њ–Њ–ї–∞ –±–Њ–ї—М–љ—Л—Е.
–°—А–µ–і–Є –љ–∞—З–∞–ї—М–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Ѓ–С–С –њ—А–µ–Њ–±–ї–∞–і–∞–ї —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–є –∞—Д—В–Њ–Ј–љ—Л–є —Б—В–Њ–Љ–∞—В–Є—В 67,2%, –і–∞–ї–µ–µ –њ–Њ —Г–±—Л–≤–∞—О—Й–µ–є: –∞—А—В—А–∞–ї–≥–Є–Є 12%, —Г–≤–µ–Є—В 5,1%, –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Ц–Ъ–Ґ 5,1%, —П–Ј–≤—Л –≥–µ–љ–Є—В–∞–ї–Є–є 5,1%, —Г–Ј–ї–Њ–≤–∞—В–∞—П —Н—А–Є—В–µ–Љ–∞ 3,4%, –Є –њ–∞–њ—Г–ї–Њ–њ—Г—Б—В—Г–ї–µ–Ј–љ–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Ї–Њ–ґ–Є 3,4%.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Б–њ–µ–Ї—В—А, –Ї–∞–Ї —Б–ї–µ–і—Г–µ—В –Є–Ј —В–∞–±–ї–Є—Ж—Л 2, –Љ–µ–ґ–і—Г –±–Њ–ї—М–љ—Л–Љ–Є –Њ–±–Њ–µ–≥–Њ –њ–Њ–ї–∞ –±—Л–ї –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –±–ї–Є–Ј–Њ–Ї; –Њ–і–љ–∞–Ї–Њ —З–∞—Б—В–Њ—В–∞ –Њ—В–і–µ–ї—М–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є —А–∞–Ј–ї–Є—З–∞–ї–∞—Б—М. –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ—Г–ґ—Б–Ї–Њ–є –≥—А—Г–њ–њ—Л –љ–∞–±–ї—О–і–∞–ї–Є —З–∞—Й–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –≥–ї–∞–Ј (65% –њ—А–Њ—В–Є–≤ 43,5%; p=0,08), –≤–Ї–ї—О—З–∞—П —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–є —Г–≤–µ–Є—В (51,4% –њ—А–Њ—В–Є–≤ 30,4%; p=0,09), –∞–љ–≥–Є–Є—В —Б–µ—В—З–∞—В–Ї–Є (31,4% –њ—А–Њ—В–Є–≤ 13,4%; p=0,09) –Є —А–µ–ґ–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–ї–∞—Б—М —Г–Ј–ї–Њ–≤–∞—В–∞—П —Н—А–Є—В–µ–Љ–∞ (31,4% –њ—А–Њ—В–Є–≤ 56,5%; p=0,05).
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Г –Љ–∞–ї—М—З–Є–Ї–Њ–≤ –±—Л–ї –±–Њ–ї—М—И–Є–Љ –њ—А–Њ—Ж–µ–љ—В –±–Њ–ї—М–љ—Л—Е —Б –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –≥–ї–∞–Ј (—А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–є —Г–≤–µ–Є—В, –∞–љ–≥–Є–Є—В —Б–µ—В—З–∞—В–Ї–Є), —З—В–Њ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ—Л–Љ, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г —Е–Њ—А–Њ—И–Њ –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –і–ї—П –Љ—Г–ґ—З–Є–љ –Љ–Њ–ї–Њ–і–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ —Б –С–С —Н—В–∞ –њ—А–Њ–±–ї–µ–Љ–∞ —П–≤–ї—П–µ—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —Б–µ—А—М–µ–Ј–љ–Њ–є –≤ –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–Љ –Њ—В–љ–Њ—И–µ–љ–Є–Є.
–Я–Њ –Љ–љ–µ–љ–Є—О –Њ–і–љ–Є—Е –∞–≤—В–Њ—А–Њ–≤, –С–С —Г –і–µ—В–µ–є –≤ –≤–Њ–Ј—А–∞—Б—В–µ –і–Њ 16 –ї–µ—В –≤—Б—В—А–µ—З–∞–µ—В—Б—П —А–µ–і–Ї–Њ [4], —В–Њ–≥–і–∞ –Ї–∞–Ї –і—А—Г–≥–Є–µ [28] —Б—З–Є—В–∞—О—В, —З—В–Њ —О–≤–µ–љ–Є–ї—М–љ–∞—П —Д–Њ—А–Љ–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П – –љ–µ —А–µ–і–Ї–Њ—Б—В—М, –љ–∞–њ—А–Є–Љ–µ—А, –≤ –Ш–Ј—А–∞–Є–ї–µ, –Є —З–∞—Б—В–Њ –∞—Б—Б–Њ—Ж–Є–Є—А—Г–µ—В—Б—П —Б –њ–Њ–Ј–Є—В–Є–≤–љ–Њ—Б—В—М—О –њ–Њ HLA–B5.
–С–С —В—А—Г–і–љ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ—В—Б—П —Г –і–µ—В–µ–є –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –Њ—В—Б—Г—В—Б—В–≤–Є—П —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е –Є –њ–∞—В–Њ–≥–Љ–Њ–љ–Є—З–љ—Л—Е –і–ї—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ [4]. –Ф–Њ–ї–≥–Є–µ –≥–Њ–і—Л –С–С —Б—З–Є—В–∞–ї–∞—Б—М —Г—З–∞—Б—В—М—О –≤–Ј—А–Њ—Б–ї—Л—Е –Є —Б 1965 –њ–Њ 1990 –≥. —Б–Њ–Њ–±—Й–∞–ї–Њ—Б—М –ї–Є—И—М –Њ 35 —Б–ї—Г—З–∞—П—Е –Ѓ–С–С. –Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л —З–Є—Б–ї–Њ –љ–∞–±–ї—О–і–µ–љ–Є–є –Ѓ–С–С —Г–≤–µ–ї–Є—З–Є–ї–Њ—Б—М, —З—В–Њ, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, —Б–≤—П–Ј–∞–љ–Њ –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Є —Б –ї—Г—З—И–Є–Љ —А–∞—Б–њ–Њ–Ј–љ–∞–≤–∞–љ–Є–µ–Љ —Н—В–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [16].
–°–Њ–≥–ї–∞—Б–љ–Њ –љ–µ–Ї–Њ—В–Њ—А—Л–Љ –њ—Г–±–ї–Є–Ї–∞—Ж–Є—П–Љ, —З–∞—Б—В–Њ—В–∞ –С–С —Б–Њ—Б—В–∞–≤–ї—П–µ—В 1:20000 –і–µ—В–µ–є [2], –≤–Љ–µ—Б—В–µ —Б —В–µ–Љ —Д—А–∞–љ—Ж—Г–Ј—Б–Ї–Є–µ –∞–≤—В–Њ—А—Л –њ–Њ–і—З–µ—А–Ї–Є–≤–∞—О—В —Б–ї–Њ–ґ–љ–Њ—Б—В—М –њ—А–Њ–≤–µ–і–µ–љ–Є—П —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Г –і–µ—В–µ–є [16], –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –љ–µ—В —Д–Њ—А–Љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ–≥–ї–∞—Б–Є—П, —З—В–Њ –±—А–∞—В—М –Ј–∞ –Њ—Б–љ–Њ–≤—Г –љ–∞—З–∞–ї–∞ –±–Њ–ї–µ–Ј–љ–Є – –њ–µ—А–≤—Л–є —Б–Є–Љ–њ—В–Њ–Љ –Є–ї–Є –≤–Њ–Ј—А–∞—Б—В, –Ї–Њ–≥–і–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —Г–ґ–µ –њ–Њ–ї–љ–Њ—Б—В—М—О –Њ—В–≤–µ—З–∞–µ—В –Ї—А–Є—В–µ—А–Є—П–Љ –С–С. –Э–∞ —Б–∞–Љ–Њ–Љ –і–µ–ї–µ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б—В–∞—В–µ–є –њ—А–Є–≤–Њ–і—П—В—Б—П —Б–≤–µ–і–µ–љ–Є—П –Ѓ–С–С, –Њ—Б–љ–Њ–≤–∞–љ–љ—Л–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –љ–∞ —А–µ—В—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–Љ –∞–љ–∞–ї–Є–Ј–µ.
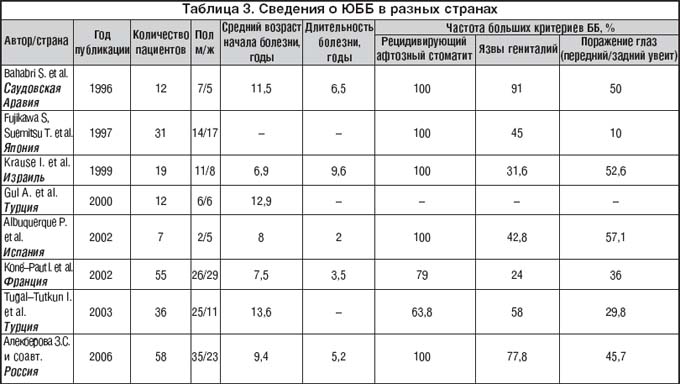
–Т —В–∞–±–ї–Є—Ж–µ 3 –Љ—Л –њ—А–Є–≤–Њ–і–Є–Љ –љ–µ–Ї–Њ—В–Њ—А—Л–µ —Б–≤–Њ–і–љ—Л–µ –і–∞–љ–љ—Л–µ, –≥–і–µ –њ—А–Њ—Б–ї–µ–ґ–µ–љ–Њ –љ–µ –Љ–µ–љ–µ–µ 7 –і–µ—В–µ–є —Б –Ѓ–С–С –≤ —А–∞–Ј–љ—Л—Е —Б—В—А–∞–љ–∞—Е. –Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —В–∞–±–ї–Є—Ж—Л, –Њ—Б–љ–Њ–≤–љ—Л–Љ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ –Љ–љ–Њ–≥–Є–µ –≥–Њ–і—Л –Њ—Б—В–∞–µ—В—Б—П —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–є –∞—Д—В–Њ–Ј–љ—Л–є —Б—В–Њ–Љ–∞—В–Є—В. –ѓ–Ј–≤—Л –≥–µ–љ–Є—В–∞–ї–Є–є –≤—Б—В—А–µ—З–∞—О—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–µ–ґ–µ –Є —З—В–Њ –Є–љ—В–µ—А–µ—Б–љ–Њ – –њ–Њ—П–≤–ї–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–Є—Е —Б–Њ–≤–њ–∞–і–∞–µ—В —Б –њ–µ—А–Є–Њ–і–Њ–Љ –њ—Г–±–µ—А—В–∞—В–∞ [2]. –°–Њ–њ–Њ—Б—В–∞–≤–ї–µ–љ–Є–µ –њ—А–Є–≤–µ–і–µ–љ–љ—Л—Е –і–∞–љ–љ—Л—Е –≤ —В–∞–±–ї–Є—Ж–µ –і–Њ–≤–Њ–ї—М–љ–Њ —Б–ї–Њ–ґ–љ–Њ, —В–∞–Ї, –љ–∞–њ—А–Є–Љ–µ—А, —Б—А–Њ–Ї–Є –Њ—В –њ–µ—А–≤–Њ–≥–Њ —Б–Є–Љ–њ—В–Њ–Љ–∞ –і–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –Њ–Ї–Њ–љ—З–∞—В–µ–ї—М–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ–Ј–∞ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —А–∞–Ј–љ—П—В—Б—П. –Т –љ–µ–і–∞–≤–љ–Њ –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ–Њ–є —А–∞–±–Њ—В–µ [24] –∞–≤—В–Њ—А—Л –њ–Њ–Ї–∞–Ј–∞–ї–Є –љ–∞ –±–Њ–ї—М—И–Њ–є –Ї–∞–≥–Њ—А—В–µ –і–µ—В–µ–є (n=124), —З—В–Њ –њ—А–Њ—Е–Њ–і–Є—В –љ–µ –Љ–µ–љ–µ–µ 1,5 –ї–µ—В –Њ—В –њ–µ—А–≤–Њ–≥–Њ –≤–Є–Ј–Є—В–∞ –Ї –≤—А–∞—З—Г –і–Њ —А–∞–Ј–≤–µ—А—В—Л–≤–∞–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤, –і–Њ—Б—В–∞—В–Њ—З–љ—Л—Е –і–ї—П –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –і–Є–∞–≥–љ–Њ–Ј–∞ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Ї—А–Є—В–µ—А–Є—П–Љ–Є –С–С.
–Ф–ї—П –Њ–Ї–Њ–љ—З–∞—В–∞–ї—М–љ–Њ–≥–Њ —Б—Г–ґ–і–µ–љ–Є—П –Њ –њ—А–Њ–≥–љ–Њ–Ј–µ –С–С —Г –і–µ—В–µ–є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ –і–∞–љ–љ—Л—Е –≤ –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–Љ –љ–∞–±–ї—О–і–µ–љ–Є–Є. –Ф–µ—В–Є —Б –њ–µ—А–≤—Л–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є –С–С, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ –њ—А–µ–Њ–±–ї–∞–і–∞–µ—В —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–є –∞—Д—В–Њ–Ј–љ—Л–є —Б—В–Њ–Љ–∞—В–Є—В, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ —Б–µ–Љ—М—П—Е —Б –њ–Њ–≤—В–Њ—А–љ—Л–Љ–Є —Б–ї—Г—З–∞—П–Љ–Є –С–С, –і–Њ–ї–ґ–љ—Л –±—Л—В—М –≤–Ј—П—В—Л –љ–∞ —Г—З–µ—В, –Ї–∞–Ї –±–Њ–ї—М–љ—Л–µ —Б –љ–µ–њ–Њ–ї–љ–Њ–є —Д–Њ—А–Љ–Њ–є –С–С, –Њ–±—Б–ї–µ–і–Њ–≤–∞—В—М—Б—П –љ–∞ HLA B5, —З—В–Њ–±—Л –≤ –њ—А–Њ—Ж–µ—Б—Б–µ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П –≤–µ—А–Є—Д–Є—Ж–Є—А–Њ–≤–∞—В—М –і–Є–∞–≥–љ–Њ–Ј –Є –њ–Њ–і–Њ–±—А–∞—В—М –∞–і–µ–Ї–≤–∞—В–љ—Г—О —В–µ—А–∞–њ–Є—О.
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. Al–Aboosi MM, al Salem M, Saadeh A, et al. Behcet’s disease: clinical study of Jordanian patients. Int J Dermatol 1996, 35:623–625
2. Albuquerque P., Terreri R, Len C. et al. Doenca de Behcet na infincia J Pediatr (Rio J) 2002; 78(2): 128–132
3. Al–Otaibi L.M., Porter S.R., Poate T.W.J. Behcet’s Disease: A Review. J Dent Res 2005, 84(3): 209–222
4. Bahabri SA, al–Mazyed A, al–Balaa S, el–Ramahi L, al–Dalaan A. Juvenile Behcet’s disease in Arab children. Clin Exp Rheumatol. 1996 May–Jun; 14(3): 331–335
5. Bang D, Lee JH, Lee ES et al. Epidemiologic and clinical survey of Behcet’s disease in Korea: the first multicenter study. J Korean Med Sci 2001, 16: 615–618
6. Bang D, Yoon KH, Chung HG, Choi EH, Lee ES, Lee S. Epidemiological and clinical features of Behcet’s disease in Korea. Yonsei Med J 1997, 38: 428–436
7. Bang DS, Oh SH, Lee KH, Lee ES, Lee SN. Influence of sex on patients with Behcet’s disease in Korea. J Korean Med Sci 2003, 18:231–235
8. Demiroglu H, Dundar S. Effects of age, sex, and initial presentation on the clinical course of Behcet’s syndrome (letter). South Med J 1997, 90:567
9. Gonzalez–Gay MA, Garcia–Porrua C, Branas F et al. Epidemiologic and clinical aspects of Behcet’s disease in a defined area of Northwestern Spain, 1988–1997. J Rheumatol 2000, 27: 703–707
10. Gul A, Inanc M, Ocal L, Aral O, Konice M. Familial aggregation of Behcet’s disease in Turkey. Ann Rheum Dis 2000, 59: 622–625
11. Gurler A, Boyvat A, Tursen U. Clinical manifestations of Behcet’s disease: an analysis of 2147 patients. Yonsei Med J 1997, 38: 423–427
12. International Study Group for Behcet’s Disease. Criteria for diagnosis of Behcet’s disease. Lancet 1990, 335: 1078–1080
13. Kari JA, Shah V, Dillon MJ Behcet’s disease in UK children: clinical features and treatment including thalidomide. Rheumatology (Oxford) 2001, 40: 933–938
14. Kaya TI, Dur H, Tursen U, Gurler A. Association of class I HLA antigens with the clinical manifestations of Turkish patients with Behcet’s disease. Clin Exp Dermatol 2002, 27: 498–501
15. Kone–Paut I, Geisler I, Wechsler B at al. Familial aggregation in Behcet’s disease: high frequency in siblings and parents of pediatric probands. J Pediatr. 1999 Jul;135(1): 89–93
16. Konc–Paut I, Gorchakoff–Molinas A., We—Бshler B. et al. Paediatric Behcet’s disease in France. Annals Rheumatic Diseases 2002; 61: 655–656
17. Kone–Paut I, Yurdakul S, Bahabri SA, et al. Clinical features of Behcet’s disease in children: an international collaborative study of 86 cases. J Pediatr. 1998, 132: 721–725
18. Krause I, Mader R, Sulkes J et al. Behcet’s disease in Israel: the influence of ethnic origin on disease expression and severity. J Rheumatol 2001, 28: 1033–1036
19. Kural–Seyahi E, Fresko I, Seyahi N, et al. The long–term mortality and morbidity of Behcet syndrome: a 2–decade outcome survey of 387 patients followed at a dedicated center. Medicine (Baltimore) 2003, 82: 60–76
20. Lannuzel A, Lamaury I, Charpentier D et al. Neurological manifestations of Behcet’s disease in a Caribbean population: clinical and imaging findings. J Neurol 2002, 249: 410–418
21. Muhaya M, Lightman S, Ikeda E et al. Behcet’s disease in Japan and in Great Britain: a comparative study. Ocul Immunol Inflamm 2000, 8: 141–148
22. O’Duffy JD Summary of International Symposium on Behcet’s Disease. Istanbul, J Rheumatol 1978. 5(2): 229–233
23. Rizzi R, Bruno S., Dammacco R. Behcet’s disease: an immune–mediated vasculitis involving vessels of all sizes. Int J Clin Lab Res 1997, 27: 225–232
24. Seyahi E, Ozdogan H, Yurdakul S et al. The disease presentation and outcome in children with Behcet’s disease Ann. Rheum. Dis, Jun 2005; 64: 879
25. Tan E, Chua SH, Lim JT. Retrospective study of Behcet’s disease seen at the National Skin Centre, Singapore. Ann Acad Med Singapore 1999, 28: 440–444
26. Treudler R, Orfanos CE, Zouboulis CC. Twenty–eight cases of juvenile–onset Adamantiades–Behcet disease in Germany. Dermatology 1999, 199: 15–19
27. Tuzun Y, Yurdakul S, Cem MM et al. Epidemiology of Behcet’s syndrome in Turkey. Int J Dermatol 1996, 35: 18–620
28. Uziel Y, Brink R.Padeh S. et al. Juvenil Behcet`s disease in Israel. Clin.Exp.Rheumtol, 1998, 16: 502–505
29. Yazici H, Tuzun Y, Pazarli H, et al. Influence of age of onset and patient’s sex on the prevalence and severity of manifestations of Behcet’s syndrome. Ann Rheum Dis. 1984, 43: 783–789
30. Zouboulis Ch C. Epidemiology of Adamantiades–Behcet’s disease. Ann Med Interne (Paris) (1999) 150: 488–498












