–Ь–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ —Б–Ї—А–Є–љ–Є–љ–≥–Њ–≤—Л–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –ї—О–і–µ–є —В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ 12–33% –Є—Б–њ—Л—В—Л–≤–∞–ї–Є –±–Њ–ї—М –≤ —Б–њ–Є–љ–µ (–С–°) –љ–∞ –Љ–Њ–Љ–µ–љ—В –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, 22–65% – –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–µ–≥–Њ –≥–Њ–і–∞ –Є 11–84% —Б—В—А–∞–і–∞–ї–Є –Њ—В –С–° —Е–Њ—В—П –±—Л —А–∞–Ј –≤ –ґ–Є–Ј–љ–Є [10]. –Я–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ Lawrence et al., –С–° –≤ –°–®–Р –Ј–∞–љ–Є–Љ–∞–µ—В –њ–µ—А–≤–Њ–µ –Љ–µ—Б—В–Њ –≤ —Б—В—А—Г–Ї—В—Г—А–µ —А–µ–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Б—А–µ–і–Є –≤–Ј—А–Њ—Б–ї—Л—Е [7]. –Т –њ–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ Carmona L. –µt al. —Б—А–µ–і–Є –Є—Б–њ–∞–љ—Ж–µ–≤ —Б—В–∞—А—И–µ 20 –ї–µ—В, –ї—О–Љ–±–∞–ї–≥–Є—П –≤–Њ—И–ї–∞ –≤ –њ—П—В–µ—А–Ї—Г —Б–∞–Љ—Л—Е —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е —А–µ–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е –Њ—В–Љ–µ—З–µ–љ—Л —А–µ–≤–Љ–∞—В–Њ–Є–і–љ—Л–є –∞—А—В—А–Є—В, –≥–Њ–љ–∞—А—В—А–Њ–Ј, –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј —Б—Г—Б—В–∞–≤–Њ–≤ –Ї–Є—Б—В–µ–є –Є —Д–Є–±—А–Њ–Љ–Є–∞–ї–≥–Є—П [4].
–Т –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –≤–љ–Є–Љ–∞–љ–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є –њ—А–Є–≤–ї–µ—З–µ–љ–Њ –Ї –њ–Њ–Є—Б–Ї—Г –њ—А–Є—З–Є–љ –≤—Л—Б–Њ–Ї–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –С–°. –Т —А—П–і–µ —А–∞–±–Њ—В –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –њ–µ—А–≤—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –≤ —Б–њ–Є–љ–µ —Г –≤–Ј—А–Њ—Б–ї—Л—Е –њ–Њ—П–≤–ї—П—О—В—Б—П –µ—Й–µ –≤ –і–µ—В—Б–Ї–Њ–Љ –Є –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ. –Ґ–∞–Ї, Herreby M. et al. –±—Л–ї–Њ –њ—А–Њ–≤–µ–і–µ–љ–Њ –∞–љ–Ї–µ—В–Є—А–Њ–≤–∞–љ–Є–µ –ї—О–і–µ–є —Б—А–µ–і–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, —Г –Ї–Њ—В–Њ—А—Л—Е –ї—О–Љ–±–∞–ї–≥–Є–Є –љ–∞–±–ї—О–і–∞–ї–Є—Б—М –≤ –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤–Њ–Љ –њ–µ—А–Є–Њ–і–µ. –Ы—О–Љ–±–∞–ї–≥–Є–Є –љ–Њ—Б–Є–ї–Є —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–є —Е–∞—А–∞–Ї—В–µ—А –≤ –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–µ 25–35 –ї–µ—В —Г 86% –Њ–њ—А–Њ—И–µ–љ–љ—Л—Е, –њ—А–Є —Н—В–Њ–Љ –≤ —З–µ—В–≤–µ—А—В–Є –Є–Ј —Н—В–Є—Е —Б–ї—Г—З–∞–µ–≤ (25,4%) —А–∞–Ј–≤–Є–ї—Б—П —В—П–ґ–µ–ї—Л–є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–≤—И–Є–є—Б—П –Ј–љ–∞—З–Є–Љ—Л–Љ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —А–∞–±–Њ—В–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –Є –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є [6].
–Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–µ–љ –Є–љ—В–µ—А–µ—Б —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–Њ–≤ –Ї –њ—А–Њ–±–ї–µ–Љ–µ –С–° —Г –Љ–Њ–ї–Њ–і—Л—Е. –Ґ–∞–Ї, –≤ –Ј–∞—А—Г–±–µ–ґ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е —З–∞—Б—В–Њ—В–∞ –≤—Л—П–≤–ї–µ–љ–Є—П –С–° —Б—А–µ–і–Є –і–µ—В–µ–є –Є –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ —Б–Њ—Б—В–∞–≤–ї—П–ї–∞ –Њ—В 30 –і–Њ 51% [2,5], –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л—Е – –Њ—В 19 –і–Њ 29,6% [1].
–°–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ «–Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –њ–Њ –Є–Ј—Г—З–µ–љ–Є—О –±–Њ–ї–Є» (IAPS), –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ —А–∞–Ј–ї–Є—З–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Љ–Њ–ґ–µ—В –Є–Љ–µ—В—М –Њ—Б—В—А–Њ–µ (–і–Њ 12 –љ–µ–і–µ–ї—М) –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ (–±–Њ–ї–µ–µ 12 –љ–µ–і–µ–ї—М) —В–µ—З–µ–љ–Є–µ [9]. –Т –і–∞–љ–љ–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є, –љ–Њ—Б—П—Й–µ–є –Њ–±—Й–Є–є —Е–∞—А–∞–Ї—В–µ—А, –љ–µ –Љ–Њ–≥–ї–Є –±—Л—В—М —Г—З—В–µ–љ—Л –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —В–µ—З–µ–љ–Є—П –ї—О–Љ–±–∞–ї–≥–Є–Є –≤ —Ж–µ–ї–Њ–Љ –Є –љ–µ —Г—З–Є—В—Л–≤–∞–ї–Є—Б—М –≤–Њ–Ј—А–∞—Б—В–љ—Л–µ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —З—В–Њ –≤–њ–Њ–ї–љ–µ –Ї–Њ—А—А–µ–Ї—В–љ–Њ –Є –Њ–њ—А–∞–≤–і–∞–љ–љ–Њ –і–ї—П –∞–љ–∞–ї–Є–Ј–∞ —В–∞–Ї–Њ–≥–Њ —И–Є—А–Њ–Ї–Њ–≥–Њ –њ–Њ–љ—П—В–Є—П, –Ї–∞–Ї –±–Њ–ї—М.
–°—В–Њ–ї–Ї–љ—Г–≤—И–Є—Б—М —Б –і–∞–љ–љ–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є, –Љ—Л –Њ—В–Љ–µ—В–Є–ї–Є –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –љ–µ–Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ—Б—В—М –≤ —В—А–∞–Ї—В–Њ–≤–Ї–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –С–°: –Њ–і–љ–Є –∞–≤—В–Њ—А—Л —Б—З–Є—В–∞—О—В —В–∞–Ї–Њ–≤—Л–Љ –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –±–Њ–ї–µ–µ 12 –љ–µ–і–µ–ї—М, –і—А—Г–≥–Є–µ – —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–є —Е–∞—А–∞–Ї—В–µ—А —В–µ—З–µ–љ–Є—П (—Б–≤—Л—И–µ 25 —Н–њ–Є–Ј–Њ–і–Њ–≤ –≤ —В–µ—З–µ–љ–Є–µ 12 –Љ–µ—Б—П—Ж–µ–≤) [3]. Von Korff M. et al. –њ—А–µ–і–ї–∞–≥–∞—О—В, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –≤—Л–і–µ–ї—П—В—М —Б–ї–µ–і—Г—О—Й–Є–µ –≤–∞—А–Є–∞–љ—В—Л —В–µ—З–µ–љ–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –С–°: —Б–ї—Г—З–∞—О—Й–Є–µ—Б—П –≤—А–µ–Љ—П –Њ—В –≤—А–µ–Љ–µ–љ–Є (occasional) – –±–Њ–ї—М –њ—А–Є—Б—Г—В—Б—В–≤—Г–µ—В –Љ–µ–љ–µ–µ 30 –і–љ–µ–є –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ 6 –Љ–µ—Б—П—Ж–µ–≤, —З–∞—Б—В–Њ –њ–Њ–≤—В–Њ—А—П—О—Й–Є–µ—Б—П (frequent) – –±–Њ–ї—М –њ—А–Є—Б—Г—В—Б—В–≤—Г–µ—В –±–Њ–ї–µ–µ 50% –і–љ–µ–є –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ 6 –Љ–µ—Б—П—Ж–µ–≤ [8]. –Ю–і–љ–∞–Ї–Њ —Н—В–∞ –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П –і–Њ–≤–Њ–ї—М–љ–Њ –Ј–∞—В—А—Г–і–љ–Є—В–µ–ї—М–љ–∞ –і–ї—П –Њ—Ж–µ–љ–Ї–Є –≤ —Г—Б–ї–Њ–≤–Є—П—Е –Њ–±—Й–µ–є –≤—А–∞—З–µ–±–љ–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є.
–¶–µ–ї—М—О –љ–∞—И–µ–є —А–∞–±–Њ—В—Л –±—Л–ї–Њ –Є–Ј—Г—З–µ–љ–Є–µ –Є —Б—А–∞–≤–љ–µ–љ–Є–µ —Б—В—А—Г–Ї—В—Г—А—Л –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –≤ —Б–њ–Є–љ–µ —Г –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ (14–17 –ї–µ—В) –Є –≤ –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В 18 –і–Њ 35 –ї–µ—В, –∞ —В–∞–Ї–ґ–µ —Г—В–Њ—З–љ–µ–љ–Є–µ –≤–∞—А–Є–∞–љ—В–Њ–≤ —В–µ—З–µ–љ–Є—П –С–°.
–Ь–∞—В–µ—А–Є–∞–ї—Л –Є –Љ–µ—В–Њ–і—Л
–Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —Ж–µ–ї—М—О –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –љ–∞–Љ–Є –њ—А–Њ–≤–µ–і–µ–љ–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ 137 —Г—З–∞—Й–Є—Е—Б—П –Њ–±—Й–µ–Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ—Л—Е —И–Ї–Њ–ї –≥. –Ь–Њ—Б–Ї–≤—Л –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 14 –і–Њ 17 –ї–µ—В. –†–∞–±–Њ—В–∞ –≤—Л–њ–Њ–ї–љ–µ–љ–∞ –≤ —А–∞–Љ–Ї–∞—Е –Љ–Њ—Б–Ї–Њ–≤—Б–Ї–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ—Л «–Ь–Њ–љ–Є—В–Њ—А–Є–љ–≥ –Ј–і–Њ—А–Њ–≤—М—П —И–Ї–Њ–ї—М–љ–Є–Ї–Њ–≤» –≤ 2004–2005 –≥–≥.
–°–Ї—А–Є–љ–Є–љ–≥–Њ–≤–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ (75 –і–µ–≤–Њ—З–µ–Ї, 62 –Љ–∞–ї—М—З–Є–Ї–∞) –љ–∞ –љ–∞–ї–Є—З–Є–µ –С–° –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –∞–љ–Ї–µ—В—Л, –≤–Ї–ї—О—З–∞—О—Й–µ–є –њ–∞—Б–њ–Њ—А—В–љ—Л–µ –і–∞–љ–љ—Л–µ, –Љ–µ—Б—В–Њ —Г—З–µ–±—Л –Є –Њ—Б–љ–Њ–≤–љ—Л–µ –≤–Њ–њ—А–Њ—Б—Л: «–Ш–Љ–µ–ї–Є –ї–Є –Т—Л —Н–њ–Є–Ј–Њ–і –±–Њ–ї–µ–є –≤ —Б–њ–Є–љ–µ (—И–µ–є–љ–Њ–Љ, –≥—А—Г–і–љ–Њ–Љ, –њ–Њ—П—Б–љ–Є—З–љ–Њ–Љ –Њ—В–і–µ–ї–∞—Е) –Ї–Њ–≥–і–∞––ї–Є–±–Њ –≤ –ґ–Є–Ј–љ–Є? –Ш–Љ–µ–ї–Є –ї–Є –Т—Л —Н–њ–Є–Ј–Њ–і –±–Њ–ї–µ–є –≤ —Б–њ–Є–љ–µ –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –њ–Њ—Б–ї–µ–і–љ–Є—Е 12 –Љ–µ—Б—П—Ж–µ–≤?». –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –∞–љ–Ї–µ—В–Є—А–Њ–≤–∞–љ–Є—П –≤—Л–і–µ–ї–µ–љ–∞ –≥—А—Г–њ–њ–∞ –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ –Є–Ј 38 —З–µ–ї–Њ–≤–µ–Ї (18 –і–µ–≤–Њ—З–µ–Ї, 20 –Љ–∞–ї—М—З–Є–Ї–Њ–≤) —Б –С–°, —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В – 15,7±1,04 –≥. (1 –≥—А—Г–њ–њ–∞).
–У—А—Г–њ–њ—Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В 18 –і–Њ 35 –ї–µ—В —Б–Њ—Б—В–∞–≤–Є–ї–Є 50 —З–µ–ї–Њ–≤–µ–Ї —Б –С–° —А–∞–Ј–ї–Є—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є (–ґ–µ–љ—Й–Є–љ – 19, –Љ—Г–ґ—З–Є–љ – 31), —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В 28,9± 4,7 –≥. (2 –≥—А—Г–њ–њ–∞), –Њ–±—А–∞—В–Є–≤—И–Є–µ—Б—П –Ј–∞ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й—М—О –≤ –Ь–Њ—Б–Ї–Њ–≤—Б–Ї–Є–є –У–Њ—А–Њ–і—Б–Ї–Њ–є –†–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –¶–µ–љ—В—А –љ–∞ –±–∞–Ј–µ –У–Ъ–С вДЦ1 –Є –ї–µ—З–µ–±–љ–Њ–—А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Њ–љ–љ—Л–є –Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –¶–µ–љ—В—А –Ъ–Є–љ–µ–Ј–Є—В–µ—А–∞–њ–Є–Є.
–Ъ—А–Є—В–µ—А–Є–Є –≤–Ї–ї—О—З–µ–љ–Є—П –Є –Є—Б–Ї–ї—О—З–µ–љ–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1.
–Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ, –≤–Ї–ї—О—З–µ–љ–љ—Л–Љ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, –њ—А–Њ–≤–µ–і–µ–љ–Њ —Б—В–∞–љ–і–∞—А—В–љ–Њ–µ –Ї–ї–Є–љ–Є–Ї–Њ––Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —Б –Њ—Ж–µ–љ–Ї–Њ–є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ (—В–µ—Б—В—Л –®–Њ–±–µ—А–∞, –Ґ–Њ–Љ–∞–є–µ—А–∞, –Ю—В—В–∞). –Ю—Ж–µ–љ–Є–≤–∞–ї–Є—Б—М —В–∞–Ї–ґ–µ –≤–Њ–Ј—А–∞—Б—В –њ–Њ—П–≤–ї–µ–љ–Є—П –С–°, –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–є —Д–∞–Ї—В–Њ—А –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –±–Њ–ї–µ–≤–Њ–≥–Њ —Н–њ–Є–Ј–Њ–і–∞, —Г—Б–Є–ї–µ–љ–Є–µ –Є —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –µ–≥–Њ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є, —Е–∞—А–∞–Ї—В–µ—А –±–Њ–ї–Є, —З–∞—Б—В–Њ—В–∞ —Н–њ–Є–Ј–Њ–і–Њ–≤ –Ј–∞ 12 –Љ–µ—Б—П—Ж–µ–≤, –Љ–Є–љ–Є–Љ–∞–ї—М–љ–∞—П –Є –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П –Є—Е –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М, –Њ–±—А–∞—Й–µ–љ–Є–µ –Ј–∞ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й—М—О.
–°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–∞—П –Њ–±—А–∞–±–Њ—В–Ї–∞ –і–∞–љ–љ—Л—Е —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –њ—А–Њ–≤–µ–і–µ–љ–∞ —Б –њ–Њ–Љ–Њ—Й—М—О –њ—А–Њ–≥—А–∞–Љ–Љ–љ–Њ–≥–Њ –њ–∞–Ї–µ—В–∞ STATISTICA 6.0.
–†–µ–Ј—Г–ї—М—В–∞—В—Л
–Я—А–Њ–≤–µ–і–µ–љ–љ—Л–µ —Б–Њ—В—А—Г–і–љ–Є–Ї–∞–Љ–Є –Ї–∞—Д–µ–і—А—Л —Д–∞–Ї—Г–ї—М—В–µ—В—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –Є–Љ. –∞–Ї–∞–і. –Р.–Ш. –Э–µ—Б—В–µ—А–Њ–≤–∞ –У–Ю–£ –Т–Я–Ю –†–У–Ь–£ –†–Њ—Б–Ј–і—А–∞–≤–∞ –≤ —А–∞–Љ–Ї–∞—Е –њ—А–Њ–≥—А–∞–Љ–Љ—Л «–Ь–Њ–љ–Є—В–Њ—А–Є–љ–≥ –Ј–і–Њ—А–Њ–≤—М—П —И–Ї–Њ–ї—М–љ–Є–Ї–Њ–≤» –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ —З–∞—Б—В–Њ—В–∞ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є –±–Њ–ї–µ–є –≤ —Б–њ–Є–љ–µ —Б—А–µ–і–Є –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ –Њ–±—Й–µ–Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ—Л—Е —И–Ї–Њ–ї –≥. –Ь–Њ—Б–Ї–≤—Л —Б–Њ—Б—В–∞–≤–Є–ї–∞ 27,7%. –Т —Б—В—А—Г–Ї—В—Г—А–µ –С–° –њ—А–µ–Њ–±–ї–∞–і–∞–ї–∞ –±–Њ–ї—М –≤ –≤–µ—А—Е–љ–µ–є —З–∞—Б—В–Є —Б–њ–Є–љ—Л (52,6%), —Б—А–µ–і–Є —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ – –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–∞—П –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –њ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –љ–∞–Ї–Њ–њ–ї–µ–љ–Є—П —Б–µ–Љ–µ–є–љ—Л—Е —Б–ї—Г—З–∞–µ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (65,8%), —А–∞–±–Њ—В–∞ —Б –њ–µ—А—Б–Њ–љ–∞–ї—М–љ—Л–Љ –Ї–Њ–Љ–њ—М—О—В–µ—А–Њ–Љ (73,3%), –Є–Ј–±—Л—В–Њ—З–љ—Л–µ —Б–њ–Њ—А—В–Є–≤–љ—Л–µ –љ–∞–≥—А—Г–Ј–Ї–Є (31,6%). –£ 84,2% –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ —Б –С–° –≤—Л—П–≤–ї–µ–љ—Л –Љ—Л—И–µ—З–љ–Њ–—Б–≤—П–Ј–Њ—З–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П. –Ы–∞—В–µ–љ—В–љ—Л–µ —В—А–Є–≥–≥–µ—А–љ—Л–µ —В–Њ—З–Ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —З–∞—Й–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–ї–Є—Б—М –≤ –њ–Њ–і–љ–Є–Љ–∞—О—Й–µ–є –ї–Њ–њ–∞—В–Ї—Г, –љ–∞–і–Њ—Б—В–љ–Њ–є (—А<0,01), –Ї—А—Г–≥–ї–Њ–є, —А–Њ–Љ–±–Њ–≤–Є–і–љ–Њ–є, —В—А–∞–њ–µ—Ж–Є–µ–≤–Є–і–љ–Њ–є –Љ—Л—И—Ж–∞—Е (p<0,05), –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–є –≥—А—Г–њ–њ–Њ–є, —З—В–Њ –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–ї–Њ—Б—М —Б –≤—Л—И–µ–њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є, –∞ —В–∞–Ї–ґ–µ —Б–Њ —Б–Ї–Њ–ї–Є–∞—В–Є—З–µ—Б–Ї–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –≤ 26,3% —Б–ї—Г—З–∞–µ–≤.
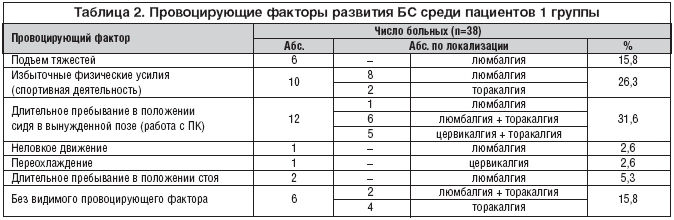
–Ю—Б–љ–Њ–≤–љ—Л–Љ–Є –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є –њ–Њ—П–≤–ї–µ–љ–Є—П –±–Њ–ї–µ–≤—Л—Е —Н–њ–Є–Ј–Њ–і–Њ–≤ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ 1 –≥—А—Г–њ–њ—Л –±—Л–ї–Є –≤ 31,6% —Б–ї—Г—З–∞–µ–≤ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –њ—А–µ–±—Л–≤–∞–љ–Є–µ –≤ —Б–Є–і—П—З–µ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є, –≤ 26,3% – —Б–њ–Њ—А—В–Є–≤–љ—Л–µ –љ–∞–≥—А—Г–Ј–Ї–Є, –њ—А–Є —Н—В–Њ–Љ –Њ—Б–љ–Њ–≤–љ–∞—П —З–∞—Б—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –ґ–∞–ї–Њ–±–∞–Љ–Є –љ–∞ –±–Њ–ї–Є –≤ –њ–Њ—П—Б–љ–Є—Ж–µ –Ј–∞–љ–Є–Љ–∞–ї–∞—Б—М —Б–њ–Њ—А—В–Њ–Љ, –∞ –љ–∞ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –њ—А–µ–±—Л–≤–∞–љ–Є–µ –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —Б–Є–і—П —Г–Ї–∞–Ј—Л–≤–∞–ї–Є –њ–Њ–і—А–Њ—Б—В–Ї–Є —Б —Б–Њ—З–µ—В–∞–љ–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–µ–є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ (—В–∞–±–ї. 2).
–°—А–µ–і–Є —Д–∞–Ї—В–Њ—А–Њ–≤, –Њ–±–ї–µ–≥—З–∞—О—Й–Є—Е –С–°, –±–Њ–ї—М—И–∞—П —З–∞—Б—В—М –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ 23 (60,5%) –Њ—В–Љ–µ—З–∞–ї–Є –Њ—В–і—Л—Е (–њ—А–µ–±—Л–≤–∞–љ–Є–µ –≤ –≥–Њ—А–Є–Ј–Њ–љ—В–∞–ї—М–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є), 5 (13,1%) – —Б–Љ–µ–љ—Г –њ–Њ–Ј—Л –Є/–Є–ї–Є —А–∞–Ј–Љ–Є–љ–Ї—Г, 4 (10,5%) – —Б–∞–Љ–Њ–Љ–∞—Б—Б–∞–ґ, 6 (15,8%) – –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л—Е —Б—А–µ–і—Б—В–≤ (–ї–Њ–Ї–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П) –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Љ–∞—Б—Б–∞–ґ–µ–Љ.
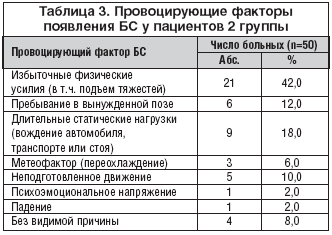
–Т–Њ 2 –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е 46 (92,0%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —В–∞–Ї–ґ–µ —Г–Ї–∞–Ј—Л–≤–∞–ї–Є –љ–∞ –љ–∞–ї–Є—З–Є–µ –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –≤ —А–∞–Ј–≤–Є—В–Є–Є –С–°, 4 (8,0%) –Ј–∞—В—А—Г–і–љ—П–ї–Є—Б—М –љ–∞–Ј–≤–∞—В—М –њ—А–Є—З–Є–љ—Г –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ (—В–∞–±–ї. 3).
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–є —В–∞–±–ї–Є—Ж—Л, –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є –С–° –≤–Њ 2 –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е —П–≤–ї—П–ї–Є—Б—М –Є–Ј–±—Л—В–Њ—З–љ—Л–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Є–µ —Г—Б–Є–ї–Є—П, –і–ї–Є—В–µ–ї—М–љ—Л–µ —Б—В–∞—В–Є—З–µ—Б–Ї–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є –Є –њ—А–µ–±—Л–≤–∞–љ–Є–µ –≤ –≤—Л–љ—Г–ґ–і–µ–љ–љ–Њ–є –њ–Њ–Ј–µ.
–°—А–µ–і–Є —Д–∞–Ї—В–Њ—А–Њ–≤, —Г—Б–Є–ї–Є–≤–∞—О—Й–Є—Е –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –С–°, —Г 27 (54,0%) –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –њ—А–µ–±—Л–≤–∞–љ–Є–µ –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —Б–Є–і—П, —Г 13 (26,0%) – –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ —Б—В–Њ—П, —Г 4 (8%) – —Б–Њ—З–µ—В–∞–љ–Є–µ —Г–Ї–∞–Ј–∞–љ–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤, —Г—Б–Є–ї–µ–љ–Є–µ –±–Њ–ї–µ–≤—Л—Е –Њ—Й—Г—Й–µ–љ–Є–є –њ—А–Є —Е–Њ–і—М–±–µ – —Г 4 (8%). –£–Љ–µ–љ—М—И–µ–љ–Є–µ –±–Њ–ї–Є —Г 38 (76,0%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –≤ –≥–Њ—А–Є–Ј–Њ–љ—В–∞–ї—М–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є, —Г 5 (10,0%) – –њ—А–Є —Е–Њ–і—М–±–µ, —Г 2 (4,0%) – –ї–µ–ґ–∞ –љ–∞ –Ј–і–Њ—А–Њ–≤–Њ–Љ –±–Њ–Ї—Г, —Г 1 (2,0%) –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —Б–Є–і—П. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Б—А–µ–і–Є —Д–∞–Ї—В–Њ—А–Њ–≤, —Г—Б–Є–ї–Є–≤–∞—О—Й–Є—Е –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –±–Њ–ї–Є, –љ–∞–Є–±–Њ–ї—М—И–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ–ї–Є –њ–Њ–ї–Њ–ґ–µ–љ–Є—П —Б–Є–і—П –Є —Б—В–Њ—П, –∞ —Б—А–µ–і–Є —Г–Љ–µ–љ—М—И–∞—О—Й–Є—Е – –њ—А–µ–±—Л–≤–∞–љ–Є–µ –≤ –≥–Њ—А–Є–Ј–Њ–љ—В–∞–ї—М–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є.
–Э–∞—А—П–і—Г —Б —Г—В–Њ—З–љ–µ–љ–Є–µ–Љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –Є —Б—В—А—Г–Ї—В—Г—А—Л –С–° —Г –Љ–Њ–ї–Њ–і—Л—Е –≤–∞–ґ–љ—Л–Љ —П–≤–ї—П–ї–Њ—Б—М –Є–Ј—Г—З–µ–љ–Є–µ –≤–∞—А–Є–∞–љ—В–Њ–≤ —В–µ—З–µ–љ–Є—П –Њ–±–Њ—Б—В—А–µ–љ–Є–є –С–° —Г –і–∞–љ–љ–Њ–є –≥—А—Г–њ–њ—Л –±–Њ–ї—М–љ—Л—Е.
–° —Ж–µ–ї—М—О —Г—В–Њ—З–љ–µ–љ–Є—П –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є —В–µ—З–µ–љ–Є—П –С–° —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ–Њ–ї–Њ–і–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –љ–∞–Љ–Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Њ 88 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 14 –і–Њ 35 –ї–µ—В, –њ—А–Є —Н—В–Њ–Љ –≤ —В–µ—З–µ–љ–Є–µ 36 –Љ–µ—Б—П—Ж–µ–≤ –њ—А–Њ—Б–ї–µ–ґ–µ–љ—Л —А–µ—Ж–Є–і–Є–≤—Л –С–° —Б –Њ—Ж–µ–љ–Ї–Њ–є –Є—Е —З–∞—Б—В–Њ—В—Л, —Б–≤—П–Ј–Є —Б –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є –Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є.
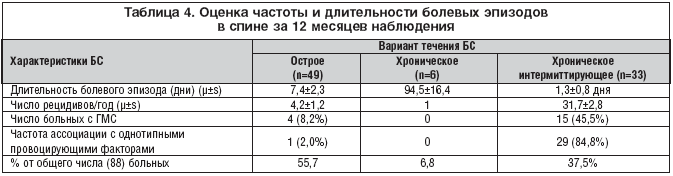
–Ю—В–Љ–µ—З–µ–љ–Њ, —З—В–Њ –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Є–µ –Њ—Б—В—А—Л–є –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –≤–∞—А–Є–∞–љ—В—Л —В–µ—З–µ–љ–Є—П —Б —А–µ–і–Ї–Є–Љ–Є –≤ –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–Љ —А–µ—Ж–Є–і–Є–≤–∞–Љ–Є –≤—Л—П–≤–ї—П–ї–Є—Б—М —Г 49 (55,7%) –Є 6 (6,8%) –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ.
–£ 37,5% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—А–µ–і–Є –≤—Б–µ—Е –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –±–Њ–ї—М–љ—Л—Е –њ—А–Є –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є –С–° –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–∞ –≤—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ —А–µ—Ж–Є–і–Є–≤–Њ–≤, —Б–Њ—Б—В–∞–≤–Є–≤—И–∞—П –≤ —Б—А–µ–і–љ–µ–Љ 32 —Н–њ–Є–Ј–Њ–і–∞ –≤ –≥–Њ–і —Б –њ–Њ–ї–љ—Л–Љ –Њ–±—А–∞—В–љ—Л–Љ —А–∞–Ј–≤–Є—В–Є–µ–Љ, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ –Њ–њ–Є—Б–∞—В—М —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ –Є–љ—В–µ—А–Љ–Є—В—В–Є—А—Г—О—Й–µ–µ —В–µ—З–µ–љ–Є–µ —Г –ї–Є—Ж –Љ–Њ–ї–Њ–і–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ (—В–∞–±–ї. 4).
–Ъ—А–Њ–Љ–µ –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є –і–∞–љ–љ–Њ–≥–Њ –≤–∞—А–Є–∞–љ—В–∞ —В–µ—З–µ–љ–Є—П, –≤—Л—П–≤–ї–µ–љ–∞ –≤—Л—Б–Њ–Ї–∞—П –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є—П –Њ–±–Њ—Б—В—А–µ–љ–Є–є (84,8%) —Б –Њ–і–љ–Њ—В–Є–њ–љ—Л–Љ–Є –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е –Њ—Б–љ–Њ–≤–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ–ї–Є –њ–Њ–Ј–љ—Л–µ –љ–∞–≥—А—Г–Ј–Ї–Є, –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ —А–∞–±–Њ—В–∞ —Б –њ–µ—А—Б–Њ–љ–∞–ї—М–љ—Л–Љ –Ї–Њ–Љ–њ—М—О—В–µ—А–Њ–Љ (–Я–Ъ) –±–Њ–ї–µ–µ 120 –Љ–Є–љ—Г—В –≤ –і–µ–љ—М, –∞ —В–∞–Ї–ґ–µ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –њ—А–µ–±—Л–≤–∞–љ–Є–µ –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ —Б–Є–і—П –Є–ї–Є —Б—В–Њ—П.
–Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Њ–±—А–∞—Й–∞–ї–∞ –≤–љ–Є–Љ–∞–љ–Є–µ –≤—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є –≥–Є–њ–µ—А–Љ–Њ–±–Є–ї—М–љ—Л—Е –ї–Є—Ж (45,5%), –Њ–Ї–∞–Ј–∞–≤—И–∞—П—Б—П —Е–∞—А–∞–Ї—В–µ—А–љ–Њ–є –і–ї—П –і–∞–љ–љ–Њ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є, –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –њ–∞—Ж–Є–µ–љ—В–∞–Љ–Є, —Г –Ї–Њ—В–Њ—А—Л—Е –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–ї–Њ—Б—М –Њ—Б—В—А–Њ–µ (8,2%) –Є–ї–Є –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Њ–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ —В–µ—З–µ–љ–Є–µ.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є–љ—В–µ—А–Љ–Є—В—В–Є—А—Г—О—Й–µ–≥–Њ —В–µ—З–µ–љ–Є—П –С–° —П–≤–ї—П–ї–Є—Б—М:
– –≤—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ —А–µ—Ж–Є–і–Є–≤–Є—А–Њ–≤–∞–љ–Є—П –С–° –Ј–∞ 12 –Љ–µ—Б., —Б–Њ—Б—В–∞–≤–Є–≤—И–∞—П –≤ —Б—А–µ–і–љ–µ–Љ 31,7±2,8 —Н–њ–Є–Ј–Њ–і–Њ–≤ (100%);
– –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А —Н–њ–Є–Ј–Њ–і–∞ –С–° (1,3±0,8 –і–љ—П) (91%);
– –≤—Л—Б–Њ–Ї–∞—П –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є—П —Б –Њ–і–љ–Њ—В–Є–њ–љ—Л–Љ–Є –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є (—Б–Є–і–µ–љ–Є–µ, —Б—В–Њ—П–љ–Є–µ, –њ–Њ–Ј–љ–∞—П –љ–∞–≥—А—Г–Ј–Ї–∞) (84,8%)
– –≤—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є –≥–Є–њ–µ—А–Љ–Њ–±–Є–ї—М–љ—Л—Е –ї–Є—Ж (45,5%).
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –њ—А–Є–Љ–µ—А
–С––∞—П –Ъ., 25 –ї–µ—В, —Г—З–Є—В–µ–ї—М –Њ–±—Й–µ–Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ–Њ–є —И–Ї–Њ–ї—Л. –Я—А–µ–і—К—П–≤–ї—П–µ—В –ґ–∞–ї–Њ–±—Л –љ–∞ –С–° –љ–Њ—О—Й–µ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞, –≤–Њ–Ј–љ–Є–Ї–∞—О—Й—Г—О –њ–Њ—Б–ї–µ –њ—А–µ–±—Л–≤–∞–љ–Є—П –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —Б–Є–і—П —Б–≤—Л—И–µ 1 —З–∞—Б–∞ (—Б–Є–і—П –Ј–∞ –њ–Є—Б—М–Љ–µ–љ–љ—Л–Љ —Б—В–Њ–ї–Њ–Љ, –≤ —В—А–∞–љ—Б–њ–Њ—А—В–µ). –Я—А–Є –љ–µ–і–ї–Є—В–µ–ї—М–љ–Њ–Љ —Б–Є–і–µ–љ–Є–Є –Є —Б–ї–∞–±—Л—Е –±–Њ–ї–µ–≤—Л—Е –Њ—Й—Г—Й–µ–љ–Є—П—Е —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –±–Њ–ї–Є –љ–∞—Б—В—Г–њ–∞–µ—В –њ—А–Є –љ–µ–њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ–є —Е–Њ–і—М–±–µ, –Њ—В–і—Л—Е–µ –≤ –≥–Њ—А–Є–Ј–Њ–љ—В–∞–ї—М–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є. –Ю–і–љ–∞–Ї–Њ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В—М –Љ–µ–ґ–і—Г –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–µ–≥–Њ —Д–∞–Ї—В–Њ—А–∞ –Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М—О –±–Њ–ї–Є, –њ—А–Є —Н—В–Њ–Љ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –±–Њ–ї–µ–≤–Њ–≥–Њ —Н–њ–Є–Ј–Њ–і–∞ –і–Њ—Б—В–Є–≥–∞–µ—В 1–2 –і–љ–µ–є, –њ–Њ—П–≤–ї—П–µ—В—Б—П –њ–Њ—В—А–µ–±–љ–Њ—Б—В—М –≤ –њ—А–Є–µ–Љ–µ –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Т—Л—И–µ—Г–Ї–∞–Ј–∞–љ–љ—Л–µ –±–Њ–ї–µ–≤—Л–µ —Н–њ–Є–Ј–Њ–і—Л –≤–Њ–Ј–љ–Є–Ї–∞—О—В 2–3 —А–∞–Ј–∞ –≤ –Љ–µ—Б—П—Ж, –Ј–∞ –≥–Њ–і –≤ —Б—А–µ–і–љ–µ–Љ – 28,7. –Я–Њ—П–≤–ї–µ–љ–Є–µ –≤—Л—И–µ—Г–Ї–∞–Ј–∞–љ–љ—Л—Е –ґ–∞–ї–Њ–± –Њ—В–Љ–µ—З–∞–µ—В —Б 18 –ї–µ—В, —Б–≤—П–Ј—Л–≤–∞—П —Б –≤–ї–Є—П–љ–Є–µ–Љ –љ–µ–њ—А–Є–≤—Л—З–љ—Л—Е —Б—В–∞—В–Є—З–µ—Б–Ї–Є—Е –љ–∞–≥—А—Г–Ј–Њ–Ї –≤ –≤—Г–Ј–µ.
–Я—А–Є –Њ–±—К–µ–Ї—В–Є–≤–љ–Њ–Љ –Њ—Б–Љ–Њ—В—А–µ: –°–Њ—Б—В–Њ—П–љ–Є–µ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ–Њ–µ. –†–Њ—Б—В 168 —Б–Љ, –≤–µ—Б 52 –Ї–≥. –£—Б–Є–ї–µ–љ–Є–µ –≥—А—Г–і–љ–Њ–≥–Њ –Ї–Є—Д–Њ–Ј–∞ –љ–∞ —Д–Њ–љ–µ —Б–≥–ї–∞–ґ–µ–љ–љ–Њ–≥–Њ –њ–Њ—П—Б–љ–Є—З–љ–Њ–≥–Њ –ї–Њ—А–і–Њ–Ј–∞ – —Б—Г—В—Г–ї–∞—П –Њ—Б–∞–љ–Ї–∞. –Ґ–µ—Б—В –Р–і–∞–Љ—Б–∞ – –°––Њ–±—А–∞–Ј–љ—Л–є –њ—А–∞–≤–Њ—Б—В–Њ—А–Њ–љ–љ–Є–є –≥—А—Г–і–љ–Њ–є —Б–Ї–Њ–ї–Є–Њ–Ј. –С–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М –њ—А–Є –њ–∞–ї—М–њ–∞—Ж–Є–Є –≤ –њ—А–Њ–µ–Ї—Ж–Є–Є –Ї—А–µ—Б—В—Ж–∞ –Є –Є–ї–µ–Њ—Б–∞–Ї—А–∞–ї—М–љ—Л—Е —Б–Њ—З–ї–µ–љ–µ–љ–Є–є. –Ґ–µ—Б—В –Ъ—Г—И–µ–ї–µ–≤—Б–Ї–Њ–≥–Њ –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–є, —В–µ—Б—В –®–Њ–±–µ—А–∞ – 5,5 —Б–Љ, —В–µ—Б—В –Ґ–Њ–Љ–∞–є–µ—А–∞ – 0 —Б–Љ. –°—З–µ—В –њ–Њ –С—Н–є—В–Њ–љ—Г – 6 –±–∞–ї–ї–Њ–≤. –Т –ї–µ–≥–Ї–Є—Е –≤–µ–Ј–Є–Ї—Г–ї—П—А–љ–Њ–µ –і—Л—Е–∞–љ–Є–µ, —Е—А–Є–њ—Л –љ–µ –≤—Л—Б–ї—Г—И–Є–≤–∞—О—В—Б—П. –Ґ–Њ–љ—Л —Б–µ—А–і—Ж–∞ –Ј–≤—Г—З–љ—Л–µ, —А–Є—В–Љ –њ—А–∞–≤–Є–ї—М–љ—Л–є. –І–°–° – 72 –≤ –Љ–Є–љ., –Р–Ф 115/75 –Љ–Љ —А—В.—Б—В. –Ц–Є–≤–Њ—В –Љ—П–≥–Ї–Є–є, –±–µ–Ј–±–Њ–ї–µ–Ј–љ–µ–љ–љ—Л–є. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є: –У–µ–Љ–Њ–≥–ї–Њ–±–Є–љ – 142 –≥/–ї, –Ы–µ–є–Ї–Њ—Ж–Є—В—Л – 5,2—Е109, –°–Ю–≠ – 10 –Љ–Љ/—З, –Њ–±—Й–Є–є –∞–љ–∞–ї–Є–Ј –Љ–Њ—З–Є – –±–µ–Ј –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є.
–Я—А–Є —Б–њ–Њ–љ–і–Є–ї–Њ–≥—А–∞—Д–Є–Є – –њ—А–∞–≤–Њ—Б—В–Њ—А–Њ–љ–љ–Є–є –≥—А—Г–і–љ–Њ–є —Б–Ї–Њ–ї–Є–Њ–Ј I —Б—В–µ–њ–µ–љ–Є, –љ–∞ –њ–Њ—П—Б–љ–Є—З–љ–Њ––Ї—А–µ—Б—В—Ж–Њ–≤–Њ–Љ —Г—А–Њ–≤–љ–µ – –±–µ–Ј –њ–∞—В–Њ–ї–Њ–≥–Є–Є, –Є–ї–µ–Њ—Б–∞–Ї—А–∞–ї—М–љ—Л–µ —Б–Њ—З–ї–µ–љ–µ–љ–Є—П –љ–µ –Є–Ј–Љ–µ–љ–µ–љ—Л.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –і–Є–∞–≥–љ–Њ–Ј: –Ф–µ—Д–Њ—А–Љ–Є—А—Г—О—Й–∞—П –і–Њ—А—Б–Њ–њ–∞—В–Є—П. S––Њ–±—А–∞–Ј–љ—Л–є –њ—А–∞–≤–Њ—Б—В–Њ—А–Њ–љ–љ–Є–є –≥—А—Г–і–љ–Њ–є —Б–Ї–Њ–ї–Є–Њ–Ј I —Б—В–µ–њ–µ–љ–Є, –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–є –ї—О–Љ–±–∞–ї–≥–Є–µ–є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є–љ—В–µ—А–Љ–Є—В—В–Є—А—Г—О—Й–µ–≥–Њ —В–µ—З–µ–љ–Є—П. –У–Є–њ–µ—А–Љ–Њ–±–Є–ї—М–љ—Л–є —Б–Є–љ–і—А–Њ–Љ (—Б—З–µ—В –њ–Њ –С—Н–є—В–Њ–љ—Г – 6).
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј –њ—А–Є–≤–µ–і–µ–љ–љ–Њ–≥–Њ –њ—А–Є–Љ–µ—А–∞, –і–∞–љ–љ—Л–є –≤–∞—А–Є–∞–љ—В —В–µ—З–µ–љ–Є—П —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —З–∞—Б—В—Л–Љ–Є —А–µ—Ж–Є–і–Є–≤–∞–Љ–Є –Є –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –Ї–∞–ґ–і–Њ–≥–Њ —Н–њ–Є–Ј–Њ–і–∞, –Ї–Њ—В–Њ—А—Л–є –њ—А–Њ–≤–Њ—Ж–Є—А–Њ–≤–∞–ї—Б—П –Њ–і–љ–Њ—В–Є–њ–љ—Л–Љ–Є –љ–∞–≥—А—Г–Ј–Ї–∞–Љ–Є, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞—В—М —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ –Є–љ—В–µ—А–Љ–Є—В—В–Є—А—Г—О—Й–µ–µ —В–µ—З–µ–љ–Є–µ –С–°.
–Т—Л–і–µ–ї–µ–љ–Є–µ –і–∞–љ–љ–Њ–≥–Њ –≤–∞—А–Є–∞–љ—В–∞ —В–µ—З–µ–љ–Є—П –С–°, –њ–Њ –љ–∞—И–Є–Љ –і–∞–љ–љ—Л–Љ, –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ —В–µ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є–є –Є–љ—В–µ—А–µ—Б, –љ–Њ, –≥–ї–∞–≤–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є–є, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –≤—Л—П–≤–ї–µ–љ–љ–∞—П –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є—П –Њ–±–Њ—Б—В—А–µ–љ–Є–є —Б –Њ–і–љ–Њ—В–Є–њ–љ—Л–Љ–Є –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞–µ—В –≤–∞–ґ–љ–Њ–є –Ј–∞–і–∞—З–µ–є –ї–µ—З–µ–љ–Є—П –Є—Е —Г—Б—В—А–∞–љ–µ–љ–Є–µ, —З—В–Њ –Љ–Њ–ґ–µ—В –њ–Њ–Ј–≤–Њ–ї–Є—В—М —А–∞–і–Є–Ї–∞–ї—М–љ–Њ –Њ–њ—В–Є–Љ–Є–Ј–Є—А–Њ–≤–∞—В—М –≤–µ–і–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е –Є –њ—А–Њ–≥–љ–Њ–Ј –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –∞–ї–≥–Њ—А–Є—В–Љ –ї–µ—З–µ–љ–Є—П (–≤–µ–і–µ–љ–Є—П) –Љ–Њ–ї–Њ–і—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –С–° –Љ–Њ–ґ–љ–Њ –њ—А–µ–і—Б—В–∞–≤–Є—В—М –Ї–∞–Ї —Б–Њ—З–µ—В–∞–љ–Є–µ –Є–Ј–≤–µ—Б—В–љ—Л—Е, —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ—Л—Е –Т–Ю–Ч –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–є –≤ –ї–µ—З–µ–љ–Є–µ –С–° (–≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–Э–Я–Т–Я) –Є –і—А—Г–≥–Є—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤) –Є –љ–µ–Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Њ–±–Њ—Б—В—А–µ–љ–Є–є.
–Р–ї–≥–Њ—А–Є—В–Љ –≤–µ–і–µ–љ–Є—П –Љ–Њ–ї–Њ–і—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –С–°.
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –Њ–±–Њ—Б—В—А–µ–љ–Є–є:
– –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –≤—А–µ–Љ–µ–љ–Є –љ–µ–њ—А–µ—А—Л–≤–љ–Њ–є —А–∞–±–Њ—В—Л —Б –Я–Ъ (–љ–µ –±–Њ–ї–µ–µ 2 —З–∞—Б–Њ–≤ –њ–Њ–і—А—П–і);
– –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –≤—А–µ–Љ–µ–љ–Є –њ–Њ–Ј–љ–Њ–є –љ–∞–≥—А—Г–Ј–Ї–Є (—Б–Є–і—П –Ј–∞ —А—Г–ї–µ–Љ, —Б—В–Њ—П, –і–ї–Є—В–µ–ї—М–љ–Њ–µ –њ—А–µ–±—Л–≤–∞–љ–Є–µ –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —Б–Є–і—П –љ–∞ —А–∞–±–Њ—З–µ–Љ –Љ–µ—Б—В–µ) —Б —З–µ—А–µ–і–Њ–≤–∞–љ–Є–µ–Љ —А–∞–Ј–Љ–Є–љ–Њ—З–љ—Л—Е —Г–њ—А–∞–ґ–љ–µ–љ–Є–є;
– —Н—А–≥–Њ–љ–Њ–Љ–Є–Ї–∞ —А–∞–±–Њ—З–µ–≥–Њ –Љ–µ—Б—В–∞ (–Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –∞–љ—В—А–Њ–њ–Њ–Љ–µ—В—А–Є—О –≤ –і–Є–Ј–∞–є–љ–µ —А–∞–±–Њ—З–Є—Е –Љ–µ—Б—В, –∞ —В–∞–Ї–ґ–µ –њ—А–Є–Љ–µ–љ—П—В—М –±–Є–Њ–Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–µ–Љ—Л –і–ї—П –љ–Њ—А–Љ–∞–ї—М–љ–Њ–≥–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П –≤–µ—А—Е–љ–Є—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є –Є —Б–њ–Є–љ—Л;
– –≤—Л—П–≤–ї–µ–љ–Є–µ –≥–Є–њ–µ—А–Љ–Њ–±–Є–ї—М–љ—Л—Е –ї–Є—Ж, —Б–Ї–Њ–ї–Є–Њ–Ј–∞ –Є –і—А—Г–≥–Є—Е –≤—А–Њ–ґ–і–µ–љ–љ—Л—Е –і–µ—Д–Њ—А–Љ–∞—Ж–Є–є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –≤ —И–Ї–Њ–ї—М–љ–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ (–љ–∞ —Г—А–Њ–≤–љ–µ —И–Ї–Њ–ї—М–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л) –Є —Г—Б—В—А–∞–љ–µ–љ–Є–µ —Д–∞–Ї—В–Њ—А–Њ–≤ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –і–µ—Д–Њ—А–Љ–∞—Ж–Є–є.
–Ы–µ—З–µ–љ–Є–µ –Њ–±–Њ—Б—В—А–µ–љ–Є–є –С–°:
–Ю—Б—В—А—Л–є –≤–∞—А–Є–∞–љ—В —В–µ—З–µ–љ–Є—П (—Б–∞–Љ—Л–є —З–∞—Б—В—Л–є —Г –Љ–Њ–ї–Њ–і—Л—Е – –і–Њ 60%):
– –њ–Њ–Ї–Њ–є 1–3 –і–љ—П,
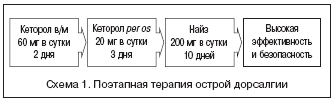
– –Э–Я–Т–Я (–ґ–µ–ї–∞—В–µ–ї—М–љ–Њ –≤ –њ–µ—А–≤—Л–µ 24 —З–∞—Б–∞ –Њ–±–Њ—Б—В—А–µ–љ–Є—П). –Ь–Њ–ґ–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —Б—Е–µ–Љ—Г –њ–Њ—Н—В–∞–њ–љ–Њ–є —В–µ—А–∞–њ–Є–Є, —Б–Њ–≥–ї–∞—Б–љ–Њ –Ї–Њ—В–Њ—А–Њ–є –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е 5 –і–љ–µ–є –њ—А–Є–Љ–µ–љ—П—О—В –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ—Г—О –Є —В–∞–±–ї–µ—В–Є—А–Њ–≤–∞–љ–љ—Г—О —Д–Њ—А–Љ—Л –Ъ–µ—В–Њ—А–Њ–ї–∞ —Б —Ж–µ–ї—М—О –±—Л—Б—В—А–Њ–є –Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є –∞–љ–∞–ї–≥–µ–Ј–Є–Є, —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –њ–µ—А–µ—Е–Њ–і–Њ–Љ –љ–∞ –њ—А–Є–µ–Љ —Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –Є–љ–≥–Є–±–Є—В–Њ—А–∞ —Ж–Є–Ї–ї–Њ–Њ–Ї—Б–Є–≥–µ–љ–∞–Ј—Л 2 – –Э–∞–є–Ј–∞ –≤ —В–µ—З–µ–љ–Є–µ 10 –њ–Њ—Б–ї–µ–і—Г—О—Й–Є—Е –і–љ–µ–є —Б —Ж–µ–ї—М—О –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є (—Б—Е–µ–Љ–∞ 1).
– –Љ–Є–Њ—А–µ–ї–∞–Ї—Б–∞–љ—В—Л – —В–Є–Ј–∞–љ–Є–і–Є–љ –њ–Њ 2–4 –Љ–≥ 3 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є –љ–µ –±–Њ–ї–µ–µ 10 –і–љ–µ–є.
–•—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ –Є–љ—В–µ—А–Љ–Є—В—В–Є—А—Г—О—Й–µ–µ —В–µ—З–µ–љ–Є–µ (30–40% –±–Њ–ї—М–љ—Л—Е):
– —Г—Б—В—А–∞–љ–µ–љ–Є–µ –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤;
– –Э–Я–Т–Я – –Э–∞–є–Ј –њ–Њ 100 –Љ–≥ 2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є –њ–Њ—Б–ї–µ –µ–і—Л (–≤ —Б—А–µ–і–љ–µ–Љ 3–5 –і–љ–µ–є);
– –Љ–Є–Њ—А–µ–ї–∞–Ї—Б–∞–љ—В—Л – —В–Є–Ј–∞–љ–Є–і–Є–љ –њ–Њ 2–4 –Љ–≥ 3 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є –≤ —В–µ—З–µ–љ–Є–µ 10 –і–љ–µ–є;
– –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є—П –Њ—А—В–Њ–њ–µ–і–∞.
–•—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ —В–µ—З–µ–љ–Є–µ (6–10% –±–Њ–ї—М–љ—Л—Е):
– –Є—Б–Ї–ї—О—З–Є—В—М –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є —В–Є–њ –і–Њ—А—Б–Њ–њ–∞—В–Є–Є, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —Б–µ—А–Њ–љ–µ–≥–∞—В–Є–≤–љ—Л–µ —Б–њ–Њ–љ–і–Є–ї–Њ–∞—А—В—А–Є—В—Л;
– —Г—Б—В—А–∞–љ–µ–љ–Є–µ –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤;
– –Э–Я–Т–Я, –њ–∞—А–∞—Ж–µ—В–∞–Љ–Њ–ї;
– –Љ–Є–Њ—А–µ–ї–∞–Ї—Б–∞–љ—В—Л;
– –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є—П –Њ—А—В–Њ–њ–µ–і–∞, –њ—Б–Є—Е–Њ–ї–Њ–≥–∞.

–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –С–µ–≥—Г–љ –Ф.–Э. –†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Є —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ —Б–Є–љ–і—А–Њ–Љ–∞ –±–Њ–ї–Є –≤ –љ–Є–ґ–љ–µ–Љ –Њ—В–і–µ–ї–µ —Б–њ–Є–љ—Л —Г –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤, –њ—А–Њ–ґ–Є–≤–∞—О—Й–Є—Е –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е —А–µ–≥–Є–Њ–љ–∞—Е –Ю—А–µ–љ–±—Г—А–≥—Б–Ї–Њ–є –Њ–±–ї–∞—Б—В–Є. –Ф–Є—Б. –Ї–∞–љ–і. –Љ–µ–і. –љ–∞—Г–Ї. –Ю—А–µ–љ–±—Г—А–≥, 2003. c.230.
2. Balague F., Troussier B., Salminen J.J. Nonspecific low back pain in children and adolescents: risk factors. Eur Spine J 1999;8(6):429–38.
3. Carey T.S., Evans A., Hadler N.M., et al. Careseeking among individuals with chronic low back pain. Spine 1995;20:312–7.
4. Carmona L., Ballina J., Gabriel R., et al. The burden of musculoskeletal diseases in the gen–µral population of Spain: results from a national survey. Ann Rheum Dis 2001;60:1040–45.
5. Ebbehoj N.E., Hansen F.R., Harreby M.S., et al. Low back pain in children and adolescents. Prevalence, risk factors and prevention. Ugeskr Laeger 2002;164(6):755–758.
6. Harreby M., Kjer J., Hesselsoe G., et al. Low back pain and physical exercise in leisure time in 38–year–old men and women: a 25–year prospective cohort study of 640 school children. Eur Spine J 1997;6(3):181–6.
7. Lawrence R.C., Helmick C.G., Arnett F.C. Estimates of the prevalence of arthritis and selected musculoskeletal disorders in the United States. Arthritis Rheum 1998;41:778–799.
8. von Korff M., Deyo R.A., Chercin D., et al. Back pain in primary care: outcomes at one year. Spine 1993;18:855–62.
9. Waddell G. The back pain revolution. London: Churchill Livingstone, 2004.
10. Walker B.F. The prevalence of low back pain: a systematic review of the literature from 1966 to 1998. J Spinal Disord 2000;13:205–217.
11. Walsh K., Cruddas M, Coggon D Low back pain in eight areas of Britain. J Epidemiol Community Health 1992;46(3):227–30.












