–Т–њ–µ—А–≤—Л–µ —Б–≤–Њ–µ–Њ–±—А–∞–Ј–љ—Л–є «–њ–ї–µ—З–µ–≤–Њ–є» —Б–Є–љ–і—А–Њ–Љ, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є–є—Б—П –±–Њ–ї—М—О –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ–Љ –Њ–±—К–µ–Љ–∞ –і–≤–Є–ґ–µ–љ–Є–є, –љ–Њ –љ–µ —Б–≤—П–Ј–∞–љ–љ—Л–є —Б –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞, –≤ 1882 –≥. –Њ–њ–Є—Б–∞–ї Du—Аlay. –Ю–љ –ґ–µ –≤–≤–µ–ї –≤ –њ—А–∞–Ї—В–Є–Ї—Г —В–µ—А–Љ–Є–љ «–њ–ї–µ—З–µ––ї–Њ–њ–∞—В–Њ—З–љ—Л–є –њ–µ—А–Є–∞—А—В—А–Є—В», –Ї–Њ—В–Њ—А—Л–є –њ–Њ–Ј–ґ–µ —Б—В–∞–ї –љ–µ–Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ–Њ –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –Ї–Њ –≤—Б–µ–є –≥—А—Г–њ–њ–µ –њ–µ—А–Є–∞—А—В–Є–Ї—Г–ї—П—А–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Њ–±–ї–∞—Б—В–Є –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞. –Т 1932 –≥. Codman –њ—А–µ–і–ї–Њ–ґ–Є–ї –і–ї—П –Њ–±–Њ–Ј–љ–∞—З–µ–љ–Є—П —Н—В–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П —В–µ—А–Љ–Є–љ «–Ј–∞–Љ–Њ—А–Њ–ґ–µ–љ–љ–Њ–µ –њ–ї–µ—З–Њ», –Ї–Њ—В–Њ—А—Л–є –і–Њ –љ–∞—Б—В–Њ—П—Й–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –њ–Њ–њ—Г–ї—П—А–µ–љ –≤ –∞–љ–≥–ї–Њ—П–Ј—Л—З–љ–Њ–є –Њ—А—В–Њ–њ–µ–і–Є—З–µ—Б–Ї–Њ–є –ї–Є—В–µ—А–∞—В—Г—А–µ [6,7,8]. –Ф–∞–љ–љ–Њ–µ –љ–∞–Ј–≤–∞–љ–Є–µ –Њ—В—А–∞–ґ–∞–µ—В –Њ–і–Є–љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —Е–∞—А–∞–Ї—В–µ—А–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П – –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ–Њ–µ –љ–∞—Б—В—Г–њ–ї–µ–љ–Є–µ –≤ —В–µ—З–µ–љ–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–µ—А–Є–Њ–і–∞ «—Б–Ї–Њ–≤–∞–љ–љ–Њ—Б—В–Є» – –±–µ–Ј–±–Њ–ї–µ–≤–Њ–≥–Њ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є—П –і–≤–Є–ґ–µ–љ–Є–є –≤ –њ–ї–µ—З–µ–≤–Њ–Љ —Б—Г—Б—В–∞–≤–µ. –Т –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є—Б—М –∞–љ–∞–ї–Њ–≥–Є—З–љ—Л–µ —В–µ—А–Љ–Є–љ—Л – «–±–ї–Њ–Ї–Є—А–Њ–≤–∞–љ–љ–Њ–µ –њ–ї–µ—З–Њ» [1], –њ–ї–µ—З–µ––ї–Њ–њ–∞—В–Њ—З–љ—Л–є –њ–µ—А–Є–∞—А—В—А–Є—В —Б –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ–Љ –і–≤–Є–ґ–µ–љ–Є–є –≤ –њ–ї–µ—З–µ–≤–Њ–Љ —Б—Г—Б—В–∞–≤–µ [2]. –Т 1945 –≥. Naviesar –њ—А–µ–і–ї–Њ–ґ–Є–ї —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –љ–∞–Ј–≤–∞–љ–Є–µ – «–∞–і–≥–µ–Ј–Є–≤–љ—Л–є –Ї–∞–њ—Б—Г–ї–Є—В». –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ –њ–Њ–і —В–∞–Ї–Є–Љ –љ–∞–Ј–≤–∞–љ–Є–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —Д–Є–≥—Г—А–Є—А—Г–µ—В –≤ –Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є –±–Њ–ї–µ–Ј–љ–µ–є 10––≥–Њ –њ–µ—А–µ—Б–Љ–Њ—В—А–∞ (—И–Є—Д—А –Ь75.0), —В–µ—А–Љ–Є–љ —Б–њ—А–∞–≤–µ–і–ї–Є–≤–Њ –Ї—А–Є—В–Є–Ї—Г–µ—В—Б—П –≤ —Б–≤—П–Ј–Є —Б —В–µ–Љ, —З—В–Њ –њ—А–Є —Н—В–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–Є –∞–і–≥–µ–Ј–Є–Є –љ–Є –Ї–∞–њ—Б—Г–ї—Л, –љ–Є —Б–Є–љ–Њ–≤–Є–Є –љ–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П, —Б–Ї–Њ—А–µ–µ, –Є–Љ–µ–µ—В –Љ–µ—Б—В–Њ —А–µ—В—А–∞–Ї—Ж–Є—П –Ї–∞–њ—Б—Г–ї—Л —Б—Г—Б—В–∞–≤–∞. –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –љ–∞—Г—З–љ—Л—Е —Б—В–∞—В–µ–є —Б–Њ—Б—В–Њ—П–љ–Є–µ –Њ–±–Њ–Ј–љ–∞—З–∞—О—В –њ—А–Њ—Б—В–Њ –Ї–∞–Ї «–Ї–∞–њ—Б—Г–ї–Є—В» [4,9,10,13–15].
–Ъ—В–Њ –±–Њ–ї–µ–µ—В –Ї–∞–њ—Б—Г–ї–Є—В–Њ–Љ?
–Т –Њ–≥—А–∞–љ–Є—З–µ–љ–љ–Њ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ —А–∞–±–Њ—В –њ–Њ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є–Є –Ї–∞–њ—Б—Г–ї–Є—В–∞ –њ–Њ–Ї–∞–Ј–∞–љ–∞ –µ–≥–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–∞—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М. –Т —З–∞—Б—В–љ–Њ—Б—В–Є, –≤ —Б–Ї–∞–љ–і–Є–љ–∞–≤—Б–Ї–Є—Е —Б—В—А–∞–љ–∞—Е –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М —Б—А–µ–і–Є –≤–Ј—А–Њ—Б–ї–Њ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П —Б–Њ—Б—В–∞–≤–ї—П–µ—В –Њ–Ї–Њ–ї–Њ 2 % –≤ –≥–Њ–і [6,7]. –Т –∞–±—Б–Њ–ї—О—В–љ–Њ–Љ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –Ї–∞–њ—Б—Г–ї–Є—В –≤—Б—В—А–µ—З–∞–µ—В—Б—П —Г –ї–Є—Ж –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 50 –і–Њ 70 –ї–µ—В. –Ч–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —А–µ–і–Ї–Њ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –і–Њ 40 –ї–µ—В, –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤—Б–µ–≥–і–∞ —Н—В–Њ –≤—В–Њ—А–Є—З–љ–∞—П —Д–Њ—А–Љ–∞. –Ц–µ–љ—Й–Є–љ—Л –±–Њ–ї–µ—О—В —З–∞—Й–µ –Љ—Г–ґ—З–Є–љ (—Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ 3:1–5:1). –Ф–Њ–Љ–Є–љ–Є—А—Г—О—Й–∞—П –Є –љ–µ–і–Њ–Љ–Є–љ–Є—А—Г—О—Й–∞—П –Ї–Њ–љ–µ—З–љ–Њ—Б—В—М –њ–Њ—А–∞–ґ–∞—О—В—Б—П —Б —А–∞–≤–љ–Њ–є —З–∞—Б—В–Њ—В–Њ–є. –Т 7–10% —Б–ї—Г—З–∞–µ–≤ –љ–∞ —Д–Њ–љ–µ —А–∞–Ј—А–µ—И–µ–љ–Є—П –њ—А–Њ—Ж–µ—Б—Б–∞ –≤ –Њ–і–љ–Њ–Љ —Б—Г—Б—В–∞–≤–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ–Њ—А–∞–ґ–µ–љ–Є–µ –≤—В–Њ—А–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞ —Б –Є–љ—В–µ—А–≤–∞–ї–Њ–Љ –Њ—В 6 –Љ–µ—Б—П—Ж–µ–≤ –≥–Њ–і–∞ –і–Њ 5 –ї–µ—В. –†–∞–Ј–≤–Є—В–Є–µ –њ—А–Њ—Ж–µ—Б—Б–∞ –≤–Њ –≤—В–Њ—А–Њ–Љ —Б—Г—Б—В–∞–≤–µ –∞–≤—В–Њ–љ–Њ–Љ–љ–Њ –Є –љ–µ –≤–ї–Є—П–µ—В –љ–∞ —В–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–Љ. –Я–Њ—Б–ї–µ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П –њ–Њ–≤—В–Њ—А–љ—Л–µ —Н–њ–Є–Ј–Њ–і—Л –Ї–∞–њ—Б—Г–ї–Є—В–∞ –≤ —В–Њ–Љ –ґ–µ —Б—Г—Б—В–∞–≤–µ –Ї—А–∞–є–љ–µ —А–µ–і–Ї–Є.
–≠—В–Є–Њ–ї–Њ–≥–Є—П –Є –њ–∞—В–Њ–≥–µ–љ–µ–Ј
–≠—В–Є–Њ–ї–Њ–≥–Є—П –Ї–∞–њ—Б—Г–ї–Є—В–∞ –і–Њ –љ–∞—Б—В–Њ—П—Й–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –љ–µ–Є–Ј–≤–µ—Б—В–љ–∞. –Я—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В—Б—П, —З—В–Њ –њ—А–Є—З–Є–љ–Њ–є —П–≤–ї—П—О—В—Б—П –љ–µ–є—А–Њ—В—А–Њ—Д–Є—З–µ—Б–Ї–Є–µ –љ–∞—А—Г—И–µ–љ–Є—П –≤ –Ї–∞–њ—Б—Г–ї–µ –Є —Б–Є–љ–Њ–≤–Є–∞–ї—М–љ–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–µ —Б—Г—Б—В–∞–≤–∞, –њ—А–Є–≤–Њ–і—П—Й–Є–µ –Ї —Б–њ–µ—Ж–Є—Д–Є—З–љ—Л–Љ –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ – —Д–Є–±—А–Њ–Ј—Г –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ—Г —Г–Љ–µ–љ—М—И–µ–љ–Є—О –Њ–±—К–µ–Љ–∞ –њ–Њ–ї–Њ—Б—В–Є —Б—Г—Б—В–∞–≤–∞. –Р—А—В—А–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Є–µ –і–∞–љ–љ—Л–µ –≤ –±–Њ–ї–µ–≤–Њ–є —Д–∞–Ј–µ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ –љ–∞–ї–Є—З–Є–Є —Г–Љ–µ—А–µ–љ–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ (–≥–Є–њ–µ—А–µ–Љ–Є–Є) –≤ —Б–Є–љ–Њ–≤–Є–Є. –Я—А–Є –±–Є–Њ–њ—Б–Є–Є –≤ –Ї–∞–њ—Б—Г–ї–µ –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞—О—В—Б—П –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П –≤ —Б–Њ–і–µ—А–ґ–∞–љ–Є–Є —Ж–Є—В–Њ–Ї–Є–љ–Њ–≤, —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Њ—Б—В–∞ –Є –Љ–∞—В—А–Є–Ї—Б–љ—Л—Е –Љ–µ—В–∞–ї–ї–Њ–њ—А–Њ—В–µ–Є–љ–∞–Ј, –Ї–Њ—В–Њ—А—Л–µ, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, —Г—З–∞—Б—В–≤—Г—О—В –≤ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—Ж–µ—Б—Б–∞—Е. –Ю–і–љ–∞–Ї–Њ –љ–∞—Б–Ї–Њ–ї—М–Ї–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ –Є–Љ–µ–µ—В –Њ—В–љ–Њ—И–µ–љ–Є–µ –Ї –Њ—Б–љ–Њ–≤–љ–Њ–Љ—Г –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ—Г –њ—А–Њ—Ж–µ—Б—Б—Г – —Д–Є–±—А–Њ–Ј—Г –Ї–∞–њ—Б—Г–ї—Л, –љ–µ–Є–Ј–≤–µ—Б—В–љ–Њ. –Я–Њ –Ї—А–∞–є–љ–µ–є –Љ–µ—А–µ, –њ—А–Є –і—А—Г–≥–Є—Е –њ—А–Є—З–Є–љ–∞—Е –∞—Б–µ–њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–Њ–≤–Є—В–∞, —В–∞–Ї–Є—Е –Ї–∞–Ї —А–µ–≤–Љ–∞—В–Њ–Є–і–љ—Л–є –∞—А—В—А–Є—В –Є–ї–Є –≤—В–Њ—А–Є—З–љ—Л–є —Б–Є–љ–Њ–≤–Є—В –њ—А–Є –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–µ, —Б—В–Њ–ї—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ —Д–Є–±—А–Њ–Ј–∞ –Ї–∞–њ—Б—Г–ї—Л –љ–Є–Ї–Њ–≥–і–∞ –љ–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П. –†—П–і –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ —Б–±–ї–Є–ґ–∞–µ—В –Ї–∞–њ—Б—Г–ї–Є—В —Б –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –≥—А—Г–њ–њ—Л —А–µ—Д–ї–µ–Ї—В–Њ—А–љ–Њ–є —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –і–Є—Б—В—А–Њ—Д–Є–Є –Є–ї–Є –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–Љ —А–µ–≥–Є–Њ–љ–∞—А–љ—Л–Љ –±–Њ–ї–µ–≤—Л–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ I —В–Є–њ–∞ [3], —П—А–Ї–Є–Љ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–µ–Љ –Ї–Њ—В–Њ—А—Л—Е —П–≤–ї—П–µ—В—Б—П —Б–Є–љ–і—А–Њ–Љ –Ч—Г–і–µ–Ї–∞. –≠—В–Є –њ—А–Є–Ј–љ–∞–Ї–Є –≤–Ї–ї—О—З–∞—О—В: —Д–∞–Ј–љ–Њ—Б—В—М —В–µ—З–µ–љ–Є—П, —А–∞–Ј–≤–Є—В–Є–µ —Д–Є–±—А–Њ–Ј–∞ –≤ –њ–Њ–Ј–і–љ–µ–є —Б—В–∞–і–Є–Є, –Њ—В—З–µ—В–ї–Є–≤—Л–є –ї–µ—З–µ–±–љ—Л–є —Н—Д—Д–µ–Ї—В –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤. –•–Њ—А–Њ—И–Њ –Є–Ј–≤–µ—Б—В–љ–Њ –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –Є–њ—Б–Є–ї–∞—В–µ—А–∞–ї—М–љ–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞ –Є –Ї–Є—Б—В–Є –≤ –≤–Є–і–µ –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Є—Е –≤–∞—А–Є–∞–љ—В–Њ–≤ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –Є —Б–Є–љ–і—А–Њ–Љ–∞ –Ч—Г–і–µ–Ї–∞ («—Б–Є–љ–і—А–Њ–Љ –њ–ї–µ—З–Њ––Ї–Є—Б—В—М» –Є–ї–Є –®—В–∞–є–љ–±—А–Њ–Ї–µ—А–∞) [2], —З—В–Њ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В –Њ–±—Й–Є–є –њ–∞—В–Њ–≥–µ–љ–µ–Ј —Н—В–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є.
–Ъ–∞–њ—Б—Г–ї–Є—В –≤—Б—В—А–µ—З–∞–µ—В—Б—П —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ –Є–ї–Є –Љ–Њ–ґ–µ—В —А–∞–Ј–≤–Є–≤–∞—В—М—Б—П –љ–∞ —Д–Њ–љ–µ –Ї–∞–Ї–Њ–≥–Њ––ї–Є–±–Њ –і—А—Г–≥–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П. –Т –њ–Њ—Б–ї–µ–і–љ–µ–Љ —Б–ї—Г—З–∞–µ –≥–Њ–≤–Њ—А—П—В –Њ –≤—В–Њ—А–Є—З–љ–Њ–Љ –Ї–∞–њ—Б—Г–ї–Є—В–µ. –°—А–µ–і–Є –њ—А–Є—З–Є–љ –≤—В–Њ—А–Є—З–љ–Њ–≥–Њ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –Є–Ј–≤–µ—Б—В–µ–љ —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В 2 —В–Є–њ–∞, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–Љ –Ї–∞–њ—Б—Г–ї–Є—В –≤—Б—В—А–µ—З–∞–µ—В—Б—П –≤ 10–30% —Б–ї—Г—З–∞–µ–≤. –Ю–њ–Є—Б–∞–љ—Л –љ–µ—А–µ–і–Ї–Є–µ —Б–ї—Г—З–∞–Є –Ї–∞–њ—Б—Г–ї–Є—В–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≥–Є–њ–µ—А—В–Є—А–µ–Њ–Є–і–Є–Ј–Љ–Њ–Љ, –Њ–љ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є, –њ–Њ—Б–ї–µ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, –Є–љ—Б—Г–ї—М—В–∞, –Њ–њ–µ—А–∞—В–Є–≤–љ—Л—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ –љ–∞ —Б–µ—А–і—Ж–µ –Є –Ї–∞—В–µ—В–µ—А–Є–Ј–∞—Ж–Є–Є –±—А–∞—Е–Є–∞–ї—М–љ–Њ–є –∞—А—В–µ—А–Є–Є. –Я–Њ–Љ–Є–Љ–Њ –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –Ї–∞–њ—Б—Г–ї–Є—В–∞ —Б —Б–Є–љ–і—А–Њ–Љ–Њ–Љ –Ч—Г–і–µ–Ї–∞, –і–Њ–Ї–∞–Ј–∞–љ–∞ —Б–≤—П–Ј—М —Н—В–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б –µ—Й–µ –Њ–і–љ–Є–Љ –Ј–∞–≥–∞–і–Њ—З–љ—Л–Љ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–µ–Љ –љ–µ–є—А–Њ—В—А–Њ—Д–Є—З–µ—Б–Ї–Є—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ – –Ї–Њ–љ—В—А–∞–Ї—В—Г—А–Њ–є –Ф—О–њ–Є–Є—В—А–µ–љ–∞. –≠—В–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —В–∞–Ї–ґ–µ –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–Њ —Б –і–Є–∞–±–µ—В–Њ–Љ –Є –Є–Љ–µ–µ—В –Њ–±—Й–Є–є —Б –Ї–∞–њ—Б—Г–ї–Є—В–Њ–Љ –њ—А–Є–Ј–љ–∞–Ї – –њ—А–Є –љ–µ–Љ —В–∞–Ї–ґ–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Д–Є–±—А–Њ–Ј, –љ–Њ –±–µ–Ј –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –ї–∞–і–Њ–љ–љ–Њ–≥–Њ –∞–њ–Њ–љ–µ–≤—А–Њ–Ј–∞ [6,7].
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –љ–µ—В –і–∞–љ–љ—Л—Е, —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—Й–Є—Е, —З—В–Њ –њ—А–Њ—Б—В–Њ–є —В–µ–љ–і–Є–љ–Є—В —А–Њ—В–∞—В–Њ—А–љ–Њ–є –Љ–∞–љ–ґ–µ—В—Л –њ–ї–µ—З–∞ (–љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–∞—П –њ—А–Є—З–Є–љ–∞ –±–Њ–ї–µ–є –≤ –Њ–±–ї–∞—Б—В–Є –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞) –Љ–Њ–ґ–µ—В —Н–≤–Њ–ї—О—Ж–Є–Њ–љ–Є—А–Њ–≤–∞—В—М –≤ –Ї–∞–њ—Б—Г–ї–Є—В. –≠—В–Њ —А–∞–Ј–ї–Є—З–љ—Л–µ –Ї–∞–Ї –њ–Њ –њ–∞—В–Њ–≥–µ–љ–µ–Ј—Г, —В–∞–Ї –Є –њ–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞
–Ф–ї—П –Ї–∞–њ—Б—Г–ї–Є—В–∞ —Е–∞—А–∞–Ї—В–µ—А–љ–∞ —Д–∞–Ј–љ–Њ—Б—В—М —В–µ—З–µ–љ–Є—П. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П —А–∞–Ј–ї–Є—З–љ—Л –≤ —А–∞–Ј–љ—Л–µ –њ–µ—А–Є–Њ–і—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Э–∞—З–∞–ї–Њ –Њ–±—Л—З–љ–Њ —Б–њ–Њ–љ—В–∞–љ–љ–Њ–µ, –±–µ–Ј –Ї–∞–Ї–Є—Е––ї–Є–±–Њ –њ—А–µ–і—И–µ—Б—В–≤—Г—О—Й–Є—Е —Б–Њ–±—Л—В–Є–є, –љ–Њ—Б–Є—В –њ–Њ–і–Њ—Б—В—А—Л–є —Е–∞—А–∞–Ї—В–µ—А, –Ї–Њ–≥–і–∞ –≤ —В–µ—З–µ–љ–Є–µ 1–3 –љ–µ–і–µ–ї—М –љ–∞—А–∞—Б—В–∞—О—В –±–Њ–ї–Є –≤ –Њ–і–љ–Њ–Љ –њ–ї–µ—З–µ–≤–Њ–Љ —Б—Г—Б—В–∞–≤–µ. –Я—А–Є —Н—В–Њ–Љ –±–Њ–ї—М –Љ–∞–ї–Њ —Б–≤—П–Ј–∞–љ–∞ —Б –Ї–∞–Ї–Є–Љ–—В–Њ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–Љ –і–≤–Є–ґ–µ–љ–Є–µ–Љ, —З–∞—Б—В–Њ —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П –љ–Њ—З—М—О –Є –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –ї–µ–ґ–∞ –љ–∞ –±–Њ–ї—М–љ–Њ–Љ –њ–ї–µ—З–µ. –Я–µ—А–≤–∞—П, –±–Њ–ї–µ–≤–∞—П —Д–∞–Ј–∞ –±–µ–Ј –ї–µ—З–µ–љ–Є—П –і–ї–Є—В—Б—П –Њ—В 3 –Љ–µ—Б—П—Ж–µ–≤ –і–Њ –≥–Њ–і–∞, –Ј–∞—В–µ–Љ –±–Њ–ї–Є –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ —Г–Љ–µ–љ—М—И–∞—О—В—Б—П –Є –љ–∞—Б—В—Г–њ–∞–µ—В —Д–∞–Ј–∞ «—Б–Ї–Њ–≤–∞–љ–љ–Њ—Б—В–Є» – —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ –±–µ–Ј–±–Њ–ї–µ–≤–Њ–µ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ –і–≤–Є–ґ–µ–љ–Є–є –≤ —Б—Г—Б—В–∞–≤–µ. –•–∞—А–∞–Ї—В–µ—А–љ—Л–є –≤–Є–і –њ–∞—Ж–Є–µ–љ—В–∞ –≤ —Н—В–Њ—В –њ–µ—А–Є–Њ–і –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –і–∞–ї –љ–∞–Ј–≤–∞–љ–Є–µ –±–Њ–ї–µ–Ј–љ–Є – «–∞–љ–Ї–Є–ї–Њ–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–µ» –Є–ї–Є «–Ј–∞–Љ–Њ—А–Њ–ґ–µ–љ–љ–Њ–µ –њ–ї–µ—З–Њ». –Ф–∞–љ–љ–∞—П —Д–∞–Ј–∞ –і–ї–Є—В—Б—П –Њ—В 4 –і–Њ 12 –Љ–µ—Б—П—Ж–µ–≤, —Б–Љ–µ–љ—П—П—Б—М –њ–µ—А–Є–Њ–і–Њ–Љ —А–∞–Ј—А–µ—И–µ–љ–Є—П, –≤ —В–µ—З–µ–љ–Є–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –Њ–±—К–µ–Љ –і–≤–Є–ґ–µ–љ–Є–є –≤ —Б—Г—Б—В–∞–≤–µ –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П. –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –Ј–∞–≤–µ—А—И–∞–µ—В—Б—П –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є–µ–Љ, –Њ–і–љ–∞–Ї–Њ —Г –њ–Њ–ї–Њ–≤–Є–љ—Л –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ–ї–љ–Њ–≥–Њ –≤–Њ–Ј–≤—А–∞—Й–µ–љ–Є—П –Ї –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ–Љ—Г –Њ–±—К–µ–Љ—Г –і–≤–Є–ґ–µ–љ–Є–є –љ–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В, —З—В–Њ, –Њ–і–љ–∞–Ї–Њ, –љ–µ –Љ–µ—И–∞–µ—В –Є–Љ –≤ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –ґ–Є–Ј–љ–Є. –Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М —Д–∞–Ј—Л —А–∞–Ј—А–µ—И–µ–љ–Є—П – 12–24 –Љ–µ—Б—П—Ж–∞. –°—Г—Й–µ—Б—В–≤—Г–µ—В –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–∞—П –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ–Њ—Б—В—М – —З–µ–Љ –і–Њ–ї—М—И–µ –і–ї–Є—В—Б—П –±–Њ–ї–µ–≤–∞—П —Д–∞–Ј–∞, —В–µ–Љ –і–Њ–ї—М—И–µ –њ—А–Њ—В–µ–Ї–∞–µ—В –Є —Д–∞–Ј–∞ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П. –Т —Б—А–µ–і–љ–µ–Љ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –±–µ–Ј –ї–µ—З–µ–љ–Є—П —Б–Њ—Б—В–∞–≤–ї—П–µ—В –Њ—В 1,5 –і–Њ 2 –ї–µ—В, –Њ–і–љ–∞–Ї–Њ –≤ –Њ—В–і–µ–ї—М–љ—Л—Е —Б–ї—Г—З–∞—П—Е –Љ–Њ–ґ–µ—В –і–Њ—Б—В–Є–≥–∞—В—М 4 –ї–µ—В. –Т –µ–і–Є–љ–Є—З–љ—Л—Е —Б–ї—Г—З–∞—П—Е –љ–∞–±–ї—О–і–∞–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ –Њ—Б—В–∞—В–Њ—З–љ–Њ–µ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ –і–≤–Є–ґ–µ–љ–Є–є –≤ –њ–ї–µ—З–µ–≤–Њ–Љ —Б—Г—Б—В–∞–≤–µ. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –Њ–±—Й–Є–є —Е–Њ—А–Њ—И–Є–є –њ—А–Њ–≥–љ–Њ–Ј, –≤ —В–µ—З–µ–љ–Є–µ –≤—Б–µ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –±–Њ–ї–µ–Ј–љ–Є –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –њ–∞—Ж–Є–µ–љ—В–∞ –Њ–≥—А–∞–љ–Є—З–µ–љ–∞, –≤ –њ–µ—А–≤—Л–µ –і–≤–µ —Д–∞–Ј—Л –Њ–љ –Є—Б–њ—Л—В—Л–≤–∞–µ—В –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–µ —В—А—Г–і–љ–Њ—Б—В–Є –≤ —Б–∞–Љ–Њ–Њ–±—Б–ї—Г–ґ–Є–≤–∞–љ–Є–Є, —З—В–Њ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В –∞–Ї—В–Є–≤–љ–Њ–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–Њ, –Є–Љ–µ—О—Й–µ–µ —Ж–µ–ї—М —Б–Њ–Ї—А–∞—В–Є—В—М –њ–µ—А–Є–Њ–і –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є–Є. –Ъ–ї–∞—Б—Б–Є—З–µ—Б–Ї–Њ–µ —Д–∞–Ј–љ–Њ–µ —В–µ—З–µ–љ–Є–µ –±–Њ–ї–µ–Ј–љ–Є –Љ–Њ–ґ–µ—В –љ–∞—А—Г—И–∞—В—М—Б—П. –Ґ–∞–Ї, –≤ –њ–µ—А–Є–Њ–і —Б—В–Є—Е–∞–љ–Є—П –Њ—Б—В—А–Њ–є –±–Њ–ї–Є –љ–µ–Њ—Б—В–Њ—А–Њ–ґ–љ–Њ–µ –і–≤–Є–ґ–µ–љ–Є–µ (—А—Л–≤–Њ–Ї –Ј–∞ —А—Г–Ї—Г, –њ–∞–і–µ–љ–Є–µ), –≥—А—Г–±—Л–µ –Љ–∞–љ–Є–њ—Г–ї—П—Ж–Є–Є —Б —Б—Г—Б—В–∞–≤–Њ–Љ –Љ–Њ–≥—Г—В –≤–љ–Њ–≤—М —Г—Б–Є–ї–Є—В—М –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ.
–Ф–Є–∞–≥–љ–Њ–Ј –Є –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ—Л–є
–і–Є–∞–≥–љ–Њ–Ј
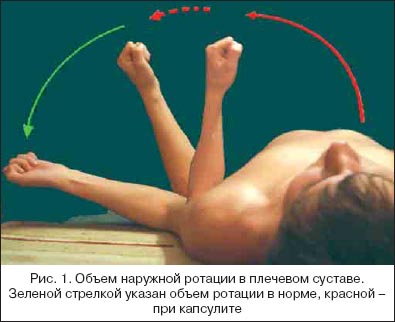
–Т —Б–≤—П–Ј–Є —Б –Њ—З–µ–≤–Є–і–љ–Њ—Б—В—М—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –Ї—А–Є—В–µ—А–Є–µ–≤ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –љ–µ —Б—Г—Й–µ—Б—В–≤—Г–µ—В. –Я—А–Є –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–µ –і–Є–∞–≥–љ–Њ–Ј–∞ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є. –Я—А–Є –Њ—Б–Љ–Њ—В—А–µ —В–Є–њ–Є—З–љ–∞ —Б–ї–µ–і—Г—О—Й–∞—П –Ї–∞—А—В–Є–љ–∞: –њ–∞—Ж–Є–µ–љ—В –і–µ—А–ґ–Є—В —А—Г–Ї—Г –њ—А–Є–ґ–∞—В–Њ–є –Ї —В—Г–ї–Њ–≤–Є—Й—Г –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –≤–љ—Г—В—А–µ–љ–љ–µ–є —А–Њ—В–∞—Ж–Є–Є –њ–ї–µ—З–∞ (–њ—А–µ–і–њ–ї–µ—З—М–µ –њ—А–Є–ґ–∞—В–Њ –Ї –ґ–Є–≤–Њ—В—Г). –Я–Њ –њ—А–Њ—И–µ—Б—В–≤–Є–Є 2–3 –љ–µ–і–µ–ї—М –Њ—В –љ–∞—З–∞–ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Ј–∞–Љ–µ—В–љ–∞ –≥–Є–њ–Њ—В—А–Њ—Д–Є—П –і–µ–ї—М—В–Њ–≤–Є–і–љ–Њ–є –Љ—Л—И—Ж—Л –љ–∞ –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–є —Б—В–Њ—А–Њ–љ–µ. –≠—В–Њ –љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–є –њ—А–Є–Ј–љ–∞–Ї, –≤—Б—В—А–µ—З–∞—О—Й–Є–є—Б—П –њ—А–Є –≤—Б–µ—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е –Њ–±–ї–∞—Б—В–Є –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞, –Є —А–∞–Ј–≤–Є–≤–∞—О—Й–Є–є—Б—П –Њ—В «–љ–µ—Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є—П» –Љ—Л—И—Ж—Л –Є–Ј––Ј–∞ –±–Њ–ї–µ–є. –Я–∞–ї—М–њ–∞—Ж–Є—П –≤—Л—П–≤–ї—П–µ—В –і–Є—Д—Д—Г–Ј–љ—Г—О –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М –Ї–∞–њ—Б—Г–ї—Л —Б—Г—Б—В–∞–≤–∞ –Є –њ—А–Є–ї–µ–≥–∞—О—Й–Є—Е –Љ—Л—И—Ж. –Э–∞–Є–±–Њ–ї–µ–µ –≤–∞–ґ–љ—Л–µ –і–ї—П –і–Є–∞–≥–љ–Њ–Ј–∞ –і–∞–љ–љ—Л–µ –њ–Њ–ї—Г—З–∞—О—В –њ—А–Є –∞–љ–∞–ї–Є–Ј–µ –Њ–±—К–µ–Љ–∞ –і–≤–Є–ґ–µ–љ–Є–є –≤ –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–Љ –њ–ї–µ—З–µ–≤–Њ–Љ —Б—Г—Б—В–∞–≤–µ. –Т –њ–µ—А–≤–Њ–є —Д–∞–Ј–µ –±–Њ–ї–µ–Ј–љ–Є –Є–Ј––Ј–∞ –±–Њ–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Њ–≥—А–∞–љ–Є—З–µ–љ—Л –і–≤–Є–ґ–µ–љ–Є—П –≤ —Б—Г—Б—В–∞–≤–µ. –Я—А–Є —Н—В–Њ–Љ –≤ —А–∞–≤–љ–Њ–Љ –Њ–±—К–µ–Љ–µ –љ–∞—А—Г—И–µ–љ—Л –Ї–∞–Ї –∞–Ї—В–Є–≤–љ—Л–µ, —В–∞–Ї –Є –њ–∞—Б—Б–Є–≤–љ—Л–µ –і–≤–Є–ґ–µ–љ–Є—П. –Ф–∞–љ–љ–∞—П –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—М —П–≤–ї—П–µ—В—Б—П –Ї–ї—О—З–µ–≤—Л–Љ –њ—А–Є–Ј–љ–∞–Ї–Њ–Љ, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є–Љ –њ—А–Њ–≤–µ—Б—В–Є –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ—Л–є –і–Є–∞–≥–љ–Њ–Ј –Ї–∞–њ—Б—Г–ї–Є—В–∞ —Б –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ —Б—Г—Е–Њ–ґ–Є–ї—М–љ–Њ–≥–Њ –∞–њ–њ–∞—А–∞—В–∞ —А–Њ—В–∞—В–Њ—А–љ–Њ–є –Љ–∞–љ–ґ–µ—В—Л –њ–ї–µ—З–∞ (—Б—Г–±–∞–Ї—А–Њ–Љ–Є–∞–ї—М–љ—Л–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ), –њ—А–Є –Ї–Њ—В–Њ—А–Њ–Љ –њ–∞—Б—Б–Є–≤–љ—Л–µ –і–≤–Є–ґ–µ–љ–Є—П –≤ —Б—Г—Б—В–∞–≤–µ, –Њ—Б–Њ–±–µ–љ–љ–Њ —А–Њ—В–∞—Ж–Є—П, —Б–Њ—Е—А–∞–љ–µ–љ—Л. –Т –љ–∞–Є–±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –њ—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ —Б—В—А–∞–і–∞–µ—В –љ–∞—А—Г–ґ–љ–∞—П —А–Њ—В–∞—Ж–Є—П –њ–ї–µ—З–∞ (—А–Є—Б. 1), –Ј–∞—В–µ–Љ –Њ—В–≤–µ–і–µ–љ–Є–µ (–µ–≥–Њ –њ—А–Њ–≤–µ—А—П—О—В, —Д–Є–Ї—Б–Є—А—Г—П –ї–Њ–њ–∞—В–Ї—Г) –Є –Ј–∞—В–µ–Љ –≤–љ—Г—В—А–µ–љ–љ—П—П —А–Њ—В–∞—Ж–Є—П.
–Э–µ—А–µ–і–Ї–Њ –Љ–Њ–ґ–љ–Њ –≤–Є–і–µ—В—М, —З—В–Њ –љ–∞—А—Г–ґ–љ–∞—П —А–Њ—В–∞—Ж–Є—П –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В. –Т –љ–Њ—А–Љ–µ –µ–µ –Њ–±—К–µ–Љ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 150–170 –≥—А–∞–і—Г—Б–Њ–≤. –Ґ–µ—Б—В—Л –љ–∞ —Б–Њ–њ—А–Њ—В–Є–≤–ї–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ–Љ—Г –і–≤–Є–ґ–µ–љ–Є—О, —Б—В–Њ–ї—М –≤–∞–ґ–љ—Л–µ –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –њ—А–Њ—Б—В—Л—Е —В–µ–љ–і–Є–љ–Є—В–Њ–≤ –Њ–±–ї–∞—Б—В–Є –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞ [4,5], –њ—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ –Љ–∞–ї–Њ–Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ—Л. –Я–∞—Ж–Є–µ–љ—В –Є–ї–Є –љ–µ –Њ—В–Љ–µ—З–∞–µ—В —Г—Б–Є–ї–µ–љ–Є—П –±–Њ–ї–Є –≤ –Њ—В–≤–µ—В –љ–∞ –љ–∞–њ—А—П–ґ–µ–љ–Є–µ, –Є–ї–Є –Њ–љ–∞ –Є–Љ–µ–µ—В —А–∞–Ј–ї–Є—В–Њ–є —Е–∞—А–∞–Ї—В–µ—А, –љ–µ –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є–є –ї–Њ–Ї–∞–ї–Є–Ј–Њ–≤–∞—В—М –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–µ —Б—Г—Е–Њ–ґ–Є–ї–Є–µ. –Х—Б–ї–Є –≤ –њ–µ—А–≤—Г—О —Д–∞–Ј—Г –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≥–ї–∞–≤–љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ, –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—О—Й–Є–Љ –і–≤–Є–ґ–µ–љ–Є—П –≤ —Б—Г—Б—В–∞–≤–µ, —П–≤–ї—П–µ—В—Б—П –±–Њ–ї—М, —В–Њ –≤–Њ –≤—В–Њ—А—Г—О, –±–µ–Ј–±–Њ–ї–µ–≤—Г—О —Д–∞–Ј—Г, –∞–Ї—В–Є–≤–љ—Л–µ –Є –њ–∞—Б—Б–Є–≤–љ—Л–µ –і–≤–Є–ґ–µ–љ–Є—П –≤ —Б—Г—Б—В–∞–≤–µ –Њ–≥—А–∞–љ–Є—З–µ–љ—Л —В–Њ–ї—М–Ї–Њ –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ – –њ–∞—Ж–Є–µ–љ—В –±–Њ–ї–Є –љ–µ –Є—Б–њ—Л—В—Л–≤–∞–µ—В, –Њ–і–љ–∞–Ї–Њ –і–≤–Є–≥–∞—В—М —А—Г–Ї–Њ–є –≤ –Њ–±—Л—З–љ–Њ–Љ –Њ–±—К–µ–Љ–µ –љ–µ –≤ —Б–Њ—Б—В–Њ—П–љ–Є–Є. –°–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, –≤ –Ј–∞–≤–µ—А—И–∞—О—Й–µ–є —Д–∞–Ј–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–∞—Ж–Є–µ–љ—В —Б–Њ–Њ–±—Й–∞–µ—В, —З—В–Њ –≤ –љ–µ–і–∞–≤–љ–µ–Љ –њ—А–Њ—И–ї–Њ–Љ —Г –љ–µ–≥–Њ (–љ–µ–µ) –њ–ї–µ—З–Њ –±–Њ–ї–µ–ї–Њ, –Ј–∞—В–µ–Љ –њ–Њ—З—В–Є –љ–µ –і–≤–Є–≥–∞–ї–Њ—Б—М, –∞ —Б–µ–є—З–∞—Б –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ «—А–∞–Ј—А–∞–±–∞—В—Л–≤–∞–µ—В—Б—П». –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Ї–∞–њ—Б—Г–ї–Є—В–∞ —В—А—Г–і–љ–Њ—Б—В–µ–є –љ–µ —Б–Њ—Б—В–∞–≤–ї—П–µ—В. –Х–і–Є–љ—Б—В–≤–µ–љ–љ–Њ–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–µ —Г—Б–ї–Њ–≤–Є–µ (–Њ—Б–Њ–±–µ–љ–љ–Њ –≤ –њ–µ—А–≤—Г—О, –±–Њ–ї–µ–≤—Г—О —Д–∞–Ј—Г –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П) – —Н—В–Њ –Є—Б–Ї–ї—О—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞, –Ї–Њ—В–Њ—А—Л–µ —В–∞–Ї–ґ–µ –њ—А–Њ—П–≤–ї—П—О—В—Б—П –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ–Љ –Њ–±—К–µ–Љ–∞ –Ї–∞–Ї –∞–Ї—В–Є–≤–љ—Л—Е, —В–∞–Ї –Є –њ–∞—Б—Б–Є–≤–љ—Л—Е –і–≤–Є–ґ–µ–љ–Є–є. –Т —В–∞–±–ї–Є—Ж–µ 1 –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ –њ–µ—А–µ—З–µ–љ—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞, —Б –Ї–Њ—В–Њ—А—Л–Љ–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–≤–Њ–і–Є—В—М –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ—Л–є –і–Є–∞–≥–љ–Њ–Ј –Ї–∞–њ—Б—Г–ї–Є—В–∞, –Є –Є—Е —Е–∞—А–∞–Ї—В–µ—А–љ—Л–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–∞ –і–Є–∞–≥–љ–Њ–Ј–∞ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В —Б—В–∞–љ–і–∞—А—В–љ–Њ–µ —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Є –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –Њ—Б—В—А–Њ—Д–∞–Ј–Њ–≤—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є (–°–Ю–≠ –Є –°–—А–µ–∞–Ї—В–Є–≤–љ–Њ–≥–Њ –±–µ–ї–Ї–∞) —Б —Ж–µ–ї—М—О –Є—Б–Ї–ї—О—З–µ–љ–Є—П –і—А—Г–≥–Є—Е (–≤–љ—Г—В—А–Є—Б—Г—Б—В–∞–≤–љ—Л—Е) –њ—А–Є—З–Є–љ —В—П–ґ–µ–ї–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞. –Т —Б–ї—Г—З–∞–µ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –Ї–∞–Ї–Є—Е––ї–Є–±–Њ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є–є –Њ—В –љ–Њ—А–Љ—Л –љ–µ –≤—Л—П–≤–ї—П–µ—В—Б—П. –Я—А–Є –Љ–љ–Њ–≥–Њ–Љ–µ—Б—П—З–љ–Њ–Љ —В–µ—З–µ–љ–Є–Є –Ї–∞–њ—Б—Г–ї–Є—В–∞ –љ–∞ —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–µ –Є–љ–Њ–≥–і–∞ –≤–Є–і–µ–љ —А–µ–≥–Є–Њ–љ–∞—А–љ—Л–є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј –њ—А–Є —Б–Њ—Е—А–∞–љ–љ–Њ–є —Б—Г—Б—В–∞–≤–љ–Њ–є —Й–µ–ї–Є. –Я—А–Є—З–Є–љ–Њ–є –і–∞–љ–љ–Њ–≥–Њ —П–≤–ї–µ–љ–Є—П —П–≤–ї—П–µ—В—Б—П –Ї–∞–Ї –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є –љ–∞ –Ї–Њ–љ–µ—З–љ–Њ—Б—В—М (—В–∞–Ї –љ–∞–Ј—Л–≤–∞–µ–Љ—Л–є disuse osteoporosis), —В–∞–Ї –Є –њ—А–Њ—П–≤–ї–µ–љ–Є–µ –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ – –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –Є –њ—А–Є –і—А—Г–≥–Є—Е —Д–Њ—А–Љ–∞—Е —А–µ—Д–ї–µ–Ї—В–Њ—А–љ–Њ–є —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –і–Є—Б—В—А–Њ—Д–Є–Є –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —А–µ–≥–Є–Њ–љ–∞—А–љ—Л–є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј.
–Х–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ –Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є–Љ –њ–Њ–і—В–≤–µ—А–і–Є—В—М –і–Є–∞–≥–љ–Њ–Ј –Ї–∞–њ—Б—Г–ї–Є—В–∞, —П–≤–ї—П–µ—В—Б—П –∞—А—В—А–Њ–≥—А–∞—Д–Є—П, –≤—Л—П–≤–ї—П—О—Й–∞—П —А–µ–Ј–Ї–Њ–µ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ –њ–Њ–ї–Њ—Б—В–Є –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞ –Є –Є—Б—З–µ–Ј–љ–Њ–≤–µ–љ–Є–µ –∞–Ї—Б–Є–ї–ї—П—А–љ–Њ–≥–Њ –Ї–∞—А–Љ–∞–љ–∞. –Ю–і–љ–∞–Ї–Њ –≤ –њ—А–∞–Ї—В–Є–Ї–µ –Љ–µ—В–Њ–і –љ–µ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –≤ —Б–≤—П–Ј–Є —Б –Є–љ–≤–∞–Ј–Є–≤–љ–Њ—Б—В—М—О –Є –і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –Є–љ—Д–Њ—А–Љ–∞—Ж–Є–Є, –њ–Њ–ї—Г—З–∞–µ–Љ–Њ–є –њ—А–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–Љ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є. –Ґ–∞–Ї–ґ–µ –Љ–∞–ї–Њ—Ж–µ–љ–љ—Л–Љ –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Ї–∞–њ—Б—Г–ї–Є—В–∞ —П–≤–ї—П–µ—В—Б—П —Г–ї—М—В—А–∞–Ј–≤—Г–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ. –†–∞–Ј—А–µ—И–∞—О—Й–Є–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –Љ–µ—В–Њ–і–∞ –љ–µ –њ–Њ–Ј–≤–Њ–ї—П—О—В –Ј–∞—Д–Є–Ї—Б–Є—А–Њ–≤–∞—В—М –і–Є—Д—Д—Г–Ј–љ—Л–µ —Д–Є–±—А–Њ–Ј–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —В–Њ–љ–Ї–Њ–є –Ї–∞–њ—Б—Г–ї—Л –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞. –Ю–±–љ–∞—А—Г–ґ–Є–≤–∞–µ–Љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –≤–Є–і–µ –Њ—В–µ–Ї–∞ –њ—А–Є–ї–µ–≥–∞—О—Й–Є—Е —Б—Г—Е–Њ–ґ–Є–ї–Є–є —А–Њ—В–∞—В–Њ—А–љ–Њ–є –Љ–∞–љ–ґ–µ—В—Л –њ–ї–µ—З–∞ –љ–µ —Б–њ–µ—Ж–Є—Д–Є—З–љ—Л –Є –≤—Б—В—А–µ—З–∞—О—В—Б—П –њ—А–Є –Њ–±—Л—З–љ—Л—Е —В–µ–љ–і–Є–љ–Є—В–∞—Е. –Ь–∞–≥–љ–Є—В–љ–Њ–—А–µ–Ј–Њ–љ–∞–љ—Б–љ–∞—П —В–Њ–Љ–Њ–≥—А–∞—Д–Є—П –Њ–±–ї–∞–і–∞–µ—В –±–Њ–ї—М—И–µ–є —А–∞–Ј—А–µ—И–∞—О—Й–µ–є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О, –њ–Њ–Ј–≤–Њ–ї—П—П –Њ–±–љ–∞—А—Г–ґ–Є—В—М —Г—В–Њ–ї—Й–µ–љ–Є–µ –Ї–∞–њ—Б—Г–ї—Л, –Њ–і–љ–∞–Ї–Њ –≤ —Б–≤—П–Ј–Є —Б –≤—Л—Б–Њ–Ї–Њ–є —Б—В–Њ–Є–Љ–Њ—Б—В—М—О –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П —А–µ–і–Ї–Њ. –°—Ж–Є–љ—В–Є–≥—А–∞—Д–Є—П –≤—Л—П–≤–ї—П–µ—В –њ–Њ–≤—Л—И–µ–љ–љ—Л–є –Ј–∞—Е–≤–∞—В —А–∞–і–Є–Њ—Д–∞—А–Љ–њ—А–µ–њ–∞—А–∞—В–∞ (—В–µ—Е–љ–µ—Ж–Є—П–99) –≤ –Ј–Њ–љ–µ –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞, –Њ–і–љ–∞–Ї–Њ —Н—В–Є –і–∞–љ–љ—Л–µ –љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–љ—Л –і–ї—П –Ї–∞–њ—Б—Г–ї–Є—В–∞ [6,7].
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Њ—Б–љ–Њ–≤–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Ї–∞–њ—Б—Г–ї–Є—В–∞ —П–≤–ї—П–µ—В—Б—П —Б–±–Њ—А –∞–љ–∞–Љ–љ–µ–Ј–∞ –Є –і–∞–љ–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—Б–Љ–Њ—В—А–∞. –°—В–∞–љ–і–∞—А—В–љ—Г—О —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞—Д–Є—О –њ–ї–µ—З–µ–≤—Л—Е —Б—Г—Б—В–∞–≤–Њ–≤ –Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –і–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П –і—А—Г–≥–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є.
–Ы–µ—З–µ–љ–Є–µ
–Ы–µ—З–µ–љ–Є–µ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –Ј–∞–≤–Є—Б–Є—В –Њ—В —Д–∞–Ј—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ–±–љ–∞–і–µ–ґ–Є—В—М –њ–∞—Ж–Є–µ–љ—В–∞, —Б–Њ–Њ–±—Й–Є–≤ –µ–Љ—Г –Њ–± –Њ–±—Й–µ–Љ —Е–Њ—А–Њ—И–µ–Љ –њ—А–Њ–≥–љ–Њ–Ј–µ –±–Њ–ї–µ–Ј–љ–Є. –≠—В–Њ –≤–∞–ґ–љ–Њ, —В–∞–Ї –Ї–∞–Ї –њ–∞—Ж–Є–µ–љ—В—Л –љ–µ—А–µ–і–Ї–Њ –Њ–±–µ—Б–њ–Њ–Ї–Њ–µ–љ—Л –љ–∞—А–∞—Б—В–∞—О—Й–Є–Љ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ–Љ –і–≤–Є–ґ–µ–љ–Є–є –Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ —Н—Д—Д–µ–Ї—В–∞ –Њ—В –њ—А–µ–і–њ—А–Є–љ—П—В—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –ї–µ—З–µ–љ–Є—П. –Ы–µ—З–µ–љ–Є–µ –Є –Є—Б—Е–Њ–і—Л –Є–і–Є–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –Є –µ–≥–Њ –≤—В–Њ—А–Є—З–љ—Л—Е —Д–Њ—А–Љ –љ–µ –Њ—В–ї–Є—З–∞—О—В—Б—П, –Њ–і–љ–∞–Ї–Њ –њ—А–Є —А–∞–Ј–≤–Є—В–Є–Є –Ї–∞–њ—Б—Г–ї–Є—В–∞ –љ–∞ —Д–Њ–љ–µ —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ –Є–Љ–µ—О—В—Б—П –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–µ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є—П –≤ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –У–Ъ–°.
–Ы–µ—З–µ–љ–Є–µ –≤ –±–Њ–ї–µ–≤—Г—О —Д–∞–Ј—Г –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П
–Т —Н—В–Њ—В –њ–µ—А–Є–Њ–і –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –ї–µ—З–µ–љ–Є–µ –љ–∞–њ—А–∞–≤–ї–µ–љ–Њ –љ–∞ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ–≥—А–∞–љ–Є—З–Є—В—М –љ–∞–≥—А—Г–Ј–Ї—Г –љ–∞ —Б—Г—Б—В–∞–≤ –њ—А–µ–і–µ–ї–Њ–Љ –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є. –Ъ—А–Є—В–µ—А–Є–µ–Љ —П–≤–ї—П–µ—В—Б—П –±–Њ–ї—М. –†–∞–Ј—А–µ—И–∞—О—В—Б—П (–Є —А–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В—Б—П) –≤—Б–µ –і–≤–Є–ґ–µ–љ–Є—П, –Ї–Њ—В–Њ—А—Л–µ –љ–µ –≤—Л–Ј—Л–≤–∞—О—В —Г—Б–Є–ї–µ–љ–Є—П –±–Њ–ї–Є. –Я–Њ–Ї–Њ–є (–љ–Њ—И–µ–љ–Є–µ —А—Г–Ї–Є –≤ «–Ї–Њ—Б—Л–љ–Њ—З–љ–Њ–є» –њ–Њ–≤—П–Ј–Ї–µ) —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –њ—А–Є –Њ—З–µ–љ—М —Б–Є–ї—М–љ–Њ–є –±–Њ–ї–Є, –Є —В–Њ –ї–Є—И—М –љ–∞ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —З–∞—Б–Њ–≤ –≤ –і–µ–љ—М. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –і–ї–Є—В–µ–ї—М–љ–∞—П –Є–Љ–Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є—П —Г—Б–Є–ї–Є–≤–∞–µ—В –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Г—О –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М —Б—Г—Б—В–∞–≤–∞.
–Ы–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П –≤ —Н—В–Њ–є —Д–∞–Ј–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –љ–∞–њ—А–∞–≤–ї–µ–љ–∞ –љ–∞ —Б–Ї–Њ—А–µ–є—И–µ–µ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–µ –±–Њ–ї–Є –Є –њ–µ—А–µ–≤–Њ–і–∞ –±–Њ–ї–µ–Ј–љ–Є –≤ —Д–∞–Ј—Г —А–∞–Ј—А–µ—И–µ–љ–Є—П –њ—А–Њ—Ж–µ—Б—Б–∞. –Ґ—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ –ї–µ—З–µ–љ–Є–µ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ –љ–∞—З–Є–љ–∞—О—В —Б –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–Э–Я–Т–Я). –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —Б–≤–Њ–µ–Њ–±—А–∞–Ј–Є–µ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –њ—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ, –Њ–љ –њ—А–Є—Б—Г—В—Б—В–≤—Г–µ—В, –Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Э–Я–Т–Я –њ—А–Є —Н—В–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–Є –Є–Љ–µ–µ—В –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–µ –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–Є–µ. –Ю–і–љ–∞–Ї–Њ, –њ—А–Є–љ–Є–Љ–∞—П –≤–Њ –≤–љ–Є–Љ–∞–љ–Є–µ –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –Ї–Њ–љ—В–Є–љ–≥–µ–љ—В –Ј–∞–±–Њ–ї–µ–≤—И–Є—Е (—Н—В–Њ –ї—О–і–Є –Ј—А–µ–ї–Њ–≥–Њ –Є —Б—В–∞—А—И–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–Њ–≤), –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є (–ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є –≥–∞—Б—В—А–Њ–њ–∞—В–Є–Є, –њ–Њ—А–∞–ґ–µ–љ–Є—П –њ–Њ—З–µ–Ї, –Ї–Є—И–µ—З–љ–Є–Ї–∞, —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л). –Т —Н—В–Њ–є —Б–≤—П–Ј–Є –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞–Љ–Є –њ–µ—А–µ–і –і—А—Г–≥–Є–Љ–Є –Э–Я–Т–Я –Њ–±–ї–∞–і–∞–µ—В –∞—Ж–µ–Ї–ї–Њ—Д–µ–љ–∞–Ї (–Р—Н—А—В–∞–ї). –Э–µ —Г—Б—В—Г–њ–∞—П –њ–Њ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–∞–Ї–Є–Љ —Б—В–∞–љ–і–∞—А—В–љ—Л–Љ –Э–Я–Т–Я, –Ї–∞–Ї –і–Є–Ї–ї–Њ—Д–µ–љ–∞–Ї –Є –Є–љ–і–Њ–Љ–µ—В–∞—Ж–Є–љ, –∞—Ж–µ–Ї–ї–Њ—Д–µ–љ–∞–Ї –≤ —В–Њ –ґ–µ –≤—А–µ–Љ—П –Њ–±–ї–∞–і–∞–µ—В –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –ї—Г—З—И–µ–є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М—О, —З—В–Њ –і–Њ–Ї–∞–Ј–∞–љ–Њ –≤ –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е. –Т—Л–≥–Њ–і–љ—Л–є –њ—А–Њ—Д–Є–ї—М –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –∞—Ж–µ–Ї–ї–Њ—Д–µ–љ–∞–Ї–∞ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–Љ –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є–µ–Љ –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ –¶–Ю–У–2. –Р—Ж–µ–Ї–ї–Њ—Д–µ–љ–∞–Ї –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї –њ—А–µ–њ–∞—А–∞—В–∞–Љ —Б –Ї–Њ—А–Њ—В–Ї–Є–Љ –њ–µ—А–Є–Њ–і–Њ–Љ –њ–Њ–ї—Г—А–∞—Б–њ–∞–і–∞ (4–6 —З–∞—Б–Њ–≤), —З—В–Њ –Є—Б–Ї–ї—О—З–∞–µ—В –Ї—Г–Љ—Г–ї—П—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В (–љ–∞–±–ї—О–і–∞–µ–Љ—Л–є, –љ–∞–њ—А–Є–Љ–µ—А, —Г –њ–Є—А–Њ–Ї—Б–Є–Ї–∞–Љ–∞ –Є –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ–∞), –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–є —Г –ї–Є—Ж —Б—В–∞—А—И–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞.
–°—Г—В–Њ—З–љ–∞—П –і–Њ–Ј–∞ –∞—Ж–µ–Ї–ї–Њ—Д–µ–љ–∞–Ї–∞ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 50–200 –Љ–≥ –Є –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Б–∞–Љ–Є–Љ –њ–∞—Ж–Є–µ–љ—В–Њ–Љ –њ–Њ –Ї—А–Є—В–µ—А–Є—О –і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є. –Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –њ—А–Є–µ–Љ–∞ —В–∞–Ї–ґ–µ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Я—А–µ–њ–∞—А–∞—В –њ—А–Є–љ–Є–Љ–∞—О—В, –њ–Њ–Ї–∞ –±–Њ–ї—М –љ–µ –Є—Б—З–µ–Ј–љ–µ—В.
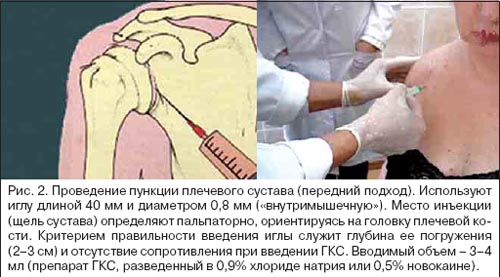
–Я—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ –≤–љ—Г—В—А–Є—Б—Г—Б—В–∞–≤–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ –≥–ї—О–Ї–Њ–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ (–У–Ъ–°). –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–≤–Њ–і–Є—В—М –≤–≤–µ–і–µ–љ–Є–µ –У–Ъ–° –Є–Љ–µ–љ–љ–Њ –≤ –њ–Њ—А–∞–ґ–µ–љ–љ—Л–є —Б—Г—Б—В–∞–≤, –∞ –љ–µ «–Њ–±–Ї–∞–ї—Л–≤–∞–љ–Є–µ» –њ–µ—А–Є–∞—А—В–Є–Ї—Г–ї—П—А–љ—Л—Е —В–Ї–∞–љ–µ–є, –Ї–Њ—В–Њ—А–Њ–µ –µ—Б–ї–Є –Є –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –і–µ–є—Б—В–≤–Є–µ, —В–Њ —В–Њ–ї—М–Ї–Њ –Ј–∞ —Б—З–µ—В —Б–Є—Б—В–µ–Љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –њ—А–µ–њ–∞—А–∞—В–∞. –†–∞–љ–љ–µ–µ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –≤–љ—Г—В—А–Є—Б—Г—Б—В–∞–≤–љ–Њ–є –Є–љ—К–µ–Ї—Ж–Є–Є –У–Ъ–° –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Ї—Г–њ–Є—А–Њ–≤–∞—В—М –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ, —Б–Њ–Ї—А–∞—Й–∞—П –µ—Б—В–µ—Б—В–≤–µ–љ–љ—Г—О –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –±–Њ–ї–µ–≤–Њ–є —Д–∞–Ј—Л. –°—Е–µ–Љ–∞ –Є —Б–∞–Љ–∞ –њ—Г–љ–Ї—Ж–Є—П –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞ –њ–Њ–Ї–∞–Ј–∞–љ—Л –љ–∞ —А–Є—Б—Г–љ–Ї–µ 2.
–≠—Д—Д–µ–Ї—В –У–Ъ–° –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ –љ–µ —В–Њ–ї—М–Ї–Њ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ, –љ–Њ, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –Ї–∞–Ї–Є–Љ–—В–Њ –і—А—Г–≥–Є–Љ –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–Љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –љ–∞ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –њ—А–Њ—Ж–µ—Б—Б. –Ш–Ј–≤–µ—Б—В–µ–љ —Н—Д—Д–µ–Ї—В –У–Ъ–° –њ—А–Є —Б–Є–љ–і—А–Њ–Љ–µ –Ч—Г–і–µ–Ї–∞, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–Љ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ—В. –†–µ–ґ–Є–Љ –≤–љ—Г—В—А–Є—Б—Г—Б—В–∞–≤–љ—Л—Е –≤–≤–µ–і–µ–љ–Є–є –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–є —Б–Є—В—Г–∞—Ж–Є–µ–є. –£ —А—П–і–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Н—Д—Д–µ–Ї—В –Њ—В –Є–љ—К–µ–Ї—Ж–Є–Є –У–Ъ–° –і–ї–Є—В—Б—П –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л–є –њ–µ—А–Є–Њ–і –≤—А–µ–Љ–µ–љ–Є (2–3 –љ–µ–і–µ–ї–Є), –њ–Њ—Б–ї–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –±–Њ–ї–Є –≤–љ–Њ–≤—М —Г—Б–Є–ї–Є–≤–∞—О—В—Б—П. –Ґ–∞–Ї–Є–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –≤–љ—Г—В—А–Є—Б—Г—Б—В–∞–≤–љ—Л–µ –Є–љ—К–µ–Ї—Ж–Є–Є –У–Ъ–° –њ–Њ–≤—В–Њ—А—П—О—В —Б –Є–љ—В–µ—А–≤–∞–ї–Њ–Љ, –Њ–њ—А–µ–і–µ–ї—П–µ–Љ—Л–Љ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О —Н—Д—Д–µ–Ї—В–∞ –њ—А–µ–і—Л–і—Г—Й–µ–є –Є–љ—К–µ–Ї—Ж–Є–Є (—З–µ—А–µ–Ј 2–4 –љ–µ–і–µ–ї–Є), –љ–Њ –љ–µ –±–Њ–ї–µ–µ 3 –Є–љ—К–µ–Ї—Ж–Є–є. –Я—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Ї –Є–љ—К–µ–Ї—Ж–Є—П–Љ –У–Ъ–° –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –њ–Њ–ї–љ—Л–µ —А–∞–Ј–Њ–≤—Л–µ –і–Њ–Ј—Л –і–ї–Є—В–µ–ї—М–љ–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —В–∞–Ї –Ї–∞–Ї –њ–Њ–Ї–∞–Ј–∞–љ–∞ –і–Њ–Ј–Њ–Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В—М –љ–∞—Б—В—Г–њ–∞—О—Й–µ–≥–Њ —Н—Д—Д–µ–Ї—В–∞. –°–ї–Њ–ґ–љ–Њ—Б—В–Є –≤–Њ–Ј–љ–Є–Ї–∞—О—В –њ—А–Є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–Љ —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ. –Т —Н—В–Њ–Љ —Б–ї—Г—З–∞–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б –Њ—В—З–µ—В–ї–Є–≤—Л–Љ —Б–Є—Б—В–µ–Љ–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ (—В—А–Є–∞–Љ—Б–Є–љ–Њ–ї–Њ–љ–∞ –Є –±–µ—В–∞–Љ–µ—В–∞–Ј–Њ–љ–∞) —З—А–µ–≤–∞—В–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –≤ –Ї—А–Њ–≤–Є, —Е–Њ—В—П —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –≤ —Н—В–Њ–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є –љ–µ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М. –Ю–і–љ–∞–Ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –≤–љ—Г—В—А–Є—Б—Г—Б—В–∞–≤–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ 35 –Љ–≥ –Љ–µ—В–Є–ї–њ—А–µ–і–љ–Є–Ј–Њ–ї–Њ–љ–∞ –∞—Ж–µ—В–∞—В–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –і–Є–∞–±–µ—В–Њ–Љ –љ–µ –≤–ї–Є—П–µ—В –љ–∞ —Г—А–Њ–≤–µ–љ—М –≥–ї—О–Ї–Њ–Ј—Л –≤ –Ї—А–Њ–≤–Є [12].
–У–Ъ–° –њ—А–Є –±–Њ–ї–µ–≤–Њ–є —Д–∞–Ј–µ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –Љ–Њ–≥—Г—В –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –Є –њ–µ—А–Њ—А–∞–ї—М–љ–Њ. –Ґ–∞–Ї, –≤ –њ–ї–∞—Ж–µ–±–Њ––Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є Buchbinder et al. [13] –њ–Њ–Ї–∞–Ј–∞–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ –њ—А–Є–µ–Љ–∞ 30 –Љ–≥ –њ—А–µ–і–љ–Є–Ј–Њ–ї–Њ–љ–∞ –≤ —Б—Г—В–Ї–Є –≤ —В–µ—З–µ–љ–Є–µ 4 –љ–µ–і–µ–ї—М. –Ю–і–љ–∞–Ї–Њ —Г—З–Є—В—Л–≤–∞—П —А–Є—Б–Ї –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є —Б–Є—Б—В–µ–Љ–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –У–Ъ–° –≤ —В–∞–Ї–Њ–є –±–Њ–ї—М—И–Њ–є –і–Њ–Ј–µ, –Љ–µ—В–Њ–і –љ–µ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ –і–ї—П —И–Є—А–Њ–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є. –Ф–∞–љ–љ—Л–є —Б–њ–Њ—Б–Њ–± –њ–Њ–Ї–∞–Ј–∞–љ –≤ —Б–ї—Г—З–∞—П—Е –Њ—Б–Њ–±–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, —В–Њ—А–њ–Є–і–љ–Њ–≥–Њ –Ї –і—А—Г–≥–Є–Љ –Љ–µ—В–Њ–і–∞–Љ –ї–µ—З–µ–љ–Є—П (—Б–Є–љ–і—А–Њ–Љ «–њ–ї–µ—З–Њ––Ї–Є—Б—В—М»).
–Ф—А—Г–≥–Є–µ –Љ–µ—В–Њ–і—Л –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П, –Ї–Њ–≥–і–∞ —Г–Ї–∞–Ј–∞–љ–љ—Л–µ –≤—Л—И–µ –љ–µ –Є–Љ–µ–ї–Є —Н—Д—Д–µ–Ї—В–∞ –Є–ї–Є –љ–µ –Љ–Њ–≥–ї–Є –±—Л—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ—Л –Є–Ј––Ј–∞ –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є (–њ—А–Є —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ –Є–ї–Є –љ–µ–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ–Њ–є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є). –°—А–µ–і–Є —Н—В–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –Њ–њ–Є—Б–∞–љ–∞ –±–ї–Њ–Ї–∞–і–∞ –љ–∞–і–ї–Њ–њ–∞—В–Њ—З–љ–Њ–≥–Њ –љ–µ—А–≤–∞, –≤–љ—Г—В—А–Є—Б—Г—Б—В–∞–≤–љ—Л–µ –Є–љ—К–µ–Ї—Ж–Є–Є –≤—Л—Б–Њ–Ї–Њ–Љ–Њ–ї–µ–Ї—Г–ї—П—А–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≥–Є–∞–ї—Г—А–Њ–љ–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л [14]; –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Ї–∞–ї—М—Ж–Є—В–Њ–љ–Є–љ–∞, —В–∞–Ї –Ї–∞–Ї –Њ–љ —Н—Д—Д–µ–Ї—В–Є–≤–µ–љ –њ—А–Є —Б–Є–љ–і—А–Њ–Љ–µ –Ч—Г–і–µ–Ї–∞.
–≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ –Ї–∞–Ї–Њ–≥–Њ––ї–Є–±–Њ –Є–Ј —Д–Є–Ј–Є–Њ—В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –љ–µ –і–Њ–Ї–∞–Ј–∞–љ–∞.
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е, –њ—А–Є –Ї–Њ—В–Њ—А—Л—Е –њ—А–Њ–≤–Њ–і–Є–ї—Б—П –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ—Л–є –∞–љ–∞–ї–Є–Ј –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Є—Б—Е–Њ–і–∞ –Ї–∞–њ—Б—Г–ї–Є—В–∞ –Њ—В –≤–Є–і–∞ –ї–µ—З–µ–љ–Є—П, –љ–µ –њ–Њ–Ї–∞–Ј–∞–љ–Њ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ –Ї–∞–Ї–Њ–≥–Њ––ї–Є–±–Њ –Є–Ј –Љ–µ—В–Њ–і–Њ–≤ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –і–Њ–ї–≥–Њ—Б—А–Њ—З–љ–Њ–≥–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞ – —З–µ—А–µ–Ј –≥–Њ–і –љ–∞–±–ї—О–і–µ–љ–Є—П –∞–±—Б–Њ–ї—О—В–љ–Њ–µ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В–Љ–µ—З–∞–ї–Є –Ј–∞–Љ–µ—В–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ [9]. –Ю–і–љ–∞–Ї–Њ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ—Л—Е —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ (—З–µ—А–µ–Ј –Љ–µ—Б—П—Ж –ї–µ—З–µ–љ–Є—П) –њ–Њ–Ї–∞–Ј–∞–љ–Њ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ –У–Ъ–° —В–µ—А–∞–њ–Є–Є –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б —Д–Є–Ј–Є–Њ—В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–Љ–Є –Љ–µ—В–Њ–і–∞–Љ–Є [10,11].
–Ы–µ—З–µ–љ–Є–µ –≤ —Д–∞–Ј—Г —Б–Ї–Њ–≤–∞–љ–љ–Њ—Б—В–Є
–Т —Н—В–Њ—В –њ–µ—А–Є–Њ–і –±–Њ–ї–µ–Ј–љ–Є –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–∞—П —В–µ—А–∞–њ–Є—П (–Э–Я–Т–Я –Є –≤–љ—Г—В—А–Є—Б—Г—Б—В–∞–≤–љ—Л–µ –Є–љ—К–µ–Ї—Ж–Є–Є –У–Ъ–°) –љ–µ –њ–Њ–Ї–∞–Ј–∞–љ—Л. –¶–µ–ї—М—О –ї–µ—З–µ–љ–Є—П –≤ —Н—В—Г —Д–∞–Ј—Г —П–≤–ї—П–µ—В—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ –і–≤–Є–ґ–µ–љ–Є–є –≤ –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–Љ —Б—Г—Б—В–∞–≤–µ, —З—В–Њ –і–Њ—Б—В–Є–≥–∞–µ—В—Б—П –∞–≥—А–µ—Б—Б–Є–≤–љ–Њ–є —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Њ–љ–љ–Њ–є —В–∞–Ї—В–Є–Ї–Њ–є. –Э–∞–њ–Њ–Љ–љ–Є–Љ, —З—В–Њ –≤ –±–Њ–ї–µ–≤—Г—О —Д–∞–Ј—Г –Ї–∞–њ—Б—Г–ї–Є—В–∞ –ї–µ—З–µ–±–љ–∞—П –≥–Є–Љ–љ–∞—Б—В–Є–Ї–∞ –Њ–≥—А–∞–љ–Є—З–µ–љ–∞ –і–Њ–њ—Г—Б—В–Є–Љ—Л–Љ –±–Њ–ї—М—О –Њ–±—К–µ–Љ–Њ–Љ –і–≤–Є–ґ–µ–љ–Є–є. –Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В—М—О —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Є –њ—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ —П–≤–ї—П–µ—В—Б—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –љ–Є–Ј–Ї–Њ–љ–∞–≥—А—Г–Ј–Њ—З–љ–Њ–≥–Њ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ —А–µ–ґ–Є–Љ–∞ —А–∞—Б—В—П–ґ–µ–љ–Є—П —В–Ї–∞–љ–µ–є. –Я—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ —В–∞–Ї–Њ–≥–Њ —А–µ–ґ–Є–Љ–∞ –њ–Њ–Ї–∞–Ј–∞–љ–Њ –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б —А–µ–ґ–Є–Љ–Њ–Љ, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–Љ —А–∞—Б—В—П–ґ–µ–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є—В—Б—П –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ–Є —Г—Б–Є–ї–Є—П–Љ–Є —Б –±–Њ–ї—М—И–Њ–є –љ–∞–≥—А—Г–Ј–Ї–Њ–є –Є —Б–Њ–њ—А–Њ—В–Є–≤–ї–µ–љ–Є–µ–Љ —В–Ї–∞–љ–µ–є [15]. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≤ —А—П–і–µ –Ї–ї–Є–љ–Є–Ї –Є–Љ–µ—О—В—Б—П —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л–µ —В—А–µ–љ–∞–ґ–µ—А—Л, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є–µ –≤ –њ—А–Њ–≥—А–∞–Љ–Љ–љ–Њ–Љ —А–µ–ґ–Є–Љ–µ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М –і–Њ–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–µ —А–∞—Б—В—П–ґ–µ–љ–Є–µ –Ї–∞–њ—Б—Г–ї—Л –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞. –Ю–і–љ–∞–Ї–Њ –њ–Њ–і–Њ–±–љ—Л–µ –Љ–∞–љ–Є–њ—Г–ї—П—Ж–Є–Є –Љ–Њ–≥—Г—В –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П –Є –≤ –Њ–±—Л—З–љ—Л—Е –Ї–∞–±–Є–љ–µ—В–∞—Е —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Є –њ–Њ–і —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ–Љ —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞ –њ–Њ –ї–µ—З–µ–±–љ–Њ–є –≥–Є–Љ–љ–∞—Б—В–Є–Ї–µ. –Я—А–Є —Н—В–Њ–Љ –Ј–∞–і–∞—З–∞ —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞ –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –≤ –Њ–±—Г—З–µ–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–∞ —В–µ—Е–љ–Є–Ї–µ –Є —А–µ–ґ–Є–Љ—Г —Г–њ—А–∞–ґ–љ–µ–љ–Є–є, –Ї–Њ—В–Њ—А—Л–µ –Њ–љ –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ –±—Г–і–µ—В –≤—Л–њ–Њ–ї–љ—П—В—М —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ. –Э–∞–Є–±–Њ–ї–µ–µ —Г–њ–Њ—В—А–µ–±–Є—В–µ–ї—М–љ—Л–µ —Г–њ—А–∞–ґ–љ–µ–љ–Є—П, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–µ –љ–∞ —А–∞—Б—В—П–ґ–µ–љ–Є–µ –Ї–∞–њ—Б—Г–ї—Л –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞, –њ–Њ–Ї–∞–Ј–∞–љ—Л –љ–∞ —А–Є—Б—Г–љ–Ї–µ 3.
–Т–∞–ґ–љ–Њ —Г–±–µ–і–Є—В—М –њ–∞—Ж–Є–µ–љ—В–∞ –≤ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –µ–ґ–µ–і–љ–µ–≤–љ–Њ–≥–Њ –Љ–љ–Њ–≥–Њ—А–∞–Ј–Њ–≤–Њ–≥–Њ –≤—Л–њ–Њ–ї–љ–µ–љ–Є—П —Г–њ—А–∞–ґ–љ–µ–љ–Є–є. –Т –і–∞–ї—М–љ–µ–є—И–µ–Љ –Љ–Њ—В–Є–≤–∞—Ж–Є—П –њ–∞—Ж–Є–µ–љ—В–∞ –њ–Њ–і–Ї—А–µ–њ–ї—П–µ—В—Б—П –Њ—З–µ–≤–Є–і–љ—Л–Љ–Є —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –њ—А–µ–і–њ—А–Є–љ–Є–Љ–∞–µ–Љ—Л—Е –Є–Љ —Г—Б–Є–ї–Є–є. –°–Ї–Њ–ї—М–Ї–Њ –≤—А–µ–Љ–µ–љ–Є –і–Њ–ї–ґ–љ–∞ –њ—А–Њ–і–Њ–ї–ґ–∞—В—М—Б—П —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є—П? –≠—В–Њ –Ј–∞–≤–Є—Б–Є—В –Њ—В –љ–∞—З–∞–ї—М–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –љ–∞—А—Г—И–µ–љ–Є—П —Д—Г–љ–Ї—Ж–Є–Є, —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Є, –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –ґ–µ–ї–∞—В–µ–ї—М–љ–Њ–≥–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞ –Є –Љ–Њ–ґ–µ—В –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П –Љ–µ—Б—П—Ж–∞–Љ–Є. –Ъ–∞–Ї —Г–ґ–µ —Г–њ–Њ–Љ–Є–љ–∞–ї–Њ—Б—М, —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Ї–∞–њ—Б—Г–ї–Є—В–Њ–Љ –љ–µ–±–Њ–ї—М—И–Њ–µ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ –і–≤–Є–ґ–µ–љ–Є–є –≤ –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–Љ —Б—Г—Б—В–∞–≤–µ —Б–Њ—Е—А–∞–љ—П–µ—В—Б—П –њ–Њ–ґ–Є–Ј–љ–µ–љ–љ–Њ.
–†–∞–љ–µ–µ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –Ї–Њ–љ—В—А–∞–Ї—В—Г—А—Л –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞, –≤—Л–Ј–≤–∞–љ–љ–Њ–є –Ї–∞–њ—Б—Г–ї–Є—В–Њ–Љ, —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–ї–∞—Б—М –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є—П —Б—Г—Б—В–∞–≤–∞ –њ–Њ–і –Њ–±—Й–µ–є –∞–љ–µ—Б—В–µ–Ј–Є–µ–є. –Ю–і–љ–∞–Ї–Њ —А–µ–Ј—Г–ї—М—В–∞—В—Л —В–∞–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –љ–µ–Њ–і–љ–Њ–Ј–љ–∞—З–љ—Л. –Ш–Ј–≤–µ—Б—В–љ—Л —Б–ї—Г—З–∞–Є —Г—Е—Г–і—И–µ–љ–Є—П —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–Њ—Б–ї–µ –Є–Ј–ї–Є—И–љ–µ –≥—А—Г–±–Њ–є –Љ–∞–љ–Є–њ—Г–ї—П—Ж–Є–Є –љ–∞ —Б—Г—Б—В–∞–≤–µ –Є –і–∞–ґ–µ –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –њ–ї–µ—З–µ–≤–Њ–є –Ї–Њ—Б—В–Є. –Ь–µ—В–Њ–і –Љ–Њ–ґ–µ—В –±—Л—В—М —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Є –≤ —В–µ—З–µ–љ–Є–µ 6 –Љ–µ—Б—П—Ж–µ–≤ –≤–Њ 2––є —Д–∞–Ј–µ –±–Њ–ї–µ–Ј–љ–Є –Є –љ–µ–ґ–µ–ї–∞–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–∞ –Њ–ґ–Є–і–∞—В—М –µ—Б—В–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ –Ј–∞–≤–µ—А—И–µ–љ–Є—П –њ—А–Њ—Ж–µ—Б—Б–∞. –Ь–∞–љ–Є–њ—Г–ї—П—Ж–Є—П –і–Њ–ї–ґ–љ–∞ –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П –Њ—А—В–Њ–њ–µ–і–Њ–Љ, –Є–Љ–µ—О—Й–Є–Љ –Њ–њ—Л—В –њ–Њ–і–Њ–±–љ—Л—Е –њ—А–Њ—Ж–µ–і—Г—А.
–Ш–Љ–µ—О—В—Б—П —Б–Њ–Њ–±—Й–µ–љ–Є—П –Њ–± —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–Є –Ї–∞–њ—Б—Г–ї–Є—В–µ –∞—А—В—А–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Є—Е –Љ–∞–љ–Є–њ—Г–ї—П—Ж–Є–є –љ–∞ –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–Љ –њ–ї–µ—З–µ–≤–Њ–Љ —Б—Г—Б—В–∞–≤–µ. –Я–Њ—Б–ї–µ–і–љ–Є–µ –≤–Ї–ї—О—З–∞—О—В —Б–Є–љ–Њ–≤—Н–Ї—В–Њ–Љ–Є—О (–њ—А–Є –љ–∞–ї–Є—З–Є–Є –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ —Б–Є–љ–Њ–≤–Є—В–∞) –Є/–Є–ї–Є —З–∞—Б—В–Є—З–љ—Г—О –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є—О —Д–Є–±—А–Њ–Ј–љ–Њ––Є–Ј–Љ–µ–љ–µ–љ–љ–Њ–є –Ї–∞–њ—Б—Г–ї—Л.
–Х—Б–ї–Є –њ–∞—Ж–Є–µ–љ—В –Њ–±—А–∞—В–Є–ї—Б—П –≤ —Б—В–∞–і–Є–Є —А–∞–Ј—А–µ—И–µ–љ–Є—П –њ—А–Њ—Ж–µ—Б—Б–∞, –ї–µ—З–µ–љ–Є–µ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—О—В —Б–Њ–≤–µ—В–Њ–Љ –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞—В—М –љ–∞–≥—А—Г–Ј–Ї—Г –љ–∞ –Ї–Њ–љ–µ—З–љ–Њ—Б—В—М. –†–µ–≥—Г–ї—П—А–љ—Л–µ –Ј–∞–љ—П—В–Є—П –ї–µ—З–µ–±–љ–Њ–є –≥–Є–Љ–љ–∞—Б—В–Є–Ї–Њ–є, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–µ –љ–∞ —А–∞—Б—В—П–ґ–µ–љ–Є–µ –Ї–∞–њ—Б—Г–ї—Л —Б—Г—Б—В–∞–≤–∞, –≤ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є —Б—В–µ–њ–µ–љ–Є —Г—Б–Ї–Њ—А—П—О—В –њ—А–Њ—Ж–µ—Б—Б –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ъ–∞–њ—Б—Г–ї–Є—В –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є –љ–µ—А–µ–і–Ї–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –≤ –њ—А–∞–Ї—В–Є–Ї–µ —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–∞. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —Б–Њ—Б—В–Њ—П–љ–Є–µ –љ–µ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —В—А—Г–і–љ–Њ—Б—В–µ–є –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –≤–њ–µ—З–∞—В–ї—П—О—Й–µ–µ –љ–∞—А—Г—И–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Є —Б—Г—Б—В–∞–≤–∞ –≤ –і–µ–±—О—В–µ, –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —Б–Ї–ї–Њ–љ–љ–Њ –Ї —Б–∞–Љ–Њ—А–∞–Ј—А–µ—И–µ–љ–Є—О –Є –Є–Љ–µ–µ—В –≤ —Ж–µ–ї–Њ–Љ —Е–Њ—А–Њ—И–Є–є –њ—А–Њ–≥–љ–Њ–Ј. –Ч–∞–і–∞—З–µ–є –ї–µ—З–µ–љ–Є—П —П–≤–ї—П–µ—В—Б—П —Г—Б–Ї–Њ—А–µ–љ–Є–µ –µ—Б—В–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П. –Ы–µ—З–µ–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є—В—Б—П –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е –Є –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –≤ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ (–Э–Я–Т–Я, –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Є, –≤–љ—Г—В—А–Є—Б—Г—Б—В–∞–≤–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ –У–Ъ–°) –Є —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Є. –†–µ–Ј—Г–ї—М—В–∞—В—Л –ї–µ—З–µ–љ–Є—П –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Ј–∞–≤–Є—Б—П—В –Њ—В –њ—А–∞–≤–Є–ї—М–љ–Њ–≥–Њ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ –Њ —Б–≤–Њ–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–Є –Є –Њ—В –µ–≥–Њ –∞–Ї—В–Є–≤–љ–Њ–≥–Њ —Г—З–∞—Б—В–Є—П –≤ —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ—А–Њ—Ж–µ—Б—Б–µ. –Я–∞—Ж–Є–µ–љ—В –і–Њ–ї–ґ–µ–љ –±—Л—В—М –≥–Њ—В–Њ–≤ –Ї —В–Њ–Љ—Г, —З—В–Њ –≤ –њ–Њ—А–∞–ґ–µ–љ–љ–Њ–Љ —Б—Г—Б—В–∞–≤–µ –њ–Њ—Б–ї–µ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П –Њ—Б—В–∞–љ–µ—В—Б—П –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–µ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –і–≤–Є–ґ–µ–љ–Є–є.


–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –Р—Б—В–∞–њ–µ–љ–Ї–Њ –Ь.–У., –≠—А—П–ї–Є—Б –Т–љ–µ—Б—Г—Б—В–∞–≤–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Љ—П–≥–Ї–Є—Е —В–Ї–∞–љ–µ–є –Њ–њ–Њ—А–љ–Њ––і–≤–Є–≥–∞—В–µ–ї—М–љ–Њ–≥–Њ –∞–њ–њ–∞—А–∞—В–∞, –Ь. –Ь–Њ—Б–Ї–≤–∞, 1975.
2. –Ч—Г–ї–Ї–∞—А–љ–µ–µ–≤ –†.–Р. «–С–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ–µ –њ–ї–µ—З–Њ» – –њ–ї–µ—З–µ––ї–Њ–њ–∞—В–Њ—З–љ—Л–є –њ–µ—А–Є–∞—А—В—А–Є—В –Є —Б–Є–љ–і—А–Њ–Љ –њ–ї–µ—З–Њ––Ї–Є—Б—В—М. –Ш–Ј–і–∞—В–µ–ї—М—Б—В–≤–Њ –Ъ–∞–Ј–∞–љ—Б–Ї–Њ–≥–Њ —Г–љ–Є–≤–µ—А—Б–Є—В–µ—В–∞; 1979.
3. –Э–Њ–≤–Є–Ї–Њ–≤ –Р.–Т., –ѓ—Е–љ–Њ –Э.–Э. –Ъ–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–є —А–µ–≥–Є–Њ–љ–∞—А–љ—Л–є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ –Ї–∞–Ї –≤–∞—А–Є–∞–љ—В —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –љ–µ–є—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є. –†–Ь–Ц, 2001, —В–Њ–Љ 9, вДЦ 25, 1152–1160
4. –С–µ–ї–µ–љ—М–Ї–Є–є –Р. –У. –Я–∞—В–Њ–ї–Њ–≥–Є—П –њ–ї–µ—З–µ–≤–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞. –Я–ї–µ—З–µ–ї–Њ–њ–∞—В–Њ—З–љ—Л–є –њ–µ—А–Є–∞—А—В—А–Є—В. –Я—А–Њ—Й–∞–љ–Є–µ —Б —В–µ—А–Љ–Є–љ–Њ–Љ: –Њ—В –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї –Ї–Њ–љ–Ї—А–µ—В–љ—Л–Љ –љ–Њ–Ј–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ —Д–Њ—А–Љ–∞–Љ. «Consilium medicum», 2004, —В. 6, вДЦ2.
5. –Э–Є–Ї–Є—Д–Њ—А–Њ–≤ –Р.–°., –Ь–µ–љ–і–µ–ї—М –Ю.–Ш., –Я–ї–µ—З–µ–ї–Њ–њ–∞—В–Њ—З–љ—Л–є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ: —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О. –†–Ь–Ц, 2006, —В–Њ–Љ 14, вДЦ8, —Б.621–6
6. Dias R. et al. Frozen shoulder. BMJ, 2005.331: 1453–56
7. Rizk TE, Pinals RS. Frozen shoulder. Seminars Arthritis Rheumatism 1982;11:440–52.
8. Reeves B.The natural history of the frozen shoulder syndrome. Scand J Rheumatol 1975;4:193–6
9. Dudkiewicz I et al. Idiopathic adhesive capsulitis: long–term results of conservative treatment. Isr Med Assoc J. 2004 Sep;6(9):524–6..
10. Carette S, et al. Intraarticular corticosteroids, supervised physiotherapy or a combination of the two in the treatment of adhesive capsulitis of the shoulder: a placebo controlled trial. Arthritis Rheum 2003;48:829–838.
11. Van der Windt DA, et al. Effectiveness of corticosteroid injections versus physiotherapy for the treatment of painful stiff shoulder in primary care: randomised trial. BMJ 1998; 317: 1292–6.
12. Habib GS, Abu–Ahmad R. Lack of effect of corticosteroid injection at the shoulder joint on blood glucose levels in diabetic patients. Clin Rheumatol. 2006 Jun 29;
13. Buchbinder R, et al. Short course prednisolone for adhesive capsulitis (frozen shoulder or stiff painful shoulder): a randomised, double blind, placebo controlled trial. AnnRheum Dis 2004;63:1460–9.
14. Calis M. et al. Is intraarticular sodium hyaluronate injection an alternative treatment in patients with adgesive capsulitis? Rheumatol Int 2006, 26; 536–40
15. Vermeulen HM et al. Comparison of high–grade and low–grade mobilization techniques in the management of adhesive capsulitis of the shoulder: randomized controlled trial.
Phys Ther. 2006 Mar;86 (3):355–68.












