–Т –љ–∞—И–Є—Е —А–∞–љ–љ–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –∞—В—А–∞–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є–є –њ–µ—А–µ–ї–Њ–Љ –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –±–µ–і—А–µ–љ–љ–Њ–є –Ї–Њ—Б—В–Є –њ—А–Њ–Є—Б—Е–Њ–і–Є—В —З–∞—Й–µ —Г –ґ–µ–љ—Й–Є–љ (—Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ –Љ—Г–ґ—З–Є–љ –Є –ґ–µ–љ—Й–Є–љ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 1:3), –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤ –њ–Њ–ґ–Є–ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ [77,3±7,5 (25–75‰‰; 71–83) –≥–Њ–і–∞]. –Я—А–Є —Н—В–Њ–Љ –≤—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ –Ї–∞—А–і–Є–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є —Г –і–∞–љ–љ–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –±–Њ–ї—М–љ—Л—Е –Њ—В—А–∞–ґ–∞–µ—В—Б—П –љ–∞ –њ—А–Њ–≥–љ–Њ–Ј–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Ї–∞–Ї –≤ —А–∞–љ–љ–µ–Љ —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ–Њ–Љ, —В–∞–Ї –Є –≤ –Њ—В–і–∞–ї–µ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–∞—Е. –Ґ–∞–Ї, –≥–Њ—Б–њ–Є—В–∞–ї—М–љ–∞—П –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М —Б–Њ—Б—В–∞–≤–ї—П–µ—В 6,8%, –∞ –Ї–∞–ґ–і—Л–є —З–µ—В–≤–µ—А—В—Л–є –њ–Њ–≥–Є–±–∞–µ—В –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –њ–µ—А–µ–ї–Њ–Љ–∞ –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ —А–∞–Ј–≤–Є—В–Є—П –Њ—Б—В—А—Л—Е –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е —Б–Њ–±—Л—В–Є–є, —В—А–Њ–Љ–±–Њ—Н–Љ–±–Њ–ї–Є–Є –ї–µ–≥–Њ—З–љ–Њ–є –∞—А—В–µ—А–Є–Є –Є —Н—А–Њ–Ј–Є–≤–љ–Њ–—П–Ј–≤–µ–љ–љ—Л—Е –Ї—А–Њ–≤–Њ—В–µ—З–µ–љ–Є–є –Є–Ј –≤–µ—А—Е–љ–Є—Е –Њ—В–і–µ–ї–Њ–≤ –њ–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞.
–Т –і—А—Г–≥–Є—Е –љ–∞—И–Є—Е –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –±–Њ–ї–µ–µ 87% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –Є–Љ–µ—О—В —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞. –Я—А–Є —Н—В–Њ–Љ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ—Л–µ –∞—В—А–∞–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є–µ –њ–µ—А–µ–ї–Њ–Љ—Л –≤—Л—П–≤–ї—П–ї–Є—Б—М –±–Њ–ї–µ–µ —З–µ–Љ —Г 20% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –≥–Є–њ–Њ–≥–Њ–љ–∞–і–Є–Ј–Љ – –±–Њ–ї–µ–µ —З–µ–Љ —Г 70%, —Б–љ–Є–ґ–µ–љ–Є–µ —А–Њ—Б—В–∞ –љ–∞ 3 –Є –±–Њ–ї–µ–µ —Б–∞–љ—В–Є–Љ–µ—В—А–Њ–≤ – –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є —Г 40%.
–Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ –µ–ґ–µ–≥–Њ–і–љ–Њ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —А–Њ—Б—В —З–Є—Б–ї–∞ –љ–Њ–≤—Л—Е —Б–ї—Г—З–∞–µ–≤ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞, —З—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –љ–µ —Б—В–Њ–ї—М–Ї–Њ –±–Њ–ї—М—И–µ–є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –ґ–Є–Ј–љ–Є –љ–∞—Б–µ–ї–µ–љ–Є—П, —Б–Ї–Њ–ї—М–Ї–Њ –њ–Њ—П–≤–Є–≤—И–Є–Љ–Є—Б—П –љ–Њ–≤—Л–Љ–Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—П–Љ–Є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є –њ—А–Њ–≥–љ–Њ–Ј–Є—А–Њ–≤–∞–љ–Є—П –Є–Ј–Љ–µ–љ–µ–љ–Є–є –Љ–Є–љ–µ—А–∞–ї—М–љ–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є –Ї–Њ—Б—В–љ–Њ–є —В–Ї–∞–љ–Є.
–Ю–і–љ–∞–Ї–Њ –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ –≤—Б—О –Њ—З–µ–≤–Є–і–љ–Њ—Б—В—М –њ—А–Њ–±–ї–µ–Љ—Л –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є –Њ—В–Љ–µ—З–∞—О—В –Ї—А–∞–є–љ–µ –љ–Є–Ј–Ї–Є–є –њ—А–Њ—Ж–µ–љ—В –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–Љ –љ–∞–Ј–љ–∞—З–µ–љ–∞ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –Є/–Є–ї–Є –ї–µ—З–µ–љ–Є–µ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Є –µ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. Donaldson et al. (2009) —Б—З–Є—В–∞—О—В, —З—В–Њ 72% –ґ–µ–љ—Й–Є–љ —Б—В–∞—А—И–µ 65 –ї–µ—В –Є 93% —Б—В–∞—А—И–µ 75 –і–Њ–ї–ґ–љ—Л –њ–Њ–ї—Г—З–∞—В—М –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ—Г—О —В–µ—А–∞–њ–Є—О. –Ю–і–љ–∞–Ї–Њ –≤ —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –≤ –†–Њ—Б—Б–Є–Є —Н—В–Є —Ж–Є—Д—А—Л –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ–і–Њ—Б—В–Є–ґ–Є–Љ—Л. –≠—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л–Љ–Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—П–Љ–Є –њ–Њ–≤—Б–µ–Љ–µ—Б—В–љ–Њ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П —А–µ–љ—В–≥–µ–љ–Њ–≤—Б–Ї–Њ–є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є –Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –Љ–Њ—В–Є–≤–∞—Ж–Є–Є –±–Њ–ї–µ–µ —А–∞–љ–љ–µ–≥–Њ –≤—Л—П–≤–ї–µ–љ–Є—П –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Ї–∞–Ї —Г –≤—А–∞—З–µ–є –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –Ј–≤–µ–љ–∞, —В–∞–Ї –Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Ю–і–љ–Є–Љ –Є–Ј –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л—Е –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Є –µ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –≤ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–Љ –њ–ї–∞–љ–µ –Љ–Њ–ґ–µ—В —П–≤–Є—В—М—Б—П —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–∞—П –і–Є—Б–њ–∞–љ—Б–µ—А–Є–Ј–∞—Ж–Є—П —А–∞–±–Њ—В–∞—О—Й–µ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П. –Х–µ –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є—П –Љ–Њ–ґ–µ—В –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М—Б—П –≤ –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –љ–∞–њ—А–∞–≤–ї–µ–љ–Є—П—Е: –і–Њ–±—А–Њ–≤–Њ–ї—М–љ–∞—П –љ–∞ –±–∞–Ј–µ —Г—З–∞—Б—В–Ї–Њ–≤—Л—Е –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї –Є –Њ–±—П–Ј–∞—В–µ–ї—М–љ–∞—П –љ–∞ –±–∞–Ј–µ —А–∞–±–Њ—В–Њ–і–∞—В–µ–ї—П –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –∞–і–Љ–Є–љ–Є—Б—В—А–∞—В–Є–≤–љ—Л–Љ —А–µ—И–µ–љ–Є–µ–Љ. –Я–Њ–і–Њ–±–љ–Њ–µ —А–µ—И–µ–љ–Є–µ –љ–µ —Б–ї—Г—З–∞–є–љ–Њ. –Т –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Н—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –њ—А–Њ–≤–Њ–і–Є—В—М —Б–Ї—А–Є–љ–Є–љ–≥, –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї—Г –Є –ї–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ –±–Њ–ї–µ–µ –Љ–Њ–ї–Њ–і–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ (–њ–Њ—Б–Ї–Њ–ї—М–Ї—Г —А–µ—З—М –Є–і–µ—В –Њ —А–∞–±–Њ—В–∞—О—Й–µ–Љ –љ–∞—Б–µ–ї–µ–љ–Є–Є). –Т–Њ––≤—В–Њ—А—Л—Е, –Љ–Њ—В–Є–≤–∞—Ж–Є—П –Ї —Б–Њ—Е—А–∞–љ–µ–љ–Є—О —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ–≥–Њ –Ј–і–Њ—А–Њ–≤—М—П —Г —А–∞–±–Њ—В–∞—О—Й–Є—Е –ї–Є—Ж –≤—Л—И–µ.
–Э–∞–Є–±–Њ–ї–µ–µ —Г–і–Њ–±–љ—Л–Љ —Б–Ї—А–Є–љ–Є–љ–≥–Њ–≤—Л–Љ –Є–љ—Б—В—А—Г–Љ–µ–љ—В–Њ–Љ –і–ї—П —А–µ–∞–ї–Є–Ј–∞—Ж–Є–Є –Ј–∞–і–∞—З –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є –≤—Л—П–≤–ї–µ–љ–Є—П –Њ—А—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ —Г —А–∞–±–Њ—В–∞—О—Й–µ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П –Љ–Њ–ґ–µ—В —П–≤–Є—В—М—Б—П –Є–љ–љ–Њ–≤–∞—Ж–Є–Њ–љ–љ–∞—П –Љ–µ—В–Њ–і–Є–Ї–∞ –Њ—Ж–µ–љ–Ї–Є 10––ї–µ—В–љ–µ–≥–Њ —А–Є—Б–Ї–∞ –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ FRAX, –њ—А–µ–і–ї–Њ–ґ–µ–љ–љ–∞—П –≤ 2008 –≥. [J.A. Kanis, 2008]. –Ь–µ—В–Њ–і–Є–Ї–∞ –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞–µ—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ—Г—О –Њ—Ж–µ–љ–Ї—Г —Б—Г–Љ–Љ–∞—А–љ–Њ–≥–Њ —А–Є—Б–Ї–∞ –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Љ–∞—В–µ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ —Г–ґ–µ –Є–Љ–µ—О—Й–Є—Е—Б—П —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞. –Я—А–Є –љ–∞–ї–Є—З–Є–Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –Є–Ј–Љ–µ—А–µ–љ–Є–є –Ь–Я–Ъ —И–µ–є–Ї–Є –±–µ–і—А–µ–љ–љ–Њ–є –Ї–Њ—Б—В–Є –µ–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –Љ–Њ–≥—Г—В –±—Л—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ—Л –і–ї—П —А–∞—Б—З–µ—В–∞.
–Т –Њ—В–ї–Є—З–Є–µ –Њ—В –њ—А–µ–і—Л–і—Г—Й–Є—Е –Љ–µ—В–Њ–і–Є–Ї —Б–Ї—А–Є–љ–Є–љ–≥–∞ –Є –Њ—Ж–µ–љ–Ї–Є —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є—Е –њ—А–Є–љ—П—В—М —А–µ—И–µ–љ–Є–µ –ї–Є—И—М –Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є, –Љ–µ—В–Њ–і–Є–Ї–∞ FRAX, –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—Й–∞—П —А–∞—Б—З–µ—В —А–Є—Б–Ї–∞ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є (–њ–µ—А–µ–ї–Њ–Љ–Њ–≤) –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞, –Њ–њ—А–µ–і–µ–ї—П–µ—В –≤—Л–±–Њ—А –≤—А–∞—З–µ–±–љ—Л—Е –Є–љ—В–µ—А–≤–µ–љ—Ж–Є–є.
–Я–Њ—П–≤–ї–µ–љ–Є—О –љ–Њ–≤–Њ–є –Љ–µ—В–Њ–і–Є–Ї–Є –≤ –Ї–∞–Ї–Њ–є–—В–Њ –Љ–µ—А–µ —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞–ї–∞ –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—П –Њ –љ–Є–Ј–Ї–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї–Њ—Б—В–љ–Њ–є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ [Chen P.et al., 2009], –∞ —В–∞–Ї–ґ–µ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–є. –Ґ–∞–Ї, –≤ –Њ—З–µ—А–µ–і–љ–Њ–Љ –Є–Ј–і–∞–љ–Є–Є Progress In Osteoporosis (2009) –Њ—В–Љ–µ—З–µ–љ–Њ, —З—В–Њ –њ–Њ–Ј–Є—В–Є–≤–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –і–Њ—Б—В–Є–≥–љ—Г—В—Л –љ–µ –±–Њ–ї–µ–µ —З–µ–Љ –≤ 50% –њ—А–Є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ—Л—Е –Є –љ–µ –±–Њ–ї–µ–µ —З–µ–Љ –≤ 20% –њ—А–Є –њ–µ—А–µ–ї–Њ–Љ–∞—Е —И–µ–є–Ї–Є –±–µ–і—А–∞.
–°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –њ—А–Є –≤—Л—П–≤–ї–µ–љ–Є–Є —А–Є—Б–Ї–∞ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Г–ґ–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П, –∞ –Є–Љ–µ–љ–љ–Њ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3.
–Т–љ–µ–і—А–µ–љ–Є–µ –Љ–µ—В–Њ–і–Є–Ї–Є FRAX –њ–Њ–Ј–≤–Њ–ї—П–µ—В –±–µ–Ј –Ї–Њ—Б—В–љ–Њ–є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є –≤—Л—П–≤–ї—П—В—М –±–Њ–ї—М—И–µ–µ —З–Є—Б–ї–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –љ—Г–ґ–і–∞—О—Й–Є—Е—Б—П –≤ –ї–µ—З–µ–±–љ–Њ––њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П—Е. –Ф–ї—П –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П —Н—В–Њ–≥–Њ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є—П –Є —Б–њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–Њ –љ–∞—Б—В–Њ—П—Й–µ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —Г —А–∞–±–Њ—В–∞—О—Й–Є—Е –ї–Є—Ж.
–Ь–∞—В–µ—А–Є–∞–ї—Л –Є –Љ–µ—В–Њ–і—Л
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Њ –≤–Ї–ї—О—З–µ–љ–Њ 368 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 50–65 –ї–µ—В, —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В —Б–Њ—Б—В–∞–≤–Є–ї 56,2±3,2 –≥–Њ–і–∞. –Ъ—А–Є—В–µ—А–Є—П–Љ–Є –≤–Ї–ї—О—З–µ–љ–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —П–≤–Є–ї–Є—Б—М: –≤–Њ–Ј—А–∞—Б—В –Њ—В 50 –і–Њ 65 –ї–µ—В; –љ–∞–ї–Є—З–Є–µ —А–∞–±–Њ—В—Л –љ–∞ –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ–Њ–Љ –њ—А–µ–і–њ—А–Є—П—В–Є–Є. –Ъ—А–Є—В–µ—А–Є—П–Љ–Є –Є—Б–Ї–ї—О—З–µ–љ–Є—П –±—Л–ї–Є: —А–∞–љ–µ–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–љ—Л–є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј; –њ—А–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є/–Є–ї–Є –≤–Є—В–∞–Љ–Є–љ–∞ D3 –≤ —В–µ—З–µ–љ–Є–µ –Њ–і–љ–Њ–≥–Њ –Є –±–Њ–ї–µ–µ –Љ–µ—Б—П—Ж–µ–≤ –і–Њ –≤–Ї–ї—О—З–µ–љ–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ; –њ—А–Є–µ–Љ –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤; –љ–∞–ї–Є—З–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Б–Њ–µ–і–Є–љ–Є—В–µ–ї—М–љ–Њ–є —В–Ї–∞–љ–Є, –Ј–ї–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л—Е –љ–Њ–≤–Њ–Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–є, –±–Њ–ї–µ–Ј–љ–µ–є –Ї—А–Њ–≤–Є; –∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є–µ —Г–Ї–∞–Ј–∞–љ–Є—П –љ–∞ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ—Л–µ –Њ–њ–µ—А–∞—Ж–Є–Є –љ–∞ –ґ–µ–ї—Г–і–Ї–µ –Є/–Є–ї–Є –Ї–Є—И–µ—З–љ–Є–Ї–µ; –њ—А–Є–µ–Љ —Б—В–µ—А–Њ–Є–і–љ—Л—Е –≥–Њ—А–Љ–Њ–љ–Њ–≤ –±–Њ–ї–µ–µ —З–µ–Љ –Ј–∞ 3 –Љ–µ—Б. –і–Њ –љ–∞—З–∞–ї–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П.
–Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Љ–µ—Б—В–Њ–Љ –Њ–±—А–∞—Й–µ–љ–Є—П –≤ —А–∞–±–Њ—В–µ –≤—Л–і–µ–ї–µ–љ—Л –і–≤–µ –≥—А—Г–њ–њ—Л: I – 172 —А–∞–±–Њ—В–∞—О—Й–Є—Е –њ–∞—Ж–Є–µ–љ—В–∞, –Њ–±—А–∞—В–Є–≤—И–Є—Е—Б—П –≤ –Ї–∞–±–Є–љ–µ—В –і–Њ–≤—А–∞—З–µ–±–љ–Њ–≥–Њ –Ї–Њ–љ—В—А–Њ–ї—П (–Ъ–Ф–Ъ) –≤ 9 –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї –Њ–і–љ–Њ–≥–Њ –Є–Ј –∞–і–Љ–Є–љ–Є—Б—В—А–∞—В–Є–≤–љ—Л—Е –Њ–Ї—А—Г–≥–Њ–≤ –≥–Њ—А–Њ–і–∞ –Ь–Њ—Б–Ї–≤—Л, –Є II – 200 —З–µ–ї–Њ–≤–µ–Ї, –њ—А–Њ—И–µ–і—И–Є—Е –і–Є—Б–њ–∞–љ—Б–µ—А–Є–Ј–∞—Ж–Є—О –љ–∞ –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ–Њ–Љ –њ—А–µ–і–њ—А–Є—П—В–Є–Є —В–Њ–≥–Њ –ґ–µ –∞–і–Љ–Є–љ–Є—Б—В—А–∞—В–Є–≤–љ–Њ–≥–Њ –Њ–Ї—А—Г–≥–∞.
–Ъ–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ, —Б 1998 –≥. —Б–Њ–≥–ї–∞—Б–љ–Њ –Я–Њ—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—О –Я—А–∞–≤–Є—В–µ–ї—М—Б—В–≤–∞ –Ь–Њ—Б–Ї–≤—Л –Њ –і–Є—Б–њ–∞–љ—Б–µ—А–Є–Ј–∞—Ж–Є–Є –њ–Њ —А–∞–љ–љ–µ–Љ—Г –≤—Л—П–≤–ї–µ–љ–Є—О —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є (–°–°–Ч) –±—Л–ї–Њ –Њ—В–Ї—А—Л—В—Л –Ъ–Ф–Ъ, —А–∞–±–Њ—В–∞—О—Й–Є–µ –µ–ґ–µ–і–љ–µ–≤–љ–Њ, –Є–Љ–µ—О—Й–Є–µ –њ—А–Њ–њ—Г—Б–Ї–љ—Г—О —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –њ—А–Є–Љ–µ—А–љ–Њ 20 —З–µ–ї–Њ–≤–µ–Ї –Ј–∞ —Б–Љ–µ–љ—Г. –Я—А–Є–µ–Љ –≤ –Ъ–Ф–Ъ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–∞—П —Б–µ—Б—В—А–∞, –≤ –Њ–±—П–Ј–∞–љ–љ–Њ—Б—В–Є –Ї–Њ—В–Њ—А–Њ–є –≤—Е–Њ–і–Є—В –Ј–∞–љ–µ—Б–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–∞ –≤ –Ї–Њ–Љ–њ—М—О—В–µ—А–љ—Г—О –±–∞–Ј—Г, –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–µ –і–Њ–≤—А–∞—З–µ–±–љ–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ (—Е–Њ–ї–µ—Б—В–µ—А–Є–љ, –≥–ї—О–Ї–Њ–Ј–∞, –Њ–Ї—А—Г–ґ–љ–Њ—Б—В—М —В–∞–ї–Є–Є, —Г—А–Њ–≤–µ–љ—М –Р–Ф) –Є –≤—Л–і–∞—З–∞ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є—П –љ–∞ –њ—А–Є–µ–Љ –Ї –≤—А–∞—З—Г. –Э–∞–Љ–Є –±—Л–ї–∞ –Љ–Њ–і–µ—А–љ–Є–Ј–Є—А–Њ–≤–∞–љ–∞ —А–∞–±–Њ—В–∞ –Ъ–Ф–Ъ: –≤–≤–µ–і–µ–љ –≤ —И—В–∞—В –≤—А–∞—З–—В–µ—А–∞–њ–µ–≤—В (—Б–Њ—В—А—Г–і–љ–Є–Ї –Ї–∞—Д–µ–і—А—Л), –Ї–Њ—В–Њ—А—Л–є –њ–Њ–Љ–Є–Љ–Њ —Б–Ї—А–Є–љ–Є–љ–≥–∞ –°–°–Ч –≤—Л—П–≤–ї—П–ї –Є –і—А—Г–≥—Г—О —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї—Г—О –њ–∞—В–Њ–ї–Њ–≥–Є—О, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј.
–Т–Њ –≤—Б–µ—Е –≥—А—Г–њ–њ–∞—Е –љ–∞–±–Њ—А –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї—Б—П –Љ–µ—В–Њ–і–Њ–Љ —Б–ї—Г—З–∞–є–љ–Њ–є –≤—Л–±–Њ—А–Ї–Є. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ I –≥—А—Г–њ–њ—Г —Б–Њ—Б—В–∞–≤–Є–ї–Є –њ–∞—Ж–Є–µ–љ—В—Л, –Њ—В–Ї–∞–Ј–∞–≤—И–Є–µ—Б—П –Њ—В –њ—А–Њ–≤–µ–і–µ–љ–Є—П –Ї–Њ—Б—В–љ–Њ–є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є –њ–Њ –њ—А–Є—З–Є–љ–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ–µ—А–µ–µ–Ј–і–∞ –≤ –і—А—Г–≥–Њ–µ —Г—З—А–µ–ґ–і–µ–љ–Є–µ. II –≥—А—Г–њ–њ–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±—Л–ї–∞ —Б—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–∞ –љ–∞ –±–∞–Ј–µ –Љ–µ–і—Б–∞–љ—З–∞—Б—В–Є –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ–Њ–≥–Њ –њ—А–µ–і–њ—А–Є—П—В–Є—П. –Я–Њ—В–Њ–Ї –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±—Л–ї –Њ–±–µ—Б–њ–µ—З–µ–љ —А–∞—Б–њ–Њ—А—П–ґ–µ–љ–Є–µ–Љ –∞–і–Љ–Є–љ–Є—Б—В—А–∞—Ж–Є–Є, –∞ –і–ї—П —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–Њ—Б—В–Є —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –љ–∞–Љ–Є –±—Л–ї –Њ—А–≥–∞–љ–Є–Ј–Њ–≤–∞–љ –∞–љ–∞–ї–Њ–≥–Є—З–љ—Л–є –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–µ –Ъ–Ф–Ъ. –£—З–Є—В—Л–≤–∞—П –∞–і–Љ–Є–љ–Є—Б—В—А–∞—В–Є–≤–љ—Г—О –њ–Њ–і–і–µ—А–ґ–Ї—Г –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –≤—Л–њ–Њ–ї–љ–µ–љ–Є—П –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—Ж–µ–і—Г—А –≤ —А–∞–±–Њ—З–µ–µ –≤—А–µ–Љ—П, –≤—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –±—Л–ї –≤—Л–њ–Њ–ї–љ–µ–љ–∞ –Ї–Њ—Б—В–љ–∞—П –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є—П –≤ –≥–Њ—А–Њ–і—Б–Ї–Њ–Љ –Ї–∞–±–Є–љ–µ—В–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Ф–µ–њ–∞—А—В–∞–Љ–µ–љ—В–∞ –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –≥–Њ—А–Њ–і–∞ –Ь–Њ—Б–Ї–≤—Л –љ–∞ –±–∞–Ј–µ –њ–Њ–ї–Є–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—В–і–µ–ї–µ–љ–Є—П –У–Ъ–С вДЦ81.
–Ъ–Њ—Б—В–љ–∞—П –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є—П –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї–∞—Б—М –Љ–µ—В–Њ–і–Њ–Љ —А–µ–љ—В–≥–µ–љ–Њ–≤—Б–Ї–Њ–є –і–≤—Г—Е—Д–Њ—В–Њ–љ–љ–Њ–є –∞–±—Б–Њ—А–±—Ж–Є–Њ–Љ–µ—В—А–Є–Є –Є –≤—Л–њ–Њ–ї–љ—П–ї–∞—Б—М –љ–∞ –∞–њ–њ–∞—А–∞—В–µ Lunar DPX Bravo. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –њ–Њ —Б—В–∞–љ–і–∞—А—В–љ–Њ–є –Љ–µ—В–Њ–і–Є–Ї–µ –≤ —В—А–µ—Е —В–Њ—З–Ї–∞—Е –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є: —И–µ–є–Ї–∞ –±–µ–і—А–µ–љ–љ–Њ–є –Ї–Њ—Б—В–Є, –і–Є—Б—В–∞–ї—М–љ—Л–є –Њ—В–і–µ–ї –њ—А–µ–і–њ–ї–µ—З—М—П, —В–µ–ї–∞ –њ–Њ—П—Б–љ–Є—З–љ—Л—Е –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤.
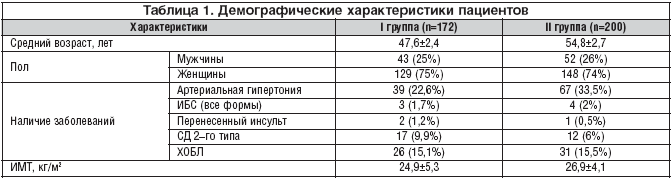
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —В–∞–±–ї–Є—Ж—Л 1, —Б—А–µ–і–Є 172 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≥—А—Г–њ–њ—Л –Ъ–Ф–Ъ –≤ –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–µ –Љ—Г–ґ—З–Є–љ –±—Л–ї–Њ 43 —З–µ–ї. (25%), –ґ–µ–љ—Й–Є–љ – 129 (75%) –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ 45,6±3,4 –Є 48,0±2,3 –≥–Њ–і–∞. –Ґ—А–µ—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Ж–µ–ї—М—О –њ–Њ—Б–µ—Й–µ–љ–Є—П –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–Є –љ–∞–Ј–≤–∞–ї–Є –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є—О —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞ –Є–ї–Є –і–Є—Б–њ–∞–љ—Б–µ—А–Є–Ј–∞—Ж–Є—О, —А–µ–ґ–µ –њ—А–Є—З–Є–љ–Њ–є –і–ї—П –≤–Є–Ј–Є—В–∞ –љ–∞–Ј—Л–≤–∞–ї–Є—Б—М –Њ—Б–Љ–Њ—В—А —В–µ—А–∞–њ–µ–≤—В–∞ –Є–ї–Є –њ–Њ–ї—Г—З–µ–љ–Є–µ –ї–Є—Б—В–Ї–∞ –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є. –Я–Њ—Б—В–Њ—П–љ–љ–Њ –љ–∞–±–ї—О–і–∞—О—В—Б—П —Г —В–µ—А–∞–њ–µ–≤—В–∞ (–Ї–∞—А–і–Є–Њ–ї–Њ–≥–∞) –ї–Є—И—М 16,3%. –Ш–љ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ—Л –Њ —Д–∞–Ї—В–Њ—А–∞—Е —А–Є—Б–Ї–∞ –°–°–Ч —В–Њ–ї—М–Ї–Њ 29,7% –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Я–Њ–і–∞–≤–ї—П—О—Й–µ–µ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ (79,7%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є–Љ–µ—О—В –Њ—В—П–≥–Њ—Й–µ–љ–љ—Г—О –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ—Б—В—М –њ–Њ –°–°–Ч, –Ї—Г—А—П—В 40,1% –≥—А—Г–њ–њ—Л, —Г–њ–Њ—В—А–µ–±–ї—П—О—В –∞–ї–Ї–Њ–≥–Њ–ї—М 36,1%.
–°—А–µ–і–Є 200 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ II –≥—А—Г–њ–њ—Л –Љ—Г–ґ—З–Є–љ –±—Л–ї–Њ 52 (26%), –ґ–µ–љ—Й–Є–љ – 148 (74%) –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ 56,7±3,2 –Є 53,4±2,8 –≥–Њ–і–∞. –С–Њ–ї–µ–µ –і–≤—Г—Е —В—А–µ—В–µ–є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Ж–µ–ї—М—О –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є–Є –љ–∞–Ј–≤–∞–ї–Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–∞, –Њ—Б—В–∞–ї—М–љ—Л–µ –ґ–µ–ї–∞–љ–Є–µ –Є–Љ–µ—В—М –±–Њ–ї–µ–µ –њ–Њ–ї–љ—Г—О –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—О –Њ —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ–Љ –Ј–і–Њ—А–Њ–≤—М–µ. –°—А–µ–і–Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –ї–Є—Ж –≤—Б–µ –±—Л–ї–Є —Б–ї—Г–ґ–∞—Й–Є–Љ–Є. –Я–Њ—Б—В–Њ—П–љ–љ–Њ –љ–∞–±–ї—О–і–∞—О—В—Б—П —Г —В–µ—А–∞–њ–µ–≤—В–∞ –ї–Є—И—М 37 (18,5%). –Ш–љ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ—Л –Њ —Д–∞–Ї—В–Њ—А–∞—Е —А–Є—Б–Ї–∞ –°–°–Ч —В–Њ–ї—М–Ї–Њ 17% –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Я–Њ–і–∞–≤–ї—П—О—Й–µ–µ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ (84%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є–Љ–µ—О—В –Њ—В—П–≥–Њ—Й–µ–љ–љ—Г—О –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ—Б—В—М –њ–Њ –°–°–Ч, –Ї—Г—А—П—В 56% –≥—А—Г–њ–њ—Л, –Ј–ї–Њ—Г–њ–Њ—В—А–µ–±–ї—П—О—В –∞–ї–Ї–Њ–≥–Њ–ї–µ–Љ 12%.
–Р–љ–∞–ї–Є–Ј —А–Є—Б–Ї–∞ –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –њ—А–Њ–≤–Њ–і–Є–ї—Б—П –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ FRAX —Б —Г—З–µ—В–Њ–Љ –њ–Њ–ї–∞ –Є –≤–Њ–Ј—А–∞—Б—В–∞ (–Ї—Г—А–µ–љ–Є–µ, –∞–ї–Ї–Њ–≥–Њ–ї—М, –Є–љ–і–µ–Ї—Б –Љ–∞—Б—Б—Л —В–µ–ї–∞, —Б–µ–Љ–µ–є–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ —И–µ–є–Ї–Є –±–µ–і—А–∞, –њ—А–Є–µ–Љ —Б—В–µ—А–Њ–Є–і–љ—Л—Е –≥–Њ—А–Љ–Њ–љ–Њ–≤, –љ–∞–ї–Є—З–Є–µ –∞—В—А–∞–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –њ–µ—А–µ–ї–Њ–Љ–Њ–≤, —А–µ–≤–Љ–∞—В–Њ–Є–і–љ–Њ–≥–Њ –∞—А—В—А–Є—В–∞, —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –ґ–µ–ї—Г–і–Њ—З–љ–Њ––Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є –њ–µ—З–µ–љ–Є, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ–Њ–є –±–Њ–ї–µ–Ј–љ–Є –ї–µ–≥–Ї–Є—Е, –≥–Є–њ–Њ–≥–Њ–љ–∞–і–Є–Ј–Љ–∞, –≥–Є–њ–µ—А—В–Є—А–µ–Њ–Є–і–Є–Ј–Љ–∞, –і–ї–Є—В–µ–ї—М–љ–Њ–є –Є–Љ–Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є–Є –Є —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є–Є –Њ—А–≥–∞–љ–Њ–≤). –І–∞—Б—В–Њ—В–∞ —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –≤ —В–∞–±–ї–Є—Ж–µ 2.
–Т—Б–µ —Б–≤–µ–і–µ–љ–Є—П –Њ –њ–∞—Ж–Є–µ–љ—В–∞—Е –≤–љ–Њ—Б–Є–ї–Є—Б—М –≤ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Г—О –Ї–∞—А—В—Г, –∞ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Є—Б—М–Љ–µ–љ–љ–Њ –Њ–±–Њ–Ј–љ–∞—З–∞–ї–Є—Б—М –≤ –Ї–Њ–љ—Б—Г–ї—М—В–∞—В–Є–≤–љ–Њ–Љ –ї–Є—Б—В–µ.
–†–µ–Ј—Г–ї—М—В–∞—В—Л
–°—А–µ–і–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ I –≥—А—Г–њ–њ—Л –ї–Є–і–Є—А—Г–µ—В –∞—А—В–µ—А–Є–∞–ї—М–љ–∞—П –≥–Є–њ–µ—А—В–Њ–љ–Є—П, –љ–∞ –≤—В–Њ—А–Њ–Љ –Љ–µ—Б—В–µ —Б—В–Њ—П—В –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Ї–Њ—Б—В–љ–Њ–—Б—Г—Б—В–∞–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л (–Ј–і–µ—Б—М –Є–Љ–µ–µ—В—Б—П –≤ –≤–Є–і—Г –љ–∞–ї–Є—З–Є–µ –±–Њ–ї–µ–є –≤ —Б—Г—Б—В–∞–≤–∞—Е), –њ–Њ–≤—Л—И–µ–љ–љ—Г—О –Љ–∞—Б—Б—Г —В–µ–ї–∞ (–Ш–Ь–Ґ>25) –Є–Љ–µ–µ—В –Ї–∞–ґ–і—Л–є –њ—П—В—Л–є –њ–∞—Ж–Є–µ–љ—В, –Њ–±—А–∞—В–Є–≤—И–µ–є—Б—П –≤ –Ъ–Ф–Ъ. –С–Њ–ї–µ–µ –њ–Њ–ї–Њ–≤–Є–љ—Л –Љ—Г–ґ—З–Є–љ –Ї—Г—А—П—В –Є –Ј–ї–Њ—Г–њ–Њ—В—А–µ–±–ї—П—О—В –њ—А–Є–µ–Љ–Њ–Љ –∞–ї–Ї–Њ–≥–Њ–ї—П.
–Т I –≥—А—Г–њ–њ–µ —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –≤—Л—П–≤–ї–µ–љ—Л —Г –њ–Њ–і–∞–≤–ї—П—О—Й–µ–≥–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ (88,6%), –≤ —Б—А–µ–і–љ–µ–Љ –Є—Е —З–∞—Б—В–Њ—В–∞ —Г 1 –њ–∞—Ж–Є–µ–љ—В–∞ —Б–Њ—Б—В–∞–≤–ї—П–ї–∞ 1,8. –≠—В–Њ –њ–Њ —Б—Г—Й–µ—Б—В–≤—Г—О—Й–Є–Љ –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л–Љ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ —Г–ґ–µ —В—А–µ–±—Г–µ—В –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ (–∞ –Є–Љ–µ–љ–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3 –≤ —Б–Њ–≤–Њ–Ї—Г–њ–љ–Њ—Б—В–Є —Б –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О, –і–Є–µ—В–Њ–є), –і–∞–ґ–µ –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ –Ї–Њ–љ—В–Є–љ–≥–µ–љ—В –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –љ–∞–Љ–Є –њ—А–µ–і—Б—В–∞–≤–ї—П–ї –Ї—А—Г–≥ –Љ–Њ–ї–Њ–і—Л—Е –ї–Є—Ж, –≤–Њ–Ј—А–∞—Б—В –Љ–љ–Њ–≥–Є—Е –Є–Ј –Ї–Њ—В–Њ—А—Л—Е –љ–µ –њ—А–µ–≤—Л—И–∞–ї 50 –ї–µ—В.
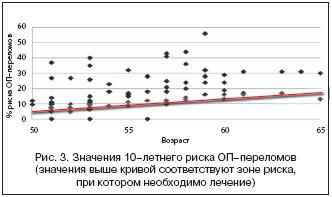
–Ч–љ–∞—З–µ–љ–Є–µ –Є–љ–і–µ–Ї—Б–∞ –Љ–∞—Б—Б—Л —В–µ–ї–∞ —П–≤–ї—П–µ—В—Б—П –љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞, –њ—А–Є—З–µ–Љ —З–µ–Љ –Њ–љ –љ–Є–ґ–µ, —В–µ–Љ —А–Є—Б–Ї –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Є –µ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –≤—Л—И–µ. –Ш–љ–і–µ–Ї—Б –Љ–∞—Б—Б—Л —В–µ–ї–∞ —Б–Њ—Б—В–∞–≤–Є–ї 26,9 –Ї–≥/–Љ2, –њ—А–Є —Н—В–Њ–Љ –≤ 46 (27,4%) —Б–ї—Г—З–∞—П—Е –Њ–љ –±—Л–ї –љ–Є–ґ–µ 25, –≤ 79 (47,02%) —Б–Њ—Б—В–∞–≤–ї—П–ї –Њ—В 25 –і–Њ 30 –Ї–≥/–Љ2. –Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —Б–Њ–њ–Њ—Б—В–∞–≤–ї–µ–љ–Є—П –Ш–Ь–Ґ —Б —З–∞—Б—В–Њ—В–Њ–є –Є —Б—Г–Љ–Љ–Њ–є –≤—Л—П–≤–ї–µ–љ–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ (—В–∞–±–ї. 2), –њ–Њ —А–µ—Д–µ—А–µ–љ—Б–љ—Л–Љ —В–∞–±–ї–Є—Ж–∞–Љ FRAX –Љ—Л —А–∞—Б—Б—З–Є—В–∞–ї–Є —Б—А–µ–і–љ–Є–є –њ—А–Њ—Ж–µ–љ—В —А–Є—Б–Ї–∞ –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤. –Т —Б—А–µ–і–љ–µ–Љ –љ–∞ –≥—А—Г–њ–њ—Г —А–Є—Б–Ї —Б–Њ—Б—В–∞–≤–Є–ї 14,6±4,7%, —З—В–Њ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –≤–µ–і–µ–љ–Є—О –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ (UK, 2008) —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г–µ—В —Б–µ—А—М–µ–Ј–љ–Њ–Љ—Г —А–Є—Б–Ї—Г –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤. –Я—А–Є —Н—В–Њ–Љ, –Ї–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —А–Є—Б—Г–љ–Ї–∞ 1, —А–Є—Б–Ї –љ–∞—А–∞—Б—В–∞–µ—В —Г –ї–Є—Ж —Б –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–Љ –Ш–Ь–Ґ.
–Э–∞ —А–Є—Б—Г–љ–Ї–µ 2 –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤—Б–µ –Ј–љ–∞—З–µ–љ–Є—П —А–Є—Б–Ї–Њ–≤ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ I –≥—А—Г–њ–њ—Л. –Т–Є–і–љ–Њ, —З—В–Њ –≤—Б–µ –Ј–љ–∞—З–µ–љ–Є—П –њ—А–µ–≤—Л—И–∞—О—В —А–Є—Б–Ї –≤ 10%, —З—В–Њ —В—А–µ–±—Г–µ—В –Ї–∞–Ї –Љ–Є–љ–Є–Љ—Г–Љ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ (–Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3).
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –∞–љ–∞–ї–Є–Ј —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –Є –∞–љ—В—А–Њ–њ–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Є—Е –і–∞–љ–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–∞ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Њ—Ж–µ–љ–Є—В—М —А–Є—Б–Ї –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –Є –њ—А–Є–љ—П—В—М —А–µ—И–µ–љ–Є–µ –Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞. –Р–љ–∞–ї–Є–Ј —А–Є—Б–Ї–∞ —Г —А–∞–±–Њ—В–∞—О—Й–Є—Е –ї–Є—Ж –Њ—В 50 –і–Њ 65 –ї–µ—В –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г–µ—В, —З—В–Њ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤—Б–µ –њ–∞—Ж–Є–µ–љ—В—Л –љ—Г–ґ–і–∞—О—В—Б—П –Ї–∞–Ї –Љ–Є–љ–Є–Љ—Г–Љ –≤ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞. –°—В—А–Њ–≥–Њ –≥–Њ–≤–Њ—А—П, –≤–Њ –≤—Б–µ—Е —Б–ї—Г—З–∞—П—Е –≤ I –≥—А—Г–њ–њ–µ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –≤–µ–і–µ–љ–Є—О –Ю–Я (UK, 2008) –Љ—Л –Љ–Њ–ґ–µ–Љ –њ–Њ—Б—В–∞–≤–Є—В—М –≤–Њ–њ—А–Њ—Б –Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –Є –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Ю–і–љ–∞–Ї–Њ –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Љ—Л –љ–µ —А–∞—Б–њ–Њ–ї–∞–≥–∞–µ–Љ –†–Ъ–Ш, –Њ—Ж–µ–љ–Є–≤–∞—О—Й–Є–Љ–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –љ–∞–Ј–љ–∞—З–µ–љ–љ–Њ–є –±–µ–Ј —Г—З–µ—В–∞ –Ј–љ–∞—З–µ–љ–Є–є –Ь–Я–Ъ, –њ–Њ—Н—В–Њ–Љ—Г —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3. –Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ, —Г –Ї–Њ—В–Њ—А—Л—Е –±—Л–ї –≤—Л—П–≤–ї–µ–љ —А–Є—Б–Ї –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤, –љ–∞–Љ–Є –±—Л–ї –љ–∞–Ј–љ–∞—З–µ–љ –њ—А–µ–њ–∞—А–∞—В –Ъ–∞–ї—М—Ж–Є–є –Ф3 –Э–Є–Ї–Њ–Љ–µ–і —Д–Њ—А—В–µ –≤ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ –њ–Њ–і–Њ–±—А–∞–љ–љ—Л—Е –і–Њ–Ј–∞—Е.
–£ –≤—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ II –≥—А—Г–њ–њ—Л –±—Л–ї–∞ –≤—Л–њ–Њ–ї–љ–µ–љ–∞ –Ї–Њ—Б—В–љ–∞—П –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є—П. –Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤ 34 (17%) —Б–ї—Г—З–∞—П—Е –±—Л–ї –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј, –≤ 58 (29%) – –Њ—Б—В–µ–Њ–њ–µ–љ–Є—П. –°–ї–µ–і—Г–µ—В –Њ–≥–Њ–≤–Њ—А–Є—В—М—Б—П, —З—В–Њ —Г 12 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –љ–Є–Ј–Ї–Њ—Н–љ–µ—А–≥–µ—В–Є—З–µ—Б–Ї–Є–µ –њ–µ—А–µ–ї–Њ–Љ—Л, –±—Л–ї –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј, —Е–Њ—В—П —А–∞–љ–µ–µ —Н—В–Њ—В –і–Є–∞–≥–љ–Њ–Ј –±—Л–ї –љ–µ –Є–Ј–≤–µ—Б—В–µ–љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ.
–Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –њ–Њ–ї—Г—З–µ–љ–љ—Л–Љ–Є —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є, —Б—В–∞–љ–і–∞—А—В–љ–Њ–є –Њ—Ж–µ–љ–Ї–Њ–є —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞, –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–Љ–Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є, –≤ 17% —Б–ї—Г—З–∞–µ–≤ —В—А–µ–±—Г–µ—В—Б—П –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3, –∞ –≤ 46% – –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3.
–Ю—Ж–µ–љ–Ї–∞ 10––ї–µ—В–љ–µ–≥–Њ —А–Є—Б–Ї–∞ –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ FRAX —Г—Б—В–∞–љ–Њ–≤–Є–ї–∞, —З—В–Њ —Б—А–µ–і–љ–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ —А–Є—Б–Ї–∞, –Њ—Ж–µ–љ–µ–љ–љ–Њ–≥–Њ —Б —Г—З–µ—В–Њ–Љ –Ј–љ–∞—З–µ–љ–Є–є –Ь–Я–Ъ —И–µ–є–Ї–Є –±–µ–і—А–∞, —Б–Њ—Б—В–∞–≤–ї—П–µ—В 19,1±9,7%.
–С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Ј–љ–∞—З–µ–љ–Є–є —А–Є—Б–Ї–∞ –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ – 165 (82,5%), – –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –≤–µ–і–µ–љ–Є—О –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ (UK, 2008), –љ–∞—Е–Њ–і–Є–ї–Є—Б—М –≤ –Ј–Њ–љ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –І—В–Њ, –µ—Б—В–µ—Б—В–≤–µ–љ–љ–Њ, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г–µ—В –≤—Л—Б–Њ–Ї–Њ–Љ—Г —А–Є—Б–Ї—Г –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ (—А–Є—Б. 3). –Т —Е–Њ–і–µ –∞–љ–∞–ї–Є–Ј–∞ –њ–Њ–ї—Г—З–µ–љ–љ–Њ–≥–Њ –Љ–∞—В–µ—А–Є–∞–ї–∞ –љ–∞–Љ–Є —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ—Л –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–µ –Ї–Њ—А—А–µ–ї—П—Ж–Є–Є —А–Є—Б–Ї–∞ —Б –Ь–Я–Ъ (r=–0,7, —А=0,01) –Є —А–Є—Б–Ї–∞ —Б –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ–Љ —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ (—А–Є—Б. 4, r=0,58, —А=0,03). –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–µ –Ї–Њ—А—А–µ–ї—П—Ж–Є–Є, —Г–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –Љ–µ—В–Њ–і–Є–Ї–∞ –Њ—Ж–µ–љ–Ї–Є —А–Є—Б–Ї–∞ –Ю–Я –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ FRAX –љ–µ –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є—В —А–∞–љ–µ–µ –Є–Ј–≤–µ—Б—В–љ—Л–Љ —Б–≤–µ–і–µ–љ–Є—П–Љ –Њ —А–∞–Ј–≤–Є—В–Є–Є –Є —В–µ—З–µ–љ–Є–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Є –µ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є.
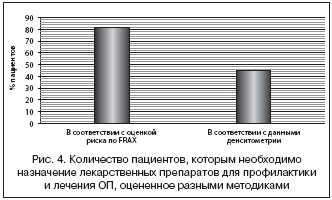
–Ю–і–љ–∞–Ї–Њ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Њ—Ж–µ–љ–Ї–Њ–є —А–Є—Б–Ї–∞ –Є –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –њ—А–Є–љ—П—В–Є–µ–Љ —А–µ—И–µ–љ–Є—П –Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –∞–≥–µ–љ—В–Њ–≤ –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ FRAX, –Љ—Л –Њ–±–љ–∞—А—Г–ґ–Є–ї–Є, —З—В–Њ –≤ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤–∞—Е –љ—Г–ґ–і–∞–µ—В—Б—П 82,5% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Њ—В–Є–≤ 46%, –≤—Л—П–≤–ї–µ–љ–љ—Л—Е —Б—В–∞–љ–і–∞—А—В–љ—Л–Љ–Є –Ї—А–Є—В–µ—А–Є—П–Љ–Є –Њ—Ж–µ–љ–Ї–Є (—А=0,01) (—А–Є—Б. 4).
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Њ—Ж–µ–љ–Ї–∞ –і–µ—Б—П—В–Є–ї–µ—В–љ–µ–≥–Њ —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ—В–Є—З–µ—Б–Ї–Є—Е –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ FRAX —Б —Г—З–µ—В–Њ–Љ –Ј–љ–∞—З–µ–љ–Є–є –Ь–Я–Ъ —И–µ–є–Ї–Є –±–µ–і—А–∞ –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б–Њ —Б—В–∞–љ–і–∞—А—В–љ—Л–Љ–Є –Ї—А–Є—В–µ—А–Є—П–Љ–Є –≤—Л—П–≤–Є–ї–Њ, —З—В–Њ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤ –і–≤–∞ —А–∞–Ј–∞ –±–Њ–ї—М—И–µ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ—Г–ґ–і–∞–µ—В—Б—П –≤ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –∞–≥–µ–љ—В–Њ–≤ –і–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞.
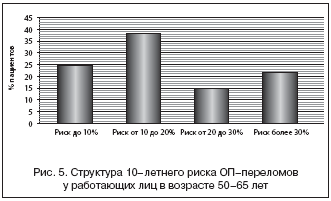
–Р–љ–∞–ї–Є–Ј–Є—А—Г—П —Б—В—А—Г–Ї—В—Г—А—Г —А–Є—Б–Ї–∞ –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤, —Б–ї–µ–і—Г–µ—В –њ—А–Є–Ј–љ–∞—В—М, —З—В–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ —А–∞–±–Њ—В–∞—О—Й–Є—Е –ї–Є—Ж –≤ –≤–Њ–Ј—А–∞—Б—В–µ 50–65 –ї–µ—В –Є–Љ–µ—О—В —А–Є—Б–Ї –Њ—В 10 –і–Њ 20%, –њ—А–Є —Н—В–Њ–Љ –Ї–∞–ґ–і—Л–є –њ—П—В—Л–є –Є–Љ–µ–µ—В –Ї—А–∞–є–љ–µ –≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї, –њ—А–µ–≤—Л—И–∞—О—Й–Є–є 30% (—А–Є—Б. 5).
–°–ї–µ–і—Г–µ—В –Њ–±—А–∞—В–Є—В—М –≤–љ–Є–Љ–∞–љ–Є–µ, —З—В–Њ –љ–µ –≤—Б–µ–≥–і–∞ –Ј–љ–∞—З–µ–љ–Є—П –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ —Б–≤—П–Ј–∞–љ—Л —Б –љ–Є–Ј–Ї–Њ–є –Ь–Я–Ъ, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –≤–љ–Є–Љ–∞–љ–Є–µ —В–∞–Ї–ґ–µ –∞–Ї—Ж–µ–љ—В–Є—А—Г–µ—В—Б—П –Є –љ–∞ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞. –Ґ.–µ. –њ—А–Є –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е –Є–ї–Є –њ–Њ—А–Њ–≥–Њ–≤—Л—Е –Ј–љ–∞—З–µ–љ–Є—П—Е –Ґ––Ї—А–Є—В–µ—А–Є—П —Г –њ–∞—Ж–Є–µ–љ—В–∞ –Љ–Њ–ґ–µ—В –±—Л—В—М –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –≤—Л—Б–Њ–Ї–Є–є –і–µ—Б—П—В–Є–ї–µ—В–љ–Є–є —А–Є—Б–Ї –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤.
–≠—В–Њ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В –Њ —В–Њ–Љ, —З—В–Њ, –њ—А–Є–љ–Є–Љ–∞—П —А–µ—И–µ–љ–Є–µ –Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –≤—А–∞—З–µ–±–љ—Л—Е –Є–љ—В–µ—А–≤–µ–љ—Ж–Є–є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –Ю–Я, –Љ—Л –і–Њ–ї–ґ–љ—Л –Њ–њ–Є—А–∞—В—М—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ –љ–∞ –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–µ –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, –љ–Њ –Є –љ–∞ –Њ—Ж–µ–љ–Ї—Г —А–Є—Б–Ї–∞ –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ FRAX.
–Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ, —Г –Ї–Њ—В–Њ—А—Л—Е –±—Л–ї –≤—Л—П–≤–ї–µ–љ —А–Є—Б–Ї –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤, –љ–∞–Љ–Є –±—Л–ї –љ–∞–Ј–љ–∞—З–µ–љ –њ—А–µ–њ–∞—А–∞—В –Ъ–∞–ї—М—Ж–Є–є –Ф3 –Э–Є–Ї–Њ–Љ–µ–і —Д–Њ—А—В–µ –≤ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ –њ–Њ–і–Њ–±—А–∞–љ–љ—Л—Е –і–Њ–Ј–∞—Е.
–Ю—В–і–µ–ї—М–љ–Њ —Б—В–Њ–Є—В –Њ–±—Б—Г–і–Є—В—М –њ—А–Њ–±–ї–µ–Љ—Г –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –∞–љ—В—А–µ–Ј–Њ—А–±—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є –њ–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О –Ю–Я (UK, 2008), –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П–Љ–Є Donaldson et al. (2009) –≤–Њ–њ—А–Њ—Б –Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Љ–Њ–ґ–µ—В –±—Л—В—М —А–µ—И–µ–љ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ –њ—А–Є –Ј–љ–∞—З–µ–љ–Є–Є —А–Є—Б–Ї–∞ –±–Њ–ї–µ–µ 20%.
–Т–Њ II –≥—А—Г–њ–њ–µ 63 (31,5%) –њ–∞—Ж–Є–µ–љ—В–∞ –Є–Љ–µ–ї–Є —А–Є—Б–Ї –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –±–Њ–ї–µ–µ 20%, –≤ —В–Њ –ґ–µ –≤—А–µ–Љ—П, –њ–Њ –і–∞–љ–љ—Л–Љ –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є, –ї–Є—И—М 34 (17%) –њ–∞—Ж–Є–µ–љ—В–∞ –љ—Г–ґ–і–∞–ї–Є—Б—М –≤ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤—Б–µ –њ–∞—Ж–Є–µ–љ—В—Л, –Ї–Њ—В–Њ—А—Л–Љ, –њ–Њ –і–∞–љ–љ—Л–Љ –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ–Њ–њ–∞–ї–Є –≤ –≥—А—Г–њ–њ—Г –љ—Г–ґ–і–∞—О—Й–Є—Е—Б—П –≤ –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –Њ—Ж–µ–љ–µ–љ–љ–Њ–є –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ FRAX. –Я–Њ–љ—П—В–љ–Њ, —З—В–Њ 46% –Є–Ј –љ–Є—Е –љ–µ –Є–Љ–µ–ї–Є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Є—Е –Ї—А–Є—В–µ—А–Є–µ–≤ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Њ—Б–љ–Њ–≤—Л–≤–∞—П—Б—М —В–Њ–ї—М–Ї–Њ –љ–∞ —А–µ–Ј—Г–ї—М—В–∞—В–∞—Е –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –њ–Њ–ї–Њ–≤–Є–љ–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–µ –љ–∞–Ј–љ–∞—З–∞—О—В –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л. –У–Є–њ–Њ—В–µ—В–Є—З–µ—Б–Ї–Є –≤—Л—Б–Њ–Ї–∞—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–∞ —Б –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Т—Л–≤–Њ–і—Л
1. –£ —А–∞–±–Њ—В–∞—О—Й–µ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 50 –і–Њ 65 –ї–µ—В 10––ї–µ—В–љ–Є–є —А–Є—Б–Ї –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤, —А–∞—Б—Б—З–Є—В–∞–љ–љ—Л–є –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ FRAX –±–µ–Ј —Г—З–µ—В–∞ –Ь–Я–Ъ, —Б–Њ—Б—В–∞–≤–ї—П–µ—В 14,6±4,7%, –њ—А–Є –Ш–Ь–Ґ 24,9±5,3 –Ї–≥/–Љ2, –њ—А–Є —Н—В–Њ–Љ —В–∞ –Є–ї–Є –Є–љ–∞—П —Б—В–µ–њ–µ–љ—М —А–Є—Б–Ї–∞ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є —Г –≤—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
2. –£ —Б–Њ—В—А—Г–і–љ–Є–Ї–Њ–≤ –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ–Њ–≥–Њ –њ—А–µ–і–њ—А–Є—П—В–Є—П –≤ 17% —Б–ї—Г—З–∞—П—Е –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј, –≤ 29% – –Њ—Б—В–µ–Њ–њ–µ–љ–Є—П. –Я—А–Є —А–∞—Б—З–µ—В–µ —А–Є—Б–Ї–∞ –Ю–Я––њ–µ—А–µ–ї–Њ–Љ–Њ–≤ —Б —Г—З–µ—В–Њ–Љ –Ь–Я–Ъ —Б—А–µ–і–љ–Є–є —А–Є—Б–Ї —Б–Њ—Б—В–∞–≤–ї—П–µ—В 19,1±9,7%. –С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ —А–∞–±–Њ—В–∞—О—Й–Є—Е –ї–Є—Ж –≤ –≤–Њ–Ј—А–∞—Б—В–µ 50–65 –ї–µ—В –Є–Љ–µ—О—В —А–Є—Б–Ї –Њ—В 10 –і–Њ 20%, –∞ –Ї–∞–ґ–і—Л–є –њ—П—В—Л–є –Є–Љ–µ–µ—В –Ї—А–∞–є–љ–µ –≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї, –њ—А–µ–≤—Л—И–∞—О—Й–Є–є 30%.
3. –Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Њ—Ж–µ–љ–Ї–Њ–є —А–Є—Б–Ї–∞ –Є –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –њ—А–Є–љ—П—В–Є–µ–Љ —А–µ—И–µ–љ–Є—П –Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –∞–≥–µ–љ—В–Њ–≤ –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ FRAX –≤—Л—П–≤–ї–µ–љ–Њ, —З—В–Њ –≤ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤–∞—Е –і–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ (–Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3) –љ—Г–ґ–і–∞–µ—В—Б—П –±–Њ–ї–µ–µ 82% –ї–Є—Ж, –њ—А–Њ—В–Є–≤ 46%, –≤—Л—П–≤–ї–µ–љ–љ—Л—Е —Б—В–∞–љ–і–∞—А—В–љ—Л–Љ–Є –Ї—А–Є—В–µ—А–Є—П–Љ–Є –Њ—Ж–µ–љ–Ї–Є (—А=0,01).



–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. Kanis J.A., Johnell O., Oden A., Johansson H., Closkey E.Mc. FRAX™ and the assessment of fracture probability in men and women from the UK. // Osteoporos Int (2008) 19:385–397.
2. Kanis J.A., on behalf of the World Health Organization Scientific Group (2008) Assessment of osteoporosis at the primary health–care level. Technical Report. WHO Collaborating Centre, University of Sheffield, UK.
3. Guideline for the diagnosis and management of osteoporosis in postmenopausal women and men from the age of 50 years in the UK (2008).
4. Osteoporosis in the European Union in 2008: Ten years of progress and ongoing challenges.
5. E. Siris & P. D. Delmas. Assessment of 10–year absolute fracture risk: a new paradigm with worldwide application// Osteoporos Int (2008) 19:383–384.
6. World Health Organization (2008) Assessment of osteoporosis at the primary health care level. WHO, Geneva.












