Лечение больных с компрессионными синдромами остеохондроза позвоночника является актуальной задачей современной медицины. По данным Всемирной Организации Здравоохранения, 2/3 населения земного шара страдают корешковыми и суставными болями с разной степенью выраженности, приводящими к временной, а часто и стойкой утрате трудоспособности [2,3,5,6,7].
Как показали исследования последних лет, проведенные в Центре мануальной терапии, одним из этиопатогенетических факторов развития остеохондроза являются функциональные блокады (ФБ) в позвоночнике, возникающие уже в самом начале жизни при рождении ребенка, во время прохождения родовых путей (подвывих атланта и др.). Количество ФБ может увеличиваться в процессе жизни под воздействием различных неблагоприятных факторов (микротравмы, неловкие некоординируемые движения, передозировка физическими упражнениями, поднятие тяжестей, дистресс и др.).
При ФБ возникает неподвижность в дугоотростчатом суставе данного двигательного сегмента позвоночника, в результате чего пульпозное ядро межпозвонкового диска, подстраивающееся, как ртутный шарик под центр тяжести, смещается в заднюю, переднюю или боковую часть диска (чаще в заднюю). При постоянном давлении на различные отделы сухожильного кольца в нем возникают трещины, приводящие к местному асептическому воспалению с высвобождением серотонина, простагландинов и других медиаторов воспаления, которые, в свою очередь, приводят к рефлекторному раздражению связок, сухожилий и спазму мышц. Возникает боль местного характера: дорсалгия, люмбалгия, цервикалгия.
Способствующим патогенетическим фактором является то, что в венах позвоночника нет венозных клапанов, и в очаге поражения возникает венозный застой, поддерживающий продолжительное мышечное сокращение. С течением времени такое продолжительное сокращение мышц ведет к ишемии мышечной ткани за счет уменьшения локального кровообращения. В результате может возникать локализованный фиброз [11]. В дальнейшем увеличивается количество трещин в сухожильном кольце, нарастают асептическое воспаление и венозный стаз, рефлекторный спазм мышц и образуются 1–2 мм задние протрузии, раздражающие заднюю продольную связку и вызывающие боль склеротомного характера с иррадиацией: люмбоишалгия, цервикобрахиалгия и др. В следующей стадии заболевания величина протрузии увеличивается до 5–6 и более мм, возникают задние и заднебоковые межпозвонковые грыжи. По полученным в Центре мануальной терапии данным, межпозвонковые грыжи непосредственно не компримируют нерв или сосуд. Клинические проявления заболевания, в том числе и резко выраженный болевой синдром, возникают за счет отека, набухания и асептического воспаления корешка, что подтверждается данными магниторезонансных (МР), ультразвуковых и электронейромиографических (ЭНМГ) исследований. На ЭНМГ в этой стадии болезни всегда регистрируются явления аксонопатии и демиелинизации корешка [1,4]. Часто отек и набухание спинномозгового нерва с асептическим воспалением отмечаются на вышележащем уровне. Это объясняют приводившиеся в течение ряда лет практические наблюдения, когда при грыже диска L5–S1 страдает корешок не S1, а L5 [8,9]. Полученные новые данные позволяют отнести клинические проявления сдавливания спинномозгового нерва при межпозвонковых грыжах к туннельным компрессионным сосудистым синдромам.
В связи с новыми данными о этиопатогенетических механизмах остеохондроза позвоночника меняется техника врачебного воздействия при различных клинических проявлениях спондилогенных заболеваний. Наибольший интерес представляют больные с туннельными компрессионными синдромами остеохондроза позвоночника, у которых в клинической картине заболевания присутствует весь спектр этиопатогенетических факторов: отек и набухание ткани, затруднение венозного оттока, асептическое воспаление нерва, выраженное напряжение и ригидность мышц, в результате длительного и трудно купирующегося болевого синдрома – признаки астенизации и истощения нервной системы. Противоотечные, противовосполительные препараты, венотоники и средства, уменьшающие проницаемость сосудистой стенки, в настоящее время широко применяются для лечения этой категории больных. В отечественной и зарубежной литературе нами не найдено данных об обязательном включении в схему лечении таких больных средств, уменьшающих напряжение и ригидность мышечной сферы, нормализующих функциональное состояние нервной системы. К таким препаратам, обладающим центральными Н–холинолитическими свойствами, угнетающим каудальную часть ретикулярной формации ствола мозга и обладающим спазмолитической и миорелаксирующей активностью, относится толперизон (Мидокалм).
Целью настоящего исследования являлось изучение эффективности Мидокалма в комплексном лечении больных с туннельными компрессионными синдромами остеохондроза позвоночника.
Для достижения поставленной цели было проведено обследование и лечение 99 больных с туннельными компрессионными синдромами поясничного остеохондроза, в возрасте c 21 до 72 лет, (54 женщины и 45 мужчин). Больные разделены на две группы, сопоставимые по полу и возрасту.
I – группа – 53 больных, получавших комплексное лечение, включающее противовоспалительные и противоотечные средства, препараты, уменьшающие проницаемость сосудистой стенки, мануальную терапию.
II группа – 46 больных, которым в комплекс лечения был добавлен Мидокалм по разработанной схеме:
1 день – 50 мг х 2 р/сут,
2 день – 50 мг х 3 р/сут,
3 день – утром и днем по 50 мг, 100 мг на ночь,
4 день – утром и вечером по 100 мг, днем 50 мг,
5–11 день – по 100 мг х 3 р/сут,
12–15 день – снижали дозировки по 50 мг в той же последовательности.
Диагноз межпозвонковой грыжи ставили по данным рентгеновской томографии поясничного отдела позвоночника, компьютерной (КТ) и МР–томографиям. При анализе пространственного расположения межпозвонковых грыж в поясничном отделе позвоночника срединная локализация выявлена в I группе у 10 больных (18,9%), во II – у 8 больных (17,4%). Заднебоковая локализация межпозвоночных грыж в I группе выявлена у 43 больных (81,1%), во II – у 38 больных (82,6%).
По исходным данным КТ, у больных с срединными грыжами L3–L5, L4–L5 или L5–S5 с моно– или полирадикулярными поражениями корешков L4, L5 или S1, компрессионный синдром характеризовался выраженной болью, усиливающейся при движениях. Симптомы натяжения нижнепоясничных корешков были выражены незначительно, а у части больных отсутствовали. Ахиллов рефлекс отсутствовал или снижен. У части обследованных больных определялась гипестезия в зоне пораженных корешков. Вертебральный статус характеризовался статико–динамическими нарушениями с вынужденными наклономи туловища вперед у 15 больных (15,3%), в части случаев до 90°, сколиозом, кифозом, часто грубым, выраженным ограничением наклона назад и в сторону дуги сколиоза. Наклон вперед у больных ограничен не был. Часто больные принимали позицию с максимальным сгибанием поясничного отдела позвоночника, приподнятой головой и сгибанием нижних конечностей в коленных и тазобедренных суставах, чем достигалось увеличение просвета позвоночного канала в переднезаднем направлении.
По исходным данным КТ, у больных с заднебоковыми грыжами наблюдались моно– и полирадикулярные поражения корешков на одном, двух или трех уровнях. Компрессионный синдром характеризовался выраженной болью, усиливающейся при кашле, чиханье, движении. Больной мог находиться в покое без болевых ощущений не более часа. Симптомы натяжения нижнепоясничных корешков были выражены у всех больных, ахиллов рефлекс был снижен или отсутствовал. У 54 пациентов (54,5%) наблюдались фибриллярные подергивания мышц. В вертебральном статусе отмечены статико–динамические нарушения с наклоном туловища в сторону, сколиозом, ограничением наклона вперед в поясничном отделе позвоночника до 15°–45°, и в сторону дуги сколиоза – у 27 пациентов (27,4%). Из таблицы 1 видно, что в I и II группах больные сопоставимы по основной клинической симптоматике.
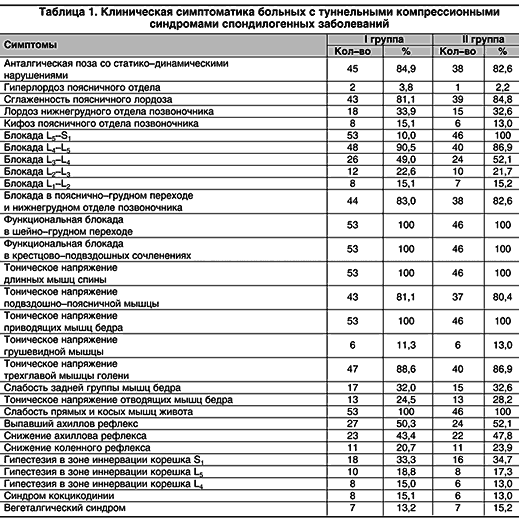
Всем больным до и после лечения проводилось нейроортопедическое обследование с оценкой статико–динамических нарушений, исследованием объема функциональных движений в каждом позвоночно–двигательном сегменте, мышечно–тонических нарушений с использованием мануального обследования и оценки ФБ по Стоддарту:
0 ст. – функциональный анкилоз;
I ст. – минимальная подвижность в суставе;
II ст. – ограничение подвижности в суставе;
III ст. – нормальная подвижность в суставе;
IV ст. – повышенная подвижность.
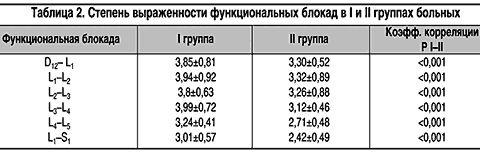
В процессе лечения регресс жалоб и объективной клинической симптоматики наблюдался в обеих группах больных. Мы считаем, что наиболее объективным критерием клинических проявлений компрессионных синдромов остеохондроза позвоночника является степень выраженности функциональных блокад (ФБ). Поэтому статистическую обработку материала проводили по степени выраженности ФБ до и после лечения в I и II группах больных.
Из таблицы 2 видно, что регресс степени выраженности ФК до и после лечения у больных с туннельными компрессионными синдромами остеохондроза позвоночника статистически достоверен во всех двигательных сегментах при включении в комплекс Мидокалма. Это указывает на то, что весомым фактором, влияющим на конечный результат выздоровления больного при туннельных компрессионных синдромах спондилогенных заболеваний, является спастичность и ригидность мышц. Включение в комплекс лечения Мидокалма, уменьшающего спастичность и ригидность мышечной сферы, ускоряет регресс патологической клинической симптоматики. Центр мануальной терапии рекомендует включать Мидокалм в схему лечения больных с туннельными компрессионными синдромами остеохондроза позвоночника.
1. Беляков В.В. Электронейромиография в практике мануального терапевта.// Ж. «Мануальная терапия», 2002,4 с 22–28.
2. Веселовский В.П. Влияние ноцицептивной импульсации на патоморфоз вертеброгенных заболеваний // Вертеброневрология.–Казань, 1994. –№1 – С.7–8.
3. Коган О.Г., Шмидт И.Р., Толостокоров А.А. и др. Теоретические основы реабилитации при остеохондрозе позвоночника.– Новосибирск: Наука. Сиб, отделение, 1983.–231с.
4. Кузьминов К.О. Клинико–ультрасонографическая диагностика рефлекторных компрессионных синдромов поясничного остеохондроза. Автореф. дис. к.м.н., 2002 г.
5. Огиенко Ф.Ф. Биомеханика позвоночника и люмбоишалгия: Автореф. дис. д–ра мед. наук. – Днепропетровск, 1972.– 32 с.
6. Попелянский Я.Ю. Попелянский А.Я.// Пропедевтика вертеброгенных заболеваний нервной системы, Казань, 1985.
7. Albeck M.J. A critical assessment of clinical diagnosis of disc hemiation in patients with monoradicular sciatica // Acta Neurochir. – 1996, Vol. 138, N.I. – P. 40–44
8. Lewit К. Manuelle Medizin in Rahmen medizinichen Reabilitation. Leipzig, 1983. –568s.
9. Croft P., Raspe H. Back pain // Bailliries Clin. Rheum. – 1995 Aug, Vol. 9. N.3. – P. 565–583
10. Ishihara H., Matsui H., Osada R., Ohshima H., Tsuji H. Facet joint asymmetry as a radiologic feature of lumbar intervertebral disc hemiation in children and adolescents // Spine. – 1997 Sep 1, Vol. 22. N. 17, P. 2001–2005
11. Supik I.F., Broom MJ. Sciatic tension signs and lumbar disc hemiation // Spine. –1994 May 1, Vol. 19. N.9, P. 1066–1075












